Konzervativní léčba placenty accreta.
Obsah
- 1 Konzervativní léčba placenty accreta
- 2 ICD-10
- 3 Přehled
- 4 Příčiny
- 5 Patogeneze
- 6 Klasifikace
- 7 Příznaky placenty accreta
- 8 Komplikace
- 9 diagnostika
- 10 Léčba placenty accreta
- 11 Prognóza a prevence
- 12 placenta accreta
- 13 Příčiny
- 14 Příznaky a diagnóza
- 15 Možné důsledky patologie
- 16 Léčba
- 17 Placenta accreta: příčiny, příznaky, příznaky, léčba
- 18 Příčiny placenty accreta
- 19 Příznaky a známky placenty accreta
- 20 Diagnóza placenta accreta
- 21 Léčba placenty accreta
- 22 Placenta accreta: jaké je nebezpečí?
- 23 Placenta accreta: co to je?
- 24 Příčiny placenty accreta
- 25 Mechanismus vzniku: pravá a nepravá placenta accreta
- 26 Klasifikace
- 27 Klinické projevy
- 28 diagnostika
- 29 Komplikace
- 30 Léčba placenty accreta
- 31 Prognóza a prevence
Konzervativní léčba placenty accreta
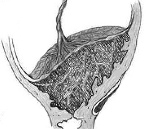
placenta accreta – jedná se o anomálii prorůstání choriových klků s invazí trofoblastu do bazální pochvy, myometria, perimetru a okolních orgánů. Projevuje se absencí známek odlučování placenty, profuzním děložním krvácením v poporodním období, příznaky postižení přilehlých orgánů (bolesti pánve, krev ve stolici a moči, zácpa aj.). Pro diagnostiku se používá ultrazvuk pánevních orgánů, barevný doppler, MRI pelviometrie a stanovení hladin AFP. Léčba zahrnuje manuální oddělení placenty, supravaginální amputaci dělohy, hysterektomii, metroplastiku a dolní císařský řez.
ICD-10
Přehled
Placenta accreta byla poprvé popsána v roce 1836 anglickým gynekologem Jamesem Simpsonem, morfologický základ poruchy určil v roce 1889 německý patolog Frederick Hart. Za posledních 50 let došlo k více než desetinásobnému nárůstu výskytu patologie – z 1:30 000 těhotných žen v 1950.-60. letech na 1:2 v roce 500, což přímo souvisí s rychlým nárůstem počtu císařské řezy. Často je patologická hluboká choriová invaze kombinována s placentou previa. Podle výzkumu se po prvním chirurgickém porodu riziko acreta placentární tkáně během jeho prezentace zvyšuje o 2007% a po 10.-4. – o 5% nebo více.

Příčiny
Patologické vrůstání choriových klků do děložních membrán je podporováno jak lokálními dystrofickými změnami v endometriu, tak poruchami blastogeneze. Riziko vzniku poruchy se zvyšuje s věkem ženy a počtem těhotenství, které prodělala. Podle většiny odborníků na porodnictví jsou hlavními příčinami placenty accreta:
- Změny jizev v děložní stěně. Předpokladem pro vznik lokální endometriální dystrofie jsou jizvy po chirurgických zákrocích, invazivních výkonech – císařský řez, myomektomie, potrat, diagnostická kyretáž. Dystrofické změny jsou vyvolány poruchami oběhových procesů a jizvačnou degenerací epitelu.
- Nemoci dělohy. Normální architektura epiteliální membrány může být narušena nespecifickou a specifickou endometritidou způsobenou patogeny chlamydie, kapavky, tuberkulózy a dalších infekčních onemocnění pohlavních orgánů. Přírůstek je často pozorován u Ashermanova syndromu, deformace děložní dutiny jedním velkým nebo mnohočetným submukózním myomem.
- Vysoká proteolytická aktivita chorionu. V některých případech se anomálie blastogeneze neprojevují porušením gametogeneze a tvorbou malformací plodu, ale zvýšenou invazivní schopností chorionu. Hlubší implantace je pozorována, když je narušena enzymatická rovnováha v systému hyaluronidáza-kyselina hyaluronová mezi blastocystou a deciduou.
Další rizikové faktory přispívající k abnormálnímu prorůstání choriových klků jsou nízko položená nebo placenta previa, vícečetná těhotenství, těhotenství po termínu, vývojové anomálie (bicornuate děloha, přítomnost intrauterinní přepážky). Patologie je častěji detekována u pacientů trpících chronickou glomerulonefritidou, těžkými formami gestózy, u kterých jsou zaznamenány poruchy mikrocirkulace v různých orgánech, včetně endometria a myometria.
Patogeneze
Mechanismus placenta accreta je založen na nesouladu mezi penetrační schopností trofoblastu a tloušťkou a strukturou decidua. Nedostatečná tloušťka endometria může být způsobena fyziologickou hypotrofií (funkční vrstva sliznice bývá v dolním děložním segmentu tenčí) a patologickými procesy. Situaci zhoršuje zvýšení proteolytické aktivity enzymů, které podporují průnik blastocysty do děložní stěny. V přítomnosti posttraumatických, zánětlivých, dystrofických změn je pozorována jizvatá degenerace houbovité vrstvy placentární membrány, která odpadá, podél níž je odmítnuta ve třetí době porodní. Když placentární klky vyrostou do zhutněné tkáně, jejich spontánní oddělení od děložní stěny je nemožné.
Výrazné ztenčení epitelu je doprovázeno částečnou nebo úplnou absencí houbovité vrstvy. V důsledku toho jsou choriové klky odděleny od myometria nahromaděním fibrinoidů a v těžších případech jsou v přímém kontaktu se svalovými vlákny a dokonce do nich vrůstají do různé hloubky. Placentární přepážky jsou částečně vytvořeny z myocytů a pod placentární platformou je hojná vaskularizace myometria. Po porodu se kavernózní svalová tkáň nemůže vlivem oxytocinu stahovat, což vede k rozvoji masivního děložního krvácení.
Klasifikace
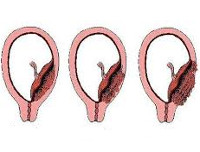
Kritéria pro systematizaci hlavních možností pro placentu accreta jsou oblast abnormálního připojení placentární tkáně a hloubka jejího prorůstání do dělohy. Tento přístup poskytuje přesnější predikci komplikací a výběr optimální lékařské taktiky. Inkrementace může být úplná s celou placentou zapojenou do procesu a částečná s přítomností oblastí normální a patologické placenty. V závislosti na hloubce průniku do děložní sliznice se rozlišují následující typy poruch:
- Falešný přírůstek (placenta adhaerens). Má příznivější prognózu z hlediska zachování dělohy. Vyskytuje se mnohem častěji než ten pravý. Vyskytuje se, když se objeví jizvatá degenerace houbovité vrstvy. Choriové klky těsně prorůstají do decidua a dosahují bazální membrány, ale nepronikají do myometria. Placenta se sama od sebe neodlučuje, použití speciálních technik pro manuální oddělení placentární tkáně a dělohy se obejde bez břišní operace.
- Skutečný přírůstek. Vyvíjí se na pozadí atrofie houbovité vrstvy, která se projevuje pronikáním choriových klků do svalových vláken (placenta accreta), do myometria (placenta accreta) a za dělohu (placenta accreta). Manuální oddělení placenty není možné. Často jedinou metodou, jak zachránit život maminky po porodu, je chirurgické odstranění dělohy. Frekvence placenta accreta je asi 78 % všech případů pravé placenty accreta, accreta – 15 %, naklíčená – 7 %.
Příznaky placenty accreta
Během těhotenství nejsou žádné klinické příznaky poruchy. Patologie se během porodu projevuje absencí vnějších známek oddělení dětského místa do půl hodiny po vypuzení dítěte: děložní fundus se nezvedá nad pupek, není pozorován výčnělek placenty nad symfýzou, zbývající konec pupeční šňůry se neprodlužuje, po natažení ženy se stáhne a zkrátí se při tlaku na břicho. Při úplné falešné a pravé akreci nedochází k poporodnímu krvácení při částečné akreci a pokusu o ruční oddělení akrece placenty začíná profuzní děložní krvácení. Prorůstání placenty do pobřišnice a dalších orgánů je indikováno pánevní bolestí různé intenzity, potížemi s vyprazdňováním a krví v moči nebo stolici.
Komplikace
Pokud je blastogeneze narušena, placenta accreta může být kombinována s malformacemi plodu, i když to neslouží jako jejich přímá příčina. V prenatálním období se u žen s poruchami placenty častěji objevuje fetoplacentární insuficience, hypoxie plodu s opožděným vývojem plodu a předčasné stárnutí placenty. Při porodu je narůstání placentární tkáně komplikováno děložním krvácením, které bez nouzové pomoci může vést k výrazné ztrátě krve, hemoragickému šoku a smrti ženy. Ve vzácných případech se u žen po porodu rozvine vzduchová embolie, syndrom respirační tísně a syndrom diseminované intravaskulární koagulace.
diagnostika
Pro včasné odhalení patologie se provádí screeningové vyšetření u všech rizikových těhotných žen – vícenásobně rodících žen, žen s děložními anomáliemi, nízko položenou nebo previa placentou, pacientek, které již dříve prodělaly císařský řez, myomektomii, nebo opakované potraty. Nejinformativnějšími metodami jsou ultrazvuková diagnostika placenty accreta:
- Sonografie. Za známky možného abnormálního uchycení placentární tkáně podle ultrazvuku dělohy a plodu je považováno snížení vzdálenosti mezi retroplacentárními cévami a perimetrem na 10 mm nebo méně, přítomnost cyst a hyperechogenních inkluzí v tloušťce placenta. Pravděpodobnost akrece se zvyšuje, když jsou ve svalové stěně dělohy detekovány hypo- a anechogenní oblasti s lakunárním průtokem krve.
- Barevné dopplerovské mapování (CDC). Metoda je považována za zlatý standard v prenatální diagnostice akrece. Během studie je přesně stanovena lokalizace abnormálních vaskulárních zón. Patognomickým znakem poruchy je dilatace subplacentárního žilního komplexu. CDC také poskytuje přesné posouzení hloubky průniku choriových klků do myometria.
V posledních letech pro diagnostické účely porodníci-gynekologové stále častěji předepisují MRI pelviometrii, která v pochybných případech umožňuje spolehlivě zobrazit nepravidelnosti děložní stěny, patologickou heterogenitu struktury myometria a placentární tkáně. Nepřímým laboratorním znakem poruchy je zvýšení hladiny alfa-fetoproteinu.
Při identifikaci patologie během porodu je důležité rychle provést diferenciální diagnostiku mezi falešným a skutečným přírůstkem pomocí manuální separace placenty. Pevným uchycením lze placentární tkáň zcela oddělit a tím zastavit profuzní krvácení. Skutečnou akreci dokládá nemožnost oddělení placenty v jedné hmotě, ruptury tkáně a absence jednotlivých laloků zbývajících v děloze. Onemocnění se odlišuje od jiných poruch provázených masivním děložním krvácením: hypotenze dělohy, syndrom diseminované intravaskulární koagulace, koagulopatie, těhotenství s normálně usazenou placentou ve tubárním úhlu dvojité nebo dvourohé dělohy atd. Podle indikací je pacientka konzultována urologem, proktologem, chirurgem, anesteziologem-resuscitátorem.
Léčba placenty accreta
Identifikace patologie slouží jako indikace k chirurgické intervenci. V případě prenatální diagnostiky akrece je přirozený porod kontraindikován; operace se provádí plánovaně ve 37.–39. týdnu gestace současně s císařským řezem, je-li zjištěna během porodu, ze zdravotních důvodů se provádí urgentně; Doporučené množství intervence je určeno typem placenta accreta:
- Manuální separace s uvolněním placenty. Porodnická pomůcka k odstranění neoddělené placenty s membránami se provádí v intravenózní anestezii v případě falešných výrůstků. Během zákroku porodník manuálně oddělí a odstraní pevně přichycenou placentární tkáň.
- Odstranění dělohy. Když choriové klky pronikají do myometria nebo prorůstají do vláken hladkého svalstva, tradičně se provádí supravaginální amputace nebo hysterektomie. Navzdory traumatické povaze byly až donedávna takové operace jediným způsobem, jak zastavit krvácení.
- Orgánové konzervační zásahy. Prenatální diagnostika s následným dolním císařským řezem nebo metroplastikou umožňuje zachovat dělohu i při skutečné akreci. Takové operace se v Rusku stále provádějí zřídka, ale s jejich prováděním v zahraničí byly nashromážděny pozitivní zkušenosti.
Při růstu děložní stěny se doporučují kombinované urogynekologické a proktogynekologické intervence směřující k úplnému odstranění placentární tkáně. Často jsou šetrné chirurgické metody doplňovány endovaskulárními k prevenci nebo zastavení děložního krvácení (embolizace děložních tepen, dočasný balonkový uzávěr). V případě urgentního chirurgického zákroku se ženě po porodu doporučuje obnovit objem cirkulující krve infuzní terapií (transfuze plné krve, jejích složek, koloidních a krystaloidních roztoků). Symptomatická léčba zahrnuje jmenování uterotonik (při zachování dělohy), hemostatik, léků na udržení krevního tlaku a srdeční činnosti.
Prognóza a prevence
Příznivý výsledek placenta accreta je možný pouze při včasné diagnostice a výběru optimální léčebné metody. Pro zlepšení prognózy se využívá prenatální screening a plánovaný chirurgický porod s operací doporučeného objemu. Primární prevence spočívá ve vyhýbání se zbytečným diagnostickým a terapeutickým nitroděložním intervencím, plánování těhotenství, léčbě zánětlivých onemocnění dělohy a provádění císařského řezu striktně v přítomnosti porodnických nebo extragenitálních indikací.
placenta accreta
Placenta je embryonální orgán, který se tvoří v děloze a zásobuje plod kyslíkem a potravou. Normálně je placenta připojena k horní části dělohy, kde zůstává až do narození dítěte. V poslední době porodní se odděluje od stěny dělohy a vytlačuje při kontrakcích do pochvy. V některých případech však placenta prorůstá příliš hluboko do svalové vrstvy, což může způsobit vážné problémy. Proč k tomuto porušení dochází? Jak mohou lékaři pomoci?

Příčiny
Zvýšená pevnost spojení mezi placentou a stěnou dělohy je pozorována, když je tato změněna pooperační jizvou (například po císařském řezu, intenzivní kyretáži sliznice při potratu, odstranění myomů atd.). ), zánětlivý proces (zejména metroendometritida), vývojové anomálie (uložení placentární tkáně na přepážce dvourohé dělohy), narušení enzymatické rovnováhy mezi děložní sliznicí a choriovými klky, novotvary (submukózní myomy). Patologie se může vyvinout také v důsledku nemocí rodící ženy, které způsobují degenerativní procesy v placentě: těžké formy toxikózy, významné těhotenství po termínu, chronická nefritida (onemocnění ledvin), infekce s prodlouženým průběhem atd.
Tyto změny ovlivňují i samotnou placentu. Může mít další lalůčky, být ztenčený (kožená placenta) nebo naopak zesílený a zvětšený.
Předispozice k těmto anomáliím má i další důvody:
- věk 35 let a starší;
- patologie umístění placenty (nízká poloha nebo placenta previa);
- tabákové výrobky ke kouření;
- vícečetné porody v anamnéze.
Příznaky a diagnóza
Pevné přisátí a akreci lze bohužel rozpoznat až při porodu, s manuálním odloučením placenty. Při částečné akreci, kdy je orgán přichycen jen k určité oblasti, dochází k dosti silnému krvácení. Při úplné akreci, kdy je placenta celoplošně přichycena ke svému lůžku, nedochází ke spontánní ztrátě krve.
U rizikových žen je indikována diagnostika uteroplacentární hranice pomocí ultrazvuku (abdominálního nebo vaginálního). Měl by se užívat pravidelně od 20. do 24. týdne těhotenství. Pokud jsou výsledky studie nejednoznačné, měla by být provedena analýza průtoku krve MRI nebo Doppler.
Možné důsledky patologie
Problémy s placentou vedou ke zdravotním komplikacím u vyvíjejícího se plodu a matky. Mezi takové komplikace patří:
- předčasný porod nebo potrat;
- zpomalení vývoje a růstu dítěte, vrozené vady;
- život ohrožující ztráta krve pro rodičku.
Po porodu musí porodník zkontrolovat stav placenty. V případě jakýchkoli pochybností bude tkáň placenty odeslána do laboratoře k testování. To je zvláště nutné, pokud má dítě při narození podváhu nebo podměrku.
Léčba
Pokud je placenta zcela accreta, děloha je amputována (hysterektomie). To platí zejména tehdy, když 30 minut po narození plodu nejsou žádné známky jeho oddělení a také pokud objem krevní ztráty dosáhne 250 ml. Tento zákrok se provádí v celkové anestezii. Po této operaci již žena nebude moci mít děti.
V případě částečné placenty accreta se používá manuální separace s dalším vyšetřením dutiny děložní. Pokud i přes dlouhé poporodní období nedojde k oddělení placenty, je předepsána injekce Pituitrinu. Pokud nedojde k žádnému účinku, lze cévy placenty naplnit sterilním fyziologickým roztokem. V důsledku toho vyčnívá do děložní dutiny a samostatně se odděluje od jejího lůžka. Tato metoda je použitelná pouze v případě, že nedochází ke krvácení a je nutné urychlit poporodní období, které trvá déle než 2 hodiny.
Po manuálním vyšetření stěn dělohy a důvěře, že se zcela vyprázdnila, je předepsáno intravenózní podání Oxytocinu a na podbřišek je umístěn ledový obklad. Dále se sleduje stav dělohy palpací přes přední stěnu břišní. Ve všech případech operace jsou předepsána antibiotika (k prevenci poporodní infekce). Při patologickém krvácení (500 ml a více) je vhodné kompenzovat krevní ztráty.
Placenta accreta je nebezpečný stav pro matku i dítě. Často s touto patologií je předepsán císařský řez. Možný je i přirozený porod. Vše závisí na formě onemocnění a životních funkcích těhotné ženy a plodu. Každopádně při pečlivém lékařském dohledu a kvalitní lékařské péči není situace beznadějná.
Placenta accreta: příčiny, příznaky, příznaky, léčba

Placenta accreta je abnormálně připojená placenta, která má za následek opožděné oddělení placenty.
Placenta funguje normálně, ale k invazi trofoblastů dochází hlouběji než normální hranice (tzv. Nitabuchova vrstva). V takových případech může ruční oddělení placenty, pokud není provedeno s extrémní opatrností, způsobit masivní krvácení. Prenatální diagnostika se provádí ultrazvukem. Léčba obvykle zahrnuje elektivní hysterektomii po císařském řezu.
Během placenta accreta se její klky nacházejí mimo decidua dělohy a pronikají do myometria. Mezi další varianty této patologie patří placenta increta (invaze choriových klků do myometria) a placenta precreta (průnik klků do serózy dělohy nebo přes ni). Všechny tři anomálie způsobují podobné problémy.
Příčiny placenty accreta
Zvýšená pevnost spojení mezi stěnou dělohy a placentou, jakož i nerovnoměrně pevné spojení mezi nimi, je pozorováno, když je placenta umístěna zcela nebo částečně na stěně dělohy, změněné zánětlivým procesem (metro- endometritida), jizva (pooperační, po příliš energické kyretáži sliznice dělohy), novotvar (submukózní myom) nebo malformace dělohy (umístění placenty na přepážce dvourohé dělohy). Totéž lze pozorovat u nemocí rodící ženy, které přispívají k rozvoji degenerativních procesů v placentě: chronická nefritida, těžké formy toxikózy těhotenství, chronické infekce s dlouhým průběhem, významné posttermínové těhotenství atd.
V takových případech jsou pozorovány změny v samotné placentě, obvykle hnízdního charakteru. Ale tyto změny mohou ovlivnit celou placentu. V takových případech může být placenta zvětšena a zahuštěna nebo naopak ztenčena (kožená placenta), má další laloky, jejichž placentární oblasti mohou být umístěny ve vzdálenosti od hlavního.
Konečně, spojení mezi placentou a dělohou může být nadměrně pevné, pokud klky, které vrostly do kompaktní vrstvy padající membrány, ji zcela vyklíčily nebo dokonce přesáhly a pronikly do svalové vrstvy dělohy. V takových případech mohou přerostlé klky proniknout až k serózní membráně pokrývající dělohu. K tomuto vrůstání dochází v důsledku zvýšení proteolytické schopnosti chorionu při absenci rezistence vůči tomuto z těla matky.
Pokud choriové klky nepřesahují houbovitou vrstvu padající membrány, hovoří o relativní placenta accreta (placenta adhaerens). V případě jejich průniku do svalové vrstvy hovoří o skutečné akreci, (vrůstání) placenty nebo jejím těsném uchycení (placenta accreta s. increta).
Takto patologicky silné spojení se může rozšířit na celý mateřský povrch placenty nebo pouze na povrch jejích jednotlivých lalůčků [placenta accreta (increta) totalis et partialis].
Pravá placenta accreta je extrémně závažná, ale vzácná komplikace porodu: vyskytuje se jednou na 10 000 porodů.
Incidence placenta accreta se zvýšila z 1/30 000 v 1950. letech na 1/500-2000 v 1980. a 90. letech 10. století. Riziko u žen, které prodělaly placentu previa, se zvyšuje o 25 % až 50 %, pokud podstoupily jeden císařský řez, a o 67 % až XNUMX %, pokud měly > čtyři císařské řezy.
Mezi další faktory patří:
- Věk matky > 35 let.
- Historie vícečetných porodů.
- Submukózní děložní myomy, Kouření.
- Patologie dělohy, například Ashermanův syndrom.
Příznaky a známky placenty accreta
Placenta accreta se typicky projevuje jako profuzní vaginální krvácení během manuálního oddělování placenty.
Pokud je celá placenta srostlá se stěnou dělohy, nedochází ke krvácení. Začíná, když se placenta nebo její část oddělí od svého lůžka spontánně nebo v důsledku zásahu, jako je manuální tlak na dělohu, s relativní placentou accreta. Krvácení, pokud není placenta okamžitě odstraněna, může rychle vést k život ohrožující exsangvinaci.
U pravé placenty accreta, pokud začnou oddělovat placentu rukou zasunutou do děložní dutiny, prsty pronikají hluboko do tloušťky stěny a někdy ji provrtají. Pokud k takovému vrtání nedojde, stále dochází k hojnému, nezastavitelnému krvácení, které rychle vede ke smrti rodící ženy. K takovému krvácení dochází, protože děložní svalovina naleptaná klky se nemůže stahovat a svírat cévy natržené při pokusech o oddělení placenty, která prorostla do stěny dělohy.
Diagnóza placenta accreta
- Ultrazvuk u vysoce rizikových žen.
U rizikových žen je indikováno důkladné vyšetření uteroplacentární hranice ultrazvukem (vaginální nebo abdominální); měla by být prováděna pravidelně od 20. do 24. týdne těhotenství. Pokud jsou výsledky ultrazvuku nejednoznačné, měly by být provedeny dopplerovské studie průtoku krve nebo MRI.
Během porodu by mělo být podezření na placenta accreta, pokud placenta není propuštěna do 30 minut po porodu a pokud jsou pokusy o manuální pomoc neúspěšné nebo způsobují nadměrné krvácení. Při podezření na placentu accreta je třeba provést laparotomii a připravit se na krvetvorbu.
Léčba placenty accreta
- Elektivní hysterektomie pro císařský řez.
Pokud pacientka nevznese námitky, provede se plánovaná hysterektomie ihned po císařském řezu, jakmile je stanovena zralost plic plodu (obvykle ve 35.–36. týdnu).
Císařský řez je doprovázen okamžitým sevřením pupeční šňůry ihned po odebrání miminka, což minimalizuje krvácení. Placenta je ponechána na místě, dokud není hysterektomie dokončena. Balonkový uzávěr aorty nebo vnitřních kyčelních tepen se provádí před operací za účasti zkušeného angiografického specialisty, protože tyto postupy mohou způsobit závažné tromboembolické komplikace.
V případě relativní placenty accreta a přítomnosti krvácení se používá manuální separace s následným vyšetřením dutiny děložní.
Pokud nedojde i přes dlouhé období k odloučení placenty a nedojde k vnějšímu ani vnitřnímu krvácení, je předepsána injekce 1 ml pituitrinu.
Pokud se nedostaví žádný účinek, můžete se pokusit způsobit odtržení placenty naplněním jejích cév sterilním fyziologickým roztokem. Placenta vyčnívá do děložní dutiny ve formě tuberkulu a nezávisle nebo po aplikaci metody Lazarevich-Crede je oddělena od jejího lůžka. Způsob plnění placentárních cév, mylně nazývaný metoda Gabastou, který ji aplikoval v roce 1914, navrhl před ním Majon v roce 1826 a zdokonalili jej ruští lékaři Delaunay (1828) a V. S. Gruzdev (1895). Tuto metodu lze použít pouze v případech, kdy nedochází ke krvácení a je nutné urychlit poporodní období, které trvá déle než 2 hodiny; s relativní placentou accreta není vždy účinná a u pravé placenta accreta je zcela zbytečná.
Po 2 hodinách čekání, i když nedojde ke krvácení, byste měli vstoupit do děložní dutiny rukou a odstranit placentu. Přílišné prodlužování poporodní doby (více než 2 hodiny) není přínosné, neboť prognóza této operace je tím horší, čím později je provedena (riziko infekce).
Pravá placenta accreta je obvykle založena při pokusu o její ruční oddělení, což je vždy doprovázeno silným krvácením. V takových případech je jedinou příležitostí k záchraně života rodící ženy okamžité zastavení operace, která započala s ručním oddělováním placenty prorostlé do svalů dělohy a odstraněním těla dělohy transsekcí. Při přípravě na tuto operaci se děložní dutina a pochva pevně tamponují sterilním gázovým obvazem, aorta se pevně přitlačí pěstí k páteři přes břišní kůži, provede se krevní transfuze (500-800 ml) a všechna opatření jsou užívány k zastavení krvácení a boji s rychle se blížícím nebezpečím kolapsu.
Placenta accreta: jaké je nebezpečí?
Placenta accreta (patologická hluboká invaze choria) je porodnická patologie, při které choriové klky prorůstají do bazální vrstvy decidua, svalové vrstvy dělohy, perimetria a okolních tkání.
Projevuje se ve třetí době porodní absencí známek odloučení placenty, možným výskytem profuzního krvácení a příznaky postižení sousedních orgánů (krev v moči a stolici, pánevní bolesti, zácpa, dysurické poruchy). Patologie je diagnostikována na základě klinických příznaků, ultrazvukových dat pánevních orgánů a dalších instrumentálních metod. Léčba zahrnuje manuální oddělení placenty a v případě potřeby hysterektomii (supravaginální amputaci nebo hysterektomii).
Pravá placenta accreta je závažná porodnická komplikace a může se zkomplikovat úmrtím rodičky.
Placenta accreta: co to je?
Placenta je dočasný orgán, který se tvoří během těhotenství ve funkční vrstvě (v těhotenství nazývané decidua) endometria. Decidua obsahuje houbovitou vrstvu, která odděluje placentu od svalové stěny dělohy. Ve třetí době porodní je placenta oddělena spolu s deciduou na úrovni houbovité vrstvy. V houbovité vrstvě dochází ke stažení děložních cév, což zabraňuje vzniku děložního krvácení. Placenta accreta je způsobena úplnou nebo částečnou nepřítomností houbovité vrstvy a růstem choriových klků hluboko do dělohy a dokonce i do blízkých orgánů.
Výskyt patologie se za posledních 10 let zvýšil 50krát. V 60. letech minulého století došlo k hluboké choriové invazi u jedné rodící ženy z 30000 2007 těhotných, v roce 1 se výskyt placenta accreta zvýšil na 2500:XNUMX, což bylo způsobeno nárůstem počtu porodů v břiše.
Placenta accreta se často kombinuje s placentou previa, což se zase vysvětluje nižší implantací embrya v přítomnosti jizvy na děloze.
Bylo zjištěno, že riziko hluboké choriové invaze se po prvním císařském řezu zvyšuje o 10 % a po 4. a více operacích o 60 %.
Příčiny placenty accreta
Faktory, které způsobují patologické prorůstání choriových klků, se dělí do 3 skupin:
- Jizvy na děloze. Předchozí chirurgické zákroky a invazivní výkony na místě plodu (císařský řez, odstranění myomatózních uzlin, hysteroskopie, chirurgický potrat, manuální separace placenty a diagnostická kyretáž) přispívají ke vzniku lokální atrofie endometria a vymizení houbovité vrstvy decidua. V důsledku toho se choriové klky dostávají do přímého kontaktu s myometriem a prorůstají do něj.
- Nemoci dělohy. Struktura děložní sliznice je narušena rozvojem zánětlivého procesu v ní (nespecifická a specifická endometritida, průnik skrytých sexuálně přenosných infekcí), přítomnost intrauterinních synechií, submukózních myomatózních uzlin a endometrioidních ložisek (adenomyóza).
- Zvýšená proteolytická aktivita chorionu. V některých případech je hluboká invaze choriových klků způsobena poruchou enzymatické rovnováhy mezi zárodkem a deciduou (je narušena tvorba hyaluronidázy a kyseliny hyaluronové).
Následující faktory zvyšují riziko placenty accreta:
- nízká placenta, placenta previa (v isthmu a cervixu není funkční vrstva endometria);
- vícenásobné těhotenství;
- malformace dělohy (nitroděložní přepážka, změny jejího tvaru: dvourohé, sedlovité);
- po splatnosti;
- parita (četná těhotenství a porody);
- věk (po 35);
- těžká gestóza;
- chronická glomerulonefritida.
Riziko prorůstání choriových klků do myometria a hlouběji se výrazně zvyšuje při přítomnosti jizvy na děloze po předchozích operacích a placenty previa.
Mechanismus vzniku: pravá a nepravá placenta accreta
Patogeneze patologie je založena na nahrazení houbovité vrstvy deciduou pojivovou tkání v důsledku zánětu, dystrofických nebo jizvových změn ve stěně dělohy. Choriové klky prorůstají do jizvy, což znemožňuje samostatné oddělení placenty od stěny plodového vaku ve třetí době. Tato vada se nazývá těsné připojení placenty.
Při atrofii (tj. úplné nebo částečné absenci) houbovité vrstvy prorůstají choriové klky do decidua a pronikají do svalové vrstvy dělohy a hlouběji, až prorůstají do sousedních orgánů. Tato patologie se nazývá pravá placenta accreta.
Při zvýšené produkci hyaluronidázy (enzymu rozpouštějícího endometriální epitel) chorionem se rychle rozpouští kyselina hyaluronová (produkovaná v děloze), která brání hlubokému klíčení choriových klků, což způsobuje patologickou hlubokou invazi chorionu.
Klasifikace
Patologie je systematizována na základě následujících kritérií: oblast připojení placenty a hloubka jejího klíčení do děložních vrstev. Existuje několik typů abnormálního růstu chorionu:
- Falešná, hustá nebo intimní akrece(zavedení placenty) – placenta adhaerens. Nejvýhodnější a nejběžnější možnost. Vzniká v důsledku jizvičné deformace houbovité vrstvy. Choriové klky vrůstají poměrně těsně do decidua, pronikají do bazální vrstvy endometria, ale bez poškození myometria. K oddělení placenty nedochází ve třetí době porodní;
- Skutečný přírůstek. Způsobeno vymizením houbovité vrstvy. Existují tři podtypy patologie:
- placenta accreta (accreta placenta) – houbovitá vrstva chybí, choriové klky zasahují do děložní svaloviny, ale vrůstají do ní, pozorováno u 78 % všech případů pravých accreta;
- placenta increta (vrostlá placenta) – choriové klky prorůstají do svalové vrstvy orgánu a narušují jeho strukturu, vyskytuje se v 15 % všech případů patologie;
- placenta percreta (vyklíčená placenta) – invaze choriových klků do myometria, serózní membrány orgánu a dále, frekvence patologie je 7%.
Rozlišujte také kompletní placenta accreta и neúplný (částečný). V prvním případě je místo miminka srostlé s celou svalovou vrstvou dělohy. Ve druhém případě se oblasti normální placenty střídají s oblastmi abnormální invaze choria.
Klinické projevy
Během gestačního období se patologie nijak neprojevuje. Charakteristické klinické příznaky se objevují ve třetí době porodní, kdy po dobu 30 minut po vypuzení plodu nejsou žádné známky oddělení placenty. Vnější známky oddělení dětské sedačky:
- pupeční šňůra vyčnívající z porodních cest se neprodlužuje, když se placenta odloučí, pupeční šňůra se prodlouží o 10 cm a více (Alfredův příznak);
- fundus dělohy se nezvedá nad pupek (Schroederův příznak);
- prodloužení pupeční šňůry při namáhání a její vtažení zpět při relaxaci, pokud je placenta oddělena, pupeční šňůra se nestahuje zpět (Kleinův příznak);
- stažení pupeční šňůry při inspiraci (Dovzhenkoův symptom);
- zkrácení pupeční šňůry tlakem nad dělohou (při oddělení placenty se pupeční šňůra nestahuje).
Úplné připojení nebo růst placenty je charakterizován absencí krvácení a známkami oddělení místa dítěte. Při částečné akreci nebo při snaze oddělit místo miminka, při jeho úplném přirůstání, dochází k hojnému krvácení z dělohy.
Prorůstání dětského místa do pobřišnice, konečníku nebo močového měchýře je charakterizováno bolestí v podbřišku a výskytem krve v moči/stolici.
Silné děložní krvácení může vést ke smrti rodící ženy a vyžaduje okamžitý chirurgický zákrok (hysterektomii). Konzervativní léčebné metody se používají jako příprava na operaci.
diagnostika
Ultrazvukové diagnostické metody umožňují identifikovat patologii:
- Ultrazvukové vyšetření dělohy a plodu. Hlubokou choriovou invazi je možné detekovat po 18–20 týdnech. Detekce cyst a hyperechogenních oblastí v místě dítěte, absence mezivrstvy (houbičky) mezi tkání placenty a myometria, zobrazení placentárních lakun, tloušťka děložního svalu menší než 1 mm v místě placenty nepřímo naznačují placenta accreta.
- Barevná dopplerovská karyotypizace. Umožňuje určit umístění patologických cévních zón. Charakteristickým znakem je zjištění rozšířeného subplacentárního komplexu žil. Umožňuje posoudit hloubku invaze choriových klků do svalové vrstvy dělohy. Je považován za zlatý standard v prenatální diagnostice patologie.
Pokud je podezření na placentu accreta v pochybných situacích, MRI pelviometrie. Metoda umožňuje zhodnotit děložní stěnu (drsnost, heterogenitu myometria a placentární tkáně). Dodatečně přiděleno stanovení hladiny alfa-fetoproteinu (rizikové těhotné ženy). Zvýšení AFP nepřímo ukazuje na přítomnost placenta accreta.
Diferenciální diagnostika mezi skutečnou akrecí a intimním připojením placenty se provádí ve třetí době porodní. Při ručním oddělování placenty lze oddělit pevně přichycenou placentu k zastavení krvácení, děloha se masíruje na pěst; Při skutečném přírůstku je nemožné ručně oddělit placentu. Patologie se také odlišuje od děložní hypotenze, syndromu diseminované intravaskulární koagulace, krevních onemocnění a normálně připojeného místa dítěte ve tubárním úhlu s malformací dělohy.
Komplikace
Porušení placentárního úponu se často kombinuje s vrozenými anomáliemi vývoje plodu, které nejsou příčinou poruch blastogeneze. Gestační období u žen s touto patologií je komplikováno fetoplacentární insuficiencí, hypoxií a podvýživou plodu a předčasným stárnutím placenty. Během porodu je placenta accreta plná výskytu hojného děložního krvácení, které vede ke hemoragickému šoku a smrti rodící ženy. Mezi vzácné komplikace této anomálie patří syndrom diseminované intravaskulární koagulace, vzduchová embolie velkých cév a syndrom respirační tísně u plodu.
Léčba placenty accreta
Terapeutická taktika je určena typem abnormální hluboké choriové invaze. Pokud je zjištěno skutečný přírůstek placenty v těhotenství, žena ve 37.–38. týdnu podstoupí plánovaný císařský řez s následnou hysterektomií. Pokud je během porodu zjištěna patologie, provádí se nouzová hysterektomie.
na těsné uchycení Placenta je ručně oddělována od děložní stěny v nitrožilní anestezii (porodník jednou rukou fixuje dělohu přes přední stěnu břicha, druhou provádí pilovité pohyby, oddělující placentární tkáň a děložní stěnu). Po odstranění placenty a jejím prozkoumání lékař, aniž by vytáhl ruku z děložní dutiny, z ní odstraní sraženiny a úlomky membrán, poté masíruje dělohu pěstí, aby stimuloval kontrakci orgánu. Po ukončení porodu jsou předepsány uterotonika, hemostatika, antibiotika a v případě potřeby infuzní terapie a krevní transfuze.
na skutečný přírůstek u placenty je indikována hysterektomie. Rozsah operace (supravaginální amputace dělohy nebo její exstirpace závisí na umístění placenty). Při nízké placentaci nebo placenta previa se provádí hysterektomie. V případě invaze choriových klků do močového měchýře nebo konečníku se provádí kombinovaná chirurgická intervence (uro- nebo proktogynekologická), jejímž účelem je úplné odstranění placentární tkáně. Předoperační příprava v urgentních případech (zjištění patologie a krvácení ve 3. době porodní) zahrnuje nitrožilní infuze včetně dárcovské krve, podávání hemostatických a kontrakčních léků, udržování životních funkcí (krevní tlak, tep).
Prognóza a prevence
Zachování zdraví ženy je zajištěno prenatální detekcí patologie, plánovaným porodem, adekvátní léčbou a léčbou v poporodním období. Když je placenta intimně přichycena, prognóza porodu a zdraví ženy jsou příznivé. Provedení hysterektomie zbavuje pacientku schopnosti donosit dítě.
Mezi primární preventivní opatření patří: plánování těhotenství, vyhýbání se potratům a zbytečným intrauterinním manipulacím, včasná léčba endometritidy a latentních pohlavně přenosných infekcí a císařský řez podle přísných indikací.
Sozinova Anna Vladimirovna, porodník-gynekolog
