Léčba akutní lymfadenitidy u dětí.
Obsah
- 1 ICD-10
- 2 Přehled
- 3 Příčiny
- 4 Klasifikace
- 5 Příznaky
- 6 diagnostika
- 7 Léčba lymfadenitidy u dětí
- 8 Prognóza a prevence
- 9 Lymfadenitida u dětí
- 10 Příčiny lymfadenitidy u dětí
- 11 Typy lymfadenitidy u dětí
- 12 Příznaky lymfadenitidy u dětí
- 13 diagnostika
- 14 Léčba lymfadenitidy u dětí
- 15 Možné důsledky a komplikace
- 16 Předpověď
- 17 Prevence
- 18 Submandibulární lymfadenitida u dětí
- 19 Submandibulární lymfadenitida u dětí
- 20 Příznaky:
- 21 Příčiny submandibulární lymfadenitidy
- 22 Diagnóza submandibulární lymfadenitidy
- 23 Akutní lymfadenitida
- 24 Chronická lymfadenitida
- 25 Submandibulární lymfadenitida u dětí: léčba tradiční medicínou
- 26 Prevence lymfadenitidy
- 27 Typy, příznaky a léčba lymfadenitidy u dítěte
- 28 Lymfadenitida a její typy
- 29 Cervikální lymfadenitida u dětí
- 30 Submandibulární lymfadenitida u dětí
- 31 Inguinální lymfadenitida u dětí
- 32 Příčiny
- 33 Hlavní rysy
- 34 diagnostika
- 35 Léčba
- 36 Prevence
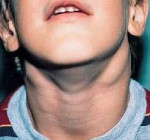
Lymfadenitida u dětí je zánětlivá reakce lymfatických uzlin v reakci na místní nebo celkové patologické procesy v těle. Serózní lymfadenitida u dětí se vyskytuje se zvětšením, ztvrdnutím a bolestí lymfatických uzlin; purulentní lymfadenitida je doprovázena místními (hyperémie, edém) a celkovými příznaky (prudké zhoršení zdravotního stavu, horečka). Diagnóza lymfadenitidy u dětí je stanovena na základě klinického vyšetření, celkového krevního testu, ultrazvuku a punkce lymfatických uzlin. Při léčbě lymfadenitidy u dětí se používá konzervativní taktika (antibakteriální, desenzibilizační, detoxikační terapie, lokální aplikace, UHF) nebo chirurgické otevření a drenáž purulentního ložiska s povinnou eliminací primárního zdroje infekce.
ICD-10
Přehled
Lymfadenitida u dětí je infekční nebo neinfekční zánětlivý proces v periferních orgánech lymfatického systému — lymfatických uzlinách. Lymfadenitida je jedním z předních míst z hlediska frekvence výskytu v pediatrické praxi, což je dáno morfofunkční nezralostí lymfatického systému dítěte. Nejčastěji je lymfadenitida pozorována u dětí ve věku 1 až 6 let a má prudší průběh než u dospělých. Lymfadenitida u dětí se vyvíjí sekundárně, což komplikuje průběh velkých infekčních a zánětlivých onemocnění, proto mohou zvětšené lymfatické uzliny u dítěte detekovat různí dětští specialisté: pediatr, dětský otolaryngolog, dětský zubař, dětský chirurg, dětský imunolog, dětský revmatolog atd. .

Příčiny
Růst a vývoj lymfoidních formací u dětí pokračuje až do 6-10 let; toto období je spojeno se zvýšenou vnímavostí k různým infekčním agens a nedostatečnou bariérově-filtrační funkcí. Lymfatické uzliny se jako prvky imunitní obrany podílejí na všech patologických procesech probíhajících v těle: rozpoznáváním a zachycováním cizích částic (bakterií, toxinů, produktů rozpadu tkání) zabraňují jejich šíření z lokálního ohniska a vstupu do krve.
Lymfadenitida u dětí má nejčastěji nespecifickou genezi, jejími hlavními patogeny jsou pyogenní mikroorganismy, především stafylokoky a streptokoky. Při lymfadenitidě u dětí je obvykle primární ohnisko akutního nebo chronického purulentního zánětu, ze kterého se infekce dostává do lymfatických uzlin lymfou, krví nebo kontaktem.
Více než 70% případů lymfadenitidy u dětí je spojeno se zánětlivými procesy orgánů ORL — tonzilitida, sinusitida, otitida. Lymfadenitida u dětí je často doprovázena infekcemi kůže a sliznic: vředy, pyodermie, hnisavé rány, ekzémy, stomatitida. Lymfadenitida může komplikovat průběh různých bakteriálních a virových infekcí u dětí — šarla, záškrt, ARVI, chřipka, příušnice, plané neštovice, spalničky. Největší počet lymfadenitid u dětí je pozorován v období podzim-zima v důsledku nárůstu počtu infekčních a exacerbací chronických onemocnění.
Lymfadenitida u dětí starších 6-7 let může být spojena se zánětlivými onemocněními dentofaciálního systému (pulpitida, parodontitida, osteomyelitida). V tomto případě může dojít ke zvýšení příznaků lymfadenitidy u dětí po utlumení patologického procesu v primárním zaměření. Příčinou specifické lymfadenitidy u dětí jsou infekční onemocnění s typickým poškozením lymfatických uzlin – tuberkulóza, infekční mononukleóza, brucelóza, aktinomykóza, syfilis aj.
V některých případech může být lymfadenitida u dětí spojena s onemocněními krve (akutní a chronická leukémie), nádory lymfatické tkáně (lymfosarkom, lymfogranulomatóza) a také s traumatickým poškozením samotných lymfatických uzlin. Lymfadenitida je obvykle pozorována u dětí s lymfaticko-hypoplastickou diatézou, často trpících akutními respiračními virovými infekcemi, s anamnézou souběžných infekcí herpesvirem (CMV, virus Epstein-Barrové) a chronickými gastrointestinálními onemocněními.
Klasifikace
Podle typu patogenu se rozlišuje nespecifická a specifická lymfadenitida u dětí, která může mít akutní (do 2 týdnů), subakutní (2 až 4 týdny) nebo chronický (více než měsíc) průběh. Na základě povahy zánětlivých změn v lymfatických uzlinách u dětí se rozlišují serózní (infiltrace), purulentní, nekrotické (s roztavením uzlin) lymfadenitida a adenoflegmona.
Na základě léze se lymfadenitida u dětí dělí na regionální (cervikální, submandibulární, axilární, inguinální aj.) a generalizovanou; podle etiologického faktoru — odontogenní (spojený s patologií dentofaciálního systému) a neodontogenní.
Příznaky
Lymfadenitida u dětí zpravidla postihuje lymfatické uzliny na obličeji a krku (nejčastěji — submandibulární a cervikální na jedné nebo obou stranách, méně často — příušní, bukální, okcipitální, za uchem), v některých případech — axilární , tříselné.
Serózní stadium akutní nespecifické lymfadenitidy u dětí (1.-3. den onemocnění) se projevuje bolestivými, nápadně zvětšenými regionálními lymfatickými uzlinami, které jsou na dotek hustě elastické, bez ztráty jejich pohyblivosti a rozvoje lokální kožní reakce. Celkový stav dítěte není ovlivněn, teplota se pohybuje od normálních až po subfebrilní hodnoty.
Přechod akutní lymfadenitidy do purulentního stádia (3. až 6. den onemocnění) nastává s výraznými místními příznaky a prudkým zhoršením pohody dětí. Příznaky intoxikace jsou pozorovány: zimnice, vysoká teplota (až 40ºC), bolest hlavy, silná slabost, nedostatek chuti k jídlu a poruchy spánku. V oblasti postižených lymfatických uzlin dochází k intenzivním dráždivým nebo vystřelujícím bolestem, periadenitidě, lokální hyperémii a otoku kůže. Je možný vývoj adenoflegmonu s výskytem ložisek kolísání a uvolněním purulentního zánětu za lymfatickou uzlinou. Adenoflegmony maxilofaciální oblasti mohou být komplikovány trombózou kavernózního sinu, mediastinitidou a sepsí.
Chronická forma lymfadenitidy u dětí se může vyvinout především v případě, že původci jsou slabě virulentní mikroorganismy, nebo se stanou pokračováním akutní formy onemocnění. Při chronickém průběhu bez exacerbace jsou lymfatické uzliny zvětšené, omezená pohyblivost, dosti husté, ale nebolestivé; není narušena pohoda dítěte; hnisání se vyvíjí zřídka. Pokud má dítě ohnisko chronické infekce, která dlouhodobě udržuje stagnující lymfadenitidu, lymfatické uzliny jsou postupně zničeny a nahrazeny granulační tkání.
Tuberkulózní lymfadenitida u dětí má dlouhý průběh a je obvykle omezena na cervikální skupinu lymfatických uzlin, shromážděných v hustém, nebolestivém, velkém balení, podobném límci. Tuberkulózní lymfadenitida u dětí může být komplikována kaseózním rozpadem, tvorbou píštěle a jizvovitými změnami na kůži.
Specifická lymfadenitida spojená s očkováním proti tuberkulóze („betsejeitida“) se může vyvinout u dětí s nízkou a změněnou obecnou reaktivitou, projevující se chronickými kalcifickými kaseózními lézemi axilárních lymfatických uzlin. Generalizovaná lymfadenitida u dětí je pozorována s diseminovanou plicní tuberkulózou a chronickou intoxikací tuberkulózou; doprovázené charakteristickou fibrózou uzlin („oblázkové žlázy“).
diagnostika
Diagnostika lymfadenitidy u dětí zahrnuje důkladné fyzikální vyšetření, posouzení klinického obrazu a anamnézy onemocnění, klinický krevní test, ultrazvuk lymfatických uzlin a řadu dalších diferenciálně diagnostických studií. Detekce lymfadenitidy u dětí může vyžadovat vyšetření lékaři různých specializací: pediatr, specialista na infekční onemocnění, dětský otolaryngolog, hematolog, chirurg, ftiziatr.
Během diagnózy je nutné stanovit etiologii lymfadenitidy u dětí a identifikovat primární zaměření purulentního zánětu. Pomocnými metodami pro detekci tuberkulózní lymfadenitidy u dětí jsou tuberkulinové testy, rentgen hrudníku, diagnostická punkce a bakteriologická kultivace materiálu. Při podezření na onkologický proces se provádí biopsie lymfatických uzlin s cytologickým a histologickým vyšetřením tkáně.
Diferenciální diagnostika lymfadenitid různých lokalizací u dětí se provádí s nádory slinných žláz, metastázami zhoubných novotvarů, flegmónou, strangulovanou tříselnou kýlou, osteomyelitidou, systémovými onemocněními (sarkoidóza, leukémie), difúzními onemocněními pojiva (juvenilní revmatoidní artritida, systémová lupus erythematodes, dermatomyositida).
Léčba lymfadenitidy u dětí
Léčba lymfadenitidy u dětí je určena stádiem, typem onemocnění, stupněm intoxikace a je zaměřena na zastavení infekčních a zánětlivých procesů v lymfatických uzlinách a odstranění primárního zdroje infekce.
U akutní serózní a chronické nespecifické lymfadenitidy u dětí se používá konzervativní terapie, včetně antibiotik (cefalosporiny, semisyntetické peniciliny, makrolidy), desenzibilizujících činidel, lokální léčby (suché teplo, obklady s Višněvským mastí, UHF). Jsou indikovány obecné posilující léky — glukonát vápenatý, ascorutin, vitamíny, imunostimulanty.
Pokud není účinek terapie nebo lymfadenitida přechází do hnisavého stádia, je dítě hospitalizováno a je provedeno nouzové otevření, drenáž a sanitace hnisavého ložiska. V případě nekrotizující lymfadenitidy u dětí se provádí důkladná kyretáž dutiny, v případě potřeby se odstraní lymfatická uzlina. V pooperačním období je indikována komplexní protizánětlivá a detoxikační terapie. Léčba specifické tuberkulózní lymfadenitidy u dětí se provádí ve specializovaných lékařských zařízeních.
Prognóza a prevence
Prognóza lymfadenitidy u dětí s včasnou adekvátní léčbou je příznivá s dlouhým chronickým průběhem, je možná náhrada lymfoidní tkáně pojivovou tkání; Někdy se v oblasti postižených lymfatických uzlin vyvine porušení lymfatické drenáže (lymfostáza).
Prevence lymfadenitidy u dětí spočívá v odstranění zdrojů chronické infekce, včasné léčbě zubů, traumatických a hnisavých lézí kůže a sliznic a zvýšení celkové a lokální odolnosti těla.
Lymfadenitida u dětí
Lymfadenitida u dětí je zánět lymfatických uzlin.
Lymfatické uzliny jsou periferní lymfoidní orgány, což jsou kulaté anatomické útvary pojivové tkáně naplněné lymfou. Lymfatické uzliny jsou spojeny s oběhovým systémem lymfatickými cévami a postkapilárními venulami. Když lymfa prochází lymfatickými uzlinami, shromažďuje se do lymfatických cest, které ústí do žilního oběhového systému. Lymfatické uzliny přitom plní funkci biologického a mechanického čištění krve: zadržují a hromadí protilátky, které tvoří důležitou součást imunitního systému. Lymfatické uzliny zároveň plní roli filtru, inaktivujícího bakteriální agens přítomné v lymfě. Když se cizí částice a bakterie, procházející lymfatickou uzlinou, zachytí v jejích trabekulách a přepážkách, může se vyvinout zánět. V přítomnosti ohniska zánětu se lymfatické uzliny stávají zhutněnými a bolestivými, zvětšují se a rozvíjí se lymfadenitida. Lymfadenitida tedy není nezávislé onemocnění, ale příznak hlavního patologického procesu vyskytujícího se v těle, signál o snížení jeho ochranných funkcí.
Vzhledem k tomu, že vývoj lymfadenitidy je způsoben primárním onemocněním, hlavním opatřením k prevenci zánětu lymfatických uzlin je včasná diagnostika a léčba primární patologie.
U dětí mají lymfatické uzliny neúplnou strukturu septa a trabekuly nejsou v raném věku plně vytvořeny, což snižuje jejich bariérovou funkci. K dozrávání lymfatických uzlin dochází postupně, ve věku 8-9 let se objevuje imunologická odpověď a ve 12-14 letech je tvorba lymfatických uzlin dokončena.

Příčiny lymfadenitidy u dětí
Nejčastější příčinou lymfadenitidy u dětí je infekční zánět způsobený následujícími patogeny:
Lymfadenitida u dětí je často spojena se zánětlivým procesem v orofaryngu a nosohltanu s angínou, chřipkou, zánětem středního ucha, adenoiditidou a chronickou tonzilitidou. Lymfatické uzliny se zvětšují při dětských infekcích – šarla, zarděnky, příušnice, záškrt, dále kožní onemocnění – pyodermie, exsudativní diatéza, infikovaný ekzém. K průniku mikrobů do těla může dojít průtokem lymfy, krve nebo přímým kontaktem.
Neinfekční příčiny lymfadenitidy u dětí: lymfom, sekundární (metastatická) rakovina lymfatických uzlin, kontaktní infekce při kontaktu infikovaného materiálu s tkání lymfatické uzliny.
Typy lymfadenitidy u dětí
Lymfadenitida je klasifikována podle několika kritérií.
Podle etiologického faktoru se rozlišují:
- specifická lymfadenitida – vyvíjí se pod vlivem patogenů tuberkulózy, syfilis, brucelózy, toxoplazmózy, aktinomykózy, tularémie;
- nespecifická lymfadenitida – způsobené pyogenními mikroby (stafylokoky, streptokoky), jejich toxiny, oportunními bakteriemi, produkty rozpadu tkání z primárních ložisek hnisavého procesu, houbovými mikroorganismy, které žijí na povrchu kůže a sliznic.
Klinické projevy lymfadenitidy jsou vrstveny s projevy zánětu v hlavním ohnisku, bolesti se objevují v odpovídajících oblastech.
Na základě povahy a trvání infekčního procesu se lymfadenitida rozlišuje:
- zájem – vyznačuje se krátkým prodromálním obdobím, vyskytuje se po infekci rány, chirurgickém zákroku nebo při pronikání virulentní mikrobiální flóry do tkáně; klinické příznaky jsou výrazné;
- chronický – je často výsledkem expozice slabě virulentní infekci během vleklých, pomalých zánětlivých onemocnění, progrese rakoviny a nepříznivého výsledku akutní lymfadenitidy. Má vlnovitý průběh, období exacerbace střídá remise.
Akutní lymfadenitida se může vyskytovat ve dvou formách:
- serózní – vyskytuje se pod vlivem virů a nádorů, obvykle doprovázeno nejasnými příznaky, zánětlivé jevy nepřesahují pouzdro lymfatické uzliny;
- hnisavý – vzniká pod vlivem chronické bakteriální infekce, zánět se může rozšířit do okolních tkání a představuje hrozbu rozvoje sepse.
Samostatné varianty zahrnují hemoragickou a fibrinózní lymfadenitidu.
Zánětlivý proces může postihnout jednu nebo více sousedních lymfatických uzlin. Podle lokalizace zánětlivého procesu může být lymfadenitida lokální, regionální a generalizovaná.
Příznaky lymfadenitidy u dětí
Příznaky lymfadenitidy u dětí:
- zvýšená tělesná teplota;
- leukocytóza;
- otok v oblasti postižené lymfatické uzliny, zvětšení lymfatické uzliny;
- hyperémie s místním zvýšením teploty (s povrchovým umístěním zanícené lymfatické uzliny).
Závažnost symptomů je dána povahou základního zánětlivého procesu a typem onemocnění.
Úspěšnost léčby lymfadenitidy u dětí závisí na včasném záchytu onemocnění a adekvátnosti terapie.
Akutní lymfadenitida se u dětí projevuje zvětšením a lokální bolestí lymfatických uzlin při palpaci, horečkou, slabostí a bolestí hlavy. Lymfatické uzliny jsou pohyblivé, ale jejich hranice ztrácejí obrys a splývají s okolními tkáněmi. Klinické projevy lymfadenitidy jsou vrstveny s projevy zánětu v hlavním ohnisku, bolesti se objevují v odpovídajících oblastech (např. se zanítí krční lymfatické uzliny s bolestí v krku, která je doprovázena bolestí v krku).
Se serózní lymfadenitidou se zdraví nemocného dítěte nemusí změnit. Dochází ke zvětšení a ztvrdnutí regionálních lymfatických uzlin, střední bolestivosti a bez zánětu na kůži. Může být pozorován otok tkání sousedících s uzlem.
Vývoj purulentní destrukce je indikován ostrou bolestí, horečkou, zimnicí, slabostí, ztrátou spánku a chuti k jídlu. Je patrná výrazná hyperémie zevního integumentu nad povrchově umístěným uzlem. Lymfatické uzliny se stávají nehybnými a spojují se mezi sebou a se sousedními tkáněmi. Při absenci správné léčby se purulentní zánět šíří do okolních tkání, objevují se oblasti změkčení, hranice edému jsou rozmazané, je určena difuzní hyperémie a může se vyvinout absces lymfatických uzlin nebo adenoflegmon. To je doprovázeno prudkým zvýšením teploty, výskytem zimnice, tachykardie, intenzivními bolestmi hlavy a silnou slabostí.
Chronický zánět lymfatických uzlin je charakterizován absencí bolesti nebo její mírnou závažností. Hlavním příznakem chronické nespecifické lymfadenitidy u dětí je zvětšení lymfatických uzlin, které jsou obvykle na dotek husté, vzájemně nesrostlé a oddělené od okolních tkání.
V dětském věku je období primární tuberkulózy často kombinováno s poškozením nitrohrudních lymfatických uzlin. Do procesu může být zapojeno několik skupin najednou. Charakteristickým rysem tuberkulózní lymfadenitidy je přítomnost periadenitidy (konglomerát postižených lymfatických uzlin spojených dohromady). Při akutním nástupu tuberkulózní lymfadenitidy se objevují příznaky tuberkulózní intoxikace, vysoká teplota, zvětšené lymfatické uzliny, někdy s výraznými zánětlivě-nekrotickými změnami.
diagnostika
V první fázi diagnózy se provádí fyzikální vyšetření dítěte, zhodnocení klinického obrazu, odběr anamnézy a prohmatání lymfatických uzlin. Při palpaci se zaznamenává umístění, velikost, tvar, soudržnost, konzistence, bolestivost a pohyblivost lymfatických uzlin. Vyšetření lymfatických uzlin se při srovnání provádí oběma rukama, v symetrických oblastech.

Plán vyšetření zahrnuje:
- test periferní krve — zvýšená hladina leukocytů (charakteristické pro onemocnění bakteriální etiologie), převaha lymfomonocytů v krevním obrazu (ukazuje ve prospěch herpetické a jiné virové etiologie);
- mikrobiologické studium mikroflóry z orofaryngu;
- komplex sérologických krevních testů pomocí ELISA a PCR;
- testy na alergie;
- analýza infekce HIV;
- ultrazvukové vyšetření lymfatických uzlin;
- Rentgenové vyšetření;
- punkční biopsie lymfatické uzliny.
Na základě výsledků hlavního vyšetření mohou být pro diagnostiku primárního onemocnění předepsány další laboratorní a instrumentální studie.
U dětí mají lymfatické uzliny neúplnou strukturu septa a trabekuly nejsou v raném věku plně vytvořeny, což snižuje jejich bariérovou funkci.
Léčba lymfadenitidy u dětí
Léčba lymfadenitidy u dětí je zaměřena na odstranění primárního zaměření a zastavení zánětlivého procesu v lymfatických uzlinách. Pokud je příčinou lymfadenitidy bakteriální infekce, pak je předepsána antibiotická terapie s použitím makrolidů, aminopenicilinů, cefalosporinů, makrolidů a semisyntetických penicilinů. Léčebný režim závisí na typu infekčního agens a vlastnostech dítěte (hmotnost, věk). Podle indikací jsou předepsány desenzibilizační a regenerační prostředky a provádí se symptomatická (lék proti bolesti a protizánětlivá) terapie.
Během období zotavení po akutní lymfadenitidě a v procesu léčby chronické lymfadenitidy se používají fyzioterapeutické postupy (UHF terapie, laserová terapie, křemenné ozařování, galvanizace).
V případě hnisavého tání lymfatické uzliny je indikován chirurgický zákrok, který spočívá v otevření hnisavých flegmón a abscesů, odstranění jejich obsahu, ošetření dutiny antiseptikem a zavedení drenáže rány. V pooperačním období se provádí antibiotická terapie.
Pokud je tuberkulóza potvrzena, léčba se provádí na specializovaném (ftiziatrickém) oddělení nemocnice.
Možné důsledky a komplikace
Komplikace lymfadenitidy u dětí mohou zahrnovat:
- absces lymfatické uzliny, adenoflegmona, hnisavý rozpad lymfatických uzlin s následnou náhradou pojivovou tkání;
- sepse;
- encefalitida;
- tromboflebitida sousedních žil;
- poruchy lymfatického oběhu, lymfostáza, elefantiáza končetin.
Předpověď
Úspěšnost léčby lymfadenitidy u dětí závisí na včasném záchytu onemocnění a adekvátnosti terapie. Obecně je prognóza příznivá s výjimkou případů vývoje nekvalitních útvarů v parenchymu lymfatické uzliny.
K dozrávání lymfatických uzlin dochází postupně, ve věku 8-9 let se objevuje imunologická odpověď a ve 12-14 letech je tvorba lymfatických uzlin dokončena.
Prevence
Vzhledem k tomu, že vývoj lymfadenitidy je způsoben primárním onemocněním, hlavním opatřením k prevenci zánětu lymfatických uzlin je včasná diagnostika a léčba primární patologie. Další preventivní opatření:
- prevence zranění, v případě zranění — včasná sanitace (poškození kůže je ošetřeno jódem, utěsněno lepicí páskou nebo jsou aplikovány obvazy);
- naučit dítě dodržovat pravidla osobní hygieny;
- pečlivá péče o malé děti;
- obecná posilující opatření: správná výživa, pokrytí potřeb souvisejících s věkem, rutinní očkování, každodenní procházky na čerstvém vzduchu, aktivní životní styl, otužování.
Video z YouTube k tématu článku:
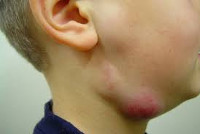
Submandibulární lymfadenitida u dětí
Lymfatické uzliny, stejně jako biologické filtry, reagují na infekční onemocnění. Zvětšené lymfatické uzliny jsou obvykle pozorovány v blízkosti místa infekce. Tímto způsobem vás lidský imunitní systém informuje o výskytu infekce.
V závislosti na lokalizaci infekce může být lymfadenitida: cervikální, submandibulární, inguinální. U dětí může dojít k mírnému zvětšení uzlin v důsledku prořezávání zoubků.

Submandibulární lymfadenitida u dětí
Toto onemocnění se u dětí vyskytuje jinak než u dospělých. Může mít specifický i nespecifický původ.
Specifická lymfadenitida — důsledek závažných onemocnění (tuberkulóza, syfilis). Léčba lymfadenitidy nedává trvalé výsledky. Nemoc se často stává chronickou. Je nutné léčit základní onemocnění. Antivirové léky, obklady a pleťové vody snižují bolestivé příznaky. Toto onemocnění nejčastěji postihuje dospělé.
Děti mají především nespecifickou lymfadenitidu, která začíná od specifického zaměření. Jeho původci jsou streptokoky nebo stafylokoky. Nemůžete léčit hnisavé rány, akné, furunkulózu sami! Infekce může způsobit lymfadenitidu.
Totéž lze říci o dalších onemocněních: zánět středního ucha, angína, záškrt atd. Jsou předzvěstí lymfadenitidy.
Na pozadí zánětlivých procesů v ústní sliznici, špatného stavu zubů a kazu se u dětí může objevit submandibulární lymfadenitida. Příznaky a průběh onemocnění jsou závažnější než u dospělých.
Příznaky:
- otok submandibulárních lymfatických uzlin;
- zvýšená teplota;
- ztráta chuti k jídlu;
- slabost, apatie;
- Kojenci mohou vykazovat známky intoxikace.
Intoxikace je otrava těla, snížená vitální aktivita v důsledku toxinů v těle. (Doslovný překlad je „jed uvnitř“). Příznaky intoxikace jsou různé. Za běžné jsou považovány: slabost, apatie, poruchy spánku, teplota, nevolnost a ztráta chuti k jídlu. Trpí játra a ledviny. Intoxikace je provázena odstraněním tekutiny z těla je pro děti velmi nebezpečná;
Poškození lymfatických uzlin může zůstat bez povšimnutí, protože pozornost je zaměřena na boj proti základnímu onemocnění. Pokud není infekce poražena, akutní stadium onemocnění se změní na chronické. Pomalý a dlouhotrvající proces dítě téměř neobtěžuje. Hnisavá lymfadenitida se prakticky nevyskytuje. Vzhledem k tomu, že zvětšené lymfatické uzliny se vyskytují u velmi závažných onemocnění (tuberkulóza, krevní onemocnění, nádory), je nutné zjistit příčinu u lékařů!
Příčiny submandibulární lymfadenitidy
U miminek se lymfatické uzliny zvětší, když se začnou prořezávat zuby. To není důvod k panice. Kojenci ještě nemají vyvinutý imunitní systém a lymfatické uzliny jsou poměrně velké. To by nemělo způsobit dítěti silnou bolest. Samozřejmě je potřeba se poradit s pediatrem.
Pokud jsou lymfatické uzliny zanícené a bolestivé při dotyku, znamená to vážné příčiny. Je bezpodmínečně nutné poradit se s terapeutem a provést vyšetření (krevní testy, testy moči, punkce atd.), abyste nezmeškali nebezpečné nemoci (tuberkulóza, HIV, rakovina krve, mononukleóza).
Všechny nemoci diagnostikované v raných stádiích jsou snadněji léčitelné. Musíte být obzvláště opatrní! Pokud vás něco znepokojuje, kontaktujte své lékaře.
Lékaři identifikovali důvody, které často vedou k lymfadenitidě:
- Škrábance a kousnutí od zvířat (včetně domácích mazlíčků). Bakterie obsažené ve zvířecích slinách se dostávají do krevního oběhu.
- Oslabená imunita. Často nemocné děti mají zvětšené lymfatické uzliny.
- Infekční choroby. Připomínáme, že lymfatická uzlina se zanítí (zvětší) v blízkosti zdroje infekce.

Diagnóza submandibulární lymfadenitidy
Bez dalších vyšetření je obtížné diagnostikovat submandibulární lymfadenitidu. Příznaky tohoto onemocnění jsou podobné cystě krku. Nejprve se provede punkce, pokud výsledky neumožňují stanovit přesnou diagnózu, je nutná biopsie;
Pokud je postižena jedna lymfatická uzlina, odstraní se chirurgicky. Během operace se odebere malá oblast tkáně k vyšetření (biopsie). Pro diagnostiku se používá skenování a rentgenová kontrastní lymfografie.
Akutní lymfadenitida
- zvětšení uzlu, jeho zhutnění;
- bolest při palpaci;
- teplota
- nepohodlí, potíže s otáčením hlavy;
- letargie, slabost.
Pokud léčba není účinná a imunita pacienta je oslabena, mohou se v lymfatických uzlinách tvořit hnisavá ložiska. Celková pohoda pacienta se zhoršuje a příznaky onemocnění se zintenzivňují. V tomto případě je lymfatická uzlina připájena ke tkáním a ztrácí pohyblivost. Zanícená oblast kůže uprostřed zčervená a změkne a hromadí se v ní hnis. Později hnis propuká a akutní onemocnění se stává chronickým.
Chronická lymfadenitida
Při řešení submandibulární lymfadenitidy u dětí bude léčba založena na cílení infekce, aby se postupně zastavilo její šíření. Po úspěšné léčbě se lymfatická uzlina vrátí do normálu.
Chronická lymfadenitida je způsobena reziduálními bakteriemi. Stav pacienta je uspokojivý a lymfatické uzliny nebudou tak bolestivé. Dlouhodobá chronická lymfadenitida končí destrukcí lymfatické uzliny. Na jeho místě se nachází pojivová tkáň a během exacerbace se může objevit píštěl.
Dětský lymfatický systém je náchylnější než dospělý. Proto jsou děti, když se objeví infekční onemocnění, náchylné k lymfadenitidě.
Zánět začíná v jedné lymfatické uzlině (nebo několika). Zpočátku jsou uzliny pohyblivé a nebolestivé. Progrese procesu vede k adhezi uzlu k blízkým tkáním a ztrátě mobility. V postižené oblasti se objeví zarudnutí, otok a začíná hnisání. Objevují se závažnější příznaky: bolesti hlavy a zrychlený tep, kritická teplota (od 40 o C a výše). To je nebezpečné s vážnými následky.
Když se u dětí objeví submandibulární lymfadenitida, léčba by měla být správná, jinak se zhoršujícími faktory (hypotermie, stres, slabá imunita) začíná purulentní lymfadenitida; Jediným řešením je chirurgický zákrok, který zabrání šíření infekce. V opačném případě začne absces napadat sousední tkáně a pronikat do hlubších vrstev. To vede k vážným komplikacím, dokonce k sepsi.
Účinek a účinnost léčby se zvýší, pokud používáte metody tradiční medicíny. Měli by být vybráni po konzultaci s lékařem:
- Bylinné čaje k pití.
- Externí prostředky pro obklady.
Submandibulární lymfadenitida u dětí: léčba tradiční medicínou
Česneková tinktura. Rozdrťte 100 gr. česnek, přidejte 1 litr vařené vody. Vyluhujte, pravidelně, míchejte po dobu 3 dnů, vezměte 1 lžičku. 3 r. za den po jídle.
Čerstvé borůvky mají obecně posilující a protizánětlivé vlastnosti. Rozdrcené bobule zalijte převařenou vodou (1:5). Nechte 2-3 hodiny. Používejte jako nápoj po celý den. Do tinktury přidejte cukr, nejlépe med.
Přeslička rolní a křídlatka mají vlastnosti pro čištění krve. Tinkturu z těchto léčivých bylin lze střídat každý druhý týden. Užívejte 2 měsíce. Jedna polévková lžíce suché byliny na 300 gramů. Vylouhujte vroucí vodou, sceďte. Užívejte 3x denně půl hodiny před jídlem.
- Na postižené místo přiložte bavlněnou látku nebo gázu namočenou v nálevu nebo šťávě z léčivých rostlin.
- Nahoře je umístěn list kompresorového papíru (pergamenu) nebo olejové tkaniny, širší než předchozí. Nedovolí rychlému vyschnutí mokré tkaniny.
- Třetí vrstva je hřejivá — vata, vlněný šátek. Obvaz nebo zajistěte obvazem. Obklady stimulují metabolické procesy a zlepšují krevní oběh. Prospěšné látky obsažené v obkladu pronikají do tkání a poskytují hojivý účinek.
- Rozmačkejte lístky máty nebo pampelišky, dokud nezískáte šťávu. Přiložte navlhčenou gázu nebo několik vrstev obvazu na zvětšené lymfatické uzliny.
- Suché listy jmelí (1 polévková lžíce) zalijte vodou (300 ml) a vařte ve vodní lázni 20 minut. S tímto nálevem přiložte teplý obklad.

Vnitřní tuk (3 g) dusíme ve vodní lázni po dobu 4-200 hodin a přidáme suchou bylinku (1 polévková lžíce). Přecedíme do skleněné nádoby a uchováme v lednici. Namažte postižená místa.
Po vyšetření lékař odešle pacienta na obecný krevní test. Přítomnost infekce bude indikována počtem bílých krvinek. Léčba může probíhat doma, pokud to lékař dovolí. Dítě do 7 let je odesláno do nemocnice. Po stanovení diagnózy jsou předepsány antivirové léky a vitamíny k posílení imunitního systému. V případě potřeby antibiotika.
Pokud dojde k hnisavému procesu, nemůžete se obejít bez operace. Lymfatická uzlina se otevře a vyčistí od hnisu. Pokud je zaníceno více uzlin, je operace rozsáhlejší. V submandibulární oblasti se provede řez, provede se čištění a nainstaluje se trubicová drenáž. Rána je uzavřena speciálními svorkami.
Antibiotika, i když snižují příznaky, nevyléčí nemoc úplně. Časté jsou relapsy. Pokud se objeví hnis, pak pomůže pouze operace.
Po vyléčení nemoci se lymfatické uzliny vrátí do normálu. U dětí je lymfadenitida závažnější než u dospělých a léčí se odlišně. Měli byste se okamžitě poradit s lékařem! Lékař určí typ a stadium onemocnění a předepíše správnou léčbu. Než dorazí lékař, můžete přiložit chladivý obklad, abyste zmírnili stav dítěte. Lymfatické uzliny by se neměly zahřívat! Toto onemocnění jen zhorší.
Prevence lymfadenitidy
Abyste své dítě co nejvíce ochránili před výskytem submandibulární lymfadenitidy, dodržujte doporučení pro prevenci onemocnění:
- Včas léčit infekční onemocnění, aby se zabránilo výskytu lymfadenitidy;
- Poškození kůže (škrábance, oděrky, rány) je třeba okamžitě ošetřit antiseptiky. Aby se infekce nedostala do krve, použijte peroxid, jód, brilantní zeleň a antibakteriální náplast. Měly by být ve vaší domácí lékárničce;
- Dodržujte ústní hygienu a neprodleně navštivte zubního lékaře;
- Posilte imunitní systém svého dítěte vyváženou stravou, otužováním a fyzickým cvičením. Pravidelně provádějte vitamínovou terapii — pijte multivitaminy obohacené o mikroelementy.
- Chraňte děti před fyzickým a psycho-emocionálním přetížením a stresem.
Typy, příznaky a léčba lymfadenitidy u dítěte
Dobrý den, milí rodiče, prarodiče. Dnes budeme hovořit o tom, co je lymfadenitida u dětí a léčba této nemoci. V tomto článku se podíváme na hlavní příznaky onemocnění, příčiny jeho výskytu a metody diagnostiky, stejně jako metody terapeutické terapie.
Lymfadenitida a její typy
Lymfadenitida je zánětlivé onemocnění lymfatických uzlin, vyskytuje se u dětí a vyskytuje se v důsledku pronikání patogenních mikroorganismů, produktů rozpadu tkání, jakož i toxinů a cizích těles do lymfatických uzlin.
Samotná lymfatická uzlina je hlavním orgánem lymfatického systému, který plní ochrannou funkci a chrání tělo před zavlečením všech druhů infekcí.

Nejčastěji se lymfadenitida vyskytuje na krku dítěte; podčelistní lymfatické uzliny se také zanítí, poté zauší, okcipitální, bukální a příušní a teprve potom axilární a inguinální.

Na základě umístění zanícené lymfatické uzliny se rozlišuje lymfadenitida:
- krční;
- submandibulární;
- bukální;
- příušní;
- za uchem;
- okcipitální;
- inguinální;
- axilární.
Může být pozorována jednostranná a oboustranná lymfadenitida.

V závislosti na umístění léze existují:
- regionální, která je provokována tularémií, stafylokokem, tuberkulózou, streptokokem;
- generalizované — s cytomegalovirovou infekcí, se skladovacími chorobami, toxoplazmózou, brucelózou, infekční mononukleózou.
V závislosti na typu patogenu se rozlišuje specifická a nespecifická lymfadenitida.
Podle délky onemocnění:
Chronická lymfadenitida může být:
- absces — v lymfatickém systému se tvoří jediná ložiska, nad uzlem je pozorována hyperémie a objevují se píštěle;
- hyperplastická — je pozorována pohyblivost zvětšené lymfatické uzliny, lze ji snadno nahmatat a nepřilne k sousedním tkáním.
Podle typu zánětlivých změn rozlišují:
Také stojí za to vědět, že existují tři stupně velikosti zanícených lymfatických uzlin:
- I — od půl do jednoho a půl cm;
- II – od jednoho a půl do dvou a půl cm;
- III — od dvou a půl do tří a půl cm.
Dále se podrobněji podíváme na tři varianty lymfadenitidy: cervikální, submandibulární a inguinální.
Cervikální lymfadenitida u dětí
Postiženou oblastí jsou uzliny, které se nacházejí v horní části krku. Tento stav lze snadno zaznamenat bez speciální diagnostiky.
Nejčastěji je příčinou tohoto typu onemocnění přítomnost infekce v těle dítěte. Během akutního průběhu je v uzlinách pozorováno silné hnisání. V chronické formě se relaps rozvíjí s každou další virovou infekcí.
Hlavní příznaky cervikální lymfadenitidy:
- bolesti hlavy;
- silné napětí v krku;
- bolestivost při dotyku;
- hypertermie;
- necítím se dobře;
- příznaky intoxikace jsou pozorovány u nejmenších dětí.

Proces úpravy zahrnuje použití suchého tepla. K tomuto účelu se používá lékařský alkohol. Tento postup se provádí pouze za přítomnosti normální tělesné teploty. Je důležité užívat imunomodulátory, stejně jako vitaminovou terapii.

Submandibulární lymfadenitida u dětí
U batolat je tato forma lymfadenitidy běžná. Vyvíjí se hlavně na pozadí patologie horních cest dýchacích a ústní dutiny. Tento typ lymfadenitidy se vyskytuje hlavně v chladném období. Tato forma se často maskuje jako zánět středního ucha.
Onemocnění, která vedou především k zánětu podčelistních lymfatických uzlin: tonzilitida, kaz, periodontální onemocnění a bronchitida.
Mezi hlavní vlastnosti patří:
- výskyt bolesti v oblasti za uchem a pod čelistí;
- bolest je pociťována při palpaci uzlů;
- lymfatické uzliny jsou omezené, mohou se pohybovat, nezpůsobují nepohodlí při změně polohy dolní čelisti;
- Tři dny po propuknutí nemoci se pod dolní čelistí objeví velký otok, který je bolestivý. Jak onemocnění postupuje, nádor roste, zabírá téměř celý prostor, pohybuje se směrem ke klíční kosti, povrch kůže umístěný nad zanícenou oblastí bolí a natahuje se. Charakterizováno nedostatkem chuti k jídlu, problémy se spánkem a neustálým pocitem únavy.
K vyléčení takové lymfadenitidy je nutné vyléčit dítě z hlavní příčiny. Na zanícené místo se doporučuje aplikovat studené pleťové vody. Důležitý je kurz vitaminové terapie a imunomodulátorů. V případě potřeby jsou předepsána antibiotika.
Inguinální lymfadenitida u dětí
Tato forma lymfadenitidy je sekundární patologie, která se vyskytuje na pozadí zánětlivého procesu v jakémkoli systému nebo orgánu dítěte. Hlavním důvodem je přítomnost patogenní mikroflóry v těle. Toto onemocnění lze pozorovat u varu, rány s hnisavým procesem, píštěle nebo vředu. Ve vzácných případech se vyvíjí na pozadí obecného infekčního procesu.
Příznaky inguinální lymfadenitidy zahrnují:
- výrazné zvýšení velikosti uzlin v oblasti třísel;
- bolestivé pocity při chůzi v dolní části břicha, také v tříslech;
- hypertermie;
- obecná slabost;
- hyperémie kůže nad zanícenou lymfatickou uzlinou.

Příčiny
Původci infekční lymfadenitidy jsou streptokoky a stafylokoky, méně často se vyskytují případy infekce kariézními mikroorganismy (které se množí při zubním kazu). Pokud se objeví neinfekční lymfadenitida, může se vyvinout v důsledku průvanu nebo silného šoku.
Jaké jsou hlavní příčiny této patologie?
- Onkologie:
- neuroblastom;
- rhabdomyosarkom;
- leukemie;
- Hodgkinův lymfom;
- non-Hodgkinův lymfom.
- Autoimunitní onemocnění:
- systémový lupus;
- revmatoidní artritida;
- Kawasakiho nemoc;
- dermatomyozitida.
- Infekční procesy v těle:
- spalničky
- mononukleóza;
- felinóza;
- rubella
- syndrom imunodeficience;
- tuberkulóza;
- tonzilitida;
- toxoplazmóza.
- Důsledky užívání léků.
- Saturace lymfatických uzlin s výstupem metabolického procesu v přítomnosti střádavého onemocnění.
- Zvýšení počtu lymfatických buněk během reakce těla na zavedený antigen.
Hlavní rysy

Pokud je lymfadenitida diagnostikována u dětí, příznaky jejího projevu závisí na průběhu onemocnění.
Serózní stadium nespecifické akutní lymfadenitidy (od prvního do třetího dne) je charakterizováno následujícími příznaky:
- výrazné zvýšení regionálních lymfatických uzlin, jejich bolestivost, mobilita zůstává;
- žádné kožní změny;
- celkový zdravotní stav dítěte je uspokojivý;
- teplota může být normální nebo nízká.
S nástupem purulentního stádia během akutního období (od třetího do šestého dne) jsou přítomny následující příznaky:
- necítím se dobře;
- zhoršení nebo úplná ztráta chuti k jídlu;
- bolesti hlavy;
- horečka;
- obecná slabost;
- porucha spánku;
- periodická ostrá bolest v zanícených lymfatických uzlinách;
- výskyt adenoflegmonu, následovaný uvolněním hnisu za lymfatickými uzlinami;
- periadenitida;
- hyperémie a otok kůže nad postiženou lymfatickou uzlinou.
Chronický průběh je charakterizován:
- normální zdraví;
- zvětšené lymfatické uzliny bez bolesti;
- lymfatické uzliny jsou prakticky nehybné, dosti husté, hnisání chybí nebo se objevuje v malé míře.

U lymfadenitidy bakteriální etiologie jsou pozorovány následující:
- bolest při palpaci;
- poškození uzlu na jedné straně;
- kolísání;
- hyperémie kůže v oblasti zanícené lymfatické uzliny.
diagnostika

- Důkladné vyšetření dítěte lékařem s ohledem na stížnosti a charakteristické příznaky.
- Klinická analýza krve.
- Ultrazvukové vyšetření lymfatických uzlin.
- V případě potřeby rentgenové a tuberkulinové testy.
- Pokud je lymfadenitida infekční, punkce s následnou bakteriální kultivací materiálu.
- Pokud je podezření na nádor, biopsie s následnou histologií
- Mohou být předepsány konzultace s odborníkem na infekční onemocnění, hematologem, onkologem, ftiziatrem, chirurgem nebo otolaryngologem.
Léčba

Terapie je použitelná pouze po přesné diagnóze a stanovení příčin onemocnění.
Vašemu dítěti mohou být předepsány následující léky:
- Etiotropní léky v případě infekční povahy onemocnění. Průběh léčby bude sestávat z užívání makrolidů, cefalosparinů a imunomodulačních léků.
- Pokud je onemocnění virové etiologie, používají se antivirová činidla, stejně jako imunomodulační léky.
Arbidol lze použít jako antibiotikum, Acyclovir jako antivirotikum a Viferon jako imunomodulátor.
Prevence
- Chraňte dítě před možným zraněním.
- Zabraňte šíření infekce v těle.
- Pokud má dítě odřeniny nebo rány, okamžitě je ošetřete antiseptickými léky.
- Zvláštní pozornost věnujte vitaminové terapii, otužování a každodennímu cvičení. To vše má vliv na posílení imunity batolete.
- Udržujte dobrou ústní hygienu. Navštivte svého zubaře dvakrát ročně.
- Nevyvíjet nachlazení a infekční onemocnění, léčit je včas.
Nyní víte, co je lymfadenitida u dítěte, jak se projevuje a co ji vyvolává. Nezapomeňte na nutnost dodržovat preventivní opatření, aby se zabránilo rozvoji takové nemoci. Pečujte o zdraví svých dětí, aby se mohly správně rozvíjet a užívat si každý nový den.
