Symptomy lumboischialgie a léčba drogami.
Obsah [Zobrazit obsah]
Příznaky lumboischialgie a léčba léky
Lumboischialgie, co to je? Symptomy a léčebný režim
Ischias je náhlý záchvat bolesti v dolní části zad, který vyzařuje do nohy (kyčel, koleno a až do paty) nebo do obou nohou. Bolest se obvykle šíří přes hýždě a hamstringy, což způsobuje svalové křeče a necitlivost.
Silná bolest s lumboischialgií je způsobena podrážděním míšních nervů, zejména sedacího nervu. To může být způsobeno poškozením páteře v důsledku nadměrného používání.
Onemocnění se vyskytuje ve 25–30 % případů s bolestmi zad různého původu a vyskytuje se především u lidí v mladém a středním věku (25–45 let), protože právě v tomto věku dochází k největšímu zatížení páteře určitými profesní vlastnosti a vrchol lidské činnosti.

Co je to?
Lumboischialgie je porucha postihující ischiatický nerv, projevující se bolestí v bederní oblasti, která postihuje hýždě, zadní část nohy a bérce. S tímto onemocněním se syndrom bolesti rozvíjí prudce a náhle. Jeho vzhled je obvykle vyvolán náhlým pohybem, zvedáním závaží nebo dlouhodobým pobytem v nepříjemné poloze.
Syndrom lumboischialgie se může projevovat různými typy nepříjemných pocitů – zvětšující se, pálivou, bolestivou bolestí, pocitem horka nebo chladu v postižené oblasti.
Důvody pro rozvoj patologie
Hlavními příčinami lumboischialgie jsou neohrabaný pohyb nebo zvedání příliš těžkých předmětů. K takovému porušení však mohou vyvolat i následující skutečnosti:
- neustálý stres a deprese;
- herniace páteřního disku;
- těžká fyzická práce nebo některé sporty;
- věk po třiceti letech;
- deformující osteoartrózu;
- poruchy držení těla v důsledku těhotenství nebo nadváhy, které posouvají těžiště těla.
V závislosti na tom, co přesně vedlo k rozvoji takové poruchy, se rozlišují následující kategorie lumboischialgie:
- neuropatické, při kterém se bolest vyvíjí v důsledku stlačení nervových kořenů;
- muskuloskeletální, která se tvoří na podkladě patologií pohybového aparátu, zejména páteře a dolních končetin. Kromě toho do této kategorie spadají také diskogenní lumboischialgie a syndrom hamstringů;
- smíšené – to zahrnuje kombinace patologií různých anatomických struktur a kombinace různých anomálií dolních končetin, založené na heterogenním procesu;
- angiopatická – v tomto případě se objevuje bolest v důsledku poškození krevních cév dolních končetin.
Přítomnost jakékoli formy lumboischialgie vyžaduje povinné klinické, instrumentální a laboratorní testy. Takové studie jsou nezbytné k identifikaci patologií krevních cév umístěných v dolních končetinách a břišní dutině.
Kromě toho mohou být možnými příčinami onemocnění dysfunkce pánevních a břišních orgánů, které lze také identifikovat pomocí výše popsaných studií.
Patogeneze
Patogeneze lumboischialgie přímo souvisí s příčinou, která ji vyvolala. Například syndrom piriformis se obvykle vyskytuje s osteochondrózou, ve které se oblast poškozené meziobratlové ploténky stává zdrojem patologických impulzů. V tomto případě nervový systém pacienta vnímá takové impulsy jako bolest a dělá vše pro to, aby je odstranil zvýšením svalového tonusu nebo imobilizací postižené oblasti. Svalové napětí přesahuje zdroj bolesti a postihuje piriformisový sval a ischiatický nerv. V důsledku svalové kontrakce je nerv stlačen a dochází k bolesti.
Příčinou lumboischialgie může být také intervertebrální kýla, patologické procesy, které vedou ke zúžení průsvitu páteře. To dále vede ke stlačení a zánětu sedacího nervu. V důsledku toho dochází k podráždění motorických a senzorických nervových vláken, což vyvolává bolest. Bolest se objevuje také v důsledku těžké kýly nebo jejích komplikací.

Klasifikace
Existuje několik klasifikací patologie.
- akutní bederní ischialgie (primárně se vyskytující bolestivý syndrom);
- chronické lumbago s ischiasem (akutní fáze následované remisemi).
Díky svému vzhledu se lumboischialgie rozlišuje na typy:
- vertebrogenní nebo vertebrální (spojené s onemocněním páteře),
- diskogenní (způsobené vyhřezlou ploténkou);
- spondylogenní (v důsledku osteochondrózy páteře).
- nevertebrogenní,
- angiopatická (projevuje se při postižení cév dolních končetin a dolní části zad);
- myofasciální (pozorované u onemocnění svalů a fascií);
- lumboischialgie s poškozením peritoneálních orgánů;
- lumbago s ischias v důsledku patologií kyčelního kloubu.
Podle stupně distribuce bolestivého syndromu může být lumboischialgie:
- jednostranné – vyzařuje do jedné končetiny, výraznější na jedné straně dolní části zad: vlevo nebo vpravo);
- bilaterální (bilaterální) – objevuje se na obou stranách páteře, často vyzařuje do obou končetin.
Příznaky lumboischialgie
Pro lumboischialgii jsou charakteristické následující příznaky z dolní části zad a dolních končetin:
- pohyby v bederní oblasti jsou výrazně omezené,
- výskyt bolesti dolní části zad, která vyzařuje do jedné nebo méně často do obou nohou,
- pacient je nucen zaujmout speciální polohu – předklon a předklon,
- bolest dolní části zad se zvyšuje při změně polohy těla,
- podél nervu se může objevit pocit svědění, pálení, tepla nebo naopak náhlý chlad,
- u bolesti nohou se šíří přes hýždě, zadní vnější povrch stehna, koleno a částečně lýtkový sval,
- pokusy o pohyb a úplné došlápnutí nohy způsobují ostrou bolest, která má pálící, rostoucí a bolestivý charakter,
- bolest se stává silnější při nachlazení, chladu, exacerbaci chronické patologie, přepracování, po těžké fyzické námaze,
- kůže postižené nohy má obvykle bledou barvu, může mít mramorovanou barvu a je studená na dotek
Typicky se bederní ischialgie vyskytuje v důsledku progresivní osteochondrózy. Při akutní lumboischialgii jsou tyto jevy vyjádřeny silně a ostře v chronickém průběhu, mohou se projevovat v obdobích – s aktivací a útlumem, ve vlnách;
diagnostika
Pokud pacient trpí bolestmi v bederní oblasti a nepohodlí se šíří do nohou, je nutné jít na schůzku s neurologem. Pro stanovení správné diagnózy a vyloučení jiných patologií budou provedeny následující studie:
- Lasègueův test. Pacient leží na zádech. Doktor ho požádá, aby zvedl nohu. Lékař pak pacientovi natáhne nohu. Pokud dojde k sevření sedacího nervu, pacient pocítí zvýšené nepohodlí.
- Všeobecné vyšetření a studium stížností pacientů. Akce je zaměřena na eliminaci poplašných signálů, které charakterizují patologie, jako jsou infekce páteře a onkologie.
- Magnetická rezonance nebo počítačová tomografie. Podrobná a přesná studie poruch vyskytujících se v kyčelním kloubu.
- Rentgenový snímek páteře. Akce poskytuje příležitost k identifikaci různých onemocnění pohybového aparátu.
- Krevní testy. Určují autoimunitní procesy a zánětlivé reakce probíhající v těle.
- Denzitometrie. Tento typ diagnózy určuje hustotu kostí a umožňuje identifikovat osteoporózu v raných stádiích.
Jak léčit lumboischialgii?
Před zahájením léčby musíte navštívit neurologa nebo terapeuta, abyste zjistili přesnou příčinu tohoto bolestivého syndromu.
V akutním období pacient potřebuje odpočinek (až 2 týdny) a některé léky. Při léčbě onemocnění jsou předepsány následující léky:
- Léky proti bolesti – injekce nebo tablety nesteroidních protizánětlivých léků (brufen, movalis), nenarkotických analgetik (lyrica, catadolone).
- Svalové relaxancia – k neutralizaci svalových křečí (sirdalud, mydocalm).
- Diuretika – proti otokům nervových kmenů (Lasix).
- Novokainové blokády v oblasti páteře při nesnesitelné bolesti – blokády glukokortikosteroidy (diprospan, hydrokortison).
- Sedativa (fenozipam, relanium).
- Vitamíny skupiny B – k aktivaci nervového vedení a regeneraci svalů (milgamma, neuromultivitida).
- Aktivátory průtoku krve (trental, actovegin).
- Lokální léky proti bolesti – masti, krémy s nesteroidními složkami (diklak, fastum-gel).
Jak se stav zlepšuje, je předepsána fyzikální terapie, spinální gymnastika, masáže, UHF, parafinoterapie, mikroproudová léčba, magnetoterapie a elektroforéza.
Chirurgická léčba se doporučuje v případech protruze disku nebo intervertebrální herniace. Operace páteře lze v tomto případě provádět podle klasického typu nebo s využitím moderních technologií endoskopické chirurgie. [adsen]
Gymnastika
Aby se snížila bolest a zabránilo se možným relapsům, pacientům se doporučuje podstoupit kurz terapeutických cvičení. Tento kurz cvičení je zaměřen na posílení svalů, které obklopují páteř, čímž se snižuje riziko posunu obratlů a jsou odolnější vůči stresu. Pacienti by měli provádět cvičení ve specializovaných institucích pod dohledem specialistů. Postupem času, po absolvování kurzu fyzikální terapie, však budou moci pokračovat ve svých aktivitách doma sami.
Komplex terapeutické gymnastiky nutně zahrnuje cvičení, která pomáhají protahovat svaly (otočení těla, ohýbání, ohýbání zad). Za účinná se považují i cvičení zaměřená na obnovu pohyblivosti kyčelních kloubů a páteře (dřepy, švihy nohou, zvedání těla z lehu). Pacientům se také doporučuje zapojit se do cvičení a jógy.
Lidová léčba
Léčba bederní ischialgie doma tradičními metodami by měla být prováděna pouze po doporučeních ošetřujícího lékaře.
Stav můžete zmírnit následujícími manipulacemi:
- Bolestivá místa vetřete jezevčím tukem a roztokem rostlinného oleje s amoniakem (poměr 2:1).
- Na zanícená místa aplikujte kaši z pasírované černé ředkve a obklady z lihové tinktury z březových pupenů.
- Používejte hřejivé náplasti.
- Noste pás vyrobený ze psích chlupů.
Prognóza lumboischialgie je obecně příznivá, pokud pacient včas navštíví lékaře a zahájí léčbu základního onemocnění. Neměli byste však zanedbávat preventivní opatření, která pomohou tomuto nepříjemnému jevu předejít.
Léčba Homeopatie
Spolu se standardní léčbou je možné použít homeopatika. Působí příznivě na celý organismus, aktivují procesy autoregulace a samoléčení.
Nejúčinnější léky jsou Traumeel-S a Tsel-T. Skládají se z užitečných rostlinných komplexů, minerálů, chondroprotektorů, které zmírňují zánět, zlepšují krevní oběh, metabolické procesy a obnovu chrupavek a kostí.

Prevence
V případech, kdy se nelze vyhnout zátěži páteře, je nutné dodržovat jednoduchá pravidla, která minimalizují riziko lumboischialgického syndromu.
- Vyhýbání se poranění páteře a hypotermii, zejména v bederní oblasti.
- Včasná léčba onemocnění kloubů, cév a páteře.
- Neměli byste nosit boty na vysokém podpatku.
- Je také vhodné vyvarovat se zvedání těžkých předmětů, zejména ze záklonu je lepší dřep;
- Musíte sledovat své vlastní držení těla a kontrolovat svou tělesnou hmotnost.
- Pokud potřebujete řídit, musíte každou hodinu zastavit, protáhnout se a projít se.
- Pamatujte: alkohol a kouření snižují odolnost těla vůči různým infekčním onemocněním.
- Při chronické lumboischialgii se doporučuje pravidelně podstupovat sanitární a lázeňskou léčbu.
- Vyplatí se také pravidelně podstupovat lékařské prohlídky u ortopeda, neurologa a neurologa.
- Při sedavé práci je třeba si každou hodinu udělat 5-10 minutovou pauzu, abyste zahřáli záda a nohy. Židle by měla mít područky a nastavitelná záda, aby se snížilo namáhání zad.
Nejlepší prevencí opakovaných záchvatů lumboischialgie je provádění léčebných cvičení, masážních kurzů a preventivní opatření při zatěžování páteře.
Ischias
Přehled
Ischias je reflexní nebo kompresivní vertebrogenní porucha a projevuje se formou chronické bederní bolesti. Stojí mezi ostatními neurologickými dorzopatie – cervikalgie (neustálá bolest v cervikální oblasti), torakalgie (bolest, vznikající v hrudní páteři) a lumbodynie (bolest dolní části zad). Kód MKN-10 pro lumbální ischialgii – syndrom bolesti v bederní oblasti vyzařující do jedné nebo obou končetin – M-54.4.
Na rozdíl od lumbodynie, s bederní ischialgií, je konstantní bederní bolest kombinována s neurodystrofickými a neurovaskulárními poruchami, což vede k bolesti vyzařující podél sklerotomu. Jedná se o masový jev a problémy s dolní částí zad jsou v 21. století běžné u lidí různého věku a typů aktivit.
Patogeneze
Dochází k reflexu (bolesti), kompresi a myoadaptivnímu patologickému vývoji. V prvním případě je bolest důsledkem účinku na receptorové struktury odpovědné za inervaci prvků postižených částí obratlovců – svalově-tonické, vazomotorické, neurodystrofické formace.
Kompresní faktory se obvykle vyskytují v kombinaci s reflexními faktory a jsou způsobeny takovými patologickými strukturami, jako jsou: kýla, osteofyty, jakož i v důsledku stlačení krevních cév, například vertebrální tepny, kořenů (s radikulopatie), mícha (s myelopatie).
V počátečních fázích lumboischialgie existují pouze příznaky podráždění nervových zakončení – parestézie, hyperestézie, algické body, pocit napětí a revitalizace reflexů. Následně pacient začne pociťovat omezené pohyby a stále více bere antalgické pózy – poloha těla ke snížení bolesti. V důsledku toho se rozvíjí radikulopatie a ve formě se přidávají příznaky prolapsu hypoestézie, vzácné lenivé paréza a ztráta reflexů. Mohou být pozorována období exacerbace, reverzní vývoj a kompenzace, mohou se vyvinout oblasti autoimunitního zánětu, otok и dimyelinizace kořeny.
Klasifikace
- Sakralgie– bolest se vyskytuje výhradně v sakrální oblasti.
- kokcygodynie – bolest lokalizovaná v oblasti kostrče.
- Případy“komprese cauda equina„- když člověk pociťuje silnou oboustrannou bolest, šířící se do obou končetin s periferní symetrickou dolní parapereze, pánevní poruchy a ochrnutí ischiasradikulární typ.
Kromě lokalizace bolestivého syndromu je nutné rozlišovat mezi typy lumboischialgie:
- akutní stadium – bolest je pozorována po dobu 6 týdnů;
- subakutní– bolest přetrvává 6-12 týdnů;
- chronický– bolest neustupuje po 12 týdnech.
Příčiny
Vertebrogenní lumboischialgie
Bolest a parestézie v zadní gluteální oblasti, zevním povrchu stehna, šířící se na končetiny, jsou obvykle způsobeny vertebrogenními faktory – různými degenerativními, metabolickými, oběhovými poruchami a zánětlivými procesy v kořeni a dermatomu sedacího nervu, indikované na obr. schéma struktury obratlové oblasti – L5 a S1.
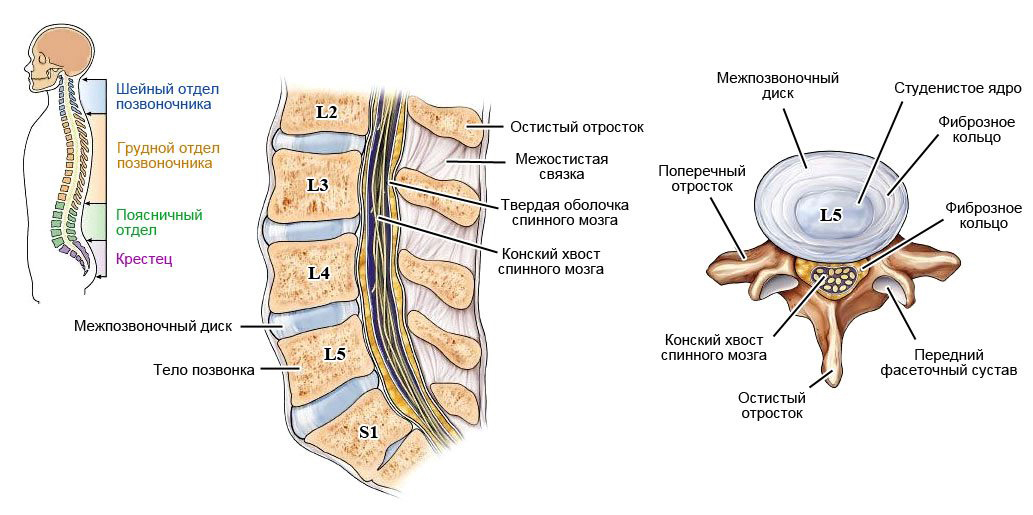
Stavba bederní páteře
V důsledku toho se může vyvinout vertebrogenní lumboischialgie (MKN-10: M54.8 – jiná dorzalgie):
- patologie meziobratlových plotének, například kýla;
- artrózafasetové spoje;
- stenóza kanál v hřebeni;
- těžká hypotermie, úrazy, deformace a zlomeniny, nadměrná fyzická aktivita, nedostatek přiměřené fyzické aktivity, vývojové odchylky;
- osteochondrózy;
- nádorové procesy;
- spondylitida.
Lumboischialgie neurotebrogenního původu
Nevertebrogenní faktory při vzniku bolestí dolní části zad (vznikající ne v páteři, ale sekundárně zahrnující osteochondrální a nervové vertebrální struktury v patogenezi) mohou být následující patologie:
Příznaky lumboischialgie
Patologie se týká spondylogenních neurologických syndromů, projevujících se ve formě senzorických, motorických, vegetativně-trofických změn a bolesti.
Bolest je většinou lokalizovaná a vyzařuje do jedné z končetin. Charakter bolesti je intenzivní, palčivý, vystřelující, připomínající zásah elektrickým proudem. V oblastech zánětu se může objevit otok, svalová slabostreflexy, jako jsou reflexy kolen, vypadnou nebo vyblednou.
Bolest obratlů se zesiluje při různých pohybech, nepohodlných polohách, namáhání, zvedání břemen a dokonce i při kašli nebo kýchání. Nejčastěji nepohodlí zmizí s odpočinkem, zejména vleže na rovném povrchu na zdravé straně, ale může dále vyvolat trápení, bolest a hlubokou bolest. Až 5 % lidí trpí lumbosakrální radikulopatiepociťujete bolest i během nočního klidu a všimnete si následujících příznaků:
Analýzy a diagnostika
Kromě sběru stížností, údajů o anamnéze a pozorování pacienta je nutné:
- provést rentgenový snímek páteře k vyloučení vrozených anomálií a deformací, zánětlivých onemocnění, primárních a metastatických nádorů;
- pomocí počítačové tomografie odhalit vyhřezlé ploténky nebo stenózy;
- studovat data z magnetické rezonance – možné jevy komprese míchy a jejích kořenů, komprese cauda equina.
Léčba lumboischialgie
Nejčastěji se léčba provádí konzervativně, s léky doma nebo v nemocničním prostředí. U silné chronické bolesti se obvykle předepisují léky různého účinku:
Léčba lumboischialgie doma
Doma má pacient mnoho různých způsobů, jak se vyrovnat s bolestí a pečovat o zdraví páteře. Za prvé, pokud máte nadváhu, musíte naléhavě přejít na zdravou výživu a vyvážená strava. Dále se musíte postarat o hygienu spánku, pracovní doby a odpočinku. Ujistěte se, že oblečení a prádlo jsou přirozené a měkké a že postel/pracovní židle je ortopedická.
Vzhledem k tomu, že fyzická aktivita je v období exacerbace lumboischialgie kontraindikována, musíte se soustředit na konzultaci s lékařem a stanovení medikamentózní léčby a samozřejmě na výběr účinných mastí a gelů, které zmírňují otoky, záněty a bolesti. Pomoci vám mohou také následující nástroje:
- koupele – se strouhaným kořenem křenu, hořčičným práškem spolu s indickou cibulí nebo jehličím, užívejte 10-15 minut před spaním;
- obklady – z jezevce nebo jiného tuku, ředkvičky, indické cibule, které je třeba zabalit do teplého vlněného šátku a nechat několik hodin;
- potírání terpentýnem, tinkturou z pampelišky a jiných léčivých rostlin.
Léky pro lékařské ošetření lumbago s ischias

Mezi metodami terapeutické intervence pro osteochondrózu v oficiální medicíně se nejčastěji používá farmakologický vliv. Mezi léky na léčbu lumbaga se rozlišuje několik specifických skupin. První je nejběžnější a zahrnuje širokou škálu nesteroidních protizánětlivých léků. Patří mezi ně Diclofenac, Ortofen, Ketanov, Voltaren, Indometacin, Reopirin. Všechny mají výrazný analgetický a antiedematózní účinek, který vám umožní rychle a účinně zmírnit bolest. Ještě silnější analgetický účinek má skupina farmakologických léků pro léčbu lumbaga na bázi metamizolu sodného. Jsou to „Baralgin“, „Analgin“, „Spazgam“, „Pentalgin“ a řada dalších chráněných obchodních názvů. Některé jsou dostupné v injekční formě a ve formě tablet. Průměrný průběh léčby je 10 dní. Při použití jak pro intramuskulární injekce, tak pro perorální podání je nutné pravidelně sledovat parametry obecných a biochemických krevních testů. Tyto látky inhibují funkci krvetvorby, což může způsobit chudokrevnost a negativně ovlivnit stav jater, žaludeční a střevní sliznice. Při jejich dlouhodobém užívání se mohou tvořit žaludeční vředy, toxická hepatitida, chronické selhání ledvin a průduškové astma.
Druhá skupina léků pro léčbu lumbaga s ischiasem zahrnuje látky podobné vitaminům. Mezi nimi stojí za zmínku pyridoxin hydrochlorid (vitamín B6), který má schopnost obnovit poškozenou strukturu nervových vláken. Kyselina nikotinová zesiluje účinek tohoto vitaminu a příznivě působí na zlepšení prokrvení tkání a transport kyslíku do nich. Doporučuje se také používat komplexní vitamínový přípravek „Milgamma“.
K obnovení zničené chrupavkové tkáně meziobratlového disku je nutná dlouhodobá medikamentózní léčba lumbaga. K tomu se používají chondroprotektory. Optimálního výsledku lze dosáhnout pomocí injekcí, po kterých je předepsáno dlouhodobé užívání tablet nebo kapslí. Zejména pro tento účel se roztok Alflutop používá pro intramuskulární podání, 2 ml jednou denně po dobu 1 dnů. Drogou je extrakt nebo vodný extrakt z chrupavky malých ryb. Při pravidelném intramuskulárním podávání se účinná látka hromadí v těle pacienta a má výrazný analgetický účinek, což umožňuje vyhnout se injekcím nesteroidních protizánětlivých léků.
Po průběhu injekcí je předepsán další lék v tabletách nebo kapslích. „Teraflex Advance“ zahrnuje chondroitin, glukosamin a ibuprofen, který má protizánětlivé a analgetické účinky. Tento lék pro léčebnou léčbu lumbago s ischias se používá v počáteční fázi, kdy je nutná úleva od bolesti. Poté lze v léčbě pokračovat pomocí kapslí Teraflex, Dona, Arthrocelsus a mnoha dalších.
Tablety pro lumbago s ischias pro léčbu drogami
Nedoporučuje se vybírat pilulky na lumbago sami, protože bolest dolní části zad může být spojena s řadou patologií vnitřních orgánů břišní dutiny a močového systému. A vyžadují zcela odlišnou léčbu a mnoho léků je přísně kontraindikováno. Nemůžete tedy užívat tablety „Ortofen“, „Indomethacin“, „Diclofenac“ pro jakékoli patologie jater, žaludku a žlučníku. Mohou vyvolat exacerbaci chronické gastritidy, cholecystitidy a vést k rozvoji akutní toxické hepatitidy.
Při použití chondroprotektorů je nutné systematicky provádět laboratorní studii parametrů biochemického krevního testu, protože se mohou objevit vedlejší účinky z jater a močového systému.
Pro nouzové lékařské ošetření lumbago s ischias můžeme doporučit takové tablety jako „Baralgin“, „Ketanov“, „Ketoprofen“, „Pentalgin“, „Ibuprofen“. Všechny lze užívat bez lékařského dohledu nejdéle 3 dny po sobě. Maximální denní dávka jsou 4 tablety nebo 2 gramy účinné látky. Pokud během této doby bolest neustoupí, měli byste se okamžitě poradit s lékařem, abyste předepsali komplexní léčbu onemocnění.
Doporučuje se také upřednostňovat vnější prostředky, které zahrnují nesteroidní protizánětlivé léky. Jedná se o náplast Voltaren, mast Diclofenac, Dolgit rchem a mnoho dalších.
V těžkých případech se k léčbě lumbaga s ischiasem používají kortikosteroidy: Prednisolon, Hydrokortison, Dexamethason a mnoho dalších. Podávají se intraartikulárně, intramuskulárně a užívají se ve formě tablet.
Pokud je to možné, dejte přednost léčbě osteochondrózy a doprovodných syndromů, jako je lumbago a ischias, pomocí ručních terapeutických košťat. Jak ukazuje praxe, pouze kurzy fyzikální terapie, trakční trakce, osteopatické účinky, reflexní terapie a masáže vám umožní navždy zapomenout na patologie páteře.
Existují kontraindikace, musíte se poradit s odborníkem.
Službu můžete využít úvodní návštěva lékaře zdarma (neurolog, chiropraktik, vertebrolog, osteopat, ortoped) na stránkách kliniky Free Movement. Při vaší bezplatné úvodní konzultaci vás lékař vyšetří a provede pohovor. Pokud jsou výsledky MRI, ultrazvuku a rentgenu, analyzuje snímky a stanoví diagnózu. Pokud ne, napíše potřebné pokyny.
Ischias
Ischias – bolestivý záchvat lokalizovaný v bederní oblasti a zadní straně stehna, vznikající v důsledku těžkého zvedání, nepohodlné rotace těla, vyčnívání meziobratlové ploténky. Onemocnění se projevuje náhlou bolestí, nucenou polohou těla a zhoršenou hybností v kříži a postižené končetině. Diagnóza se stanoví na základě klinického vyšetření, rentgenového vyšetření, CT nebo MRI, myelografie. Léčba využívá analgetika, nesteroidní protizánětlivé léky; po odeznění zánětu jsou předepsány terapeutické cvičení, aplikovány fyzioterapeutické postupy. Pokud je průběh nepříznivý, přistupuje se k chirurgické léčbě.
ICD-10
Přehled
Lumboischialgie jsou bolestivé pocity v dolní části zad různé intenzity (od nepohodlí až po silnou intenzivní bolest), mající tendenci vyzařovat do nohy, vznikající v důsledku patologické komprese a dráždění míšních kořenů L4-S3 tvořících ischiatický nerv deformovanými obratli. Bolestivé pocity se objevují na pozadí spinální osteochondrózy, spondyloartrózy, intervertebrálních kýl a dalších onemocnění doprovázených destruktivními změnami a tvorbou osteofytů. Onemocnění tvoří přibližně 20–30 % případů ze všech patologických procesů spojených s bolestmi zad. Vyskytuje se nejčastěji u lidí v produktivním věku (mladý a střední věk, 25-45 let).
Příčiny lumboischialgie
Lumboischialgie má nejčastěji vertebrogenní původ a je způsobena reflexním „odrazem“ bolesti v důsledku bederní intervertebrální kýly, bederní spondyloartrózy a dalších degenerativních změn páteře. U některých pacientů se jedná o projev syndromu myofasciální bolesti, zahrnující svaly zad a pánve. Bolest může být také způsobena podrážděním vazivových, kostních a svalových struktur; může však být bilaterální, se špatně definovanou lokalizací; bolestivá reakce je hluboká a zřídka vyzařuje pod úroveň kolenního kloubu. U starších lidí je častou příčinou lumboischialgie artróza kyčelního kloubu (koxartróza), jejíž bolest může vyzařovat do dolní části zad. Následující situace mohou vyvolat vývoj bolestivé reakce: náhlé otočení těla, hypotermie, vystavení průvanu, dlouhodobé vystavení nepříjemné, monotónní poloze. Méně často se patologie vyvíjí bez zjevného důvodu.
Riziková skupina pro rozvoj lumboischialgie zahrnuje osoby s nadváhou, chronickými onemocněními páteře, intervertebrálními kýlami, infekčními exacerbacemi a také pacienty, kteří pracují ve výrobě, neustále zažívají zvýšený stres a tráví dlouhou dobu ve stejném těle. pozice.
Patogeneze lumboischialgie
Mechanismy vývoje bolestivého syndromu v lumboischialgii jsou různé, v závislosti na příčinách, které spouštějí patologický proces.
piriformis syndrom. Vyskytuje se s osteochondrózou, kdy se oblasti poškozeného meziobratlového disku stávají zdrojem patologických impulsů. Lidský nervový systém je vnímá jako bolest a dělá vše pro to, aby ji snížil (imobilizace postižené oblasti, zvýšení svalového tonusu). Svalové napětí sahá daleko od původního zdroje bolesti a přenáší se do m. piriformis, pod kterým prochází sedací nerv. Patologické stahy svalu vedou ke stlačení tohoto nervu a objevují se příznaky odkazované bolesti.
Intervertebrální kýla. Degenerativní procesy v případě intervertebrální kýly přispívají ke zúžení lumen páteře; to zase vede ke stlačení a zánětu (ischias) kořenů sedacího nervu. V důsledku toho jsou nervová vlákna (senzorická a motorická) obsažená v jeho složení podrážděna, což vyvolává výskyt uvedené bolesti. Ta se může tvořit i s komplikovanou kýlou (její prolaps), která vede k akutnímu zúžení páteřního kanálu.
fazetový syndrom. Tvoří se na pozadí osteochondrózy, při které se objevuje buď nadměrná pohyblivost, nebo omezení pohybu páteře. To vede ke změnám ve fungování meziobratlových kloubů, zánětlivému procesu a vzniku odkazované bolesti.
Příznaky lumboischialgie
Náhle se objeví záchvat bolesti dolní části zad. Bolestivá reakce má charakter pálení, střelby nebo bolesti. Při tlaku a/nebo podráždění na míšní nervy v úrovni od L4 do S3 (při déletrvajícím napětí, zvýšené zátěži dolní části zad) dochází k ostré bolesti. Vede k reflexní svalové kontrakci, která dále zesiluje záchvat bolesti.
Hlavní příznaky lumboischialgie: bolest v zadní a zadní části stehna, omezení pohybu páteře (zejména v lumbosakrální oblasti). Bolestivé pocity se obvykle projevují při pokusu změnit polohu těla, zvednout něco těžkého nebo se narovnat; pacient zaujme vynucenou polohu (lehce se předkloní, v poloohnuté poloze). Mění se jak statika, tak motorika pacienta. Ve stoje nebo při chůzi ušetří jednu nohu, vyloží ji a druhá se stane hlavní, podpírající. To vede k náklonu těla ke zdravé (podpůrné) noze. Napjaté jsou svaly bederní oblasti, často i celá záda a dokonce i dolní končetiny. Napětí převládá homolaterálně (tedy na postižené straně). Dolní záda jsou ztuhlá při chůzi, může být pozorována skolióza, oploštění bederní lordózy a méně často hyperlordóza. „Tripodový symptom“ je charakteristický, když pacienti kvůli bolesti nemohou buď vůbec sedět, nebo jsou nuceni opřít se rukama o okraj křesla. Při změně polohy se pacient nejprve přetočí na zdravou stranu a často rukou přitahuje bolavou nohu (příznak Minor).
Diagnóza lumboischialgie
Diagnostika lumboischialgie zahrnuje klinické vyšetření, při kterém neurolog provede statické a dynamické vyšetření páteře, zkontroluje příznaky napětí sedacího nervu a věnuje pozornost i známkám infekce nebo malignity. Patognomická pro lumboischialgii je ostrá bolest v reakci na palpaci výstupního bodu sedacího nervu do stehna. U lumboischialgie se navíc vyšetřují pánevní a břišní orgány, což umožňuje vyloučit nebo identifikovat orgánové léze, které mohou být také zdrojem odkazované bolesti.
RTG bederní páteře může odhalit pokles výšky meziobratlových plotének, sklerózu koncových plotének, hypertrofii kloubních výběžků, osteofyty a nerovnoměrné zúžení páteřního kanálu. Hlavním cílem této studie je vyloučit nádory, spondylitidu, traumatické a patologické zlomeniny, vrozené anomálie páteře, infekční a zánětlivé procesy. V případech, kdy klinické projevy dávají důvod k podezření na nádor nebo spondylitidu a radiografie páteře neodhalí patologii, je indikována radioizotopová scintigrafie, počítačová tomografie nebo magnetická rezonance. CT nebo MRI páteře a při jejich nepřítomnosti myelografie jsou indikovány, když se objeví známky komprese míchy (kompresivní myelopatie). V některých případech se provádí lumbální punkce, jejíž výsledky mohou odhalit nadbytek bílkovinných složek. Podle indikací se provádí ultrazvukové vyšetření břišních orgánů, ultrazvuk ledvin, vylučovací urografie.
Lumboischialgie se odlišuje od myositidy zádových svalů a patologie kyčelního kloubu. Pro stanovení přesné diagnózy lékař pečlivě studuje anamnézu, vyšetřuje pacienta a hodnotí stávající objektivní a subjektivní klinické projevy patologie.
Léčba lumboischialgie
V neurologii se eliminace akutní bolesti zad provádí na pozadí opatření zaměřených na boj proti její hlavní příčině: intervertebrální kýla, lumbosakrální osteochondróza atd. Léčba lumboischialgie provádí neurolog nebo vertebrolog. V akutním stadiu ataky bolesti je důležité poskytnout pacientovi kvalitní péči. Podestýlka by měla být tvrdá a elastická; K úlevě od bolesti jsou předepsány analgetika a ve zvláště obtížných případech se používají blokády – injekce s léky proti bolesti a protizánětlivými složkami, které se vstřikují přímo do bolestivé oblasti. Místní dráždivé procedury (použití pepřové náplasti, rušivé techniky, tření) mají dobrý analgetický účinek. Pokud je terapeutická léčba neúčinná, používá se spinální trakce. Doporučují se fyzioterapeutické procedury (bahenní koupele, akupunktura, léčebný spánek, masáže, manuální terapie).
Komplexní terapie bederní ischialgie obvykle zahrnuje protizánětlivé léky, myorelaxancia, spazmolytika a léky na zlepšení mikrocirkulace. Užívání vitamínů má pozitivní vliv na pohodu pacienta, které podporují obnovu tkání, regeneraci a výživu chrupavčitých struktur páteře.
Terapeutická masáž má vynikající analgetický a regenerační účinek v subakutním období onemocnění. Při lumboischialgii je zvláštní pozornost věnována bederní a sakrální oblasti. Systematickým hnětením této oblasti je možné zlepšit průtok krve, obnovit metabolismus v páteři a zpomalit progresi osteochondrózy.
Pokud fyzikální terapie a léky přestanou fungovat nebo jsou neúčinné, je předepsána chirurgická léčba. Indikace pro jeho provedení jsou: příznaky komprese míchy; pánevní poruchy a dolní paraparéza; syndrom silné bolesti, který není přístupný konzervativní léčbě. Nejčastěji se doporučuje chirurgická léčba intervertebrálních kýl. Během operace může být poškozený disk částečně nebo úplně odstraněn. Je možná discektomie, mikrodiscektomie a endoskopická discektomie. Při celkových zákrocích se využívá plastická operace poškozené meziobratlové ploténky.
Při častých recidivách bolesti v bederní oblasti se doporučují speciální gymnastická cvičení. Pomáhají posilovat svaly obklopující páteř, což výrazně snižuje riziko posunu obratlů a zvyšuje jejich odolnost vůči fyzické zátěži. Fyzikální terapie se doporučuje provádět ve zdravotnickém zařízení pod vedením zkušeného lékaře fyzikální terapie. Bez znalostí v oblasti cvičební terapie byste neměli experimentovat s neznámými cvičeními, protože jedním nepříjemným pohybem můžete protáhnout svaly, vyvolat zánětlivý proces a zesílit příznaky meziobratlových kýl. Pacienti si postupně zvykají na rytmus, ve kterém cvičení provádějí, osvojují si nové techniky a přístupy, takže po propuštění z nemocnice nebo ukončení aktivního období léčby mohou pokračovat ve fyzikální terapii, ale bez cizí pomoci.
Prognóza a prevence lumboischialgie
Přibližně v 95 % případů je lumboischialgie benigní povahy a při včasné lékařské péči má poměrně příznivou prognózu. Při častých recidivách onemocnění a nedostatku léčby může docházet k deformacím tkání, často se tvoří uzliny hluboko ve svalech a dochází k narušení metabolických procesů.
Preventivní opatření pro bolesti v bederní oblasti jsou zaměřena na včasnou léčbu onemocnění páteře a prevenci jejich progrese v budoucnu. Doporučuje se vyhnout se dlouhodobému napětí svalů páteře, které vede ke stagnaci a vyvolává výskyt destruktivních změn v chrupavkové tkáni obratlů. Je nutná korekce motorického stereotypu; Měli byste se vyhnout provádění pohybů na netrénovaných svalech; je nutné vytvořit svalový korzet, který zajistí správné rozložení zátěže na páteř. Je také nutné napravit poruchy držení těla s vytvořením správného držení těla, postarat se o snížení tělesné hmotnosti a přestat kouřit. Kromě toho, aby se zabránilo častým recidivám, se doporučuje podstoupit léčbu sanatoria-resort 1-2krát ročně.
