Příznaky a léčba distální fasciitidy.
Obsah
- 1 Příznaky a léčba distální fasciitidy
- 2 Plantární fasciitida: příčiny, příznaky a léčba plantární fascie
- 3 Příčiny onemocnění
- 4 Faktory vyvolávající vývoj onemocnění
- 5 Příznaky plantární fasciitidy
- 6 Diagnóza fasciitidy
- 7 Léčba plantární fasciitidy
- 8 léčení
- 9 Chirurgické zákroky
- 10 Využití mimotělní terapie rázovou vlnou
- 11 Různé alternativní a domácí léčby fasciitidy
- 12 Vložky do bot
- 13 Fyzikální terapie (6 účinných cvičení pro plantární fascii)
- 14 Prevence nemoci
- 15 Prognóza plantární fascie
- 16 Související videa
- 17 Příznaky, příčiny a léky pro plantární fasciitidu
- 18 Co je plantární fasciitida
- 19 Proč se zánět objevuje a jak se vyvíjí?
- 20 Typy fasciitidy – oblasti, které zanítí
- 21 Bolest a příznaky plantární fasciitidy
- 22 Diagnostika – metody a testování
- 23 Příčiny a rizikové faktory zánětu plantární fascie
- 24 Přírodní prostředky ke snížení zánětu
- 25 Ortopedické a fyzioterapeutické ošetření
- 26 Léky na fasciitidu – masti, náplasti a protizánětlivé
- 27 Operace jako jediné řešení
- 28 Příznaky a léčba distální fasciitidy
- 29 Při chůzi bolí došlap na patu
- 30 Silná bolest paty
- 31 Pata je oteklá a bolí na ni došlap
- 32 Bolest vystřelující do paty – co to je?
- 33 Příčiny
- 34 Diagnóza, kterého lékaře kontaktovat
- 35 Léčba
- 36 Prevence
- 37 Jak léčit kostní osteoporózu? Jak identifikovat příznaky?
- 38 Příčiny
- 39 Primární osteoporóza
- 40 Sekundární osteoporóza
- 41 Známky plantární fasciitidy a patní ostruhy
- 42 Co je plantární fasciitida?
- 43 Příznaky a příznaky plantární fasciitidy:
Příznaky a léčba distální fasciitidy
Plantární fasciitida: příčiny, příznaky a léčba plantární fascie
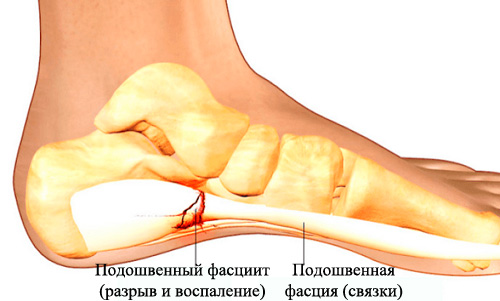
Plantární fasciitida je onemocnění, které vzniká v důsledku zánětlivých a degenerativních procesů v plantární fascii.
Onemocnění je doprovázeno bolestí v patě, která se zátěží chodidla zesiluje. Fasciitida vzniká také v důsledku poškození měkkých tkání a kostních výrůstků.
V běžné řeči se toto onemocnění nazývá „patní ostruha“, ale tento název není spolehlivý, protože v důsledku onemocnění se objevuje růst kostí.
Nejohroženější skupinou lidí jsou ženy nad 40 let. Plantární fasciitida se může také objevit u sportovců, když zažívají silný stres v oblasti paty.
Příčiny onemocnění
Plantární fasciitida se může objevit v důsledku dlouhodobého a těžkého nadměrného používání vazů.
Toto onemocnění postihuje především lidi středního a staršího věku.
Vzpěrači, baletky a atleti také velmi často pociťují fasciitidu kvůli speciální zátěži.
Seznam hlavních problémů, které způsobují onemocnění, zahrnuje:
- silný a dlouhodobý stres na nohou;
- Při opotřebování boty zaujímá poloha nohy nesprávnou polohu, nazývanou také pronace, tzn. otáčení nohy při chůzi dovnitř;
- dlouhodobé nošení těsné obuvi a bot na vysokém podpatku;
- osteochondróza v bederní páteři;
- problémy s nedostatečným prokrvením nohou v důsledku obliterující aterosklerózy;
- nadváha;
- vysoká klenba a ploché nohy jsou také nebezpečné faktory;
- onemocnění zánětlivého a degenerativního typu (artróza a artritida);
- na pozadí změn souvisejících s věkem může dojít ke ztenčení vrstvy podkožní tukové tkáně v oblasti paty;
- dna a diabetes mellitus ztenčují vrstvu tkáně v oblasti paty, což vyvolává nástup onemocnění.
Faktory vyvolávající vývoj onemocnění
Tyto faktory mohou přispět k rozvoji fasciitidy, takže je také třeba se na ně blíže podívat a opravit případné chyby.
- První faktor boty jsou nepohodlné a těsné, proto je lepší nosit sportovní boty nebo do nich dát měkkou stélku.
- Druhý faktor chodí naboso. Pokud rádi chodíte bosí, měli byste s tím přestat. Doma byste měli chodit pouze v pantoflích.
- Třetí a poslední faktor má nadváhu. Nadměrná hmotnost může vést k mnoha různým vážným problémům, jako jsou onemocnění kardiovaskulárního systému, ale také vytváří obrovskou zátěž na patu, a proto se může onemocnění zhoršit. Proto stojí za to začít vést zdravý životní styl tím, že ze svého jídelníčku vyřadíte tučná a škrobová jídla a budete pravidelně cvičit.
Příznaky plantární fasciitidy

Nejčastějším příznakem onemocnění je ostrá bolest v oblasti paty, ke kterému obvykle dochází při chůzi.
Tato patologie má charakteristický rys, kterým je bolest při prvních krocích, ihned po probuzení.
Tento faktor se objevuje v důsledku skutečnosti, že v noci, s dlouhým odpočinkem, se začnou léčit mikropodvrtnutí ve vazech, a když člověk začne chodit, vazy jsou znovu nataženy, což způsobuje bolest.
Také bolest se může objevit po dlouhém pobytu v jedné poloze, po zvláštní fyzické námaze a v zásadě při aktivním sportu. Podle popisů pacientů je bolest s fasciitidou v pocitu podobná bolesti při propíchnutí nohy špendlíkem.
S progresí onemocnění se také může objevit tupá bolest. Bolest se zpravidla objevuje pouze v plantární oblasti paty. Ale v některých případech může zadní povrch kosti také začít bolet.
Pokud je fasciitida v pokročilé formě, může člověk úplně přestat chodit, protože je velmi obtížné se pohybovat bez šlapání na patu, což může také způsobit další onemocnění spojená s ponožkami a vnější částí nohy.
Diagnóza fasciitidy
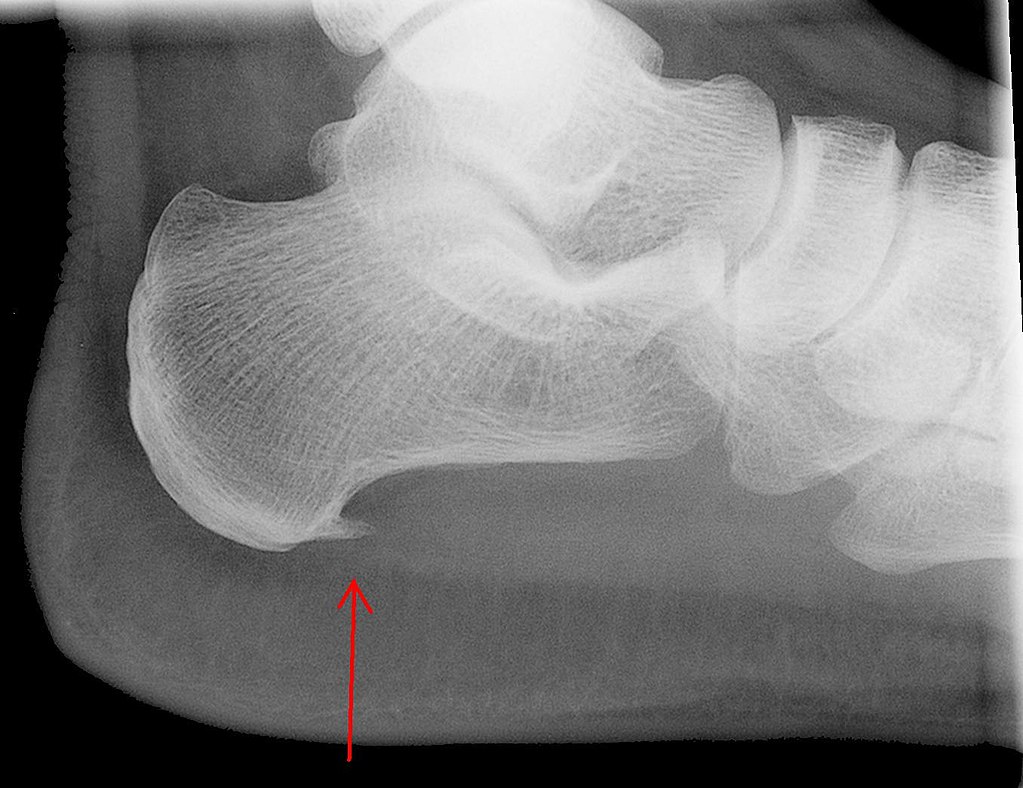
Pokud se objeví výše popsané příznaky, měli byste okamžitě kontaktovat odborníka. Na oplátku musí vyšetřit nohu pacienta a zajistit rentgenové vyšetření, teprve poté bude lékař schopen přesně určit závažnost onemocnění a předepsat účinnou léčebnou metodu.
Při vyšetření lékař prohlédne paty, zda nemají otoky a body, kde se objevuje bolest. Ale výsledky rentgenu ukážou výrůstky patní kosti.
Často s příznaky fasciitidy pacienti nevědí, na kterého specialistu se má tato nemoc obrátit; traumatologové a ortopedi, ale pokud nejbližší klinika tohoto specialistu nemá, Můžete vyhledat pomoc u chirurga.
Léčba plantární fasciitidy
V případě onemocnění se používají protizánětlivé a bolest tišící léky. Zpravidla se používají různé masáže a fyzikální terapie. V těžších případech se používá i laserová terapie.
léčení

K léčbě fasciitidy užívejte protizánětlivé léky (neobsahující steroidy). Léky proti bolesti, které můžete užívat:
- naproxen;
- Hydrokortizonová mast;
- Aspirin;
- Ibuprofen (masti a tablety);
- Indometacinová mast.
Léky odstraní zánět v noze a sníží bolest. Na výběr máte i užívání tablet nebo krémů.
Pokud se rozhodnete pro léčbu pilulkami, užívejte je pouze po jídle. A pokud jste se uchýlili ke krémům, pak je bez předpisu jednoduše aplikujte na zanícené místo.
Pokud se příznaky výrazně zhorší, vyplatí se použít kortikosteroidy (diprospan, flosteron). Injekce tohoto léku dočasně uleví od bolesti, ale přesto nezapomínejte, že jde pouze o dočasné řešení tohoto problému.
Injekce jsou dost bolestivé a při jejich nadměrném používání si můžete vážně poškodit patu.
Chirurgické zákroky
Než se uchýlíte k operaci, musíte navštívit specializovaného fyzioterapeuta. Určitě vám řekne, co máte dělat, a bude vám schopen říci, zda je nutné uchýlit se k tak závažným metodám léčby nemoci.
Fyzioterapeuta konzultujte až po použití všech ostatních (nelékařských) ošetření. Možná si nebudete muset lehnout na operační stůl vůbec a další možnosti pomohou odstranit plantární fasciitidu.
Pokud však žádné metody nemohly zastavit vývoj onemocnění, je samozřejmě nutné uchýlit se k chirurgickému zákroku, protože je to jediná zbývající metoda. Tento postup může zcela odstranit zánět ve vazech a zmírnit podvrtnutí. Během operace je část vazů odstraněna, což eliminuje fasciitidu.
Ale ne všechno je tak dobré během operace, musíte si být vědomi toho, že existuje řada rizik spojených s operací;
- rozvoj neuromu;
- infekce;
- syndrom tarzálního tunelu;
- neustálá ostrá bolest a otok.
Existuje také riziko, že schopnost regenerace ran bude po operaci na dlouhou dobu zpomalena.
Měli byste brát operaci vážně a obrátit se na opravdu dobré specialisty, nezapomeňte, že zdraví je cennější než peníze. Proto musíte jít na kliniku s dobrou pověstí.
Využití mimotělní terapie rázovou vlnou
Tato metoda je bezpečnější než operace. Léčba probíhá nasměrováním zvukových vln do postižené oblasti, metoda je zaměřena na uvolnění svalů nohou.
Tento typ léčby se používá pouze tehdy, pokud příznaky fasciitidy nezmizí po 6 měsících léčby.
Zákrok má i vedlejší účinky, jako je otok ošetřované oblasti, necitlivost nohou a modřiny. Metoda není tak agresivní jako operace, ale také méně účinná.
Různé alternativní a domácí léčby fasciitidy
Vložky do bot
Chcete-li snížit zátěž nohou, musíte použít různé typy vložek a podpatků. Vhodné je samozřejmě používat ortopedické vložky. Tento typ vložek poskytuje dodatečnou podporu chodidlům.
Ortopedické vložky musíte dát do dvou bot, to znamená, že pokud vás bolí pouze jedna noha, nemusíte používat vložky pouze na jedné noze. Boty by totiž měly být vyvážené, čímž lze předejít bolestem paty.
Pro výběr správných vložek je třeba kontaktovat příslušného specialistu, který obratem zjistí parametry vašich nohou a vypíše objednávku na speciální ortopedickou obuv.
Využít můžete i tzv. ortézy, protetické pomůcky v podobě holínek. Ortéza je fixace nohou během spánku, protože noha je pevně umístěna v úhlu blíže k bérci.
Tato metoda pomůže správně zahojit mikroslzy, které se během dne tvoří.
Fyzikální terapie (6 účinných cvičení pro plantární fascii)

K prevenci plantární fasciitidy existují komplexní cvičení. Vypsáno bude pouze 6 cviků.
1 cvičení.
V prvním cvičení se musíte opřít o zeď a natáhnout ruce. Jakmile jste si jisti, že vaše noha je natažená co nejvíce dozadu, zatímco druhá je mírně vpředu, přesuňte váhu na zadní nohu.
Poté posuňte tělo dopředu, aniž byste zvedli paty, a zůstaňte v této poloze po dobu 30 sekund, dokud neucítíte protažení.
2 cvičení.
V tomto cvičení musíte natáhnout chodidla co nejdále a poté pomocí rukou ohnout všechny prsty dozadu, přičemž zvláštní pozornost věnujte palci u nohy.
Toto cvičení se musí provádět střídavě, to znamená, že nejprve pokrčte koleno a poté proveďte cvičení s narovnanou nohou.
Pro větší účinnost by měla být noha udržována ve stavu napětí. Cvičení se provádí 10 opakování, 2-3krát denně.
3 cvičení.
Chcete-li provést toto cvičení, musíte si vzít malou stoličku. Postavte se na stoličku, opřete ruce o stabilní podpěru, ideální možností by byla zeď. Když jste si jisti, že dokážete udržet rovnováhu, začněte cvičit.
Postavte se na prsty a napněte nohu, musíte v této poloze stát 30 sekund a poté se vrátit do výchozí polohy. Cvičení se provádí po 10 opakováních, 3x denně.
4 cvičení.
Chcete-li provést toto cvičení, vezměte si malý ručník a položte ho na podlahu. Pak ji zkuste zvednout pouze pomocí prstů u nohou. Držte ručník asi 30 sekund, poté pomalu uvolněte a uvolněte nohy. Proveďte 10 opakování, 3x denně.
5 cvičení.
Toto cvičení zahrnuje protahování chodidel tak, aby byly vaše prsty pod napětím. Poté lehce zatlačte na oblast fascie a provádějte krouživé pohyby.
Toto cvičení by mělo být prováděno několikrát denně, dokud se neobjeví pocit uvolnění v klenbě nohy.
6 cvičení.
Pro toto cvičení si musíte vzít studenou plechovku, například se sodou, nebo nějaký malý míček a pak na ni přitlačit chodidlem a začít rolovat po podlaze, abyste uvolnili klenbu chodidla. Vyplatí se dělat 30 až 50 opakování denně, aby byly nohy uvolněné.
Jiné metody léčby onemocnění.
K dalším léčebným metodám patří masáže, bahenní a minerální koupele a prohřívací masáže. Někdy se používá také gama terapie.
Gamaterapie se provádí na radioterapeutických jednotkách široce používaných v oblasti onkologie.
Prevence nemoci
Některé z ošetření se také aplikují předem, aby se zabránilo fasciitidě. Je třeba zdůraznit několik z těchto metod:
- udržování těla ve vhodném tvaru;
- nošení pohodlné obuvi, nebo ještě lépe ortopedické;
- nezkoušejte nohy nadměrnou fyzickou aktivitou;
Prognóza plantární fascie
Toto onemocnění má velmi příznivou prognózu a může představovat zdravotní riziko pouze v pokročilé formě. Také, pokud dojde ke zlomenině kostní formace na fascii, může mít onemocnění závažnou formu.
Související videa
Příznaky, příčiny a léky pro plantární fasciitidu
Zjistíme, co to je a co to je příčiny a rizikové faktory plantární fasciitidy, příznaky, jak se liší distální od proximálního a jaké prostředky mohou zmírnit bolest a zmírnit potíže při chůzi.
Co je plantární fasciitida
Termín plantární fasciitida znamená zánět plantární fascie, nazývaný také aponeurální nebo obloukový vaz, který se nachází v dolní části nohou.
Tato skupina šlachovitých vazivových struktur, začínající ve střední oblasti patní kosti a končící u základny prstů, má za úkol podpírat klenbu chodidla a tvoří jakýsi nárazník mezi patou a špičkou. , hlavně při chůzi.
Zánět tohoto pruhu může způsobit problémy s chůzí a bolesti v oblasti paty. Mělo by se odlišovat od metatarsalgie, to znamená zánětu patních kostí umístěných mezi kostmi, které tvoří kotník a těmi, které tvoří prsty, a také od nekrotizující fasciitidy, která je infekční povahy a vyvíjí se, když patogen pronikne do tkáně. .
Proč se zánět objevuje a jak se vyvíjí?
Fyziologie plantární fasciitida je způsobeno především napětím v této části chodidla, ke kterému dochází při chůzi nebo běhu: když pata opustí zem, úhel mezi patní kostí a prsty se zvětší, což má za následek natažení plantární fascie.
Předpokládá se, že při chůzi snese plantární fascie hmotnost, která je dvojnásobkem tělesné hmotnosti, bez následků s velkým nebo nadměrným zatížením; mikrotraumata, drobná poraněnís, a elasticita vazů se snižuje, všechny tyto faktory vedou k zánětu periostu a rozvoji bolesti.
Plantární fasciitida – jedná se o reverzibilní onemocnění: za příznivých podmínek a zpravidla cca 6 měsíců/rok léčby bez operace je pacient zcela vyléčen.
Patologie je rozdělena do dvou hlavních fází:
- Akutní nebo algické, kdy je bolest velmi intenzivní a nachází se především v patním vazu.
- Další fáze akutní stadium, kdy se bolest přesouvá do přednoží a šíří se do celé plosky.
Jestliže neléčit plantární fasciitidu, může se stát chronickým, pak mluví o chronickém stavu zánětu fascie, v tomto případě je nutná chirurgická eliminace patologie.
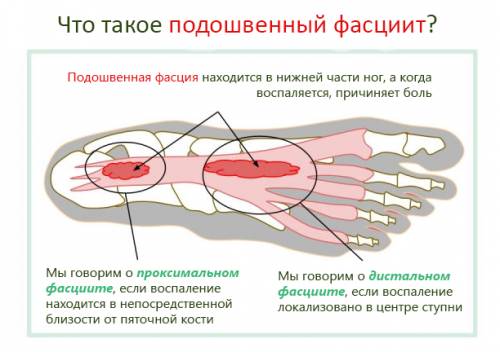
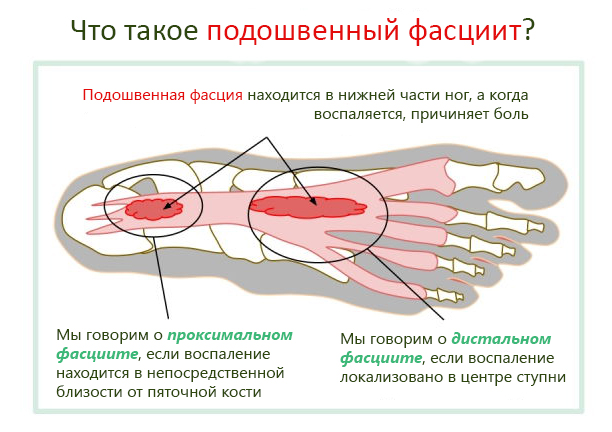
Typy fasciitidy – oblasti, které zanítí
Plantární fasciitida může být různých typů, v závislosti na lokalizaci a projevech.
Můžeme rozlišit následující formy plantární fasciitidy:
- Distální: Lokalizovaná v plantární fascii a střední části chodidla, bolest je pociťována v celém chodidle, zejména v prstech.
- Proximální: zánětlivé jevy v oblasti plantární fascie, která je proximální k patě. Také nazývaná inzerční fasciitida, bolest je lokalizována v oblasti paty.
- Přední: Poměrně nebezpečný typ plantární fasciitidy, protože v tomto případě se bolest šíří z patní kosti na přednoží a prsty.
- nodální: Také nazývaná Ledderhosova choroba nebo fibromatóza nohou, je charakterizována tvorbou uzlů na plantární fascii, které způsobují její ztluštění.
- Bilaterální: V tomto případě zánět postihuje obě nohy a je pravděpodobně způsoben posturálními problémy, které vedou k nadměrnému stresu na úrovni plantární fascie.
Bolest a příznaky plantární fasciitidy
Hlavním příznakem je plantární fasciitida, proximální i distální, protože jde o zánět bolest v oblasti paty, což je zvláště akutní ráno, jakmile položíte nohu na podlahu, a pak pokračuje v závislosti na stupni zánětu po celý den, střídá se s okamžiky, kdy bolest zesílí.
Příležitostně mohou být bolesti doprovázeny příznaky, jako je otok a hypertermie, v takovém případě, zvláště u bilaterální fasciitidy, by mělo být provedeno vyšetření, aby se hledala možná systémová příčina (například dna nebo revmatoidní artritida).
Další příznaky, které mohou doprovázet plantární fasciitis, měli byste zvýraznit mravenčení při chůzi, bolesti zad (pravděpodobně v důsledku nesprávného držení těla), bolesti, které vám neumožňují normální polohu nohy, a někdy i otoky, ke kterým dochází v důsledku nahromadění tekutiny v úrovni patní kosti a kotníku kloub.
Diagnostika – metody a testování
Diagnóza plantární fasciitidy zahrnuje několik úrovní:
- První úroveň spočívá ve studiu pacientovy anamnézy, poskytování informací o bolesti (kdy začala, v jaké oblasti je lokalizována, kdy je nejzávažnější), shromažďování informací souvisejících s životním stylem pacienta (sportování, jaký druh sportu, kolik hodiny, které pacient stráví na nohou např. při práci) a informace o dědičných anatomických konformacích (ploché nohy nebo tenké šlachy).
- Druhá úroveň – lékař pomocí palpace prostuduje lokalizaci bolesti, určí typ a příčinu.
- Třetí úroveň – diagnostické testy, jako je ultrazvuk, rentgen, CT a MRI k potvrzení diagnózy dříve navržené lékařem.
Příčiny a rizikové faktory zánětu plantární fascie
Bylo zjištěno, že plantární fasciitida je důsledkem poranění, ale když mluvíme o skutečných příčinách, musíme mluvit také o rizikových faktorech, tedy stavech, které predisponují ke vzniku mikrotraumat a drobných poranění plantární fascie.
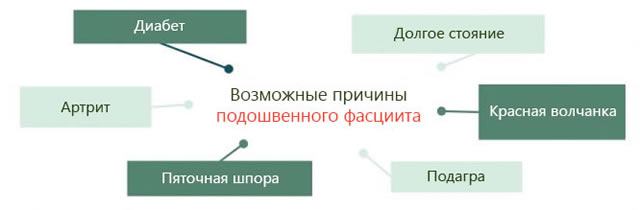
- stojící: Hodně stát nebo chodit hodně zatěžuje plantární fascii. To může způsobit zánět. Existují případy, kdy byla plantární fasciitida uznána jako nemoc z povolání.
- Sport: Toto je jeden z hlavních rizikových faktorů. Zejména pro ty, kteří se účastní sportů, jako je běh, cyklistika, basketbal, aerobik a všechny ty sporty, které zahrnují opakované pohyby, které nadměrně zatěžují plantární fascii. V tomto případě se často současně vyskytuje plantární fasciitida a tendonitida, tedy zánět šlach.
- Pohlaví a věk: Plantární fasciitida postihuje především ženy ve věku 40 až 60 let. Není jasné, odkud tato predispozice pochází, ale věk a pohlaví jsou poměrně významnými rizikovými faktory.
- Metabolické choroby: Některá metabolická onemocnění, jako je cukrovka, dna a selhání ledvin, mohou vést k zánětu plantární fascie. Není však jasné, které biochemické mechanismy se tohoto procesu účastní.
- Systémová zánětlivá onemocnění: Ti, kteří trpí autoimunitními zánětlivými onemocněními, jako je revmatoidní artritida nebo lupus, mohou trpět plantární fasciitidou.
- Calcaneal ostruha: Plantární fasciitida je ve 20 % případů spojena se stavem zvaným patní ostruha, která se tvoří, když sval na patní kosti zvápenatí.
- Problémy s nohama: Ti, kteří mají problémy s nohou, ať už dědičné nebo genetické, jako jsou ploché nohy nebo slabost Achillovy šlachy, mají větší pravděpodobnost, že budou mít plantární fasciitidu.
- Obezita a nadváha: Lidé s obezitou nebo nadváhou kladou zvýšený tlak na klenbu nohy, což může vést k zánětu plantární fascie.
- Obuv: nošení obuvi, která neodpovídá tvaru a velikosti nohy, neuzpůsobená k tlumení nárazů při sportu a při běžné chůzi, obuv vybavená měkkou podrážkou, to vše může vést k zánětu plantární fascie.
Přírodní prostředky ke snížení zánětu
Pro léčbu nebo zlepšení příznaky plantární fasciitidy Můžete se uchýlit k alternativní medicíně.
Pojďme je analyzovat podrobněji:
rekreace: K vyléčení plantární fasciitidy je odpočinek nezbytný. Udržet nohy v klidu a vyhnout se stresu na plantární fascii pomůže snížit bolest a zánět a pomůže urychlit proces hojení.
Led: Jedná se o prastarý prostředek proti zánětům. U plantární fasciitidy se doporučuje přiložit na bolavé místo sáček s ledem na čtvrt hodiny a operaci opakovat alespoň 3-4x během dne. Můžete si také udělat „ledovou masáž“, v takovém případě byste měli dát led do sáčku a masírovat bolavé místo po dobu 5-10 minut.
Koupele na nohy: Dokonce i koupel nohou může být vynikající léčbou plantární fasciitidy. V ideálním případě by se měly připravovat pomocí dekongestantů nebo solí (Cervia sůl nebo Hořká sůl) rozpuštěných v horké vodě (horká napomáhá vstřebávání látek).
Obuv: Nošení správné obuvi může pomoci zmírnit příznaky plantární fasciitidy. Boty by měly být ploché, s pevnou podrážkou, ne příliš tenké a v případě potřeby s ortopedickými vložkami pro snížení rázové zátěže při chůzi.
Výživa: Strava samozřejmě nemůže přímo ovlivnit průběh plantární fasciitidy, ale její optimalizace je prospěšná pro hubnutí a tedy snížení stresu na klenbě.
Akupunktura poměrně často používaný v alternativní medicíně k léčbě plantární fasciitidy, nejoptimálnějším bodem v tomto směru je 7PC.
Ortopedické a fyzioterapeutické ošetření
Terapie předepsaná pedikérem nebo fyzikálním terapeutem se skládá z různých léků, které fungují jak na úrovni plantární fascie, tak na úrovni držení těla.
Během ortopedické léčby se doporučuje použití následujících přípravků:
- Stuhy: Ortopedické vložky používané uvnitř obuvi zlepšují podporu chodidla a tím snižují zánět v plantární fascii. Pro dosažení maximálního účinku je nutné vložku vyrobit na zakázku podle předpisu pedikéra.
- Noční pneumatiky: Ortopedické noční dlahy se používají v případech plantární fasciitidy během noci. Noční dlahy jsou potřebné k uvolnění vazivových tkání, čímž se ztlumí bolest po probuzení.
- Ortopedická podpora: Obvykle se vyrábí z gelu, který je umístěn pod patou a slouží ke snížení otřesů při chůzi. Snížení šokového zatížení plantární fascie podporuje hojení zánětu.
- Obvazy a obvazy: Existují obvazy a ortopedické obvazy, které se používají k podpoře hojení v plantární fascii. Tyto ortézy vyvíjejí tlak na postiženou oblast a pomáhají snižovat příznaky.
Ortopedické léky lze doplnit fyzioterapeutickými metodami:
- Ultrazvuk: Tato forma fyzikální terapie využívá účinku ultrazvuku k léčbě zánětu. Když zanícená tkáň tvoří tekutinu, místní působení ultrazvuku napomáhá rychlejšímu rozpouštění této tekutiny.
- Magnetoterapie: Tato metoda využívá vlivu magnetických polí ke stimulaci procesů buněčné regenerace, zmírnění symptomů bolesti, snížení zánětu a stimulaci zpětného vstřebávání tekutin.
- Rázové vlny: Vlny s vysokou akustickou energií, které se používají k léčbě bolesti. Aplikujte na oblast, kde cítíte bolest. Vlny mají mechanický účinek, což vede ke snížení zánětu a bolesti.
- Ionoforéza: Tato metoda snižuje zánět a bolest pomocí stejnosměrného proudu.
- mezoterapie: Také známá jako iontoforéza, je to technika fyzikální terapie používaná k podávání protizánětlivých léků. U plantární fasciitidy se doporučuje použít kortizon ke snížení zánětu, bolesti a otoku.
Protahovací a posturální gymnastika Slouží ke snížení zánětu a bolesti prostřednictvím rozvoje správného držení těla a tím snížení zátěže klenby. Příkladem je cvik, který spočívá v tom, že se posadíte na zem, nohy mírně natáhnete od sebe, pod klenbu položíte ručník a rukama jej na obou stranách přitáhnete.
A nakonec můžete kontaktovat osteopata, který pomocí speciálních masážních technik, protahovacích cvičení a manipulací pomůže snížit bolest a zánět.
Léky na fasciitidu – masti, náplasti a protizánětlivé
Léková terapie plantární fasciitidy se opírá o použití protizánětlivých léků a analgetik.
- Masti: Aplikují se přímo na místo, kde je pociťována bolest, obsahují aktivní složku – protizánětlivé činidlo. Mezi nejznámější protizánětlivé masti patří Voltaren, který obsahuje jako účinnou látku diklofenak dietylammonium.
- Náplasti, napuštěný protizánětlivou látkou, obvykle flurbiprofenem, která proniká do bolavého místa. Lokální masti však nemusí být účinné v případech velmi silné nebo chronické bolesti.
- Ústní: Lze podávat jak protizánětlivé léky, které působí systémově, jako naproxen, tak léky proti bolesti, jako je ibuprofen, které se často používají v kombinaci s protizánětlivými léky a topickými látkami (masti a náplasti) ke zvýšení účinku druhé a rychleji zmírňují bolest.
- Vnitřní: lék se injekčně aplikuje přímo do postižené oblasti injekční stříkačkou. Vnitřně se obvykle podávají protizánětlivé léky jako kortizon, gel na krevní destičky, který pomáhá regenerovat poškozenou tkáň, a kyselina hyaluronová s kortizonem, které pomáhají opravit tkáň a bojovat proti zánětu.
Výběr a dávkování léku určuje lékař v každém konkrétním případě v závislosti na potřebě a stavu pacienta.
Operace jako jediné řešení
Chirurgie se používá u těch, kteří trpí chronickou plantární fasciitidou, kdy zánět i přes léčbu neustoupí a trvá déle než 12 měsíců.
Operace se provádí endoskopicky, aby se „uvolnil“ stav napětí, ve kterém se fascie nachází, a usnadní se proces hojení.
Příznaky a léčba distální fasciitidy
- Při chůzi bolí došlap na patu
- Silná bolest paty
- Pata je oteklá a bolí na ni došlap
- Bolest vystřelující do paty – co to je?
- Příčiny
- Diagnóza, kterého lékaře kontaktovat
- Léčba
- Prevence
Při chůzi bolí došlap na patu
Bolest a v důsledku toho neschopnost spočívat na patě při chůzi je poměrně častým jevem. Obvykle se vyskytuje, když chůzi předchází dlouhý klidový stav. Třeba když se člověk právě probudí a ráno udělá první krůčky. Někdy je bolest tak silná, že vás nutí chodit po špičkách. Ve většině případů jsou takové příznaky spojeny s přítomností plantární fasciitidy. U tohoto obtížného onemocnění z nějakého důvodu začíná degenerativní proces v plantární fascii nebo jednodušeji v patách. V tomto případě dochází k akutnímu zánětu vnitřní pojivové tkáně umístěné mezi patní kostí a ploskou nohy.

Ignorování tohoto „boláku“ může vést k tomu, že může pomoci pouze chirurgický zákrok. Navíc fasciitida, která nedostává včasnou a kvalitní léčbu, vede k ukládání obrovského množství solí v postižené oblasti. V důsledku toho se zdá, že kost roste a zvětšuje se, což činí chůzi extrémně obtížnou a bolestivou.
K léčbě kloubů naši čtenáři úspěšně používají SustaLife. Když jsme viděli popularitu tohoto nástroje, rozhodli jsme se na něj upozornit.
Více čtěte zde…
Silná bolest paty
Náhlý nástup výrazné bolesti v patě může naznačovat Achillovu tendinitidu. Jedná se o velmi časté onemocnění, které je kromě silné bolesti v popisované oblasti doprovázeno otokem a zarudnutím. Taková nemoc vždy vyžaduje okamžitou léčbu. V opačném případě může dojít k porušení a úplnému přetržení šlachy poměrně rychle. A to je přímá cesta na invalidní vozík.

Silná bolest v patě, nebo spíše v zádech a boku, signalizuje výskyt epifyzitidy. Je to jako mikrotrhlina v pojivové tkáni. Bolest v tomto případě je silná, ale vyskytuje se výhradně při dlouhodobém cvičení.
Pata je oteklá a bolí na ni došlap
Situace, kdy pata nejen bolí, ale také vypadá oteklá, se ve většině případů ukáže jako burzitida paty. Toto onemocnění nejčastěji vzniká v důsledku poranění nohy. Při bursitidě je poškozeno speciální kloubní pouzdro obsahující synoviální tekutinu. Někdy je diagnóza doprovázena závažnou infekcí a nádor stoupá mnohem výše, než je bolavé místo. V některých případech se tento bolestivý otok dostane do oblasti kolena.

Bursitida je poměrně obtížné diagnostikovat, ale léčba zahrnuje úplné odstranění zánětlivé tekutiny a odstranění jednotlivých příznaků: zarudnutí, otok, bolest.
Bolest vystřelující do paty – co to je?
Bolest v patě může mít i „střelecký“ charakter. Nejčastěji se to stane po zranění: podvrtnutí nebo vážná modřina. Bolest přitom neustupuje ani v klidu. Sebemenší pohyb nohy vyvolává záchvat bolesti, který vyzařuje až do stehna.
Ke střelbě do paty však může dojít i z nečekaných důvodů. Některé ženy takové pocity zažívají například po porodu. Zdá se, jaká je souvislost mezi procesem porodu a lumbago v patě? Tento jev ale signalizuje skřípnutý nerv v bederní páteři. Pokud máte takový příznak, měli byste se okamžitě poradit s lékařem.
Pulzující bolest může naznačovat, že infekce pronikla dovnitř paty a nahromadila se tam hnisavý exsudát.

Příčiny
Jakýkoli syndrom bolesti v oblasti paty, bez ohledu na to, jakou nemoc je způsoben, je vyvolán dystrofickými a zánětlivými procesy. Jak víte, pata je podepřena jakýmsi „obloukem“ šlachy. Trpí z důvodů, jako jsou:
- Dna.
- Ložiska soli.
- Revmatoidní nebo reaktivní artritida.
- Onkologie.
- Zranění.
- Pata podnět.
- Ankylozující spondylitida.
To jsou nejčastější příčiny bolesti paty. Naštěstí věci nejsou vždy tak těžké. Důvody mohou být zcela banální a snadno odstranitelné:
- Dlouhé stání.
- Nošení nepohodlných bot.
- Prudký nárůst hmotnosti.
- Ženy na jehlových podpatcích.
Pokud jsou tyto méně nebezpečné faktory odstraněny a bolest nezmizí po dlouhou dobu, měli byste se okamžitě poradit s lékařem. Ve skutečnosti v tomto případě s největší pravděpodobností mluvíme o vývoji patologie.
Diagnóza, kterého lékaře kontaktovat
Problémy s bolestí paty v naprosté většině případů řeší návštěva ortopeda, traumatologa nebo chirurga. Někdy je pacient přesměrován na specializovanějšího specialistu.
Ať je to jakkoli, každá diagnóza „začíná“ průzkumem a vyšetřením pacienta. Dále se provede pečlivá palpace bolavého místa. Teprve po těchto primárních diagnostických postupech je pacient odeslán na instrumentální vyšetření:

V některých situacích je předepsána biopsie a testování nádorových markerů. Je také povinné darovat krev a moč k identifikaci revmatoidního faktoru.
Léčba
Léčba je předepsána lékařem až po obdržení výsledků všech vyšetření. Provádí se pouze integrovaným přístupem, který zahrnuje:
- Užívání léků.
- Fyzioterapeutické procedury.
- Účast na akcích léčebné gymnastiky.
V nejpokročilejších případech je nutná chirurgická intervence.
Když nástupu bolesti předcházela modřina nebo jiné zranění, lze použít lokální prostředky: gely, masti a krémy. Obvykle je to Fastum-gel, Viprosal, Finalgon.

Když bolest nemůže být zmírněna užíváním léků, může přijít na pomoc intraartikulární blok. Taková injekce zpravidla zahrnuje zavedení nesteroidních protizánětlivých léků přímo do synoviální dutiny paty.
Léčba rázovou vlnou je nejčastěji předepisována jako fyzioterapeutická procedura pro bolesti paty. Velmi účinná je také elektroforéza.
Pokud je příčinou bolesti zranění, pak každý lékař předepíše nošení speciálních fixačních zařízení, aby se zabránilo zhoršení zranění.
Ve všech případech se doporučuje souběžně podávat vitamíny B a D3. Je také nutné zařadit do jídelníčku co nejvíce čerstvé zeleniny, ovoce a potravin bohatých na vápník.
Prevence
Výskytu takového onemocnění lze zabránit dodržováním nejjednodušších doporučení. Je tedy nutné:
- Vzdát se špatných návyků.
- Noste pohodlné boty a nepřetěžujte podpatky.
- Jezte správně a hlídejte si nadváhu.
- Dělejte alespoň minimum fyzického cvičení.
Musíte také pamatovat na to, že jakákoli aktivní činnost by se měla střídat s odpočinkem.
Pokud se bolesti paty nelze vyhnout, měli byste se okamžitě poradit s lékařem. Samoléčba totiž nikdy nevede k ničemu dobrému.
Jak léčit kostní osteoporózu? Jak identifikovat příznaky?
Osteoporóza je běžné onemocnění kostí, které tvoří lidskou kostru. V důsledku poruch metabolismu minerálů a bílkovin dochází k rekonstrukci mikroskopické struktury kosti a ke snížení její pevnosti. Hlavním klinickým projevem patologie jsou zlomeniny s menšími dopady.
Mezi lidmi ve věku 50 let a více postihuje osteoporóza 25 % mužů a 33 % žen a většina z nich o své nemoci neví.
- Příčiny
- Příznaky osteoporózy kostí
- Jak léčit kostní osteoporózu
- Léčba lidovými prostředky
- Jak otestovat vaše kosti na osteoporózu
Včasná léčba patologie může zabránit komplikacím osteoporózy. Diagnostiku a léčbu tohoto onemocnění provádějí internisté, revmatologové, endokrinologové nebo specialisté, kteří v této problematice prošli dalším školením.
Příčiny
Existují primární a sekundární formy patologie.
Primární osteoporóza
Nemoc se vyvíjí v důsledku interakce mnoha faktorů. Má genetický základ spojený s poruchou tvorby různých látek podílejících se na stavbě kostní tkáně.
Mohou to být pohlavní hormony, parathormon, vitamin D, růstové faktory, cytokiny a další.
- U žen je hlavní příčinou patologie úbytek kostní hmoty po menopauze nebo v důsledku nedostatku estrogenu po odstranění vaječníků. V prvních 5 letech tohoto stavu se zvyšuje pravděpodobnost zlomeniny páteře a radia, nikoli však hlavice stehenní kosti. Poranění kyčle se vyskytuje u starších pacientů.
- Základem kostní tkáně jsou sloučeniny vápníku. K vstřebávání tohoto mikroelementu z potravy je nutný vitamín D s jeho hypovitaminózou, snižuje se vstřebávání vápníku a tělo začíná využívat zásoby z kostní tkáně aktivací syntézy parathormonu. V důsledku toho se kosti stávají méně silnými a hustými a aktivují se procesy jejich resorpce (destrukce). Zvláště výrazný je resorpční účinek parathormonu na ženské tělo po menopauze. U této skupiny pacientů byla prokázána přímá souvislost mezi nedostatkem vitaminu D a výskytem zlomenin krčku stehenní kosti.
- Hustota kostí do značné míry závisí na dědičnosti. Geny tedy řídí produkci vitaminu D, leptinu, kolagenu a receptorů estrogenu. Všechny tyto látky se podílejí na syntéze a odbourávání kostní tkáně Pokud se člověku v mladém věku podařilo nahromadit dostatek kostní hmoty, pak ani s věkem nebudou jeho kosti tak křehké, aby docházelo ke zlomeninám. Pokud je hustota kostí zpočátku snížena, je velmi obtížné vyhnout se rozvoji osteoporózy ve stáří Stavy, za kterých se u zástupců kavkazské rasy rozvíjí hypovitaminóza D:
- věk nad 65 let;
- nadváha;
- chladné podnebí, dlouhé zimy.
Faktory, které zvyšují pravděpodobnost osteoporózy:
- světlá kůže;
- věk nad 65 let;
- ženský pohlaví;
- předchozí zlomeniny v důsledku drobného traumatu;
- dědičná predispozice k osteoporóze, případy zlomeniny krčku stehenní kosti v rodině, sklon k pádu;
- prodloužená nehybnost nebo nízká fyzická aktivita;
- užívání systémových glukokortikoidů (tablety prednisolonu) po dobu 3 měsíců nebo déle;
- hypogonadismus;
- kouření a nadměrná konzumace alkoholu;
- hypovitaminóza D a nedostatek vápníku ve stravě;
- zhoršená funkce ledvin doprovázená snížením clearance kreatininu nebo glomerulární filtrace;
- tělesná hmotnost nižší než 57 kg nebo index tělesné hmotnosti nižší než 20 kg/m2.
Pacienti s jedním nebo více z těchto faktorů by měli být pravidelně vyšetřováni za účelem včasné diagnózy osteoporózy.
Sekundární osteoporóza
Mnoho onemocnění je doprovázeno metabolickými poruchami nebo střevní patologií. V důsledku toho jsou ovlivněny normální hormonální hladiny a vstřebávání živin nezbytných pro udržení hustoty kostí.
Známky plantární fasciitidy a patní ostruhy
Ahoj všichni! Kanál lidského těla je s vámi. Dnes budeme hovořit o příznacích a známkách plantární fasciitidy.
Naše nohy jsou důležitou součástí našeho těla. Mají důležitou funkci, protože nohy nám umožňují pohyb a pomáhají zajistit rovnováhu. V důsledku toho není žádným překvapením, že naše nohy se hodně opotřebovávají a jsou náchylnější k poškození.
Existuje mnoho různých onemocnění, lehčích i závažných, nebo dokonce zdravotních stavů, které mohou ovlivnit naše nohy. Jeden z nejběžnějších je známý jako plantární fasciitida. Chcete-li se o tomto stavu dozvědět více, podívejme se na nejčastější příznaky a příznaky.
Co je plantární fasciitida?
Plantární fasciitida je jednou z nejčastějších příčin bolesti paty. Než se ponoříme do příznaků a příčin, pojďme nejprve vědět, co je to plantární fasciitida. Fasciitida je zánět tlustého pruhu tkáně, který probíhá podél spodní části nohy a spojuje patní kost s prsty.
Plantární fasciitida je běžný stav mezi běžci, stejně jako u lidí s nadváhou, kteří nosí špatně padnoucí boty nebo podpatky.
Příznaky a příznaky plantární fasciitidy:
Nejčastějším příznakem plantární fasciitidy je bolest paty. Tato bolest je obvykle popisována jako bodavá bolest, která se vyskytuje ve spodní části chodidla v přední části nebo ve středu patní kosti. Ačkoli někteří lidé cítí bolest v oblasti střední části nohy.
Bolest se vyvine postupně v průběhu času a obvykle postihuje ve většině případů pouze jednu nohu, ale je možné mít plantární fasciitidu na obou nohách. Kromě ostré bolesti někteří lidé pociťují také bolest nebo pálení v dolní části nohou.
Když se objeví bolest
Tato bodavá bolest je často horší ráno, zvláště po prvních krocích po probuzení. Tato bolest se často nazývá bolest prvního kroku. Bolest může být také způsobena po dlouhém stání nebo při pohybu ze sedu do stoje.
Bolest se po cvičení může kupodivu zhoršit, i když se během cvičení nevyskytuje.
Otok a zánět
Plantární fasciitida může také způsobit otok a ztuhlost paty. Zánět se zvyšuje po delší aktivitě.
Plantární fasciitida a patní ostruhy
Plantární fasciitida často vede k patním ostruhám. Patní ostruhy jsou popisovány jako háček kosti, který se může vytvořit na patní kosti nohy.
Na obrázku je zvýrazněna patní ostruha.
Odhaduje se, že asi polovina lidí s plantární fasciitidou trpí také patními ostruhami. Když se plantární fascie chronicky zanítí, může v místě zavedení mezi fascií a patní kostí vyrůst patní ostruha. Nejlepší způsob, jak předcházet patním ostruhám, je včasné léčení plantární fasciitidy.
Plantární fasciitida je někdy chybně diagnostikována, protože existuje mnoho dalších stavů, které vykazují podobné příznaky. Jiné stavy, jako je syndrom bolesti paty a patní ostruhy, jsou někdy přehlíženy nebo nesprávně diagnostikovány jako plantární fasciitida, ale někdy mohou pomoci ke stanovení přesnější diagnózy.
Syndrom bolesti paty je chronický stav, který se vyvíjí pomalu v průběhu času a je obvykle způsoben špatnou biomechanikou chodidla a kotníku spíše než nadměrným používáním, jako je plantární fasciitida.
Dokončíme článek zde. Pokud byl materiál užitečný, sdílejte jej na sociálních sítích s přáteli a rodinou. Také vás žádám o like a odběr kanálu. Děkuji za podporu!
