Příznaky léčby vaskulitidy.
Obsah
- 1 Příznaky léčby vaskulitidy
- 2 Vaskulitida – léčebné metody, dieta, tradiční medicína, následky, prognóza a prevence onemocnění. Vaskulitida u dětí
- 3 Léčba vaskulitidy
- 4 léčení
- 5 Neléková terapie
- 6 Vaskulitida velkých cév – temporální arteritida: popis, diagnostika, léčba onemocnění – video
- 7 Granulomatózní vaskulitida (Wegenerova choroba, granulomatóza s polyangiitidou): co je toto onemocnění, příznaky a symptomy, metody léčby – video
- 8 Výživa pro vaskulitidu
- 9 Vaskulitida u dětí
- 10 Příčiny
- 11 Příznaky
- 12 diagnostika
- 13 Léčba vaskulitidy u dítěte
- 14 Prevence exacerbací onemocnění u dítěte
- 15 Tradiční metody léčby vaskulitidy
- 16 Důsledky vaskulitidy
- 17 Předpověď
- 18 Prevence vaskulitidy
- 19 Vaskulitida
- 20 Typy a klasifikace vaskulitid
- 21 V závislosti na příčině onemocnění existují 2 typy systémové vaskulitidy:
- 22 Podle obecně uznávané klasifikace lze primární vaskulitidu rozdělit do tří skupin v závislosti na velikosti zanícených cév:
- 23 Existuje také izolovaná „kožní vaskulitida“, která může být projevem následujících onemocnění:
- 24 Vaskulitida může také postihnout různé lidské orgány:
- 25 Příznaky a známky vaskulitidy
- 26 Příčiny vaskulitidy
- 27 Diagnóza vaskulitidy
- 28 Testy na vaskulitidu (viz také revmatologické vyšetření)
- 29 Kromě toho se používají instrumentální metody, jako jsou:
- 30 Léčba vaskulitidy
- 31 Máte-li jakékoli dotazy, zavolejte nám na:
- 32 +7 (495) 604-12-12
- 33 Operátoři kontaktního centra vám poskytnou potřebné informace ke všem vašim dotazům.
- 34 Vaskulitida
- 35 Stručný popis choroby
- 36 Příčiny onemocnění
- 37 Příznaky vaskulitidy
- 38 Diagnóza onemocnění
- 39 Léčba vaskulitidy
- 40 Prevence nemoci
- 41 Vaskulitida: příznaky a léčba
- 42 Klasifikace
- 43 Proč se vaskulitida vyvíjí?
- 44 Příznaky vaskulitidy
- 45 Léčba vaskulitidy, prognóza a prevence
- 46 Předpověď
- 47 Prevence
Příznaky léčby vaskulitidy
Vaskulitida – léčebné metody, dieta, tradiční medicína, následky, prognóza a prevence onemocnění. Vaskulitida u dětí
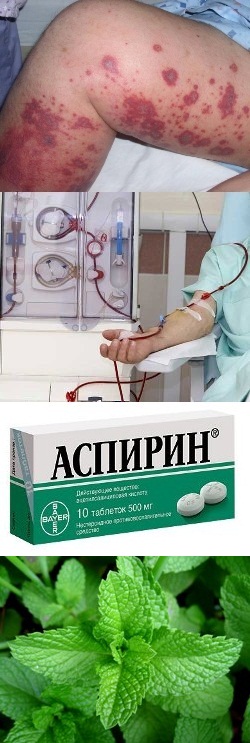
Stránka poskytuje referenční informace pouze pro informační účely. Diagnostika a léčba onemocnění by měla být prováděna pod dohledem odborníka. Všechny léky mají kontraindikace. Je nutná odborná rada!
Léčba vaskulitidy
léčení
Medikamentózní léčba vaskulitidy u mírných forem trvá 2-3 měsíce, u středně těžkých forem – do 6 měsíců, u těžkých forem – do 12 měsíců. U chronické recidivující vaskulitidy se léčba provádí v kursech 4-6 měsíců.
1-2 tablety (25-50 mg) perorálně 2-3krát denně.
Délka léčby je 4-6 týdnů. Neužívejte s aspirinem.
1 tableta 3-4x denně. Jmenován na dobu 3 týdnů až 6 měsíců.
Užívejte po jídle.
Neléková terapie
Vaskulitida je léčena lékaři různých specializací: dermatolog, specialista na infekční onemocnění, revmatolog.
Vaskulitida velkých cév – temporální arteritida: popis, diagnostika, léčba onemocnění – video
Granulomatózní vaskulitida (Wegenerova choroba, granulomatóza s polyangiitidou): co je toto onemocnění, příznaky a symptomy, metody léčby – video
Výživa pro vaskulitidu
Výživa pro vaskulitidu je založena na vyhýbání se potravinám, které mohou zhoršit nebo způsobit alergie.

Hypoalergenní dieta pro vaskulitidu vylučuje:
- slaná a smažená jídla;
- houby;
- med a pyl;
- vejce;
- průmyslové konzervy;
- káva, čokoláda;
- silný čaj;
- alkoholické nápoje;
- ovoce a bobule:
- citrusové plody – pomeranče, mandarinky, citrony;
- jahody, lesní jahody;
- červená jablka;
Při poškození ledvin (nefritida) se doporučuje tabulka č. 7 při těžkém abdominálním syndromu (poškození trávicího traktu) je předepsána tabulka č. 4;
Vaskulitida u dětí
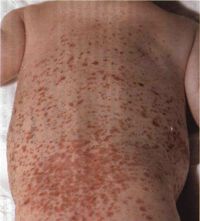
Vaskulitida je častější u dětí než u dospělých a její příznaky jsou závažnější. Incidence je 25 případů na 100 000 obyvatel. Mezi nejčastější patří hemoragická vaskulitida a Kawasakiho choroba. Vrchol výskytu nastává ve věku od 4 do 12 let. Děti do 3 let onemocní jen zřídka.
Vaskulitida u dětí postihuje drobné cévky kůže, ledviny, klouby a trávicí orgány. Onemocnění způsobuje zánět a nekrózu cévní stěny a ucpání jejího průsvitu trombem, což vede k narušení výživy okolních tkání. Při včasné léčbě u 70 % dětí vymizí příznaky vaskulitidy 4-6 týdnů po jejich vzniku. U 25 % vaskulitida přechází do chronického stadia onemocnění.
Příčiny
- časté akutní infekční onemocnění (virové a bakteriální);
- infekce helminty (červy);
- očkování – individuální nesnášenlivost složek vakcíny.
Podle statistik se vaskulitida častěji vyskytuje u dětí, které měly alergické reakce – atopická dermatitida, potravinové alergie, alergie na pyl, léky a chemikálie pro domácnost.
Co se děje v těle dítěte. Když je imunitní systém narušen, v krvi dítěte se objevují specifické imunitní komplexy a protilátky namířené proti neutrofilům a monocytům. Tyto imunitní komplexy se připojují k vnitřní stěně krevních cév a způsobují zánět. A protilátky poškozují neutrofily, uvolňují enzymy, které ničí buňky na vnitřním povrchu cév. V důsledku toho je cévní stěna zničena a krev uniká do okolních tkání. Poškozené kapiláry nejsou schopny zajistit výživu příslušných orgánů.
Příznaky
diagnostika
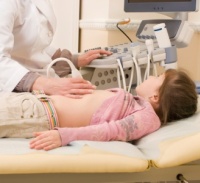
Lékař stanoví diagnózu na základě vyšetření a údajů o celkovém stavu dítěte. Pro potvrzení diagnózy vaskulitidy se provádějí krevní testy. V krvi pacientů se nachází:
- zvýšená hladina ESR;
- C-reaktivní protein;
- zvýšení počtu leukocytů;
- známky zvýšené srážlivosti krve.
Metody instrumentálního výzkumu detekovat změny ve vnitřních orgánech spojené s poškozením cév.
- Ultrazvuk – odhalí léze vnitřních orgánů. Používá se hlavně pro vyšetření ledvin.
- Dopplerografie – hodnotí stav cév a závažnost léze pomocí ultrazvuku.
- MRI se zavedením kontrastních látek do krve se používá k posouzení stavu mozku v případech poškození centrálního nervového systému.
- Rentgen orgánů hrudníku. Rentgenové snímky mohou vykazovat známky vaskulitidy, simulující zánět plic, průdušek, zánět pohrudnice nebo tuberkulózu.
Léčba vaskulitidy u dítěte
Léčba vaskulitidy u dětí se provádí podle stejného schématu a se stejnými léky jako u dospělých (viz tabulka výše). Dávkování se volí podle věku a hmotnosti dítěte.
Základem léčby vaskulitidy u dětí jsou glukokortikosteroidní hormony. Vitamíny a imunomodulátory se nepoužívají, aby se zabránilo další alergii.
Ve většině případů se léčba provádí v nemocnici po dobu 3-6 týdnů. Indikace k hospitalizaci jsou:
- nově diagnostikovaná vaskulitida;
- exacerbace onemocnění;
- vážný stav dítěte;
- poškození vnitřních orgánů;
- hojné vyrážky.
Po propuštění je dítě registrováno u revmatologa, který pravidelně provádí vyšetření:
Prevence exacerbací onemocnění u dítěte
- Očkování je kontraindikováno u dětí se systémovou vaskulitidou. Vakcíny mohou onemocnění zhoršit.
- Kurzy fyzikální terapie. Soubor cvičení závisí na charakteru poranění a je vybírán individuálně v cvičebních místnostech na klinikách.
- Udržování denní rutiny. Je nutné vyčlenit dostatek času na spánek a odpočinek a vyhnout se přepracování.
- Sanatorium-rezortní léčba v sanatoriích specializovaných na léčbu onemocnění kardiovaskulárního systému a revmatologických onemocnění. Mineralnye Vody, Pjatigorsk, Saki, Jalta.
- Prevence častých infekcí je založena na postupném systematickém otužování.
- Kompletní hypoalergenní výživa.
Tradiční metody léčby vaskulitidy
Tradiční metody léčby vaskulitidy jsou založeny na snížení imunitního záchvatu a alergické reakce a také na zlepšení vlastností krve.
Bylinná směs snižuje alergie, působí protizánětlivě, odstraňuje toxiny a zlepšuje krevní oběh. Pro přípravu směsi smíchejte 3 polévkové lžíce každé složky:
- pupeny topolu;
- květy měsíčku;
- květenství černého bezu;
- bylina řebříčku;
- sukcesní tráva;
- přesličkové pole;
- listy máty.
1 polévkovou lžíci směsi spaříme 200 ml vroucí vody a necháme 1 hodinu stát. Infuze se filtruje a užívá se 100 ml každé 3 hodiny na lačný žaludek.

Kořen lékořice obsahuje látky podobné glukokortikosteroidům, které odstraňují příznaky alergie a mají silný protizánětlivý účinek. Můžete použít hotový sirup podle návodu, nebo si připravit nálev sami. Za tímto účelem uvařte lžíci kořenů lékořice s 200 ml vroucí vody a zahřívejte ve vodní lázni po dobu 20 minut. Hotový vývar se filtruje a vezme 2 polévkové lžíce. 30 minut před jídlem 4x denně.
Pijavice lékařské – sliny pijavice obsahují biologicky aktivní látky hirudin a kalinu, které snižují srážlivost krve a zabraňují tvorbě krevních sraženin. Bdelliny a aegliny snižují aktivitu enzymů způsobujících zánět. Reflexní reakce na kousnutí pijavicí vede k aktivaci krvetvorby a zlepšení vlastností krve. Na postižené místo se přikládají pijavice. Délka sezení je 40-60 minut. Léčba vaskulitidy vyžaduje 8-10 sezení.
Neměli byste léčit vaskulitidu sami lidovými léky. Obraťte se na revmatologa, doporučí vám v praxi ověřené prostředky. Nekontrolované používání infuzí léčivých bylin může zesílit alergie a způsobit výskyt nových vyrážek.
Důsledky vaskulitidy
Zhoršení prokrvení tkání v okolí postižených cév vede k vážnému poškození vnitřních orgánů. Bez včasné a kompetentní léčby mohou následky vaskulitidy vést k těžkému postižení.
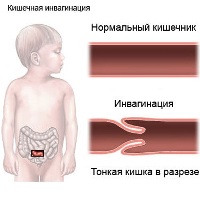
- Chronické selhání ledvin je porušením všech funkcí ledvin. Poškození ledvinové tkáně způsobené špatnou cirkulací. Nedostatek kyslíku a živin vede k masivní smrti ledvinových buněk.
- Perforace žaludku nebo střev je protržení střevní stěny a uvolnění jejího obsahu do dutiny břišní. Je nejčastější komplikací abdominální formy hemoragické vaskulitidy. Když jsou krevní cévy poškozeny, stěna gastrointestinálního traktu nedostává správnou výživu, atrofuje a stává se tenčí. K prasknutí může dojít v důsledku křeče nebo natažení bolusem potravy. Život ohrožující komplikací tohoto stavu je zánět pobřišnice, zánět pobřišnice.
- Střevní obstrukce u pacientů s vaskulitidou je často spojena s intususcepcí. V tomto stavu jedna část vstupuje do lumen druhé, ucpává ji a narušuje pohyb potravinových mas.
- Krvácení vnitřních orgánů – krvácení do lumen vnitřních orgánů nebo jiných přirozených dutin. Příčinou vnitřního krvácení je protržení stěny velkých cév nebo destrukce infiltrátů spojená s nekrózou. Vaskulitida je charakterizována různými typy krvácení: plicní, střevní, děložní u žen, krvácení do varlete u mužů.
- Poškození srdce. Podvýživa vede k vyčerpání svalových vláken srdce. Jsou natažené a deformované. Při úplném nedostatku výživy dochází k buněčné smrti. Nejčastější srdeční komplikace:
- infarkt myokardu – odumření části srdečního svalu;
- prasknutí aneuryzmatu (výčnělek stěny) aorty;
- vznik srdečních vad v důsledku poškození chlopní – stenóza a insuficience mitrální a aortální chlopně.
- Hemoragická mrtvice je intracerebrální krvácení spojené s prasknutím cévní stěny.
Předpověď
Prognóza vaskulitidy závisí na formě onemocnění a na tom, jak rychle je léčba zahájena. Při včasné terapii cytostatiky v kombinaci s glukokortikosteroidy tedy pětileté přežití pacientů s vaskulitidou dosahuje 90 %. To znamená, že 9 z 10 pacientů žije déle než 5 let. Bez včasné léčby je pětileté přežití 5%.
Prognóza se zhoršuje v následujících případech:
- nástup onemocnění po 50 letech;
- poškození ledvin;
- poškození gastrointestinálního traktu;
- poškození centrálního nervového systému;
- poškození aorty a srdečních cév.
To znamená, že lidé s takovými stavy si musí dávat pozor na své zdraví a přísně dodržovat léčebný režim. V tomto případě je možné vyhnout se rozvoji závažných komplikací.
Prevence vaskulitidy

Účinná prevence vaskulitidy dosud nebyla vyvinuta. Existují obecná doporučení zaměřená na prevenci poruch imunity a alergií, které jsou považovány za spouštěcí faktory onemocnění.
Opatření k prevenci výskytu nebo exacerbace vaskulitidy:
- Sanitace ložisek infekce – léčba kariézních zubů, chronické tonzilitidy, adnexitidy;
- Omezení vystavení slunci;
- Vyhýbání se kontaktu s alergeny;
- Eliminace stresu a hypotermie;
- Dávkovaná fyzická aktivita;
- Racionální užívání drog;
- Zdravé stravování založené na bioproduktech.
Vaskulitida
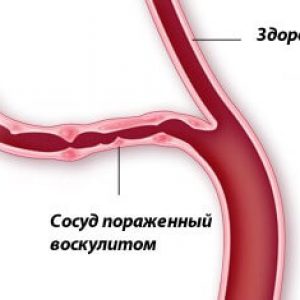
Vaskulitida (angiitida, arteritida) je obecný název pro skupinu onemocnění spojených se zánětem a destrukcí stěn krevních cév. Zánět krevních cév se může objevit v jakémkoli orgánu.
Onemocnění vaskulitida vede k tomu, že cévy přestávají správně plnit svou funkci (dodávky krve do tkání a odvádění metabolických produktů), takže jsou postiženy orgány sousedící s nimi.
Vaskulitida má různé klasifikace a může se lišit v lokalizaci, etiologii a závažnosti klinického obrazu. Některé vaskulitidy postihují pouze kůži, zatímco jiné ovlivňují životně důležité orgány.
Pokud se vaskulitida neléčí, může vést k vážným komplikacím. Střevní a plicní krvácení, trombóza, selhání ledvin, selhání jater, srdeční infarkt – to není úplný seznam nebezpečných následků onemocnění. Vaskulitida může vést pacienta k invaliditě a dokonce smrti.
Typy a klasifikace vaskulitid
Vaskulitida je jedním z nejzávažnějších onemocnění. Zánětlivý proces může postihnout jak malé cévy oběhového systému (kapiláry, arterioly a venuly), tak velké (aortu a její velké větve). Postižené cévy mohou být umístěny mělce pod kůží, v samotných vnitřních orgánech a v jakýchkoli dutinách.
V závislosti na příčině onemocnění existují 2 typy systémové vaskulitidy:
- primární vaskulitida (vystupuje jako nezávislé onemocnění, při kterém se samotné nádoby zapálí);
- sekundární vaskulitida (objevuje se v důsledku jiných onemocnění nebo je reakcí těla na infekci).
- zánět malých cév (hemoragická vaskulitida (Henoch-Schönleinova purpura), Wegenerova granulomatóza (vaskulitida), mikroskopická polyangiitida, kryoglobulinemická vaskulitida, Charge-Straussův syndrom);
- zánět středních cévc (periarteritis nodosa, Kawasakiho choroba);
- zánět velkých cév (arteritida obřích buněk (nebo temporální arteritida, Hortonova choroba), Takayasuova choroba);
Existuje také izolovaná „kožní vaskulitida“, která může být projevem následujících onemocnění:
- (hypersenzitivní alergická vaskulitida, Henoch-Schönleinova hemoragická vaskulitida;
- erythema nodosum, vasculitis nodosum, periarteritis nodosum).
Vaskulitida může také postihnout různé lidské orgány:
vaskulitida mozku, vaskulitida plic, vaskulitida dolních končetin, vaskulitida očí. Oči s vaskulitidou mohou být velmi poškozené (zánět retinálních tepen může vést ke krvácení a částečné ztrátě zraku).
Obvykle se lidé, kteří se poprvé setkali s touto nemocí, zajímají o to, zda je vaskulitida nakažlivá. Primární vaskulitida není nakažlivá a není nebezpečná pro ostatní, ale sekundární (infekční) vaskulitida, která se objevuje na pozadí infekčních onemocnění, jako je meningitida, může představovat epidemické nebezpečí.
Vaskulitida během těhotenství může nejen vyvolat opožděný vývoj plodu, ale také vést k potratu.
Příznaky a známky vaskulitidy
Příznaky vaskulitidy jsou různé. Závisí na povaze léze, typu vaskulitidy, lokalizaci zánětlivého procesu a také na závažnosti základního onemocnění.
Navzdory rozmanitosti možností má mnoho pacientů některé stejné příznaky: horečka, hemoragická kožní vyrážka, slabost, vyčerpání, bolesti kloubů a svalová slabost, nechutenství, ztráta hmotnosti, necitlivost v určitých částech těla.
Tromboangiitis obliterans (neboli Buergerova choroba) je spojena především s poškozením cév končetin, projevujícím se bolestí nohou a výskytem velkých vředů na kůži (kožní vaskulitida na nohou).
Kawasakiho nemoc Postihuje především děti do pěti let a má typické projevy vaskulitidy (zarudnutí kůže, horečka, možný zánět očí).
Nodulární periarteritida postihuje především střední krevní cévy v různých částech těla, včetně ledvin, střev, srdce, nervového a svalového systému a kůže. Kůže je bledá a vyrážka s tímto typem vaskulitidy je fialová.
Mikroskopická polyangiitida Postihuje především drobné cévky v kůži, plicích a ledvinách. To vede k patologickým změnám orgánů a narušení jejich funkcí. Onemocnění je charakterizováno významnými kožními lézemi, horečkou a úbytkem hmotnosti u pacientů, výskytem glomerulonefritidy (imunitní poškození glomerulů ledvin) a hemoptýzy (plicní vaskulitida).
Mozková vaskulitida (neboli cerebrální vaskulitida) je závažné onemocnění charakterizované zánětem stěn krevních cév v mozku. Může vést ke krvácení a nekróze tkání. Příčiny tohoto typu vaskulární vaskulitidy se stále objasňují.
Takayasuova nemoc postihuje velké tepny těla včetně aorty. Mladé ženy jsou ohroženy. Příznaky tohoto typu jsou slabost a bolest v pažích, slabý puls, bolesti hlavy a problémy se zrakem.
Obří buněčná arteritida (Hortonova choroba). Proces postihuje především tepny hlavy. Charakterizované záchvaty bolestí hlavy, přecitlivělostí vlasové pokožky, bolestí čelistních svalů při žvýkání, zrakovým postižením až slepotou.
Scheleyn-Henochova vaskulitida (hemoragická vaskulitida) je onemocnění, které postihuje především děti, ale vyskytuje se i u dospělých. První známky hemoragické vaskulitidy se mohou objevit 1-4 týdny po infekčních onemocněních, jako je šarla, ARVI, tonzilitida atd. Vede k zánětům cév kůže, kloubů, střev a ledvin. Je charakterizována bolestí kloubů a břicha, krví v moči, zarudnutím kůže na hýždích, nohou a chodidlech.
Kryoglobulinemická vaskulitida může souviset s infekcí hepatitidou C. Pacient pociťuje celkovou slabost, rozvine se mu artritida a fialové skvrny na nohou.
Wegenerova granulomatóza způsobuje záněty krevních cév v nose, dutinách, plicích a ledvinách. Typickými příznaky onemocnění jsou ucpaný nos, časté krvácení z nosu, záněty středního ucha, glomerulonefritida a zápal plic.
Příčiny vaskulitidy
Lékaři zatím nemohou plně určit příčiny primární vaskulitidy. Existuje názor, že toto onemocnění je dědičné a je spojeno s autoimunitními poruchami (autoimunitní vaskulitida), roli hrají negativní vnější faktory a infekce Staphylococcus aureus.
Příčinou rozvoje sekundární (infekčně-alergické vaskulitidy) u dospělých je předchozí infekce.
Mezi další příčiny vaskulitidy patří:
- alergická reakce (na léky, pyl, knižní prach, chmýří);
- autoimunitní onemocnění (systémový lupus erythematodes, onemocnění štítné žlázy);
- očkování
- zneužívání opalování;
- následky zranění;
- negativní reakce těla na různé chemikálie, jedy;
- hypotermie;


Diagnóza vaskulitidy
Čím dříve je vyšetření provedeno, diagnóza je stanovena a zahájena léčba, tím větší je šance vyhnout se poškození životně důležitých orgánů a narušení jejich funkcí.
Diagnóza se provádí na základě řady údajů:
Testy na vaskulitidu (viz také revmatologické vyšetření)
Jsou vyžadovány následující testy:
- obecný krevní test (obvykle je zaznamenáno zvýšení ESR);
- biochemický krevní test (proteinové frakce atd.);
- imunologické testy (gamaglobulin, C-reaktivní protein, revmatoidní faktor, ANCA atd.);
- krev na HBsAg při podezření na virovou hepatitidu.
Kromě toho se používají instrumentální metody, jako jsou:
- Dopplerův ultrazvuk;
- radiografie;
- angiografie (vyšetření cév pomocí rentgenových kontrastních látek);
- počítačová tomografie.

Léčba vaskulitidy
Dá se vaskulitida vyléčit? Poměrně častá otázka položená revmatologovi. Příznivá prognóza je možná pouze při včasné léčbě, v časných stádiích, než se onemocnění rozvine v tzv. chronickou vaskulitidu.
V závislosti na typu onemocnění se léčba vaskulitidy bude lišit. Kromě toho se bere v úvahu základní onemocnění (pokud je vaskulitida sekundární), stupeň šíření patologického procesu a postižení vnitřních orgánů a tkání.
Hlavním úkolem je předcházet život ohrožujícím komplikacím vaskulitidy.
K léčbě vaskulitidy se používá mnoho různých technik. Mohou být předepsány následující léky:
- imunosupresiva, která potlačují autoimunitu;
- cytostatika, která zastavují rozvoj imunitního zánětu;
- léky, které zabraňují tvorbě krevních sraženin;
- protizánětlivé léky;
- hormonální drogy
Mohou být indikovány postupy plazmaferézy zaměřené na čištění krve a všech orgánů a systémů těla od toxinů.
Pamatujte, že vaskulitida je velmi závažné onemocnění, jehož účinná léčba je možná pouze pod dohledem revmatologa.
Multidisciplinární klinika „MedicCity“ přikládá velký význam léčbě revmatologických onemocnění. Víme, jak pomoci pacientům se systémovou vaskulitidou, revmatoidní artritidou, Sjogrenovou chorobou, systémovým lupus erythematodes, ankylozující spondylitidou, dnou a dalšími onemocněními.
Buďte zdraví s MedicCity!
Máte-li jakékoli dotazy, zavolejte nám na:
+7 (495) 604-12-12
Operátoři kontaktního centra vám poskytnou potřebné informace ke všem vašim dotazům.
Pomocí níže uvedených formulářů můžete také položit otázku našemu specialistovi, domluvit si schůzku na klinice nebo požádat o zpětné zavolání. Zeptejte se nebo uveďte problém, se kterým byste se na nás chtěli obrátit, a my se vám co nejdříve ozveme pro upřesnění informací.
Vaskulitida
Stručný popis choroby

Vaskulitida je zánět stěn krevních cév. V závislosti na tom, které cévy jsou postiženy, se rozlišují následující typy vaskulitidy:
- Flebitida je způsobena zánětem stěn žilních cév.
- Arteriolitida je zánět malých tepen.
- Arteritida je poškození stěn tepen.
- Kapilaritida je zánět kapilár.
Existují případy, kdy je postiženo několik cév najednou, nazývá se to systémová vaskulitida.
Samostatně se rozlišuje hemoragická vaskulitida, která postihuje cévy kůže, ledvin, gastrointestinálního traktu a kloubů.
Příčiny onemocnění
Vaskulitida může být primární, vyvíjející se jako nezávislé onemocnění a může se objevit jako komplikace určitých onemocnění.
Příčiny primární vaskulitidy nebyly dosud stanoveny a sekundární vaskulitida se může projevit na pozadí chronických, akutních infekcí, očkování, rakoviny, silného přehřátí nebo prochladnutí, termických kožních lézí vč. úžeh. Vaskulitida se může vyvinout po poranění nebo vystavení biologickým jedům nebo chemikáliím.
Všechny tyto negativní faktory mohou vést ke změně struktury cévní tkáně a tělo ji začne odmítat, vnímat jako cizí a vytvářet protilátky.
Příznaky vaskulitidy
Příznaky vaskulitidy na počátku onemocnění jsou většinou podobné: horečka, „skoková“ teplota – buď stoupá, nebo klesá a každé zvýšení teploty znamená otevření nového zánětu.
Charakteristickým příznakem vaskulitidy je kožní krvácení. Po kůži jde poškození do svalů, kloubů a nervů, proto se s dalším rozvojem onemocnění příznaky vaskulitidy liší podle toho, které cévy orgánu jsou zanícené.
Při periarteritis nodosa pacient pociťuje bolest ve svalech, ostrou bolest v břiše, nevolnost, zvracení a horečku.
U temporální obrovskobuněčné arteritidy je pociťována slabost, pulzující bolesti hlavy a otok v temporální oblasti.
Při aortoarteritidě dochází ke znecitlivění a bolesti končetin, bolí záda a žaludek, zhoršuje se vidění a pacient omdlí.
Hemoragická vaskulitida začíná kožními vyrážkami ve formě symetrických malých modřin. Vyrážka se tvoří na hýždích, kolem kloubů a na extenzorových plochách paží a nohou. Méně často můžete vidět vyrážku na obličeji, chodidlech a dlaních a trupu. Na základě těchto příznaků je stanovena primární diagnóza vaskulitidy u dětí.
Druhým charakteristickým příznakem hemoragické vaskulitidy je poškození kloubu, doprovázené bolestí a/nebo zánětem, pozorované u více než poloviny pacientů. Velké klouby obvykle trpí trvalým poškozením se zhoršenou funkčností často nepozorujeme.
Třetím důležitým příznakem hemoragické vaskulitidy je bolest břicha. Vyvíjí se před a během kožních a kloubních lézí. Záchvaty bolesti mohou trvat několik dní. Objevují se také stížnosti na nevolnost, špatnou stolici, zvracení, horečku a ve vzácných případech se objevuje žaludeční a střevní krvácení.
Diagnóza onemocnění
K diagnostice systémové vaskulitidy je nutné provést krevní test, test moči, rentgen hrudní kosti a vyšetření cév.

K určení hemoragické vaskulitidy se také provádějí testy moči a krve a rentgenové snímky hrudní kosti. Kromě toho je pacientovi předepsán ultrazvuk pobřišnice a pokud jsou známky poškození ledvin, pak ultrazvuk ledvin. Pro stanovení diagnózy vaskulitidy u dětí může být navíc předepsána dynamická nefroscintigrafie, protože může dojít k anomálii ve vývoji močového systému, zásobní a vylučovací renální funkce.
Ve fázi diagnózy je důležité odlišit systémovou vaskulitidu od infekcí doprovázených podobnými vyrážkami a vyloučit trombocytopenickou purpuru.
Bolesti břicha se mohou objevit i při akutní apendicitidě, perforovaném vředu, střevní neprůchodnosti, ulcerózní kolitidě – všechna tato onemocnění je třeba před zahájením léčby vaskulitidy vyloučit. Glomerulonefritida a lupus erythematodes jsou rovněž vyloučeny.
Léčba vaskulitidy
K léčbě vaskulitidy jsou předepsány léky, které potlačují tvorbu protilátek a snižují citlivost tkání: cytostatika, glukokortikosteroidy.
Také u některých forem hemoragické nebo systémové vaskulitidy mohou být předepsány postupy čištění krve – hemosorpce a plazmaferéza.
Pokud je onemocnění mírné a v remisi, léčba vaskulitidy spočívá pouze v předepisování nesteroidních protizánětlivých léků, například voltarenu nebo indometacinu.
Navíc při léčbě vaskulitidy mohou být předepsány léky, které snižují vaskulární permeabilitu a srážení krve, aby se zabránilo vzniku krevních sraženin.
Prevence nemoci
K prevenci vaskulitidy u dětí a dospělých je nutné vyvarovat se samoléčby a zbytečného očkování, otužovat se, přijmout opatření k eliminaci negativních vlivů vnějších faktorů, např. vyvarovat se přehřátí, podchlazení, dlouhému pobytu na slunci, vyhýbat se přímému kontakt s pesticidy atd.
Video z YouTube k tématu článku:
Informace jsou zobecněné a jsou poskytovány pro informační účely. Při prvních příznacích onemocnění se poraďte s lékařem. Samoléčba je zdraví nebezpečná!
Vaskulitida: příznaky a léčba
„Vaskulitida“ je obecný termín, který spojuje řadu onemocnění charakterizovaných zánětem cévních stěn. S takovými patologiemi se krevní cévy zužují a výživa a zásobování tkání kyslíkem se zhoršuje. Následkem je často odumírání tkání a prudký pokles funkční aktivity jednotlivých orgánů až k jejich úplnému selhání.
Vaskulitidu léčí především revmatologové, ale rozmanitost klinických projevů často vyžaduje vyšetření lékaři jiných specializací.
Klasifikace
Podle přijaté klasifikace se rozlišují primární a sekundární typy zánětlivých lézí cévních stěn.
V závislosti na typu cév postižených zánětlivým procesem se vaskulitida dělí na:
- arteritida (velké cévy – tepny trpí);
- arteriolitida (postižené arterioly);
- flebitida (zanícené žíly);
- kapilaritida (jsou postiženy malé krevní cévy).
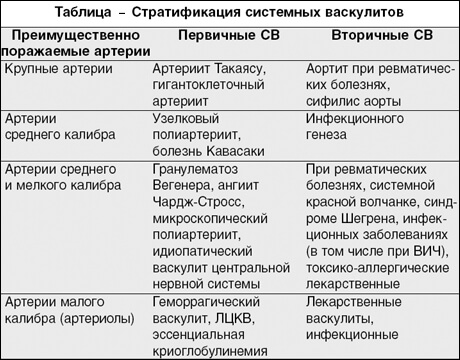
Skupina vaskulitid zahrnuje následující onemocnění:
- hemoragická vaskulitida (Henoch-Schönleinův syndrom);
- Takayasuova choroba (nespecifická aortoarteritida);
- mikroskopická polyangiitida;
- Kawasakiho nemoc;
- smíšená vaskulitida;
- polyarteritis nodosa;
- alergická kožní vaskulitida;
- Behçetova nemoc;
- Hortonova choroba (obrovskobuněčná vaskulitida);
- Wegenerova granulomatóza;
- kryoglobulinemická vaskulitida.
Proč se vaskulitida vyvíjí?
Primární vaskulitida je odborníky považována za samostatnou nosologickou formu. Přesné příčiny tohoto onemocnění zůstávají dodnes nejasné.
Sekundární léze cévních stěn se vyvíjejí na pozadí široké škály patologií.
Možné příčiny sekundární vaskulitidy:
- infekce (akutní i chronické);
- individuální reakce těla na podání vakcín (sér);
- kontakt s chemikáliemi nebo biologickými jedy;
- genetický faktor (dědičná predispozice);
- tepelný faktor (přehřátí nebo hypotermie těla);
- popáleniny kůže (včetně dlouhodobého vystavení slunečnímu záření);
- zranění různého původu a lokalizace.
Je důležité, aby se: Vaskulitida se často vyvíjí u lidí, kteří měli virovou hepatitidu.
Kterýkoli z těchto faktorů, stejně jako kombinace dvou nebo více z nich, může změnit antigenní strukturu vlastních tkání těla, v tomto případě stěn krevních cév. Imunitní systém je začne vnímat jako cizí a aktivuje tvorbu protilátek, které dále poškozují cévy. Tím se spustí autoimunitní reakce, při které se v cílových tkáních rozvinou zánětlivé a degenerativní procesy.
Příznaky vaskulitidy
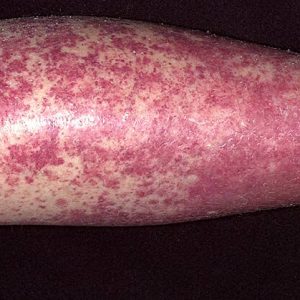
Klinické projevy patologií této skupiny do značné míry závisí na povaze onemocnění, tedy na specifické nosologické formě. Některé vaskulitidy postihují pouze kůži a způsobují pacientovi jen malé nepohodlí. Jiné způsobují mnohočetná poškození vnitřních orgánů, což vede k lidské smrti.
Společným příznakem všech vaskulitid je více či méně výrazná febrilní reakce. Zvýšení tělesné teploty je typickou reakcí organismu na závažný zánět jakékoliv lokalizace. Hypertermie nemusí být trvalá; Pro cévní záněty jsou zcela typické denní výkyvy teplot. Na vrcholu jeho nárůstu se často rozvíjí kožní reakce ve formě vyrážek.
Mezi další příznaky často pozorované u pacientů s vaskulitidou patří:
- obecná slabost;
- těžká fyzická a duševní únava;
- nevolnost;
- zvracení;
- bledost pokožky;
- myalgie (charakteristická pro nodulární formu);
- parestézie (poruchy citlivosti);
- pokles zrakové ostrosti;
- periodická ztráta vědomí (mdloby);
- bolesti hlavy;
- zhoršení nebo úplná ztráta chuti k jídlu;
- poruchy spánku;
- neuropsychiatrické poruchy;
- konjunktivitida;
- časté záněty ústní sliznice;
- otok v časové oblasti (charakteristický pro Hortonovu chorobu);
- výskyt ulcerózních lézí na genitáliích, které nejsou spojeny s infekcí (s Behcetovým syndromem).
Mezi typické klinické projevy vaskulitidy patří krvácení na malé ploše s primární lokalizací na kůži různých částí těla. Jak proces postupuje, objevují se ve svalové tkáni, kloubních dutinách a v oblastech nervových zakončení.
Podle toho, které cévy jsou postiženy, je postižen převážně konkrétní orgán. Při poškození ledvinových cév se častěji rozvíjí glomerulonefritida, pyelonefritida a infarkty ledvin. Při lokalizaci zánětu v koronárních tepnách je vysoké riziko poškození srdce (až infarktu způsobeného ischemií). Při postižení cév zásobujících kloubní tkáně se nejprve rozvinou příznaky artritidy, další příznaky se mohou objevit až po několika týdnech nebo dokonce měsících.
Vezměte prosím na vědomí: Artritida způsobená špatnou výživou a okysličením tkání je charakterizována rozvojem bolestivého syndromu, který není spojen se zvýšenou fyzickou aktivitou nebo zraněním. Na pozadí vaskulitidy se zánět obvykle vyvíjí ve velkých kloubech.
Charakteristickým příznakem jedné z nejčastějších vaskulitid je hemoragické – je hmatatelná purpura. Jedná se o kožní vyrážky ve formě drobných krevních výronů s převládající lokalizací na ohybech končetin. Často je detekován břišní syndrom, který se vyznačuje intenzivní bolestí v břišní oblasti.
Při poškození koronárních cév se objevuje kardialgie, dušnost a poruchy srdečního rytmu.
Wegenerova granulomatóza je charakterizována převládajícím poškozením nosních dutin s uvolňováním krve a hnisu z nosních cest.
Pro všechny patologie této skupiny je typický protrahovaný chronický průběh s nevyhnutelnou progresí při absenci léčby. Jsou také charakterizovány periodickými exacerbacemi, během kterých se zvyšuje závažnost klinických příznaků.
Při laboratorní diagnostice je v krvi často zjištěn pokles hladiny hemoglobinu (anémie) a středně silný nárůst počtu leukocytů a krevních destiček.
V moči jsou stanoveny formované prvky krve (leukocyty a erytrocyty), to znamená, že dochází k mikrohematurii; Často je detekován protein.
Klinické příznaky jsou většinou nespecifické, takže diagnóza vyžaduje řadu laboratorních testů (k potvrzení zánětlivého a autoimunitního procesu), stejně jako instrumentální metody výzkumu – ultrazvuk, skiaskopie, počítačová tomografie a MRI. V případě potřeby se provádí biopsie tkáně.
Léčba vaskulitidy, prognóza a prevence
Terapeutická taktika se vybírá pro každého pacienta individuálně. Při sestavování léčebného plánu se bere v úvahu forma vaskulitidy, závažnost procesu a přítomnost doprovodných patologií.
Hlavní cíle terapeutických opatření pro vaskulitidu:
- dosažení remise;
- prevence relapsu;
- prevence nevratného poškození orgánů a tkání;
- snížení pravděpodobnosti komplikací;
- prodloužení doby trvání a zlepšení kvality života pacienta.
Základem léčby vaskulitidy je farmakoterapie. Pacientovi jsou předepsány léky, které snižují citlivost tkání a snižují syntézu protilátek. Zejména jsou indikovány glukokortikoidní hormony. Právě hormonální terapie umožňuje v krátké době potlačit abnormální aktivitu imunitního systému. Pokud při komplikovaném průběhu onemocnění není možné dosáhnout pozitivních výsledků pomocí glukokortikoidů, je indikována chemoterapie s použitím cytostatik.
Pokud je diagnostikován hemoragický typ patologie, racionální antibiotická terapie se stává předpokladem úspěšné léčby.
Ve většině případů lze dobrého terapeutického účinku dosáhnout čištěním krve pomocí plazmaferézy a hemosorpčních technik.
U lehčích případů onemocnění a v remisi pomáhají léky ze skupiny NSAID (nesteroidní antirevmatika). Pacientům jsou předepisovány zejména Voltaren a Indometacin, které mimo jiné snižují intenzitu bolesti.
U vaskulitidy jsou indikovány léky, které snižují stupeň permeability cévních stěn a inhibují proces tvorby trombu.
Vezměte prosím na vědomí: léčba vaskulitidy alergického původu, při které jsou detekovány pouze drobné kožní léze, je možná bez použití farmakologických léků. V tomto případě přichází do popředí vyhýbání se kontaktu pacienta s podezřelým alergenem.
Předpověď
Prognóza do značné míry závisí na lokalizaci a závažnosti cévního zánětu a také na počtu postižených orgánů.
Prevence
K prevenci zánětu cév se doporučují otužovací procedury. Jedním z důležitých preventivních opatření je snížení vlivu nepříznivých vnějších faktorů na organismus a normalizace režimu spánku a odpočinku. Neměli byste užívat farmakologické léky bez lékařského předpisu nebo podstupovat zbytečná očkování. Osoba musí dostat všechny vakcíny v souladu s Národním očkovacím kalendářem.
Sovinskaya Elena, lékařská publicistka
25,995 1 zobrazení celkem, dnes XNUMX zobrazení
