Příznaky léčby vředů.
Obsah [Zobrazit obsah]
Příznaky léčby vředů

Akutní bolest žaludku, nevolnost a zvracení – tyto projevy doprovázejí různá onemocnění trávicího systému. A možná, nejnebezpečnější z nich, pokud neberete v úvahu zhoubné nádory, by měl být považován za žaludeční vřed (GUD). Toto onemocnění je často smrtelné a vyžaduje mnoho úsilí při léčbě a také přezkoumání pacientova životního stylu.
Popis choroby
Žaludek je hlavním orgánem trávicí soustavy člověka, kde potrava přijatá z dutiny ústní prochází primárním chemickým zpracováním a připravuje se pro proces vstřebávání pro tělo nezbytných látek – bílkovin, tuků a sacharidů v tenkém střevě. Úkol zpracovat potravní bolus na sebe bere extrémně žíravá tekutina – žaludeční šťáva. Skládá se z více enzymů, ale jeho hlavní složkou je kyselina chlorovodíková.
Hlavním důvodem, proč žaludeční šťáva nezačne trávit samotný žaludek, jsou ochranné vlastnosti žaludeční sliznice lemující stěny tohoto orgánu. Pokud je však z jakéhokoli důvodu narušena celistvost sliznice, pak kyselina začne korodovat spodní vrstvu žaludečních stěn – svalovou vrstvu.
Tento proces vede k porušení celistvosti stěny a vzniku útvaru zvaného vřed. V tomto případě je však nutné jasně rozlišovat mezi žaludečními vředy a erozemi, které se mohou vyskytovat i na povrchu žaludečních stěn. Ačkoli ve většině případů jsou prekurzory vředů eroze. Při erozích je pozorováno poškození žaludeční sliznice, ale samotná svalová vrstva stěn není ovlivněna. Eroze se obvykle zahojí sama během několika dní a nevede k poškození stěn orgánu. Vřed se také může zahojit, ale v tomto případě zůstává na povrchu stěn jizva. Pokud se tak nestane, vřed se stává chronickým. V jiných případech může vřed vést ke zničení části žaludeční stěny.
PUD, na rozdíl od gastritidy, není doprovázena významnými odchylkami v takovém parametru, jako je kyselost žaludeční šťávy. Ve většině případů je kyselost vředů v normálních mezích nebo mírně zvýšená. Při nízké kyselosti se nemohou tvořit žaludeční vředy, na rozdíl od gastritidy, která se může při podobných stavech také objevit.
Šíření nemoci
JAB je převážně mužské onemocnění. Ženy jí trpí několikrát méně často, ale počet případů onemocnění u žen se každým rokem zvyšuje. Také většinu pacientů (80 %) tvoří lidé ve věku 20–50 let. S vředovou chorobou se však můžeme setkat i u mladších lidí. Přibližně 1 % případů tvoří děti, 8 % teenageři a zbytek jsou starší lidé. Podle různých zdrojů se PU vyskytuje u 5-15 % lidí. V Rusku je toto číslo 10 %. Obyvatelé měst onemocní 5krát častěji než obyvatelé venkova. PUD je poněkud méně častý než duodenální vředy. V posledních letech došlo ve světě k nárůstu relativního počtu případů.
Druhy onemocnění
Peptický vřed je často klasifikován podle toho, kterou část žaludku postihuje – kardii, centrální část žaludku (těla), antrum nebo pylorus. Také v žaludku může být buď jedna jediná ulcerace nebo několik. Velikost žaludečního vředu se může lišit od několika milimetrů do několika centimetrů. Za malý vřed se považuje útvar o průměru menším než 5 mm, střední – 5-20 mm, velký – 20-30 mm, obří – více než 30 mm.
PUD je převážně chronické onemocnění, které může mít období exacerbace a delší období remise. Během remisí se velikost žaludečního vředu zmenšuje a během exacerbace se zvětšuje.
Příčiny
PUD je polyetiologické onemocnění. To znamená, že onemocnění zpravidla nemá jedinou hlavní příčinu, je ovlivněno kombinací více nepříznivých faktorů.
Jeden z faktorů způsobujících vředovou chorobu byl objeven poměrně nedávno. Jde o oportunní mikroorganismus – bakterii Helicobacter pylori, která žije na žaludeční sliznici. Bakterie se může snadno přenést z jedné osoby na druhou – líbáním, společnými příbory a neumytým nádobím.
Zdrojem, ze kterého bakterie získává energii, jsou určité chemické reakce, které probíhají v žaludku. Z dosud ne zcela objasněných příčin se bakterie v určitém okamžiku začne chovat agresivně, tvoří kolonie na žaludeční sliznici, mění složení žaludeční šťávy a v konečném důsledku ničí tkáň sliznice, obvykle na malé ploše. Mnoho žaludečních vředů vzniká tímto způsobem, ale ne všechny. Přinejmenším pouze přibližně 40 % případů tohoto onemocnění se spolehlivě domnívá, že je spojeno s bakteriální infekcí.
Nelze tedy vyloučit další faktory vedoucí k onemocnění:
- těžký stres;
- deprese;
- zneužívání léků nebo jejich užívání ve velkém množství (glukokortikosteroidy, antacida, nesteroidní protizánětlivé léky, antibiotika, cytostatika, antihypertenziva);
- stavy imunodeficience (AIDS, užívání imunosupresiv);
- špatná strava nebo stravovací návyky (jídlo příliš studené nebo horké, nepravidelné stravování);
- dědičné faktory;
- závažná somatická onemocnění (tuberkulóza, hepatitida, diabetes mellitus, cirhóza, pankreatitida, Crohnova choroba);
- poranění žaludku;
- účinky jiných orgánů na žaludek;
- masivní popáleniny a omrzliny, šok;
- chronický alkoholismus;
- zneužívání kávy a jiných kofeinových nápojů;
- kouření tabáku;
- jiná onemocnění žaludku (gastritida, duodenálně-žaludeční reflux).
Lidé s krevní skupinou O mají o 40 % vyšší riziko vzniku žaludečních vředů než ostatní. Riziko vzniku onemocnění v důsledku užívání protizánětlivých léků se výrazně zvyšuje po 65. roce života. Je možné, že vředy se mohou objevit také v důsledku vstupu nestravitelných cizích těles do žaludku.
Příznaky vředové choroby
Hlavním příznakem žaludečního vředu je bolest. Bolest žaludku může být ostrá a akutní nebo relativně mírná. Vznik bolesti je obvykle spojen s příjmem potravy. Doba, kdy se příznaky objeví, závisí na umístění vředu. Pokud se nachází v blízkosti jícnového svěrače (v kardii), pak bolest nastává téměř okamžitě po jídle, o 20-30 minut později. Pokud ve střední části orgánu (tělo žaludku), tak asi po hodině. Vředy pylorického kanálu (spodní část žaludku), stejně jako podobné útvary v duodenu, se pociťují bolestí 2-3 hodiny po jídle. V některých případech mohou být pozorovány i tzv. hladové bolesti, tedy bolesti nalačno. Někdy může bolest zesílit fyzickou aktivitou nebo pitím alkoholu.
Při bolestech provázejících peptický vřed pomáhá přikládání nahřívací podložky na bolavé místo, pití mléka, užívání antacidů, inhibitorů protonové pumpy a spazmolytik.
Intenzita bolesti žaludku a přítomnost dalších znaků závisí také na umístění vředu. Při postižení kardie je bolest obvykle nízké intenzity a je doprovázena říháním a pálením žáhy. Pokud se formace nachází v těle žaludku, bolest má průměrnou intenzitu, ale s exacerbací se zesílí. Nevolnost se vyskytuje často, zvracení je vzácné.
Při postižení antrum nastává bolest v noci a večer. V tomto případě se často objevují příznaky jako říhání a pálení žáhy. Pokud je lokalizací vředu pylorický kanál, pak je bolest intenzivní. Objevuje se v útocích a doba trvání útoku může být až 40 minut. Dalšími projevy charakteristickými pro tuto lokalizaci jsou prodloužené pálení žáhy a zvýšené slinění.
Lokalizace bolesti se také může lišit v závislosti na umístění vředu. Při postižení těla žaludku je bolest pozorována na levé straně těla, v epigastrické oblasti a při postižení pylorické oblasti vpravo. Při postižení kardie je bolest pozorována velmi vysoko, téměř v oblasti hrudníku, na xiphoidním procesu a může vyzařovat do srdce.
Přibližné charakteristiky bolesti žaludku v závislosti na umístění vředu
Místa, kde může vyzařovat bolest:
- levá polovina hrudníku
- malá zezadu,
- páteř,
- lopatka,
- pravé kyčelní kloub,
- pravé hypochondrium.
Někdy může být bolest z vředu zaměněna s bolestí anginy pectoris.
Přibližně ve 20 % případů je bez bolesti a onemocnění se projevuje jinými příznaky.
Dalšími běžnými negativními projevy onemocnění jsou tíže v žaludku po jídle, nevolnost, pálení žáhy, nechutenství, říhání, bolest při tlaku na oblast žaludku a zvracení. Zvracení se nejčastěji objevuje v době silné bolesti a přináší pacientovi úlevu. Pálení žáhy je pocit pálení v epigastrické oblasti. Vyskytuje se u 80 % pacientů, obvykle po jídle.
Jak se nemoc zhorší, můžete zaznamenat zvracení krve, která vypadá jako kávová sedlina. Jedná se o velmi nebezpečný příznak indikující žaludeční krvácení. Při intenzivním krvácení může pacientovi klesnout krevní tlak, může se zvýšit puls, může se objevit slabost a zmatenost.
Exacerbace onemocnění se nejčastěji vyskytují v období podzim-zima.
Onemocnění je často doprovázeno poruchami stolice. Nejčastěji se jedná o zácpu. Zažívá je asi polovina pacientů. Může se také objevit bílý povlak na jazyku, plynatost, zápach z úst a zvýšené slinění.
Nepříjemné projevy charakteristické pro onemocnění často vedou k psychickému poklesu chuti k jídlu a v důsledku toho ke ztrátě hmotnosti.
U žen je onemocnění obvykle mírnější než u mužů. Možná je tento faktor spojen s ochranným účinkem ženských hormonů.
diagnostika
Na začátku diagnostického procesu je pacient vyšetřen gastroenterologem. Symptomy, především lokalizace, intenzita a doba vzniku bolesti, umožňují specialistovi s vysokou mírou pravděpodobnosti konstatovat, že mluvíme o žaludečním vředu. Pro stanovení konečné diagnózy je však nutné podstoupit řadu procedur. Nejinformativnější z nich je endoskopická metoda – FEGDS (fibroesophagogastroduodenoscopy). Procedura spočívá v zavedení speciálního vlákna do pacientova jícnu s kamerou instalovanou na jeho konci, pomocí které může lékař prozkoumat vnitřní povrchy jícnu, žaludku a dvanáctníku a potvrdit nebo vyvrátit diagnózu ulcerózního gastrointestinálního traktu.
Pokud se potvrdí předpoklad diagnózy vředu, určí se počet vředů, jejich velikost, lokalizace a stupeň vývoje. V případě potřeby může lékař odebrat mikroskopický kousek tkáně ze stěny žaludku k analýze. FEGDS je v naprosté většině případů (95 %) informativní. K provedení FEGDS musí pacient samozřejmě splnit několik podmínek – několik hodin před testem nic nejí ani nepít.
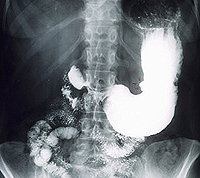
Méně informativní, ale stále se používá, je metoda radiografie žaludku s kontrastní látkou. Jeho přesnost při stanovení diagnózy je přibližně 70 %. Metodu lze provést v případech, kdy je FEGDS z nějakého důvodu kontraindikován. Při rentgenovém vyšetření může být žaludeční ulcerace viditelná jako malý výklenek v tloušťce stěny.
Intragastrická pH-metrie se používá ke stanovení úrovně kyselosti žaludku.
Jiné metody mají při stanovení diagnózy pomocnou hodnotu. Ultrazvuk se používá zejména k detekci doprovodných onemocnění trávicích orgánů, například slinivky břišní, jater a žlučníku.
Také, pokud je podezření na žaludeční vřed, jsou provedeny testy krve a moči. Zánětlivé procesy v těle jsou obvykle indikovány snížením počtu červených krvinek a současným zvýšením ESR. Provádí se také vyšetření stolice na skrytou krev. Přítomnost krve ve stolici ukazuje na krvácení v gastrointestinálním traktu. Zjištění přítomnosti Helicobacter pylori (který do značné míry určuje strategii léčby) lze provést pomocí krevního testu a dýchacích technik.
Léčba
Není to tak dávno, co byla hlavní metodou léčby žaludečních vředů operace. V současnosti, kdy bylo vyvinuto mnoho progresivních léků, se však onemocnění nejčastěji léčí konzervativně.
Jaké léky tedy gastroenterologové používají k léčbě vředů? Pokud je pacientovi diagnostikována bakterie Helicobacter pylori, pak jakákoliv léčba postrádá smysl, dokud nebude zničena. K boji s bakteriemi se používají různé typy antibiotik (tetracyklin, amoxicilin, klarithromycin, metronidazol). Léčba antibiotiky se provádí podle režimu předepsaného lékařem.
Příčinou vředu však není vždy bakteriální infekce. A i kdyby tomu tak bylo, pak se léčba neobejde bez dalších léků. Protože ve většině případů k rozvoji onemocnění dochází v podmínkách zvýšené kyselosti žaludeční šťávy, hlavním úkolem gastroenterologa je snížit úroveň kyselosti na přijatelnou úroveň. Tuto funkci mohou plnit následující třídy léků:
- antacida,
- blokátory histaminových receptorů,
- inhibitory protonové pumpy.
Slovo „antacid“ se skládá ze dvou částí „anti“ (proti) a „acidus“ (kyselina). Tyto termíny dobře vysvětlují princip účinku těchto léků. Většinou se jedná o alkalické látky, které reagují s kyselinou chlorovodíkovou a neutralizují ji. Výhodou antacidů je jejich vysoká rychlost účinku. Začínají působit ihned po podání, takže je lze užívat ke zmírnění akutních záchvatů vředů. Antacida však mají také mnoho nevýhod. Nejdůležitější z nich je odolnost žaludku vůči takovému faktoru, jako je alkalizace jeho vnitřního prostředí. Sekreční buňky začnou produkovat ještě více kyseliny a v důsledku toho je krátkodobý pokles kyselosti nahrazen jejím zvýšením. Z tohoto důvodu je vředová choroba v současnosti zřídka léčena výhradně antacidy. Obvykle se tyto léky užívají v kombinaci s jinými typy léků. Nejčastěji používaná antacida jsou Phosphalugel, Almagel, Maalox.
Modernější léčba onemocnění zahrnuje třídy léků, jako jsou blokátory histaminových H2 receptorů a inhibitory protonové pumpy. Blokátory histaminových receptorů, jako je ranitidin, působí na speciální buňky ve výstelce žaludku, které stimulují produkci kyseliny. Inhibitory protonové pumpy působí ještě jemněji. Přerušují chemický cyklus produkce kyseliny chlorovodíkové v žaludku a blokují transport vodíkových iontů (protonů), které tvoří její složku. Inhibitory protonové pumpy, jako je omeprazol a rabeprazol, jsou považovány za nejpokročilejší léky ovlivňující kyselost a jsou nejčastěji předepisovány.
Jiné třídy léků používaných při léčbě peptického vředu
Příčiny a příznaky žaludečních vředů: hlavní je včas odhalit nepřítele!

Asi je málo lidí, kteří nikdy nezažili bolest žaludku. Ale ne každý přemýšlí o tom, že bolest může být prvním příznakem vývoje peptického vředu. V počátečních stádiích mohou být příznaky žaludečního vředu rozmazané a nejsou jasně vyjádřeny. Proto je důležité poznat nepřítele zrakem a při prvním náznaku problému se poradit s lékařem.
Žaludeční vřed: proč je to děsivé a proč je včasná diagnóza tak důležitá
Říká se, že žaludeční vřed vzniká, když se na vnitřní výstelce žaludku vytvoří hluboký defekt. Zahrnuje sliznici a svalovou tkáň a může se rozšířit na celou tloušťku stěny žaludku. Takový vřed se může vytvořit v jakékoli části žaludku.
Náš žaludek je neustále v kontaktu s agresivním prostředím obsahujícím enzymy a kyseliny. Několik obranných mechanismů se vzájemně doplňuje a umožňuje tělu současně trávit potravu a neubližovat si.
- Hlen je produkován buňkami ve vnitřní výstelce žaludku a chrání ho před kyselinami a enzymy.
- Bikarbonáty snižují kyselost.
- Prostaglandiny (speciální lipidové látky) stimulují práci všech ochranných faktorů.
- Aktivní prokrvení a nepřetržitá regenerace buněk napomáhá neustálé obnově žaludeční sliznice.
Pokud všechny tyto ochranné faktory působí harmonicky, žaludek funguje bez poruch. Při narušení rovnováhy a zhoršení ochrany nebo zvýšení agresivity žaludečního prostředí vznikají povrchové defekty.
Poškození buněk vyvolává zánětlivou reakci – gastritidu. Snižuje se tvorba prostaglandinů a ochranného hlenu, zhoršuje se mikrocirkulace a regenerace tkání. Zároveň se často zvyšuje kyselost žaludeční šťávy. Kyselina a enzymy pronikají do nedostatečně chráněných tkání a způsobují zpočátku mělké poškození a erozi.
Defekt se postupně zvětšuje, prohlubuje, poškozuje nejen sliznici, ale i podslizniční, posléze svalovou vrstvu. Takto eroze „přerůstá“ do vředu. Ulcerózní defekt může vést k perforaci žaludku, tedy ke vzniku průchozího otvoru – perforaci vředu. Pokud defekt poškodí cévu, dojde ke krvácení.
Nekomplikovaný žaludeční vřed lze léčit doma pod dohledem lékařů, ale jakékoli komplikace mohou vyžadovat nouzovou operaci. V některých případech musí lékaři odstranit část žaludku, aby se vyrovnali s komplikacemi patologie. Proto je lepší zapojit se do prevence a léčby ve stádiu gastritidy, než dojde k vážným defektům.
Žaludeční sliznice má výborné regenerační schopnosti. Za normálních podmínek se z nějakého důvodu vzniklý epiteliální defekt rychle hojí v důsledku buněčného dělení a migrace. Faktory jako chronický zánět, infekce Helicobacter pylori a neustálá expozice agresivním látkám výrazně zhoršují rychlost zotavení. Ke zlepšení hojení přispívá šetrná strava, vzdání se některých špatných návyků, léčba infekcí a užívání léků, které chrání stěny žaludku.
Čím dříve bude pacient o své zdraví pečovat, tím rychleji se vzniklá vada zahojí. Pokud vás diagnostikují při prvních příznacích zažívacích problémů, můžete se zcela vyhnout výskytu žaludečních vředů.
To způsobuje žaludeční vředy
Zvažme, co může způsobit zhoršení fungování ochranných faktorů a zvýšení kyselosti žaludku. Existují čtyři hlavní důvody pro výskyt defektů v žaludku:
- účinek NSAID (protizánětlivé léky, nazývané také léky proti bolesti nebo antipyretika);
- infekce bakterií Helicobacter pylori;
- silný stres;
- onemocnění, která vyvolávají zvýšenou kyselost (gastrinom, Zollinger-Ellisonův syndrom, karcinoidní syndrom).
Jedním z hlavních „nepřátel“ žaludku je malá bakterie – Helicobacter pylori. Právě kvůli ní vzniká 70 až 85 % žaludečních vředů [1]. Jakmile se Helicobacter dostane do žaludku, poškodí sliznici a vyvolá zánětlivou reakci v samotných buňkách, naruší těsná mezibuněčná spojení.
Vlivem zánětu se mění regulace trávení, zvyšuje se tvorba kyselin, snižuje se tvorba ochranných bikarbonátů, zhoršuje se regenerace tkání. Žaludeční šťáva působí na zanícená místa, která postrádají ochranu. Sliznice se postupně ztenčuje, obnažuje se svalová tkáň a vzniká hluboký ulcerózní defekt.
Včasné užívání antibakteriálních léků a gastroprotektorů s anti-Helicobacter aktivitou umožňuje rychle odstranit příčinu zánětu, obnovit ochranu sliznice a normalizovat produkci prostaglandinů. Po úplném odstranění infekce Helicobacter pylori se vřed zhojí a žaludeční sliznice se sama zotaví.
Protizánětlivé léky a léky proti bolesti ovlivňují tvorbu prostaglandinů. Právě prostaglandiny jsou zodpovědné za regulaci všech ochranných mechanismů žaludku, takže pokles jejich koncentrace prudce zvyšuje riziko poškození sliznice. Buňky jsou ponechány bez ochrany. Nejprve se vytvoří povrchová eroze, poté hlubší defekt.
V tomto případě pomůže výběr bezpečnějších protizánětlivých léků, zastavení jejich nekontrolovaného užívání a léčba zaměřená na ochranu vnitřních stěn žaludku. Za tímto účelem je vypracován léčebný režim sestávající z gastroprotektorů a inhibitorů protonové pumpy. Toto ošetření umožňuje regulovat kyselost a obnovit ochrannou hladinu prostaglandinů v buňkách sliznice.
Stresové vředy se mohou objevit po velké operaci, těžkém otřesu mozku, traumatu nebo rozsáhlých popáleninách. V takových situacích je výrazně narušeno prokrvení vnitřních orgánů včetně žaludeční sliznice. A v místech, kde sliznice „nedostává dostatek“ kyslíku a živin, může dojít ke snížení ochrany. V důsledku toho se vytvoří defekt.
Kouření, pití alkoholu a poruchy příjmu potravy nevedou přímo ke vzniku vředů, ale výrazně zvyšují riziko. A to nejsou jen slova vyzývající ke zdravému životnímu stylu. Každý z těchto faktorů má své vlastní mechanismy působení. Nikotin stimuluje uvolňování kyseliny chlorovodíkové v žaludku. A prudce zvýšená kyselost má škodlivý vliv na sliznici. Kromě toho se při kouření do žaludku dostává dehet a další produkty spalování. Dráždí sliznici a zpomalují přirozenou regeneraci. Ethylalkohol obsažený v alkoholu poškozuje i sliznici. To platí zejména pro silné alkoholické nápoje. Pokud nedochází ke zneužívání alkoholu, žaludek se s takovou zátěží snadno vyrovná. Ale při pravidelné konzumaci silných nápojů, zejména bez jídla, se sliznice začíná ztenčovat a rozvíjí se zánětlivá reakce. To vytváří předpoklady pro vznik vředů. Pokud se etylalkohol dostane do těla s jídlem, jeho účinek není tak výrazný a žaludeční sliznice tento „náraz“ mnohem snáze vydrží. Proto se doporučuje nepít alkohol na lačný žaludek.
Dieta je také jedním z důvodů zvýšeného rizika žaludečních vředů. Příliš horká jídla, kořeněná jídla, špatně žvýkané kousky, těžká jídla poškozují jemnou sliznici žaludku. A pak začnou fungovat všechny ostatní mechanismy – zánět, infekce Helicobacter pylori, zhoršení ochranných vlastností sliznice.
Příznaky žaludečního vředu
Klasickým prvním příznakem vředu je bolest. Objevuje se po jídle a v závislosti na postižené oblasti se může objevit okamžitě nebo po 1–2 hodinách. Ve vrcholu bolesti může začít zvracení kyselého žaludečního obsahu, po kterém se pacient cítí lépe. Úlevu také přinášejí léky, které snižují kyselost žaludku, obalují jeho stěny a uvolňují křeče. Pokud je ale budete brát nahodile a symptomaticky, pak frekvenci útoků nijak neovlivní.
V posledních letech příznaky žaludečních vředů stále méně zapadají do „klasického“ rámce. Nemoc stále častěji začíná nejasnými stížnostmi na zažívací potíže. A asi v 10% případů se patologie nemusí projevit vůbec, dokud nevzniknou komplikace. Toto je obvykle chování žaludečních vředů způsobených užíváním NSAID.
Případné zažívací potíže jsou důvodem ke konzultaci s gastroenterologem. Neměli byste „čekat“ na charakteristickou silnou bolest, která může naznačovat i nevolnost, pocit tíhy nebo plnosti v žaludku. Čím dříve je diagnóza stanovena a léčba zahájena, tím menší je pravděpodobnost, že skončí v nemocnici se závažnou komplikací.
Diagnostické příznaky onemocnění
První věc, kterou lékař navrhne k diagnostice žaludečního vředu, je FGS nebo FGDS, fibrogastroduodenoscopy. Jedná se o vyšetření žaludku (FGS) nebo žaludku a duodena (EGDS) pomocí endoskopu. Stručně řečeno: do žaludku se zavede malá hadička s kamerou na konci. Jedná se o jednu z nejlepších diagnostických metod. Endoskopista bude schopen pečlivě prozkoumat každou oblast, posoudit stav sliznice, její barvu, skládání, prokrvení a přítomnost defektů. Normálně by měla být sliznice růžová, na přední stěně hladká a na zadní přeložená, pokrytá malou vrstvou hlenu. Pokud je při vyšetření žaludku jeho sliznice ztenčená, má příliš jasnou nebo příliš bledou barvu, záhyby jsou vyhlazené, na povrchu jsou viditelné eroze, vředy nebo jiné defekty – to vše naznačuje onemocnění.
Další metodou, kterou lze k diagnostice vředů použít, je fluoroskopie. Pacient dostane k pití speciální směs, která obalí stěny žaludku a umožní kontrast na rentgenu. A po určité době pořídí několik snímků. Charakteristickým znakem žaludečního vředu je prohloubení, nerovnost hladkého obrysu žaludku na rentgenovém snímku. Tato metoda bohužel neprokáže zánět žaludeční stěny.
Pokud vyšetření odhalí vřed, erozi nebo gastritidu, je vhodné provést test na Helicobacter pylori. Existuje několik hlavních metod pro identifikaci této bakterie:
- vyšetření kousků žaludeční tkáně získaných během biopsie během FGS;
- stanovení protilátek v krvi;
- detekce antigenu této bakterie ve stolici;
- ureázový dechový test.
Pokud některá z těchto metod odhalí Helicobacter, lékař předepisuje komplexní léčbu této infekce.
Žaludeční vřed je nebezpečná nemoc. Pokud však věnujete pozornost svému zdraví včas, provádíte diagnostiku a úplný průběh léčby, můžete se chránit před vážnými komplikacemi. Hlídejte si stravu, nezneužívejte NSAID, alkohol a kouření a při jakýchkoli poruchách trávení kontaktujte gastroenterologa.
Žaludeční vřed: příznaky a projevy u dospělých, léčba
Žaludeční vřed zaujímá důležité místo ve struktuře gastroenterologických poruch. To je způsobeno etiologickými faktory, stejně jako strukturálními a morfologickými rysy stavu orgánových tkání.

Muži trpí patologií dvakrát častěji než ženy. Po 40 letech se však trend mění opačným směrem. Přes pokročilé diagnostické a léčebné metody dosahuje prevalence onemocnění mezi populací vyspělých zemí 10 %. Projev a příznaky žaludečního vředu u dospělého mají charakteristické znaky, které určují taktiku řízení pacienta.
obsah
Co je žaludeční vřed
Onemocnění je charakterizováno chronickým průběhem s periodickými recidivami v období podzim-jaro. Žaludeční vřed je defekt epitelu (někdy s poškozením submukózní vrstvy), který je charakterizován změnami trofismu tkání. Proces nastává na pozadí agresivních účinků pepsinu, žluči a kyseliny chlorovodíkové. Ve většině případů však kyselost žaludku zůstává na stabilní úrovni. Regenerace sliznice končí na rozdíl od eroze tvorbou jizvy. Velikost vředu se může pohybovat od několika milimetrů do několika centimetrů.

Klasifikace
Stanovení diagnózy zahrnuje řadu kritérií, která vám umožní správně definovat nemoc. Odborníci používají rozšířenou klasifikaci, která se odráží v tabulce.
Tabulka 1. Klasifikace žaludečních vředů
vznikající z jiných důvodů
velké – do 30 mm;
gigantický – více než 30 mm – v žaludku,
více než 20 mm – v duodenu
s atypickými projevy (se syndromem atypické bolesti, bez bolesti s jinými příznaky, asymptomatické)
s nízkou úrovní sekrece;
s normální hladinou sekrece
stádium červené jizvy;
fáze bílé jizvy
se vzácnými exacerbacemi jednou za 1-2 roky;
Někdy se vyskytují slizniční defekty, které jsou umístěny naproti sobě. Takové vředy se nazývají líbací vředy. Ve většině případů se tvoří v oblasti duodenální žárovky.
Lokalizace
Ulcerózní defekty způsobené vlivem sekrečních faktorů jsou lokalizovány v horních částech trávicího traktu. Ve většině případů se nacházejí v žaludku, méně často v duodenu. Proto jsou léze rozděleny topograficky podle místa vzniku.
Tabulka 2. Klasifikace podle lokalizace
Příčiny
Při tvorbě patologického procesu hrají roli etiologické a provokující faktory. V současnosti je prokázanou příčinou žaludečních vředů infekce bakterií Helicobacter pylori.

Je detekován v 80% případů onemocnění. Mechanismus vývoje zahrnuje 3 fáze:
- Patogen vylučuje enzymy. Jednou z nich je ureáza, která rozkládá močovinu za vzniku amoniaku, což vede k nadměrné sekreci kyseliny chlorovodíkové v reakci na zvýšené pH hlenu.
- Cytotoxin Helicobacter způsobuje lokální zánětlivou reakci a smrt epiteliálních buněk.
- V reakci na zavedení bakteriálního činidla produkují žlázové buňky pepsinogen a gastrin. Zvýšení jejich koncentrace narušuje kyselost žaludku a přispívá k rozvoji chronických zánětů.

Sekundární význam mají provokující faktory, které společně zvyšují riziko onemocnění.
Jiné příčiny žaludečních vředů:
- Zatížená rodinná anamnéza – případy patologie u blízkých příbuzných.
- Psycho-emocionální labilita.
- Stresy, které způsobují ischemii žaludeční sliznice.
- Nekvalitní výživa, nepravidelné stravovací návyky.
- Zneužívání alkoholu, kouření.
- Přítomnost genetických markerů – vrozený nedostatek alfa1-antitrypsinu, p2-makroglobulinu, fukoglykoproteinů, glykosaminů, zvýšený počet parietálních buněk, nízká schopnost produkovat krevní aglutinogeny AB do žaludku.
- Krevní skupina 0 (I) pozitivní.
- Souběžná interkurentní chronická onemocnění – pankreatitida, hepatitida, cirhóza jater, kardiovaskulární patologie, respirační onemocnění, diabetes mellitus, hyperparatyreóza, Zollinger-Ellisonův syndrom.
- Dlouhodobé užívání některých léků – NSAID, cytotoxické léky, hormony.
Projevy a příznaky žaludečních vředů u dospělých
Peptické vředy mají různé stupně závažnosti příznaků. U mladých lidí se klinické příznaky objevují během exacerbace onemocnění, zvláště pokud je onemocnění spojeno s Helicobacter pylori. Ve stáří je průběh patologie často asymptomatický. Projevy onemocnění do značné míry závisí na lokalizaci defektů. Když jsou léze lokalizovány v žaludku, příznaky jsou nekonzistentní. Duodenální vředy se naopak vyznačují syndromem dlouhodobé bolesti, který pacienta obtěžuje a narušuje obvyklý způsob života.
První příznaky žaludečního vředu
Charakteristickým projevem patologie je bolest. Vyskytuje se nalačno nebo v noci.

Pokud existuje asymptomatický průběh, pak první známky žaludečního vředu v raném stadiu jsou příznaky komplikací, jako jsou:
- krvácení;
- penetrace (rozšíření do jiného orgánu);
- perforace (vzhled průchozího otvoru ve stěně orgánu).
Při krvácení dochází k intenzivní bolesti při nádechu, která se časem zvyšuje. Pacient se snaží zaujmout nucenou polohu. Progrese procesu je doprovázena zhoršením celkového stavu a přidáním dalších patologických příznaků.
Průnik defektu se projevuje příznaky poškození sousedního orgánu. V takových případech je nutná urgentní diagnostika a léčba peptického vředu a jeho komplikací.
Jak se projevuje žaludeční vřed u dospělého?
U pacientů vzniká podezření na onemocnění, když se objeví určité stížnosti. V závislosti na formě patologie a lokalizaci eroze se příznaky žaludečních vředů u dospělých liší v závažnosti.
Rozlišují se následující hlavní rysy procesu:
- Nepohodlí v žaludku, jako jsou hladové bolesti a noční záchvaty. Typická lokalizace je v epigastrické oblasti. Často je zaznamenáno jeho ozáření do levé poloviny hrudníku, páteře a lopatky. Vzniká kaskádový rytmus, který je určován triádou – bolest – hlad – příjem potravy.
- Nevolnost se objevuje ráno nalačno.
- Zvracení, někdy bez předchozí nevolnosti.
- Dyspeptické příznaky – pálení žáhy, říhání s kyselou chutí, nadýmání.
- Zvýšená chuť k jídlu.
- Abnormální pohyby střev ve formě zácpy.
- Astenicko-neurotický syndrom – slabost, zvýšená únava, podrážděnost, bušení srdce, snížený krevní tlak.
- Hubnutí při tvorbě pylorické stenózy.
Jaké jsou příznaky žaludečního vředu?
Na začátku onemocnění chodí dospělí k lékaři jen zřídka. Protože ve většině případů jsou projevy onemocnění mírné. Když pacienta pravidelně obtěžují příznaky žaludečního vředu, přichází na konzultaci ke gastroenterologovi. Specialista zjišťuje anamnézu a provádí objektivní vyšetření.
Při vyšetření se věnuje pozornost stavu trofismu tkání, jejich barvě a přítomnosti bílého povlaku na jazyku.
Pokud dojde ke krvácení z defektu, jsou zaznamenány známky anémie:
- bledost kůže a sliznic;
- porucha mikrocirkulace.
Během palpace jsou první příznaky patologie:
- bolest v epigastriu nebo pyloroduodenální oblasti;
- pozitivní mendelovské příznaky na poklep.
Zjistěte stav stolice a její charakter. Černá stolice svědčí o krvácení z horní části trávicího traktu.
Endoskopické vyšetření potvrdí diagnózu, pokud je zjištěn ulcerózní defekt. Léze může být detekována v různých stádiích onemocnění. Otevřený vřed naznačuje akutní stav. Jak se příznaky hojí a ustupují, proces prochází fázemi epitelizace a zjizvení. Komplikací onemocnění je potvrzení na FGD krvácení z defektu, perforace orgánu nebo pronikající vřed do přilehlých struktur.
Známky exacerbace
Onemocnění se vyskytuje s relapsy během mimo sezónu. Exacerbace žaludečního vředu se často vyskytuje na pozadí provokujících faktorů. Objevují se noční a hladové bolesti, narůstající intenzita, dyspeptické příznaky a celkový stav pacienta je narušen.
Pokud se objeví známky exacerbace a komplikací peptického vředu, měli byste okamžitě vyhledat pomoc lékaře.
Perforovaný žaludeční vřed: příznaky a projevy
Perforace vředu je perforovaná forma onemocnění, při které je detekován průchozí otvor v žaludku a šíří se do sousedního orgánu. Jedná se o závažnou komplikaci onemocnění, která vyžaduje nouzovou hospitalizaci, jinak může osoba zemřít. Naléhavost problému spočívá v tom, že i přes rozvoj medicíny a moderního přístupu k léčbě se frekvence takových případů zvyšuje. Stav je charakterizován náhlým nástupem a progresivně těžkým průběhem.
Patologii lze rozpoznat, pokud se objeví následující příznaky a projevy perforovaného žaludečního vředu:
- náhlý start;
- výskyt náhlé intenzivní bolesti, která se zesiluje pohybem a časem se stává difuzní;
- zvýšená bolest několik dní před objevením se zvláštních příznaků;
- retrakce břicha při nádechu;
- často zvýšení teploty;
- silné napětí ve svalech přední břišní stěny;
- pozitivní symptom Shchetkin-Blumberg.
Perforovaný vřed může být doprovázen krvácením, což zvyšuje riziko nepříznivého výsledku. První pomoc tedy spočívá v okamžité operaci, při které se defekt sešije.
Diagnóza peptického vředu
Pro stanovení diagnózy je nutné další vyšetření pacienta. Proveďte obecné klinické a instrumentální studie. Protokol poskytuje následující diagnostické metody uvedené v tabulce 3.
Tabulka 3. Laboratorní a instrumentální diagnostické metody
Žaludeční vřed (peptický vřed)
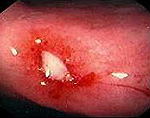
Žaludeční vřed je onemocnění žaludku chronické, recidivující povahy, doprovázené tvorbou defektu žaludeční sliznice a tkání pod ní umístěných. Hlavním příznakem je bolest v epigastriu nalačno nebo po jídle, často vyzařující do zad a hrudníku. Často je pozorováno zvracení, říhání, pálení žáhy a nevolnost. Nejnebezpečnějšími komplikacemi jsou krvácení, perforace stěny žaludku, stenóza pyloru a maligní degenerace vředu. Diagnostikováno gastroskopií a rentgenem žaludku, testy na infekci Helicobacter pylori. Nekomplikované žaludeční vředy se léčí konzervativně v komplikovaných případech se používá operace.
ICD-10

Přehled
Žaludeční vřed je chronické onemocnění dlouhodobé recidivující povahy, projevující se ulcerací (vznikem peptického vředu) žaludeční sliznice. Od peptických vředů je třeba odlišit symptomatické žaludeční vředy (vznikající jako důsledek jiných vředotvorných faktorů), které jsou zpravidla akutní povahy a lze je úspěšně vyléčit po odstranění spouštěče, který je způsobil.
Faktory způsobující symptomatické žaludeční vředy: stres (stresový vřed), užívání gastrotoxických léků (iatrogenní vřed), onemocnění žláz s vnitřní sekrecí, metabolické poruchy (endokrinní vřed), jiná onemocnění vnitřních orgánů a systémů (sekundární vřed), následkem toho zvýšená sekrece rozvoje gastrin produkujícího tumoru – gastrinomů (Solinger-Ellisonův syndrom). Hlavním faktorem vzniku žaludečního vředu je infekce bakterií Helicobacter Pylori.

To způsobuje žaludeční vředy
Stresové vředy
Stresové vředy vznikají po těžkých úrazech, akutních onemocněních různých orgánů, těžkých operacích, terminálních stavech (šok, kolaps), akutním selhání ledvin nebo jater, těžké hypoxii tkání. Při vystavení více stresovým faktorům se výrazně zvyšuje pravděpodobnost vzniku stresového žaludečního vředu. Vývojovým mechanismem je nerovnováha vlivu faktorů poškozujících sliznici a faktorů, které ji chrání.
V situaci, kdy všechny orgány a systémy pracují v nouzovém režimu, dochází k výraznému uvolňování kortikosteroidů a katecholaminů do krve, které zvyšují sekreční aktivitu slizničních žláz a zároveň snižují její ochranné vlastnosti. Trofismus žaludečních tkání je také narušen, tvoří se krevní výrony stěny, což zase přispívá k ulceraci sliznice. Stresové vředy jsou lokalizovány především ve stěnách těla a fundu žaludku. Velmi vzácně se tvoří v duodenu.
Typy stresových vředů:
- v případě těžkého poškození těla popáleninami a rozvojem popáleninového onemocnění se vzniklý stresový vřed nazývá Curling ulcer;
- Cushingův vřed vzniká v důsledku těžkého poškození centrálního nervového systému (traumatické poranění mozku, operace mozku, mrtvice);
- dále se rozlišují vředy po infarktu myokardu a traumatické vředy.
Poškození žaludeční sliznice, jako jsou eroze a vředy, se vyskytuje v polovině případů těchto stavů, ale u většiny pacientů není stresový vřed diagnostikován, protože po zlepšení stavu a vyléčení základní patologie, která sloužila jako stresový faktor, vřed se hojí sám. Při dlouhodobém vystavení poškozující situaci však může být ulcerace sliznice hluboká a vést k perforaci stěny žaludku s rozvojem peritonitidy.
Lékové vředy
Vředy vyvolané léky nebo léky se objevují v důsledku užívání léků, které mají gastrotoxické vedlejší účinky. Většina protizánětlivých léků (kortikosteroidní hormony, nesteroidní antirevmatika), sulfonamidy, chlorid draselný, kofein, glukokortikoidy, digitalisové preparáty, antikoagulancia, nitrofurany působí ulcerogenní (vředy způsobující) účinek.
Mechanismus poškození sliznice se také liší lék od léku, může jít o přímý poškozující účinek (chlorid draselný) nebo nepřímý: snížení ochranných vlastností sliznice při potlačení tvorby gastroprotektivních prostaglandinů (neselektivní); protizánětlivé léky hormonální a nehormonální řady), zvýšená sekrece žaludeční šťávy (glukokortikosteroidy, reserpin, kofein), potlačení normálního trofismu žaludeční stěny. Většina léků kombinuje přímé poškození sliznice s nepřímým účinkem.
Po přerušení medikamentózní terapie ulcerogenními léky se ulcerace a eroze sliznice zpravidla bezpečně hojí. Nebezpečí vředů je však v tom, že se mohou komplikovat krvácením a perforací stěny žaludku.
V případě gastritidy a peptického vředu žaludku nebo dvanáctníku může podávání ulcerogenních léků vyvolat rozvoj exacerbace onemocnění, proto se u těchto pacientů léky s gastrotoxickými vedlejšími účinky předepisují pouze v nezbytně nutných případech a s opatrností; doprovodná terapie gastroprotektivními léky.
Vředy způsobené hyperparatyreózou
Nadměrná produkce parathormonu příštítnými tělísky se nazývá hyperparatyreóza. Tyto hormony jsou zodpovědné za regulaci metabolismu vápníku v těle, ale jedním z účinků parathormonu je zvýšení produkce kyseliny chlorovodíkové žlázami žaludeční sliznice. Nadbytek iontů vápníku v krvi také stimuluje sekreci kyseliny a gastrinu. Při hyperparatyreóze se často vyskytují vředy na sliznici dvanáctníku. V žaludku se vyznačují antrální lokalizací.
Průběh hyperparatyreoidálního vředu je dosti těžký, s častou bolestí, nereaguje dobře na konzervativní léčbu, je náchylný k relapsu a je často komplikován krvácením a perforací stěny žaludku. Často může být ulcerace žaludeční sliznice komplikována onemocněními trávicího systému: cirhóza jater, pankreatitida. Vředy se mohou vyskytovat také jako důsledek chronických onemocnění dýchacího a vylučovacího systému a při diabetes mellitus.
Žaludeční vřed má stejné mechanismy vývoje jako duodenální vřed a je také klasifikován.
Příznaky žaludečního vředu
Na rozdíl od duodenálních vředů se žaludeční vředy vyznačují bolestí, která se objevuje a zesiluje bezprostředně po jídle. Zvracení se žaludečním vředem přináší úlevu. Častým příznakem je pálení žáhy, dále tíže v žaludku (spojené s poruchou vyprazdňování), plynatost. Chuť k jídlu je obvykle snížena. Někdy se však vřed lokalizovaný v antru žaludku může projevit jako hladová bolest a noční bolest.
Stejně jako dvanáctníkový vřed je žaludeční vřed nebezpečný kvůli komplikacím, jako je krvácení a perforace žaludku. Pokud je vřed lokalizován v oblasti pyloru, může se vyvinout stenóza pyloroduodenální oblasti. Vředy lokalizované v žaludku mají také vysoké riziko malignity, na rozdíl od duodenálních vředů.
diagnostika
Gastroskopie, endoskopické vyšetření žaludku, poskytuje hlavní informace pro přesnou diagnostiku žaludečních vředů. Závažná ulcerace může být také detekována kontrastní rentgenografií žaludku. Při vyšetření obsahu žaludku se provádí bakteriální kultivace k identifikaci Helicobacter. Ke stejnému účelu slouží dechový test a detekce Helicobacter pomocí PCR a ELISA. Obecný a biochemický krevní test může vykazovat známky anémie, pokud dojde ke krvácení z ulcerované stěny, laboratorní testy nemohou identifikovat specifické známky vředu. Může být také testována stolice, aby se zjistilo skryté krvácení (test na okultní krvácení ve stolici).

Léčba žaludečních vředů
Při léčbě žaludečních vředů má velký význam důsledné dodržování diety – vyhýbání se potravinám, které dráždí žaludeční stěnu a zvyšují tvorbu žaludeční šťávy. Pacienti trpící žaludečními vředy by měli ze stravy vyloučit kořeněná, slaná, kyselá, smažená a uzená jídla a potraviny bohaté na hrubou vlákninu. Doporučuje se konzumovat jídlo vařené nebo dušené. Medikamentózní terapie zahrnuje:
- inhibitory protonové pumpy (omeprazol, rebeprazol, esomeprazol a analogy) nebo blokátory H2-histaminového receptoru k potlačení žaludeční sekrece (léky ze skupiny ranitidinů);
- gastroprotektivní (bismut, sukralfát) a antacida;
- antibakteriální léky k potlačení infekce Helicobacter pylori (metronidazol). Medikamentózní terapie zaměřená na eradikaci H. pylori se obvykle provádí po dobu 10-14 dnů, poté se pokračuje v udržovací léčbě léky snižujícími kyselost.
Nekomplikovaný žaludeční vřed nevyžaduje chirurgickou léčbu. Chirurgické odstranění části žaludku (resekce) je předepsáno pouze v případě závažných komplikací: perforace, obstrukce, malignita vředu s rozvojem rakoviny žaludku. Chirurgická léčba se zřídka používá u perzistujícího, často recidivujícího onemocnění, které je refrakterní na konzervativní terapii.
Léčba symptomatických žaludečních vředů vyžaduje především odstranění faktoru, který vřed vyvolal. K pozitivnímu efektu to zpravidla stačí. Jako doplňková terapie se používají látky snižující sekreci kyseliny chlorovodíkové (inhibitory protonové pumpy, H2-gastroprotektory). Snížení sekreční aktivity u žaludečních vředů lze dosáhnout chirurgicky – provedením vagotomie.
Prognóza a prevence
Prevencí žaludečního vředu, ale i vředu dvanácterníku je včasné odhalení a léčba infekce trávicího traktu Helicobacter pylori, vyhýbání se stresovým situacím, nekontrolované užívání léků a pravidelná vyvážená výživa. Nekomplikované žaludeční vředy lze úspěšně vyléčit, pokud jsou včas odhaleny a adekvátně léčeny. Špatná prognóza, pokud se vyvinou komplikace.
