Léčba příznaků zánětu temporálního nervu.
Obsah [Zobrazit obsah]
Léčba příznaků zánětu temporálního nervu
Na rozdíl od jiných onemocnění šlach, temporální tendonitida nenarušuje schopnost člověka pohybovat se, ale je doprovázena velmi bolestivými a nepříjemnými příznaky.
Temporální tendonitida se vyskytuje všude a postihuje lidi jakéhokoli věku.
Obsah
co to je? ↑
Tendinitida je zánětlivá léze šlach.
Temporální tendonitida je zánět šlach žvýkacích svalů, které jsou připojeny ke spánkové kosti a zajišťují funkci temporomandibulárního kloubu.
Onemocnění se může vyskytovat pouze na jedné straně nebo postihuje šlachy na obou stranách.

Příčiny ↑
Mezi příčiny dočasné tendonitidy patří:
- Časté zatížení kloubu, zejména monotónní. Hlavní zátěže kladené na temporomandibulární kloub jsou žvýkání a mluvení. Při běžném mluvení nebo žvýkání se zánět šlach samozřejmě nevyvine. Ale zvyk hlodat tvrdé potraviny (ořechy, semena) prudce zvyšuje zatížení kloubu, což vede k mikrotraumatu šlach, po kterém následuje nahrazení jejich elastických vláken hrubými vlákny pojivové tkáně.
- Malokluze a anomálie v umístění zubů. Nesprávné umístění zubů v dutině ústní zvyšuje zátěž temporomandibulárního kloubu i při žvýkání měkké potravy.
- Zranění. To může zahrnovat modřiny, luxace a zlomeniny dolní čelisti.
- Infekce okolních tkání. Nemoci způsobené infekčními patogeny jsou vředy na obličeji, osteomyelitida dolní čelisti, zubní kaz a sinusitida.
- Akutní a chronická onemocnění temporomandibulárního kloubu (artritida, artróza). Rozvoj zánětlivých změn ve šlachách temporomandibulárního kloubu usnadňují různé poruchy metabolismu minerálů, endokrinní onemocnění, systémová onemocnění (sklerodermie, systémový lupus erythematodes) a změny související s věkem – všechny jsou doprovázeny poklesem elasticity šlach a mírné trauma při běžné zátěži.
Co je spondylosis deformans? Odpověď je zde.
Příznaky onemocnění ↑
Hlavním příznakem temporální tendonitidy je bolest lokalizovaná v oblasti kloubu, tváří a vyzařující do dolní čelisti, zubů, krku a čela.
Intenzita a povaha bolesti se může lišit: od tupé bolesti po nesnesitelně ostrou.
Velmi často jsou pacienti schopni jasně stanovit vztah mezi výskytem bolesti a předchozím žvýkáním tvrdých potravin, louskáním ořechů a semen.

Bolest může být konstantní, zesilující při žvýkání, mluvení, otevírání úst, nebo se může objevit pouze při zatížení kloubu a může chybět v klidu.
Lokální příznaky
Nejběžnější místní příznaky jsou:
- potíže s otevíráním úst (kvůli bolesti);
- otok na postižené straně v oblasti tváří a spánku.
- Když cítíte tvář, můžete identifikovat napjatý sval a bolestivou šňůru zanícené šlachy.
Infekční temporální tendonitida je charakterizována zarudnutím podél šlach.
Časté příznaky
U temporální tendonitidy jsou celkové příznaky vzácné, hlavně v případech, kdy zánět šlach žvýkacích svalů byl způsoben infekčním faktorem.
Pacienti si mohou stěžovat na letargii, ztrátu chuti k jídlu, bolesti hlavy a horečku.

Diagnostické metody ↑
Diagnostika je založena na důkladném sběru anamnézy a stížností, vyšetření pacienta lékařem – to se ukazuje jako zcela dostačující k potvrzení diagnózy.
Další výzkumné metody nejsou potřeba a nejsou informativní: v obecném krevním testu, pokud se vyskytnou nějaké změny, jsou nespecifické (známky zánětu) a na rentgenových snímcích nelze detekovat žádnou patologii.
Největší obtíž představuje diferenciální diagnostika mezi temporální tendonitidou a jinými onemocněními s podobnými příznaky (problémy se zuby, neuralgie trojklaného nervu).

Zkušený lékař by se však s tímto úkolem měl snadno vyrovnat, protože nemoc má řadu charakteristických rysů:
- Temporální tendonitida se liší od neuralgie trigeminu v přítomnosti spojení mezi výskytem bolesti a zatížením kloubu, bolestivým otokem podél šlachy.
- U kazu, zvláště komplikovaného, se může vyskytnout i bolest ve tváři s vyzařováním do krku, dolní čelisti, ale jsou náznaky bolesti zubu, která se zesiluje nejen při žvýkání, ale i z termálního (studeného, horkého), chemické (kyselé) dráždivé látky, sladké potraviny) přírody.
Manuální terapie – co to je? Odpověď je zde.
Máte obavy z neustálé bolesti hlavy v zadní části hlavy? Důvody se dozvíte zde.
Vlastnosti léčby ↑
Léčba tendinitidy probíhá převážně ambulantně, prakticky se nesetkáváme s těžkými případy onemocnění vyžadujícími hospitalizaci.
Základní principy léčby jsou uvedeny níže.
Zajištění funkčního klidu temporomandibulárního kloubu
V nejakutnějším období nemoci, se silnými bolestmi, je pacientům zakázáno otevírat ústa, dokonce se nesmí ani mluvit.
Jídlo se podává v tekuté formě brčkem. Po 1-2 dnech postupně přecházejí na polotekutou stravu a zhruba měsíc se udržuje mechanicky šetrná strava (mletá, měkká strava).
Následně se doporučuje vyhýbat se potravinám, které vyžadují značné úsilí při žvýkání.

Užívání léků proti bolesti a protizánětlivých léků
Zvláštností léčby temporální tendonitidy, na rozdíl od tendonitidy jiných lokalizací, je to, že se nepoužívají všechny druhy hořících a oteplovacích mastí.
Při aplikaci na obličej silně dráždí pokožku, žíravé částice se dostávají do očí a nosu a mohou způsobit slzení, rýmu a zánět spojivek.
Mezi lokální léky patří nesteroidní protizánětlivé léky (Voltaren emulgel, diklofenak).
Častěji jsou NSAID a léky proti bolesti předepisovány perorálně na krátký kurz (po dobu 5-7 dnů) – používají se diklofenak, nimesulid, nurofen, ketorol a další léky.

Antibakteriální úprava
U dočasné tendonitidy infekčního původu jsou širokospektrální antibakteriální léky (amoxiclav, azithromycin, cefalexin atd.) předepisovány perorálně nebo intramuskulárně, méně často – do oblasti zanícené šlachy.
Fyzioterapeutické metody
Velmi účinně ulevují od bolesti a výrazně urychlují proces hojení.
V tomto případě použijte:
- laser;
- magnetoterapie;
- elektroforéza s novokainem;
- lidáza;
- ultrazvuk
- terapie rázovou vlnou.

Prevence ↑
Specifickou prevencí je vyvarovat se silnému zatížení temporomandibulárního kloubu.
Při rizikových faktorech, stejně jako po zánětech šlach, se doporučuje vyhýbat se ořechům, semenům, tvrdému masu, tvrdým klobásám, krekry a dalším produktům, jejichž užívání je kombinováno s intenzivním žvýkáním.
Líbí se vám článek? Přihlaste se k odběru aktualizací webu prostřednictvím RSS nebo sledujte aktualizace na VKontakte, Odnoklassniki, Facebooku, Google Plus, Můj svět nebo Twitter.
Řekněte to svým přátelům! Sdílejte tento článek se svými přáteli na své oblíbené sociální síti pomocí tlačítek na panelu vlevo. Děkuji!
Temporální tendinitida: příčiny, příznaky a léčba
Temporální tendonitida je akutní nebo chronická zánětlivá patologie, která se vyvíjí v oblasti šlach žvýkacích svalů. Při pomalém, opakujícím se průběhu onemocnění dochází ve tkáních k nevratným degenerativním změnám. Zánětlivý proces nejčastěji postihuje část šlachy připojenou ke kostní spodině. Mnohem méně často patologie postihuje celou šlachu.
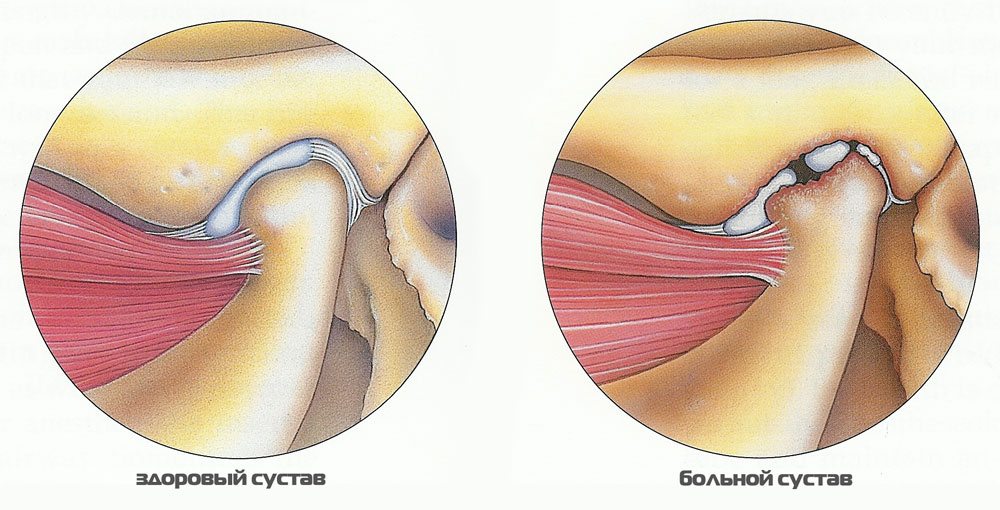
Temporální tendonitida je způsobena jednorázovou nebo opakovanou fyzickou aktivitou, která zraňuje vlákna šlachy. Charakteristickými příznaky zánětu jsou bolest, otok, hyperémie a lokální horečka. Při léčbě tendinitidy se používají konzervativní metody: užívání farmakologických léků, fyzioterapie. Pokud je taková léčba neúčinná, provádí se operace.
Příčiny onemocnění
Je důležité vědět! Lékaři jsou šokováni: „Existuje účinný a dostupný lék na bolesti kloubů. “ Přečtěte si více.
Žvýkací šlacha se skládá ze svazků kolagenových vláken, které spojují svaly s kostmi. S jejich pomocí se přenášejí pohyby, zajišťuje se jejich požadovaná trajektorie a je udržována stabilita temporomandibulárního kloubu. Opakované intenzivní nebo příliš časté pohyby vyvolávají převahu únavových procesů nad zotavovacími reakcemi ve šlaše. V medicíně se tento stav nazývá únavové poranění. Tkáň šlach bobtná a kolagenová vlákna se štěpí a deformují. Při udržení zátěže vznikají ostrůvky tukové degenerace. Tkáně odumírají a ukládají se v nich krystaly vápníku, které poškozují okolní tkáně. Co může vyvolat patologický proces:
- kaz komplikovaný pulpitidou a parodontitidou;
- osteomyelitida čelistních kostí, doprovázená hnisavým zánětem;
- časté monotónní žvýkací pohyby, hlodání pevné potravy;
- vyrážky na obličeji, furunkulóza;
- endokrinní patologie (diabetes mellitus, tyreotoxikóza);
- poranění dolní čelisti (zlomenina, dislokace, subluxace, těžká modřina, komprese, ruptura vazů nebo šlach);
- metabolické poruchy.
Rozvoj tendonitidy může být způsoben přítomností závažného chronického onemocnění temporomandibulárního kloubu – revmatoidní, psoriatická artritida, osteoporóza. Při dně se ve šlaše ukládají krystaly solí kyseliny močové, které způsobují zánět. K zánětu šlach dochází také při infekci kloubních struktur patogenními bakteriemi.. Pokud se zánět vyvine v důsledku pronikání stafylokoků nebo streptokoků do šlachy, pak je pacientovi diagnostikována nespecifická patologie. Jeho příčinami jsou respirační infekce: chřipka, bronchitida, tracheitida, sinusitida. A specifická tendinitida se vyskytuje při infekci patogeny syfilis, kapavka, střevní infekce a tuberkulóza.

U starších a starších lidí se temporální tendinitida vyvíjí v důsledku změn tkání souvisejících s věkem. Šlachy ztrácejí elasticitu a pevnost v důsledku snížené produkce kolagenu a klouby se stávají křehkými. I mírné zatížení temporomandibulárního kloubu může vést k zánětu tkáně.
Klinický obraz
Příznaky tendonitidy se objevují postupně. V počáteční fázi se při žvýkání potravy objevuje mírná bolest. Jejich intenzita se zvyšuje s rozvojem zánětlivého procesu. V místě připojení šlachy ke kosti se vytvoří otok, který se šíří do zdravé tkáně. Otoky stlačují citlivá nervová zakončení, zvyšují bolest a narušují fungování svalových vláken. Obvyklý rytmus člověka je narušen kvůli neschopnosti jíst jídlo. Pro onemocnění střední a těžké závažnosti jsou charakteristické následující klinické projevy:
- tvorba zhutnění v oblasti postižené šlachy;
- zarudnutí a vyhlazení kůže nad otokem;
- bolest, ke které dochází při palpaci těsnění;
- porušení kousnutí;
- crepitus (křupání a cvakání) při pohybu čelistí;
- ozařování bolestivých pocitů do spánků, čelních laloků, hřbetu nosu a zadní části hlavy.

Při infekci šlachy se často objevují příznaky obecné intoxikace těla. Patogenní bakterie začnou růst a množit se a uvolňují toxické produkty své životně důležité aktivity do krevního řečiště. Teplota pacienta stoupá nad 38 °C, objevuje se horečka, zimnice, nadměrné pocení. Na pozadí hypertermie a bolesti při žvýkání se chuť k jídlu snižuje, trávení a peristaltika jsou rozrušené. Člověk se rychle unaví, cítí se neustále ospalý a trpí bolestmi hlavy.
Chronická temporální tendonitida není charakterizována výraznými příznaky. Občas je pociťována mírná bolest a nad zanícenou šlachou dochází k mírnému otoku. Ale při sebemenším snížení imunity dochází k relapsu patologie, doprovázené akutní paroxysmální bolestí. Pokud se chronická tendinitida neléčí, začnou se na šlaše vyvíjet nevratné degenerativní změny.
diagnostika
Diagnóza je stanovena vyšetřením pacienta, nasloucháním jeho stížnostem a studiem anamnézy. Nepřímým potvrzením je přítomnost kloubních nebo endokrinních patologií u pacienta. Příznaky temporální tendonitidy jsou velmi podobné klinickým projevům zánětu trojklaného nervu a exacerbaci artritidy nebo osteomyelitidy temporomandibulárního kloubu. K rozlišení nemocí se provádějí instrumentální studie:
- statická scintigrafie;
- počítačové zobrazování nebo zobrazování magnetickou rezonancí;
- elektroradiografie.
I „zanedbané“ kloubní problémy se dají vyléčit doma! Jen si to nezapomeňte jednou denně natřít.
K posouzení stavu vazivově-šlachového aparátu a měkkých tkání je nutné ultrazvukové vyšetření. Rentgenové záření není příliš informativní při diagnostice temporální tendonitidy. Kompletní krevní obraz umožňuje určit stupeň zánětu podle počtu leukocytů ve vzorku krve. Hlavním cílem biochemického výzkumu je detekce patogenních mikroorganismů v tečkovaných a stanovení jejich odolnosti vůči antibakteriálním látkám.
Léčba temporální tendonitidy
Závažnost symptomů a léčba temporální tendonitidy spolu úzce souvisí. U akutních zánětů a silných bolestí se používají léky pro parenterální podání. Při léčbě patologie v počáteční fázi se používají tablety, kapsle a dražé. Léky první volby jsou nesteroidní protizánětlivé léky (NSAID) s následujícími účinnými látkami:
NSAID rychle zastavují zánětlivý proces a otoky, eliminují bolest 20 minut po užití léku. Vyznačují se však výrazným vedlejším účinkem – poškozením sliznic gastrointestinálního traktu. Proto se NSAID nepředepisují pacientům s trávicími vředy, překyselením a erozivní gastritidou. U ostatních pacientů se doporučují pouze v kombinaci s inhibitory protonové pumpy, například Ultopem nebo Esomeprazolem.
NSAID se používají při léčbě temporální tendonitidy ve formě mastí, krémů a gelů. K odstranění bolesti a zánětu můžete aplikovat Fastum, Ketorol, Voltaren 2-3krát denně po dobu 7-10 dnů, lehce vtírat do kůže. Použití NSAID v externí lékové formě pomáhá snížit dávky systémových léků a vyhnout se farmakologickému stresu na těle.
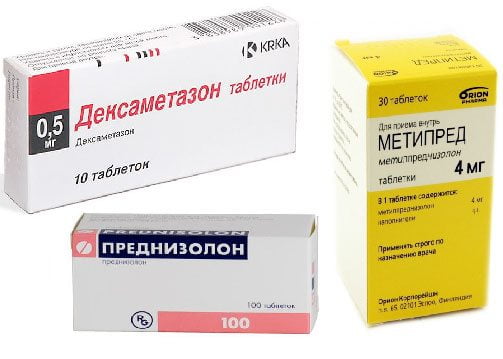
Pokud nesteroidní léky neeliminují zánět, pak jsou do terapeutického režimu zahrnuty glukokortikosteroidy Dexamethason, Prednisolon, Hydrokortison, Triamcinolon. Hormonální léky jsou pacientům předepisovány ve formě tablet nebo intraartikulárních injekcí. Glukokortikosteroidy mají silný účinek, zastavují zánět po jednorázovém použití. Ale jejich klinický účinek je kompenzován nebezpečnými vedlejšími reakcemi: zvýšená křehkost kostí, porucha krvetvorby a poškození gastrointestinálního traktu. Proto se hormonální prostředky používají po dobu tří až pěti dnů.
Pokud dojde k infekci šlachy, podává se antibiotická terapie po dobu 10-20 dnů. K ničení patogenních mikroorganismů se používají širokospektrá antibiotika:
- cefalosporiny ve formě injekčních roztoků – Ceftriaxon, Cefazolin, Cefotaxim;
- makrolidy a semisyntetické peniciliny v tabletách nebo suspenzích – Amoxicilin, Azithromycin, Clarithromycin, Josamycin, Erythromycin.
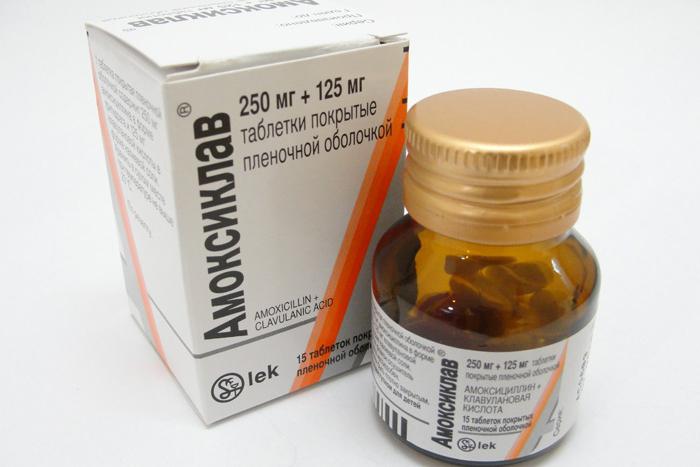
U komplikované temporální tendonitidy lze předepsat léky s kombinovaným složením – peniciliny a kyselina klavulanová. Jedná se o Panklav, Augmentin, Flemoklav, Amoxiclav. Průběh užívání takových antibiotik eliminuje rezistenci bakterií vůči jejich působení.
Jak identifikovat a léčit temporální tendonitidu
Příčiny onemocnění

Nejběžnější příčiny temporální tendinitidy jsou:
- komplikovaný kaz s parodontitidou, pulpitidou, včetně infekční etiologie;
- osteomyelitida;
- thyrotoxikóza;
- onemocnění hormonálního systému, včetně cukrovky;
- metabolické poruchy, zejména metabolismus soli;
- nadměrný fyzický stres na temporomandibulárním kloubu;
- autoimunitních onemocnění;
- trauma.
Existuje další typ tendinitidy – tenosynovitida, která postihuje šlachy pokryté pochvou, tedy spolu s elastickou tkání obklopující šlachu ze všech stran. Příčinou takové exacerbace jsou ve většině případů nespecifické infekce. Ale projevy nemoci budou podobné.
Také tendonitida (hlavně u dětí) se může vyvinout na pozadí komplikací infekčních onemocnění horních cest dýchacích, včetně tonzilitidy a příušnic. Po odstranění primární příčiny onemocnění (s předepsáním antibiotik a antivirotik) však onemocnění zpravidla zcela ustoupí.
Za zmínku také stojí, že zánět šlach se může objevit v jakémkoli věku, včetně dětství. Může mu předcházet artritida, onemocnění oběhového systému (zejména anémie), kdy kloub prostě nedostává celou škálu potřebných mikroživin.
Video „Co potřebujete vědět o tendinitidě“
V tomto videu se dozvíte, co je tendonitida a jak ji léčit.
Klinický obraz
Tendinopatie temporomandibulárních šlach se může objevit v akutní a pomalé formě. Příznaky a příznaky mohou zahrnovat:
- tupá bolest v oblasti ucha (pod uchem), zhoršená žvýkáním (může vyzařovat do dolní čelisti, spánku);
- crepitus (cvakání, křupání) při pohybu čelistí;
- porušení kousnutí;
- otok v oblasti temporomandibulárního kloubu, teplota se může také zvýšit lokálně;
- otok na straně tváře nebo spánku.
Onemocnění postihuje zpravidla pouze jednu šlachu, velmi zřídka – obě, pokud je primární zánět způsoben infekcí.
I v oblasti temporomandibulárního kloubu se může objevit ohnisko hnisavého zánětu, který se šíří do blízkých měkkých tkání a postihuje i temporomandibulární kloub. Nejčastěji tomu předcházejí zubní onemocnění, jako je kaz, doprovázený akutní bolestí. Tělesná teplota přitom prudce stoupá nad 38 °C, otok doplňuje zarudnutí, vyhlazení kůže a vznik hustého nádoru.
Dalším rysem onemocnění: je charakterizováno obdobími exacerbace a remise. To znamená, že bolest může časem ustoupit, úplně zmizet, ale samotný destruktivní proces pokračuje. Po 2-3 měsících se bolest opět vrací. Pokud během 3-4 takových „exacerbací“ není předepsána žádná terapie, existuje vysoké riziko, že se v kloubním pouzdru objeví usazeniny vápníku. Následně se tam vytvoří chrupavka omezující pohyb čelisti.
Diagnostická opatření

Nejčastěji je předběžná diagnóza stanovena ve fázi vyšetření pacienta při studiu anamnézy s přihlédnutím k indikovaným symptomům. Lékař může také provést diferenciální analýzu k vyloučení následujících onemocnění:
- artritida;
- osteomyelitida;
- zánět trojklaného nervu.
Pokud příznaky nejsou výrazné nebo má lékař pochybnosti o diagnóze, může pacienta poslat na následující studie:
- MRI (magnetická rezonance);
- elektroradiografie;
- scintigrafie;
- Ultrazvuk (ultrazvukové vyšetření);
- obecný krevní test ke zjištění aktuálního počtu leukocytů a pravděpodobnosti infekčního původu onemocnění.
V případě potřeby bude pacient odeslán k vyšetření endokrinologovi, aby určil autoimunitní proces a předepsal vhodnou léčbu.
terapie
Léčba by měla začít povinnou návštěvou ošetřujícího lékaře. Měli byste si domluvit schůzku s terapeutem (dětským lékařem, pokud mluvíme o dětské nemoci), který vypíše všechna potřebná doporučení k dalším lékařům.
Léky
Hlavní terapie je zaměřena na odstranění bolesti, zánětu a prevenci destrukce temporomandibulárního kloubu. Za tímto účelem jsou předepsány léky následujících kategorií:
- nesteroidní protizánětlivé léky;
- analgetika;
- glukokortikosteroidy, pokud nesteroidní protizánětlivé léky nevyvolávají požadovaný účinek;
- chondroprotektory, které posilují kostní tkáň a zabraňují destrukci kloubů;
- multivitamíny.
Léčba také zahrnuje použití fyzioterapeutických metod léčby: masáže, vystavení magnetickému poli, akupunktura atd. Délka léčby přímo závisí na příznacích a může trvat od 2 týdnů do 6 měsíců.
Pokud onemocnění vedlo k deformaci čelisti (a jejímu posunutí), pak konzervativní léčba již není poskytována – pacient je odeslán na operaci a v případě potřeby je kloub nahrazen.
Lidové prostředky

Mezi tradiční metody léčby jsou nejúčinnější:
- Studené obklady s heřmánkem. Vývar můžete zmrazit a použít.
- Solné obklady: na 1 sklenici vody, 1 polévková lžíce. l. sůl. Do vzniklé směsi namočte obklad a přiložte na místo, kde je bolest nejvýraznější.
- Kurkuma – konzumujte asi 2 g denně v jakékoli formě. Pomáhá zmírnit zánět.
- Eukalyptový olej. Masážními pohyby vetřete do oblasti postiženého kloubu.
Nedoporučuje se používat tradiční metody léčby bez lékařské konzultace, protože pokud byla diagnóza pacienta stanovena nesprávně, pouze to prodlouží destruktivní proces.
Prevence
Výskytu temporální tendonitidy můžete zabránit dodržováním následujících doporučení:
- nevystavujte čelist kritickému zatížení;
- užívejte chondroprotektory, pokud jste náchylní k onemocněním kostní tkáně, včetně kloubů a šlach;
- pravidelně navštěvovat zubaře.
Akutní a chronickou temporální tendonitidu by měl léčit lékař a čím dříve je správná diagnóza stanovena, tím vyšší je pravděpodobnost úplného uzdravení bez následků pro kloub. A je třeba připomenout, že výše uvedené léčebné metody nejsou pro děti vždy vhodné a v mnoha případech mohou být i škodlivé.
Léčba příznaků zánětu temporálního nervu

popis
Co je tedy neuralgie a jaké jsou problémy nemoci? Trojklanný nerv jsou tři rozvětvené nervy, které probíhají po obou stranách obličeje: jedna z větví se nachází nad obočím, další dvě jsou na obou stranách nosu a v dolní čelisti.
Zánět tohoto nervu je extrémně bolestivý a má specifickou povahu, jejíž následky jsou doslova viditelné. Při postižení se objevuje bolest čela, nosu, obočí, čelisti, krku a brady. Jsou možné silné záchvaty bolesti zubů. Zároveň se objevují i nervové záškuby, bledost nebo zarudnutí kůže a atrofie obličejových svalů.
Nemoc se vyskytuje z různých důvodů – může být nezávislá nebo důsledkem různých infekcí, přepracování a stresu. Pokud zaznamenáte známky neuralgie, neměli byste otálet s návštěvou lékaře a zahájit léčbu co nejrychleji.
Lokalizace
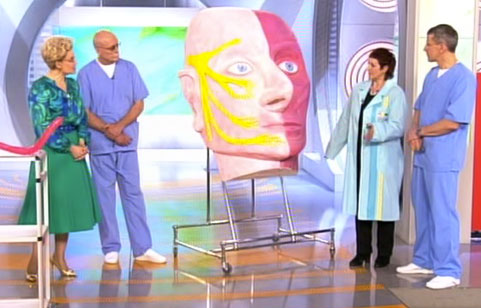
Chcete-li pochopit, kde se nachází trigeminální nerv, můžete se podívat na fotografii.
Trojklanný nerv vzniká ve spánkové oblasti (v blízkosti ucha) a poté opouští trojitou větev. Větvení se skládá ze tří různých směrů:
- Oční větev.
- Větev vedoucí do horní čelisti.
- Mandibulární nerv.
Z hlavních velkých větví tohoto nervového procesu, které se šíří po celém obličeji, zase odchází mnoho dalších malých cév. Tento nervový proces tedy řídí fungování všech obličejových svalů.
Anatomie
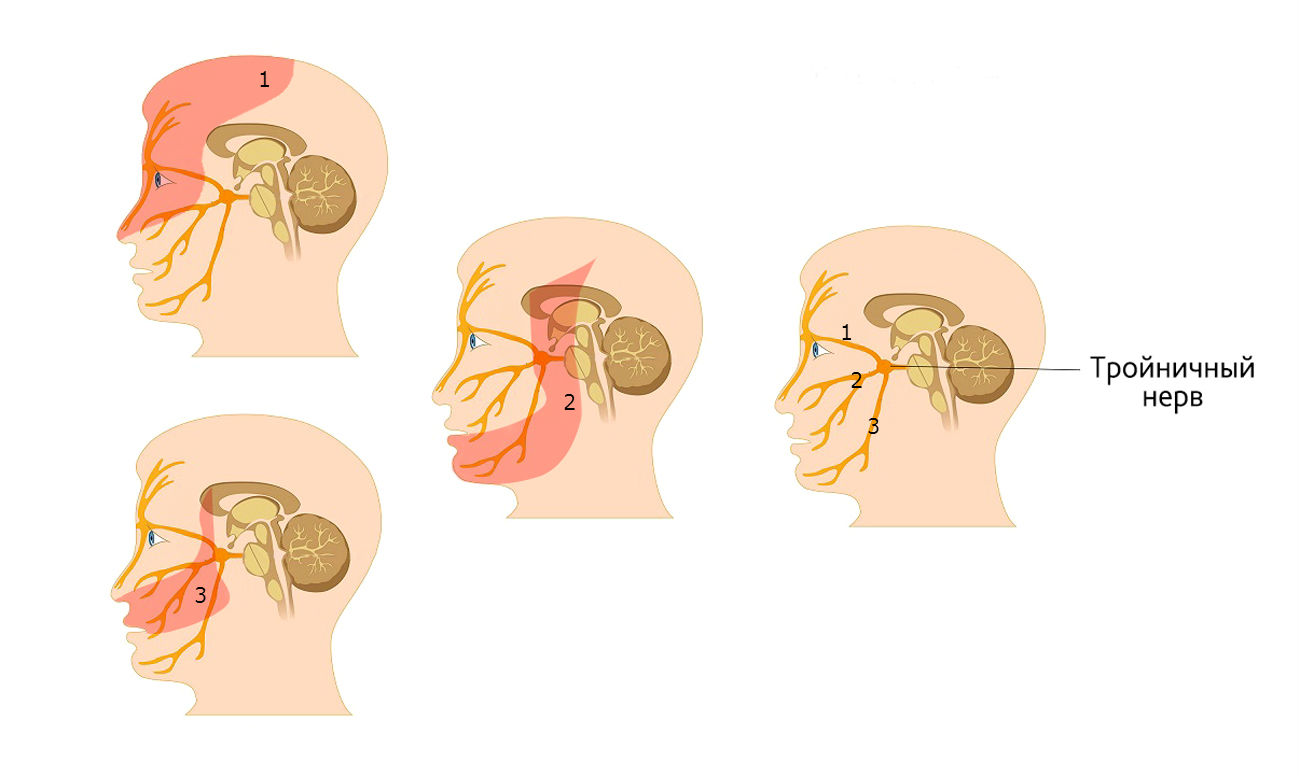
Trojklanný nerv se nachází v časové zóně, kde jsou umístěny jeho tři větve a procházejí:
- Nahoru – čelní a oční partie.
- Spodní čelist.
- Horní čelist
První dvě větve mají vlákna citlivá, poslední má vlákna smyslová a žvýkací, zajišťující aktivní svalové pohyby čelisti.
Trojklaný nerv, který zahrnuje maxilární a mandibulární větve, obsahuje motorická a senzorická jádra. Maxilární nerv je rozdělen do tří větví:
Infraorbitální větev je považována za nejvýkonnější větev maxilárního nervu. Je jeho přímým pokračováním a prochází pod okem podél rýhy a dosahuje kanálku ve psí jamce. Zde se dělí na větve, které inervují:
- spodní víčka a kůže kolem koutků očí;
- vnitřní a vnější části nosních průchodů;
- kůže a sliznice horního rtu, křídla nosu;
- oblast v blízkosti horních zubů, včetně velkých molárů.
Za inervaci zubů horní čelisti jsou zodpovědné čtyři větve maxilárního nervu, z nichž každá zajišťuje přenos impulsů do přesně definované zóny (řezáky, špičáky, malé a velké moláry). Tyto části v oblasti nasolabiálního trojúhelníku tvoří poměrně velký uzel. Z ní vybíhají vlákna, která zajišťují inervaci dásní.
Uzlové větve jsou reprezentovány několika krátkými procesy, které probíhají:
- horní obloha;
- hltan (za kmenem lingválních nervových vláken);
- spodní část obou očí;
- mediální a laterální strany nosních dutin.
Nodální větev, spojující její konce s lícním nervem, probíhá podél spodní části oka a zastavuje se ve tváři, spánku a na čele. Tato sekce poskytuje výjimečně citlivé vnímání.
Anatomie mandibulárního nervu je složitější. Mandibulární nerv vystupuje z lebeční dutiny přes foramen ovale a táhne se směrem k temporálnímu plexu. Zde se dělí na senzorická a motorická vlákna.
Citlivá část jeho větví se dělí na:
Aurikulotemporální oblast inervuje:
- příušní slinná žláza;
- temporomandibulární kloub;
- část spánku, zvukovodu a bubínku.
Bukální větev přenáší impulsy na sliznici na vnitřní straně tváře a koutku úst a lingvální větev – na:
- přední dvě třetiny jazyka;
- sublingvální a submandibulární slinné žlázy;
- sliznice na dně úst;
- hltan;
- patrové mandle.
Alveolární nervová vlákna probíhající v mandibulárním kanálu inervují dásně a zuby. Také tato větev přesahuje dutinu ústní a přenáší impulsy do spodního rtu a brady.
Motorická část mandibulárního nervu je reprezentována vlákny, která zajišťují inervaci svalů zodpovědných za žvýkání, napětí bubínku a palatinového závěsu a pohyb čelisti.
Symptomatologie
Příznaky zánětu trojklaného nervu lze rozdělit na podmíněné primární a sekundární příznaky.
Bolestivý syndrom
Prvním a hlavním příznakem zánětu trojklaného nervu je bolest. Může pacienta trápit několik dní, týdnů i měsíců. Po nějaké době, i bez vhodné léčby, může bolest vymizet, ale to v žádném případě nenasvědčuje tomu, že nemoc ustoupila.
Bolestivé pocity při poškození trojklaného nervu se objevují ve formě akutních, piercingových, krátkodobých křečí. Takové křeče je téměř nemožné uklidnit užíváním léků proti bolesti. Mohou se objevit při prohmatání obličeje, žvýkání, mimice nebo jednoduše z čista jasna.
Bolest s neuralgií trojklaného nervu se běžně dělí na dva typy:
Typická bolest se projevuje jako náhlé, záchvatovité křeče šířící se po celé pravé nebo levé straně obličeje. Takové křeče poněkud připomínají elektrické výboje. Typická bolest přichází náhle a stejně rychle odezní. Jeho trvání nepřesahuje několik minut a frekvence může dosáhnout několikrát za hodinu, ale po několika hodinách zcela zmizí.
Atypická bolest může být identifikována dlouhotrvající, silnou bolestí po celý den nebo několik dní. Bolestivý syndrom může být lokalizován po celém obličeji a být doprovázen tikem.
Pokud je trigeminální nerv zanícený, pak spolu s nesnesitelnou bolestí může pacient zaznamenat další projevy:
- otok a zarudnutí očních víček;
- nekontrolované, zvýšené slinění;
- trhací oči;
- porušení chuťových pohárků;
- znecitlivění obličeje;
- problémy se spánkem;
- slabost a zimnice;
- svalové křeče;
- asymetrie obličeje;
- bledost a zarudnutí kůže;
- suchá nebo mastná pokožka;
- vyrážky a svědění na kůži obličeje;
- bolesti hlavy;
- bolestivý tik na obličeji;
- zkreslené výrazy obličeje a grimasy;
- zvýšená tělesná teplota;
- nespavost, podrážděnost, úzkost.
Následky

Zánět trojklaného nervu není smrtelný, ale následky jsou velmi nebezpečné.
- Deprese se rychle rozvíjí.
- Neustálá bolest způsobuje duševní poruchy, může vzniknout potřeba vyhýbat se společnosti a přerušují se sociální vazby.
- Pacient hubne, protože nemůže správně jíst.
- Imunita pacienta klesá.
Včasná eliminace příznaků nepředstavuje zdravotní riziko a remise spolu s konzervativní léčbou trvající několik měsíců připraví organismus na případnou operaci.
Komplikace
Pokud se za přítomnosti těchto příznaků včas neporadíte s lékařem a neuritidu nevyléčíte, velmi pravděpodobně se vyskytnou následující důsledky:
- problémy se sluchem;
- porušení chuťových pohárků;
- neustále pronásleduje bolest;
- atrofie nebo paréza obličejových svalů;
- narušení centrálního nervového systému;
- problémy s nervovým systémem.
Abychom to shrnuli, stojí za to říci, že prevence je vždy nejlepší léčbou. A aby se zabránilo onemocnění trojklaného nervu, je nutné se vyvarovat stresových situací, hypotermie a akutních virových onemocnění.
Prevence
Vzhledem k tomu, že častou příčinou zánětu trojklaného nervu je jakékoli onemocnění vedlejších nosních dutin (frontální sinusitida, sinusitida) nebo onemocnění zubů, předčasná terapie výrazně sníží riziko výskytu problému.
- minimalizace psycho-emocionálního stresu;
- odstranění možné hypotermie;
- vyhýbání se infekčním nemocem.

U virových a infekčních onemocnění by se antikonvulziva měla užívat souběžně s antipyretiky a antivirotiky.
Doplňující otázky
► Co dělat, když bolí trojklanný nerv?
Pokud bolest udeří náhle, měli byste se okamžitě poradit s neurologem, který určí zdroj bolesti a metody eliminace bolestivých syndromů, předepíše potřebné léky nebo vás pošle k neurochirurgovi. Než půjdete k lékaři, můžete se pokusit dočasně uklidnit bolest pomocí tradičních metod léčby.
► Který lékař vás ošetřuje?
Neurolog se zabývá léčbou neuralgie trojklaného nervu a neurochirurg se na tomto základě zabývá chirurgickou intervencí.
V MKN-10 je nemoc kódována (G50.0).
►Vyskytuje se dvojité vidění?
Dvojité vidění s neuralgií je zcela reálné, často doprovázené ztrátou sluchu a hlukem v jednom z uší.
► Je možné zánět trojklaného nervu zahřát?
Zanícená oblast by se neměla zahřívat, i když poté dojde k úlevě. Teplo vyvolává progresi zánětu, který se může rozšířit do dalších částí obličeje.
► Je akupunktura účinná?
Předpokládá se, že akupunktura je na toto onemocnění skutečně účinná. Ovlivňuje určité obličejové body podle speciálních pravidel a technik.
► Co by s tímto problémem měla dělat těhotná žena?
”alt=””>
Musíte navštívit lékaře, přijme vhodná opatření. Transkutánní elektrická stimulace, elektroforéza se sanitárním prostředkem a akupunktura během těhotenství jsou povoleny.
