Léčba příznaků hyperparatyreózy.
Obsah
- 1 Léčba příznaků hyperparatyreózy
- 2 Příznaky hyperparatyreózy
- 3 Diagnóza hyperparatyreózy
- 4 Hyperparatyreóza
- 5 Přehled
- 6 Klasifikace a příčiny hyperparatyreózy
- 7 Primární hyperparatyreóza
- 8 Sekundární hyperparatyreóza
- 9 Příznaky hyperparatyreózy
- 10 Komplikace
- 11 diagnostika
- 12 Léčba hyperparatyreózy
- 13 Prognóza a prevence hyperparatyreózy
- 14 Hyperparatyreóza
- 15 Obecná charakteristika choroby
- 16 Primární hyperparatyreóza
- 17 Sekundární hyperparatyreóza
- 18 Příznaky hyperparatyreózy
- 19 Diagnóza hyperparatyreózy
- 20 Léčba hyperparatyreózy
- 21 Hyperparatyreóza: Příznaky poškození nervového systému, zásady léčby
- 22 Příznaky poškození nervového systému a léčba hyperparatyreózy
- 23 Co je hyperparatyreóza?
- 24 Poškození nervového systému
- 25 Pokud jde o nervový systém, projevuje se to různými příznaky:
- 26 Zásady léčby
Léčba příznaků hyperparatyreózy

Hyperparatyreóza je endokrinní onemocnění, které je založeno na nadměrné produkci příštítných tělísek parathormon. Důsledkem je zvýšená produkce hormonů žlázová hyperplazie, což zase vede k narušení metabolismu fosforu a vápníku. To má za následek zvýšený odvod fosforu a vápníku z kostry, zvýšení osteoklastických procesů a jejich nadměrný vstup do krve ve velkém množství.
Současně zvýšené uvolňování fosforu, stejně jako snížené tubulární reabsorpce vede ke vzniku hypofosfatémie и hyperfosfaturie, současně se objevují známky osteoporózy v kostní tkáni a osteomalacie. Nejčastěji, 2-3x více než muži, onemocnění postihuje ženy ve věku 25 až 50 let.
Hyperparatyreóza je způsobena nádorem příštítných tělísek.
V závislosti na příčině jeho výskytu je hyperparatyreóza rozdělena do následujících typů:
- Primární se objevuje jako důsledek tvorby adenomu příštítných tělísek v naprosté většině případů onemocnění. A pouze v jednom z deseti případů onemocnění je příčinou karcinomy nebo hyperplazie, proliferace a zvětšení normálních žlázových buněk.
- Sekundární hyperparatyreóza – dochází ke zvýšení funkce, patologickému růstu a zvětšení žláz, dlouhodobě nízký obsah vápníku při současném zvýšeném obsahu fosfátů v krvi. Dochází ke zvýšení produkce parathormon pro chronické selhání ledvin.
- Terciární — je pozorován vývoj nezhoubných nádorů příštítných tělísek a také zvýšená produkce parathormonu v důsledku prodloužené sekundární hyperparatyreózy.
- Pseudohyperparatyreóza – produkce parathormonu je pozorována u nádorů, které nevznikly z buněk příštítných tělísek.
Podle závažnosti se onemocnění dělí na
Navíc podle stupně onemocnění se onemocnění dělí na kost, ledvinové, viscerální и smíšený formuláře.
Příznaky hyperparatyreózy
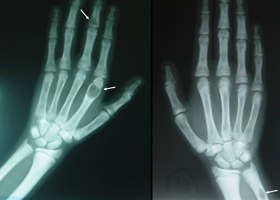
Nebezpečí onemocnění je v tom, že může probíhat bez příznaků a k odhalení nebo diagnóze hyperparatyreózy dochází náhodně při vyšetření. V časných stádiích onemocnění dochází u pacienta k rychlé únavě i při lehké námaze, bolesti hlavy, svalová slabost, potíže při chůzi a zvláště při lezení do schodů, charakteristický kolébavý „kachní“ způsob chůze.
Pacienti pociťují emoční nerovnováhu, odpor a úzkost, zhoršuje se paměť, objevují se deprese. Kůže získává zemitou šedou barvu. Ve stáří různé duševní poruchy.
Následně se vyvinou známky poškození různých vnitřních orgánů – urolitiáza, cholelitiáza, žaludeční vředy, osteoporóza atd.
Pozdní stadium kostní hyperparatyreózy je charakterizováno měknutím a zakřivením kostí, výskytem rozptýlené bolesti v kostech paží nebo nohou a v páteři. Normální pohyby mohou vést ke zlomeninám kostí, které nejsou bolestivé, ale pomalu se hojí a někdy způsobují falešné klouby.
Kvůli tomu deformovaná kostra, pacient se může dokonce zkrátit. Při osteoporóze čelistí se pacientovi uvolňují nebo vypadávají zdravé zuby. Při palpaci velký adenom v oblasti příštítných tělísek. Na končetinách se objevují viditelné známky periartikulární kalcifikace.
na visceropatická hyperparatyreóza Je pozorována nevolnost, zvracení a náhlá ztráta hmotnosti. Pacienti si stěžují na ztrátu chuti k jídlu, bolesti žaludku a plynatost. Vyšetření odhalí výskyt peptických vředů s krvácející, dále se rozvíjejí různé známky poškození slinivky břišní a žlučníku, polyurie a příznaky selhání ledvin. Je narušena výživa orgánů a tkání, vysoká koncentrace vápníku v krvi způsobuje poškození srdečních cév, zvýšený krevní tlak, angina pectoris. Při kalcifikaci oční spojivky je pozorován tzv. syndrom „červených očí“.
V renální formě jsou hlavní příznaky hyperparatyreózy: polyurie a alkalická reakce moči. Možný vývoj bilaterálního nefrokapcinóza, což zase může vést k azotemie и urémie. Pacient má obavy z vysokého krevního tlaku, záchvatů ledvinové koliky a dyspeptických poruch. Objeví se vřed dvanáctníku nebo žaludku, je možná perforace stěny žaludku a střev. Často možné chronická pankreatitida, tvorba žlučových kamenů.
Diagnóza hyperparatyreózy
Diagnostika onemocnění se provádí na základě krevních testů, které stanoví vápník a fosfor v těle a rozboru moči.
Pokud jsou zjištěny vysoké hladiny vápníku, provádějí se další testy a studie: ultrazvuk, rentgen, CT a MRI, které mohou odhalit osteoporózu, patologické vředy trávicího traktu, cystické kostní změny a další změny. Scintigrafie příštítných tělísek odhaluje lokalizaci žláz a jejich anomálii.
U sekundární hyperparatyreózy je diagnostikováno základní onemocnění.
Hyperparatyreóza
Hyperparatyreóza – endokrinopatie, která je založena na nadměrné produkci parathormonu příštítnými tělísky. Hyperparatyreóza vede ke zvýšení hladiny vápníku v krvi a patologickým změnám vyskytujícím se především v kostní tkáni a ledvinách. Výskyt hyperparatyreózy u žen je pozorován 2-3krát častěji než u mužů. Hyperparatyreóza postihuje ve větší míře ženy ve věku 25 až 50 let. Hyperparatyreóza může mít subklinický průběh, kostní, visceropatickou, smíšenou formu, ale i akutní průběh v podobě hyperkalcemické krize. Diagnostika zahrnuje stanovení Ca, P a parathormonu v krvi, RTG vyšetření a denzitometrii.
Přehled
Hyperparatyreóza – endokrinopatie, která je založena na nadměrné produkci parathormonu příštítnými tělísky. Hyperparatyreóza vede ke zvýšení hladiny vápníku v krvi a patologickým změnám vyskytujícím se především v kostní tkáni a ledvinách. Výskyt hyperparatyreózy u žen je pozorován 2-3krát častěji než u mužů. Hyperparatyreóza postihuje ve větší míře ženy ve věku 25 až 50 let.
Klasifikace a příčiny hyperparatyreózy
Hyperparatyreóza může být primární, sekundární nebo terciární. Klinické formy primární hyperparatyreózy mohou být různé.
Primární hyperparatyreóza
Primární hyperparatyreóza je rozdělena do tří typů:
I. Subklinická primární hyperparatyreóza.
- biochemické stadium;
- asymptomatické stadium („tichá“ forma).
II. Klinická primární hyperparatyreóza. V závislosti na povaze nejvýraznějších příznaků existují:
- kostní forma (osteodystrofie příštítných tělísek nebo Recklinghausenova choroba). Projevuje se deformací končetin, vedoucí k následné invaliditě. Zlomeniny se objevují „sami“, bez zranění, hojí se dlouho a obtížně, pokles hustoty kostí vede k rozvoji osteoporózy.
- visceropatická forma:
- renální – s převahou těžké urolitiázy, s častými záchvaty renální koliky, rozvojem selhání ledvin;
- gastrointestinální forma – s projevy žaludečních a duodenálních vředů, cholecystitidy, pankreatitidy;
- smíšená forma.
III. Akutní primární hyperparatyreóza (neboli hyperkalcemická krize).
Primární hyperparatyreóza se vyvíjí, když příštítná tělíska obsahují:
- jeden nebo více adenomů (benigní nádorové útvary);
- difuzní hyperplazie (zvětšení žlázy);
- hormonálně aktivní rakovina (vzácně, v 1-1,5% případů).
U 10 % pacientů je hyperparatyreóza kombinována s různými hormonálními nádory (nádory hypofýzy, karcinom štítné žlázy, feochromocytom). Mezi primární hyperparatyreózu patří i dědičná hyperparatyreóza, která je doprovázena dalšími dědičnými endokrinopatiemi.
Sekundární hyperparatyreóza
Sekundární hyperparatyreóza slouží jako kompenzační reakce na dlouhodobě nízkou hladinu Ca v krvi. V tomto případě je zvýšená syntéza parathormonu spojena s poruchou metabolismu vápníku a fosforu při chronickém selhání ledvin, nedostatku vitaminu D, malabsorpčním syndromu (zhoršené vstřebávání Ca v tenkém střevě). Terciární hyperparatyreóza vzniká v případě neléčené dlouhodobé sekundární hyperapartyreózy a je spojena se vznikem autonomně fungujícího adenomu příštítných tělísek.
Pseudohyperparatyreóza (neboli ektopická hyperparatyreóza) se vyskytuje u maligních nádorů různé lokalizace (karcinom prsu, bronchogenní karcinom), schopných produkovat látku podobnou parathormonu, s mnohočetnou endokrinní adenomatózou typu I a II.
Hyperparatyreóza se projevuje nadbytkem parathormonu, který podporuje odstraňování vápníku a fosforu z kostní tkáně. Kosti se stávají křehkými, měknou, mohou se ohýbat a zvyšuje se riziko zlomenin. Hyperkalcémie (nadbytek Ca v krvi) vede k rozvoji svalové slabosti, vylučování nadbytku Ca močí. Zesiluje se močení, objevuje se neustálá žízeň, rozvíjí se onemocnění ledvinových kamenů (nefrolitiáza), usazování vápenatých solí v ledvinovém parenchymu (nefrokalcinóza). Arteriální hypertenze u hyperparatyreózy je způsobena vlivem přebytku Ca na tonus krevních cév.
Příznaky hyperparatyreózy
Hyperparatyreóza může být asymptomatická a diagnostikována náhodně během vyšetření. Při hyperparatyreóze se u pacienta současně rozvíjejí příznaky poškození různých orgánů a systémů – žaludeční vředy, osteoporóza, urolitiáza, cholelitiáza atd.
Mezi časné projevy hyperparatyreózy patří rychlá únava při zátěži, svalová slabost, bolesti hlavy, potíže s chůzí (zejména při lezení nebo překonávání dlouhých vzdáleností), charakteristická je kolébavá chůze. Většina pacientů uvádí poruchy paměti, emoční nerovnováhu, úzkost a depresi. Starší lidé mohou trpět vážnými duševními poruchami. Při dlouhodobé hyperparatyreóze se pokožka stává zemitou šedou barvou.
V pozdní fázi kostní hyperparatyreózy dochází k měknutí, zakřivení, patologickým zlomeninám (při normálních pohybech, na lůžku) kostí, difuzní bolesti kostí paží a nohou, páteře. V důsledku osteoporózy čelistí se zdravé zuby uvolňují a vypadávají. V důsledku deformace skeletu se může pacient zkrátit. Patologické zlomeniny nejsou bolestivé, ale hojí se velmi pomalu, často s deformitami končetin a tvorbou falešných kloubů. Periartikulární kalcifikace se nacházejí na pažích a nohou. Na krku v oblasti příštítných tělísek lze nahmatat velký adenom.
Visceropatická hyperparatyreóza je charakterizována nespecifickými příznaky a postupným nástupem. S rozvojem hyperparatyreózy se objevuje nevolnost, bolesti žaludku, zvracení, plynatost, chuť k jídlu je narušena, hmotnost prudce klesá. Pacienti mají peptické vředy s krvácením různé lokalizace, náchylné k častým exacerbacím, relapsům, stejně jako známky poškození žlučníku a slinivky břišní. Vzniká polyurie, klesá hustota moči, objevuje se neuhasitelná žízeň. V pozdějších stadiích je detekována nefrokalcinóza, rozvíjejí se příznaky selhání ledvin, progredující v průběhu času, urémie.
Hyperkalciurie a hyperkalcémie, rozvoj kalcifikace a vaskulární sklerózy, vede k podvýživě tkání a orgánů. Vysoká koncentrace Ca v krvi přispívá k poškození cév srdce a zvýšení krevního tlaku, výskytu záchvatů anginy pectoris. Při kalcifikaci spojivky a rohovky očí je pozorován syndrom červených očí.
Komplikace
Hyperkalcemická krize označuje závažné komplikace hyperparatyreózy, které ohrožují život pacienta. Rizikovými faktory jsou prodloužený klid na lůžku, nekontrolovaný příjem přípravků Ca a vitaminu D, thiazidová diuretika (snižují vylučování Ca močí). Krize nastává náhle s akutní hyperkalcémií (Ca v krvi je 3,5 – 5 mmol/l, rychlostí 2,15 – 2,50 mmol/l) a projevuje se prudkou exacerbací všech klinických příznaků. Tento stav je charakterizován: vysokou (až 39 – 40 °C) tělesnou teplotou, akutní bolestí v epigastriu, zvracením, ospalostí, poruchou vědomí, kómatem. Prudce narůstá slabost, dochází k dehydrataci organismu, zvláště závažnou komplikací je rozvoj myopatie (svalová atrofie) mezižeberních svalů a bránice a proximálních částí těla. Může se také objevit plicní edém, trombóza, krvácení, perforace peptických vředů.
diagnostika
Primární hyperparatyreóza nemá specifické projevy, proto je poměrně obtížné stanovit diagnózu na základě klinického obrazu. Je nutné konzultovat endokrinologa, vyšetřit pacienta a interpretovat výsledky:
Moč získává alkalickou reakci, zjišťuje se vylučování vápníku močí (hyperkalciurie) a zvýšení obsahu P v ní (hyperfosfaturie). Relativní hustota klesá na 1000, v moči je často bílkovina (proteinurie). V sedimentu se nacházejí zrnité a hyalinní válce.
- biochemický krevní test (vápník, fosfor, parathormon)
Zvyšuje se koncentrace celkového a ionizovaného Ca v krevní plazmě, obsah P je pod normou, zvyšuje se aktivita alkalické fosfatázy. Více odhalující u hyperparatyreózy je stanovení koncentrace parathormonu v krvi (5-8 ng / ml a více při rychlosti 0,15-1 ng / ml).
Ultrazvuk štítné žlázy je informativní pouze tehdy, když jsou adenomy příštítných tělísek umístěny na typických místech – v oblasti štítné žlázy.
- rentgen, CT a MRI
Radiografie může odhalit osteoporózu, cystické kostní změny, patologické zlomeniny. K posouzení hustoty kostí se provádí denzitometrie. Pomocí RTG vyšetření kontrastní látkou se diagnostikují peptické vředy v trávicím traktu, které vznikají při hyperparatyreóze. CT ledvin a močových cest odhalí kameny. Rentgenová tomografie retrosternálního prostoru s kontrastem jícnu se suspenzí barya umožňuje identifikovat adenom příštítných tělísek a jeho lokalizaci. Magnetická rezonance předčí CT a ultrazvuk v informačním obsahu, vizualizuje jakoukoli lokalizaci příštítných tělísek.
- scintigrafie příštítných tělísek
Umožňuje identifikovat lokalizaci obvykle a abnormálně umístěných žláz. V případě sekundární hyperparatyreózy je diagnostikováno určující onemocnění.
Léčba hyperparatyreózy
Komplexní léčba hyperparatyreózy kombinuje operační chirurgii a konzervativní terapii s léky. Hlavní léčbou primární hyperparatyreózy je chirurgický zákrok, který zahrnuje odstranění adenomu příštítných tělísek nebo hyperplastických příštítných tělísek. Chirurgická endokrinologie dnes disponuje minimálně invazivními metodami operačních výkonů prováděných u hyperparatyreózy, včetně použití endoskopického vybavení.
Pokud byla u pacienta diagnostikována hyperkalcemická krize, je nutný urgentní chirurgický zákrok. Před operací je nutné předepsat konzervativní léčbu zaměřenou na snížení Ca v krvi: dostatek tekutin, nitrožilně – izotonický roztok NaCl, při selhání ledvin – furosemid s KCl a 5% glukózou, extrakt ze štítné žlázy z skot (pod kontrolou hladiny Ca v krvi), bisfosfonáty (kyselina pamidronová a etidronát sodný), glukokortikoidy.
Po operaci zhoubných nádorů příštítných tělísek se provádí radiační terapie, dále se používá protinádorové antibiotikum plicamycin. Po chirurgické léčbě má většina pacientů pokles množství Ca v krvi, proto jsou jim předepisovány doplňky vitaminu D (v těžších případech nitrožilní Ca soli).
Prognóza a prevence hyperparatyreózy
Prognóza hyperparatyreózy je příznivá pouze v případě včasné diagnózy a včasné chirurgické léčby. Obnovení normální pracovní schopnosti pacienta po chirurgické léčbě kostní hyperparatyreózy závisí na stupni poškození kostní tkáně. V mírných případech onemocnění je výkon po chirurgické léčbě obnoven přibližně za 3–4 měsíce, v těžkých případech během prvních 2 let. V pokročilých případech mohou zůstat deformace kostí omezující práci.
U renální formy hyperparatyreózy je prognóza zotavení méně příznivá a závisí na závažnosti poškození ledvin v předoperačním stadiu. Bez chirurgického zákroku se pacienti obvykle stanou invalidní a umírají na progresivní kachexii a chronické selhání ledvin. S rozvojem hyperkalcemické krize je prognóza dána včasností a adekvátností léčby, mortalita u této komplikace hyperparatyreózy je 32 %.
Při stávajícím chronickém selhání ledvin je důležitá medikamentózní prevence sekundární hyperparatyreózy.
Hyperparatyreóza
Obecná charakteristika choroby

Hyperparatyreóza (také známá jako hyperparatyreóza) je endokrinologické onemocnění, při kterém dochází ke zvýšené sekreci parathormonů v lidském těle. V důsledku toho se zvyšuje množství vápníku v kosterním systému a rozvíjí se syndrom hyperkalcémie. To snižuje pevnost kostí a zvyšuje pravděpodobnost zlomenin kostí.
Dlouhou dobu byla hyperparatyreóza považována za spíše vzácné onemocnění. Díky moderní úrovni lékařské techniky se však podařilo zjistit, že vzácnou patologií je ve skutečnosti pouze hyperparatyreóza s výrazným nadbytkem parathormonů.
Onemocnění nízké závažnosti se vyskytuje v průměru u jednoho z 500 lidí. Diagnóza hyperparatyreózy se často vyskytuje během rutinního fyzikálního vyšetření.
Onemocnění může být primární nebo sekundární.
Primární hyperparatyreóza
Příčinou primární hyperparatyreózy je v 85 % případů adenom příštítných tělísek. Jedna forma nádoru se obvykle nazývá solitární parathyrom. Mnohem méně často vedou k primární hyperparatyreóze mnohočetné benigní nádory nebo maligní novotvary příštítných tělísek. Další možnou příčinou primární hyperparatyreózy je hyperplazie příštítných tělísek.
Nadprodukce parathormonů způsobuje nadměrné vylučování fosfátů ledvinami, urychluje vstřebávání vápníku ve střevech a narušuje metabolické procesy v kostní tkáni. U primární hyperparatyreózy převyšuje rychlost resorpce (destrukce) kostní tkáně rychlost tvorby kosti.
V důsledku toho se u pacienta s hyperparatyreózou rozvine generalizovaná osteoporóza (řídnutí a deformace kostí), osteodystrofie (zrychlená destrukce kosti).
Mezi komplikace primární hyperparatyreózy patří poškození tkáně ledvinových tubulů a nefrokalcinóza (tvorba ledvinových kamenů). Velké množství vápníku v moči významně snižuje funkci ledvin pacienta.
Další časté komplikace primární hyperparatyreózy:
- kalcifikace krevních cév,
- zvýšení krevního tlaku,
- ulcerózní střevní léze,
- hypertrofie levé srdeční komory,
- chlopenní a koronární kalcifikace (usazeniny soli v srdci).
Sekundární hyperparatyreóza
Rozvoj sekundární hyperparatyreózy je způsoben snahou organismu kompenzovat hypokalcémii (nedostatek vápníku v těle) nebo hyperfosfatémii (nadbytek fosfátů).
Hlavními příčinami sekundární hyperparatyreózy jsou onemocnění ledvin a gastrointestinálního traktu. Například:
- ledvinová křivice,
- chronické selhání ledvin,
- primární tubulopatie (zhoršený transport látek v membránách ledvinových kanálků),
- malabsorpční syndrom (špatné vstřebávání tenkého střeva).
Kostní patologie a enzymopatie u genetických nebo systémových autoimunitních onemocnění mohou také vést k sekundární hyperparatyreóze.
Dalším možným provokatérem sekundární hyperparatyreózy jsou maligní novotvary v kostní dřeni (myelom).
Příznaky hyperparatyreózy
Onemocnění je charakterizováno úplnou absencí příznaků v počáteční fázi vývoje. Diagnostika hyperparatyreózy v této fázi je možná pouze na základě zjištěné hyperkalcémie.
Ledvinové příznaky hyperparatyreózy zahrnují:
- polyurie (zvýšená sekrece moči),
- polydipsie (syndrom extrémní žízně),
- nefrolitiáza (ledvinové kameny),
- časté případy pyelonefritidy (zánět ledvin).

Příznakem těžké hyperparatyreózy je rozvoj selhání ledvin.
Kostní příznaky hyperparatyreózy jsou:
- časté zlomeniny,
- osteoporóza,
- chondrokalcinóza (destrukce kloubní chrupavky).
Gastrointestinální příznaky hyperparatyreózy:
- anorexie (nedostatek chuti k jídlu),
- nadýmání
- nevolnost,
- peptický vřed dvanáctníku a žaludku,
- pankreatitida (zánět slinivky břišní),
- pankreakalkulóza (kameny ve slinivce břišní).
Při dlouhém průběhu onemocnění se objevují kardiovaskulární příznaky hyperparatyreózy a poruchy centrálního nervového systému:
- arteriální hypertenze
- deprese
- zvýšená vzrušivost nebo ospalost,
- zmatenost vědomí.
U sekundární formy onemocnění převládají příznaky nikoli hyperparatyreózy, ale základního onemocnění, obvykle renální nebo gastrointestinální etiologie.
Nejzávažnější komplikací primární nebo sekundární hyperparatyreózy je hyperkalcemická krize. U pacienta s hladinou vápníku v krevní plazmě nad 4 mmol/l prudce narůstá slabost, ospalost, dehydratace, horečka a následně se rozvíjí kóma.
Diagnóza hyperparatyreózy
Hyperkalcémie, jako hlavní příznak hyperparatyreózy, je diagnostikována pomocí rutinních biochemických krevních testů. V diagnostice hyperparatyreózy je také důležité současně detekovat deficit fosfátů a zvýšené hladiny fosfátových solí, alkalické fosfatázy, aminokyseliny hydroxyprolinu a cyklického adenosinmonofosfátu v krvi pacienta.
Pro posouzení funkce příštítných tělísek při diagnostice hyperparatyreózy se kontroluje hladina parathormonů v krvi.
Instrumentální metody pro diagnostiku hyperparatyreózy zahrnují ultrazvuk, MRI a CT mediastina a krku a rentgen kostí. Postup osteodenzitometrie umožňuje měřit hustotu kostí. Díky využití EKG v diagnostice hyperparatyreózy se zjišťují srdeční komplikace onemocnění.
Genetická diagnostika hyperparatyreózy se používá u familiárních forem hyperkalcémie.
Léčba hyperparatyreózy
Primární hyperparatyreóza je pomalu progredující onemocnění. Při hyperkalcémii pod 3 mmol/l se léčba hyperparatyreózy obvykle neprovádí. Pacient potřebuje pouze dynamické pozorování.
Konzervativní léčba hyperparatyreózy je omezena na odstranění stavu hyperkalcémie. Za tímto účelem se pacientovi v nekomplikovaných případech doporučuje pít hodně tekutin. V naléhavé situaci používá konzervativní léčba hyperparatyreózy diuretika a intravenózní chlorid sodný ke zvýšení objemu cirkulující krve.

Navíc může být pacientovi se symptomy primární nebo sekundární hyperparatyreózy předepsána léčba bisfosfonáty. Tyto léky zpomalují destrukci kostí a normalizují hladinu vápníku v těle. Při jejich užívání jsou však možné některé nežádoucí účinky: bolest svalů, zvýšená tělesná teplota a vysoká hladina kreatininu v krvi.
Účinek kalcimimetik v léčbě hyperparatyreózy není dosud dostatečně prozkoumán.
Radikální metodou léčby hyperparatyreózy je operace nádorů příštítných tělísek. Po odstranění parathyromu se provádí konzervativní terapie k odstranění stavu hyperkalcémie.
Absolutní indikace pro chirurgickou léčbu hyperparatyreózy jsou:
- jediný nádor příštítných tělísek,
- mladý věk pacienta,
- vysoký stupeň hyperkalcémie,
- dysfunkce ledvin,
- výrazný pokles kostní hmoty.
Možnými metodami chirurgické léčby hyperparatyreózy jsou subtotální nebo totální paratyreoidektomie. V prvním případě není odstraněno pouze 50-70g nejméně změněných tkání příštítných tělísek.
Účinnost chirurgické léčby hyperparatyreózy je více než 97 %. Relaps onemocnění je možný pouze u genetických forem syndromu hyperkalcémie.
Video z YouTube k tématu článku:
Hyperparatyreóza: Příznaky poškození nervového systému, zásady léčby
Hyperparatyreóza je problém endokrinního systému těla spojený se zvýšenou sekrecí speciálního parathormonu (parathormonu). Zvýšení produkce tohoto hormonu znamená zvýšení koncentrace vápníku v krvi a odstranění fosforu z těla. V důsledku toho dochází k metabolickým poruchám, které neprocházejí téměř žádným systémem těla.
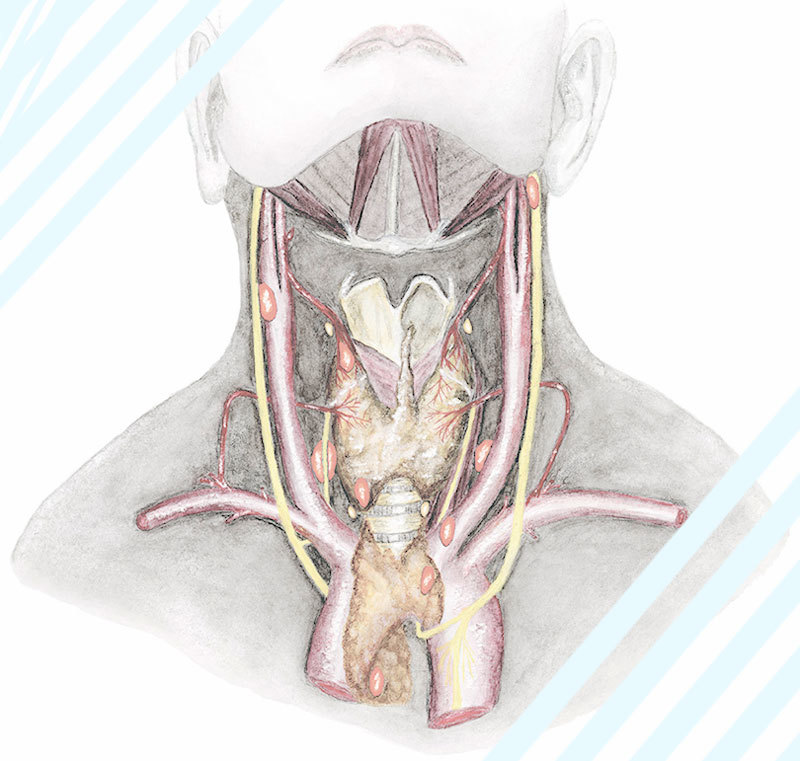
Hyperparatyreóza je problém endokrinního systému těla spojený se zvýšenou sekrecí speciálního parathormonu (parathormonu). Je zodpovědný za regulaci metabolismu vápníku a fosforu v lidském těle. Parathormon je produkován příštítnými tělísky umístěnými ve štítné žláze. Zvýšení produkce tohoto hormonu znamená zvýšení koncentrace vápníku v krvi a odstranění fosforu z těla. Vyskytují se metabolické poruchy, které neprocházejí téměř žádným systémem těla. Kromě osteoartikulárních, ledvinových a gastrointestinálních potíží se hyperparatyreóza může projevit také jako patologie nervového systému. Příznaky poškození nervového systému v důsledku hyperparatyreózy budou diskutovány v tomto článku.
Příznaky poškození nervového systému a léčba hyperparatyreózy
- Co je hyperparatyreóza?
- Poškození nervového systému
- Zásady léčby
Co je hyperparatyreóza?
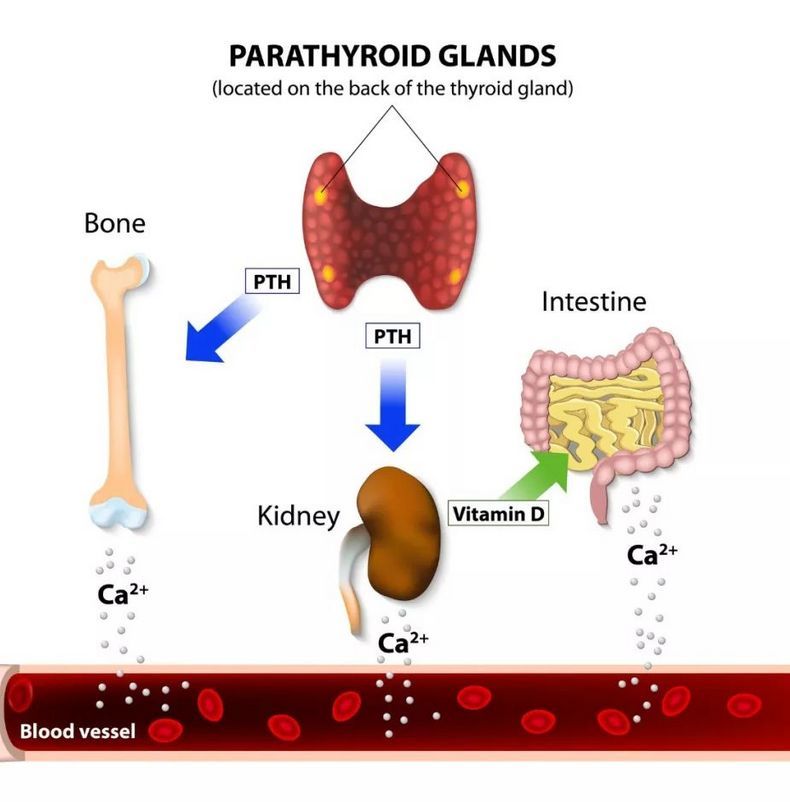
Hyperparatyreóza je chronické onemocnění příštítných tělísek. Žlázy jsou malé, diskovité útvary umístěné v oblasti štítné žlázy. Jejich hlavní funkcí je regulovat koncentraci vápníku a fosforu v krvi prostřednictvím speciálního hormonu. Tento hormon se nazývá parathormon nebo parathormon. Parathormon podporuje vstřebávání vápníku ve střevě, snižuje jeho vylučování močí, podporuje uvolňování vápníku z kostní tkáně do krve. V důsledku těchto procesů se zvyšuje koncentrace vápníku v krvi. Parathormon také zajišťuje vylučování fosforu močí. Kolísání obsahu fosforu a vápníku v krvi zjišťují příštítná tělíska a v reakci na tyto změny se produkuje potřebné množství parathormonu pro udržení normálních parametrů. Systém funguje následovně: pokud je vápníku v krvi málo, produkce parathormonu se zvyšuje, pokud je vápníku příliš, tvorba hormonu klesá; To se děje normálně.
S různými patologické stavy je možné neustálé zvyšování produkce parathormonu. Tato situace se nazývá „hyperparatyreóza“. V důsledku toho je koncentrace vápníku v krvi vyšší než normální a fosfor se ztrácí v moči. To vede k narušení metabolických procesů v těle. Metabolické potíže způsobují patologii pohybového aparátu (osteoporóza, deformace skeletu, časté zlomeniny atd.), trávicího traktu (nevolnost a zvracení, plynatost, sklon k zácpě, tvorba dvanácterníkových vředů), poruchy zraku (v důsledku úbytku vápníku v rohovce zraková ostrost) a problémy s ledvinami (tvorba kamenů). Spolu s tím může hyperparatyreóza také ovlivnit nervový systém.
Hyperparatyreóza se nejčastěji vyskytuje u lidí ve věku 30-50 let, i když ji lze zjistit jak u dětí, tak u starších osob. Samice jsou k onemocnění náchylnější. Během menopauzy je převaha žen zvláště patrná.
Poškození nervového systému
Patologie nervového systému u hyperparatyreózy je velmi nespecifická. Příznaky v tomto případě mohou být spojeny jak se změnou excitability nervových buněk na pozadí zvýšení koncentrace vápníku v krvi, tak s vaskulárními problémy. Faktem je, že konstantní vysoká koncentrace vápníku v krvi vede k jeho ukládání ve stěnách krevních cév, včetně cév, které krmí struktury nervového systému. Zhoršený průtok krve nezůstane bez povšimnutí. Zvyšuje se krevní tlak. Objevují se různé příznaky naznačující problémy s centrálním a periferním nervovým systémem v těžkých případech vede situace k akutní cévní mozkové příhodě, tedy mrtvici.
Takže hlavní příznaky poškození nervového systému hyperparatyreózou mohou být:
- problémy v emoční sféra. Zvýšená podrážděnost, emoční nestabilita, plačtivost mohou být bezdůvodně nahrazeny úplnou lhostejností k vnějšímu světu;
- ospalost, která nezmizí po úplném nočním spánku;
- celková slabost a letargie;
- přetrvávající deprese;
- svalová slabost (jak v jednotlivých svalových skupinách, tak i generalizované Nejčastěji se svalová slabost vyskytuje na dolních končetinách a je doprovázena difuzní bolestí). Pacienti mají potíže při změně polohy těla (například při vstávání ze sedu, musíte se o něco opřít rukama), rychle se unaví i při normální chůzi, často klopýtnou a dokonce padají;
- snížený svalový tonus. Z tohoto důvodu se mohou objevit další příznaky. Například ploché nohy, které jsou výsledkem sníženého tonusu svalů nohou, nebo kachní chůze kvůli „uvolněným“ kloubům;
- progresivní porucha paměti, snížená rychlost myšlenkových procesů;
- zmatek a dokonce psychóza.
Jak můžete vidět, žádný z příznaků poškození nervového systému u hyperparatyreózy není specifický. Každý jednotlivý příznak nemůže indikovat hyperparatyreózu, ale je to první výzva k hlubšímu vyšetření pacienta.
Všechny výše popsané příznaky jsou důsledkem zvýšené hladiny vápníku a zhoršeného vedení vzruchů mezi neurony. Pokud hyperparatyreóza existuje nějakou dobu a vápník se již ukládá ve stěnách cév, pak se objevují problémy s krevním oběhem.
Pokud jde o nervový systém, projevuje se to různými příznaky:
- hluk a zvonění v uších;
- závratě a neklid při chůzi;
- bolesti hlavy;
- blikání „mouch“ před očima, rozmazanost;
- necitlivost v různých částech těla.
Jestliže porucha krevního oběhu dochází akutně, klinický obraz odpovídá cévní mozkové příhodě. V takových případech mohou pacienti náhle pociťovat poruchy řeči, končetiny mohou zeslábnout a znecitlivět, může se objevit asymetrie obličeje, problémy s polykáním a močením. Příznaky mrtvice, která se vyvíjí na pozadí hyperparatyreózy, také nemají žádnou specifičnost.
Pokud dojde k deformaci páteře v důsledku hyperparatyreózy, pak je možná komprese nervových kořenů vystupujících z intervertebrálních foramin. V takových případech pacienti pociťují bolest, necitlivost, pocit plazení a brnění v oblasti inervace konkrétního kořene. Při silnější kompresi se může objevit slabost ve svalech inervovaných postiženým kořenem, až dysfunkce pánevních orgánů (zhoršené močení a defekace). Je třeba říci, že takové „problémy“ s periferním nervovým systémem v důsledku hyperparatyreózy se vyskytují poměrně zřídka.
Hyperparatyreóza je onemocnění mnoha tváří, téměř vždy vyskytující se při poškození několika orgánů a systémů současně. V souladu s tím přítomnost jednoho nebo více z výše popsaných symptomů poškození nervového systému ještě neznamená přítomnost hyperparatyreózy. Komplexní posouzení všech existujících příznaků a důkladné vyšetření pacienta obvykle odhalí další známky hyperparatyreózy, což umožňuje správnou diagnózu.
Zásady léčby
Vzhledem k tomu, že poškození nervového systému při hyperparatyreóze je důsledkem metabolických poruch, primárním opatřením v taktice léčby je normalizace hladiny vápníku a fosforu v krvi. Toto tvrzení platí i ve vztahu k dalším následkům hyperparatyreózy.
Základní principy konzervativní léčby hyperparatyreózy v mírných případech jsou:
- Hyperparatyreóza příznaky poškození nervového systému principy léčby zvýšení příjmu tekutin;
- omezení kuchyňské soli, bílkovin a potravin bohatých na vápník;
- užívání diuretik (thiazidová diuretika jsou kontraindikována!);
- užívání léků, které zabraňují destrukci kostí a „vyplavování“ vápníku z nich (kyseliny Pamidronová, Etidronová).
- V některých případech se k léčbě hyperparatyreózy uchýlí k operaci – odstranění příštítných tělísek (obvykle se to stane v případě nádoru příštítných tělísek). Výběr pro chirurgickou léčbu bere v úvahu mnoho ukazatelů (koncentrace celkového vápníku v krevním séru, denní vylučování vápníku močí, rychlost glomerulární filtrace atd.).
Všechny tyto principy léčby si stanovily hlavní úkol: zbavit se hyperparatyreózy přímo. Neurologické poruchy vyplývající z hyperparatyreózy mohou vyžadovat samostatnou symptomatickou léčbu. Například, porucha paměti je indikací k předepisování nootropik, závratě – léky skupiny Betagistine, problémy v emoční sféře – různé druhy sedativ. Všechny prostředky symptomatické léčby jsou předepsány spolu s hlavní terapií hyperparatyreózy a jsou vybírány individuálně. V případech, kdy se u pacienta rozvine cévní mozková příhoda, se k léčbě pacientů s akutní cévní mozkovou příhodou používá celá škála léků.
To znamená, že neurologické poruchy u hyperparatyreózy jsou důsledkem zvýšených hladin vápníkových iontů v krvi a sníženého fosforu. A to zdaleka není jediný projev hyperparatyreózy. K odstranění poškození nervového systému při hyperparatyreóze se uchylují jak ke konzervativním opatřením, tak k chirurgické léčbě. Rozsah léčby závisí na závažnosti hyperparatyreózy, stupni poškození nervového a jiného tělesného systému. S hyperparatyreózou obecně a zejména s jejími neurologickými projevy lze úspěšně bojovat. Každý, kdo se s tímto problémem setkal, by o tom měl vědět. Published by econet.ru.
PS A pamatujte, že jen tím, že změníte názor, společně měníme svět! © econet
Líbil se vám článek? Napište svůj názor do komentářů.
Přihlaste se k odběru našeho FB:
