Léčba lehké gangrény.
Obsah
- 1 Léčba gangrény plic
- 2 Klinické projevy plicní gangrény
- 3 Vnější projevy onemocnění
- 4 Léčba
- 5 Pasivní terapie
- 6 radikální léčba
- 7 Zbytkové efekty a rehabilitace
- 8 Plicní gangréna: příznaky, diagnostika a léčba
- 9 Co je to plicní gangréna?
- 10 Příčiny rozvoje gangrény
- 11 Plicní gangréna: patogeneze onemocnění
- 12 Klasifikace patologického stavu
- 13 Morfologická charakteristika gangrény
- 14 Klinické projevy plicní gangrény
- 15 Následky plicní gangrény
- 16 Diagnóza onemocnění v nemocnici
- 17 Gangréna plic: léčba patologie
- 18 Další prognóza na celý život
- 19 Prevence plicní gangrény
- 20 Gangréna plic
- 21 Gangréna plic
- 22 Klinika plicní gangrény
- 23 Diagnóza gangrény plic
- 24 Léčba gangréna plic
- 25 Předpověď
- 26 Gangréna plic
- 27 ICD-10
- 28 Přehled
- 29 Příčiny
- 30 Patogeneze
- 31 Klasifikace
- 32 Příznaky gangrény plic
- 33 Komplikace
- 34 diagnostika
- 35 Léčba gangrény plic
- 36 Prognóza a prevence
Léčba gangrény plic
Plicní gangréna je nekróza a hnilobný rozklad dýchacích orgánů pod vlivem anaerobní (hnilobné) infekce, která nemá jasné hranice léze.
Původci onemocnění jsou hnilobné mikroorganismy, které se dostávají do těla vzduchem, hematogenními cestami nebo z infikovaných sousedních orgánů (například při rakovině nebo popálení jícnu).
Pro progresivní funkci onemocnění jsou nutné určité podmínky pro oslabení imunitního systému vleklým nebo chronickým onemocněním, jako jsou:
- Pasivní terapie
- radikální léčba
Klinické projevy plicní gangrény
Hlavní příčinou jsou anaerobní mikroorganismy, nejčastěji Staphylococcus aureus, Pseudomonas aeruginosa, ale i pneumokoky a další patogeny. Do těla se dostávají vzdušnými kapkami nebo kontaktními a domácími cestami, krví – cestou rány (traumatické). V ústech se může tvořit mikrobiální flóra:
- kaz,
- rány dásní,
- paradentóza,
- chronická onemocnění nosní dutiny.
Když se mikroorganismus dostane do prostředí, které je pro něj vhodné, začne se vyvíjet a množit, což vede k zánětu a poškození okolních orgánů. Onemocnění bude obzvláště obtížné, pokud pacient zneužívá nikotin a alkohol – tyto látky zhoršují proces. Toxiny uvolňované patogenními mikroorganismy se hematogenní cestou šíří po celém těle a infikují stále více orgánů.
Projev plicní gangrény má následující příznaky:
- Pocit silné bolesti v oblasti hrudníku.
- Pach z úst vyzařuje smrad.
- Sputum, které je také doprovázeno nepříjemným zápachem a má šedohnědou nebo tmavě hnědou barvu. Ve sputu mohou být také nalezeny fragmenty plicní tkáně.
- Trvalá, vysoká teplota (zaznamenala se od prvních dnů onemocnění).
- Percussion – zkrácení zvuku perkusí.
- Palpace – zvýšený hlasový třes.
- Auskultace – na postižené straně jsou slyšet suché a vlhké chrochty.
Laboratorní testy odhalují:
- anémie,
- leukocytóza (což je první známka zánětlivého procesu),
- posun krevního vzorce doleva.
Diagnostika zahrnuje následující postupy:
- Klinický krevní test.
- Obecná analýza sputa.
- Bakteriologická analýza sputa.
- Fluorografie.
- Rentgenové paprsky světla.
- Bronchoskopie.
- Bronchografie s obarvenou látkou.
- Analýza moči
- Analýza moči podle Zemnitského.
- Analýza moči podle Nechiporenka.
Když gangréna postihuje lidský dýchací trakt, jsou pozorovány oblasti anaerobního poškození plic, které nemají jasné hranice. Postižená místa mají specifický špinavě zelený odstín obličeje, jsou patrné modré kruhy pod očima a slabý puls.
Podrobná studie odhaluje zvýšený obsah leukocytů, patologický zánět alveolárních sept a ztrátu jejich funkčnosti.
Komplikace, které mohou nastat, jsou krvácení do plic a uvolnění hnisu do pleurální oblasti (pyothorax). V časných stádiích pacient nevyžaduje chirurgickou léčbu. Postačí použití konzervativní terapie.
Vnější projevy onemocnění
Absces a gangréna plic na počátku svého vývoje mají mnoho stejných příznaků (teplota do 40C, bolestivý pocit chladu, silné pocení, celková slabost atd.), ale příznaky plicní gangrény jsou výraznější a mají individuální vlastnosti k nemoci.
Charakteristické vnější příznaky plicní gangrény:
- náhlé změny tělesné teploty (až 400 C), silné pocení, bolestivý pocit chladu,
- rychlé zhoršení zdravotního stavu, ztráta chuti k jídlu a silná slabost,
- zvýšená srdeční frekvence a snížený krevní tlak,
- výskyt nepříjemného zápachu v ústech,
- bolestivý kašel
- cyanóza,
- dušnost a rychlé mělké dýchání,
- výtok hnisavého sputa za den až do 1 litru,
- komprese a ostrá bolest v určité oblasti hrudníku,
Léčba
Primárním cílem léčby nekrózy plic je korekce homeostázy. Pro zvýšenou očistu organismu se v lékařské praxi využívá intenzivní infuzní detoxikace.

Denní podíl tekutin se vypočítává pomocí Aberdeenových a/nebo Grossových nomogramů včetně ztrát zvracením, průjmem, pocením, pocením a také s přihlédnutím k možnostem enterální výživy.
Normalizace přirozené disimilace se provádí pomocí periodických inhalací zvlhčeného kyslíku. Léčba střevních paréz a zlepšení tracheobronchiálního stromu se provádí komplexně. V komplexním dopadu na onemocnění má velký význam antibakteriální léčba organismu intravenózní a intramuskulární dávkou několika širokospektrých antibiotik.
Pasivní terapie
V počátečních fázích se používá pouze pasivní léčba. Existuje několik metod takové terapie:
 Bronchoskopické hojení těla odsáváním hnisavé tekutiny a zaváděním koncentrovaných roztoků antibiotik v denní dávce do hnisavě-zánětlivého ložiska.
Bronchoskopické hojení těla odsáváním hnisavé tekutiny a zaváděním koncentrovaných roztoků antibiotik v denní dávce do hnisavě-zánětlivého ložiska.- Punkce štěrbinovitého prostoru mezi parietální a viscerální vrstvou pohrudnice s odsáváním tekutiny vylučované drobnými cévami a následným čištěním roztoky nitrofuranu.
- Posturální drenáž – pacient důsledně mění polohu těla s přihlédnutím k osobní zkušenosti a volí polohu, ve které dochází nejúčinněji k separaci tekutin. Zvýšená separace hnisavého sputa je usnadněna pravidelnou inhalací léků a užíváním antibiotik. Posturální drenáž by měla být také použita u abscesové pneumonie.
- Plicní drenáž pomáhá zbavit plíce hnisu a tekutiny.
- Transtorakální punkce gangrény a pneumonie – umělé odstranění hnisu z plic – se používá ve zvláštních případech, pokud jiné metody odvodnění dutiny byly neúčinné.
 Použití katétru, který se zavádí průdušnicí a dolním nosním průchodem, zvyšuje separaci hnisavé tekutiny. Kombinace antiseptik na tenkém katétru působí na hnisavou dutinu a způsobuje umělý kašlací reflex, který napomáhá odvodnění hnisavé dutiny.
Použití katétru, který se zavádí průdušnicí a dolním nosním průchodem, zvyšuje separaci hnisavé tekutiny. Kombinace antiseptik na tenkém katétru působí na hnisavou dutinu a způsobuje umělý kašlací reflex, který napomáhá odvodnění hnisavé dutiny.
Chirurgická intervence je relevantní pouze v případě, že léčba plicní gangrény pasivní metodou byla neúspěšná. Operace, jako je lobektomie a pneumonektomie pro gangrénu, se prakticky nepoužívají, protože riziko hnisavých komplikací v důsledku operace je poměrně vysoké. Pokud má pacient s gangrénou plic anémii, pak se k normalizaci stavu lékaři uchýlí k transfuzi krve a plazmy.
radikální léčba
Uvedená intenzivní terapie může oddálit proces nekrózy a podpořit její lokalizaci jako abscesovou pneumonii s plicní sekvestrací, jejíž léčba probíhá podle obecných standardů.

Pokud pacient nevykazuje tendenci k uzdravení, může být vzhledem ke zhoršení jeho stavu nutná radikální operace, která se provádí po vyrovnání hemodynamických a metabolických parametrů (s přihlédnutím k operabilnímu stavu pacienta).
V tomto případě dojde k otevření hrudníku přes hrudní stěnu a následně k amputaci nekrotické plicní tkáně.
Pokud pacient přijde v pozdější fázi, kdy konzervativní léčba nepřinese požadovaný efekt, bylo by vhodné předepsat pacientovi pneumotomii k drenáži plic. Pokud má gangréna jasné kontury a je lokalizována v 1 plíci, doporučuje se provést pneumonektomii.
Pozitivní predikce radikální operace je nepravděpodobná, zejména u mladých pacientů. Pravděpodobnost pozitivního výsledku při včasné terapii je však významnější u starších dětí.
Po onemocnění s gangrénou nebo abscesovou pneumonií jsou pacienti vždy velmi vyčerpaní, někdy se stane, že se po onemocnění rozvine anorexie – je důležité velmi rychle obnovit hubnutí, to zlepší stav pacienta.
Nedostatek vitamínů pacienta zdrží v urychlení rehabilitace po nemoci, v tomto případě jsou možné reziduální projevy nemoci.
Zbytkové efekty a rehabilitace
Pokud léčba nebyla kvalitní a komplexní a došlo k vynechání rehabilitačního období, jsou možné vážné zdravotní problémy. Jedná se o zbytkové efekty, jako jsou:

- Tenký.
- Ztráta vlasů.
- Lámavé nehty.
- Křehké kosti (časté zlomeniny).
- Bledá kůže.
- Ztráta zubů a časté poškození zubního kazu.
- Slabost a apatie.
- Selhání hormonálního pozadí.
- Nemoc štítné žlázy.
- Chronický nedostatek kyslíku v buňkách.
- Anémie
- Chronické srdeční selhání (CHF).
- Častá zánětlivá onemocnění v důsledku snížené imunity.
Rehabilitace trvá asi 7 měsíců. dodatečná léčba. A zahrnuje:

- neustálý dohled lékaře,
- procházky na čerstvém vzduchu alespoň 2 hodiny denně,
- zvlhčený vzduch v místnosti, kde se pacient nachází,
- užívání bronchodilatancií a expektorantů,
- testy sputa a krve – každý týden,
- přísná dieta – kontrola bílkovin, tuků a sacharidů (BJU),
- tělesná výchova a lehké zatížení plic – cvičení na rozšíření kapacity plic,
- fyzický klid z hlediska práce,
- kalení vodou,
- rozvrh práce a odpočinku,
- přísný plán spánku.
Rehabilitace hraje důležitou roli u všech nemocí – to je konečná cesta k uzdravení a gangréna plic je extrémně závažné onemocnění a vede k velkým komplikacím. Proto musí pacient vzít v úvahu všechny nuance léčby a kompletní rehabilitace.
Léčba plicní gangrény je spojena s těžkým zápachem hnilobného výtoku charakteristickým pro onemocnění, což způsobuje určité nepohodlí v péči o pacienta a slouží jako přitěžující faktor pro ostatní pacienty.
Pacienti s plicní gangrénou by měli být umístěni do speciálně určených místností (pokud je to možné) a z místnosti by měly být pravidelně odstraňovány cizí pachy. U hlavy pacienta by mělo být plivátko s hermeticky uzavřeným víčkem. Pacienti s plicní gangrénou jsou náchylní ke zvýšenému pocení, takže potřebují neustálou výměnu spodního prádla a lůžkovin.
Plicní gangréna: příznaky, diagnostika a léčba
Zánětlivé procesy v těle za určitých podmínek mají tendenci postupovat. Infekce pronikají do různých tkání hematogenními, lymfogenními a bronchogenními cestami. V důsledku toho mohou vznikat oblasti zánětu i v ložiskách vzdálených od primárního postižení. Za zvláště nebezpečné jsou považovány nemoci způsobené anaerobní mikroflórou. Často jsou komplikovány tkáňovým hnisáním a rozvojem gangrény. Jedná se o závažný patologický proces související s typy nekrózy. Je charakterizována úplnou nekrózou tkáně a rychlým šířením do blízkých oblastí. Jedním z nejzávažnějších plicních onemocnění je gangréna plic. Vede k destrukci dýchacích orgánů a rozvoji mnohočetného orgánového selhání.
Co je to plicní gangréna?
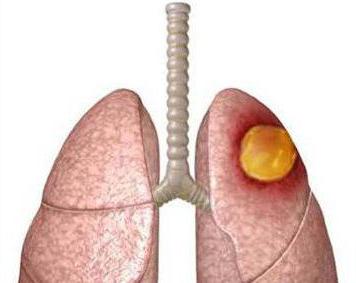
Gangréna plic je onemocnění charakterizované výskytem purulentně-destruktivního procesu, který pokrývá velkou oblast orgánového parenchymu. Patologické zaměření není omezeno na pouzdro nebo zdravou tkáň. Tím se liší od abscesu. Gangréna je druh nekrózy – odumírání buněk, které tvoří orgán. Onemocnění se často vyskytuje na pozadí zánětlivých procesů v plicích, včetně abscesu, flegmonu, pneumonie atd. Ve většině případů je patologie diagnostikována u mužů středního a staršího věku.
Plicní gangréna je charakterizována vážným stavem pacienta. Příznaky patologie zahrnují horečku, rozvoj dušnosti a kašle a uvolňování velkého množství hnisavého sputa. Stav pacienta se rychle zhoršuje, často se vyvíjejí závažné komplikace na pozadí gangrény. Léčba je prováděna v nemocničním prostředí pneumology a hrudními chirurgy.
Příčiny rozvoje gangrény
Proč vzniká plicní gangréna? Etiologie tohoto onemocnění je různá. Nejčastější příčinou nekrózy je kontaminace plic anaerobními mikroorganismy. Méně často se gangréna vyvíjí v důsledku infekce nespecifickými bakteriemi, které způsobují různé zánětlivé procesy. Patologii mohou způsobit následující mikroorganismy:
- Pneumokok.
- Haemophilus influenzae a Pseudomonas aeruginosa.
- Enterococcus.
- Klebsiella.
- Zlatý stafylokok.
- Fusobakterie.
Bakterie pronikají do plicní tkáně několika způsoby. K šíření infekce často dochází v důsledku průlomu ohniska purulentní infekce. V přítomnosti patologických procesů, jako je těžká pneumonie, bronchiektázie, pokročilé formy tuberkulózy, se zvyšuje pravděpodobnost vzniku gangrény. Mezi rizikové faktory dále patří alkoholismus, kouření, drogová závislost a cukrovka. Důvodem pro vstup bakterií do parenchymu orgánu může být hematogenní a lymfogenní šíření infekce z jiných ložisek, poranění hrudníku a chirurgické zákroky.

Plicní gangréna: patogeneze onemocnění
Mechanismus vývoje nekrózy plicní tkáně závisí na etiologii onemocnění. Bronchiální obstrukce může přispět k výskytu gangrény. V důsledku zúžení průsvitu dýchacích cest je narušen ochranný mechanismus. Řasinky umístěné na vnitřním povrchu průdušek přestávají normálně fungovat. V důsledku toho je potlačena čistící funkce dýchacích cest, prováděná kašlem. V tomto případě se infekce může dostat do plic bronchogenní cestou.
Méně často se infekční proces vyvíjí v důsledku hematogenního zavedení bakterií. K tomu dochází u závažných zánětlivých patologií. Patří mezi ně bakteriální endokarditida, osteomyelitida, tromboflebitida aj. Infekce se šíří lymfatickými cévami u těžkých tonzilitid a mediastinitid. Tato varianta vývoje onemocnění je nejméně častá.
Jedním z článků v patogenezi je aspirace. Tento proces znamená, že infikované částice jsou vrženy do průdušek. Aspirace se často vyskytuje u pacientů trpících alkoholismem, pacientů upoutaných na lůžko a lidí s gastroezofageálním refluxem. Gangréna se může vyvinout s pronikajícími ranami do hrudníku. V tomto případě se kromě poškození plicní tkáně často přidružuje zánět způsobený anaerobní mikroflórou. Po proniknutí do parenchymu se bakterie rychle množí a vstupují do krevního řečiště. To způsobuje aktivaci zánětlivých mediátorů, což vede ke zvýšenému rozpadu plicní tkáně. Zvyšující se intoxikace vede ke zhoršení celkového stavu pacienta a prognózy onemocnění.
V patogenezi plicní gangrény má velký význam stav imunitních sil organismu. Při normálním fungování ochranných mechanismů se toto onemocnění vyvíjí extrémně zřídka. Nejčastěji se patologie vyskytuje na pozadí oslabené imunity.
Klasifikace patologického stavu
Podle způsobu průniku bakterií do dýchacího systému se rozlišuje bronchogenní, hematogenní, posttraumatická, lymfogenní a tromboembolická gangréna plic. Existuje také klasifikace založená na šíření infekce. Na základě tohoto kritéria se rozlišují:
- Lobární gangréna. Charakterizováno poškozením 1/2 nebo 1/3 plicní tkáně.
- Mezisoučet gangréna. Tento typ patologie je charakterizován nekrózou 2 nebo více laloků.
- Totální gangréna. Rozsáhlá nekróza může být jednostranná nebo oboustranná.
Pokud je postižen 1 segment plic, je onemocnění klasifikováno jako absces. Bronchogenní nekróza se zase dělí na aspirační, postpneumonickou a obstrukční gangrénu. Kromě toho je onemocnění rozděleno do fází ničení. Podle klasifikace se zaznamenává atelektáza-pneumonie, nekrotické změny v orgánovém parenchymu, sekvestrace a hnisavá fúze. Poslední stadium se jinak nazývá samotná gangréna. Znamená úplnou destrukci plicní tkáně s tendencí k šíření procesu.
Morfologická charakteristika gangrény
„Gangréna plic“ je diagnóza, která je stanovena na základě morfologické studie ložisek ničení. K tvorbě nekrózy dochází postupně. V počáteční fázi dochází ke ztluštění oblasti plicního parenchymu – zánětlivému infiltrátu. Při absenci léčby je léze ohraničena okolní zdravou tkání. Z centrální části infiltrátu začíná purulentní tavení zanícené oblasti. V tomto místě se vytvoří dutina. Při normální imunitě se tvoří kapsle abscesu, která je postupně pokryta jizvou. Dutina se postupem času epitelizuje.
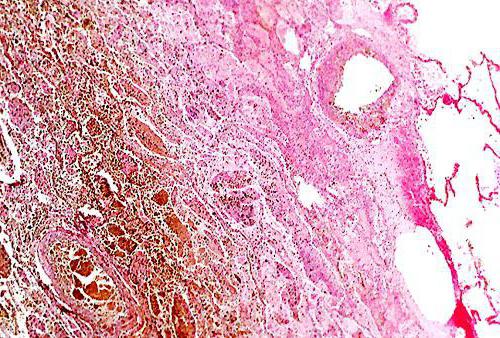
Pokud je obranyschopnost těla snížena, pak se místo toho nevytvoří kapsle abscesu, ohnisko destrukce se rychle šíří po celé plicní tkáni. Celý parenchym se zhutní a edematizuje. Ohniska hnisavého tání podléhají nekróze a mohou se navzájem sloučit. V důsledku toho se tvoří sekvestra – dutiny naplněné hnisavým obsahem. Při včasné léčbě se destrukce plicní tkáně zastaví. Oblasti nekrózy (gangrény) jsou ohraničeny. Je pozorován morfologický obraz charakteristický pro absces.
Klinické projevy plicní gangrény
Neexistují žádná specifická kritéria, podle kterých lze stanovit diagnózu plicní gangrény. Příznaky onemocnění jsou podobné jako u různých akutních patologií dýchacího systému. Tyto zahrnují:
- Silná bolest v oblasti hrudníku.
- Zvýšená tělesná teplota na 39-40 stupňů, horečka.
- Obecná slabost.
- Obtížné dýchání.
- Cyanóza distálních končetin a obličeje. Tento příznak naznačuje nedostatek kyslíku.
- Kašel se sputem. Denně se uvolňuje až 1 litr exsudátu. Sputum s gangrénou plic má hnilobný zápach, jeho konzistence připomíná pěnu a obsahuje nečistoty hnisu a krve.
Při auskultaci jsou slyšet vlhké chrochtání a oblasti amforického dýchání a krepitus. Při masivní gangréně pacient zaujímá nucenou polohu – na boku. Dochází k opoždění jedné poloviny hrudníku v aktu dýchání, tachypnoe a zvýšení srdeční frekvence.
Následky plicní gangrény
Gangréna plic je závažný patologický stav, který hrozí s vážnými následky. Mezi komplikace onemocnění patří: sepse, infekčně-toxický šok, pleurální empyém, DIC syndrom, perikarditida. V některých případech se rozvine plicní krvácení.
Diagnóza onemocnění v nemocnici
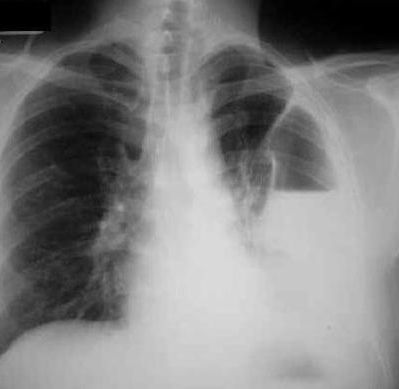
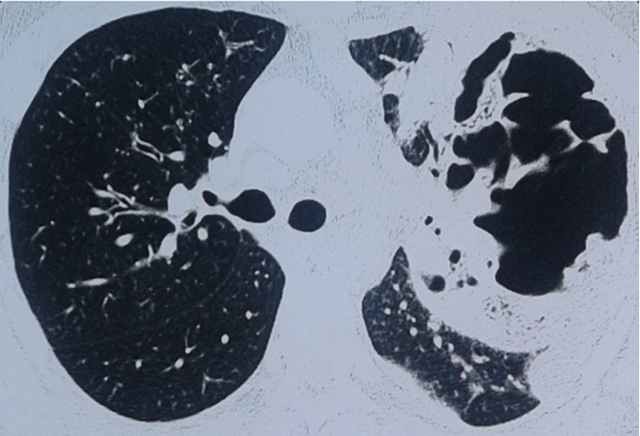
Každý lékař by měl vědět, jak se plicní gangréna zjišťuje. Diagnóza onemocnění je založena na anamnéze, stížnostech a auskultaci. Při podezření na gangrénu se provádí rentgen hrudníku, punkce pleurální dutiny a vyšetření sputa. Metody radiačního výzkumu odhalují oblasti ztmavnutí v plicích – rozpadové dutiny. Leukocyty, červené krvinky a částice zničené orgánové tkáně se nacházejí ve sputu. Pro stanovení citlivosti na antibiotika je nutné studovat exsudát.
Gangréna plic: léčba patologie
Pokud je zjištěno onemocnění, pacient by měl být naléhavě hospitalizován. Provádí se detoxikační, desenzibilizační a antibakteriální terapie. Jaké léky jsou předepsány, pokud se vyvine absces a gangréna plic? Léčba začíná 2 širokospektrými antibiotiky. Používané léky jsou Ceftriaxon, Ciprofloxacin a Amoxiclav. Dále je indikována oxygenoterapie, plazmaferéza, bronchoalveolární laváž a aspirace hnisu. Pokud konzervativní léčebné metody nepomohou, přistupuje se k operaci – resekce plic, lobektomie nebo pneumonektomie.
Další prognóza na celý život
Jaká je prognóza, pokud se rozvine plicní gangréna? Klasifikace patologie má velký význam. Při omezené nekróze a počátečních fázích destruktivního procesu je možné úplné zotavení. Šíření gangrény je nepříznivým znakem. Při těžké nekróze plicní tkáně je smrt možná ve 25-40% případů.
Prevence plicní gangrény
Specifická prevence plicní gangrény neexistuje. Riziko vzniku nekrózy je minimální u lidí, kteří nemají špatné návyky a chronické patologie dýchacího systému. Za účelem prevence je třeba posílit imunitní systém, vést zdravý životní styl a také dezinfikovat všechna ložiska zánětu v těle.
Gangréna plic
Gangréna plic

Jedná se o nekrózu plicního parenchymu bez jasných hranic mezi zónou nekrózy a okolní plicní tkání, provázenou extrémně těžkým klinickým průběhem a uvolňováním zapáchajícího sputa.
Etiologie. Původcem plicní gangrény mohou být různé grampozitivní a gramnegativní mikroorganismy, včetně anaerobů. U dětí se plicní gangréna vyskytuje extrémně vzácně, především jako komplikace pneumonie (bronchogenní cesta infekce plicní tkáně), aspirace cizích těles (gangréna v důsledku atelektázy) a septických procesů (hematogenní cesta infekce plicního parenchymu).
Patogeneze. Anaerobní infekce proniká do plicního parenchymu spolu s banální hnisavou infekcí postiženou stěnou průdušek nebo hematogenně, větvemi plicních nebo bronchiálních tepen, což způsobuje destrukci hnilobné plicní tkáně s tendencí k rychlé progresi a rychlému šíření procesu, rozvoj ichorózní pleurisy a těžké intoxikace.
Klinika plicní gangrény
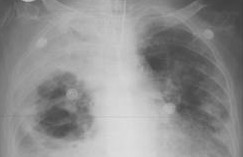
Plicní gangréna je charakterizována extrémní závažností toxických projevů, vysokou horečkou a rostoucím respiračním a kardiovaskulárním selháním. Charakterizovaná bolestí v odpovídající polovině hrudníku, způsobenou rychlým zapojením pleurální dutiny do procesu (chorózní-hemoragická pleuristika), bolestivým kašlem s uvolněním velkého množství páchnoucího sputa, zejména ráno , ve formě špinavě šedé kapaliny, která po usazení ve zkumavce získává třívrstvý charakter: horní vrstva – pěnivá, střední – serózně-hemoragická a spodní – drobivá se zbytky plicní tkáně a Dietrichovými zátkami . Při auskultaci na postižené straně je vezikulární dýchání oslabeno a je slyšet mnohočetné chrochtání různých velikostí. Poklep odhaluje otupělost, někdy rozsáhlou, spíše v dolních částech pleurální dutiny v důsledku nahromadění ichorózního-hemoragického výpotku, který lze získat při pleurální punkci. Rentgen odhalí ztmavnutí, zpočátku v oblasti jednoho laloku, které má tendenci se během následujících 24 hodin rychle šířit do sousedních laloků a celých plic. Ztmavnutí je způsobeno přítomností rozpadové dutiny – heterogenní husté s nerovnými, vroubkovanými obrysy vnitřních stěn. Pleurální výpotek se zpravidla objeví rychle, jasně viditelný při rentgenovém vyšetření.
Diagnóza gangrény plic
Rozpoznáno na základě charakteristických klinických příznaků, charakteristik sputa a pleurálního výpotku získaných během diagnostické punkce a také na základě rychlé rentgenové dynamiky procesu.
Diferenciální diagnostika. Mělo by se provádět u plicně-pleurální formy akutní destrukce plic.
Léčba gangréna plic
Komplexní intenzivní terapie zahrnující: a) korekci homeostázy a zvýšení odolnosti organismu; b) boj proti infekci; c) dopad na lézi. U plicní gangrény je nejdůležitějším úkolem korekce homeostázy. Za tímto účelem se provádí intenzivní infuzní detoxikace organismu. Nízkomolekulární roztoky nahrazující plazmu (hemodez, neocompensan, reopolyglucin), 5 a 10% roztoky glukózy s inzulínem, inhibitory proteolýzy (kontrické, trasylol 10 000-20 000 jednotek v izotonickém roztoku chloridu sodného), směsi voda-elektrolyt se podávají intravenózně (centrální žíla, plazma, albumin). Denní potřeba tekutin se vypočítává pomocí Aberdeenových a Grossových nomogramů s dodatečnou kompenzací ztrát zvracením, průjmem, exsudátem, pocením as přihlédnutím k možnostem enterální výživy. K desenzibilizaci organismu se předepisuje pipolfen, suprastin nebo difenhydramin v dávkách odpovídajících věku a komplex vitamínů (acetát retinolu, thiamin, pyridoxin, riboflavin, kyanokobalamin, kyselina askorbová). Vzhledem k tendenci k hyperkoagulaci je indikováno použití heparinu (intravenózně, kapat 5000 10-000 XNUMX jednotek denně, pod kontrolou koagulogramů). Zajištění dostatečného dýchání je dosaženo nepřetržitým nebo periodickým podáváním inhalací zvlhčeného kyslíku. Současně se provádí boj proti střevní paréze a rehabilitace tracheobronchiálního stromu. Pro příznaky kardiovaskulárního selhání jsou předepsány léky na srdce.
Důležité místo v komplexní léčbě plicní gangrény zaujímá antibakteriální terapie s použitím minimálně 2 širokospektrých antibiotik, v maximálních věkově specifických dávkách intravenózně a intramuskulárně. Nejúčinnější kombinace ampicilinu s ceporinem, gentamicinem, kefzolem nebo tetraoleanem (druhý se používá u dětí starších 7 let). Korekce antibiotické terapie se provádí podle antibiogramů kultivace sputa a pleurálního exsudátu. Zásah na místo léze při gangréně plic Na začátku komplexní léčby zahrnuje: 1) bronchoskopickou sanitaci odsáváním sputa a podáváním koncentrovaných roztoků širokospektrých antibiotik (zeporin, kanamycin) v množství denní věkové dávky do místa destrukce přes drenážní průdušky; 2) punkce pleurální dutiny s odsáváním exsudátu a promytí roztoky nitrofuranu (furacilin 1:5 000, 0,1% roztok furaginu). Stanovená komplexní intenzivní terapie může proces zastavit a pomoci jej vymezit jako gangrenózní absces (absces s plicní sekvestrací), který se pak léčí podle obecných pravidel (viz Plicní absces). Při absenci tendence ke stabilizaci procesu vznikají životně důležité indikace k radikální operaci, kterou lze provést po korekci hemodynamických a metabolických poruch, pokud je dítě v operabilním stavu. K odstranění gangrenózní plicní tkáně se provádí široká torakotomie (lobektomie, bilobektomie nebo dokonce pneumonektomie).
Předpověď
Nepříznivé, zvláště u malých dětí. U starších dětí se však s rychle zahájenou intenzivní komplexní terapií, včetně případné radikální operace, dá počítat s pozitivním výsledkem.
Článek na téma Gangréna plic
Gangréna plic
Gangréna plic je destruktivní proces v plicích, charakterizovaný purulentně-hnilobnou nekrózou velké plochy plicního parenchymu bez jasného ohraničení, s tendencí k dalšímu šíření. U gangrény plic je zaznamenán extrémně vážný celkový stav: vysoká horečka, bolest na hrudi, dušnost, bledost a cyanóza kůže, pocení, postupná ztráta tělesné hmotnosti, hojná produkce páchnoucího sputa. Diagnostika plicní gangrény zahrnuje fyzikální vyšetření, radiografii, bronchoskopii, CT, scintigrafii, cytologické a bakteriologické vyšetření sputa a výplachů průdušek. Léčba plicní gangrény spočívá v masivní antibiotické terapii, infuzní terapii, endoskopické sanitaci tracheobronchiálního stromu; radikální léčba gangrény plic vyžaduje lobektomii, bilobektomii nebo pneumonektomii.
ICD-10
Přehled
Absces a gangréna plic jsou považovány za nejtěžší infekční destruktivní plicní procesy v pulmonologii a hrudní chirurgii. Ve struktuře nespecifických destruktivních plicních onemocnění tvoří gangréna 10-15%. Je známo, že plicní gangréna se mnohem častěji rozvíjí u mužů středního věku. Nebezpečí plicní gangrény je spojeno s vysokou pravděpodobností mnohočetných komplikací, které mohou vést až ke smrti pacienta: pleurální empyém, flegmóna hrudní stěny, perikarditida, plicní krvácení, sepse, syndrom diseminované intravaskulární koagulace, syndrom respirační tísně, mnohočetné selhání orgánů.

Příčiny
Příčinnými činiteli gangrény plic jsou zpravidla mikrobiální asociace, včetně anaerobní mikroflóry. Mezi etiologicky významné agens v bakteriologických kulturách se nejčastěji rozlišují pneumokoky, Haemophilus influenzae, Enterobacteria, Staphylococcus aureus, Klebsiella, Pseudomonas aeruginosa, Fusobacteria, Bacteroidy aj. Souhrn patogenních schopností jejich společníků způsobuje zvýšení a vzájemné virulence. zvýšení odolnosti vůči antibiotické léčbě.
Hlavní možnosti pronikání patogenů do plicní tkáně jsou mechanismy aspirační, kontaktní, traumatické, lymfogenní, hematogenní. Zdrojem patogenní mikroflóry u bronchogenní infekce je dutina ústní a nosohltan. Pronikání mikrobiální flóry do průdušek je usnadněno takovými patologickými procesy, jako je zubní kaz, zánět dásní, periodontální onemocnění, sinusitida, faryngitida atd.
- Aspirační mechanismus Rozvoj plicní gangrény je spojen s mikroaspirací do dýchacích cest tajemství nosohltanu, obsahu žaludku a horních cest dýchacích. Podobný mechanismus se vyskytuje u aspirační pneumonie; dysfagie, gastroezofageální reflux; stavy spojené s intoxikací alkoholem, anestezií, traumatickým poraněním mozku. Při aspiraci je důležitá nejen skutečnost, že infikovaný materiál vstupuje do bronchiálního stromu, ale také porušení drenážní funkce průdušek, výskyt plicní atelektázy, která přispívá k rozvoji infekčně-nekrotického procesu a plicní gangrény. Často se sekundární infekce plic spojuje na pozadí bronchiální obstrukce nádorem nebo cizím tělesem, plicní embolií.
- kontaktní mechanismus Výskyt plicní gangrény je spojen s lokálními purulentně-zánětlivými procesy: bronchiektázie, pneumonie, plicní absces atd. Gangrenózní plicní absces je považován za intermediární formu infekční destrukce plicní tkáně, při které se vytváří dutina purulentně-ichorózního rozpadu. obsahující tající sekvestry plicní tkáně. V klinické diagnostické praxi není vždy možné stanovit jasnou hranici mezi akutním abscesem, gangrenózním abscesem a gangrénou plic.
- Traumatické. V některých případech je gangréna plic důsledkem přímé infekce plicní tkáně penetrujícími ranami hrudníku.
- Hematogenní a lymfogenní. Tyto infekční mechanismy jsou méně časté: sepse, osteomyelitida, tonzilitida, purulentní parotitida, akutní apendicitida, divertikulóza, střevní obstrukce atd.
Důležitou roli v patogenezi plicní gangrény má oslabení organismu kouřením, drogovou závislostí, alkoholismem, vysilujícími nemocemi, užíváním kortikosteroidů (při bronchiálním astmatu), stářím, poruchami imunity, infekcí HIV.
Patogeneze
Odpadní produkty pyogenní mikroflóry a cévní trombózy vedou k masivnímu tání plicního parenchymu, který nemá jasné hranice. V zónách nekrózy se vytvářejí dutiny, které se při zvětšení navzájem spojují. Odmítnuté tkáně mohou částečně odtékat průduškami. Rozsáhlá destrukce plicního parenchymu u plicní gangrény je doprovázena vstřebáváním bakteriálních toxinů a hnilobných produktů rozpadu, což vede ke vzniku zánětlivých mediátorů (prozánětlivých cytokinů) a aktivních radikálů, což je doprovázeno ještě větším zvýšením proteolýzy, rozšíření zóny destrukce tkáně a zvýšení intoxikace.
Klasifikace
Podle mechanismu vývoje se rozlišují následující formy plicní gangrény:
- bronchogenní (postpneumonické, aspirační, obstrukční);
- tromboembolické; posttraumatická;
- hematogenní
- lymfogenní.
Podle stupně postižení plicní tkáně se rozlišují lobární, subtotální, totální a bilaterální gangréna plic. Segmentální léze plic je řadou autorů považována za gangrenózní absces. V klinické praxi dochází ke kombinaci gangrény a abscesu různých laloků jedné plíce, gangrény jedné plíce a abscesu druhé.
S přihlédnutím ke stadiu destruktivního procesu při gangréně plic jsou izolovány atelektáza-pneumonie, nekróza plicního parenchymu, sekvestrace nekrotických oblastí, hnisavé splynutí nekrotických oblastí s tendencí k dalšímu šíření (ve skutečnosti plicní gangréna).
Příznaky gangrény plic
Klinika plicní gangrény je charakterizována známkami zánětu a intoxikace, poškozením plicní tkáně, bakteriálním toxickým šokem a respiračním selháním. Průběh onemocnění je vždy těžký nebo extrémně těžký.
Příznaky zánětu a intoxikace během gangrény plic jsou vysoká horečka (39-40 ° C) hektického charakteru se zimnicí a těžkým potem, bolesti hlavy, slabost, ztráta hmotnosti, nedostatek chuti k jídlu, nespavost. Někdy dochází k delirantním stavům a poruchám vědomí. Charakterizovaná bolestí v odpovídající polovině hrudníku, která se zesiluje při hluboké inspiraci a slábne při tichém dýchání. Bolestivý syndrom s gangrénou plic naznačuje zapojení pleury do patologického procesu – vývoj ichorózní-hemoragické pleurisy.
Pár dní po objevení se celkových příznaků se objevuje bolestivý kašel, který je doprovázen uvolňováním páchnoucího sputa. Sputum z gangrény plic má špinavě šedou barvu a po usazení ve skleněné nádobě získává charakteristický třívrstvý vzhled: vrchní vrstva je pěnivá, mukopurulentní; střední vrstva – serózně-hemoragická; spodní vrstva je sediment ve formě drobivé hmoty s částicemi roztavené plicní tkáně a hnisavým detritem. Sputum má ostře páchnoucí, malinový zápach; při kašli se objeví sousta výtoku; za den jeho množství může dosáhnout 600-1000 ml nebo více.
Komplikace
U gangrény plic jsou do značné míry vyjádřeny známky respiračního selhání: bledost kůže, akrocyanóza, dušnost. Rozvoj bakteriálního toxického šoku je doprovázen progresivním poklesem krevního tlaku, tachykardií a oligurií. Průběh plicní gangrény může být komplikován pyopneumotoraxem, pleurálním empyémem, profuzním plicním krvácením, mnohočetným selháním orgánů, septikopyémií – tyto komplikace jsou příčinou úmrtí pacientů ve 40–80 % případů. U bleskově rychlé formy plicní gangrény může dojít k úmrtí již v prvním dni nebo týdnu onemocnění.
diagnostika
Diagnostická taktika plicní gangrény zahrnuje srovnání klinických a anamnestických údajů, výsledků laboratorních a instrumentálních studií. Při vyšetření pacienta s gangrénou plic se upozorňuje na celkový vážný stav, slabost, bledý zemitý tón pleti, cyanóza rtů a prstů, hubnutí, pocení. Zjišťuje se zaostávání postižené poloviny hrudníku od zdravé poloviny při dýchání, zkrácení perkusního zvuku nad patologicky změněnou oblastí plic a zvýšené chvění hlasu. Auskultační s gangrénou plic slyšel různé suché a vlhké chrochtání, krepitus, amforické dýchání. Diagnóza je potvrzena:
- RentgenRTG plic ve 2 projekcích odhaluje rozsáhlé ztmavnutí (dutina rozpadu nehomogenní hustoty) uvnitř laloku s tendencí k šíření do sousedních laloků nebo celé plíce. Pomocí CT plic ve velkých dutinách se stanovují různě velké tkáňové sekvestry. Při gangréně plic se rychle vytvoří pleurální výpotek, který je také jasně viditelný na fluoroskopii plic a ultrazvuku pleurální dutiny.
- Analýza sputa. Mikroskopické vyšetření sputa s gangrénou plic odhaluje velké množství leukocytů, erytrocytů, Dietrichových zátek, nekrotické elementy plicní tkáně a nepřítomnost elastických vláken. Následná bakteriologická kultivace sputa a tekutiny z bronchoalveolární laváže umožňuje identifikovat patogeny a určit jejich citlivost na antimikrobiální léky.
- Bronchoskopie. Při bronchoskopii jsou odhaleny známky difuzní purulentní endobronchitidy; někdy – bronchiální obturace s cizím tělesem nebo nádorem.
- Krevní test. Posuny v periferní krvi naznačují výrazný zánětlivý proces (zvýšená ESR, neutrofilní leukocytóza, anémie). Změny v biochemickém profilu krve jsou charakterizovány těžkou hypoproteinémií; významné změny plicní gangrény jsou pozorovány ve složení plynu krve (hyperkapnie, hypoxémie).
Léčba gangrény plic
Léčba plicní gangrény je nelehký úkol, kterému čelí lékaři – pneumologové a hrudní chirurgové. Komplexní algoritmus zahrnuje intenzivní medikamentózní terapii, sanitační postupy a v případě potřeby chirurgický zákrok.
Nejdůležitějším úkolem u plicní gangrény je detoxikace organismu a náprava poruch homeostázy. Za tímto účelem je předepsána intenzivní infuzní terapie s intravenózním podáváním nízkomolekulárních roztoků substituujících plazmu, směsí voda-elektrolyt, krevní plazmy, albuminu. Používají se desenzibilizující látky, vitamíny, antikoagulancia (pod kontrolou koagulogramu), respirační analeptika, kardiovaskulární látky, imunomodulátory. Pacient s plicní gangrénou podstupuje oxygenoterapii, předepisuje se plazmaferéza, inhalace s proteolytickými enzymy a bronchodilatátory.
Antimikrobiální terapie je stěžejní pro konzervativní léčbu plicní gangrény. Zahrnuje použití kombinace dvou širokospektrých antibakteriálních léků v maximálních dávkách. V procesu léčby plicní gangrény se kombinuje parenterální (intravenózní, intramuskulární) a lokální podávání antibiotik (do bronchiálního stromu, pleurální dutiny).
Pro přímý dopad na ohnisko plicní gangrény přes drenážní bronchus se provádí terapeutická bronchoskopie s odsáváním sekretu, bronchoalveolární laváží a antibiotiky. S rozvojem pleurisy se provádí punkce pleurální dutiny s odstraněním exsudátu.
Intenzivní konzervativní terapie plicní gangrény může přispět k pozastavení destruktivního procesu a jeho vymezení typem gangrenózního abscesu. V tomto případě se další taktika provádí podle léčebného režimu pro plicní absces. V ostatních případech, po korekci metabolických a hemodynamických poruch, s gangrénou plic, je nutná chirurgická intervence. V závislosti na prevalenci destruktivních změn na plicích může objem chirurgické intervence zahrnovat plicní resekci v rozsahu jednoho nebo dvou laloků nebo pneumonektomii. V některých případech se uchýlí k drenážní operaci (pneumotomii).
Prognóza a prevence
Přes úspěchy hrudní chirurgie zůstává mortalita na plicní gangrénu vysoká – na úrovni 25–40 %. Nejčastěji dochází k úmrtí pacientů v důsledku pneumogenní sepse, vícečetného orgánového selhání a plicního krvácení. Pouze včasné zahájení komplexní intenzivní terapie, doplněné v případě potřeby radikální operací, může počítat s příznivým výsledkem.
Prevence plicní gangrény je komplexní lékařský a sociální úkol, který zahrnuje opatření pro zdravotní výchovu, zlepšení životní úrovně obyvatelstva, boj proti špatným návykům a včasnou lékařskou péči pro různé infekční a hnisavě-septické nemoci.
