Jak léčit hrudní osteochondrózu páteře?
Obsah [Zobrazit obsah]
Jak léčit hrudní osteochondrózu páteře?
Je možné se zbavit problému s páteří, který mění život v peklo? Podívejme se blíže na to, jak vyléčit hrudní osteochondrózu, aniž by došlo k rozvoji komplikací.
Drogová terapie

Léčba tohoto onemocnění se provádí pomocí:
- Konzervativní účinky léků;
- Chirurgická léčba;
- Fyzioterapeutické procedury;
- Další pomocné metody.
Volba taktiky léčby závisí na následujících parametrech:
- Stupeň poškození orgánů;
- Průběžné patologie;
- Fyziologické vlastnosti těla.

Léčba drogami je založena na následujících principech:
- Boj proti bolesti pomocí NSAID a glukokortikosteroidů – Diclofenac, Ketorol, Ibuprofen, Indomethacin, Fastum gel, Voltaren;
- Protizánětlivá terapie – Analgin, Baralgin, Ketanov;
- Předepisování léků, které zlepšují strukturu chrupavky (chondroprotektory Chondro, Teraflex, Artra);
- Použití Papainu, který umožňuje, aby látka zůstala uvnitř meziobratlového disku;
- Použití antispasmodik a svalových relaxancií, které pomáhají snižovat svalové křeče, stejně jako tkáně obklopující páteř – Sirdalidul, Mydocalm, Glukosamin sulfát, Aflutop;
- Ke zmírnění příznaku podráždění nervových kořenů se používají diuretické léky Lasix, Dexamethason, Hydrokortison, Cyclo-3-fort, L-lysin escinát;
- Pro zlepšení krevního oběhu a obnovení trofismu jsou předepsány Trental, Curantil, Complamin a kyselina nikotinová;
- Pomáhají vitamíny skupiny B, které mají neurotrofní účinek – Neurobex, Milgamma, Neurovitan.
Pomocné procedury
Mezi nelékové metody předepsané ke zmírnění příznaků onemocnění patří:
- Různé masážní techniky (klasická, reflexně-segmentová, akupresura);
- Cvičební terapie;
- Akupunktura;
- Fyzioterapie (bahenní terapie, ultrazvuk, amplipuls, diodynamické proudy);
- Plavání
- Hirudoterapie;
- Protahování svalů podléhajících křečím.
Akupunktura

S pomocí tohoto vlivu se provádějí následující úkoly:
- Necitlivost je uvolněna;
- Mobilita je obnovena;
- Zlepšuje se citlivost svalové tkáně;
- Při sevření nervu je bolest odstraněna, otok a zánětlivá reakce zmizí;
- Zavedení jehel pomáhá snížit svalové napětí, zlepšuje průtok krve a zmírňuje křeče.
Akupresura
Procedura podporuje relaxaci, odstranění napětí a snížení napětí na páteřních ploténkách. Tato opatření odstraňují křeče, krev snadněji transportuje živiny do každého segmentu hrudního obratle, zásobuje jej stavebními prvky a kyslíkem. V důsledku zlepšeného krevního oběhu se aktivuje látková výměna, která má pozitivní vliv na regenerační funkci plotének.
Manuální terapie
Pomocí podobné léčebné techniky pomáhá specialista snížit zátěž plotének, zvýšit výšku mezer mezi obratli a odstranit skřípnuté nervy. Tento postup zmírňuje bolest a zlepšuje místní prokrvení.
Hirudoterapie

S pomocí živých bytostí se řeší problémy cévního edému a překrvení. Dochází ke zlepšení výživy tkání vazů, svalů, meziobratlových plotének a nervových kořenů. Současně s touto technikou lékař využívá vakuovou terapii a magnetickou vakuovou terapii k uvolnění svalů, posílení lymfatické drenáže a urychlení regeneračních procesů v postižených ploténkách.
Cvičební terapie pro osteochondrózu hrudní kosti
Léčba pomocí speciálních cvičení je navržena tak, aby vyřešila několik problémů:
- Uvolněte svalovou ztuhlost v oblasti páteře;
- Zvyšte pohyblivost intervertebrálních a costovertebrálních kloubů;
- Aktivujte ventilaci, abyste snížili bolestivé křeče zad.
Cvičení vybírá odborník individuálně pro každého pacienta v závislosti na existujících doprovodných patologiích, celkovém stavu těla a také na stupni vývoje patologického procesu.
Existuje však jednoduchý základní komplex doporučený pro použití všem pacientům. Cvičením každý den můžete zlepšit svůj celkový stav a dosáhnout dlouhodobé remise onemocnění. Před zahájením takového školení je nutné získat souhlas svého ošetřujícího lékaře. Pro tuto diagnózu se doporučuje cvičení prováděná v následujících polohách těla:

Zavěšení na hrazdu je vhodné provádět každý den, ne však déle než 1,5 minuty a je nutné postupně zvyšovat zátěž hrudní části lidské páteře:
- Postup prohýbání na tyči musí být prováděn co nejčastěji a postupně přidávat čas strávený na takové události;
- Při provádění postupu „plank“ musíte střídavě přitlačit kolena co nejblíže k hrudníku a snažit se je tam držet alespoň několik sekund;
- Toto preventivní opatření snižuje zátěž hrudní části lidské páteře a zároveň je velmi prospěšné pro klouby.
Terapeutická výživa pro osteochondrózu hrudní kosti
Hlavní postuláty související s výživou při rozvoji hrudní osteochondrózy jsou následující principy:
- Odmítnutí přejídání;
- Poskytování menu s proteinovými produkty;
- Zákaz smažených jídel a tučných jídel;
- Přednostně želé maso, pokrmy s želatinou;
- Jíst pouze přírodní produkty.
Hrudní osteochondróza
Hrudní osteochondróza je chronické onemocnění založené na degenerativně-dystrofických lézích meziobratlových chrupavčitých plotének, které vede k reaktivním změnám v tělech obratlů a okolních měkkých tkáních. Onemocnění je rozšířené a postihuje především lidi v produktivním věku (25–45 let).
Hrudní osteochondróza je mnohem méně častá než bederní nebo krční osteochondróza. To je vysvětleno skutečností, že tato část páteře zažívá méně statického a motorického zatížení než ostatní. Osteochondróza hrudní páteře je však mnohem obtížnější diagnostikovat, protože ve většině případů dochází k simulaci onemocnění plic, srdce a orgánů horního trávicího systému.
Příčiny a rizikové faktory
V současné době nejsou přesné příčiny vývoje hrudní osteochondrózy stanoveny. Odborníci navrhli mnoho teorií (infekčně-alergické, dědičné, mechanické, hormonální, cévní), ale žádná z nich neposkytuje jasné a úplné vysvětlení patologických změn probíhajících v páteři a vedoucích k degeneraci tkání. S největší pravděpodobností se na patologickém mechanismu rozvoje hrudní osteochondrózy současně podílí několik různých faktorů. Hlavní význam má ale dlouhodobá statodynamická přetížení segmentu páteře.
Faktory způsobující takové přetížení jsou:
- anomálie ve struktuře páteře;
- asymetrické uspořádání kloubních prostor v meziobratlových kloubech;
- vrozené zúžení páteřního kanálu;
- spondylogenní svalová (myofasciální, odkazovaná) a/nebo somatická (uváděná, vznikající na pozadí řady onemocnění krevních cév a vnitřních orgánů) bolesti;
- dlouhodobé vystavení vibracím na páteř, například u řidičů vozidel;
- fyzický stres;
- obezita;
- kouření;
- sedavý způsob života (fyzická nečinnost);
- psychosociální faktory.
Pohyblivost páteře zajišťují meziobratlové ploténky, které plní i funkci tlumení nárazů. V jejich středu je elastické želatinové jádro, které obsahuje velké množství vody. Při osteochondróze začíná jádro ztrácet vodu v důsledku demineralizace polysacharidů. V průběhu času dochází ke zploštění jádra a spolu s ním i k oploštění samotné meziobratlové ploténky. Vlivem mechanického zatížení vláknitý prstenec vyčnívá, tento proces se nazývá protruze. Následně se v ploténce objevují trhliny, kterými vypadávají úlomky nucleus pulposus, to znamená, že dochází ke vzniku herniované meziobratlové ploténky.
Snížení výšky ploténky vede ke konvergenci sousedních obratlů, narušení anatomie fasetových kloubů. To vše spouští reaktivní zánět ve fasetových kloubech a okolních měkkých tkáních. Sbíhání obratlových těl je navíc doprovázeno natahováním kloubních pouzder a postižený segment páteře se stává nestabilním. V tomto případě obratlová těla získávají nadměrnou pohyblivost, což může způsobit skřípnutí míšních kořenů a rozvoj radikulárního syndromu.
Na pozadí hrudní osteochondrózy kostní tkáň obratlových těl postupně roste a tvoří kostní výrůstky (osteofyty). Mohou také způsobit radikulární syndrom nebo kompresivní myelopatii (komprese míchy).
Klasifikace
Klasifikace hrudní osteochondrózy je založena na syndromickém principu. Podle toho, které nervové útvary postižené struktury páteře postihují, se rozlišují následující syndromy:
- komprese – její vývoj je založen na napětí, deformaci nebo stlačení nervového kořene, úseku míchy nebo cévy, podle toho, u kterého se rozvíjejí spinální, cévní nebo radikulární syndromy;
- reflexní – souvisí s reflexním napětím inervovaných svalů, dystrofickými a cévními poruchami;
- myoadaptivní.
Příznaky osteochondrózy hrudníku
Hlavním příznakem hrudní osteochondrózy je bolest. Ve většině případů má nudnou a umírněnou povahu.
Dlouhodobé dráždění míšních kořenů způsobuje narušení inervace vnitřních orgánů. V závislosti na úrovni poškození se může hrudní osteochondróza vyskytnout pod maskou somatických patologií:
Hrudní osteochondróza: příznaky, léčba, příčiny, stadia
Osteochondróza, postihující hrudní páteř, se často maskuje jako patologie vnitřních orgánů. Projevuje se bolestí u srdce, dušností, pocitem nedostatku vzduchu při nádechu, panickými záchvaty. Proto je diagnóza hrudní osteochondrózy poněkud obtížná. Po jeho detekci se provádí konzervativní léčba pomocí léků, fyzioterapie a cvičební terapie. A v případě vážného poškození hrudních disků a obratlů je nutná chirurgická intervence.
Stručný popis onemocnění
Je důležité vědět! Lékaři jsou šokováni: „Existuje účinný a dostupný lék na OSTEOCHONDROZU. “ Přečtěte si více.
Hrudní osteochondróza je degenerativní-dystrofické onemocnění páteře. V počáteční fázi svého vývoje jsou meziobratlové ploténky pomalu zničeny. Stávají se tenkými, křehkými a na jejich povrchu se objevují radiální praskliny. Ke stabilizaci hrudního segmentu postiženého osteochondrózou roste kostní tkáň obratlů s tvorbou ostrých výrůstků – osteofytů. To způsobuje prudké omezení pohyblivosti, stlačení krevních cév a míšních kořenů.
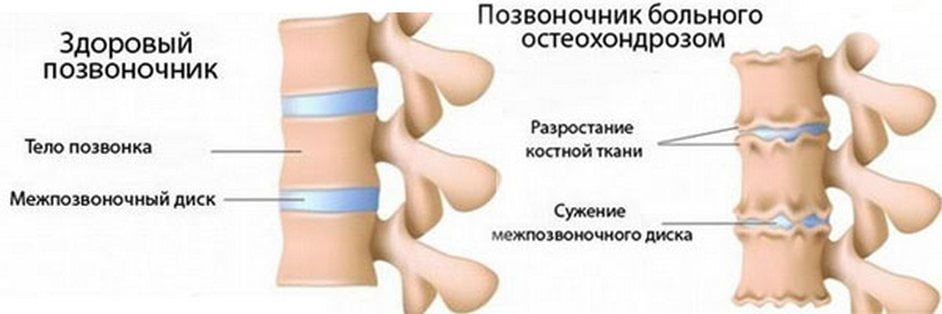
Stupně patologie
Stupeň osteochondrózy je soubor příznaků charakteristických pro určité radiografické stadium. Čím více jsou zdeformované ploténky a obratle, tím výraznější jsou klinické projevy. Závažnost patologie vždy určuje taktiku léčby a je nutně brána v úvahu při výběru léků a metod jejich použití.
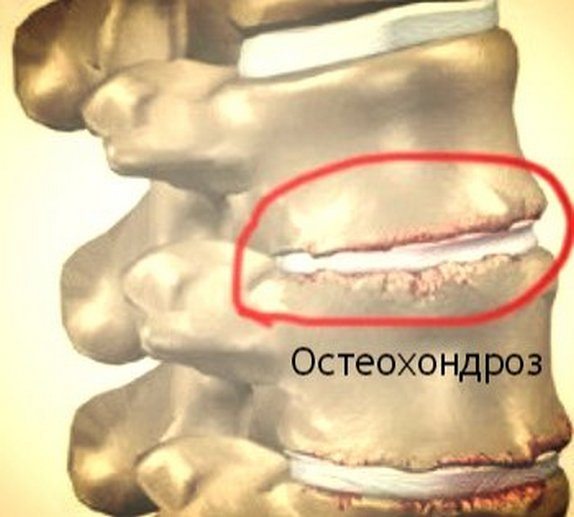
I stupeň
Rentgenové snímky obvykle nevykazují žádné změny. Ale intervertebrální ploténka se již začala zhoršovat kvůli své neschopnosti udržet vlhkost potřebnou k obnově jejích tkání. Někdy se v zádech objeví mírné nepohodlí, které po krátkém odpočinku rychle zmizí. Osteochondróza 1. stupně je většinou objevena náhodou při diagnostice jiných onemocnění.

stupně II
Vláknitý prstenec se uvolní a zvlákní. Jedna z trhlin na povrchu disku se zvětší a nucleus pulposus se přesune tam. Na rentgenových snímcích je patrné snížení vzdálenosti mezi sousedními obratlovými těly v důsledku snížení výšky disku. V důsledku neustálého kompenzačního svalového napětí je omezena pohyblivost hrudní oblasti a objevují se středně silné bolesti.
III stupně
Celistvost vazivového prstence je narušena, takže je z něj vytlačeno nucleus pulposus. Vzniká herniální výčnělek – hlavní příčina závažných příznaků a závažných komplikací hrudní osteochondrózy. Těla obratlů jsou deformována, tvoří se jednotlivé osteofyty. Bolest v hrudní oblasti se stává konstantní a rozsah pohybu v páteři se výrazně snižuje.

stupně IV
Na rentgenových snímcích je jasně patrná proliferace pojivových tkání a tvorba mnohočetných osteofytů. Přilehlá těla obratlů jsou zablokována a znehybněna. Rozvíjí se radikulární syndrom, často se objevuje diskogenní myelopatie — komprese míchy, která je nebezpečná svými nevratnými následky. Člověk má potíže se o sebe v běžném životě postarat a ztrácí schopnost vykonávat profesní povinnosti.

Příčiny osteochondrózy hrudní páteře
Hrudní osteochondróza u lidí starších 40-45 let se vyvíjí v důsledku přirozeného stárnutí těla: zpomalení regeneračních reakcí, snížení produkce kolagenu, který určuje elasticitu a pevnost vazů. V mladším věku se vyskytuje v důsledku zvýšeného zatížení páteře nebo na pozadí patologií již přítomných v těle:
- revmatoidní artritida, systémový lupus erythematodes, sklerodermie, ankylozující spondylitida;
- endokrinní a metabolická onemocnění, například diabetes, dna, hypotyreóza, hypertyreóza;
- vrozené a získané anomálie, včetně kyfózy, skoliózy.
Předčasné zničení plotének může být vyvoláno předchozími poraněními páteře, sedavým způsobem života a nedostatkem vitamínů a mikroelementů v těle.

Charakteristické znaky a symptomy onemocnění
Hrudní osteochondróza se vyvíjí postupně, aniž by se nejprve projevila. Právě v tomto kurzu je jeho nebezpečí. Člověk zaměňuje mírnou bolest a nepohodlí v zádech za banální svalovou únavu po náročném dni v práci, domácnosti nebo na zahradě a nevyhledá lékařskou pomoc. Pacienti jsou proto obvykle diagnostikováni s patologií 2-3 stupňů závažnosti, kterou je obtížné konzervativně léčit.
Na začátku
Během období exacerbace se patologie může projevit jako bolest mezi lopatkami, ke které dochází při ohýbání nebo otáčení těla. Rozsah pohybu je snížen a je přítomno mnoho specifických známek relapsu.
Bolest na hrudi
Při osteochondróze se nejprve objeví bolest na hrudi. Nejsou jasně lokalizovány a mohou vyzařovat do paží, klíční kosti nebo žeber. Bolest srdce je závažná nebo středně závažná, připomíná záchvat anginy pectoris a nelze ji odstranit užíváním nitroglycerinu. Někdy jsou podobné pocitům, které se vyskytují během exacerbace cholecystitidy nebo pankreatitidy. Ale na rozdíl od lézí slinivky nebo žlučníku není bolest doprovázena zvýšenou tvorbou plynu, pálením žáhy nebo nadýmáním.
Pocit tísně na hrudi
Bolest mezi lopatkami je občas doprovázena pocitem nedostatku vzduchu při nádechu. Člověk se podle očekávání vyděsí, nechápe důvody tohoto stavu. Lékaři doporučují nepropadat panice, ale sednout si a změřit tep. Pokud získaná hodnota nepřesáhne 100 tepů za minutu, pak je pravděpodobnost selhání plic nebo srdce extrémně nízká.
Jiné příznaky
Postupně se příznaky osteochondrózy zhoršují poruchami citlivosti. Objevují se pocity necitlivosti, mravenčení a plazení. Čas od času se objeví stavy připomínající záchvaty paniky. Vyznačují se strachem, zvýšenou srdeční frekvencí, nadměrným pocením a studeným pocením. Pokud jsou tyto příznaky doprovázeny bolestí na hrudi, musíte si vzít nitroglycerin a zavolat lékaře. Podobný soubor příznaků může naznačovat infarkt myokardu.
Páteřní kořeny umístěné v hrudní oblasti inervují vnitřní orgány. Při jejich podráždění nebo stlačování dochází k narušení fungování gastrointestinálního traktu a jater. Peristaltika je narušena, objevují se bolesti v epigastriu, pálení žáhy a říhání.
Známky v subakutní fázi
Po exacerbaci nastává subakutní stadium hrudní osteochondrózy. Bolestivost a problémy s dýcháním zůstávají, ale jsou mnohem méně intenzivní. Člověk již dlouho nehledá pohodlnou polohu těla, ve které není cítit bolest. Délka subakutní fáze je až dva týdny. Pokud jsou dodržována všechna lékařská doporučení, dochází k remisi, která je charakterizována absencí výrazných příznaků. Porušení režimu vede k nové exacerbaci osteochondrózy.
Prominutí
Během stádia remise může dojít k mírnému nepohodlí při změně počasí nebo hypotermii. Akutní bolest se objevuje pouze s osteochondrózou 2-4 stupňů závažnosti v důsledku příliš ostrého otočení nebo náklonu těla. Exacerbace chronických patologií, stres, zvýšená fyzická aktivita a dlouhodobý pobyt v jedné poloze těla mohou vyvolat další relaps.

Zásady diagnostiky onemocnění
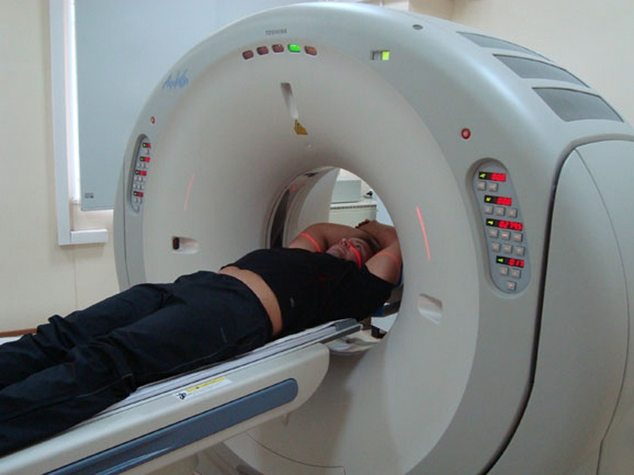
Neurolog stanoví primární diagnózu na základě stížností pacienta a anamnézy. Při zevní prohlídce objeví v hrudní oblasti body, které při stlačení způsobují bolest. Provádění funkčních testů umožňuje posoudit integritu reflexů a identifikovat poruchy citlivosti. Z instrumentálních metod je nejinformativnější radiografie. Ale pro podrobnou studii segmentu páteře lze provést CT a MRI. K vyloučení onemocnění kardiovaskulárního systému je pacientům předepsáno EKG.
První pomoc při exacerbaci
Bolest během relapsu hrudní osteochondrózy může být akutní a pronikavá, takže osobě musí být poskytnuta první pomoc. Mělo by se uklidnit, položit na tvrdý povrch a přikrýt teplou dekou. Pokud je relaps doprovázen zvýšenou srdeční frekvencí, dušností nebo zvýšenou úzkostí, musíte zavolat lékaře. Chcete-li zmírnit bolest mezi lopatkami, můžete si vzít jakýkoli nesteroidní protizánětlivý lék – Nise, Nurofen, Diclofenac.

Jak léčit hrudní osteochondrózu
Pouze integrovaný přístup k léčbě vám umožní zbavit se všech příznaků osteochondrózy, zpomalit nebo úplně zastavit její šíření na zdravé disky a obratle. Pro patologii 1-2 závažnosti se používají konzervativní metody terapie. Osteochondróza 3-4 stupňů je charakterizována tvorbou velkých kýl. K odstranění komprese krevních cév a míšních kořenů může být nutná chirurgická léčba.
přípravy
Při léčbě hrudní osteochondrózy se používají léky různých klinických a farmakologických skupin. V počáteční fázi se obvykle používají prostředky pro parenterální podávání, které mají rychle terapeutický účinek. Po několika dnech jsou injekční roztoky nahrazeny bezpečnějšími tabletami, mastmi a náplastmi.
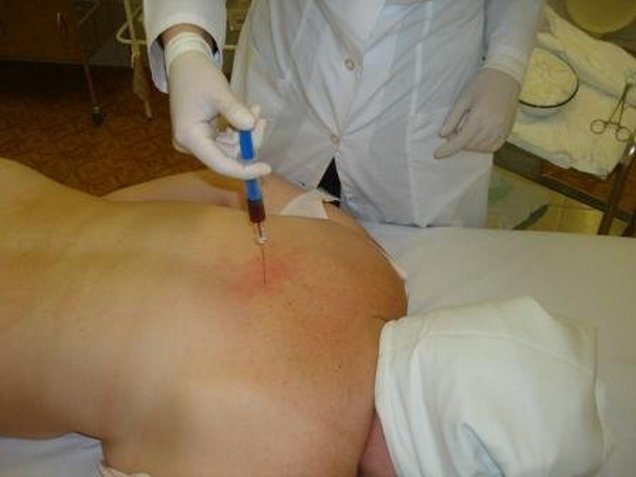
Nesteroidní protizánětlivé léky (NSAID)
NSAID mají výrazný analgetický, protizánětlivý a antiedematózní účinek. Intramuskulární podávání roztoků umožňuje úlevu od akutní bolesti. K odstranění mírného nepohodlí mezi lopatkami se používají přípravky pro lokální aplikaci. A středně silná bolest je dobře léčena NSAID užívanými perorálně.
Hrudní osteochondróza – co to je? Jeho příznaky a léčba
Co je to hrudní osteochondróza? Predisponující faktory pro rozvoj hrudní osteochondrózy Příčiny přispívající k onemocnění hrudní osteochondrózy hrudní páteře Příznaky hrudní osteochondrózy a její příznaky Stupně hrudní osteochondrózy Komplikace, které jsou možné u hrudní osteochondrózy Diagnostika hrudní osteochondrózy a její metody
Osteochondróza je nejčastější onemocnění ze všech onemocnění páteře. Vzhledem k tomu, že osteochondróza je přímo dystroficko-degenerativní léze plotének umístěných mezi obratli, vede to v důsledku k nevratné změně jejich struktury i tvaru samotných plotének.
Jak člověk stárne, tyto změny na jeho páteři se stále více rozvíjejí a přibližně ve věku 40. 45 let trpí osteochondrózou téměř každý. Osteochondróza samotné hrudní páteře se vyvíjí mnohem méně často než například bederní nebo krční páteř, protože obratle v ní jsou mnohem méně pohyblivé než v jiných obratlových oblastech. Zádová oblast v oblasti hrudníku má navíc vyvinutější svalový korzet, který podpírá páteř v hrudní oblasti mnohem lépe než u jiných.
Co je to hrudní osteochondróza?
Hrudní osteochondróza přímo představuje oddělení plotének mezi obratli se současným snížením jejich tloušťky a v důsledku toho následným sevřením nervových zakončení umístěných v mezižeberní zóně lidského hrudníku.
Ještě jednou však podotýkáme, že vzhledem k tomu, že fyziologická fixace žebry u člověka je značně rigidní, je úsek páteře v oblasti hrudníku nejméně náchylný k osteochondróze.
Typicky tento patologický proces zahrnuje ploténky mezi obratli hrudní oblasti, která zahrnuje dvanáct hrudních obratlů. Ale nejčastěji s osteochondrózou hrudní oblasti dochází k patologickým změnám v horních hrudních obratlech. Existuje několik stupňů poškození hrudní osteochondrózy a pak se na ně podíváme podrobněji.
Predisponující faktory pro rozvoj hrudní osteochondrózy
Přesné příčiny osteochondrózy hrudní oblasti nebyly dosud plně stanoveny moderní vědou. V současné době je v medicíně zvykem identifikovat následující predisponující faktory, neboli tzv. rizikové faktory:
- dědičná predispozice;
- nadměrné cvičení;
- poranění páteře, jako je pád nebo modřiny;
- změny, ke kterým dochází s věkem v meziobratlových ploténkách a vedou ke snížení hydratace v tkáních plotének;
- poruchy krevního zásobení v oblasti hrudníku.
Příčiny přispívající k onemocnění osteochondróza hrudní páteře
Rozvoj osteochondrózy je do značné míry obecně usnadněn fyzickou nečinností, tedy nedostatkem svalové zátěže, což vede k oslabení funkcí svalového korzetu a v důsledku toho ke zvýšenému zatížení meziobratlových plotének a vazy.
Další další důvody pro rozvoj hrudní osteochondrózy jsou také:
- hypotermie těla;
- přítomnost chronických stresových situací;
- přenesené infekce;
- obtížné fyzické pracovní podmínky;
- hormonální poruchy, které vznikly v těle;
- narušení metabolického procesu v těle;
- přítomnost vrozených vad páteře.
V důsledku vystavení kombinaci těchto faktorů, nebo někdy dokonce jen jednomu, se v ploténce mezi obratli časem vyvinou dystroficko-degenerativní nevratné procesy:
- nucleus pulposus meziobratlové ploténky postupně začíná ztrácet tekutinu, kterou vylučoval, aby zajistil lubrikační funkci, což v konečném důsledku výrazně snižuje funkci této ploténky tlumící nárazy;
- dále se vazivový prstenec samotných obratlů v důsledku zvýšené zátěže stává zranitelnější, což následně vede k jeho postupné destrukci
Příznaky hrudní osteochondrózy a její příznaky
Klinické příznaky hrudní osteochondrózy zcela závisí na následujících faktorech:
- věk pacienta;
- stupeň poškození onemocněním;
- stadia osteochondrózy hrudní páteře: remise nebo exacerbace.
Hlavní příznaky osteochondrózy hrudní oblasti jsou:
- bolest na hrudi v oblasti páteře, tzv. dorsago;
- bolestivé poškození nervových zakončení míchy – radikulopatie;
- břišní syndrom;
- srdeční syndrom nebo změny v srdečním svalu, s charakteristickou bolestí, která přetrvává i pod vlivem nitroglycerinu;
- plicní syndrom, ve formě městnání v plicích se známkami hypoxie, tedy dušení.
Zvýšení tělesné teploty u pacienta s hrudní osteochondrózou není pozorováno, což je také přímý diferenciálně diagnostický znak. Dorsalgie v oblasti hrudníku naznačuje výskyt trhlin ve vazivovém prstenci a deformaci nucleus pulposus. Při palpaci se bolest v této oblasti hrudníku pouze zesiluje.
Kromě toho jsou charakteristické příznaky hrudní osteochondrózy s kompresní myelopatií, to znamená deformace nervových zakončení,:
- pocit „mračení a jehel“ – parestézie;
- bolest podél stlačeného nervu;
- snížená citlivost na teplotu a dotyk;
- poruchy motorické funkce páteře.
Stupeň onemocnění s hrudní osteochondrózou
Různé stupně onemocnění s hrudní osteochondrózou jsou každý charakterizovány vlastní patologií, z nichž každá má pouze své vlastní klinické příznaky. Moderní medicína rozlišuje čtyři stupně osteochondrózy hrudní oblasti a podle toho čtyři období jejího vývoje. Pojďme se na ně podívat blíže.
První stupeň , který se vyznačuje tím, že uvnitř vazivového prstence vznikají trhliny, do kterých následně proniká nucleus pulposus. Toto období vývoje onemocnění hrudní osteochondrózy je charakterizováno následujícími příznaky:
- výskyt bolesti v páteři v místě její léze, ale nepřesahující lokalizaci onemocnění;
- tyto bolesti mohou být buď trvalé, nebo ve formě lumbago;
- mohou se objevit konvulzivní svalové kontrakce doprovázené bolestí v oblasti srdce.
Druhý stupeň , jako období rozvoje hrudní osteochondrózy, se vyznačuje patologickým výskytem zvýšené intervertebrální pohyblivosti s následujícími klinickými projevy:
- objevují se subluxace v hrudní páteři;
- bolest se zvyšuje během pohybu;
- nepohodlí se objeví, když je poloha udržována po dlouhou dobu.
Třetí stupeň , je charakterizováno obdobím, kdy vazivový prstenec praskne a zároveň nucleus pulposus přesahuje jeho hranice. V tomto období onemocnění s osteochondrózou hrudní páteře se začínají objevovat intervertebrální kýly, jejichž klinické příznaky jsou poměrně závažné. A to – neurovaskulární, svalově-tonický a reflexně-dystrofický.
Kromě výše uvedeného je třetí stupeň osteochondrózy hrudní oblasti charakterizován změnou následujících stavů páteře:
- slabá fixace poloh páteře;
- omezená pohyblivost páteřní oblasti, projevující se ve formě kyfózy nebo skoliózy.
Čtvrtý stupeň , je spojena s obdobím, kdy dystroficko-degenerativní proces již postihuje všechny struktury obklopující páteř. Tato patologie zahrnuje žluté, interspinózní a další vazy a ve strukturách obklopujících páteř se vyskytuje fibróza. V tomto období onemocnění s hrudní osteochondrózou je klinicky pozorován tzv. stav remise.
Komplikace, které jsou možné u hrudní osteochondrózy
S další progresí onemocnění s hrudní osteochondrózou je možný rozvoj přidružených komplikací, jako jsou:
- zánět nervových zakončení míchy;
- výskyt intervertebrálních kýl;
- vývoj vegetativně-vaskulární dystonie;
- rozvoj Schmorlovy kýly;
- onemocnění se spondyloartrózou;
- patologický růst kostních výrůstků – osteofytů;
- výrazné zmenšení páteřního kanálu.
Je třeba si uvědomit, že závažnost komplikací vzniklých při hrudní osteochondróze zcela závisí na rychlosti progrese chorobného procesu a samozřejmě na účinnosti léčebných metod osteochondrózy hrudní páteře.
Diagnostika hrudní osteochondrózy a její metody
V praxi se k diagnostice hrudní osteochondrózy používá několik metod. Z nich je nejčastější rentgenové vyšetření, jehož výsledky jsou poměrně informativní. Příznaky hrudní osteochondrózy identifikované v této studii jsou:
- obrysy disků mezi obratli jsou narušeny;
- okraje integumentárních plotének získaly zvlněný charakter;
- vznikající osteofyty – patologické kostní výrůstky;
- uncinate procesy obratlů jsou zvětšeny a zaostřeny;
- těla hrudních obratlů změnila svůj normální tvar;
- velikost výšky disků mezi obratli je výrazně snížena;
- vyhřezlé ploténky mezi obratli.
V některých případech se metoda diagnostiky hrudní osteochondrózy praktikuje pomocí rentgenové kontrastní studie, která určuje následující příznaky tohoto onemocnění:
- v případě pokročilé patologie kontrastní látka zcela vyplní ploténku mezi obratli;
- pomocí kontrastní látky jsou patrné kontury nucleus pulposus, které jsou nerovné povahy;
- Při významném poškození meziobratlové ploténky proniká kontrastní látka za její hranice až do průniku do páteřního kanálu.
Léčba hrudní osteochondrózy
Léčba hrudní osteochondrózy je možná pomocí jedné z následujících metod používaných s ohledem na výsledky diagnostiky hrudní osteochondrózy, a to:
- konzervativní-tradiční léčba;
- léčba hrudní osteochondrózy pomocí trakce;
- chirurgický zákrok.
Nic nového zde samozřejmě ještě nebylo vynalezeno a jako taková je léčba hrudní osteochondrózy, nazývaná konzervativní, již tradiční pro léčbu jakéhokoli typu osteochondrózy. V každém případě je vždy výhodnější konzervativně-medikamentózní metoda léčby hrudní osteochondrózy předepisováním nesteroidních antirevmatik zaměřených na úlevu od bolesti. Je třeba poznamenat, že tyto léky velmi dobře odstraňují zánětlivé procesy, stejně jako otoky, které se vyskytují, což pomáhá snižovat proces komprese nervových kořenů. Ve složitějších případech hrudní osteochondrózy může ošetřující lékař navíc předepsat řadu léků, například některé silné léky proti bolesti a svalové relaxancia, které blokují výskyt svalových křečí.
Když bolest ustoupí nebo byla zvládnuta, to znamená během remise, je předepsána další fyzioterapeutická léčba, stejně jako cvičební terapie a masáže. Hlavním prostředkem boje a prevence tohoto onemocnění ve fyzioterapeutické léčbě je magnetická terapie pomocí speciálních lékařských přístrojů, jako je domácí přístroj ALMAG-01, který se úspěšně používá doma.
Kromě výše uvedeného lze k léčbě hrudní osteochondrózy s úspěchem použít i trakční léčbu, tedy léčbu hrudní osteochondrózy speciální trakcí. Při této metodě jsou paravertebrální svaly, tkáně a vazy vystaveny tahu, což vede ke zvětšení meziobratlové vzdálenosti. Dokonce i jeden a půl milimetru bude stačit ke snížení otoku, odstranění komprese a také ke zmírnění napětí ve svalech přiléhajících k páteři.
Chirurgická intervence se však doporučuje pouze tehdy, když výše uvedené metody léčby hrudní osteochondrózy nedávají požadovaný výsledek.
