Příznaky a léčba epilepsie.
Obsah [Zobrazit obsah]
Příznaky a léčba epilepsie
Epilepsie je stav charakterizovaný opakovanými (více než dvěma) epileptickými záchvaty, které nejsou vyvolány žádnou bezprostředně identifikovatelnou příčinou. Epileptický záchvat je klinický projev abnormálního a nadměrného výboje mozkových neuronů, způsobující náhlé přechodné patologické jevy (senzorické, motorické, psychické, vegetativní příznaky, změny vědomí). Je třeba mít na paměti, že několik epileptických záchvatů vyvolaných nebo způsobených jakýmikoli odlišnými příčinami (nádor mozku, poranění hlavy) nenaznačuje přítomnost epilepsie u pacienta.
ICD-10
Přehled
Epilepsie je stav charakterizovaný opakovanými (více než dvěma) epileptickými záchvaty, které nejsou vyvolány žádnou bezprostředně identifikovatelnou příčinou. Epileptický záchvat je klinický projev abnormálního a nadměrného výboje mozkových neuronů, způsobující náhlé přechodné patologické jevy (senzorické, motorické, psychické, vegetativní příznaky, změny vědomí). Je třeba mít na paměti, že několik epileptických záchvatů vyvolaných nebo způsobených jakýmikoli odlišnými příčinami (nádor mozku, poranění hlavy) nenaznačuje přítomnost epilepsie u pacienta.

Klasifikace
Podle mezinárodní klasifikace epileptických záchvatů se rozlišují parciální (lokální, fokální) formy a generalizovaná epilepsie. Záchvaty fokální epilepsie se dělí na: jednoduché (bez poruch vědomí) – s motorickými, somatosenzorickými, autonomními a psychickými příznaky a komplexní – provázené poruchami vědomí. Primárně generalizované záchvaty se vyskytují při zapojení obou hemisfér mozku do patologického procesu. Typy generalizovaných záchvatů: myoklonické, klonické, absence, atypické absence, tonické, tonicko-klonické, atonické.
Existují neklasifikované epileptické záchvaty – které nezapadají do žádného z výše popsaných typů záchvatů, stejně jako některé novorozenecké záchvaty (žvýkací pohyby, rytmické pohyby očí). Existují také opakované epileptické záchvaty (vyprovokované, cyklické, náhodné) a protrahované záchvaty (status epilepticus).
Příznaky epilepsie
V klinickém obrazu epilepsie se rozlišují tři období: iktální (období záchvatu), postiktální (postiktální) a interiktální (interiktální). V postiktálním období může dojít k úplné absenci neurologických příznaků (kromě příznaků onemocnění způsobujícího epilepsii – traumatické poranění mozku, hemoragická či ischemická cévní mozková příhoda apod.).
Existuje několik hlavních typů aury, které předcházejí komplexnímu částečnému záchvatu epilepsie – autonomní, motorická, mentální, řečová a smyslová. Mezi nejčastější příznaky epilepsie patří: nevolnost, slabost, závratě, pocit sevření hrdla, pocit necitlivosti jazyka a rtů, bolest na hrudi, ospalost, zvonění a/nebo tinitus, čichové záchvaty, pocit necitlivosti knedlík v krku atd. Navíc jsou komplexní parciální záchvaty ve většině případů doprovázeny automatizovanými pohyby, které se zdají být nedostatečné. V takových případech je kontakt s pacientem obtížný nebo nemožný.
Sekundární generalizovaný záchvat obvykle začíná náhle. Po pár sekundách, které aura trvá (každý pacient má jedinečný průběh aury), pacient ztratí vědomí a upadne. Pád je provázen zvláštním výkřikem, který je způsoben spasmem hlasivkové štěrbiny a křečovitým stažením hrudních svalů.
Dále přichází tonická fáze epileptického záchvatu, pojmenovaná podle typu záchvatu. Tonické křeče – trup a končetiny jsou nataženy ve stavu extrémního napětí, hlava je odhozena dozadu a/nebo otočena na stranu kontralaterálně k lézi, dýchání je opožděné, žíly na krku otékají, obličej pomalu zbledne rostoucí cyanóza, čelisti jsou pevně sevřené. Doba trvání tonické fáze záchvatu je od 15 do 20 sekund.
Poté přichází klonická fáze epileptického záchvatu, doprovázená klonickými křečemi (hlučné, chraplavé dýchání, pěna v ústech). Klonická fáze trvá 2 až 3 minuty. Frekvence záchvatů postupně klesá, načež dochází k úplné svalové relaxaci, kdy pacient nereaguje na podněty, zornice jsou rozšířené, není reakce na světlo, nejsou vyvolány ochranné a šlachové reflexy.
Nejčastějšími typy primárně generalizovaných záchvatů, vyznačujících se zapojením obou hemisfér mozku do patologického procesu, jsou tonicko-klonické záchvaty a záchvaty absence. Ty jsou častěji pozorovány u dětí a jsou charakterizovány náhlým krátkodobým (do 10 sekund) zastavením činnosti dítěte (hry, konverzace), dítě zamrzne, nereaguje na volání a po několika sekundách pokračuje v přerušené činnosti. Pacienti si záchvaty neuvědomují a nepamatují si je. Frekvence absenčních záchvatů může dosáhnout několika desítek za den.
diagnostika
Diagnóza epilepsie by měla být založena na anamnéze, fyzikálním vyšetření pacienta, údajích z EEG a neurozobrazení (MRI a CT vyšetření mozku). Přítomnost či nepřítomnost epileptických záchvatů je nutné určit podle anamnézy, klinického vyšetření pacienta, výsledků laboratorních a instrumentálních studií a také odlišit epileptické a jiné záchvaty; určit typ epileptických záchvatů a formu epilepsie; seznámit pacienta s doporučeními pro režim, posoudit nutnost medikamentózní terapie, její charakter a pravděpodobnost chirurgické léčby. Navzdory skutečnosti, že diagnóza epilepsie je založena především na klinických datech, je třeba mít na paměti, že při absenci klinických příznaků epilepsie nelze tuto diagnózu stanovit ani v případě přítomnosti epileptiformní aktivity detekované na EEG.
Neurologové a epileptologové diagnostikují epilepsii. Hlavní metodou vyšetření pacientů s diagnózou epilepsie je EEG, které nemá žádné kontraindikace. EEG se provádí u všech pacientů bez výjimky za účelem zjištění epileptické aktivity. Častěji než jiné jsou takové varianty epileptické aktivity pozorovány jako ostré vlny, hroty (vrcholy), komplexy „vrchol – pomalá vlna“, „ostrá vlna – pomalá vlna“. Moderní metody počítačové analýzy EEG umožňují určit lokalizaci zdroje patologické bioelektrické aktivity. Při provádění EEG při záchvatu je ve většině případů zaznamenána epileptická aktivita, v interiktálním období je EEG normální u 50 % pacientů.
Na EEG v kombinaci s funkčními testy (fotostimulace, hyperventilace) jsou ve většině případů zjištěny změny. Je třeba zdůraznit, že nepřítomnost epileptické aktivity na EEG (s použitím nebo bez použití funkčních testů) nevylučuje přítomnost epilepsie. V takových případech se provádí opakované vyšetření nebo videomonitorování provedeného EEG.
V diagnostice epilepsie má největší hodnotu mezi neurozobrazovacími výzkumnými metodami MRI mozku, která je indikována u všech pacientů s lokálním nástupem epileptického záchvatu. MRI umožňuje identifikovat onemocnění, která ovlivňují provokovanou povahu záchvatů (aneuryzma, nádor) nebo etiologické faktory epilepsie (meziální temporální skleróza). Pacienti s diagnózou farmakorezistentní epilepsie v souvislosti s následným doporučením k chirurgické léčbě také podstupují MRI k určení lokalizace léze centrálního nervového systému. V některých případech (starší pacienti) jsou nutné další studie: biochemický krevní test, vyšetření fundu, EKG.
Epileptické záchvaty je nutné odlišit od ostatních záchvatovitých stavů neepileptického charakteru (mdloby, psychogenní záchvaty, vegetativní krize).
Léčba epilepsie
Konzervativní terapie
Všechny léčebné metody u epilepsie jsou zaměřeny na zastavení záchvatů, zlepšení kvality života a ukončení užívání léků (v remisi). V 70 % případů vede adekvátní a včasná léčba k zastavení epileptických záchvatů. Před předepsáním antiepileptik je nutné provést podrobné klinické vyšetření a analyzovat výsledky MRI a EEG. Pacient a jeho rodina by měli být informováni nejen o pravidlech užívání léků, ale také o možných nežádoucích účincích. Indikacemi k hospitalizaci jsou: první epileptický záchvat v životě, status epilepticus a nutnost chirurgické léčby epilepsie.
Jedním z principů medikamentózní léčby epilepsie je monoterapie. Lék je předepsán v minimální dávce a poté se zvyšuje, dokud se záchvaty nezastaví. Při nedostatečné dávce je nutné zkontrolovat pravidelnost užívání léku a zjistit, zda bylo dosaženo maximální tolerované dávky. Užívání většiny antiepileptik vyžaduje neustálé sledování jejich koncentrace v krvi. Léčba pregabalinem, levetiracetamem, kyselinou valproovou začíná klinicky účinnou dávkou, při předepisování lamotriginu, topiramátu, karbamazepinu je nutné dávku pomalu titrovat.
Léčba nově diagnostikované epilepsie začíná jak tradičními (karbamazepin a kyselina valproová), tak i novějšími antiepileptiky (topiramat, oxkarbazepin, levetiracetam), registrovanými pro použití v monoterapii. Při výběru mezi tradičními a novými léky je nutné vzít v úvahu individuální charakteristiky pacienta (věk, pohlaví, doprovodná patologie). Kyselina valproová se používá k léčbě neidentifikovaných epileptických záchvatů.
Při předepisování toho či onoho antiepileptika byste se měli snažit o minimální možnou frekvenci užívání (až 2krát denně). Díky stabilním plazmatickým koncentracím jsou dlouhodobě působící léky účinnější. Dávka léku předepsaná staršímu pacientovi vytváří v krvi vyšší koncentraci než podobná dávka léku předepsaná mladému pacientovi, proto je nutné zahájit léčbu malými dávkami a následně je titrovat. Lék se vysazuje postupně s přihlédnutím k formě epilepsie, její prognóze a možnosti obnovení záchvatů.
chirurgická léčba
Medikamentózně rezistentní epilepsie (pokračující záchvaty, neúčinnost adekvátní antiepileptické léčby) vyžaduje dodatečné vyšetření pacienta k rozhodnutí o chirurgické léčbě. Předoperační vyšetření by mělo zahrnovat video-EEG záznam záchvatů, získání spolehlivých údajů o lokalizaci, anatomických rysech a charakteru šíření epileptogenní zóny (MRI).
Na základě výsledků výše uvedených studií je určen charakter chirurgické intervence: chirurgické odstranění epileptogenní mozkové tkáně (kortikální topektomie, lobektomie, hemisferektomie, multilobektomie); selektivní chirurgie (amygdala-hipokampektomie pro epilepsii temporálního laloku); callosotomie a funkční stereotaktická intervence; stimulace vagusu.
Pro každý z výše uvedených chirurgických zákroků existují přísné indikace. Mohou být prováděny pouze na specializovaných neurochirurgických ambulancích, které mají odpovídající vybavení, a za účasti vysoce kvalifikovaných odborníků (neurochirurgů, neuroradiologů, neuropsychologů, neurofyziologů atd.).
Prognóza a prevence
Prognóza invalidity u epilepsie závisí na frekvenci záchvatů. Ve fázi remise, kdy se záchvaty vyskytují méně často a v noci, je schopnost pacienta pracovat (s výjimkou práce v nočních směnách a služebních cest) zachována. Denní záchvaty epilepsie doprovázené ztrátou vědomí omezují schopnost pacienta pracovat.
Epilepsie ovlivňuje všechny aspekty pacientova života, a proto je významným medicínským a společenským problémem. Jedním z aspektů tohoto problému je nedostatek znalostí o epilepsii as tím spojená stigmatizace pacientů, jejichž soudy o četnosti a závažnosti duševních poruch provázejících epilepsii jsou často nepodložené. Naprostá většina pacientů, kteří dostanou správnou léčbu, vede normální život bez záchvatů.
Prevence epilepsie zahrnuje možnou prevenci úrazů hlavy, intoxikací a infekčních onemocnění, prevenci případných sňatků pacientů s epilepsií a adekvátní snížení teploty u dětí za účelem prevence horečky, jejímž důsledkem může být epilepsie.
Epilepsie
Přehled
Výskyt epilepsie je v průměru 5–10 %. Epileptické záchvaty jsou způsobeny patologickými výboji v mozku a projevují se přechodnou poruchou motorických, senzorických, autonomních nebo mentálních funkcí.
Obecný názor mezi lidmi, že epilepsie je nevyléčitelná nemoc, je mylný. Užívání moderních antiepileptik dokáže u 65 % pacientů zcela ulevit od záchvatů a u dalších 20 % výrazně snížit počet záchvatů. Základem léčby je dlouhodobá denní medikamentózní terapie s pravidelnými kontrolními studiemi a lékařskými vyšetřeními.
Příčiny epilepsie
Podle příčiny vzniku se epilepsie dělí na „symptomatická“ (při zjištění strukturální vady mozku, např. cysta, nádor, krvácení, vývojové vady), idiopatická (při dědičné predispozici a příp. nejsou žádné strukturální změny v mozku) a kryptogenní (když lze identifikovat příčinu onemocnění selže).
Příznaky epilepsie
Projevy epileptických záchvatů se liší od generalizovaných křečí až po změny ve vnitřním stavu pacienta, které si lidé v okolí sotva všimnou.
Existují fokální záchvaty spojené s výskytem elektrického výboje v určité omezené oblasti mozkové kůry a generalizované záchvaty, ve kterých jsou obě hemisféry mozku současně zapojeny do výboje. Během fokálních záchvatů mohou být pozorovány křeče nebo zvláštní pocity (například necitlivost) v určitých částech těla (obličej, paže, nohy atd.). Fokální záchvaty mohou také zahrnovat krátké záchvaty zrakových, sluchových, čichových nebo chuťových halucinací. Vědomí během těchto útoků může být zachováno v tomto případě pacient podrobně popisuje své pocity. Doba trvání dílčích útoků obvykle není delší než 30 sekund. Generalizované záchvaty rozdělen na konvulzivní a nekonvulzivní (absence záchvatů)).
Pro ostatní jsou nejděsivější generalizované křečové záchvaty. Na začátku záchvatu (tonická fáze) dochází k napětí všech svalů, krátkodobé zástavě dechu, často je pozorován pronikavý výkřik, je možné kousnutí do jazyka. Po 10-20 sekundách. klonická fáze začíná, když se svalové kontrakce střídají s jejich relaxací. Na konci klonické fáze je často pozorována inkontinence moči. Křeče obvykle spontánně ustanou po několika minutách (2-5 minut). Poté přichází období po útoku, charakterizované ospalostí, zmateností, bolestmi hlavy a nástupem spánku.
Nekonvulzivní generalizované záchvaty se nazývají záchvaty absence. Vyskytují se téměř výhradně v dětství a rané adolescenci. Dítě najednou ztuhne a upřeně zírá do jednoho bodu, jeho pohled jakoby nepřítomný. Lze pozorovat zavření očí, chvění očních víček a mírné zaklonění hlavy. Útoky trvají jen několik sekund (5-20 sekund) a často zůstávají bez povšimnutí.
diagnostika
Existuje asi 40 různých forem epilepsie a různých typů záchvatů. Každá forma má navíc svůj vlastní léčebný režim. Proto je pro lékaře tak důležité nejen diagnostikovat epilepsii, ale také určit její formu.
Hlavními diagnostickými metodami jsou elektroencefalografie a počítačová tomografie nebo magnetická rezonance. Obvyklá (rutinní) metoda záznamu EEG nezahrnuje více než 15 minut záznamu a používá se pro hromadný výzkum. Podle většiny výzkumníků je pro diagnostiku epilepsie nejinformativnější monitorování EEG, což je záznam elektroencefalogramu po dlouhou dobu (od 1 do 12 hodin včetně období spánku a bdění).
Co můžete dělat
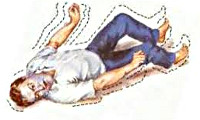
Pokud u sebe nebo u svých blízkých zaznamenáte příznaky epilepsie, snažte se co nejdříve kontaktovat neurologa. Pokud se záchvat objeví poprvé, je doprovázen dýchacími problémy nebo trvá déle než 5 minut, měli byste zavolat sanitku. Odstraňte všechny tvrdé předměty nacházející se v bezprostřední blízkosti pacienta, umístěte měkký plochý předmět pod hlavu a přesuňte osobu do polohy na boku.
Pacienti by neměli být během epileptického záchvatu omezováni. Zaznamenejte dobu nástupu epileptického záchvatu, abyste určili jeho trvání.
Jak může lékař pomoci?
Antiepileptika se volí v závislosti na formě epilepsie a povaze záchvatů. Lék se obvykle předepisuje v malé počáteční dávce s postupným zvyšováním až do dosažení optimálního klinického účinku. Pokud je lék neúčinný, postupně se vysazuje a předepisuje se další. Pamatujte, že za žádných okolností byste neměli sami měnit dávkování léku nebo přerušovat léčbu. Náhlá změna dávky může vyvolat zhoršení stavu a nárůst ataků.
Epilepsie a těhotenství
Pacientky, které dostávají antiepileptiku a plánují těhotenství, by měly informovat svého lékaře. Úspěšné těhotenství může vyžadovat změnu terapie nebo změnu dávkování léků. Pokud je to možné, zkuste navštívit porodníka-gynekologa, který má zkušenosti se zvládáním těhotenství a porodu u žen s touto diagnózou.
Před otěhotněním byste měla také vyhledat lékařskou genetickou konzultaci.
Epilepsie. Příčiny, symptomy a příznaky, diagnostika a léčba patologie
Epilepsie je nemoc, jejíž název pochází z řeckého slova epilambano, což doslova znamená „chápu“. Dříve tento termín znamenal jakékoli záchvaty. Další starověká jména pro tuto nemoc jsou „posvátná nemoc“, „Herkulova nemoc“, „epileptická nemoc“.
Dnes se představy lékařů o této nemoci změnily. Ne každý záchvat lze nazvat epilepsií. Záchvaty mohou být projevem velkého množství různých onemocnění. Epilepsie je zvláštní stav provázený poruchami vědomí a elektrické aktivity mozku.
Skutečná epilepsie je charakterizována následujícími příznaky:
- paroxysmální poruchy vědomí;
- záchvaty;
- paroxysmální poruchy nervové regulace funkcí vnitřních orgánů;
- postupně narůstající změny v psycho-emocionální sféře.
Epilepsie je tedy chronické onemocnění, které má projevy nejen při atakách.
Fakta o prevalenci epilepsie:
- onemocnění může postihnout lidi jakéhokoli věku, od kojenců až po seniory;
- muži a ženy onemocní přibližně stejně často;
- obecně se epilepsie vyskytuje u 3–5 osob z 1000 (0,3 %–0,5 %);
- prevalence mezi dětmi je vyšší – od 5 % do 7 %;
- epilepsie se vyskytuje 10x častěji než jiné běžné neurologické onemocnění – roztroušená skleróza;
- 5 % lidí zažilo alespoň jednou v životě záchvat epileptického typu;
- epilepsie je častější v rozvojových zemích než ve vyspělých zemích (schizofrenie je naopak častější ve vyspělých zemích).
Příčiny epilepsie
Dědičnost
Křeče jsou velmi složitou reakcí, která se může objevit u lidí a jiných zvířat v reakci na různé negativní faktory. Existuje něco jako křečovitá připravenost. Pokud se tělo setká s určitým nárazem, bude reagovat křečemi.
Křeče se objevují například při těžkých infekcích a otravách. Tohle je fajn.
Někteří lidé však mohou mít zvýšenou připravenost na záchvaty. To znamená, že zažívají záchvaty v situacích, kdy je zdraví lidé nezažívají. Vědci se domnívají, že tato vlastnost je zděděna. To potvrzují následující skutečnosti:
- Nejčastěji epilepsií trpí lidé, kteří již mají nebo měli v rodině pacienty;
- Mnoho epileptiků má příbuzné s poruchami, které jsou svou povahou blízké epilepsii: inkontinence moči (enuréza), patologická touha po alkoholu, migréna;
- pokud vyšetříte příbuzné pacienta, pak v 60–80 % případů dokážou zjistit poruchy elektrické aktivity mozku, které jsou charakteristické pro epilepsii, ale neprojevují se;
- Onemocnění se často vyskytuje u jednovaječných dvojčat.
Nedědí se epilepsie samotná, ale predispozice k ní, zvýšená křečová pohotovost. Může se s věkem měnit, v určitých obdobích se zvětšovat nebo snižovat.
Vnější faktory přispívající k rozvoji epilepsie:
- poškození mozku dítěte během porodu;
- metabolické poruchy v mozku;
- poranění hlavy;
- vstup toxinů do těla po dlouhou dobu;
- infekce (zejména infekční onemocnění postihující mozek – meningitida, encefalitida);
- poruchy krevního oběhu v mozku;
- alkoholismus;
- utrpěl mrtvici;
- mozkové nádory.
V důsledku určitých poškození se v mozku objeví oblast vyznačující se zvýšenou křečovou pohotovostí. Je připraven rychle přejít do stavu vzrušení a vyvolat epileptický záchvat.
Otázka, zda je epilepsie z velké části vrozenou nebo získanou chorobou, zůstává dodnes otevřená.
V závislosti na příčinách, které způsobují onemocnění, existují tři typy konvulzivních záchvatů:
- Epileptické onemocnění je dědičné onemocnění založené na vrozených vadách.
- Symptomatická epilepsie je onemocnění, u kterého existuje dědičná predispozice, ale významnou roli hrají i vnější vlivy. Pokud by neexistovaly žádné vnější faktory, pak by s největší pravděpodobností k onemocnění nedošlo.
- Epileptiformní syndrom je silný vnější vliv, v důsledku kterého každý člověk zažije záchvat.
Často ani neurolog nedokáže přesně říci, který ze tří stavů pacient má. Vědci proto stále diskutují o příčinách a mechanismech onemocnění.
Typy a příznaky epilepsie
Grand mal záchvat
Jedná se o klasický záchvat epilepsie s výraznými křečemi. Skládá se z několika fází, které na sebe navazují.
Fáze záchvatu grand mal:
MedGlav.com
Lékařská referenční kniha nemocí
Главное меню
Epilepsie. Příčiny, formy, příznaky a léčba epilepsie.
EPILEPSIE.
Epilepsie (z řeckého epilambano – chytám, útočím), epilepsie – onemocnění charakterizované čas od času opakujícími se záchvaty křečí s úplnou ztrátou vědomí, krátkodobým zakalením vědomí, jakož i postupným rozvojem změn charakteru a v některých případech i snížením duševních schopností.
Etiologie.
- Kryptogenní epilepsie, kdy příčina epilepsie zůstává nejasná
- Idiopatická (primární) epilepsie– Pravá, tedy vrozená epilepsie. Je možné, že k poškození mozku dojde během života plodu nebo během porodu, ale v mozku nedochází k žádným strukturálním změnám.
- Symptomatická (sekundární) epilepsie, kdy je příčinou epilepsie fokální poškození mozku v důsledku předchozího onemocnění mozku: zánět mozku, poranění mozku, mozková syfilis, následky krvácení do mozku různého původu, nádor na mozku. Někdy se epilepsie rozvine v důsledku toxických účinků na mozek (alkoholická epilepsie).
Klasifikace epilepsie.
- Související s lokalizací(ohnisková, částečná)epilepsie a syndromy;
- Generalizované epilepsie a syndromy;
- Epilepsie a syndromy se známkami fokálních a generalizovaných;
- Speciální syndromy.
klinické příznaky.
- Fokální (parciální, fokální) záchvaty, při kterém dochází k nadměrné excitaci neuronů v mozkové kůře v malé omezené oblasti mozku.
- Generalizované záchvaty, při kterém výskyt nadměrné excitace neuronů v mozkové kůře postihuje všechny mozkové buňky současně.
Nejčastějším projevem epilepsie jsou záchvaty – Zobecněné velké a menší záchvaty.
Mohou se objevit ze strachu, úzkosti, přepracování, oslabení pacienta v důsledku dalšího onemocnění a bez jakékoli vnější příčiny. Často před křečovým záchvatem se objevuje celková malátnost s bolestí hlavy, podrážděností, špatnou náladou, kvůli které pacient pociťuje přístup záchvatu; v ostatních případech vzniká bez jakýchkoliv předchozích jevů.
Přibližně v polovině případů záchvatu křečí předchází krátké, od vteřiny až po desítky vteřin, období akutní duševní poruchy – tzv. aura (Řecky aura – dech). Projevy aury jsou rozmanité: pacient může pociťovat točení hlavy, závratě, zimnici, horečku, husí kůži, tlak na hrudi, bušení srdce, sluchové, zrakové a čichové halucinace. Někdy pacient začne provádět monotónní automatické pohyby: mlaskání, škrábání, něco ze sebe setřásá, rozepíná si oblečení, třídí věci ležící poblíž, značí si čas, točí se kolem sebe.
-
Při velkém záchvatucelé tělo pacienta je nejprve pokryto silnou kontrakcí (tonický) křeč – ruce a nohy jsou v křeči, hlava a trup jsou mírně ohnuté dozadu, čelisti jsou silně stlačené, jazyk je často pokousán. Vlivem stahu všech dýchacích svalů (hrudník, břicho, bránice) dochází k zástavě dechu, cyanóze zejména obličeje, která se stává modročernou (odtud lidový název této nemoci – „černá nemoc“); oči jsou otočené nahoru nebo pevně zavřené, zornice nereagují na světlo. Současně s nástupem křeče pacient ztrácí vědomí a padá jako sražený, často si vážně ublíží.
Po několika desítkách sekund je nepřetržité křečovité stahování svalů celého těla nahrazeno jeho rytmickým záškuby (klonická fáze záchvatu). V tomto případě může pacient narazit hlavou a lokty o kámen, asfalt nebo podlahu a způsobit si zranění; proto musí přítomní při začínajícím záchvatu podložit pacientovi pod hlavu a lokty měkkou podložku a pokusit se vložit něco mezi zuby, aby se zabránilo kousnutí jazyka.
Kromě konvulzivních záchvatů existují epilepsie Útoky duševní poruchy probíhají bez křečí, protože se zdá, že nahrazují konvulzivní záchvaty, nazývají se ekvivalentní, tedy „ekvivalentní“ záchvaty.
Nejčastěji se projevují ve formě více či méně krátkodobých zákalů vědomí – soumrakové stavy epileptiků.
Pacient si přestává uvědomovat okolní situaci, nereaguje na otázky, které mu jsou adresovány, začíná jednat ne v souladu se situací, ale je pobízen bludy a halucinacemi, které se u něj objevují: začne bloudit, pak něco udělá (balí věci, dívá se pod postel atd. atd.), pak ve stavu vzteku útočí na své okolí, bije je, rozbíjí věci; může opustit domov, jet někam daleko od něj, někdy dokonce nasednout na vlak a odjet; pak, když přijde k rozumu, nic si nepamatuje, neví, jak se tam ocitl.
Jako „ekvivalent“ epilepsie existují také náhlé nástupy, které nejsou spojeny s ničím vnějším záchvaty poruchy vědomí.
Záchvaty poruchy nálady – pacient se stává zasmušilým, vzteklým, se vším nespokojený, vše ho dráždí, hledá něco, čím by „zlomilo“ jeho špatnou náladu. Někdy jsou úzkost a hněv tak silné, že se pacient mučí, škrábe se na těle, dělá řezy; Často v tomto stavu surově bije někoho blízkého. V některých případech se „ekvivalenty“ projevují jako krátkodobé poruchy stejné povahy jako v aura.
První pomoc při epilepsii.
- Pacienta byste neměli držet, abyste zastavili nebo zeslabili křeče, jen se musíte ujistit, že se křečovitě svíjející tělo nedostává do polohy, která by hrozila luxací nebo zlomeninou.
- Je nutné držet pacienta za ruce a nohy, chránit je před modřinami, rozepnout límec košile, sundat pásek, položit postiženého na rovnou plochu a pod hlavu mu položit něco měkkého;
- Otočte hlavu ležícího pacienta na stranu, aby jazyk nespadl a sliny se nedostaly do dýchacích cest, v případě zvracení opatrně otočte celé tělo na bok.
- Pamatujte, že byste si během útoku neměli vkládat žádné předměty do úst nebo se snažit uvolnit zuby.
Křečovité záškuby trvají 1-2 minuty a pak ustanou. Během škubání vytéká z pacientových úst pěna, často potřísněná krví z kousnutí do jazyka. Někdy dochází k nedobrovolnému vylučování moči a stolice.
S ustáním křečí se vědomí neobnoví okamžitě; Často upadá do hlubokého spánku. Po probuzení si nepamatuje nic z toho, co se stalo, ale často se domnívá, že měl záchvat z pocitu celkové slabosti a modřin.
Komplikace epilepsie.
Epileptický stav (status epilepticus) je závažný stav, kdy se u pacienta neustále opakují velké tonické záchvaty a mezi nimi pacient nenabude vědomí. Výsledkem status epilepticus u pacienta může být respirační selhání, srdeční zástava a kóma v důsledku mozkového edému. To může vést ke smrti pacienta.
Prognóza epilepsie.
Většina epileptiků může vést normální život.
Ale při Idiopatický ( hlavní) lze pozorovat epilepsii, kromě krátkodobých záchvatů s křečemi nebo bez křečí pomalu narůstající chronické poruchy ve formě Změny charakteru a demence.
Nejvýraznější poruchou tohoto druhu je psychická rigidita, která se v průběhu nemoci neustále zvyšuje: pacient se stává pomalým, obtížně přechází z tématu na téma, nemůže ignorovat maličkosti, nemůže se zbavit pocitu, který se jednou objevil. nespokojenosti s něčím nebo podráždění. Jeho řeč (stejně jako myšlení) se stává detailní a viskózní a někdy mezi maličkostmi ztrácí hlavní téma své řeči.
Práce pacientů s epilepsií se vyznačuje úzkostlivou přesností, detailností, ale pomalostí a monotónností. Jakékoli přepnutí nebo rychlá adaptace selže nebo je provázena velkými obtížemi, pocitem nespokojenosti a podráždění. Kdysi zaběhnutý způsob života, denní rutina, návyky se i v maličkostech mění s obtížemi a nespokojeností. Nelaskavého pocitu, který se náhodně objeví vůči někomu, a to i z malého důvodu, se nezbaví, „uvízne“, proto jsou pacienti s epilepsií zpravidla vůči mnohým laskaví a naštvaní, ale jejich skutečný postoj je navenek zakrytý. až přehnanou zdvořilostí, úctou, neslušností a servilností. S postupem nemoci jsou tyto rysy doprovázeny zúžením okruhu zájmů, povrchností myšlení a ztrátou paměti, tedy rysy demence.
diagnostika
- Hlavní diagnostické metody: elektroencefalografie (EEG),
- počítačová tomografie (CT),
- Zobrazování magnetickou rezonancí (MRI).
- Provádí se EEG monitorování, to znamená záznam elektroencefalogramu po dlouhou dobu (od 1 do 12 hodin, včetně období spánku a bdění).
LÉČBA EPILEPSIE.
Léčba ušla v posledních desetiletích dlouhou cestu. V mnoha případech je možné četnost záchvatů mnohonásobně snížit a oddálit rozvoj chronických jevů epilepsie (změny charakteru, demence).
Existuje mnoho forem epilepsie. Každá forma má navíc svůj vlastní léčebný režim. Léčebný režim závisí na formě epilepsie a povaze záchvatů a vybírá se individuálně. Léčba je komplexní. Léky se musí brát dlouhodobě, roky. Doporučuje se také přísné dodržování režimu práce a odpočinku, pravidelný spánek a správná výživa (omezení masa a soli).
Jmenovat: Antikonvulziva, neuroleptika, psychofarmaka, symptomatická léčiva.
- Aplikovat: fenobarbital (luminální), bromidy, dilantin (definin), trimethin,seduxen, finlepsin (tegretol),hexamidin, chloracon, benzonal, frenacon.
- Také používané Směs Sereysky, tablety Karmanova, směs Vorobiev, kapalina Brodskyet al.
- Často je vhodné kombinovat luminal s bromidy, luminal v kombinaci s kofeinem.
Bromidy lze použít ve formě Bechtěrevovy směsi.
Po výběru optimální dávky léku jej nechte po dlouhou dobu. - Také jmenován Vitamíny, hlavně skupina B, stejně jako vitamín D.
Pro status epilepticus naléhavě je třeba předepsat:
- diazepam (Relanium), který se podává intravenózně (pomalu!) od 2 do 4 ml 0,5% roztoku s 20 ml izotonického roztoku chloridu sodného nebo 40% roztoku glukózy.
- Pokud jsou injekce diazepamu neúčinné, pak dodatečně aplikujte intramuskulárně 2 ml 2,5% roztoku aminazin a další směs: 2 ml 25 %analgin + 2 ml 0,5 % novokain+ 2 ml 1 % difenhydramin.
- Také jsou zobrazeny 2-3 g chloralhydrát v klystýru, intravenózní infuzi 10% roztoku bromid sodnýdo 10 ml, rozt hexanal od 5 do 10 ml intravenózně (podávat pomalu) nebo intramuskulárně, luminální v klystýru 0,3 g na. 30 ml teplé vody, 25% roztok Síran hořečnatý 10 ml intravenózně nebo intramuskulárně, intravenózní infuze 20 ml 0,1% roztoku manganistan sodný.
- Použití dehydratační činidla (10% roztok chloridu vápenatého 10 ml intravenózně, 40% roztok glukózy se síranem hořečnatým atd.)
- Pokud jsou tyto metody neúčinné, použijte Celková anestezie do stavu svalové relaxace.
- Pro udržení kardiovaskulární aktivity jsou předepsány injekce cordiamin, kofein.
Všechny tyto prostředky se používají v jednom nebo druhém pořadí. Pokud jsou některé léky neúčinné, používají se jiné.
- Pro sekundární epilepsii (mrtvice, neuroinfekce, nádor) léčba základního onemocnění.
- Symptomatická léčba (například léky snižující depresi nebo zlepšující paměť).
- Chirurgie když je uvedeno.
