Léčba streptokoka agalactia.
Obsah [Zobrazit obsah]
Léčba streptokoka agalactia
Jak léčit agalakcii před početím a během těhotenství
Vaginální mikroflóra zahrnuje různé mikroorganismy, včetně patologických. Nemají vliv na stav zdravé ženy, ale mohou být aktivovány v podmínkách snížené imunity. Složení mikroflóry určuje stav normálních a patologických stavů. Když je v nátěru z cervikálního kanálu detekováno velké množství oportunní flóry, naznačuje to vývoj zánětlivého procesu. Tato flóra zahrnuje Streptococcus agalactia.

Streptokok v mikroflóře pochvy
Většina normální flóry vagíny jsou laktobacily. Mezi podmíněně patogenní flóru patří streptokoky, stafylokoky, kandida, gardnerella, ureaplasma a mykoplasma. Pokud počet těchto mikroorganismů nepřekročí normu, bude stav pochvy uspokojivý.
Streptococcus agalactia je jedním z původců nespecifických zánětů. Skupina streptokoků zahrnuje velké množství různých mikroorganismů podobných morfologickými znaky. Podle typu růstu na živném médiu se rozlišují mikroorganismy hemolytické, nehemolytické a zelené.
V prostředí pochvy se vyskytují streptokoky skupiny B a D a také zelené. Agalactia je beta-hemolytický streptokok ze skupiny B. Norma streptokoků je 10 až 4 stupně CFU / ml.
Ke kolonizaci streptokoků ve vaginálním prostředí dochází během puberty, zejména na začátku sexuální aktivity. Samoinfekce z análních záhybů je také možná, pokud během mytí směřují pohyby z řitního otvoru.
- ženy, které měly předčasný porod;
- horečka během porodu;
- bezvodý interval delší než 18 hodin;
- narození předčasně narozeného dítěte;
- kojenci s podváhou;
- císařský řez;
- přítomnost bakterií v moči.
Během porodu může žena nakazit novorozence. Streptokoky se také přenášejí z domácností prostřednictvím prostředků veřejné hygieny. Muž se může nakazit při orálním nebo análním kontaktu.
Při narušení rovnováhy vaginální mikroflóry
Zatímco streptokoků je v poševním prostředí málo, převažují laktobacily. Ve velkém množství mohou potlačit růst oportunní flóry a chránit před záněty. Streptokok se aktivuje při nerovnováze poševní mikroflóry.
Příčiny nerovnováhy mikroflóry:
- hormonální změny;
- oslabení imunity;
- nedodržování osobní hygieny;
- sprchování;
- závažné systémové patologie (diabetes mellitus).
Během těhotenství se zánět okamžitě rozvine díky dvěma faktorům (imunita a hormony). Zvýšení hladiny progesteronu negativně ovlivňuje lokální imunitu, která je nezbytná pro udržení těhotenství. Na tomto pozadí se však často zhoršují latentní infekce genitourinárního systému.
Muž se nakazí při nechráněném styku. Stává se přenašečem a předává streptokoka svým sexuálním partnerům.

Příznaky streptokoka agalactia
Agalactia nezpůsobuje závažné příznaky, v pochvě nedochází k žádné zánětlivé reakci. Patogen začíná působit v močové trubici a stoupá výše přes urogenitální orgány. Objevují se příznaky cystitidy: bolest a pálení při močení, časté nutkání s uvolněním malého objemu moči, pocit neúplného vyprázdnění. Při akutní cystitidě se zhoršuje i celkový stav, pacient pociťuje slabost a bolesti hlavy.
diagnostika
Vysoká koncentrace streptokoka může být zjištěna při běžném vyšetření. Těhotným ženám se běžně odebírají stěry z děložního čípku. Studie pomáhá posoudit stupeň čistoty pochvy a identifikovat první odchylky.
Při zjištění přebytku kokální flóry v nátěru se provede kultivační test. Jedná se o hlavní metodu diagnostiky infekcí a využívá tekutá nebo pevná kultivační média. Někdy se k nim přidávají speciální látky, které potlačují růst jiných mikroorganismů, díky čemuž se streptokok uvolňuje o 50% aktivněji.
Pro přesnější diagnózu se výtok odebírá z různých částí anorektální oblasti pochvy. Výsledek 10 až 3-4 stupňů CFU/ml může být normální, proto by měl výsledky interpretovat lékař.
Streptococcus agalactia je velmi často detekován u novorozenců, proto byly vyvinuty speciální screeningové testy pro stanovení antigenů mikroorganismu. Latexová aglutinace, koagulace a enzymová imunoanalýza se provádějí rychle, ale mají své nevýhody. Citlivost testů se během porodu snižuje, pokud je použit výtok s plodovou vodou a krví.
Účinná je i PCR diagnostika, která dokáže odhalit streptokoka v moči, poševním prostředí a dokonce i na kůži novorozence. Laboratorně se zjišťuje DNA patogenu a nejlepší specialisté dokážou vyhodnotit i geny virulence (schopnost infekčního agens infikovat konkrétní organismus). Mezi nevýhody PCR diagnostiky patří nemožnost identifikace živých patogenů a vyhodnocení jejich rezistence na různá antibiotika.
U těhotných žen je testování PCR indikováno ve 35.–37. týdnu. Test určuje kvalitativní a kvantitativní ukazatele streptokoka. Detekce vysoké koncentrace streptokoka ukazuje na vysokou pravděpodobnost, že se dítě nakazí těžkou formou.
Jak léčit streptokoka před a během těhotenství
Léčebný režim pro streptokok agalactia se volí v závislosti na stavu pacienta. Pokud je onemocnění latentní a žena neplánuje mít děti, lze lokální terapii omezit. Když pacientka plánuje těhotenství, léčba streptokoka začíná až poté, co se objeví příznaky.
Těhotné ženy, které nemají výrazné příznaky, by měly být vyšetřeny lékařem a znovu vyšetřeny ve 35. týdnu. Během laktace je předepsána lokální léčba, dokud příznaky nezmizí. Perorální antibiotika se nepředepisují, protože přecházejí do mateřského mléka.

- Žena plánuje těhotenství. Terapie je předepsána pouze pro vaginální nepohodlí. Pokud nejsou žádné zjevné příznaky infekce, koncepce a těhotenství nejsou zakázány.
- Žena neplánuje těhotenství a má příznaky. Pokud kultura moči neobsahuje patogeny, je předepsána lokální léčba k odstranění symptomů.
- Těhotná žena se streptokokem zjištěným v nátěru nebo bakteriální kultuře. Pokud je streptokok zjištěn včas a nejsou žádné známky zánětu, je předepsáno opětovné vyšetření ve 34-35 týdnech. Terapie se provádí před porodem nebo během porodu (nejméně 4 hodiny před porodem). Ženě jsou podávána penicilinová antibiotika, cefalosporiny nebo makrolidy. Terapii není vhodné provádět několik týdnů před porodem: po ukončení léčby streptokok kolonizuje poševní sliznici.
- Doba laktace. Během krmení může být léčba antibiotiky pro dítě nebezpečná, proto jsou preferovány lokální účinky. Typicky se používají čípky Hexicon s chlorhexidinem, 1-2 denně po dobu jednoho týdne. Po nějaké vaginální přípravě s laktobacily k obnovení mikroflóry.
Léčba obvykle začíná Nitrofurantoinem, který má univerzální účinek. Pokud jsou přítomny streptokoky skupiny B, je předepsán Ampicilin, protože se hromadí ve sliznici pochvy. To umožňuje zabránit infekci novorozence.
Streptokoková terapie se provádí pomocí penicilinových antibiotik při zjištění koncentrace 10 až 5 CFU/ml. Cefalosporiny a makrolidy také pomáhají zastavit množení mikroorganismů. Nejúčinnější jsou perorální léky.
K léčbě streptokoka můžete použít antibiotika Doxycyklin, Levofloxacin, Vankomycin, Ceftriaxon, Benzylpenicilin, Fosfomycin, Linezolid. Samoléčba se nedoporučuje, protože nesprávné užívání antibiotik může vést k rozvoji rezistence a nerovnováhy střevní mikroflóry.
U těhotných žen do 12 týdnů se terapie neprovádí, je to kvůli zvláštnostem tvorby placenty (s titrem 10 až 6 stupňů CFU / ml). Od 4 měsíců jsou předepisovány perorální léky. Při zjištění streptokoka v moči těhotné ženy musí být předepsána perorální antibiotika. Samoléčba cystitidy u těhotných žen může být nebezpečná. Některá antibiotika zvyšují riziko perinatálního úmrtí.
- Antibakteriální lokální léčba: Metromicon-neo (1 čípek ráno nebo před spaním na týden).
- Komplexní léčba pro 1.-2. trimestr: Amoxiclav (375 mg každých 8 hodin, čípky), Hexicon (1 čípek na noc po dobu 7 dnů).
- Kombinovaná léčba: Azithromycin (1 g 10x), Diflucan (1x), Vetadine č. XNUMX, Trichopolum (XNUMX tableta XNUMXx denně).
- Sanitace pochvy: Fluomizin (1 vaginální tableta denně po dobu 6 dnů).
Důležitou roli hraje prevence komplikací. Pokud je u jednoho z partnerů diagnostikována streptokoková infekce, druhému se doporučuje provést stěr (ženy z pochvy, muži z nosohltanu).

Lokální léčba streptokoka
Lokální terapie zahrnuje vaginální tablety a čípky. Před porodem je nutné provést dezinfekci pochvy, aby se snížilo riziko infekce dítěte. Pokud koncentrace streptokoka přesáhne 10 až 8. stupeň a nebyla provedena sanitace, je nutná antibiotická terapie během porodu. Sanitace porodních cest a antibiotika pomáhají snížit riziko infekce dítěte na 1-2%.
- Fluomizin. Vaginální tablety účinné při bakteriální vaginóze. Tableta by měla být vložena do pochvy před spaním (6 dní). Mikroorganismy si zřídka vyvinou rezistenci vůči agens, ale užívání léku po dobu kratší než 6 dnů vede k jeho příště neúčinnosti. Kontraindikace Fluomizinu: alergie na složky, vředy na poševní sliznici, věk do 18 let.
- Terzhinan. Droga se používá při léčbě bakteriálních a plísňových infekcí. Díky prednisolonu v kompozici má Terzhinan protizánětlivé vlastnosti a snižuje otoky sliznice. Těhotné ženy mohou užívat Terzhinan od druhého trimestru, během laktace pouze se souhlasem lékaře. Před použitím tabletu navlhčete. Během menstruace není léčba zastavena. Průběh léčby je 10 dní.
- Hexikon. Svíčky obsahují chlorhexidin biglukonát, díky kterému mají antimikrobiální a antiseptický účinek. Hexicon je účinný při vaginóze a kolpitidě. Lze použít během těhotenství a kojení. K léčbě streptokoka se užívá 1 čípek 1-2x denně po dobu 7-10 dnů (těhotné ženy 5-10 dnů).
Nebezpečí streptokoka
Během těhotenství může být podezření na Streptococcus agalactia kvůli časté uretritidě a cystitidě, ale i zdravým ženám se doporučuje nechat se vyšetřit. Faktem je, že agalakcie je detekována u 20% těhotných žen. Pokud pacientka porodila infikované dítě, je vyšetření u dalších porodů povinné. U ženy se infekce šíří latentně, ale u miminka může streptokok způsobit komplikace.

Komplikace streptokoka u matky a dítěte:
- infekce močových cest;
- poporodní endometritida (zánět v povrchové vrstvě endometria dělohy);
- chorioamnionitida (zánět membrán plodu);
- spontánní potrat;
- dětská pneumonie;
- sepse novorozeneckého období;
- endokarditida (zánět vnitřní výstelky srdce);
- meningitida (zánět membrán mozku).
Při léčbě streptokoka agalactia se dává přednost komplexní léčbě peniciliny nebo cefalosporiny. Jednotlivé léky se volí v závislosti na konkrétní situaci. Včasná návštěva lékaře pomůže vyhnout se komplikacím nejen samotné ženě, ale i jejímu dítěti.
Streptococcus Agalactiae (streptococcus agalactia) v nátěru u žen. Co znamená léčba?
Streptococcus Agalactiae nebo streptococcus agalactia patří do skupiny oportunní mikroflóry, která je vždy přítomna v nátěru i u zdravé ženy. Překročení maximální přípustné koncentrace bakterií v rozborech však ukazuje na přítomnost zánětlivého procesu v důsledku jejich intenzivní reprodukce.
Způsoby infekce streptokokem agalactia
Přestože se tento typ bakterie běžně vyskytuje vždy v ženském i mužském těle, překročení jeho maximální koncentrace je zdraví nebezpečné. Hromadné množení bakterií může být vyprovokováno vstupem cizích streptokoků do těla.
Dovnitř se mohou dostat různými způsoby:

- Vzduchem (vzdušná metoda). Bakterie jsou velmi malé velikosti a jsou schopny se pohybovat vzduchem pod vlivem minimálních proudů vzduchu. Tento způsob infekce je nebezpečný zejména v období masivního šíření virů a nachlazení.
- S prachem (polétavý prach). V místnostech, kde žije nakažená osoba nebo zvíře, žijí všude mikroorganismy spolu s prachovými částicemi, které se při vdechnutí snadno dostávají do dýchacích cest a infikují člověka.
- Kontakt a domácnost. Všechny domácí předměty a spotřebiče používané nakaženou osobou mají na svém povrchu bakterie. Jakýkoli kontakt s nimi povede k infekci zdravého člověka.
- Sexuální. Intimní blízkost zdravého člověka s nakaženým ho může nakazit různými druhy bakterií v důsledku kontaktu sliznic.
- Fekálně-orální. Nedodržování základní osobní hygieny může vést k infekci.
- Lékařský. Použití nesterilních vyšetřovacích nástrojů ve zdravotnických zařízeních může zdravého člověka infikovat různými druhy bakterií, včetně streptokoka agalactia.
Aby se zabránilo infekci tímto typem bakterií, stačí pečlivě vybrat partnera, dodržovat pravidla osobní hygieny a navštěvovat pouze akreditovaná zdravotnická zařízení.
Známky infekce
Streptococcus Agalactiae v nátěru u žen je známkou normálního složení mikroflóry, nicméně překročení přípustné koncentrace naznačuje progresi onemocnění a vyžaduje léčbu.
Tato situace může být vyvolána nerovnováhou makroflóry, která může nastat v důsledku:
- hormonální nerovnováha;
- poruchy imunitního systému;
- zanedbávání hygienických pravidel;
- použití sprchování jako hygienického postupu;
- diabetes mellitus;
- autoimunitní patologie.
Přítomnost některého z výše uvedených důvodů může vyvolat intenzivní množení bakterií, což může mít za následek následující příznaky:

- únava a malátnost;
- pravidelné bolesti hlavy;
- bolest v krku nebo bolest v krku;
- zvýšená tělesná teplota;
- pocit nevolnosti;
- zvýšení velikosti lymfatických uzlin.
Překročení normální koncentrace bakterií může vyvolat rozvoj různých onemocnění. Například cystitida, která je doprovázena ostrou bolestí a pálením v poševní oblasti při močení, častým nutkáním a pocitem stále plného močového měchýře. V akutním průběhu onemocnění se může objevit slabost, bolesti hlavy a zhoršení zdravotního stavu.
U agalaktie nejsou žádné vnější příznaky onemocnění, je zjištěno především při běžné návštěvě gynekologa.
Kdy je předepsán test na Streptococcus Agalactiae?
Gynekologové doporučují laboratorní testy na nadměrné hladiny streptokoka agalactia v následujících případech:
- pokud má lékař podezření na vývoj infekce způsobené beta-hemolytickým streptokokem;
- pokud hrozí potrat;
- pokud byly v moči těhotné ženy nalezeny nějaké bakterie;
- pokud žena během kojení pociťuje zvýšenou tělesnou teplotu.
Takové testy a studie se také provádějí jako povinný postup při plánování početí dítěte, aby se dále zabránilo exacerbaci stávajících onemocnění a vzniku nových.
Normy indikátorů v nátěru u žen

U každé zdravé ženy je vaginální mikroflóra zastoupena mnoha druhy bakterií, které nepředstavují nebezpečí pro tělo, pokud jejich obsah nepřekračuje normu. U druhu Streptococcus Agalactiae je jejich počet považován za normální do 10³ CFU/ml. To znamená, že v 1 mm kapaliny se nenachází více než 1000 kolonií bakterií.
Pokud indikátor překročí 10³ CFU/ml, lze diagnostikovat intenzivní reprodukci streptokoka, což povede k rozvoji sexuálně přenosné infekce.
Jak se připravit na studium
Streptococcus Agalactiae v nátěru u žen lze detekovat pomocí nejoblíbenějšího typu výzkumu v mikrobiologii – PCR analýzy nebo polymerázové řetězové reakce.
Jedná se o moderní techniku, která je vysoce citlivá a dokáže detekovat i nejmenší koncentraci kolonií bakterií Streptococcus agalactia v testovaném biologickém materiálu. V laboratoři se ráno odebírá biologický vzorek žilní krve.
Aby byly výsledky studie co nejspolehlivější, musí pacient dodržovat řadu pravidel:

- před provedením testu je nutné na 24 hodin vyloučit ze stravy nápoje obsahující alkohol;
- 24 hodin před testem musíte přestat kouřit;
- musíte přestat užívat léky s antibakteriálním účinkem;
- neměli byste se přejídat v předvečer darování krve (12 hodin předtím);
- omezit fyzický a psycho-emocionální stres;
- odmítnout snídani, dokonce i čaj.
Tato opatření vám umožní získat nejspolehlivější výsledek výzkumu. Pokud je materiál odebírán pomocí vaginálního stěru, měla by se žena 1-2 dny před testem zdržet pohlavního styku, používání čípků, sprchování a dalších metod kontaktní léčby.
Jak probíhá odběr biomateriálu
Existuje několik způsobů, jak detekovat zvýšené hladiny Streptococcus agalactia v lidském těle.
Nejčastěji se pro výzkum shromažďují následující biologické materiály:

- stěr z vaginální sliznice;
- nátěr ze sliznice dýchacího traktu;
- stěr ze sliznice močové trubice;
- sputum z nosní dutiny;
- krve;
- moč;
- škrábání z kůže.
Specialisté obvykle používají k diagnostice následující metody:
Streptococcus agalactia u mužů a žen
Část tělesné mikroflóry tvoří oportunní bakterie, jako jsou streptokoky skupiny B rodu Agalactia. Normálně jsou v lidském těle přítomny v nízkých koncentracích, aniž by to ovlivnilo fungování jeho orgánů a systémů. Zánět začíná, když se intenzivně množí, pod vlivem vnějších nebo vnitřních provokujících faktorů (změny hormonálních hladin, snížení imunity).
Co je Streptococcus agalactia
Skupina oportunních bakterií nazývaných streptokoky se může v lidském těle vyskytovat v malých koncentracích, aniž by způsobila infekci nebo zánět. Všechny mikroorganismy rodu Streptococcus se podle charakteru růstu na živných půdách dělí na hemolytické, nehemolytické a greening. Streptokoky z rodu Agalactia (Streptococcus agalactiae) patří mezi grampozitivní beta-hemolytické streptokoky skupiny B.
Bakterie proniká do těla po začátku sexuální aktivity a žije v pochvě, konečníku, urogenitálním traktu a nosohltanu. Existuje riziko infekce dítěte od infikované matky během porodu nebo krátce před ním). Za normální indikátory se považují koncentrace nepřesahující 10 až 4 stupně CFU / ml. Infekce způsobené streptokoky tohoto typu s rostoucí koncentrací jsou nebezpečné zejména pro novorozence a seniory, pro které jsou plné urosepse, zánětu pobřišnice a zápalu plic, infekcí kostí a kůže.
Cesty a podmínky infekce
Mezi hlavní cesty vstupu bakterií rodu Agalactia do těla patří sexuální, domácí, vzduchem přenášené, potravní a prenatální nebo intranatální (z matky na novorozence). K aktivní reprodukci streptokoků dochází na pozadí nerovnováhy normální mikroflóry v důsledku řady následujících faktorů:
- oslabení imunity;
- porušení pravidel intimní osobní hygieny;
- pravidelné sprchování (u žen);
- hormonální poruchy;
- nošení spodního prádla vyrobeného ze syntetických tkanin;
- nechráněný sexuální styk.
Streptococcus agalactia u mužů se aktivuje buď po sexu bez použití kondomu, nebo na pozadí střevní dysbiózy po antibiotické terapii nebo v důsledku vlivu jiných faktorů. Po počáteční infekci se přenašeč stává schopným přenášet patogenní bakterii na své sexuální partnery (nejběžnější cesta přenosu).
Samostatnou rizikovou skupinou jsou novorozenci. Podle statistik přenašeči streptokoka Agalactiae je asi 30 % všech zdravých žen, u kterých se během těhotenství na pozadí hormonálních změn mohou zhoršit infekce způsobené patogenními mikroorganismy (cystitida, uretritida atd.). Riziko infekce dítěte se zvyšuje za následujících okolností:
- věk matky nad 20 let;
- mateřská anamnéza potratu nebo potratu;
- předčasný porod (před 37 týdnem);
- amnionitida;
- chronická infekce močových cest;
- intrauterinní růstová retardace;
- febrilní syndrom při porodu.

Mechanismus působení na tělo
Mikroorganismy, jako je agalactia, při intenzivním množení způsobují infekční onemocnění genitourinárního systému doprovázené zánětlivým procesem. Aktivita bakterie je doprovázena uvolňováním následujících sloučenin a toxických látek:
- Nekrotoxiny a letální toxiny, které vyvolávají nekrózu tkání.
- Leukocidin, který ničí buněčnou imunitu.
- Streptolysin, který podporuje destrukci tkání.
- Amyláza, hyaluronidáza, proteináza, které přispívají k šíření streptokokové infekce.

Příznaky zvýšení koncentrace streptokoka agalactia
Bakterie streptococcus agalactia v moči nebo poševním nátěru ve zvýšené koncentraci svědčí o aktuálním zánětlivém infekčním procesu. V závislosti na typu infekce se objevují charakteristické příznaky:
- Při infekci močových cest – svědění nebo pálení v oblasti genitálií, děložního hrdla, časté bolestivé močení, otoky a zarudnutí stydkých pysků nebo řitních záhybů, bolest v podbřišku, výtok z močové trubice.
- Se streptokokovou tonzilitidou (bolesti v krku), faryngitidou a jinými bakteriálními infekcemi dýchacích cest – horečka, známky těžké celkové intoxikace, poškození sliznic.
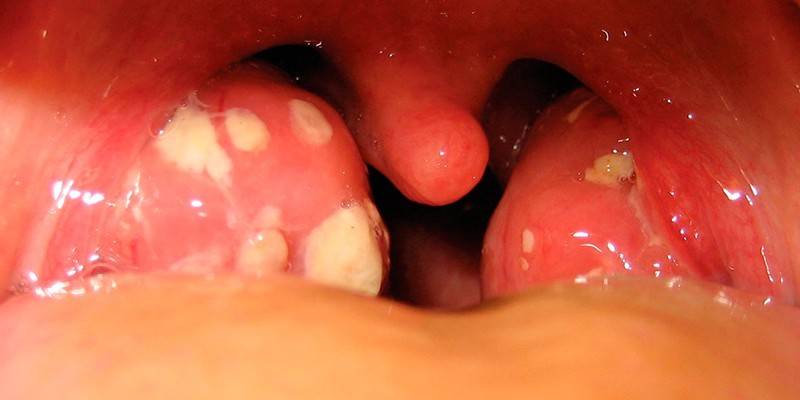
Co je nebezpečný streptokok agalactia během těhotenství
Podle statistik jsou streptokoky detekovány v nátěru u žen v téměř 40% případů během těhotenství. Na pozadí snížené imunity je maximální aktivní reprodukce agalaktie pozorována ve 33-37 týdnech, proto jsou v těchto časech vyžadovány testy k identifikaci patogenu a jeho neutralizaci (v případě potřeby). Faktory, které zvyšují riziko infekce, jsou:
- detekce streptokoků této skupiny v moči;
- diagnostikovaná hrozba předčasného porodu;
- diagnostikování streptokokové infekce u předchozích dětí.
U těhotné ženy může agalaktie způsobit zánět urogenitálního systému, plic a vyvolat následující nebezpečné komplikace těhotenství a porodu:
- endometritida (zánět vnitřní výstelky dělohy);
- předčasný výtok plodové vody;
- chorioamnionitida (zánět membrán);
- potrat v jakékoli fázi;
- předčasný porod;
- sepse, meningitida, endokarditida (zánět vnitřní výstelky srdce) u novorozence.
diagnostika
Streptococcus agalactia se zjišťuje ve stěru z pochvy, močové trubice nebo konečníku, který lze předepsat, pokud je při vyšetření moči zjištěna kokální flóra. Po prozkoumání biomateriálu pomocí laboratorní mikroskopie se provádí očkování na živné médium, které pomáhá přesně identifikovat typ bakteriální infekce, stupeň koncentrace mikroorganismů a jejich odolnost vůči antibakteriálním lékům.
Dodatečně předepsanými testy jsou screeningové testy: metoda ELISA (enzyme-linked immunosorbent assay) a PCR (polymerázová řetězová reakce). K identifikaci onemocnění, jejichž vývoj je způsoben aktivní reprodukcí Streptococcus agalactiae, jsou předepsány další laboratorní a instrumentální diagnostické metody (obecná a biochemická analýza krve, moči, ultrazvuk atd.).
Léčba streptokoka agalactiae
Potřeba medikamentózní léčby vzniká při zjištění koncentrací streptokoků této skupiny do 10 až čtvrté mocniny CFU/ml a vyšší, i když je infekce skrytá. V případě zánětu genitourinárních orgánů podstupují terapii oba sexuální partneři, v případě infekce smíšeného typu je možné užívat antibiotika různých farmakologických skupin v případě chronické formy onemocnění, pacient v akutním stádiu; onemocnění se doporučuje užívat imunostimulanty, enzymy a podstoupit fyzioterapii.
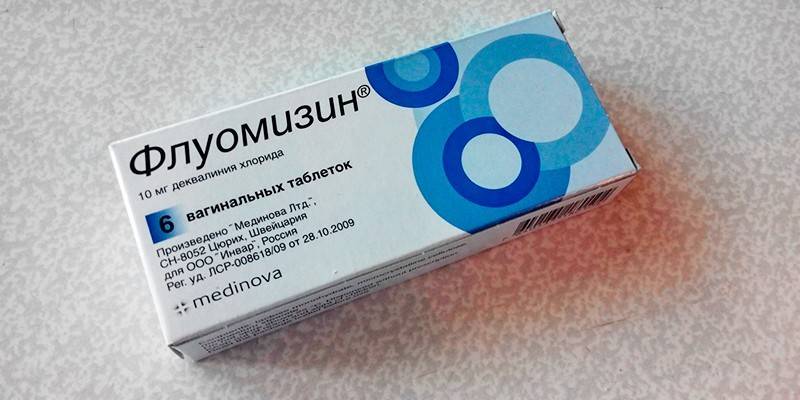
V závislosti na typu infekce jsou antibakteriální léky předepisovány ve formě léků pro perorální podání nebo v jiných lékových formách (například vaginální tablety nebo čípky Fluomizin, Terzhinan, Hexicon,). Proti agalakcii působí peniciliny (Oxacilin, aminopeniciliny), makrolidy (Erythromycin) a cefalosporiny (Cefazolin).
Pokud hrozí infekce dítěte během porodu, jsou rodičce předepsány nitrožilní injekce prováděné přímo při porodu, lze doporučit antibakteriální sanitaci porodních cest před porodem. Po kúře antibiotik a odstranění bakterií je nutná terapie s použitím probiotik nebo enterosorbentů (např. Atoxil), aby se obnovila přirozená normální střevní mikroflóra.
Prevence
Preventivní opatření k prevenci streptokokové infekce zahrnují dodržování pravidel osobní hygieny a bezpečného pohlavního styku, opatření k udržení přirozené imunity a normální rovnováhy mikroflóry:
- dobrá výživa;
- aktivní životní styl, sportování;
- zdravý denní režim;
- příjem vitamínů;
- kalení těla, vyhýbání se hypotermii;
- dobrý odpočinek;
- odmítání špatných návyků.

Streptococcus agalactia v nátěru – co to znamená?
Vaginální mikroflóru představují různé mikroorganismy. V závislosti na jejich vztahu se rozlišují pojmy normalita a patologie. Základ normální flóry tvoří tyčinky – laktobacily. Doplňují je oportunní mikroorganismy, zastoupené streptokoky, stafylokoky, gardnerella, candida, urea a mykoplazma.
Dokud je počet těchto mikroorganismů nevýznamný, není zde velký počet leukocytů, stav pochvy je považován za uspokojivý. Pokud jeden z nich převažuje v nátěru z cervikálního kanálu, například streptokok agalactia, pak je diagnostikován nespecifický zánět.
Něco málo o patogenu
Streptokoky jsou velkou skupinou mikroorganismů, které mají podobné morfologické vlastnosti. Podle charakteru růstu na živných půdách se séroskupiny dělí na hemolytické, greening a nehemolytické. Ve vagíně jsou přítomny skupiny B, D a zelená. Normální hodnoty by neměly překročit 10 až 4 stupně CFU/ml.
Agalactia patří k beta-hemolytickým streptokokům skupiny B. To znamená, že při výsevu na živnou půdu na bázi agaru a krve se při růstu kolonie kolem ní vytvoří zóna úplné hemolýzy červených krvinek. V tomto případě se živná směs zabarví.
Činnost mikroorganismu je doprovázena uvolňováním různých toxických látek:
- streptolysin ničí okolní tkáně;
- leukocidin ničí imunitní buňky a umožňuje mikrobům uniknout;
- nekrotoxin a letální toxin způsobují nekrózu tkáně;
- soubor enzymů, které napomáhají pronikání streptokoka do okolních tkání: hyaluronidáza, proteináza, amyláza, steptokináza.
Kolonizace streptokoků nastává s pubertou a nástupem sexuální aktivity. Možný přenos do domácnosti používáním běžných hygienických potřeb. Ženy se mohou samy infikovat, pokud se při mytí genitálií pohybují zezadu dopředu. Mikroby z análních záhybů vstupují do pochvy. Těhotná žena může nakazit své dítě během porodu.
Muži se mohou nakazit od žen při orálním nebo análním sexu, přes střevní stěny při dysbakterióze nebo sestupně z ledvin či nosohltanu.
Jaké jsou příznaky infekce?
Dokud nebude množství patogenu na minimální úrovni, je v pochvě dostatek laktobacilů, které potlačují růst oportunní flóry. U mužů se streptokok agalactia objevuje po nechráněném pohlavním styku. V budoucnu se stanou přenašeči infekce a jsou schopni přenést patogen na další partnery.
K aktivaci streptokoka dochází při narušení rovnováhy normální mikroflóry. Vedou k tomu následující důvody:
- hormonální změny;
- nízká odolnost;
- porušení hygienických postupů;
- používání sprchování pro osobní hygienu;
- diabetes mellitus a závažné patologie.
Během těhotenství jsou důležité zejména první dva faktory. Progesteron, který se postupně zvyšuje, inhibuje lokální imunitu. Tento proces je zaměřen na zachování těhotenství, ale má negativní důsledky: latentní infekce urogenitálních orgánů se u těhotných žen často zhoršují a rozvíjí se vaginitida a kolpitida.
Neexistují žádné příznaky agalaktie. Tyto patogeny nezpůsobují zánětlivou reakci v pochvě. K detekci vysoké koncentrace patogenu dochází náhodně při rutinním vyšetření. U těhotných žen se objevují známky aktivace infekce ve formě uretritidy nebo cystitidy.
Zpočátku se patogen objeví v močové trubici a poté stoupá výše. Charakteristickými příznaky cystitidy jsou bolest a pálení při močení, následuje pocit neúplného vyprázdnění močového měchýře, časté nutkání, které není doprovázeno uvolněním velkého množství moči.
Akutní cystitida je doprovázena zhoršením celkového stavu, slabostí a bolestí hlavy. Zvýšení teploty je vzácné.
Jaké je nebezpečí infekce?

Streptococcus agalactia během těhotenství je detekován u 20% žen. Nedostatek včasné léčby může vést k rozvoji následujících komplikací:
- Infekce močových cest;
- spontánní potrat;
- poporodní endometritida;
- chorioamnionitis;
- sepse novorozeneckého období;
- pneumonie novorozence;
- endokarditida;
- meningitida.
U ženy bude infekce ve většině případů skrytá, u novorozence často způsobuje komplikace.
V jakých případech je vyšetření nutné?
Existují určité rizikové skupiny pro rozvoj streptokokové infekce:
- předčasný porod;
- dlouhá doba bez vody delší než 18 hodin;
- zvýšení tělesné teploty u ženy během porodu;
- bakterie v moči;
- narození předčasně narozeného dítěte;
- nízká porodní hmotnost novorozence;
- porod císařským řezem.
Pokud měla žena v předchozích těhotenstvích dítě se streptokokem agalacia, pak je vyšetření u druhého porodu povinné.
Laboratorní diagnostické metody
Těhotné ženy plánovaně provádějí stěry z cervikálního kanálu. Tato výzkumná metoda vám umožňuje určit stupeň čistoty vagíny a stanovit první odchylky od normy. Pokud v nátěru dominuje kokální flóra, je nutná kultivace, která je hlavní metodou pro diagnostiku infekce.
K setí se používají tekuté nebo pevné živné půdy. V některých laboratořích se do nich přidávají látky, které brzdí růst jiných mikroorganismů. Tím se zvyšuje vylučování streptokoka o 50 %.
Pro výsev se materiál odebírá z pochvy, anorektální oblasti. Doporučuje se odebrat výtok z několika částí sliznice současně. Zvyšuje také pravděpodobnost identifikace patogenu. Detekce 10 až 3. stupně CFU / ml je variantou normy.

Vzhledem k tomu, že role streptokoka agalactia v infekci novorozence je velmi velká, byl vyvinut systém screeningových testů pro detekci agalactie. K tomu použijte stanovení antigenů mikroorganismů v latexové aglutinaci, ELISA, koagulaci. Tyto metody jsou rychlé, ale mají určité nevýhody. Pokud provedete studii během porodu, pak výtok z pochvy může být smíchán s plodovou vodou, krví. To snižuje citlivost testů.
Využívá se i PCR diagnostika. S jeho pomocí je možné izolovat streptokoka agalactia v moči, odděleného od pochvy, z kůže novorozence. Během studie se určuje DNA patogenu. Nedávný vývoj v této oblasti umožňuje studium genů virulence. Identifikace takového genetického složení ukazuje na vysokou pravděpodobnost infekce novorozence závažnou formou onemocnění.
Těhotné ženy jsou testovány ve 35-37 týdnech. Metoda PCR umožňuje kvalitativně a kvantitativně identifikovat streptokok v testovaném materiálu. Identifikace počtu mikroorganismů umožňuje posoudit kontaminaci studované oblasti. Nevýhodou metody je nemožnost identifikace živých zástupců rodu a stanovení jejich odolnosti vůči antibiotikům.
Léčba a její základní techniky
Jak léčit streptokok agalactia závisí na stavu ženy. Pokud neplánuje mít děti a nejsou žádné příznaky onemocnění, pak stačí malá lokální léčba.
Těm, kteří plánují otěhotnět, se léčba podává až poté, co se objeví příznaky.
Pro těhotnou ženu, pokud je streptokok detekován dlouho před porodem, ale neexistují žádné zjevné příznaky, musí sledovat svůj stav a znovu testovat ve 35. týdnu.
Infekci lze také izolovat od kojící matky. V tomto případě je předepsána lokální léčba, dokud příznaky úplně nezmizí. Antibiotická terapie pro perorální podávání se neprovádí, protože jsou schopny přecházet do mateřského mléka.
Léčba streptokoka agalactia v gynekologii se provádí pomocí penicilinových antibiotik. Je potřeba terapie, když je detekováno 10 až 5 stupňů CFU/ml.
Růst a množení bakterií potlačují následující léky:
Toto je nejúčinnější léčba. Léky se používají k perorálnímu podání.
Těhotným ženám, dokonce i s titrem 10 až 6 stupňů v počátečních stádiích až 12 týdnů, není léčba předepsána. To je způsobeno zvláštnostmi tvorby placenty. Po 12 týdnech může být léčba prováděna perorálními léky.
V případě infekce močové trubice a diagnostikované cystitidy je důležité zvolit správnou léčbu pro těhotnou ženu – antibiotika některých skupin je zakázáno užívat kvůli vysokému riziku perinatálního úmrtí.
Lokální terapie
Pro lokální léčbu se používají vaginální tablety a čípky. Těhotné ženy potřebují před porodem vaginální debridement, aby se snížilo riziko infekce u novorozence. Pokud nebyla provedena sanitace, ale byl zjištěn streptokok 10 až 8 stupňů, je během porodu nutná antibakteriální terapie.
Fluomizin vaginální tablety se používají k místnímu použití. Jsou účinné proti bakteriální vaginóze. Může být také použit k dezinfekci pochvy před porodem a gynekologickými operacemi.
Mikroorganismy prakticky nevyvíjejí rezistenci vůči léčivu. Užívání léku je kontraindikováno u osob mladších 18 let, v případě alergické reakce na některou z jeho složek nebo ulcerózních změn na poševní sliznici.
Tableta se vkládá hluboko do pochvy večer před spaním. Průběh léčby je 6 dní. Při používání léku po dobu kratší než toto období se vyvine rezistence, příště budou stejné složky neúčinné.
Terzhinan je nažloutlá tableta. Obsahuje několik účinných látek, které pomáhají v boji proti bakteriálním a plísňovým infekcím. Obsahuje také prednisolon, který působí protizánětlivě a snižuje otoky.
Terzhinan lze používat u těhotných žen od druhého trimestru, během kojení s velkou opatrností. Délka terapie je 10 dní. Před použitím musí být tableta navlhčena vodou a umístěna vleže hluboko do pochvy. Pokud není léčba prováděna u těhotné ženy, není nutné přerušovat léčbu během menstruace.
Ne všichni novorozenci jsou infikováni Streptococcus agalagkia. V mnoha případech dezinfekce porodních cest nebo předepsání perorálních antibiotik pomáhá snížit infekční zátěž a pravděpodobnost infekce dítěte na 1–2 %.
