Léčba příznaků rektální píštěle.
Obsah [Zobrazit obsah]
Léčba příznaků rektální píštěle
Fistuly konečníku (píštěl řitního otvoru, chronická paraproktitida)
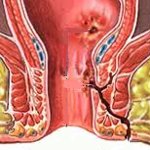
Rektální píštěle je chronická forma paraproktitidy, charakterizovaná tvorbou hlubokých patologických kanálků (píštěl) mezi konečníkem a kůží nebo perirektální tkání. Projevuje se jako krvavě-hnisavý nebo krvavý výtok z dírky v kůži u konečníku, lokální svědění, bolest, macerace a podráždění kůže. Diagnostika zahrnuje sondování patologických cest, anoskopii, fistulografii, sigmoidoskopii, irrigoskopii, ultrasonografii, sfinkterometrii. Léčba je chirurgická, včetně různých metod excize rektální píštěle v závislosti na její lokalizaci.
ICD-10
Přehled
Vznik rektální píštěle je založen na chronickém zánětu anální krypty, intersfinkterického prostoru a pararektální tkáně, což vede ke vzniku píštěle. V tomto případě slouží postižená anální krypta současně jako vnitřní otvor píštěle. Průběh rektální píštěle je recidivující, pro pacienta vysilující, doprovázený jak lokální reakcí, tak celkovým zhoršením stavu. Dlouhodobá přítomnost píštěle může vést k deformaci análního svěrače a také zvýšit pravděpodobnost vzniku rakoviny konečníku.
Příčiny
Podle odborníků v oblasti moderní proktologie je asi 95 % rektálních píštělí výsledkem akutní paraproktitidy. Infekce, pronikající hluboko do střevní stěny a okolní tkáně, způsobuje vznik perirektálního abscesu, který se otevírá a vytváří píštěl. Tvorba rektální píštěle může být spojena s tím, že pacient včas nenavštívil lékaře nebo s neradikálností chirurgického zákroku u paraproktitidy.
Rektální píštěle mohou být i poúrazového nebo pooperačního původu (v důsledku resekce rekta). Fistuly spojující konečník a pochvu jsou často důsledkem porodních poranění (při prezentaci plodu koncem pánevním, ruptura porodních cest, použití porodnických pomůcek, prodloužený porod apod.) nebo komplikovaných gynekologických intervencí. Patologie se často vyskytuje u pacientů s Crohnovou chorobou, divertikulárním střevním onemocněním, rakovinou konečníku, rektální tuberkulózou, aktinomykózou, chlamydiemi, syfilis a AIDS.
Klasifikace
V závislosti na počtu a umístění otvorů mohou být rektální píštěle úplné nebo neúplné. U kompletní píštěle je vstupní otvor umístěn na stěně konečníku; vývod je na povrchu kůže kolem řitního otvoru. Často u kompletní píštěle existuje několik vstupních otvorů, které splývají hluboko v perirektální tkáni do jediného kanálku, jehož výstup ústí na kůži.
Neúplná rektální píštěl je charakterizována přítomností pouze vstupního otvoru a končí slepě v perirektální tkáni. V důsledku hnisavých procesů probíhajících během paraproktitidy však často propuká neúplná píštěl, která se mění v úplnou. Na základě umístění vnitřního otvoru na stěně rekta se rozlišují píštěle přední, zadní a laterální lokalizace.
Podle umístění píštěle vzhledem k análnímu svěrači jsou rektální píštěle intrasfinkterické, transsfinkterické a extrasfinkterické. Intrasfinkterické (okrajové subkutánně-submukózní) píštěle rekta mají zpravidla přímý píštělový trakt s vnějším otvorem vystupujícím v blízkosti řitního otvoru a vnitřním otvorem umístěným v jedné z krypt. U píštělí transsfinkterální lokalizace může být kanál píštěle lokalizován v subkutánní, povrchové nebo hluboké části svěrače. V tomto případě jsou píštěle často rozvětvené, s přítomností hnisavých kapes v tkáni a výrazným zjizvením v okolních tkáních.
Extrasfinkterálně umístěné rektální píštěle se ohýbají kolem vnějšího svěrače a otevírají se vnitřním otvorem v oblasti krypty. Obvykle jsou výsledkem akutní paraproktitidy. Fistulová dráha je dlouhá, klikatá, s hnisavými pruhy a jizvami, může mít podkovovitý tvar a několik píštělových otvorů.
Extrasfinkterické rektální píštěle se liší stupněm složitosti. Fistuly prvního stupně mají úzký vnitřní otvor a relativně rovný průběh; V tkáni nejsou žádné jizvy, infiltráty ani vředy. U píštělí 1. stupně složitosti je vnitřní otvor obklopen jizvami, ale nedochází k žádným zánětlivým změnám. Extrasfinkterické píštěle 2. stupně se vyznačují úzkým vnitřním otvorem bez jizev, ale přítomností purulentně-zánětlivého procesu v tkáni. Se 3. stupněm složitosti je vnitřní otvor rektální píštěle zvětšený, obklopený jizvami, zánětlivými infiltráty, hnisavými pruhy v tkáni.
Příznaky píštělí
Pacient trpící rektální píštělí si všimne přítomnosti rány na kůži perianální oblasti – píštělového traktu, ze kterého se periodicky uvolňuje ichor a hnis a barví spodní prádlo. V tomto ohledu je pacient nucen často měnit vložky, mýt hráz a sedací koupele. Hojný výtok z píštěle způsobuje svědění, maceraci a podráždění kůže, doprovázené nepříjemným zápachem.
Pokud je rektální píštěl dobře odvodněna, bolestivý syndrom je mírný; silná bolest se obvykle vyskytuje s neúplnou vnitřní píštělí v důsledku chronického zánětu v tloušťce svěrače. Zvýšená bolest je pozorována v době defekace, kdy fekální bolus prochází konečníkem; po dlouhém sezení, při chůzi a kašli.
Rektální píštěle mají vlnovitý průběh. K exacerbaci dochází při zablokování píštěle granulační tkání a purulentně-nekrotickou hmotou. To může vést ke vzniku abscesu, po jehož spontánním otevření akutní jevy ustupují: snižuje se výtok z rány a bolest. K úplnému zhojení zevního otvoru píštěle však nedochází a po nějaké době se akutní příznaky obnoví.
Během období remise se celkový stav pacienta nemění a při pečlivé hygieně kvalita života příliš netrpí. Dlouhý průběh rektální píštěle a neustálé exacerbace onemocnění však mohou vést k astenii, špatnému spánku, bolesti hlavy, periodické horečce, snížené schopnosti pracovat, nervozitě a snížené potenci.
Komplikace
Komplexní rektální píštěle, které existují dlouhodobě, jsou často doprovázeny závažnými lokálními změnami – deformace análního kanálu, změny jizevnatého svalu a nedostatečnost análního svěrače. V důsledku rektální píštěle se často vyvine pektenóza – zjizvení stěn análního kanálu, což vede k jeho zúžení.
diagnostika
Rozpoznání rektální píštěle se provádí během konzultace s proktologem na základě stížností, klinického vyšetření a instrumentálního vyšetření (sondování, barvivový test, fistulografie, ultrasonografie, sigmoidoskopie, irrigoskopie atd.).
Při úplné píštěli rekta je na kůži perianální oblasti patrný vnější otvor, při stisku dochází k uvolnění hlenu a hnisu. Fistuly, které se vyskytují po akutní paraproktitidě, mají zpravidla jeden vnější otvor. Přítomnost dvou otvorů a jejich umístění vlevo a vpravo od řitního otvoru naznačuje podkovovitou píštěl konečníku. Vícenásobné vnější otvory jsou charakteristické pro specifické procesy.
U paraproktitidy je výtok z píštěle obvykle hnisavý, žlutý a bez zápachu. Rektální tuberkulóza je doprovázena výtokem vydatného tekutého výtoku z píštěle. V případě aktinomykózy je výtok skromný a drobivý. Přítomnost krvavého výtoku může sloužit jako signál malignity rektální píštěle. U neúplné vnitřní píštěle rekta je pouze vnitřní otvor, proto se přítomnost píštěle zjišťuje rektálním digitálním vyšetřením. U žen je povinné provést gynekologické vyšetření k vyloučení přítomnosti vaginální píštěle.
Sondování rektální píštěle pomáhá určit směr píštělového traktu, jeho větvení v tkáních, přítomnost hnisavých kapes a vztah traktu ke svěrači. Stanovení délky a tvaru patologického kanálu, stejně jako lokalizace vnitřního otvoru píštěle, je objasněno během anoskopie a testu s barvivem (roztok methylenové modři). Pokud je test na barvivo negativní nebo k němu navíc, je indikována fistulografie.
Všichni pacienti s rektálními píštělemi podstupují sigmoidoskopii, která umožňuje posoudit stav rektální sliznice, identifikovat novotvary a zánětlivé změny. Irrigoskopie s baryovým klystýrem v diagnostice rektální píštěle má pomocnou diferenciální hodnotu.
Pro posouzení funkčního stavu análního svěrače u recidivujících a dlouhodobých rektálních píštělí je vhodné provést sfinkterometrii. Ultrasonografie je mimořádně informativní v komplexní diagnostice rektální píštěle. Diferenciální diagnostika rektálních píštělí se provádí s cystami pararektální tkáně, osteomyelitidou pánevních kostí a epiteliálního kokcygeálního traktu.
Léčba rektálních píštělí
Radikální léčba píštěle může být pouze chirurgická. Během remise, při uzavírání otvorů píštěle, není operace vhodná pro nedostatek jasně viditelných orientačních bodů, možnost neradikální excize píštěle a poškození zdravé tkáně. V případě exacerbace paraproktitidy je absces otevřen a purulent je eliminován: je předepsána masivní antibiotická terapie a fyzioterapie (elektroforéza, ultrafialové ozařování), po které se provádí operace v „chladném“ období.
U různých typů rektálních píštělí lze provést disekci nebo excizi píštěle do lumen rekta, dodatečné otevření a drenáž hnisavých netěsností, sešití svěrače, posunutí hlenu nebo mukomuskulárního laloku k uzavření vnitřního otvoru píštěle. Volba techniky je dána lokalizací píštěle, stupněm jizevnatých změn, přítomností infiltrátů a purulentních kapes v pararektálním prostoru.
Pooperační průběh může být komplikován recidivami rektální píštěle a insuficience análního svěrače. Těmto komplikacím lze předejít adekvátní volbou operační techniky, včasným poskytnutím chirurgické pomoci, správným technickým provedením operace a absencí chyb v managementu pacienta po výkonu.
Prognóza a prevence
Intrasfinkterické a nízké transsfinkterické píštěle rekta lze obvykle trvale vyléčit a nezpůsobují vážné komplikace. Hluboké transsfinkterické a extrasfinkterické píštěle se často opakují. Dlouhodobé píštěle, komplikované zjizvením stěny rekta a hnisavými netěsnostmi, mohou být doprovázeny sekundárními funkčními změnami. Prevence tvorby píštěle vyžaduje včasnou léčbu paraproktitidy a vyloučení faktorů rektálního traumatu.
Rektální píštěl
. nebo: Rektální píštěl, rektální píštěl, paraproktitida
Příznaky rektální píštěle
Příznaky a projevy rektální píštěle závisí na závažnosti zánětlivého procesu: při absenci známek zánětu (zarudnutí, bolest, otok v oblasti píštěle) nebudou prakticky žádné příznaky. Pokud se objeví nové píštěle, onemocnění se často zhorší.
- Rána v perineální oblasti.
- Sakrální (nažloutlá tekutina) nebo hnisavý výtok s nepříjemným zápachem z píštěle.
- Svědění kůže, zarudnutí, otok v oblasti píštěle.
- Bolest. Při dobré drenáži (odtoku obsahu) píštěle je bolestivý syndrom obvykle mírný, ale v přítomnosti vnitřní píštěle nebo zánětu může být bolest velmi intenzivní. Zpravidla se zesiluje při vyprazdňování (vyprazdňování konečníku), delším sezení a kašli.
- Zvýšení tělesné teploty s exacerbací onemocnění – až 40 ° C.
- Celková malátnost, slabost, nervozita, poruchy spánku.
tvar
V závislosti na struktuře píštěle se rozlišuje několik forem píštělí.
- Kompletní píštěle. Kanál píštěle začíná ve stěně konečníku a ústí do kůže kolem řitního otvoru. Některé píštěle mají několik vstupních otvorů, které se spojují do jednoho a vystupují na povrch kůže. Kompletní píštěl má tedy minimálně 2 otvory – vstupní a výstupní. Pokud se píštěl dobře vyprázdní (není narušen odtok jejího obsahu), pak nemusí být žádné příznaky onemocnění. Když se kanál ucpe hnisem, dojde k exacerbaci onemocnění:
- zvýšená bolest v anální oblasti:
- zvýšená tělesná teplota;
- obecná nevolnost.
- Neúplné píštěle. Mají vstup v konečníku a končí v tloušťce peri-intestinální tkáně (tukové vrstvy). V některých případech se z takových píštělí tvoří úplné píštěle.
- Vnitřní píštěle. Oba otvory (vstupní i výstupní) se nacházejí v oblasti konečníku.
Kromě toho existuje rozdělení píštělí v závislosti na umístění píštělového traktu ve vztahu ke svěrači (svalu) konečníku.
- Regionální nebo subkutánně-submukózní píštěle: Nacházejí se nejčastěji a otevírají se v blízkosti řitního otvoru.
- Transsfinkterické píštěle: procházejí svěračem rekta, což často vede k tvorbě jizev kolem píštěle.
- Extrasfinkterické píštěle: Kanál píštěle neovlivňuje rektální svěrač.
Fistuly jsou klasifikovány podle jejich původu:
Příčiny
- Předchozí akutní paraproktitida (zánět podkožní tukové tkáně (tukové vrstvy) obklopující konečník). Infekční proces z vlákna se šíří na stěnu konečníku s tvorbou abscesu (abscesu), který po otevření vytváří kanál – píštělový trakt.
- Operace a úrazy v perineu a konečníku.
- Onemocnění střev:
- Crohnova choroba (chronické zánětlivé onemocnění trávicího traktu, vedoucí k poškození všech vrstev střevní stěny);
- enteritida (zánět tenkého střeva);
- ulcerózní kolitida (chronické zánětlivé onemocnění tlustého střeva);
- rakovina střev (maligní, rychle rostoucí, rychle progredující nádor).
- Infekční choroby:
- chlamydie (infekční onemocnění způsobené chlamydiovými mikroorganismy);
- tuberkulóza (infekční onemocnění způsobené Mycobacterium tuberculosis);
- syfilis (infekční onemocnění způsobené mikroorganismem Treponema pallidum).
Při léčbě onemocnění pomůže proktolog
diagnostika
- Analýza anamnézy a stížností (kdy se objevila rána v hrázi a konečníku, výtok z kanálu píštěle, co si pacient spojuje s výskytem těchto příznaků atd.).
- Analýza životní historie (zda došlo k akutní paraproktitidě (zánět podkožní tukové tkáně obklopující konečník), jak byla léčena, přítomnost jiných onemocnění).
- rodinná anamnéza (měl někdo z vašich blízkých příbuzných rektokélu (kulovitý výběžek stěny rekta dopředu nebo dozadu, pod kůží hráze), divertikulózu (mnohočetné váčkovité výběžky (divertikly) různých částí střeva) a další onemocnění trávicího traktu).
- Inspekce. Diagnostika píštěle obvykle nezpůsobuje potíže, protože i při vyšetření se odhalí jeden nebo několik otvorů v kůži v blízkosti řitního otvoru, na které se tlakem uvolňuje hnisavý obsah. Když se na pozadí paraproktitidy vytvoří píštěl, výtok je obvykle nažloutlý a hnisavý. S nádorovým procesem v konečníku může být pozorován krvavý výtok.
- Digitální vyšetření rekta odhalí vnitřní otvor píštěle.
- Metody laboratorního výzkumu.
- Klinický krevní test (pro stanovení obsahu hemoglobinu (proteinu přenášejícího kyslík), erytrocytů (červené krvinky), krevních destiček (krevní elementy podílející se na procesech srážení krve), leukocytů (specifické imunitní buňky)).
- Obecný test moči ke sledování stavu močového systému a identifikaci jeho onemocnění.
- Biochemický krevní test (umožňuje identifikovat známky dysfunkce vnitřních orgánů – jater, ledvin, slinivky břišní).
- Analýza stolice na skrytou krev (při podezření na krvácení z gastrointestinálního traktu).
- Metody instrumentálního výzkumu:
- sondování píštělového traktu (určení délky a tortuozity píštělových kanálků pomocí speciálního přístroje – sondy);
- fistulografie je metoda rentgenového vyšetření píštělí po jejich vyplnění rentgenkontrastní látkou (jasně viditelná na fotografiích);
- irrigoskopie – rentgenové vyšetření tlustého střeva se zavedením rentgenkontrastní látky;
- sigmoidoskopie (vizuální vyšetření konečníku a části sigmoidního tlustého střeva pomocí speciálního zařízení – endoskopu);
- kolonoskopie (vyšetření tlustého střeva pomocí endoskopu). Při provádění těchto studií se zjišťují patologické (abnormální) střevní pasáže, defekty střevní sliznice a jejich lokalizace. Irrigoskopie je šetrnější metoda, protože do střeva se vpraví pouze radioopákní látka a při kolonoskopii a sigmoidoskopii se do střeva zavede speciální přístroj (endoskop) konečníkem. S posledními dvěma studiemi však lze provést biopsii (odběr kousku střevní sliznice k vyšetření);
- počítačová tomografie (CT) – provádí se za účelem posouzení stavu dalších orgánů břicha (játra, slinivka, močový měchýř, ledviny, část intaktního střeva) a při podezření na komplikace píštěle k jejich identifikaci;
- Ultrazvukové vyšetření (ultrazvuk) pánevních orgánů k posouzení stavu močového měchýře, střev, ke zjištění známek píštěle.
Léčba rektální píštěle
Konzervativní (nechirurgická) léčba píštěl je možná, pokud má malou velikost, a provádí se postup k uzavření píštěle specializovaným biologickým lepidlem.
chirurgická léčba rektální píštěl je hlavní metodou: během operace se provádí excize a šití kanálu píštěle. Před a po operaci jsou předepsány antibakteriální léky (působící na škodlivé mikroorganismy, které se množí v ráně píštěle) a fyzioterapeutické postupy (pro snížení rizika komplikací).
V pooperačním období velmi důležité:
- dodržujte dietu, jezte racionálně a vyváženě (jezte potraviny s vysokým obsahem vlákniny (zelenina, ovoce, bylinky), vyhýbejte se smaženým, uzeným, příliš horkým a kořeněným jídlům, průmyslově zpracovaným potravinám, suchým potravinám, je třeba pít více tekutin – alespoň 2,5 litru za den a den);
- omezit fyzickou aktivitu
; - užívat laxativa obsahující hydrofilní vlákna: absorbují vodu v gastrointestinálním traktu, čímž zvyšují objem stolice.
Komplikace a následky
- Intoxikace (sebeotrava) těla.
- Tvorba jizev (hrubých jizev) v anální oblasti.
- Dlouhodobá zácpa (trvající déle než 2 týdny).
- Rakovina konečníku (maligní, rychle progredující, rychle rostoucí nádor).
- Relapsy (obnovení příznaků onemocnění) píštělí.
Prevence rektální píštěle
- Racionální a vyvážená strava (jíst potraviny s vysokým obsahem vlákniny (zelenina, ovoce, bylinky), vyhýbat se smaženým, uzeným, příliš horkým a kořeněným jídlům, průmyslově zpracovaným potravinám, suchým jídlům, „na útěku“).
- Odstranění špatných návyků – alkohol, kouření.
- Včasná prevence a léčba gastrointestinálních onemocnění:
- zácpa;
- paraproktitida (zánět podkožní tukové tkáně obklopující konečník);
- hepatitida (zánět jater);
- gastritida (zánět žaludku);
- peptický vřed žaludku a dvanáctníku (tvorba vředů a defektů různé hloubky v žaludku a dvanáctníku);
- pankreatitida (zánět slinivky břišní);
- cholecystitida (zánět žlučníku) a další.
- Mírná fyzická aktivita.
- Omezení psycho-emocionálního stresu.
- Autoři
- Ivashkin V.T., Lapina T.L. (ed.) Gastroenterologie. Národní vedení. – 2008. GEOTAR-Media. 754 str.
- Parfenov A.I. „Enterologie“. – M.: Triada-X, 202, – 744 s.
Co dělat s rektální píštělí?
- Vyberte si vhodného proktologa
- Nechte se otestovat
- Získejte plán léčby od svého lékaře
- Dodržujte všechna doporučení
Rektální píštěl (anální píštěl, anální píštěl): příznaky a léčebné metody
Rektální píštěl je malý „tunel“ ve tkáni mezi vnější oblastí řitního otvoru a análním kanálem – tedy nejnižší částí konečníku. Pokud je řitní otvor svědění, bolest a vlhkost (pláče) po dlouhou dobu, mohou to být příznaky anální píštěle.
Ve většině případů se anální píštěl vyskytuje v důsledku abscesu řitního otvoru, to znamená vytvoření zapouzdřené purulentní bubliny v řiti. Přes píštěl (píštěl) – trubkovitý průchod v tkáni – vytéká hnis.
V závislosti na vzhledu anální píštěle lékaři rozlišují dvě formy:
- Kompletní rektální píštěl : Fistula probíhá nepřetržitě od střevní sliznice v análním kanálu k vnější kůži a má dva konce (otvory).
- Neúplná rektální píštěl : Fistula má otvor pouze na jedné straně, buď na straně kůže (vnější otvor) nebo na straně sliznice (vnitřní otvor). Opačná strana končí ve „slepé uličce“.
Nejčastěji se anální píštěle vyskytují u mladých dospělých ve věku 30 až 50 let. Toto onemocnění se vyskytuje častěji u mužů než u žen. Léčba anální píštěle obvykle vyžaduje chirurgický zákrok, během kterého je pokud možno zcela odstraněna. Poté ve většině případů probíhá hojení bez komplikací.
Formy rektální píštěle podle Parkesovy klasifikace
V souladu s klasifikací vytvořenou anglickým proktologem (odborníkem v oblasti onemocnění konečníku), v závislosti na průběhu análních píštělí a jejich spojení se svěračem, lékaři rozlišují několik forem análních píštělí:
- Intrasfinkterické (intersfinkterické) anální píštěle (45 procent) : Průběh píštěle leží na povrchu, prochází vnitřním svěračem a probíhá dále do tkáně mezi vnitřním a zevním svěračem.
- Transsfinkterické (transsfinkterické) anální píštěle (40 procent) : Průběh píštěle probíhá jak vnitřními, tak vnějšími svaly.
- Suprasfinkterické anální píštěle (pět procent) : Anální píštěl leží nad svěračem a proráží svaly pánevního dna.
- Extrasfinkterické anální píštěle (jedno procento) : Toto je nejvzácnější forma anální píštěle. V tomto případě píštěl prochází přes Musculus levator ani (sval, který zvedá ani) do pánevního dna a končí v konečníku nad řitním otvorem. Tato forma je typická pro chronická zánětlivá onemocnění střev, jako je Crohnova choroba nebo ulcerózní kolitida.
- Rektovaginální píštěle (pět procent) : U tohoto typu anální píštěle existuje spojení mezi konečníkem a ženskou pochvou.
Typické příznaky rektální píštěle
Při přítomnosti anální píštěle si pacienti stěžují na různé symptomy v anální oblasti, především bolest při defekaci a také po ní.
Kromě toho jsou pro anální píštěl typické následující příznaky:
- Vlhkost (mokré oblasti) v řiti
- Svědění v řiti
- inkontinence stolice
- Celkový bolestivý stav
- Zvýšená tělesná teplota
Hnisavý sekret vytéká řitní píštělí, někdy s příměsí stolice. Známky tohoto procesu jsou vlhkost (mokré oblasti) v oblasti výstupu píštěle. Odpovídající stopy se nacházejí na oblečení a ve výkalech pacientů; Kromě toho vzniká nepříjemný zápach. Někdy se u pacientů s anální píštělí objevují i celkové příznaky, jako je horečka nebo celková slabost – tyto příznaky se však ne vždy objevují.
Co způsobuje tvorbu rektálních píštělí?
V případě anální píštěle jsou příčinami především zánětlivé procesy, které se vyskytují v análních žlázách (proktodeální žlázy). Na rozdíl od mnoha zvířat jsou u lidí anální žlázy pouze nefunkčním zbytkovým orgánem v důsledku evoluce (zbytkový), jako jsou zuby moudrosti nebo červovitý apendix slepého střeva. Anální žlázy jsou častější u mužů než u žen. Jsou umístěny na straně řitního otvoru mezi vnitřním a zevním svěračem.
Příčiny rektálních píštělí
U rektálních píštělí často vznikají příčiny zde: Anální žlázky mohou způsobit bolestivý zánět, při kterém se hromadí hnis, který se nemůže uvolnit. Vzniká tak hnisavý vřed (absces). Pokud je tlak uvnitř hnisu příliš velký, v okolní tkáni propukne píštěl, kterou pak hnis vytéká. Dokonce i po chirurgické disekci análního abscesu se ve dvou třetinách všech případů vyskytuje anální píštěl.
V případě análních píštělí lze navíc za příčiny považovat různá patologická onemocnění – například diabetes mellitus a chronická zánětlivá onemocnění střev, jako je Crohnova choroba nebo ulcerózní kolitida. Inverzní akné (Akne inversa) může také vést k píštělům v anální oblasti.
Takto probíhá diagnostika rektální píštěle
Aby bylo možné správně diagnostikovat anální píštěl, lékař nejprve položí pacientovi několik otázek týkajících se přesných příznaků. Na základě těchto údajů pečlivě zkoumá anální oblast. Lékař tak může již na základě externího vyšetření určit, zda mluvíme o rektální píštěli. V případě potřeby navíc provádí jemnou palpaci řitního kanálu prstem (digitální rektální vyšetření).
Diagnostické metody pro podezření na rektální píštěl
Je-li průběh anální píštěle nejasný nebo je-li podezření, že píštěl prochází svalovou tkání, může být nutné také důkladnější vyšetření rekta. V rámci tzv. rektoskopie se do řitního kanálu zavede endoskop (tyčinkovité nebo hadicové zrcadlové zařízení), kterým lékař může řitní píštěl podrobně vyšetřit. Tato studie je pro pacienta bezbolestná.
Ve většině případů jsou tyto výzkumné metody již dostatečné k přesné diagnostice anální píštěle. Pro další plánování léčby lékař kontroluje strukturu a přesný průběh anální píštěle. K tomu opatrně zavede sondu do vnějšího otvoru píštěle (sondování píštěle). Lékař díky tomu dokáže rozpoznat přesný průběh píštěle, stejně jako identifikovat možné větve. Pokud je průběh píštěle velmi rozvětvený nebo se zdá velmi složitý, pak mohou v tomto případě pomoci různé zobrazovací diagnostické metody – například ultrazvukové vyšetření (sonografie) přes řitní otvor nebo magnetická rezonance (MRI).
K vyloučení Crohnovy choroby nebo inverze akné jako možných příčin anální píštěle může být zapotřebí další testování.
Léčba análních píštělí: Chirurgie (chirurgická léčba) je často považována za možnost léčby.
Jedinou účinnou léčbou anální píštěle je operace, tedy chirurgická léčba. Anální píštěl nelze vyléčit léky nebo mastmi. Použitá operační metoda závisí na tvaru píštěle.
Chirurgická léčba anální píštěle pomocí disekce píštěle
Povrchové anální píštěle (intrasfinkterické (intersfinkterické) anální píštěle) vypreparuje chirurg, to znamená, že trubici po celé délce přeřízne skalpelem. Celý průběh píštěle je odstraněn a její hojení nyní může probíhat zevnitř ven. Po chirurgickém ošetření anální píštěle je důležité otevřenou ránu několikrát denně důkladně omýt a převázat. Po každém úkonu defekace se doporučuje ránu omýt teplou vodou (sprcha) nebo si dát sedací koupel s heřmánkem. U tvrdé stolice hrozí opětovné otevření rány přílišným namáháním. Proto je vhodné jíst převážně potraviny bohaté na vlákninu a hodně pít, aby byla stolice měkká. V některých případech si můžete vzít i mírné projímadlo.
Chirurgická léčba anální píštěle metodou plastového uzávěru
V případě análních píštělí, které procházejí svalovou tkání (transsfinkterické anální píštěle, suprasfinkterické anální píštěle, extrasfinkterické anální píštěle), je ve většině případů nemožné léčit disekcí píštěle. Svaly, zejména vnitřní a vnější svěrač, mohou být poškozeny jen v minimální míře, jinak může snadno dojít k inkontinenci střev. Místo řezání píštěle chirurg pomocí skalpelu opatrně odstraní celou tubulární strukturu píštěle z okolní tkáně. Přitom dbá na to, aby se svalové tkáně dotýkal (poškozoval) co nejméně. Nakonec je otvor v análním kanálu sešit a proces hojení píštěle probíhá zevnitř.
Chirurgická léčba anální píštěle metodou ligaturní drenáže
K léčbě řitní píštěle je často vhodná tzv. ligaturní drenáž. V tomto případě lékař protáhne nit (ligaturu) píštělovým traktem a uváže zvenčí uzel. Tímto způsobem může vytékat sekret a hnis, protože závit zabraňuje předčasnému uzavření vnějšího otvoru píštěle. Ve většině případů lékař pomocí drenáže ligatury připraví půdu pro další operaci; v některých případech je však steh ponechán ve píštělovém traktu jako dlouhodobé řešení (fibrotizující steh).
Průběh rektální píštěle: Jak předejít komplikacím
V případě anální píštěle probíhá pooperační období zpravidla bez komplikací. 95 procent všech píštělí se hojí po dlouhou dobu, ale proces hojení může trvat několik týdnů, u běžných píštělí dokonce měsíce.
V tomto případě může každý pacient s rektální píštělí částečně vzít proces hojení do svých rukou: Rozhodující je důsledné provádění opatření týkajících se hygieny a péče o ránu.
Komplikace rektální píštěle: poruchy kontinuity
Poměrně častou komplikací chirurgické léčby anální píštěle jsou poruchy inkontinence, což znamená, že pacient může mít problémy s udržením stolice. Čím více je svěrač během operace poškozen, tím vyšší je riziko vzniku inkontinence stolice. Díky moderním metodám chirurgické léčby však tato komplikace ubyla.
Obvykle po léčbě anální píštěle nedochází k žádnému dalšímu trvalému nebo trvalému poškození. Riziko opakované tvorby píštěle (relaps) je velmi nízké. Jiná situace je u pacientů, jejichž anální píštěl je způsobena chronickým zánětlivým onemocněním střev, jako je Crohnova choroba nebo ulcerózní kolitida. Protože v tomto případě operace neodstraní příčinu onemocnění, mohou se objevit nové anální píštěle.
Jak mohu zabránit rektální píštěli?
Neexistují žádné účinné metody, jak zabránit tvorbě análních píštělí. Fistula vzniká buď v důsledku abscesu v anální oblasti, nebo v důsledku chronického zánětlivého onemocnění střev. Tato příčinná onemocnění jsou způsobena mnoha faktory, kterým nelze přímo zabránit. Mezi základní doporučení však patří dieta s vysokým obsahem vlákniny a dobrá anální hygiena, aby se předešlo zraněním, jako jsou anální trhliny a záněty.
Rektální píštěl: co to je a metody léčby?
Proces tvorby píštěle je vždy velmi bolestivý, zvláště pokud postihuje tak citlivé oblasti těla, jako je konečník, který se nachází v blízkosti řitního otvoru. Patologie je poměrně vzácná a nejčastěji se vyvíjí na pozadí zánětlivých procesů ve střevech.

Onemocnění je velmi nebezpečné, průchod píštěle je naplněn hnisavým obsahem, hnis se může šířit do zdravých tkání těla a způsobit jejich toxicitu, buněčnou smrt a zhoršenou funkčnost. Proto tento problém vyžaduje včasnou léčbu a kompetentní přístup k terapii. V opačném případě se u pacienta rozvinou život ohrožující komplikace, které mohou vést i ke smrti.
Charakteristická patologie
Rektální píštěl je považována za zánětlivé onemocnění v chronické formě, kdy ohnisko zánětu pokrývá žlázu řitního otvoru a stěnu dolního střeva. V důsledku dlouhotrvajícího zánětu se v tkáních orgánu vytvoří specifický průchod, jehož stěny jsou pokryty epitelem (to zabraňuje tomu, aby kanál srůstal a hojil se sám). Oblast píštělového kanálu je vyplněna hnisavým obsahem, hlenem a patologickým exsudátem (ichor). Někdy jsou pozorovány i krvavé prvky.

Příčiny a rizikové faktory
Ke vzniku patologie vedou různé etiologické faktory, zejména akutní a těžký zánět tkání perirektální tkáně (tkáň obklopující střevní oblast). Při nesprávném přístupu k léčbě prochází onemocnění stadiem chronicity, za jejíž projevy se považuje tvorba píštělí v postižené oblasti.
Další predisponující faktory jsou:
- Zranění a poškození střeva v oblasti jeho přímého úseku;
- Radikální operace ve střevní oblasti;
- Chronická ložiska zánětu postihující různé části střeva;
- Závažné patologické stavy infekční povahy (například tuberkulóza, STD, autoimunitní onemocnění, například AIDS);
- Anomálie nitroděložního vývoje dítěte;
- Crohnova choroba je genetická porucha, která narušuje fungování všech orgánů gastrointestinálního traktu (v tomto případě začíná tvorba píštělí v dětství).
Symptomy a charakteristické znaky
Klinický obraz rektální píštěle má vždy výrazný, živý charakter, projevy onemocnění výrazně zhoršují kvalitu života pacienta a způsobují mu značné utrpení. Klinické projevy se mohou lišit. To závisí na formě vývoje patologie. Vizuálně lze například rozlišit kompletní vnější píštěle. Patologie má následující projevy:
- Na kůži v blízkosti řitního otvoru můžete vidět nebo cítit hrudky, v jejichž středu je malý trychtýřovitý otvor;
- Z tohoto otvoru se uvolňuje hnis, hlenovitý nebo tekutý obsah zakaleného odstínu;
- Kůže kolem píštěle ochabne, ztrácí svou elasticitu a často dochází k zevnímu zánětu provázenému hyperémií, otokem, svěděním a bolestí, zhoršenou mechanickým působením.
Pokud mluvíme o neúplných píštělích lokalizovaných uvnitř, pacient také zažívá celou škálu nepříjemných pocitů, jako jsou:
- Pocit přítomnosti tvrdého cizího tělesa v řiti;
- Bolest, svědění, pálení v konečníku;
- Změny na kůži kolem konečníku (zarudnutí, bolestivost, podráždění);
- Místní a celkové zvýšení tělesné teploty nízkého stupně, celková malátnost;
- Silná a akutní bolest, ke které dochází, když se pacient pokouší zaujmout polohu vsedě;
- Hnisavý, hlenovitý nebo krvavý výtok z řitního otvoru (množství tohoto výtoku je obvykle mírné, ale v některých případech se vyskytuje hojný výtok hnisu a dalšího obsahu píštělového kanálu).
Etapy a projevy
Kanál píštěle v konečníku se tvoří během krátké doby, v závislosti na stupni vývoje pacienta trápí určité stížnosti:
- nepohodlí v anální oblasti;
- Tvorba zhutněných oblastí na kůži. Pokud je píštěl kompletní, uvolňuje se z ní malé množství hnisu a hlenu. Pacient si může všimnout výskytu specifických nažloutlých skvrn na spodním prádle.
- Bolestivé pocity v konečníku, zesilující, když je pacient v sedě nebo během fyzické aktivity;
- Silný výtok hnisu, hlenu nebo infiltrátu;
- Snížení množství vyloučené moči nebo stolice (při stejné frekvenci nutkání);
- Zánět tkání kolem konečníku, doprovázený bolestí, podrážděním, svěděním;
- Výrazné zhoršení pohody člověka, hypertermie (místní nebo celkové zvýšení tělesné teploty), slabost, pocit zimnice.
- Chronická únava, snížená výkonnost, letargie;
- Emocionální vyčerpání, rozvoj deprese;
- Porušení spánku a bdění;
- záchvaty migrény;
- Zvýšení tělesné teploty, ke kterému dochází pravidelně a bez zjevného důvodu;
- Zvýšená tvorba plynu;
- Porušení genitourinárního systému způsobené infekcí;
- Postupná deformace řitního otvoru;
- Porucha a deformace análního svěrače.
- Vyčerpání těla;
- Špatný spánek;
- symptom migrény;
- Zvýšená únava;
- Podrážděnost;
- Erektilní dysfunkce.
Druhy a formy
Podle jednoho nebo druhého kritéria se rozlišují následující formy:
- Anální (výstup umístěný blízko řitního otvoru);
- Gluteální (nachází se v mírné vzdálenosti od řitního otvoru);
- perineální (nachází se v oblasti genitálií a pochvy);
- Subkutánní (nemá viditelný vývod, který se nachází ve vrstvě podkožního tuku).
Podle formy vývoje se tyto odrůdy rozlišují jako plná forma, kanál má vchod umístěný ve stěnách střeva, jeho tělo proniká do tkání této oblasti a otvor umístěný na vnější části epidermis. V případě neúplné léze jsou vchod a kanál umístěny stejně jako v prvním případě, ale není zde žádný výstup ven.

Na základě umístění kanálu vzhledem k svěrači řitního otvoru se rozlišují následující formy:
- Intrasfinkterické. Postižená oblast nepokrývá svěračovou část řitního otvoru, má přímý kanál a na stěnách malé množství jizev. Tato forma je považována za nejjednodušší a nejjednodušší k léčbě;
- Transsfinkterální. Kanál ovlivňuje povrchovou nebo subkutánní oblast svěrače. Ve fistulózním traktu jsou hnisavé kapsy naplněné obsahem, je zde velké množství jizev, které vznikají v důsledku dlouhodobého negativního působení hnisavých hmot na stěny kanálu a další tkáně;
- Extrasfinkterické. Kanál píštěle v konečníku postihuje velké oblasti svěrače, má zakřivený, složitý tvar a v těle kanálu se hromadí velké množství hnisu. Tato forma je považována za nejobtížnější.
Možné komplikace
Rektální píštěl přispívá k rozvoji komplikací a často vede k velmi nebezpečným následkům, jako jsou:
- Zjizvení tkáně. To má později za následek nepříjemné potíže s vyprazdňováním;
- Rozvoj onkologických nádorů v postiženém místě, způsobený dlouhodobým negativním působením na orgánovou tkáň;
- Šíření hnisavého obsahu spolu s krevním řečištěm do všech orgánů a systémů, což vede k závažným toxickým procesům, otravě krve a narušení fungování vnitřních orgánů.
Diagnóza
Diagnostika patologie se provádí v několika fázích:
- Shromažďování informativních dat a hodnocení celkových existujících symptomů;
- Vyšetření řitního otvoru;
- Palpace oblasti střeva, která prochází do konečníku;
- Laboratorní studie biologických materiálů pacienta (krev, moč, výkaly) k identifikaci zánětlivého procesu, detekci hnisavých nebo krvavých prvků;
- Sondování kanálu píštěle k určení jeho velikosti a tvaru;
- Fistulografie k identifikaci místa problému;
- Rektomanoskopie konečníku a sigmoidního tlustého střeva ke studiu stavu jejich tkání;
- Kolonoskopie k vyšetření tkání tlustého střeva;
- Ultrazvuk pánevních orgánů k identifikaci možné příčiny a poškození jiných orgánů způsobené přítomností píštěle.
Metody léčby rektální píštěle
Je důležité si uvědomit, že jediným účinným způsobem odstranění píštěle v pokročilé fázi vývoje, který umožňuje eliminovat nejen příznaky, ale i samotnou patologii, je chirurgický zákrok. Medikamentózní léčba je zaměřena pouze na odstranění příznaků a zmírnění stavu pacienta.
V počátečních stádiích se používají minimálně invazivní metody odstraňování, jako je laserové odstranění a terapie rádiovými vlnami.
Laserové ošetření bez operace
Pomocí laserového paprsku lékař působí na postiženou oblast a odstraňuje ji. Operace je považována za minimálně invazivní a nepohodlí pacienta je minimalizováno. V důsledku toho není potřeba použití silných anestetik a dlouhé období zotavení.
Tato metoda léčby má také řadu nevýhod:
- Vysoká cena;
- Vysoké riziko relapsu;
- Svědění a pálení v konečníku po operaci;
- Pokud se v kanálu píštěle nahromadí velké množství hnisu, není možné zákrok provést.
Terapie rádiovými vlnami
Tato metoda se také úspěšně používá k léčbě rektálních píštělí v počátečních fázích vývoje. Během operace se používá speciální zařízení, které vysílá rádiové vlny. V důsledku jejich dopadu na postiženou oblast je kanál píštěle zbaven obsahu, epiteliální vrstva je odstraněna z jeho stěn a dochází k fúzi tkání.

Zákrok je prakticky nebolestivý, pacient nevyžaduje hospitalizaci ani dlouhé pooperační období.
Radikální terapie chirurgie
Chirurgická intervence k odstranění píštěle je komplexní, ale účinné opatření v případě komplexních forem patologie nebo pokročilého stádia jejího vývoje je toto opatření nezbytné.
Trénink
Pacient musí být na zákrok připraven. Přípravná fáze zahrnuje:
- DUB, OAM;
- Vyšetření srdce, plic;
- Konzultace s ošetřujícím lékařem a gynekologem (pro ženy);
- Odstranění stávajících patologických procesů, které mohou operaci zakázat;
- Studie výtoku z postižené oblasti na infekční agens a stanovení jeho citlivosti na antimikrobiální léky;
- Izolace a eliminace ložisek zánětu;
- Dodržování diety, která zahrnuje vyloučení potravin, které zvyšují tvorbu plynu;
- Čištění střev (provádí se v předvečer operace).
Postup operace
Operace se provádí v několika fázích:
- Disekce kůže, podkoží a orgánové dutiny;
- Šití svalů svěrače;
- Detekce postižené oblasti a její otevření;
- Čištění a drenáž kanálu;
- Antiseptické ošetření tkání (použijte turundy s mastí Levomekolev);
- Pomocí plynové trubice, která je instalována ve střevech;
- Excize postižené oblasti, obnova plastické tkáně;
- Šití a antiseptické ošetření.
