Léčba konfliktů Rhesus.
Obsah [Zobrazit obsah]
Léčba konfliktu Rhesus
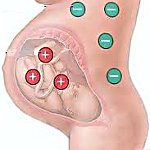
Rhesusův konflikt – imunologická inkompatibilita Rh faktoru v krvi Rh negativní matky a Rh pozitivního plodu, charakterizovaná senzibilizací těla matky. Příčinou Rh konfliktu je transplacentární průnik červených krvinek plodu nesoucích pozitivní Rh faktor do krevního oběhu Rh negativní matky. Rh konflikt může způsobit intrauterinní smrt plodu, potrat, mrtvé narození a hemolytické onemocnění novorozence.
Přehled
Rh-konflikt se může objevit u žen s negativním Rh během těhotenství nebo během porodu, pokud dítě zdědilo pozitivní Rh po otci. Rh faktor (Rh) lidské krve je speciální lipoprotein (D-aglutinogen) v systému Rh, který se nachází na povrchu červených krvinek. Je přítomen v krvi 85 % lidské populace, která je Rh-pozitivní Rh (+), a 15 % osob bez Rh faktoru patří do Rh-negativní Rh (-) skupiny.
Příčiny Rh konfliktu
Izoimunizace a Rh-konflikt jsou způsobeny vstupem Rh-nekompatibilní krve dítěte do krevního oběhu matky a do značné míry závisí na výsledku prvního těhotenství u Rh (-) žen. Rhesusův konflikt během prvního těhotenství je možný, pokud žena dříve podstoupila krevní transfuzi bez zohlednění Rh kompatibility. Výskyt konfliktu Rhesus usnadňují předchozí potraty: umělé (potraty) a spontánní (potraty).
Ke vstupu pupečníkové krve miminka do krevního oběhu matky často dochází během porodu, čímž se tělo matky stává náchylným k Rh antigenu a vzniká riziko Rh konfliktu v dalším těhotenství. Pravděpodobnost izoimunizace se zvyšuje s porodem císařským řezem. Krvácení během těhotenství nebo porodu v důsledku oddělení nebo poškození placenty, manuální oddělení placenty může vyvolat rozvoj Rhesus konfliktu.
Po invazivních prenatálních diagnostických výkonech (choriová biopsie, kordocentéza nebo amniocentéza) je možná i Rh-senzibilizace těla matky. U těhotné ženy s Rh (-), trpící preeklampsií, diabetem, která měla chřipku a akutní respirační infekce, může dojít k narušení integrity choriových klků a v důsledku toho k aktivaci syntézy anti-Rh protilátky. Příčinou Rh-konfliktu může být dlouhodobá nitroděložní senzibilizace Rh (-) ženy, ke které došlo při jejím narození z Rh (+) matky (2 % případů).
Mechanismus vývoje Rhesusova konfliktu
Rh faktor se dědí jako dominantní vlastnost, proto u Rh (-) matky s homozygotností (DD) Rh (+) otce je dítě vždy Rh (+), proto je riziko Rh konfliktu vysoké . V případě heterozygotnosti (Dd) otce je šance na narození dítěte s pozitivním nebo negativním Rh stejná.
Tvorba fetální krvetvorby začíná od 8. týdne nitroděložního vývoje, v této době lze detekovat fetální erytrocyty v malém množství v krevním řečišti matky. Rh antigen plodu je přitom pro Rh (-) imunitní systém matky cizí a způsobuje senzibilizaci (izoimunizaci) matčina těla s produkcí anti-Rh protilátek a rizikem Rhesus konfliktu.
Rh (-) senzibilizace ženy během prvního těhotenství se vyskytuje v ojedinělých případech a šance, že bude mít Rh konflikt, je poměrně vysoká, protože protilátky (Ig M) vytvořené v tomto případě mají nízkou koncentraci, špatně pronikají placentou a nepředstavují vážné nebezpečí pro plod.
Pravděpodobnost izoimunizace během porodu je větší, což může vést k Rh konfliktu v následujících těhotenstvích. Je to způsobeno tvorbou populace dlouhověkých imunitních paměťových buněk a v dalším těhotenství se při opakovaném kontaktu i s malým množstvím Rh antigenu (ne více než 0,1 ml) vytvoří velké množství specifických protilátek (Ig G) jsou propuštěni.
Vzhledem k malé velikosti IgG jsou schopny proniknout do krevního řečiště plodu hematoplacentární bariérou, způsobit intravaskulární hemolýzu Rh (+) erytrocytů dítěte a inhibici procesu krvetvorby. V důsledku Rhesusova konfliktu vzniká závažný, život ohrožující stav pro nenarozené dítě – fetální hemolytická choroba, charakterizovaná anémií, hypoxií a acidózou. Je doprovázena poškozením a nadměrným nárůstem orgánů: jater, sleziny, mozku, srdce a ledvin; toxické poškození centrálního nervového systému dítěte – „bilirubinová encefalopatie“. Bez včasných preventivních opatření může Rh konflikt vést k intrauterinní smrti plodu, spontánnímu potratu, porodu mrtvého dítěte nebo narození dítěte s různými formami hemolytického onemocnění.
Příznaky Rhesusova konfliktu
Rhesusův konflikt nezpůsobuje u těhotné ženy specifické klinické projevy, ale je detekován přítomností protilátek proti Rh faktoru v její krvi. Někdy může být Rhesusův konflikt doprovázen funkčními poruchami podobnými preeklampsii.
Rhesusův konflikt se projevuje rozvojem fetálního hemolytického onemocnění, které při časném nástupu může vést k intrauterinní smrti od 20. do 30. týdne těhotenství, potratu, porodu mrtvého plodu, předčasnému porodu, ale i porodu plného porodu. donošené dítě s anemickou, ikterickou nebo edematózní formou tohoto onemocnění. Častými projevy Rh-konfliktu u plodu jsou: anémie, výskyt nezralých erytrocytů v krvi (retikulocytóza, erytroblastóza), hypoxické poškození důležitých orgánů, hepato- a spelenomegalie.
Závažnost projevů Rh konfliktu může být určena množstvím anti-Rhesus protilátek v krvi matky a stupněm zralosti dítěte. Edematózní forma hemolytického onemocnění plodu může nastat extrémně tvrdě s konfliktem Rhesus – se zvýšením velikosti orgánů; výrazná anémie, hypoalbuminémie; vzhled edému, ascites; ztluštění placenty a zvětšení objemu plodové vody. S konfliktem Rhesus, fetální vodnatelností, edematózním syndromem novorozence se může vyvinout zvýšení hmotnosti dítěte téměř dvakrát, což může vést ke smrti.
Malý stupeň patologie je pozorován u anemické formy hemolytického onemocnění; ikterická forma je vyjádřena ikterickým zbarvením kůže, zvětšením jater, sleziny, srdce a lymfatických uzlin, hyperbilirubinémií. Intoxikace bilirubinem u Rhesus konfliktu způsobuje poškození centrálního nervového systému a projevuje se letargií dítěte, špatnou chutí k jídlu, častým regurgitací, zvracením, sníženými reflexy, křečemi, což může následně vést k opoždění jeho duševního a duševního vývoje, sluchu ztráta.
Diagnóza Rh-konfliktu
Diagnostika Rh-konfliktu začíná stanovením Rh-příslušnosti ženy a jejího manžela (nejlépe ještě před začátkem prvního těhotenství nebo v jeho nejbližším možném termínu). Pokud jsou budoucí matka i otec Rh negativní, není nutné další vyšetření.
Pro predikci Rh-konfliktu u Rh (-) žen byly použity údaje o krevních transfuzích provedených v minulosti bez zohlednění Rh-příslušnosti, předchozích těhotenství a jejich výsledků (přítomnost spontánního potratu, medu, intrauterinní smrti plodu, porod dítěte s hemolytickým onemocněním) jsou důležité, což může naznačovat možnou izoimunizaci.
Diagnostika Rh konfliktu zahrnuje stanovení titru a třídy anti-Rh protilátek v krvi, které se provádí během prvního těhotenství u žen, které nejsou senzibilizované na Rhesus – každé 2 měsíce; senzibilizované – do 32 týdnů těhotenství každý měsíc, od 32-35 týdnů – každé 2 týdny, od 35 týdnů – týdně. Protože neexistuje žádný přímý vztah mezi stupněm poškození plodu a titrem anti-Rh protilátek, tato analýza neposkytuje přesnou představu o stavu plodu v konfliktu Rhesus.
Pro sledování stavu plodu se provádí ultrazvukové vyšetření (4x v období od 20. do 36. týdne těhotenství a bezprostředně před porodem), které umožňuje sledovat dynamiku jeho růstu a vývoje. Aby bylo možné předpovědět Rh konflikt, ultrazvuk vyhodnotí velikost placenty, velikost břicha plodu (včetně jater a sleziny), odhalí přítomnost polyhydramnia, ascitu a rozšířených žil pupeční šňůry.
Provádění elektrokardiografie (EKG), fetální fonokardiografie (FCG) a kardiotokografie (CTG) umožňuje gynekologovi, který řídí těhotenství, určit stupeň hypoxie plodu u Rh konfliktu. Důležitá data poskytuje prenatální diagnostika Rhesus konfliktu metodami amniocentézy (vyšetření plodové vody) nebo kordocentézy (vyšetření pupečníkové krve) v dynamice pod ultrazvukovou kontrolou. Amniocentéza se provádí od 34. do 36. týdne těhotenství: v plodové vodě se zjišťuje titr anti-Rh protilátek, pohlaví nenarozeného dítěte, optická hustota bilirubinu a stupeň zralosti plic plodu. odhodlaný.
Přesně určit závažnost anémie u Rhesus konfliktu umožňuje kordocentézu, která pomáhá určit krevní skupinu a Rh faktor pupečníkovou krví plodu; hladiny hemoglobinu, bilirubinu, sérového proteinu; hematokrit, počet retikulocytů; protilátky fixované na fetálních erytrocytech; krevní plyny.
Léčba Rh konfliktu
Ke zmírnění Rh konfliktu jsou všem Rh (-) těhotným ženám v 10.-12., 22.-24. a 32.-34. týdnu těhotenství podávány kúry nespecifické desenzibilizující terapie, včetně vitamínů, metabolických látek, přípravků s vápníkem a železem, antihistaminik , kyslíková terapie. V gestačním věku delším než 36 týdnů, za přítomnosti Rh-senzibilizace matky a uspokojivého stavu plodu je možný samoporod.
Pokud je během Rhesus konfliktu zaznamenán vážný stav plodu, provádí se plánovaný císařský řez po dobu 37-38 týdnů. Pokud to není možné, provádí se pod ultrazvukovou kontrolou intrauterinní krevní transfuze pupeční žílou, která umožňuje částečně kompenzovat následky anémie a hypoxie a prodloužit těhotenství.
U Rhesus konfliktu je možné předepsat těhotnou plazmaferézu v druhé polovině gestace za účelem snížení titru protilátek proti Rh (+) erytrocytům plodu v krvi matky. Při těžkém stupni hemolytického poškození plodu se dítěti ihned po porodu podrobí náhradní transfuze jednoskupinové Rh-negativní krve nebo plazmy nebo hmoty erytrocytů I. skupiny; zahájit léčbu hemolytického onemocnění novorozence.
Do 2 týdnů po narození není povoleno kojení dítěte s příznaky hemolytického onemocnění, aby nedošlo ke zhoršení stavu dítěte. Pokud s Rh-konfliktem novorozenec nemá příznaky tohoto onemocnění, pak po injekci anti-Rhesus imunoglobulinu matce se kojení provádí bez omezení.
Prevence Rhesus konfliktu
Aby se předešlo velmi vážným následkům pro dítě s Rh-inkompatibilním těhotenstvím, je primárním úkolem v gynekologii zabránit rozvoji Rh-imunizace a Rh-konfliktu. Velký význam pro prevenci Rh – konfliktu u Rh (-) žen má zohlednění Rh kompatibility s dárcem během krevní transfuze, povinné zachování prvního těhotenství a absence anamnézy potratů.
Důležitou roli v prevenci Rh-konfliktu hraje plánování těhotenství s vyšetřením ženy na krevní skupinu, Rh-faktor, na přítomnost anti-Rh protilátek v krvi. Riziko rozvoje Rh konfliktu a přítomnost protilátek proti Rh v krvi ženy není kontraindikací těhotenství a důvodem k jeho ukončení.
Specifickou prevencí Rh konfliktu je intramuskulární injekce anti-Rhesus imunoglobulinu (RhoGAM) z krve dárce, která se podává ženám s Rh (-), které nejsou senzibilizované na Rh antigen. Lék ničí Rh (+) erytrocyty, které se mohly dostat do krevního oběhu ženy, čímž brání její izoimunizaci a snižuje pravděpodobnost Rh konfliktu. Pro vysokou účinnost preventivního působení RhoGAM je nutné striktně dodržovat načasování aplikace léku.
Zavedení anti-Rh imunoglobulinu Rh (-) ženám pro prevenci Rhesus konfliktu se provádí nejpozději 72 hodin po transfuzi Rh (+) krve nebo hmoty krevních destiček; umělé ukončení těhotenství; spontánní potrat, operace spojená s mimoděložním těhotenstvím. Anti-Rh imunoglobulin se předepisuje těhotným ženám s rizikem Rhesus konfliktu ve 28. týdnu těhotenství (někdy opět ve 34. týdnu), aby se zabránilo hemolytickému onemocnění plodu. Pokud těhotná s Rh (-) krvácela (s abrupcí placenty, traumatem břicha), byly provedeny invazivní manipulace s rizikem rozvoje Rh konfliktu, v 7. měsíci gestace se podává anti-Rhesus imunoglobulin.
V prvních 48 – 72 hodinách po porodu, v případě narození Rh (+) dítěte a nepřítomnosti protilátek proti Rh v krvi matky, se injekce RhoGAM opakuje. Vyhnete se tak Rh senzibilizaci a Rh konfliktu v dalším těhotenství. Účinek imunoglobulinu přetrvává několik týdnů a při každém dalším těhotenství, pokud existuje šance na narození Rh (+) dítěte a rozvoj Rh konfliktu, je nutné lék znovu podat. U Rh (-) žen již senzibilizovaných na Rh antigen není RhoGAM účinný.
Rhesusův konflikt
Rhesusův konflikt – inkompatibilita matky a plodu, která je založena na ochranné reakci ženského těla: pozitivní Rh v krvi dítěte nemůže existovat s negativním Rh matky. Jedná se o velmi závažný jev, protože Rh konflikt vede ke smrti plodu, umělému ukončení těhotenství a narození mrtvého dítěte.
- Co je Rh konflikt během těhotenství?
- Příčiny Rh konfliktu
- Příznaky Rh konfliktu během těhotenství
- Příznaky komplikovaného Rh konfliktu během těhotenství
- Diagnóza Rh-konfliktu
- Léčba Rh konfliktu během těhotenství
- Prevence Rh konfliktu během těhotenství
Rh faktor lidské krve je určen přítomností D-aglutinogenu v Rh systému. Tento speciální typ lipoproteinu se nachází na vrcholu červených krvinek. Tento prvek je přítomen v krvi 85 % obyvatel planety, ale 15 % takový lipoprotein nemá, a proto jsou Rh-negativní. Odborníci vyvinuli klasifikační systém pro Rh faktor v závislosti na krevní skupině a jeho Rh faktoru, pozitivní Rh faktor je označen Rh (+) a negativní Rh faktor je označen Rh (-).
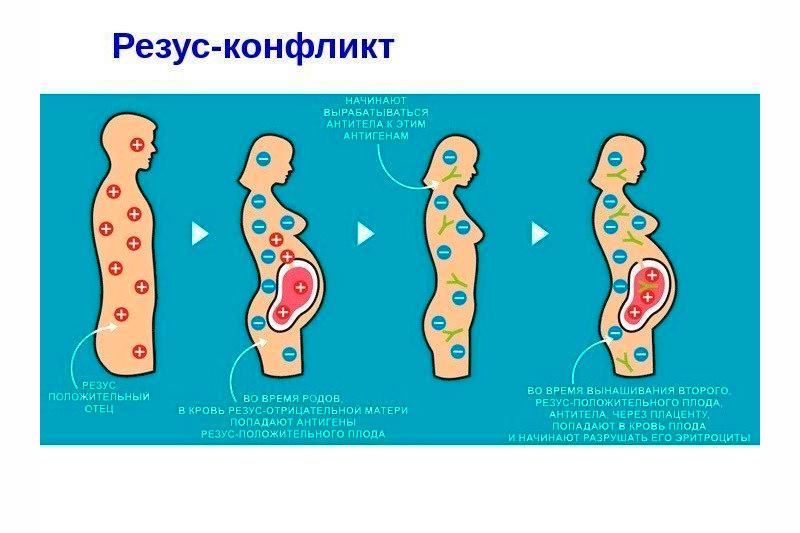
Rh konflikt v těhotenství se vyskytuje výhradně u žen s negativním Rh faktorem. Dítě může zdědit Rh pozitivní otcovskou krev, což je místo, kde vznikají všechny následné problémy. Tělo matky vnímá dítě jako virus a směřuje všechny své síly k boji s ním. Rhesus konflikt mezi matkou a plodem není pozorován, když pacientka má Rh (+) a těhotné dítě a jeho otec mají Rh (-). Rozhodující roli hrají ukazatele mateřského Rh faktoru krve.
Rh konflikt během prvního těhotenství nepředstavuje velkou hrozbu pro život dítěte, protože imunitní systém matky ještě nevytváří dostatek tělísek rhesus, ale problémy mohou nastat v pozdějších fázích těhotenství. S každým dalším početím dítěte bude imunitní systém zvyšovat množství protilátek ve vztahu k Rh faktoru plodu. Právě tyto protilátky pronikají do krve dítěte a vyvolávají jev zvaný Rh konflikt.
Dnešní pokroky v oblasti imunologie výrazně snižují rizika spojená s inkompatibilitou mezi ženou a jejím dítětem.
Co je Rh konflikt během těhotenství?
Proces slepování Rh-pozitivních a Rh-negativních červených krvinek se nazývá aglutinace. Právě s tímto jevem bojují protilátky napojené na Rh protein – imunoglobuliny. Tyto protilátky mají pouze dva typy: IgM a IgG.
Kontakt mateřských protilátek s červenými krvinkami dítěte je pozorován v dutině mezi placentou a stěnou dělohy. Zpočátku se při hematologické kolizi tvoří protilátky typu IgM, které jsou dostatečně velké, aby zabránily jejich průniku k plodu přes placentu. Proto je Rh konflikt během prvního těhotenství poměrně vzácný. Když však pozitivní molekuly dítěte znovu vstoupí do krve ženy, začne aktivní produkce protilátek typu 2 – IgG. Jejich velikost je mnohem menší, takže mohou snadno proniknout placentou a zničit červené krvinky dítěte. Přítomnost takových procesů v těle způsobuje vývoj hemolytického onemocnění novorozence. Proto Rh konflikt během druhého těhotenství představuje vážnou hrozbu pro život dítěte.
Pokud první těhotenství proběhlo bez komplikací a imunoglobulin byl zaveden do těla včas, neměly by být problémy ani s druhým těhotenstvím. Neměli byste se předem bát a obávat se negativního Rh faktoru, protože to není kontraindikace pro početí dítěte. Jde jen o to, že Rh-konfliktní těhotenství by mělo probíhat pod dohledem odborníků a nastávající matka by měla být ve všem velmi opatrná.
Příčiny Rh konfliktu
Tento jev mohou vyvolat následující faktory:
- Krev s pozitivním Rh faktorem dítěte se v době narození dítěte dostává do krve matky negativního Rh faktoru, který aktivuje další tvorbu protilátek v ženském těle. Jakmile se protilátky vytvoří, zůstávají v těle po celý život.
- Krev inkompatibilní s Rh faktory pacientky a plodu se může při patologickém těhotenství kombinovat: vývoj oplodněného vajíčka mimo dělohu, operace, spontánní potrat, krvácení, krevní transfuze s Rh pozitivní. Všechny výše uvedené faktory jsou možnou příčinou vážných problémů při následném těhotenství.
- Produkci protilátek v ženském těle ovlivňují časné prenatální testy: amniocentéza, biopsie choriových klků. K získání testovaného materiálu je nutný nitroděložní zákrok, který vytváří možnost vstupu Rh-pozitivní fetální krve do krve matky.
Odborníci také identifikují skupinu rizikových faktorů nesouvisejících s těhotenstvím a porodem, což výrazně zvyšuje možnost Rh konfliktu mezi matkou a dítětem:
- tvorba protilátek při krevní transfuzi pozitivního Rh faktoru;
- imunizace pro nitrožilní užívání drog jednou jehlou pro každého.
Příznaky Rh konfliktu během těhotenství
Rhesusův konflikt mezi matkou a dítětem nemá jasně definované příznaky. Přítomnost hemolytického onemocnění lze zjistit pomocí ultrazvuku. Během vyšetření bude lékař schopen identifikovat nahromadění tekutiny v břišní dutině, které vyvolává netypické zvětšení bříška. Může také dojít k abnormálnímu zvětšení životně důležitých orgánů: jater, sleziny, srdce. Projev určitých příznaků naznačuje vývoj určité formy hemolytického onemocnění u dítěte. Odborníci rozlišují tři typy onemocnění: edematózní, ikterické, anemické.
Rozvoj tohoto onemocnění má vážné následky a může způsobit smrt dítěte v děloze od 20. týdne těhotenství.
Příznaky komplikovaného Rh konfliktu během těhotenství
Stupeň složitosti hemolytického onemocnění závisí na počtu produkovaných anti-Rhesus tělísek s Rh (-) v krvi matky a na úrovni vývoje plodu. Závažnou komplikací je vznik hydropsu fetalis, rozvoj edémového syndromu u miminka a patologické zvýšení hmotnosti plodu, které vede k jeho smrti.
Diagnóza Rh-konfliktu
Diagnostika spočívá ve vyšetření ženského těla a identifikaci rizikových faktorů možného rozvoje hemolytického onemocnění. Při registraci musí každá těhotná žena a otec nenarozeného dítěte podstoupit krevní test, který určí její skupinu a Rh faktor. Pokud má žena Rh faktor negativní a otec pozitivní, je nutné jednou měsíčně darovat krev na studium protilátek a sledování jejich vývoje.
Když jsou protilátky zpočátku detekovány, musí být stanovena jejich třída projevu. Po 20. týdnu těhotenství musí pacientku vyšetřit odborný lékař, který určí způsob a termín nadcházejícího porodu.
Po 18. týdnu těhotenství se stav plodu vyšetřuje pomocí ultrazvuku. Stav a úroveň vývoje dítěte můžete posoudit pomocí následujících metod:
- Neinvazivní:
- Provádí se ultrazvukové vyšetření, které určuje přítomnost patologií u plodu, studuje se velikost jeho orgánů, průměr pupeční žíly a tloušťka placenty. V normálním těhotenství se ultrazvuk provádí 3krát: v 18-20 týdnech, 30-32 týdnech a těsně před porodem ve 34-36 týdnech. Pokud není stav dítěte normální nebo dítě mělo krevní transfuzi, lze ultrazvukové vyšetření provádět každý den;
- dopplerometrie; metoda, která hodnotí funkčnost srdečního svalu, ukazatele prokrvení velkých cév a pupeční šňůry;
- kardiotokografie; je zaměřena na vyšetření kardiovaskulárního systému, což také pomáhá včas zjistit nedostatek kyslíku u plodu.
- Invazivní:
- amniocentéza: zásah do plodového vaku k získání materiálu plodové vody k dalšímu laboratornímu vyšetření. Pro posouzení celkového stavu dítěte se vyšetřuje přítomnost bilirubinu. Metoda je velmi přesná, ale bohužel s sebou nese velké nebezpečí: do plodového vaku se může dostat infekce, zásah může vést k předčasnému porodu a krvácení. Amniocentéza se předepisuje ženám, jejichž předchozí porody byly doprovázeny hemolytickým onemocněním dítěte.
- kordocentéza: odběr krve, který zahrnuje punkci pupeční šňůry. Tato metoda se používá v případech, kdy je nutné podat dítěti krevní transfuzi a co nejpřesněji určit závažnost hemolýzy. Komplikace po zákroku jsou stejné jako u amniocentézy, může se však vytvořit hematom na pupečníku a v místě vpichu pupečníku může dojít ke krvácení. Kordocentéza se předepisuje ženám, které měly Rh konflikt během předchozích těhotenství. Pokud ultrazvukové vyšetření odhalí příznaky hemolytického onemocnění a množství vytvořených protilátek překročí normu, pak je nutné provést také kordocentézu.
Komplikace po použití invazivních metod diagnostiky Rhesus konfliktu mezi matkou a plodem mohou být velmi vážné, proto je třeba udělat vše pro to, aby se zabránilo intrauterinnímu zásahu. Ženě je třeba poradit a vysvětlit jí riziko, kterému je plod vystaven. Lékař nemůže nést odpovědnost za chování ženského těla a úspěšnou realizaci zákroku, proto často pacientka dává písemný souhlas s dalším používáním zákroků.
Léčba Rh konfliktu během těhotenství
Moderní terapeutické techniky dokážou účinně a rychle eliminovat ohrožení života plodu, udržet ho při životě a udržet normální míru těhotenství. Nejúčinnější metodou zůstává transfuze krve plodu, která se předepisuje, když se u dítěte rozvine anémie. K zásahu dochází výhradně při ústavní léčbě a po zákroku zůstává žena dlouhodobě v péči, pod pečlivým dohledem porodníků. Krevní transfuze zlepšuje stav plodu a zabraňuje předčasnému porodu a výrazně se snižuje i riziko vzniku hemolytického onemocnění novorozence.
Ve skupině se zvýšeným rizikem komplikací jsou ženy, u kterých byly protilátky zjištěny v časných stádiích nebo jejichž předchozí těhotenství bylo doprovázeno Rh konfliktem mezi matkou a plodem. Do 20. týdne musí pacientky pravidelně docházet do ordinace a poté jsou odesílány do ústavní péče.
Léčba může být také založena na čištění mateřské krve. K tomuto účelu se používají postupy jako plazmaferéza nebo hemosorpce. Imunitu pacienta lze oslabit desenzibilizační terapií a imunoglobulinovou léčbou. Statistiky však ukazují na neúčinnost těchto metod, takže se od nich vlastně úplně upustilo.
Je možné dosáhnout normalizace stavu dítěte pouze zastavením přístupu protilátek mateřského imunitního systému, a proto, jakmile lékařské indikátory umožní dítěti přežít mimo matčino lůno, je porod uskutečněn. Rh-konfliktní těhotenství obvykle končí předčasným porodem, protože v posledních fázích jsou anti-Rhesus těla, která se dostanou k dítěti, produkována ve větším množství. Způsoby a načasování porodu závisí na individualitě ženského těla a závažnosti stavu plodu. Císařský řez je považován za nejšetrnější metodu, a proto je nejčastějším způsobem porodu. Pokud pacientka dosáhla 36. týdne těhotenství, pak mohou porodníci vyvolat porod, který proběhne přirozeně, ale o něco dříve, než bylo plánováno.
Prevence Rh konfliktu během těhotenství
Aby se zabránilo rozvoji hemolytického onemocnění, nastávající matce se podává anti-Rhesus imunoglobulin D. Jedná se o velmi účinný lék, který prošel řadou studií a vyrábí se v podnicích v USA, Francii a Ruské federaci. Lék se podává ve dvacátém osmém týdnu těhotenství, protože právě v tomto období se zvyšuje riziko rozvoje Rh konfliktu mezi matkou a plodem. Opakované použití léku musí být provedeno do tří dnů po porodu.
Injekce může být předepsána bez ohledu na počáteční výsledek: porod, umělé ukončení těhotenství, potrat, mimoděložní těhotenství atd. Pokud během některé z operací pacient ztratil velké množství krve, je třeba zvýšit dávku imunoglobulinu.
Při registraci žena podstoupí testy na stanovení Rh faktoru krve, pokud výsledky ukazují, že je negativní, je nutné stanovit Rh faktor a otce dítěte. Pokud má muž pozitivní Rh faktor, pak plod může zdědit jeho Rh faktor, což může vyvolat Rh konflikt s matkou. V tomto případě je těhotná žena pravidelně vyšetřována a kontrolováno množství produkovaných anti-Rhesus tělísek. Pokud se protilátky nezjistí, pak dítě není v ohrožení. Ihned po narození se dítěti odebere krev na rozbor a stanovení krevní skupiny a Rh faktoru. Pokud výsledek ukazuje, že dítě má Rh pozitivní krev, je matce také podán imunoglobulin D, aby se zabránilo možnosti vzniku Rh konfliktu během budoucích těhotenství.
Většina odborníků se přiklání k názoru, že imunoglobulin by měl být podán i po krevní transfuzi s pozitivním Rh faktorem nebo hmotou krevních destiček, abrupci placenty, poranění nastávající maminky nebo biopsii choriových klků.
Rhesusův konflikt během těhotenství
Přehled
Naprostá většina lidí (asi 85 %) má Rh pozitivní krev. To znamená, že obsahuje protein Rh faktor, který se nachází na povrchu červených krvinek. Jeho přítomnost se dědí geneticky. Tento protein chybí v malé části populace zvané Rh negativní. Absence Rh faktoru nijak neovlivňuje lidské zdraví. Během těhotenství však může inkompatibilita mezi Rh-negativní krví matky a Rh-pozitivní krví plodu (dítě může zdědit Rh faktor po otci) vést k Rhesusův konflikt. V tomto případě se Rh konflikt nevyvine, pokud má matka Rh-pozitivní krev, i když je krev dítěte Rh-negativní.
Rh inkompatibilita mezi matkou a dítětem obvykle není během prvního těhotenství nebezpečná, protože imunitní odpověď není příliš silná (ačkoli v malém procentu takových případů mohou v posledních měsících těhotenství stále nastat problémy). V dalších těhotenstvích se imunitní odpověď stává mnohem silnější, protože Matka s Rh negativní krví produkuje v krvi dítěte stále více protilátek proti Rh faktoru. Tyto protilátky procházejí placentou do krve plodu. Tak to je Rhesusův konflikt – hemolytická porucha, která může vést k různým následkům: od novorozenecké žloutenky a nutnosti krevních transfuzí až po potraty, předčasné porody a mrtvé porody. Naštěstí nové léčebné postupy a nové léky toto riziko výrazně snižují.
Příčiny Rh konfliktu
- vstup Rh-inkompatibilní fetální krve do Rh-negativní krve matky během porodu, což vede k tvorbě protilátek a následné aktivaci či imunizaci mateřského těla na Rh-pozitivní krev. Jakmile se protilátky vytvoří v krvi, budou přítomny po celý život.
- vstup Rh-inkompatibilní fetální krve do Rh-negativní krve matky během potratu, lékařského potratu, mimoděložního těhotenství, jakož i v případě, že žena během těhotenství prodělala krvácení nebo jednou dostala Rh-pozitivní krev transfuzí. Vzhledem k tvorbě protilátek hrozí komplikace v dalším těhotenství.
- Existuje malá šance, že se protilátky mohou vyvinout u Rh-negativní ženy při absolvování invazivních prenatálních testů, jako je amniocentéza nebo odběr choriových klků. V obou případech se může krev plodu smísit s krví matky.
Příznaky Rhesusova konfliktu
Rh inkompatibilita mezi matkou a dítětem bez imunizace vede k Rhesusův konflikt, onemocnění charakterizované následujícími příznaky:
- přítomnost protilátek proti Rh faktoru v krvi matky;
- hemolytické onemocnění plodu, které vede k anémii a zhoršenému fungování orgánů;
- žloutenka u novorozence, anémie a také hypoxické (spojené s nedostatkem kyslíku) poškození mozku a srdce (někdy tak závažné, že vede ke smrti).
Co můžete dělat
Začněte se připravovat na nadcházející těhotenství a porod co nejdříve. Při první návštěvě vám gynekolog v takových případech provede obvyklý krevní test, který určí vaši krevní skupinu (A, B, AB nebo O) a přítomnost Rh faktoru. Pokud je vaše krev Rh negativní, lékař provede test, aby zjistil, zda jsou ve vaší krvi protilátky proti Rh faktoru. Bude tedy jasné, zda byl váš imunitní systém již dříve „aktivován“ Rh-pozitivní krví. Udělejte si tento test před 28. týdnem těhotenství, protože. Zhruba v této době se mohou začít syntetizovat protilátky.
Pokud máte Rh negativní, Rh neaktivovanou krev a můžete být těhotná s Rh pozitivním dítětem, měli byste dostat injekci anti-Rh imunoglobulinu kolem 28. týdne těhotenství. Pokud žena během těhotenství krvácela nebo podstoupila amniocentézu (injekce do vodního měchýře obklopujícího dítě) nebo jiné podobné procedury, podává se v 7 měsících imunoglobulin anti-Rhesus. Imunoglobulin je znovu podán do 72 hodin po narození dítěte a krev dítěte je stanovena jako Rh pozitivní. Injekce anti-Rh imunoglobulinu zabrání tvorbě protilátek proti Rh faktoru, takže následná těhotenství nezpůsobí komplikace. Buďte si vědomi všech termínů a připomeňte to svému lékaři, abyste nepromeškali správný čas.
Pokud máte vy i otec dítěte Rh negativní krev, řekněte to svému lékaři, protože injekce anti-Rh imunoglobulinu není nutná.
Mějte na paměti, že léčba imunoglobulinem anti-Rhesus funguje dobře pouze v těhotenství, během kterého je podáván. Ochrana se poskytuje po dobu 12-14 týdnů. Při každém těhotenství s Rh pozitivním dítětem je nutné léčbu imunoglobulinem opakovat. Rh-negativní ženy by si také měly pamatovat, že podávání anti-Rhesus imunoglobulinu je povinné po potratu, mimoděložním těhotenství nebo lékařském potratu.
Co může lékař udělat
Při první návštěvě by měl lékař určit vaši krevní skupinu na základě Rh faktoru. Může také určit Rh faktor plodu pomocí amniocentézy nebo odběru choriových klků. Pomocí krevního testu na v něm obsažené anti-Rh protilátky se sleduje přítomnost a síla imunitní odpovědi matky na Rh pozitivní krev plodu. Pokud jsou v krvi matky detekovány protilátky, lékař začne pečlivě sledovat stav dítěte. Dle rozhodnutí lékaře lze provést ultrazvukové vyšetření, krevní testy matky, amniocentézu, kordocentézu.
Injekce anti-Rhesus imunoglobulinu se provádějí v předepsanou dobu, i když nejsou detekovány žádné protilátky, aby se zabránilo jejich tvorbě.
Jestliže Rhesusův konflikt Pokud se však objeví, může léčba zahrnovat intrauterinní krevní transfuzi plodu přes pupeční šňůru (kordocentéza), která může anémii kompenzovat.
Lékař rozhodne, zda můžete dítě donosit do termínu a porodit v termínu, nebo zda bude nutné vyvolat předčasný porod.
После рождения ребенку проводят лечение желтухи, nové nové ампы (фототерапия). В некоторых случаях лечение вообще не требуется.
Co je Rh konflikt jednoduchými slovy?
Rh konflikt, tato fráze přináší strach těhotným ženám s negativním Rh faktorem. co to je? Kdy se vyvíjí? Co lze udělat pro snížení rizik? Budeme o tom mluvit v tomto článku.
Rhesusův konflikt je reakcí imunitního systému těhotná žena, aby se zabránilo vniknutí krve dítěte do její krve. Rhesus konflikt je možný, pokud máte negativní krevní skupinu a váš manžel má pozitivní. V tomto případě existuje možnost, že dítě bude mít i pozitivní skupinu.
Proč dochází ke konfliktu Rh?
Rh faktor je indikátorem přítomnosti speciálního proteinu na červených krvinkách. Pokud je Rh pozitivní, pak je tento protein přítomen, pokud je negativní, pak není. Ve světě má přibližně 85% lidí pozitivní Rh faktor, 15% – negativní.
Během nitroděložního vývoje lidský imunitní systém tvoří koncept „přítel nebo nepřítel“. Náš imunitní systém si „pamatuje“ všechny buňky a proteinové struktury nacházející se v těle jako „naše vlastní“. Vše, co není vnitřním prostředím těla, je následně imunitním systémem vnímáno jako cizí, a proto potenciálně nebezpečné a musí být zničeny . Na tomto základě je postavena ochrana našeho těla proti pronikání virů, bakterií, plísní a dalších věcí.
Tak, Když se červené krvinky obsahující cizorodý protein dostanou do krve Rh-negativního člověka, jeho imunitní systém vytvoří protilátky, které je zničí. .
Proč je Rh konflikt nebezpečný?
Rhesusův konflikt je nebezpečný kvůli možnému vývoji hemolytické onemocnění plodu , kdy jsou červené krvinky nenarozeného dítěte zničeny protilátkami matky, což způsobuje anémii a další závažné poruchy.
Co zvyšuje riziko vzniku hemolytického onemocnění plodu?
Za prvé, stojí za to to vědět na první „schůzce“ imunitní systém matky s Rh pozitivními krevními erytrocyty dítěte vznikají protilátky, které nejsou schopny proniknout placentou . To znamená, že se u dítěte nevyvine hemolytické onemocnění. Při opakovaném kontaktu se již vytvářejí protilátky (imunoglobuliny G) jiné třídy, které jsou schopny proniknout placentou a zůstat v krvi matky po celý život.
Proces tvorby protilátek se nazývá senzibilizace. Přibližně u 10 % těhotných žen se senzibilizace vyskytuje během prvního těhotenství. Zvyšuje se riziko senzibilizace v dalších těhotenstvích, pokud je dítě opět Rh pozitivní, zvláště při přerušení prvního . Navíc nezáleží na tom, zda se jedná o umělé nebo spontánní ukončení, děložní nebo mimoděložní těhotenství. V obou případech se velké množství krve dítěte dostane do krevního oběhu matky a vytvoří se velké množství protilátek.
Mezi rizikové faktory patří také transfuze krve bez zohlednění Rh faktoru, porod císařským řezem, manuální odlučování placenty, krvácení v těhotenství a porodu, operace amniocentézy při odběru plodové vody a choriových klků na rozbor.
Aby se zabránilo senzibilizaci, je třeba použít lék anti-Rhesus imunoglobulin , což je hotová protilátka k neutralizaci Rh-pozitivních červených krvinek dítěte, které se dostaly do krevního řečiště. Žena si přitom nevytváří vlastní protilátky a její imunitní systém si toto setkání „nepamatuje“. .
Je vhodné, aby byl lék podán během prvních 2 hodin, ale nejpozději do 48 hodin po porodu , ukončení těhotenství a další zákroky se zvýšeným rizikem senzibilizace. V některých případech se anti-Rhesus imunoglobulin podává poprvé v druhé polovině těhotenství (po 28. týdnu) a podruhé po porodu.
Žena s negativním Rh faktorem měla byste si vybrat specializovanou porodnici , případně si dostupnost anti-Rhesus imunoglobulinu ověřte v porodnici, kde je plánován porod, jinak si jej pořiďte sami. Jak si vybrat porodnici, přečtěte si můj stejnojmenný článek https://zen.yandex.ru/media/dnevnikbm/kak-vybrat-roddom-5b93c4dabec38800abc53945?from=channel
Kromě toho by všechny těhotné ženy s negativním Rh faktorem měly jednou měsíčně být testován ke stanovení hladin protilátek. Titr nepřesahující 1:4 se považuje za normální. Pokud jsou ukazatele vyšší, je žena indikována k léčbě Rh konfliktu.
Při dodržení bezpečnostních pravidel je riziko senzibilizace minimální. Neboj se, zlato. Moje maminka má čtvrtou negativní krevní skupinu a tatínek první pozitivní a to jí nezabránilo v úspěšném porodu tří dětí, z nichž první je Rh negativní a další dvě jsou Rh pozitivní.
Zdraví pro vás a vaše dítě! Přihlaste se k odběru mého kanálu, brzy se uvidíme!
