Léčba lymfatických uzlin pod podpaží dítěte.
Obsah
- 1 Léčba lymfatických uzlin pod podpaží dítěte
- 2 Zánět lymfatických uzlin pod podpaží u dětí
- 3 Příčiny
- 4 Příznaky
- 5 diagnostika
- 6 Léčba
- 7 Zánět lymfatických uzlin u dětí
- 8 Lymfatické uzliny jsou ochrannou bariérou těla dítěte
- 9 Vznik a morfologie lymfatického systému
- 10 Zvětšené lymfatické uzliny u dětí s různými nemocemi
- 11 Typy lymfadenitidy
- 12 Lymfadenitida u infekčních a zánětlivých onemocnění
- 13 Taktika rodičů v případě zánětu lymfatických uzlin u dítěte
- 14 Zánět lymfatických uzlin pod paží u dětí: příčiny, příznaky a způsoby léčby
- 15 Příznaky zánětu lymfatických uzlin pod podpaží
- 16 Hnisavá lymfadenitida
- 17 Akutní lymfadenitida
- 18 Chronická lymfadenitida
- 19 Příčiny zánětu lymfatických uzlin
- 20 Komplikace
- 21 Na kterého doktora bych měl jít?
- 22 Diagnostika základního onemocnění
- 23 Léčba
- 24 přípravy
- 25 Tradiční medicína
- 26 Prognóza a prevence nemocí
Léčba lymfatických uzlin pod podpaží dítěte
Lymfatické uzliny jsou schopny jako jedny z prvních reagovat na patologie různé povahy. Jejich zánět není primárním onemocněním. Lymfadenitida je charakterizována sekundárními příznaky, jako reakce na patogen cirkulující v těle. Pokud je lymfatická uzlina pod podpaží dítěte zanícená, měli by se rodiče okamžitě poradit s terapeutem. Příčinou takové patologie v orgánech lymfatického systému mohou být jak lokální poranění, tak závažné infekce. Kromě toho je základní příčina onemocnění komplikována příznaky samotného zánětu, což způsobuje nepohodlí pro dítě.
Existuje několik skupin lymfatických uzlin umístěných pod podpaží dětí. Samotné orgány nepřesahují v normálním stavu průměr 0,5 cm. Uzly se vyznačují elasticitou. Při palpaci se volně válejí pod kůží. Samotný výkon zahrnuje pečlivou palpaci axilární jamky. Pokud se ale uzliny zanítí, mohou se zvětšit natolik, že budou patrné i při vyšetření. Lymfatické uzliny pod podpaží zahrnují následující skupiny:
- apikální (lokalizovaný v axilární jámě);
- centrální (ve středu axilární jamky);
- boční (mimo fossa);
- hrudník (na vnitřní straně podpaží);
- podlopatkové (za podpaží).
Zdravé lymfatické uzliny je obtížné nahmatat. Orgány jsou příliš malé a nezpůsobují bolest při palpaci. Patologie v ramenním kloubu nebo hrudní dutině však mohou způsobit jejich zvětšení až nepohodlí při pohybu paže.
Zánět lymfatických uzlin pod podpaží je ve většině případů signálem blízké patologie. Někdy je navíc příčinou úraz, omrzliny nebo těžké lokální popáleniny. Ve většině případů se zánět lymfatických uzlin u dětí projevuje na pozadí:
- infekční nemoci charakteristické pro dětství;
- oděrky, drobné kožní rány, škrábance a vyrážky;
- nádorová onemocnění;
- bakteriální, plísňové a virové infekce (často stafylokoky a streptokoky);
- blízké hnisavé zánětlivé procesy.
Axilární lymfadenitida se vyskytuje hlavně u starších dětí. Nejčastěji se jedná o sekundární onemocnění v důsledku zavlečení pyogenních mikroorganismů. Také zánět axilárních lymfatických uzlin se často vyskytuje na pozadí pneumonie, bronchitidy a patologií ramenního kloubu.
Lymfadenitida u dětí je závažná. Během vývoje patologického procesu jsou pozorovány charakteristické příznaky zánětu. Úplný klinický obraz závisí na hlavní příčině onemocnění, ale je typický:
- zvětšené lymfatické uzliny v podpaží;
- zvýšená místní teplota a zarudnutí kůže;
- uzel začíná velmi bolet, omezuje pohyb končetiny;
- dochází ke změně konzistence uzlu (zhutnění nebo nadměrná měkkost);
- uzel je neaktivní a při palpaci se nepřevaluje pod kůži.
Pokud se lymfatická uzlina zanítí a bude velmi bolestivá, dojde ke zhoršení celkového stavu dítěte. Lymfadenitida je doprovázena depresí, sníženou chutí k jídlu a poruchami spánku. Dítě může vykazovat agresivitu a časté změny nálady kvůli silným bolestivým pocitům.
Důležité! Když se objeví první příznaky axilární lymfadenitidy, měli byste se okamžitě poradit s lékařem
Zánět lymfatických uzlin u dítěte pod podpaží je charakterizován jasným klinickým obrazem. Příznaku zánětu předchází projev základního onemocnění, signalizující patologii. Samotná nemoc, která způsobuje lymfadenitidu, může mít různou povahu:
- dětské infekční patologie (spalničky, šarla, tonzilitida);
- kožní onemocnění (dermatitida, furunkulóza);
- nemoc kočičího škrábání;
- patologie hrudních orgánů a hrudní dutiny (bronchitida, pneumonie);
- onkologie;
- onemocnění ramenního kloubu (artritida, dislokace).
Lymfatické uzliny se mohou také zanítit v důsledku alergických reakcí, po jejich vymizení se vrátí do normálu. Diagnóza hlavní příčiny onemocnění je klíčovým faktorem při vývoji léčebného postupu. Často není potřeba léčit samotnou lymfadenitidu – onemocnění zmizí, jakmile je odstraněna jeho příčina.
Zvětšené lymfatické uzliny mohou sloužit jako příznak řady závažných patologií. Proto je jejich zánět signálem k okamžité konzultaci s lékařem. Pokud není příčina lymfadenitidy známa, měli byste se nejprve poradit s pediatrem. Po zjištění přibližné etiologie onemocnění vás odkáže na jiného specialistu:
- specialista na infekční onemocnění (v případě cirkulace infekce v těle);
- hematolog (k identifikaci původce onemocnění; základní příčiny);
- chirurg (pro purulentní lymfadenitidu);
- ortoped (pro patologii ramenního kloubu);
- onkolog (pokud příčina lymfadenitidy spočívá v onkologii).
Specialista také zkoumá lymfatické uzliny, identifikuje jejich zvětšení a zánět. Dále je hlavním úkolem zjistit příčinu patologie a vybrat terapii.
Důležité! Teprve po vyšetření vám lékař řekne, jak léčit hlavní příčinu onemocnění a samotnou lymfadenitidu.
Jedno vyšetření nestačí k tomu, aby lékař dokázal stanovit přesnou diagnózu. Nejen k usnadnění diagnózy je zapotřebí další výzkum. Pomáhají identifikovat patogen a také posoudit stav pacienta. Pokud je lymfatická uzlina pod paží zanícená, jsou předepsána následující vyšetření:
- ultrazvuková diagnostika (USD);
- počítačová tomografie (CT);
- zobrazování magnetickou rezonancí (MRI);
- klinické a biochemické krevní testy;
- biopsie tkáně uzlu;
- test na nádorové markery.
Pouze doplňující vyšetření umožní stanovit přesnou diagnózu. Zvláštní roli hraje test na nádorové markery, protože nárůst uzlů na jedné straně je charakteristický pro nádorové procesy.
Typ léčby a její intenzita závisí na stadiu onemocnění a jeho formě. Nehnisavá lymfadenitida se léčí konzervativně. Hospitalizace je nutná pouze u závažných infekčních onemocnění nebo komplikací. K léčbě se používá několik skupin léků:
Zánět lymfatických uzlin pod podpaží u dětí
Pokud je lymfatická uzlina pod podpaží dítěte zanícená, znamená to poruchu imunity – axilární lymfadenitidu. Zpravidla se vyskytuje v důsledku komplikací různých hnisavých infekcí, a nikoli jako nezávislé onemocnění. Vzácně je podnětem k jeho rozvoji úraz, leukémie nebo intoxikace v důsledku otravy jídlem nebo chemikáliemi.
Příčiny
Zánět lymfatických uzlin pod podpaží u dětí je provokován infekcemi ORL a dalších orgánů umístěných v bezprostřední blízkosti svalové dutiny – od hlavy po pupek. Jsou způsobeny plísněmi a parazity, častěji však herpetickými viry (typ 1, 2 a 6) a Epstein-Barrovou, bakteriemi: strepto-, stafylo-, pneumo-, diplo a enterokoky, Escherichia coli a Pseudomonas aeruginosa. Tyto patogeny jsou původci akutních respiračních infekcí, bolestí v krku, chřipky a někdy i střevních a pohlavně přenosných infekcí. Nebezpečné jsou zejména difterické korynobakterie způsobující akutní zánět hltanu (v 90 % případů), na který jsou nejnáchylnější děti ve věku 3-7 let. Předchozí šarla, zarděnky nebo plané neštovice mohou také vést ke zvětšení lymfatických uzlin (více než 0,5 cm v průměru). V tomto případě je žláza zřetelně cítit přes kůži. Mezi další, vzácnější a specifičtější příčiny zánětu axilární lymfatické uzliny u dětí patří:

- AIDS;
- brucelóza;
- sarkoidóza;
- tuberkulóza;
- furunkulóza;
- cytomegalie;
- aktinomykóza;
- mononukleóza;
- onkologické novotvary;
- neléčený kaz, stomatitida a další onemocnění dutiny ústní.
Podle frekvence se rozlišují následující způsoby infekce:
- Lymfogenní. Škodlivé mikroorganismy jsou spolu s lymfou transportovány lymfatickými cévami ze zdroje infekce.
- Hematogenní. Infekce se šíří krevním řečištěm z postižených orgánů.
- Kontakt. Nedodržování hygieny, stejně jako včasné ošetření rány v oblasti podpaží může vést k infekci.
Příznaky

V počáteční fázi axilární lymfatická uzlina zduří, vytvoří tvrdou kapsli, která se časem může zvětšit a stát se bolestivou při palpaci. U dítěte se to projevuje doprovodnými příznaky:
- slabost v těle;
- porucha spánku;
- bolesti hlavy;
- ztráta chuti k jídlu;
- zvýšení teploty.
V budoucnu se bolest stává silnější a ostřejší, takže pro dítě může být bolestivé i pohnout rukou, okolní tkáně zčervenají; útvar hnisá, objevuje se intoxikace. Pokud má onemocnění chronický průběh, klinický obraz je slabý: lymfatické uzliny jsou jednoduše zvětšené a srostlé dohromady.
diagnostika
Pro získání přesného obrazu o původu onemocnění, pokud existuje podezření na šíření patogenů po celém těle a mnohočetné léze lymfatických uzlin, je předepsán ultrazvuk a hemokultura pro sterilitu. Mikrobiologické studie se provádějí, pokud v anamnéze dítěte jsou časté akutní respirační virové infekce a chronická respirační onemocnění. Ale často, pokud je infekce soustředěna v orofaryngu, je postižen systém krčních lymfatických uzlin. U bronchitidy se provádí rentgen hrudníku.
Někdy mezi obvyklé příznaky zánětu u dětí patří zvětšení jater, sleziny a nepříjemné pocity v nich, bolesti hrudní kosti nebo kostí, hubnutí, dušnost a různá krvácení. Tyto alarmující příznaky jsou důvodem ke konzultaci s hematologem o případných hematologických malignitách – mnohočetných nádorech krvetvorných buněk, které jsou detekovány punkční biopsií.
Léčba
Léčebná metoda axilárního zánětu lymfatických uzlin u dětí (lymfadenitida) se prakticky neliší od léčby dospělých. Hnisavé útvary pod podpaží, stejně jako chronický průběh onemocnění, jsou zřídka diagnostikovány. Jinak lékaři k hlavnímu chodu léků přidávají imunostimulační procedury a léky.
Zánětlivý proces v axilární lymfatické uzlině u dítěte je neutralizován pomocí terapie UHF a použití antibiotik, vybraných s ohledem na výsledky testů citlivosti mikroflóry.

Těžké zánětlivé procesy lze zmírnit použitím následujících léčivých látek první volby (názvy léků s účinnou látkou jsou uvedeny v závorce):
- streptomycin;
- isoniazid;
- ethionamid (Ethid, Reginicid);
- etambutol (Combutol, Inbutol);
- prothionamid (Pronitsid, Protomid).
Streptomycin se používá při přípravě léčivých roztoků pro injekce a obklady podpaží, které se také léčí Tubazidem nebo podobnou mastí Tibone. Při akutní lymfadenitidě je vhodné nasadit širokospektrá antibiotika. Následně se provádí terapie jako při léčbě hnisavých ran – lokálními antibakteriálními látkami a antiseptickými roztoky. Bolest u dětí zmírňuje analgetika – Paracetamol, Ibuprofen, u dospívajících – Nimesulid.
U akutních, purulentních forem lymfadenitidy, kdy je léčba zpožděna a nedává očekávaný účinek, se provádí chirurgická intervence. Absces se otevře, načež se obsah odstraní a samotná rána se vypustí. Závažnost patologie je klasifikována zejména na základě velikosti formace v obvodu:
- první – od 0,5 do 1,5 cm;
- druhá – od 1,5 do 2,5 cm;
- třetí – od 2,5 do 3,5 cm nebo více.
V případě sekundární lymfadenitidy u dítěte je nutné přesně určit lokalizaci léze a zaměřit hlavní pozornost při léčbě na ni.
Zánět lymfatických uzlin u dětí
Lymfadenitida (zánět lymfatických uzlin) je jedním z příznaků různých onemocnění, které při absenci pozornosti rodičů a lékaře (pediatra nebo specialisty) mohou vést k negativním důsledkům pro tělo dítěte.
Tento příznak se vyvíjí, když má infekční agens patogenní účinek na tělo dítěte a když se v různých orgánech vyskytují zánětlivé procesy, což často vede ke snížení imunity a komplikovanému průběhu onemocnění.
Lymfatické uzliny jsou ochrannou bariérou těla dítěte
Lymfatické uzliny jsou periferní orgány lymfatického systému.
To je důvod, proč lymfadenitida ve většině případů není nezávislým onemocněním, ale je považována za významný příznak vývoje zánětlivého procesu v těle dítěte.
Lymfatické uzliny se nacházejí v blízkosti krevních a lymfatických cév a jsou to oválné nebo kulaté útvary o průměru 5 až 15 milimetrů.
Toto uspořádání lymfatických uzlin umožňuje tělu vytvořit bariéru a působit jako „past“ pro různé viry, patogenní mikroorganismy a plísně. Průnik infekčních agens nebo jiných patogenních faktorů do lymfatických uzlin lymfatickými nebo krevními cévami potencuje produkci agresivních imunitních buněk (T-lymfocytů – zabijáků), které začnou s infekcí bojovat.
V tomto případě se lymfatické uzliny zvětší a stanou se bolestivými.
V závislosti na lokalizaci infekčně-zánětlivého procesu se zvyšují různé skupiny lymfatických uzlin:
- submandibulární;
- krční;
- supraklavikulární;
- axilární;
- stehenní;
- lokty;
- popliteální;
- tříselné lymfatické uzliny.
Lymfatické uzliny umístěné v hrudní dutině a umístěné v oblasti plic se mohou také zapálit:
Lymfatické uzliny břišní dutiny:
Vznik a morfologie lymfatického systému
Tvorba lymfatického systému u dětí po narození není zcela dokončena a jeho diferenciace pokračuje až do nástupu puberty.
Lymfatické uzliny začínají plnit svou ochrannou funkci ve formě aktivní reakce na pronikání patogenních agens do těla od tří měsíců života, ale po jednom a půl roce je tento proces na nějakou dobu pozastaven, což se vysvětluje přítomnost velkého počtu hnisavých komplikací infekčních a zánětlivých procesů v tomto věku, stejně jako generalizace infekcí.
Děti do jednoho roku mají určité rysy lymfatického systému:
- u novorozenců je pouzdro lymfatických uzlin tenké s nedostatečným rozvojem tuberkul, proto jsou uzliny u kojenců malé, mají měkkou konzistenci a při palpaci prakticky nejsou zjistitelné;
- po šesti měsících děti zaznamenají zvýšení velikosti a počtu lymfatických uzlin;
- U ročních miminek můžete nahmatat (prohmatat) všechny skupiny lymfatických uzlin, ale ani v tomto období není tvorba lymfatických uzlin u dětí zcela dokončena – v místě chlopní se nacházejí zúžení.
- do tří let se spojující pouzdro lymfatických uzlin stává výrazným;
- Teprve ve věku 7-8 let dochází v lymfatických uzlinách k tvorbě tuberkul a větvení dalších lymfatických cév.
Lymfatické uzliny jsou mezi 5. a 7. rokem života považovány za nejsilnější bariéru pro různé viry a bakteriální patogeny, proto se u nich v tomto věku často rozvíjí zánětlivá reakce.
Ve věku 8-9 let se objevuje úplná interakce všech orgánů imunitního systému a tělo dítěte získává schopnost zcela potlačit infekční proces uvnitř lymfatických uzlin a hnisání v nich se vyskytuje mnohem méně často.
Zvětšené lymfatické uzliny u dětí s různými nemocemi
Objevují se i další příznaky:
- bolestivost, zejména při tlaku;
- zhutnění lymfatických uzlin.
Někdy se vyvinou hnisavý zánět , který je doprovázen:
- zarudnutí kůže v oblasti zánětu (kolem lymfatické uzliny a/nebo přímo nad ní);
- stálý a silný pulzující bolest v lymfatických uzlinách;
- они vzájemně splývají a jsou připájeny jinými tkáněmi , které se nacházejí poblíž a znehybní.
Hnisavá lymfadenitida je také doprovázena:
Typy lymfadenitidy
nespecifická a specifická lymfadenitida.
Nespecifická lymfadenitida se vyvíjí při vystavení patogenům, které jsou nebezpečné pouze za určitých podmínek:
Při zánětlivém procesu zahrnujícím nebezpečnější mikroorganismy nebo viry (tuberkulóza, HIV, syfilis) specifická lymfadenitida.
Za určitých podmínek může být lymfadenitida i primárním onemocněním, kdy k průniku infekce a rozvoji zánětu dochází přímo v lymfatických uzlinách, obchází vnitřní orgány a cévy.
- v případě ran, škrábanců;
- v těžkých případech plenkové nebo alergické dermatitidy;
- s ekzematózními kožními lézemi s přidáním hnisavých komplikací;
- s jinými typy porušení integrity kůže a sliznic.
V dětství se lymfatické uzliny často zanítí kvůli kočičím škrábancům nebo vředům.
Také v dětství existují případy, kdy příčinou zvětšení a zánětu lymfatických uzlin jsou maligní formace.
Lymfatické uzliny mají zároveň funkci „biologického filtru“ a nedovolují rakovinným buňkám, aby se aktivně šířily po těle.
Lymfadenitida u infekčních a zánětlivých onemocnění
V dětství se poměrně často rozvíjí nachlazení a virová onemocnění a různé skupiny lymfatických uzlin se zvětšují a zanícují.
Tato onemocnění jsou způsobena:
- patogenních mikroorganismů (streptokoky, stafylokoky, Klebsiella, Proteus, Haemophilus influenzae nebo Escherichia coli, difteroidy, pneumokoky);
- viry (chřipka, parainfluenza, adenoviry, rinoviry a patogeny rinosyncytiální infekce);
- kombinovaná mikroflóra .
Zvětšení těchto skupin lymfatických uzlin je doprovázeno:
Příušní a postaurikulární lymfatické uzliny zvýšit:
- se zánětem vnějšího, středního a vnitřního ucha (otitis, labyrinthitis);
- na streptokokové bolesti v krku;
- s ekzémem vnějšího ucha;
- s alergickou diatézou;
- s furunkulózou pokožky hlavy;
- pro pedikulózu.
Lymfatické uzliny oblasti brady zapálit se:
- při infekčních a zánětlivých onemocněních dutiny ústní (aftózní stomatitida, zánět dásní);
- s hnisavým zánětem dolního rtu;
- s rozšířeným kazem, zubním abscesem.
Zvětšení a zánět tříselných lymfatických uzlin vyvíjí:
- pro infekční a zánětlivá onemocnění močových cest a ledvin (cystitida, uretritida, pyelonefritida, pyelitida);
- při zánětech pohlavních orgánů (adnexitida, cysty na vaječnících a varlatech, orchitida);
- při různých zánětech dolních končetin (ve svalech, kloubech, kostech a kůži);
- s rozšířenou furunkulózou stehen a gluteální oblasti.
Také tříselná lymfadenitida může být pozorována během dlouhodobých, pomalých a asymptomatických hnisavých zánětlivých procesů v břišní oblasti:
- pro apendicitidu;
- s peritonitidou;
- s abscesem ledvin nebo střev;
- s hnisáním cyst nebo srůstů.
Zvětšené lymfatické uzliny v břišní dutině (mezadenitida) se vyvíjí v přítomnosti zánětlivých procesů, virové nebo bakteriální infekce trávicího traktu:
Je charakterizována silnou, migrující bolestí břicha.
Taktika rodičů v případě zánětu lymfatických uzlin u dítěte
V případě zánětu lymfatických uzlin u dětí je nutné určit příčinu vývoje patologického procesu na základě:
- analýza stížností;
- klinické vyšetření dítěte;
- laboratorní testy (klinické a sérologické testy moči, krve);
- v případě potřeby instrumentální metody (ultrazvuk lymfatických uzlin a/nebo orgánů dutiny břišní, pánve, rentgenové vyšetření orgánů hrudníku, dále punkce a biopsie postižené lymfatické uzliny).
Léčba by měla začít okamžitě, ale léčba by měla být prováděna podle pokynů lékaře a pod jeho dohledem.
Rodiče často začínají se samoléčbou:
- zahřátí zanícených lymfatických uzlin;
- užívání protizánětlivých léků a antibiotik.
V tomto případě je důležité vědět že jakékoli oteplovací procedury mohou vést ke vzniku a progresi hnisavých komplikací až k generalizaci infekčního procesu.
Kromě toho může neodůvodněné užívání různých léků vést k:
- k trvalému snížení imunologické reaktivity těla dítěte;
- k přidání plísňových a bakteriálních infekcí;
- k rozvoji dysbakteriózy.
S rozvojem lymfadenitidy by rodiče neměli ignorovat tento patologický příznak a co nejdříve poskytnout příležitost k diagnóze specialistům pro včasnou a adekvátní léčbu.
dětská lékařka Sazonová Olga Ivanovna
Zánět lymfatických uzlin pod paží u dětí: příčiny, příznaky a způsoby léčby
Zánět lymfatických uzlin pod podpaží u dětí (lymfadenitida) je patologický proces, který se nejčastěji vyskytuje v reakci na infekční patogen. Základní příčina lymfadenitidy je identifikována pomocí údajů fyzikálního vyšetření, laboratorních a instrumentálních metod. Léčebné metody závisí na základním onemocnění a v mnoha případech není třeba brát léky ani podstupovat operaci. V Mezinárodní klasifikaci nemocí (MKN-10) je chronická lymfadenitida označena kódem I88 a akutní lymfadenitida kódem I41.
Příznaky zánětu lymfatických uzlin pod podpaží

Lymfadenitida se vyskytuje častěji u dětí než u dospělých
Lymfatické uzliny jsou nerovnoměrně rozmístěny po celém těle. Jsou biologickým filtrem lymfatické tekutiny. Ve většině případů se zanítí jedna nebo více lymfatických uzlin pod podpaží malého dítěte. Nejčastěji se lymfadenitida vyskytuje v reakci na infekci bakteriemi, viry nebo houbami. Ve vzácnějších případech může stav naznačovat maligní nádor.
Hnisavá lymfadenitida
Hromadění hnisu v kůži je známkou bakteriální infekce – streptokokové nebo stafylokokové. Kožní infekce často vedou ke zvětšení blízkých lymfatických uzlin. Většina hnisu je v malé dutince, kterou by měl lékař odstranit, aby se urychlilo hojení.
Akutní lymfadenitida
Akutní lymfadenitida je zánět, který netrvá déle než 4 dny a vyznačuje se horečkou, celkovou slabostí, zarudnutím a zvětšením lymfatických uzlin. Zvětšené lymfatické uzliny pod podpaží jsou u dítěte jasně patrné a mají načervenalou barvu. V závislosti na základní infekci může být akutní zánět lokalizován na jedné nebo obou stranách podpaží.
Chronická lymfadenitida
Chronická lymfadenitida je zánětlivý proces trvající déle než 4 dny, který je charakterizován nespecifickými příznaky: zvětšené lymfatické uzliny, nízká horečka, slabost a zarudnutí kůže. Patologii mohou způsobit různé léky (antibiotika, heparin, alopurinol, zlato, metyldopa), nesprávná hygiena kůže (rány po holení) a maligní nebo nezhoubné nemoci.
Příčiny zánětu lymfatických uzlin

Lymfadenitida je častější u pacientů školního a předškolního věku a ve většině případů je způsobena nachlazením
Nejčastější příčiny lymfadenitidy:
- Virové infekce: glandulární horečka (infekční mononukleóza).
- Bakteriální infekce: streptokoky, stafylokoky.
- Onemocnění pojivové tkáně: chronická polyartritida (revmatoidní artritida).
- Nesnášenlivost léků – penicilin a chinidin.
Zhoubné novotvary mohou také způsobit zánět lymfatických uzlin v podpaží u dětí. Nádory, které se vyvíjejí v lymfatickém systému, se nazývají lymfomy. Existují dvě formy maligních novotvarů:
- Hodgkinova nemoc.
- Non-Hodgkinův lymfom.
Metastázy v axilárních lymfatických uzlinách jsou běžné u rakoviny plic, štítné žlázy, nosu a žaludku. I když je tuberkulóza vzácné onemocnění, může způsobit zvětšení lymfatických uzlin i u dětí. K lymfadenitidě mohou vést i pohlavně přenosné choroby (syfilis nebo kapavka). Kromě bakteriálních onemocnění může být příčinou zvětšení i virus Epstein-Barrové.
Lymfadenitida se vyskytuje častěji u dětí než u dospělých. Nejčastěji se vyskytuje u pacientů školního a předškolního věku.
Komplikace
Děti často trpí bolestmi, a proto nemohou vést aktivní život. Některé léky používané k léčbě lymfadenitidy mohou způsobit systémové vedlejší účinky. Metastázy jsou považovány za vzácnější komplikace rakoviny. Neléčené mohou nastat vážné nebo život ohrožující následky, protože karcinomy rostou nekontrolovaně a často se šíří po celém těle.
Chirurgické zákroky zvyšují náchylnost pacientů k infekcím. Radiační terapie k léčbě axilárních lymfatických uzlin zatěžuje tělo a obvykle sama o sobě může zvýšit pravděpodobnost vzniku rakoviny. Navzdory chemoterapii nebo radioterapii mnoho dětí umírá na zhoubné novotvary.
Na kterého doktora bych měl jít?

Zánět uzliny v podpaží je závažným příznakem, který nelze zanedbat, proto je třeba vyhledat pomoc následujících lékařů: lymfolog, pediatr, onkolog nebo imunolog
Ve většině případů lymfadenitida spontánně odezní během několika dnů po infekci. Pokud otok přetrvává i po týdnu, zvětšuje se nebo je doprovázen horečkou, nočním pocením nebo nevysvětlitelným úbytkem hmotnosti, měli byste se poradit s dětským lékařem.
Léčbu zánětlivých lymfatických uzlin provádí lymfolog, dětský endokrinolog, dětský lékař, onkolog nebo imunolog. Náklady na počáteční konzultaci s pediatrem se velmi liší – od 700 do 4000 ruských rublů. Konzultace s lymfologem, dětským endokrinologem a imunologem může být o něco dražší – od 1200 6000 do XNUMX XNUMX rublů. Konečnou cenu služeb si stanoví každá jednotlivá soukromá klinika nebo městská nemocnice.
Diagnostika základního onemocnění
Nejprve dětský lékař shromáždí anamnézu a dítě vyšetří. Lékař hodnotí velikost, konzistenci, pohyblivost, barvu a citlivost lymfatických uzlin. Pokud jsou po krátkém vyšetření zjištěny zvětšené lymfatické uzliny v podpaží, lékař bude nejprve několik dní sledovat vývoj patologie. Pokud se lymfatické uzliny pod paží po 7 dnech nezmenší, budou přijata další diagnostická opatření.
Chcete-li zjistit hlavní příčinu lymfadenitidy, může se váš lékař podívat na následující charakteristiky příznaků:
- Doba trvání. Pokud dojde k infekci nebo jinému benignímu procesu, lymfatické uzliny se obvykle zvětší do 5-7 dnů. Pokud lymfadenitida přetrvává déle než měsíc, může to znamenat závažnější příčinu.
- Umístění. Zduřené lymfatické uzliny se nejčastěji vyskytují v oblasti krku, podpaží a třísel. Zejména v tříslech může lymfadenitida naznačovat vážné onemocnění.
- Velikost zvětšených lymfatických uzlin. Pokud je uzel velký 1 cm nebo větší a přetrvává měsíc, může to znamenat rakovinu. To platí zejména pro nádor, který se postupně zvětšuje.
- Věk pacientů. Zvětšené lymfatické uzliny jsou častější u dětí, ale obvykle po několika dnech zmizí.
Pokud je podezření na nádor, je předepsána biopsie lymfatických uzlin. Výsledná biopsie (biologický materiál) bude odeslána patologovi. Histologické vyšetření pomůže potvrdit nebo vyloučit rakovinu. Náklady na biopsii jsou asi 2000-5000 rublů.
Další vyšetření budou provedena podle potřeby:
- Ultrazvukové vyšetření
- Zobrazování magnetickou rezonancí.
- Počítačová tomografie.
- Obecné a biochemické krevní testy.
- Scintigrafie.
Léčba
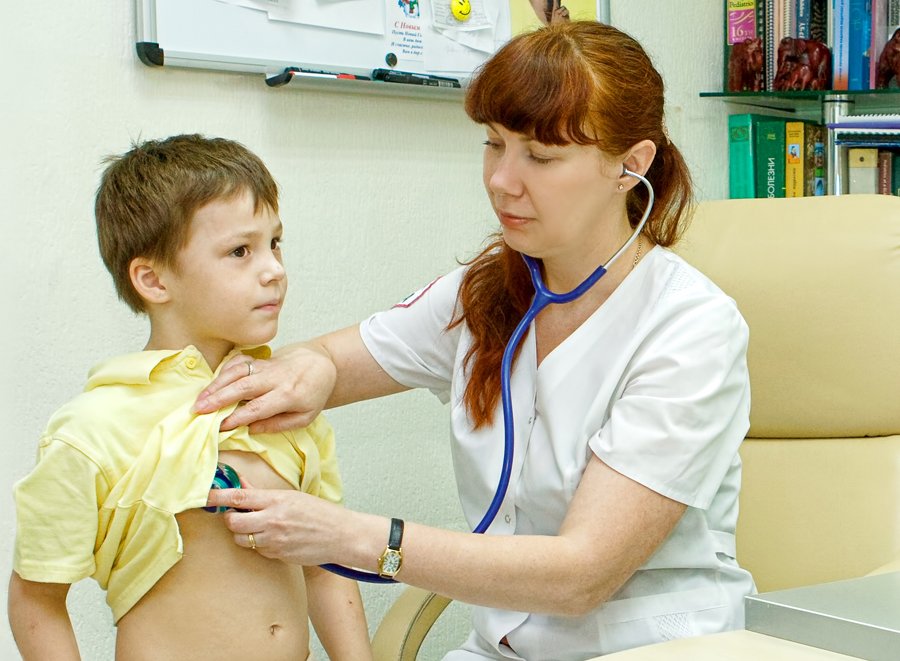
Samoléčba je kontraindikována u dětí se zánětem lymfatických uzlin pod podpaží
Cílená léčba základního onemocnění pomáhá snížit otoky v axilární oblasti. Pokud je zvětšení způsobeno infekcí, doporučuje se antibiotická terapie.
V případě nádorových onemocnění může být nutná operace v celkové anestezii. V lokální anestezii lze nádor v podpaží ošetřit i chirurgicky pomocí skalpelu.
přípravy
U virových onemocnění je zakázáno používat antibiotika, protože to přispívá k rozvoji kmenů bakterií odolných vůči antibiotikům. V případě potřeby můžete použít symptomatické léky – antipyretika, léky proti bolesti nebo antitusika.
Pokud má dítě bakteriální infekci, není také nutné ve všech případech nasadit antibiotika. O jejich předepsání rozhoduje pouze lékař.
Tradiční medicína
Teplé obklady zvyšují prokrvení lymfatických uzlin, zvyšují jejich činnost a snižují otoky a bolest. Ponořte hadřík do teplé vody a přiložte ho na oteklé lymfatické uzliny na 5-10 minut. Doporučuje se postup několikrát opakovat. Alternativně lze postižené místo omýt i několikrát denně teplou vodou.
Ricinový olej má protizánětlivé a analgetické vlastnosti. Je třeba jemně masírovat oteklé místo po dobu asi 5 minut pomocí malého množství ricinového oleje.
Česnek je přírodní antibiotikum, které působí protizánětlivě. Bylinný přípravek pomáhá zmenšovat lymfatické uzliny a stimulovat hojivé procesy. 2-3 stroužky česneku by se měly užívat každý den s trochou vody.
Med má protizánětlivé vlastnosti a pomáhá snižovat bolest, otoky a velikost lymfatických uzlin. Antibakteriální vlastnosti také pomáhají v boji proti infekcím, které jsou častou příčinou lymfadenitidy. Doporučuje se smíchat 1-2 lžičky surového medu s 1 lžící čerstvě vymačkané citronové šťávy. Směs by se měla pít dvakrát týdně.
Pro posílení účinku lze oteklé místo dodatečně otřít medem. Doporučuje se nechat přípravek na postiženém místě 10-15 minut a poté opláchnout teplou vodou. Postup lze opakovat 2-3x.
Prognóza a prevence nemocí

K prevenci zánětu lymfatických uzlin u dítěte je otužování jednou z nejlepších metod prevence.
V mnoha případech je lymfadenitida způsobena neškodnými příčinami. Zánět lymfatických uzlin způsobený nachlazením po úplném zotavení dítěte klesá. Pokud se zvětšené lymfatické uzliny samy nezmenší, může to znamenat zhoubný nádor. Další průběh onemocnění velmi závisí na příčině zánětu.
Lymfadenitida v podpaží je příznakem různých klinických onemocnění, a proto je nepředvídatelná. Neexistují žádné absolutní metody prevence lymfadenitidy. Někteří lidé reagují na nachlazení tím, že jim zduří lymfatické uzliny. U infekčních onemocnění spočívá prevence ve vyhýbání se kontaktu s nemocnými lidmi, správné hygieně rukou a správné tepelné úpravě potravin.
