Klinická doporučení pro léčbu bronchiálního astmatu u dětí.
Obsah
- 1 Klinická doporučení pro léčbu bronchiálního astmatu u dětí
- 2 Etiologie a patogeneze
- 3 Epidemiologie bronchiálního astmatu
- 4 Stanovení závažnosti bronchiálního astmatu
- 5 Léčba a klinická doporučení
- 6 Klinická doporučení pro diagnostiku a léčbu bronchiálního astmatu
- 7 Vlastnosti vývoje bronchiálního astmatu u dětí
- 8 Klinická doporučení pro diagnostiku astmatu u dětí
- 9 Doporučení pro léčbu astmatu u dětí
- 10 Životní styl dítěte s astmatem
- 11 Doporučení pro prevenci exacerbací astmatu u dětí
- 12 Tipy pro rodiče
- 13 Bronchiální astma – klinická doporučení GINA 2019 a nová léčba
- 14 Co je bronchiální astma?
- 15 Klasifikace podle závažnosti bronchiálního astmatu
- 16 Diagnostika bronchiálního astmatu – klinická doporučení
- 17 Standardy pro léčbu bronchiálního astmatu
- 18 Federální klinické pokyny pro bronchiální astma 2019
- 19 Léčba bronchiálního astmatu u dětí – klinická doporučení
- 20 Léčba bronchiálního astmatu u dospělých – klinická doporučení
- 21 Bronchiální astma a těhotenství – klinická doporučení
- 22 Bronchiální astma – neodkladná péče, klinická doporučení
- 23 Bronchiální astma – klinické pokyny GINA 2019
- 24 Novinka v léčbě bronchiálního astmatu
- 25 Bronchiální astma: klinická doporučení, federální a mezinárodní, u dětí (2016)
- 26 Mezinárodní doporučení
- 27 Nejnovější aktualizace GINA
- 28 Léčba
- 29 Klinické pokyny pro děti
- 30 Federální klinické směrnice
- 31 O diagnostice
Klinická doporučení pro léčbu bronchiálního astmatu u dětí

Bronchiální astma je chronické onemocnění, které nelze vyléčit, ale lze jej kontrolovat.
Podívejme se na koncept bronchiálního astmatu, klinická doporučení pro jeho léčbu, poskytněte klasifikaci, zásady diagnostiky a léčby, rysy rehabilitace a prevence a také poskytněte odkazy na užitečné materiály pro referenci.
Bronchiální astma je heterogenní onemocnění projevující se chronickým zánětem dýchacích cest. Diagnózu stanoví respirační příznaky: pískavé dýchání; dušnost; kašel; pocit tísně na hrudi. Tyto příznaky jsou kombinovány s reverzibilní obstrukcí dýchacích cest.
Etiologie a patogeneze
Faktory ovlivňující vznik a projevy astmatu jsou uvedeny v tabulce. 1. Tabulka 1.
Faktory ovlivňující vznik a projevy astmatu
Epidemiologie bronchiálního astmatu
Nejméně 300 milionů pacientů na celém světě trpí bronchiálním astmatem. V naší zemi je podle nedávné epidemiologické studie prevalence astmatu mezi dospělými 6,9% a mezi dětmi a dospívajícími – asi 10%.
Většina pacientů trpících bronchiálním astmatem dobře reaguje na tradiční léčbu a dosahuje kontroly onemocnění. Významná část pacientů (20–30 %) s obtížně léčitelnými fenotypy astmatu, mezi které patří těžké atopické astma, obézní astma, kuřácké astma, astma s pozdním nástupem, astma s fixní bronchiální obstrukcí, však může být refrakterní na tradiční terapie. Mají vysokou míru exacerbací a návštěvy pohotovostní lékařské péče. Na urgentních příjmech a urgentních příjmech nemocnic ve vyspělých zemích tvoří pacienti s exacerbací astmatu až 12 % všech přijetí, přičemž 20–30 % pacientů vyžaduje hospitalizaci na specializovaných odděleních a asi 4 % pacientů na jednotkách intenzivní péče. Asi 5 % všech pacientů s exacerbací astmatu vyžaduje tracheální intubaci a umělou ventilaci (ALV) v případě MV, mortalita pacientů dosahuje 7 %.
Stanovení závažnosti bronchiálního astmatu
Pro úspěšnou diagnostiku onemocnění je sestaven klinický obraz se studiem charakteristických rysů, symptomů a příznaků, které nejsou charakteristické pro jiná onemocnění. Anamnéza terapie bronchiálního astmatu začíná vstupní diagnózou, při které lékař posoudí stupeň obstrukce dýchacích cest. Pokud je pravděpodobnost astmatu vysoká, je nutné okamžitě zahájit zkušební léčbu a poté, pokud není účinek terapie, by měly být předepsány další studie.
U nízkých až středně těžkých případů astmatu mohou být charakteristické příznaky způsobeny jinou diagnózou.
Existují 4 fáze vývoje onemocnění:
- Intermitentní astma – nejbezpečnější stadium nemoci. Krátké záchvaty se vyskytují zřídka, ne více než jednou týdně. V noci se exacerbace vyskytují ještě méně často.
- Mírné přetrvávající astma – záchvaty se vyskytují častěji než jednou týdně, ale pouze jednou během dne. V noci dochází ke 2-3 záchvatům za měsíc. Spolu s dušností se objevují poruchy spánku a snížená fyzická aktivita.
- Středně těžké přetrvávající astma – nemoc se projevuje každý den akutními záchvaty. Noční projevy jsou také častější a vyskytují se častěji než jednou týdně.
- Těžké přetrvávající astma. Útoky se opakují denně, v noci dosahují několika případů týdně. Problémy se spánkem – pacient trpí nespavostí a fyzickou aktivitou. příliš obtížné.
Pacient, bez ohledu na závažnost onemocnění, může zaznamenat mírné, středně těžké a těžké exacerbace. I pacient s intermitentním astmatem může po dlouhé době bez jakýchkoli příznaků pociťovat život ohrožující záchvaty.
Závažnost stavu pacienta není statická a může se po mnoho let měnit.
Léčba a klinická doporučení
Poté, co byl pacientovi přidělen astmatický stav, jsou klinická doporučení pro léčbu předepsána ošetřujícím lékařem. V závislosti na formě a stádiu onemocnění lze použít následující metody:
- Medikamentózní terapie zaměřená na udržení funkce průdušek, prevenci zánětů, léčbu příznaků a zmírnění astmatických záchvatů.
- Izolace pacienta od stavů, které způsobují zhoršení stavu (alergeny, škodlivé pracovní podmínky atd.).
- Dieta, která vylučuje tučná, slaná a nezdravá jídla.
- Aktivity pro zlepšení zdraví a posílení těla.

Při léčbě astmatu léky nemůžete používat pouze symptomatické léky, protože tělo si na to zvykne a přestane reagovat na aktivní složky. Na pozadí vývoje patologických procesů v průduškách se tedy léčba zastaví, což negativně ovlivňuje dynamiku a zpožďuje úplné zotavení.
Existují 3 hlavní skupiny léků, které se používají k léčbě a zmírnění astmatických záchvatů:
- pomoc v nouzi – poskytují rychlou pomoc v případě udušení;
- základní léky;
- kontrolovat drogy.
Veškerá léčba je zaměřena na snížení frekvence záchvatů a minimalizaci možných komplikací.

Kandidát lékařských věd. přednosta Pneumologické kliniky.
Vážení návštěvníci, před použitím mých rad se nechte otestovat a poraďte se s lékařem!
Klinická doporučení pro diagnostiku a léčbu bronchiálního astmatu

Bronchiální astma je běžnou patologií a je doprovázeno zánětem dýchacích cest. Poškození průdušek způsobuje dýchací potíže, astmatické záchvaty a vyžaduje okamžitou léčbu.
Klinická doporučení pro bronchiální astma u dětí pomáhají lékaři zvolit správný léčebný režim. Onemocnění dýchacích cest se vyvíjí v důsledku vystavení dráždivým faktorům na těle. Alergeny mohou být pyl, vlna, prach, plísně, léky atd.
Vlastnosti vývoje bronchiálního astmatu u dětí

Mezi nemocnými dětmi s bronchiálním astmatem je více chlapců. Tento vzorec je pozorován v raném věku. Na začátku puberty je patologie častěji detekována u dívek.
Jedním z významných faktorů pro diagnostiku onemocnění je věková kategorie pacienta. Klasifikace podle tohoto kritéria se provádí kvůli charakteristikám projevu onemocnění. Pro každou věkovou skupinu proto existují vhodná klinická doporučení pro diagnostiku a léčbu astmatu.
Charakteristické příznaky bronchiálního astmatu u dětí různého věku:
- Kojence do jednoho roku obtěžuje kýchání doprovázené hlenovitým výtokem. Objevují se otoky mandlí, problémy s gastrointestinálním traktem, je slyšet sípání. Dítě je neustále rozmarné a špatně spí.
- U dítěte do pěti let se znatelně zrychluje dýchání, při hře nebo spánku se objevuje suchý kašel a fyzická aktivita vyvolává pocit nepohodlí na hrudi.
- Ve věku 5 až 12 let se u dětí může objevit suchý kašel po jakékoli prudké aktivitě alergické projevy na kůži nebo rýma.
- Adolescenti nad 12 let ve většině případů znají svou diagnózu a alergen způsobující exacerbaci. Reakce těla na ni je vyjádřena těžkým kašlem v noci a dýchacími problémy (doprovázenými hlasitými pískavými zvuky) a jsou zaznamenány záchvaty dušení.
Pokud se u dítěte v jakémkoli věku začnou projevovat první příznaky astmatu, je nutné okamžitě kontaktovat dětského lékaře.
Astma lze od nachlazení odlišit nepřítomností horečky. Čím rychleji je patologie identifikována, tím účinnější bude léčba a tím delší bude období remise.
Klinická doporučení pro diagnostiku astmatu u dětí
Moderní medicína nám umožňuje určit popisovanou nemoc pomocí několika metod. O tom, který z nich použít, rozhoduje ošetřující lékař na základě věku dítěte, příznaků a individuálních charakteristik těla.
Pro pacienty s podezřením na astma byla vyvinuta řada klinických doporučení pro jeho diagnostiku:
- Komunikace s rodiči. Shromažďují se informace o zdravotním stavu dítěte, prodělaných patologiích, užívaných lécích a přijatých očkováních. Lékař se zajímá o rušivé příznaky, zjišťuje četnost a charakteristiky záchvatů, okolnosti jim předcházející, ptá se na přítomnost rodinných příslušníků trpících astmatem nebo jiných nemocných příbuzných s bronchiálním astmatem.
- Provádění kožních testů. Tato fáze studie je zaměřena na identifikaci konkrétního alergenu, který způsobuje negativní reakci těla. Za tímto účelem se na oblast předloktí aplikuje několik malých škrábanců. Rány se ošetřují přípravkem obsahujícím malé množství specifického alergenu (prach, pyl apod.). Výsledky výzkumu jsou známy do 20 minut. Pozitivní se projevuje tvorbou puchýře, negativní – nepřítomností změn na kůži. Metoda není vhodná pro děti do tří let.
- Propojený imunosorbentní test. Vychází ze studie pacientovy žilní krve na přítomnost protilátek produkovaných tělem k boji proti jakékoli dráždivosti. Analýza je relevantní pro všechny věkové kategorie.
- Studium funkce vnějšího dýchání. Předepisuje se dětem starším pěti let. Provádí se pomocí spirometru, který měří rychlost a objem vydechovaného vzduchu. Umožňuje sledovat chod celého dýchacího systému a odhalovat odchylky.
Při diagnostice bronchiálního astmatu u dětí jsou nutné laboratorní testy alespoň jednou za dva roky. To je nezbytné, protože počet dráždivých látek, které způsobují patologii, se může časem zvýšit. Sami můžete detekovat alergen, pokud se příznaky objeví po srážce s určitým faktorem prostředí.
Někdy lékař k potvrzení diagnózy předepisuje speciální testy, například bronchodilatační, při kterých se měří při uvolněných průduškách, a bronchoprovokaci, která se provádí po cvičení na rotopedu nebo běžeckém pásu.
Doporučení pro léčbu astmatu u dětí
Popsaná patologie je chronická a je zcela nemožné ji vyléčit. Vypracovaná doporučení pro léčbu dětského bronchiálního astmatu jsou zaměřena na zmírnění stavu pacienta a zlepšení kvality života.
Je důležité sledovat vývoj onemocnění a jeho projevy, což vám umožní rychle zastavit útoky a vyhnout se komplikacím.
Léčba astmatika vyžaduje integrovaný přístup, proto doporučení pro bronchiální astma zahrnují nejen předepisování některých léků, ale řadu dalších terapeutických a preventivních opatření.
Základní klinická doporučení pro léčbu astmatu u dětí:
- užívání léků. Používají bronchodilatátory, hormonální léky a další léky ve formě inhalací a tablet;
- posílení přirozené obranyschopnosti těla;
- odstranění provokujících faktorů ovlivňujících rozvoj bronchiálního astmatu;
- Konzultace s rodiči o charakteristice onemocnění, pravidlech léčby a péče o dítě.
Ve většině případů se terapie provádí ambulantně, pod neustálým dohledem alergologa. Při exacerbaci těžkých forem astmatu je nutná hospitalizace dítěte ke stabilizaci stavu.
Životní styl dítěte s astmatem

Mnoho rodičů se obává, zda jejich dítě bude moci vést plnohodnotný život s takovou nemocí. Aby dospělí pomohli dítěti, musí vytvořit nejpříznivější podmínky, za kterých bude frekvence příznaků minimální.
I přes mnohá omezení spojená s nemocí je důležité zajistit úplný fyzický a psychický vývoj dítěte. Doporučení vyvinutá lékaři pro pacienty s bronchiálním astmatem pomáhají upravit životní styl s přihlédnutím k charakteristikám patologie:
- Těžká fyzická aktivita je zakázána, ale pro rostoucí tělo je aktivita nezbytná. Optimální by bylo plavání. Tento sport nejen posiluje svaly, ale také pomáhá rozvíjet správné dýchání.
- Aby nedošlo k exacerbaci onemocnění, je nutné omezit procházky během období květu rostlin. Je lepší strávit tento čas v sanatoriu nebo ambulanci, kde není žádný dráždivý faktor. Při exacerbacích astmatu lékaři trvají na hospitalizaci dítěte za účelem sledování zdravotního stavu. Délka vašeho pobytu v nemocnici může být dva až tři týdny.
- Při alergii na nějaké potraviny je nutné upravit jídelníček. Je důležité vytvořit kompletní stravu s dostatečným množstvím tuků, bílkovin, sacharidů, vitamínů a mikroelementů.
- Pacient musí pravidelně užívat léky a navštěvovat lékaře, aby sledoval jeho zdravotní stav.
Doporučení pro prevenci exacerbací astmatu u dětí

Hlavním úkolem rodičů s tímto onemocněním je snížit počet záchvatů u dítěte na minimum. K tomu je nutné nejen dodržovat lékařské předpisy, ale také přijmout preventivní opatření. Pro bronchiální astma je nutné:
- provádět mokré čištění denně;
- zajistit čerstvý vzduch v místnosti, kde je dítě;
- odstranit dráždivé faktory, které způsobují alergie;
- zbavit se věcí, které shromažďují prach, stejně jako péřových polštářů a přikrývek;
- Sledujte pacientovu stravu a vylučte potraviny, které vyvolávají astmatický záchvat.
Pokud budete dodržovat všechna tato opatření, sníží se rizika exacerbací a patologie po dlouhou dobu přejde do remise.
Tipy pro rodiče
K udržení zdraví potřebují pacienti s bronchiálním astmatem pravidelné konzultace s odborníkem. V takovém případě musíte navštívit místního pediatra nebo alergologa a dodržovat všechna doporučení.
Rodiče musí sledovat fyzický a emocionální stres dítěte, předcházet přepracování, zajistit, aby dítě vždy nosilo s sebou inhalátor předepsaný lékařem a včas užívalo léky.
Je důležité zcela zbavit dům alergenů a učinit jej bezpečným pro astmatiky. Je vhodné nahradit přírodní tkaniny syntetickými, protože ty hromadí méně prachu.
Nábytek je vhodnější vybrat ze dřeva, protože dřevotřískové bloky obsahují lepidlo, které může způsobit alergie. Okna by měla být těsně uzavřena, aby se do místnosti během období květu nedostaly pyl a jiné dráždivé látky z vnějšího prostředí.
Pokud někdo v rodině kouří, je důležité dítě před tabákovým kouřem chránit, jinak hrozí vyvolání záchvatu.
Dospělí jsou také povinni informovat školku, školu, tábor a další místa o přítomnosti bronchiálního astmatu u dítěte a poskytnout seznam alergenů.
Většinou dítě tráví většinu času mimo domov. Na léčbě astmatu se proto podílejí nejen rodiče a lékaři, ale také učitelé škol, učitelky mateřských škol a sestry těchto institucí.
Zcela vyléčit bronchiální astma je nemožné, ale je možné záchvatům předcházet a zmírňovat jeho příznaky. Klinická doporučení v tomto případě pomohou jak při diagnostice onemocnění, tak při výběru optimálního léčebného režimu.
Bronchiální astma – klinická doporučení GINA 2019 a nová léčba

V dospělosti se každý člověk nevyhnutelně potýká s potížemi s dýcháním, ale někteří s tímto problémem musí bojovat celý život. Hlavním cílem při léčbě bronchiálního astmatu je rychlá úleva od záchvatů a prevence jejich vzniku. Letos nastal průlom v léčbě nemoci.
Co je bronchiální astma?
Patologie je chronický zánět dýchacího traktu s periodickými exacerbacemi procesu. Diagnóza bronchiálního astmatu předpokládá přítomnost křečí, které mohou být způsobeny různými faktory:
- ekologie;
- dědičnost;
- jídlo;
- odborná činnost;
- nadváha;
- mikroorganismy a další.
Klasifikace podle závažnosti bronchiálního astmatu
Pro posouzení závažnosti zánětlivého procesu se používá koncept stadia. Zohledňuje intenzitu symptomů vyvolaných bronchiálním astmatem, klinická doporučení a předepsané dávkování základního léku. Pokud osoba neužívá léky, klasifikace se provádí podle komplexu příznaků:
- Intermitentní astma. Vzácné záchvaty (v noci – ne více než 2krát za měsíc), exacerbace jsou krátké. Objem usilovného výdechu v první sekundě (FEV1) je nad 80 % normálu. Rozpětí vrcholového výdechového průtoku (PEF) je až 20 %.
- Přetrvávající mírný stupeň. Známky ne více než 1krát denně. Při recidivách dochází k narušení spánku a fyzické aktivity. Noční útoky minimálně 2x za měsíc. FEV1 – více než 80 % normálu, rozsah PEF – až 30 %.
- Perzistující astma střední závažnosti. Časté každodenní exacerbace patologie, záchvaty v noci. Indikátor FEV1 je v rozmezí 60-80 % normálu, rozsah PEF přesahuje 30 %.
- Těžké přetrvávající stadium. Noční a denní záchvaty se mohou objevit více než 2krát denně. Fyzická aktivita je omezena, spánek je narušen. FEV1 je pod 60 % normálu, rozsah PEF je více než 35 %.
Závažnost bronchiálního astmatu u lidí, kteří již dostávají základní léčbu, je určena fází a dávkováním předepsaných kortikosteroidů:
- nízký;
- průměr;
- vysoká (ve všech případech závažná).
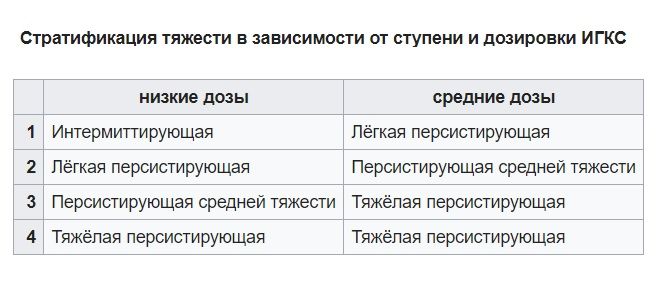
Diagnostika bronchiálního astmatu – klinická doporučení
Pneumologové mohou onemocnění identifikovat na základě příznaků, ale mimo exacerbaci se někdy omezí pouze na kašel. V souvislosti s touto funkcí jsou doporučení pro diagnostiku bronchiálního astmatu rozšířena. Kromě sběru anamnézy a zvážení stížností pacienta musí lékař předepsat instrumentální a laboratorní testy. To pomáhá identifikovat patologii v raných stádiích, než se bronchiální astma zkomplikuje, klinická doporučení naznačují:
- fyzikální vyšetření (poslech dýchání a srdeční funkce);
- analýza sputa nebo sekretů z průdušek;
- testy a vzorky na alergie;
- spirografie, stanovení funkcí zevního dýchání (FEV1, PSV);
- počítačová tomografie a rentgen hrudníku.
Standardy pro léčbu bronchiálního astmatu
Onemocnění má dvě období progrese – remisi a záchvat. Obecně uznávaný standard léčby bronchiálního astmatu zahrnuje použití 2 typů léků. V remisi se používají léky základní terapie:
- inhalační glukokortikosteroidy (ICS);
- kromony;
- monoklonální protilátky;
- antagonisté leukotrienových receptorů (ALTR).
Pravidelná a správně zvolená léčba pomáhá snižovat riziko komplikací onemocnění a předcházet vzniku záchvatů. Pokud se bronchiální astma prudce zhoršilo, klinická doporučení zahrnují použití symptomatické léčby:
- krátkodobě a dlouhodobě působící beta-agonisté (SABA a LABA);
- xanthiny.
Federální klinické pokyny pro bronchiální astma 2019
Každé 3 roky je na základě výsledků mezinárodních studií a konferencí revidován přístup k léčbě chronického zánětu dýchacích cest. Pro každý stupeň onemocnění se praktikuje postupná léčba bronchiálního astmatu; Se zlepšením stavu pacienta a snížením frekvence záchvatů se objem předepsané terapie snižuje.
Léčba bronchiálního astmatu u dětí – klinická doporučení

Cílem integrovaného přístupu je nastolit kontrolu nad patologií a postupně snižovat dávkování léků na nejnižší účinnou úroveň. Při dosahování těchto cílů hraje důležitou roli neléková terapie, která zmírňuje bronchiální astma u dětí, klinická doporučení zahrnují:
- omezení expozice jakýmkoli alergenům;
- dodržování denního režimu;
- dostatečná fyzická aktivita;
- vyloučení spouštěčů (stres, přepracování a další);
- neustálé sledování stavu;
- pravidelné preventivní vyšetření u pulmonologa;
- trénink (informace o nemoci, sled akcí při útoku).
Zároveň je důležité zajistit kvalitní základní léčbu, aby se bronchiální astma u dětí nezhoršovalo, klinická doporučení z roku 2019 stanoví:
- použití IKS jako léků volby;
- ALTR jako alternativa k ICS nebo jako doplněk;
- kombinace LABA a ICS pro starší děti.
Pokud je bronchiální astma vyprovokováno alergickými reakcemi, klinická doporučení navíc zahrnují specifickou imunoterapii. Spočívá v pravidelně dávkované injekci malého množství dráždidla do těla dítěte. Lék se vybírá individuálně, stejně jako počáteční dávka. Tato terapie pomáhá snižovat citlivost imunitního systému na alergeny a slouží k prevenci exacerbace zánětu dýchacích cest.
Léčba bronchiálního astmatu u dospělých – klinická doporučení
Přístup k řešení problému v dospělosti se jen málo liší od schématu z dětství. Nemedikamentózní léčba bronchiálního astmatu u dospělých se provádí podle podobného programu. Lékař může dodatečně předepsat hypoalergenní dietu, pokud dojde k exacerbacím kvůli nějakému potravinářskému produktu. V základní terapii je lékem první volby také IKS.

U dospělých jsou klinická doporučení pro bronchiální astma totožná, rozdíly jsou pouze v dávkování (volí se individuálně). Níže uvedený diagram ukazuje optimální podmínky pro léčbu onemocnění podle postupného systému, kde BDBA je rychle působící beta-agonista nebo beta2-agonista. Pro zmírnění závažných příznaků patologie je tandem Budesonid a Formoterol považován za nejúčinnější.
Bronchiální astma a těhotenství – klinická doporučení
Zásadní přístup k léčbě nastávajících maminek se neliší od základní léčby běžných pacientek. Bronchiální astma u těhotných žen poskytuje stejná klinická doporučení, ale s některými nuancemi:
- Pokud je onemocnění mírné, může být standardní režim omezen na montelukast, ale u středně těžkých a těžkých případů jsou nezbytné IKS. Je vhodné používat budesonid.
- Pokud je nutná systémová léčba glukokortikosteroidy, těhotným ženám by neměl být předepisován dexamethason a preferován je triamcinolon;
- Použití SABA a LABA by mělo být prováděno pouze pod lékařským dohledem. Tyto léky se používají v porodnictví k prevenci předčasného porodu, jejich nekontrolované užívání může prodloužit těhotenství a zpomalit průběh těhotenství.
Bronchiální astma – neodkladná péče, klinická doporučení
Náhlá exacerbace onemocnění je plná nebezpečných stavů a dokonce i smrti. Těžký záchvat bronchiálního astmatu, klinická doporučení v přednemocniční fázi naznačují následující:
- Zavolejte sanitku a po telefonu uveďte důvody a podrobnosti.
- Pomozte pacientovi použít inhalátor s bronchodilatačním aerosolem, nejrychleji působícími jsou Salbutamol, Berotek, Atrovent, Berodual a analogy.
- Rozepněte oděv, který může bránit normálnímu dýchání.
- Zajistěte proudění vzduchu.
- Zklidněte člověka, pomozte mu zaujmout správnou polohu pro uvolnění svalů – vestoje nebo vsedě s lokty roztaženými do stran.
Bronchiální astma – klinické pokyny GINA 2019
Nedávné klinické studie vedly ke globálním změnám v moderním přístupu k terapii. Poprvé po 50 letech se bude bronchiální astma léčit jiným způsobem klinická doporučení 2019 od GINA počítají s upuštěním od SABA, které jsou dlouhodobě léky první volby; Použití IKS v kombinaci s LABA, zejména budesonidem a formoterolem, je uznáváno jako účinnější a bezpečnější způsob zastavení záchvatu a usnadnění dýchání. Jako základní terapii GINA doporučuje nízké dávky IKS k dosažení úplné kontroly symptomů.
Novinka v léčbě bronchiálního astmatu
Nedávné údaje o účincích krátkodobě a dlouhodobě působících beta-agonistů ukázaly, že jejich nekontrolované užívání bez glukokortikosteroidů je nebezpečné. Z tohoto důvodu budou moderní metody léčby bronchiálního astmatu zaměřeny na zákaz monoterapie SABA a LABA. Z bezpečnostních důvodů se plánuje vyloučení produkce adrenergních agonistů samostatně a zavedení výroby výhradně kombinovaných léků v kombinaci s IKS.
Bronchiální astma: klinická doporučení, federální a mezinárodní, u dětí (2016)

Bronchiální astma je chronická patologie dýchacího traktu. Základem onemocnění je zánět, v důsledku čehož vzniká hyperreaktivita dýchacích orgánů.
Mezi projevy průduškového astmatu patří dušnost, pocit tísně na hrudi a kašel v noci a ráno.
Mezinárodní doporučení
Existují speciální dokumenty vědeckých společností, které obsahují obecná a stručná doporučení pro identifikaci a léčbu nemocí. Tyto indikativní materiály jsou sestaveny tak, aby pomohly lékařům při léčbě různých onemocnění, včetně bronchiálního astmatu.
Organizace, která řeší problém bronchiálního astmatu na mezinárodní úrovni – toto je GINA. Nemoc je nevyléčitelná a vyskytuje se po celém světě u lidí všech věkových kategorií.

Organizace vypracovala obecná pravidla pro léčbu a diagnostiku bronchiálního astmatu, kterými se řídí lékaři po celém světě. V roce 2016 představila mezinárodní struktura novou zprávu, která navrhuje způsob, jak se této nemoci zbavit. na základě současných osvědčených postupů pro používání klinických doporučení. Plán GINA je navržen tak, aby jej bylo možné implementovat prakticky do jakéhokoli zdravotnického systému
Nejnovější aktualizace GINA
V roce 2016 dokument GINA zahrnoval následující příznaky onemocnění:
- suchý kašel;
- pocit tísně na hrudi;
- sípání;
- pocení;
- pocit úzkosti, paniky;
- dušnost.
Také v roce 2016 organizace vytvořila klasifikaci bronchiálního astmatu. Onemocnění je rozděleno do několika fenotypů, které se liší podle stupně projevu a věku pacienta. Rozlišují se následující typy:
- Alergický. Tento fenotyp je nejčastější. Ve srovnání s jinými typy je nejjednodušší jak identifikovat, tak léčit. K léčbě se používají IKS – inhalační kortikosteroidy.
- Nealergické. Léky IKS nejsou schopny tento typ astmatu vyléčit.
- Astma s opožděným nástupem. Vyskytuje se především v ženy zralého věku.
- Bronchiální astma u obézních pacientů.
- Fenotyp charakterizovaný syndromem obstrukce dýchacích cest. Vyskytuje se v důsledku časté a dlouhodobé léčby bronchiálního astmatu.
Léčba
Hlavní metodou léčby astmatu je postupný přístup. Existuje pět stupňů závažnosti onemocnění, pro každý z nich je indikována speciální léčba. V tomto případě je závažnost onemocnění určena stupněm použité terapie.
Pokud se ohrožení sníží a pacientova pohoda se zlepší do 3 měsíců, měl by být objem terapie snížen. V tomto případě se počet IKS snižuje z 25 % na 50 % každé 3 měsíce. Nicméně za takový krok je nutné zajistit úplnou absenci respirační dysfunkce u pacienta a ujistěte se, že nehrozí žádné zdraví. Nedoporučuje se úplně vyloučit IKS, aby se předešlo hrozbě exacerbací.

V návaznosti na postupný přístup vyvinula GINA ošetření pro každý krok:
- V první fázi se používají beta-2 antagonisté. Tyto léky mají krátký účinek a jsou indikovány u pacientů s mírným onemocněním. Tito lidé pociťují příznaky astmatu méně než dvakrát měsíčně a zlepšují se vhodnou léčbou, ale výzkum bezpečnosti takové léčby stále probíhá.
- Ve druhé fázi jsou pacienti, kteří mají vysoké riziko exacerbací. Doporučuje se jim v případě potřeby užívat snížené dávky IKS (inhalační glukokortikosteroidy) a SABA (krátkodobě působící beta2 agonisté) a doplnit je léky zmírňujícími astmatické příznaky.
- Léčba třetího stupně zahrnuje užívání nízkých dávek IKS v kombinaci s LABA (dlouhodobě působící beta2-agonisté) a CDBA. Během exacerbace však tato strategie není účinná.
- Ve čtvrté fázi doporučuje se kombinovat střední a vysoké dávky IKS, LABA a SABAse zaměřením na potřeby pacienta.
- V páté fázi je nutné použití anti-IgE léku Omalizumab. Tato léčba je indikována u pacientů, kteří nereagovali na terapii maximálními dávkami inhalačních léků.
Hlavní léčebnou metodou je tedy použití IKS, v některých případech v kombinaci s LABA. Tato terapie pomáhá poměrně rychle zmírnit zánět.
Existuje také schéma pro průběh léčby v několika fázích. Toto schéma zahrnuje následující doporučení:
- je nutné naučit pacienta základním svépomocným dovednostem, aby je uplatňoval při nástupu příznaků onemocnění;
- požadováno léčba komorbidit a zbavit se špatných návyků;
- Pozornost je třeba věnovat i nedrogové terapii, například fyzické aktivitě.
Klinické pokyny pro děti
Bronchiální astma je nejčastějším onemocněním u dětí. Je však obtížné diagnostikovat – astma má příznaky podobné nachlazení.
Pomáhá odlišit astma od nachlazení měření teploty – u astmatu jeho zvýšení není pozorováno. Symptomům předchází:
- výtok vodnatého hlenu z nosu po probuzení ráno, doprovázený kýcháním;
- těžký suchý kašel několik hodin po probuzení;
- výskyt vlhkého a silnějšího kašle během dne;
- manifestace příznaků astmatu po dni nebo několika dnech, do této doby se kašel stává záchvatovitým.

Mezi samotné příznaky patří:
- paroxysmální kašel po spánku;
- dušnost;
- přerušované dýchání;
- tlak v oblasti hrudníku;
- potíže s dýcháním;
- suchý kašel při vdechování ústy;
Prevence onemocnění je zaměřena na prevenci rozvoje alergií. Pro prevenci je vhodné upřednostňovat kojení a izolovat dítě od expozice tabákovému kouři.
Federální klinické směrnice
Ruská lékařská komunita má své vlastní strategie pro léčbu bronchiálního astmatu. Dokument, ve kterém základní přístupy k diagnostice a léčbě patologie, jsou „Federální klinické pokyny pro diagnostiku a léčbu bronchiálního astmatu“. V zásadě se tato doporučení shodují s body strategie GINA.
Tuzemský dokument tedy také zaznamenává postupný přístup k léčbě nemoci. Stanovení objemu terapie závisí na závažnosti klinických projevů astmatu. Pozornost je věnována kontrole správné techniky inhalace, upřesnění diagnózy a vyloučení doprovodných onemocnění. Všechny tyto podmínky jsou nutné k postupu do další fáze léčby. Měly by být také kontrolovány faktory prostředí, které mají významný vliv na účinnost terapie.
O diagnostice
Diagnostika patologie u dospělých je založena na identifikaci odpovídajících příznaků. Příznaky a stupeň obstrukce dýchacích cest vyžaduje přesné posouzení. Tak se získá úplný a přesný klinický obraz onemocnění.
Mezi příznaky, které zvyšují riziko astmatu, patří:
- dušení, překrvení hrudníku a ranní kašel, sípání;
- exacerbace příznaků během fyzické aktivity, pod vlivem alergenů, nízké teploty;
- výskyt příznaků onemocnění po užití aspirinu;
- atopická onemocnění přítomná v anamnéze;
- dědičný faktor.

Existují také příznaky, které snižují riziko onemocnění:
- závratě a ztmavnutí očí;
- pravidelné normální výsledky vyšetření hrudníku;
- produktivní kašel chronické povahy;
- změna hlasu;
- příznaky způsobené nachlazením;
- onemocnění srdce.
Bronchiální astma je dlouhodobé chronické onemocnění, na jehož projevu se významně podílejí dědičné faktory a expozice alergenům. Hlavním cílem terapie je kontrola onemocnění. Správnou medikamentózní léčbu může předepsat pouze odborník po důkladné diagnóze. Kromě medikamentózní léčby je však důležité dbát na správnou výživu, mírnou fyzickou aktivitu a podmínky prostředí.