Spory a vlákna ošetření mycelia hub.
Obsah
- 1 Spory a vlákna ošetření mycelia hub
- 2 Závity mycelia – příznaky a diagnostika, cesty infekce a léčebné metody
- 3 Co jsou vlákna mycelia
- 4 V mazance
- 5 Na kůži
- 6 V jazyce
- 7 Na nehty
- 8 Jak dochází k infekci?
- 9 Jak se mycelium zjišťuje?
- 10 Jak zacházet s nitěmi mycelia
- 11 Lékařská terapie
- 12 Hardwarové ošetření
- 13 Lidové prostředky
- 14 Vlastnosti léčby houbového mycelia
- 15 Vlákna mycelia: co to je?
- 16 Cesty infekce a rizikové faktory
- 17 Jaké nemoci způsobuje?
- 18 Příznaky infekce
- 19 diagnostika
- 20 Léčba
- 21 Jak se chránit
- 22 Co jsou vlákna mycelia a jak zastavit jejich růst
- 23 Vlákna mycelia – co to je?
- 24 Cesty infekce houbovým myceliem
- 25 Klasifikace plísňové infekce
- 26 Diagnóza houby
- 27 terapie
- 28 Léky
- 29 Fyzioterapie
- 30 Lidové prostředky
- 31 Chirurgie
- 32 Prevence infekce houbovým myceliem
- 33 Mycelium houby
- 34 Faktory přispívající k infekci
- 35 Příznaky plísňových infekcí
- 36 Léčba hub
- 37 Jak se léčí plíseň nehtů?
- 38 Léky na různé formy plísní
- 39 Lamisil v léčbě plísní
Spory a vlákna ošetření mycelia hub
Závity mycelia – příznaky a diagnostika, cesty infekce a léčebné metody
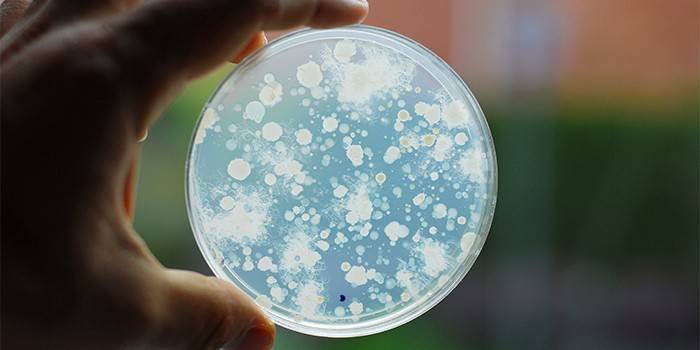
V okolním prostoru existuje mnoho patogenních a podmíněně patogenních činitelů houbové povahy. Před většinou z nich člověka chrání normálně fungující imunitní systém. V případě snížení imunity nebo rozsáhlé kontaminace sporami patogenních hub však z těchto začnou klíčit vlákna mycelia, což vede k rozvoji onemocnění.
Co jsou vlákna mycelia
Struktura většiny hub je reprezentována hyfami – jedno- nebo vícebuněčnými vlákny, jejichž celek tvoří tělo houby – mycelium. Když spory narazí na podmínky příznivé pro klíčení, přecházejí do vegetativní formy s rozvojem vláken přepážkového mycelia nebo pseudomycelia. Plísně jsou schopny napadnout téměř všechny orgány a tkáně těla. Nejčastějšími formami onemocnění jsou léze kůže, nehtů, vlasů a sliznic.
V mazance
Mikroskopické vyšetření stěru odebraného z postižené sliznice odhalí myceliální hyfy a spory, jejichž průhlednost, barva a strukturní znaky závisí na typu patogenu. Pro sliznice jsou typičtější oportunní mykózy (způsobené oportunními houbami): kandidóza, kryptokokóza, aspergilóza aj. Makroskopické známky poškození sliznic mohou být následující:
- objevují se skvrny a plak;
- pálení a svědění;
- nepříjemný zápach;
- výskyt erozí, prasklin, vředů;
- změna barvy.
Na kůži
Plísně mohou postihnout jak povrchové, tak hlubší vrstvy kůže. V souladu s tím se mykózy dělí na povrchové a kožní. Mezi první patří: pityriasis versicolor, pityriasis versicolor, seboroická dermatitida, bílá piedra, černá piedra. Do skupiny kožních mykóz patří onemocnění jako mikrosporie, epidermofytóza, trichofytóza.
Dermatomykózy jsou klasifikovány podle lokalizace léze. Trichofytóza se dělí v závislosti na místě vývoje spor nepohlavní reprodukce:
- Ektotrix. Na povrchu vlasu se tvoří konidiospory, dochází k poškození vlasové kutikuly, vlas se ničí a vypadává.
- Endothrix. Uvnitř vlasu se vyvíjejí konidie, kutikula není poškozena. Vlasy se stávají křehkými a nad spodní částí se lámou.
- Favus (strupovitost). K rozvoji konidií dochází na bázi chlupu, kolem kterého se vytváří kulatá šupina.
Na kůži se objevují vlákna mycelia:
- tvorba viditelných kolonií hub;
- hyperémie kůže, výskyt skvrn;
- lámavé vlasy, vypadávání vlasů;
- olupování kůže, výskyt lupů, strupy, krusty, vyrážky;
- svědění kůže při poškrábání postižených oblastí kůže může dojít k hnisavé infekci.
V jazyce
Závity mycelia na jazyku se zvláště často vyvíjejí v důsledku kandidózy a aktinomykózy. Dále se mohou vyskytnout případy aspergilózy, blastomykózy, sporotrichózy apod. Kandidóza jazyka není samostatným typem tohoto onemocnění a vzniká v rámci poškození dutiny ústní, nosohltanu a dýchacích cest. Objevují se bílé malé zaoblené útvary, které se následně spojují a vytvářejí slepence. Objevuje se otok jazyka provázený pálením, bolestí a poruchami chuťové citlivosti.
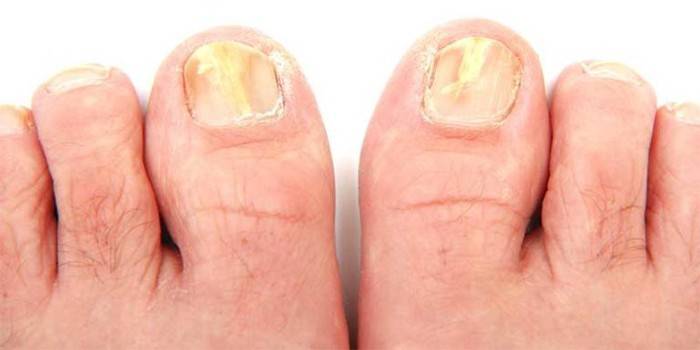
Na nehty
Plísňová onemocnění nehtů se nazývají onychomykóza. Patří mezi ně rubromykóza, trichofytóza nehtů atd. Příznaky těchto typů plísňové infekce jsou:
- změna barvy nehtu, vzhled plaku na něm, ztráta průhlednosti;
- separace, peeling;
- změna struktury nehtů, deformace;
- svědění;
- růst nehtové ploténky.
Jak dochází k infekci?
Všechny mykózy lze podle zdroje infekce rozdělit do dvou skupin:
- Nakažlivý. K infekci dochází kontaktem se spórami hub žijících ve vnějším prostředí.
- Oportunistické. Za normálních podmínek jsou patogeny pro člověka neškodné;
Nakažlivé houby se dělí do tří kategorií:
- Antroponózy. Zdrojem nákazy je člověk.
- Zoonózy. Přenašeči hub jsou zástupci živočišného světa.
- Geofilní mykózy. Přirozeným prostředím patogenů je půda, organické zbytky. Když se spory dostanou do lidské tkáně, jsou schopny v nich žít.
K průniku houbových patogenů do těla dochází prostřednictvím aerogenních, kontaktních a nutričních (prostřednictvím trávicího traktu) mechanismů. Aerogenní cesty infekce jsou představovány vzdušnými kapkami a vzdušným prachem. Nutriční – voda, jídlo, fekálně-orální.
Mezi houby, které infikují člověka, patří zvláště často patogeny dermatomykózy a mykózy sliznic. Mezi poslední patří:
- Candida albicans je původcem lokálních a generalizovaných forem kandidózy (soor), typického oportunního onemocnění. Struktura mycelia je charakterizována absencí přepážek ve vláknech.
- Cryptococcus neoformans je saprofyt, který žije v půdě a ptačích výkalech. Cesta infekce je aerogenní. Onemocnění je typické pro nositele HIV
- Rod Microsporum:
- M.canis je zoonotický druh, který způsobuje mikrosporie hladké kůže, pokožky hlavy a obličeje.
- M. gypseum je geofilní houba, která způsobuje mikrosporie na hladké pokožce a pokožce hlavy.
- M. audouinii je původcem antroponotických mikrosporií těla a pokožky hlavy.
- M. ferrugineum je antropofil a způsobuje mikrosporii pokožky hlavy.
- Tr. rubrum je původcem rubromykózy, nejčastěji postihuje nehty a prostory mezi prsty.
- Tr. mentagrophytes je zooantropofil, k infekci dochází kontaktem.
- Tr. violaceum je antropofil, způsobená patologie je trichofytóza černých skvrn.
- Tr. verrucosum. Postihuje zemědělské pracovníky, protože je zoonotická houba.

Jak se mycelium zjišťuje?
Detekce mycelia se provádí pomocí následujících metod:
- Mikroskopická analýza kožních seškrabů a stěrů. Pro potvrzení empirické diagnózy je nutné pod mikroskopem identifikovat vlákna mycelia, spor a konidií.
- Kultivační metoda. Spočívá v naočkování odebraného biomateriálu na živná média za účelem získání růstu myceliálních struktur a následné identifikace patogena.
Jak zacházet s nitěmi mycelia
Může to vyvolat klamný dojem, že plísňová onemocnění jsou málo nebezpečná a často se zhorší jen kosmetický stav. To zdaleka není pravda, v pokročilých případech se mohou vyvinout vážné komplikace. V tomto ohledu je vhodné léčit mykózy pouze pod dohledem lékaře v odbornosti odpovídající onemocnění: dermatovenerolog, infekční specialista, zubař atd.
Lékařská terapie
Léčba myceliálních vláken se provádí především na etiologické úrovni, symptomatická terapie je zaměřena na zmírnění svědění, hyperémie a duševního stresu. Když dojde k sekundární infekci, je indikováno použití antibakteriálních léků. Moderní medicína má velké množství antifungálních látek:
- Polyeny:
- Nystatin, Levorin – pro léčbu kandidózy;
- Amfotericin, Natamycin jsou širokospektré léky.
- Terbinafin je antimykotikum pro léčbu onychomykózy, kožní plísně;
- Naftifine je lék pro místní použití.
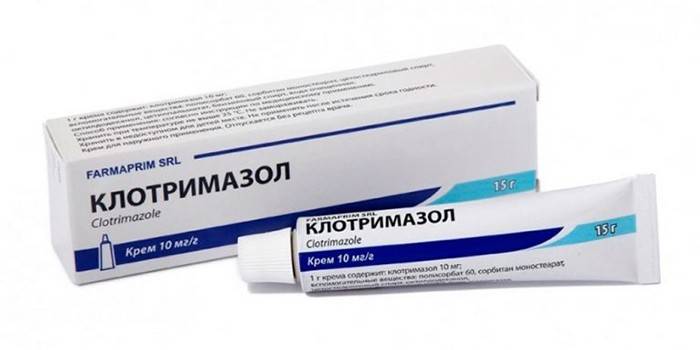
- Clotrimazol, Miconazol, Oxiconazole – léčba různých forem kandidózy, trichofytózy, mikrosporie, epidermofytózy.
- bifonazol, ketokonazol. Mají široké spektrum antimykotické aktivity.
- Triazoly (Flukonazol, Itrakonazol). Antifungální činidla nové generace. Nízko toxický.
Hardwarové ošetření
Hardwarové ošetření nehtové houby se provádí pomocí laseru. Fyzioterapie je zvláště účinná jako součást kombinované léčby houby, protože při absenci medikamentózní terapie zůstává možnost nedostatečné eradikace patogenu, což způsobí recidivu onemocnění. Kromě toho hardwarové metody zahrnují lékařskou pedikúru: houbové mycelium se z nehtů odstraní mechanicky, poté se aplikují antimykotická činidla ve formě laků.
Lidové prostředky
Obrátit se na zkušenosti tradiční medicíny je méně výhodnější než léčba léky. V každém případě se doporučuje konzultace s odborníkem. Můžete zkusit ošetřit mycelium na kůži a nehtech pomocí:
- voda a alkoholové roztoky propolisu: koupele nebo obklady.
- cibule a česnek: postižené oblasti pokožky jsou rozmazané šťávou, na nehty se aplikují pleťové vody.
- ošetření březovým dehtem.
Vlastnosti léčby houbového mycelia
Pokud je v lidském těle houba, pak diagnostika odhalí mycelium v postižené oblasti. Tak se jmenuje jeho mycelium. Jeho přítomnost naznačuje aktivní reprodukci patogenní mikroflóry. Pokud se vývoj onemocnění nezastaví, houba se rychle rozšíří do zdravých oblastí kůže, sliznic nebo nehtů, což povede k vážným komplikacím a zdravotním problémům.
Vlákna mycelia: co to je?
Mycelium se nazývá mycelium. Ta je spolu se sporami hlavní složkou houby, což jí dává možnost růstu a rozmnožování. Při zjištění mycelia je diagnostikována přítomnost patogenní mikroflóry na určitém místě lidského těla, která již přerostla v mycelium. Díky této vlastnosti již nejsou struktury houby příliš citlivé na medikamentózní terapii, jak se to děje na samém počátku rozvoje onemocnění.
Ve většině případů je houbové mycelium přítomno na nehtových ploténkách. Na jiných částech těla se vyskytuje mnohem méně.

Mycelium různých druhů hub, zvětšené pod mikroskopem
Cesty infekce a rizikové faktory
Člověk se může nakazit houbovou infekcí na různých místech. Nejnáchylnější k poškození jsou oblasti na kůži nebo sliznicích, které kvůli svému poškození nemají žádnou ochranu. Při vstupu do takových zón se mycelium začne aktivně šířit.
Existuje několik způsobů infekce houbovým myceliem:
- Kontakt a domácnost. K infekci dochází, když se mycelium dostane do přímého kontaktu s kůží od infikované osoby;
- Jídlo. Viníkem infekce jsou oportunní houby Candida, které se za příznivých podmínek začnou aktivně množit;
- Vzduch. Patogeny vstupují do dýchacího traktu a způsobují poškození plic;
- Sexuální. K infekci dochází během intimní intimity s infikovaným partnerem.
Odborníci identifikují určité příčiny a faktory, které zvyšují pravděpodobnost infekce houbovým myceliem:
- Časté návštěvy veřejných míst (sauny, bazény, koupele);
- Používání příslušenství pro manikúru někoho jiného, které nebylo sterilizováno, pro osobní účely;
- Nošení bot nebo oblečení někoho jiného a také používání ručníku, který není váš;
- Potřesení rukou s nakaženou osobou.
Ohroženi jsou lidé, kteří mají oslabený imunitní systém v důsledku akutních nebo chronických onemocnění. Zbavují lidské tělo přirozené obranyschopnosti, která kontroluje množství patogenní mikroflóry.

Mycelium se snadno přenáší kontaminovanými nástroji během manikúry a pedikúry
Jaké nemoci způsobuje?
Houba, která je produkována vlákny mycelia, může ovlivnit různé části těla. Existuje několik typů onemocnění, které mohou být způsobeny infekcí tímto patogenem. U lidí může způsobit následující patologické stavy:
- V případě poškození sliznic – kandidóza, aspergilóza, kryptokokóza;
- Když jsou postiženy povrchové a hluboké vrstvy kůže – pityriasis versicolor, pityriasis nigra, seboroická dermatitida, černá piedra, mikroskopie, trichofytóza, epidermofytóza;
- Pokud je postižena sliznice jazyka – kandidóza, aktinomykóza;
- Pokud jsou postiženy nehtové ploténky – trichofytóza nehtů, rubromykóza.
Každá z těchto nemocí má své vlastní příznaky. Nepříjemné pocity, které jsou hlavními příznaky onemocnění, pomáhají identifikovat mycelium, nebo spíše lokalizaci houbového mycelia. Pokud máte podezření na infekci, měli byste okamžitě vyhledat lékaře. Pomůže vám určit typ plísně na kůži nebo nehtech a vybrat na ni účinnou léčbu.
Příznaky infekce
Příznaky, které jsou charakteristické pro onemocnění, jako je plíseň nehtů nebo kůže, pomáhají rozpoznat zdravotní problémy. Lékaři identifikují následující příznaky šíření vláken mycelia:
- Svědění, které může zesílit směrem k noci;
- Zarudnutí postižené oblasti;
- Deformace a ztluštění nehtových plotének;
- Zhoršený růst vlasů nebo nadměrné vypadávání vlasů;
- Vzhled sýrového povlaku na kůži;
- Peeling epidermis.
Pokud je plísňová infekce po dlouhou dobu ignorována, její příznaky se zvýrazní. Doplňují je další známky malátnosti. Lidé s myceliem si často stěžují na kašel, což naznačuje šíření infekce v plicích. Pacienti si také všimnou výskytu zjevných příznaků těchto patologických stavů:
- Porušení srdečního rytmu;
- Horečka
- Selhání ledvin.
Pokud mycelium postihuje vrstvu nehtu nebo kůži, je nutné podstoupit diagnostiku. K tomu budete muset vyšetřit vzorek kousku epidermis nebo nehtů na nohou.
diagnostika

K určení typu mycelia budou zapotřebí laboratorní testy
Diagnostika podezření na infekci houbovým myceliem se omezuje na standardní opatření. Umožňují správně určit typ patogenu a určit jeho citlivost na léky.
Detekce mycelia se provádí následujícími způsoby:
- Mikroskopické vyšetření kožních seškrabů. Tento postup snadno odhalí kvasinky, tedy přítomnost kvasinkové plísně. Obvykle se nachází v nátěru odebraném z infikované sliznice;
- Kultivační metoda. Tato studie vyžaduje naočkování biomateriálu odebraného pacientovi na živná média. To se provádí za účelem získání aktivního růstu mycelia a identifikaci typu patogenu.
Poté, co byla provedena všechna požadovaná diagnostická opatření a lékař se seznámil s výsledky testů, bude schopen dát pacientovi správnou diagnózu.
Léčba
Je na kompetentním specialistovi, aby rozhodl, jak zacházet s houbovým myceliem, s nímž je třeba se domluvit při prvním podezření na infekci. Pokud je tento patogen detekován, je nutné podstoupit kurz lékové terapie. Toto je povinné opatření, které pomůže zbavit se houby na kůži, sliznicích nebo nehtech.
Léčba nití mycelia se obvykle provádí pomocí topických léků. Možná budete také muset vzít prášky na boj s infekcí zevnitř. Pro takové problémy lékaři předepisují:
Výběr léků by měl být svěřen specialistovi. Aby byla terapie úspěšnější, musí být prováděna v souladu s určitými pravidly. Před aplikací léčivých kompozic je třeba důkladně umýt problémovou oblast. V tomto případě je léčba houby účinnější, protože nic nebrání účinným látkám mastí proniknout do hlubokých vrstev epidermis.
Pokud pacient užívá topické léčivé přípravky podle pokynů, zřetelné zlepšení bude patrné asi po 2 týdnech. Pokud nejsou viditelné žádné změny, bude nutné upravit léčebný režim nebo jej zcela nahradit účinnějším. Všechny tyto otázky je nutné konzultovat s dermatologem.
Konzervativní terapie ne vždy dosáhne požadovaného výsledku. V tomto případě přicházejí na pomoc pacientům s houbovým myceliem radikálnější metody. Laserové ošetření postižených oblastí pomáhá vyrovnat se s onemocněním. Pro dosažení optimálních výsledků je vhodné absolvovat 3-10 sezení této procedury.
Dobrým pomocníkem u tohoto onemocnění je terapie využívající vlnové záření. Jedná se o poměrně účinnou metodu boje proti houbovému myceliu. Taková léčba je však nutná po dobu 2-3 měsíců.
Výše uvedené metody se v lékařské praxi používají jen výjimečně.

Medikamentózní léčbu lze doplnit laserem
Jak se chránit
Pokud se chce člověk chránit před infekcí houbovým myceliem, měl by v každodenním životě dodržovat určitá pravidla. K prevenci infekce mykózou se doporučuje:
- Pořiďte si osobní ručník, žínku a další příslušenství nezbytné k udržování osobní hygieny;
- Provětrejte boty každý den. Nezapomeňte pravidelně měnit ponožky;
- Při návštěvě koupaliště, koupelí, saun a dalších podobných míst noste na nohou pantofle;
- Používejte speciální pudry na nohy. Toto pravidlo je relevantní pro lidi, kteří trpí nadměrným pocením nohou;
- Spodní prádlo a oblečení vybírejte výhradně z přírodních materiálů. Není vhodné nosit něco, co je příliš těsné k tělu.
Abyste se vyhnuli nemoci, musíte se postarat o vlastní výživu. Musí být zdravé a kompletní. Do jídelníčku je nutné zařadit jogurty s živými bakteriemi, česnek a potraviny, které obsahují vitamín B. Co se týče cukru, mléka, čaje a kávy, v tomto je nejlepší se začít omezovat.
Co jsou vlákna mycelia a jak zastavit jejich růst
Pokud je lidské tělo infikováno houbovou infekcí, pak pomocí diagnostických technik lze v postižených oblastech identifikovat vlákna mycelia. Jinými slovy, je to mycelium. Pokud je přítomen, znamená to aktivní proliferaci patogenních hub. Pokud se mykóza neléčí, patogenní mikroflóra se rychle šíří do zdravých buněk epidermis, nehtových plotének a sliznic. To vše má negativní dopad na zdraví. V některých případech musí být k úlevě pacienta od závažných příznaků použita chirurgická léčba.
Vlákna mycelia – co to je?
Mycelium houby je podhoubí, tenká síť vláken, která je nedílnou součástí všech hub spolu se sporami. Tyto složky přispívají k aktivnímu růstu a šíření mykózy do nových oblastí těla. Během diagnostiky jsou identifikovány patogenní mikroorganismy, které již vytvořily mycelium. Tyto vlastnosti způsobují, že patogen je odolnější vůči konzervativní léčbě ve srovnání s počáteční fází. Obvykle mycelium postupuje v nehtových ploténkách, méně často v jiných částech těla.
Inkubační doba trvá asi týden, poté mykóza prorůstá do hlubokých vrstev kůže a šíří rozvětvené mycelium. Staré nitě se postupně rozpadají na spory a ovlivňují novou tkáň.
Cesty infekce houbovým myceliem
Infekční agens se snadno přenáší z člověka na člověka. K plísňové infekci je nejvíce náchylná kůže a sliznice. Houbu můžete chytit v následujících případech:
- Přímý kontakt s nakaženou osobou. Příznivým prostředím pro mycelium jsou teplé místnosti s vysokou úrovní vlhkosti: vany, sauny, veřejné bazény.
- Domácí způsob. Není nutný přímý kontakt s pacienty, patogenní houby jsou obsaženy v jejich hygienických potřebách a obuvi. Jsou známy případy, kdy se patologie rozšířila prostřednictvím přístrojů na manikúru v kosmetických salonech.
- Letecká trasa. Mycelium je schopno zůstat aktivní po dlouhou dobu v přeplněných, prašných místnostech, kde může být vdechováno. Houby žijící v půdě mohou vyvolat zánět v kostech a orgánech dýchacího systému.
- Pohlavní styk. Příčinou infekce Candida mycelium je nechráněná intimita. Houba vede k rozvoji drozdů u žen. Muži působí jako přenašeči infekce.
Kvasinkové odrůdy mykózy jsou přítomny v ptačím trusu, proto je onemocnění typické pro chovatele holubů. Někdy jsou příčinou onemocnění houby, které se dostávají do ústní dutiny spolu s jídlem, a poté se na sliznicích úst rozvíjí kandidóza.

Nemoc je nakažlivá a snadno se přenáší úzkým kontaktem s nakaženou osobou – nošením obuvi, používáním společných hygienických potřeb. Porucha se ale nemusí projevit okamžitě, pouze pod vlivem příznivých faktorů – s oslabeným imunitním systémem, chronickými onemocněními a dalšími problémy.
Oportunní druhy hub existují v lidském těle od narození. Jejich patologická aktivita je vyvolána pouze vážnými poruchami ve fungování imunitního systému. Riziková skupina zahrnuje osoby s chronickými a akutními onemocněními.
Klasifikace plísňové infekce
Mykózy jsou zastoupeny širokou skupinou dermatologických onemocnění. Různé patogeny mohou vyvolat jejich vývoj, což určuje charakteristiku patologického procesu a vhodnou možnost léčby. Plísňové infekce jsou následující:
- Trichofytóza. Množí se na povrchu kůže, sliznic a nehtů.
- Kryptokokóza. Mycelium houby ovlivňuje plíce a další vnitřní orgány.
- Kandidóza. Rozetřete na sliznice.
- Aspergilóza. Zhoršují imunitu a vyvolávají vývoj patologického procesu v plicích.
V závislosti na umístění houby lékaři rozlišují následující kategorie:
- povrchní – infekce se projevuje postižením nehtů, kůže a sliznic;
- systémové – onemocnění se šíří do vnitřních orgánů.
Příznaky onemocnění se vždy objevují na pozadí snížené imunitní obrany. Slabé tělo není schopno odolat patogenním houbám. Mycelium se začíná aktivně množit, podkopává zdraví a způsobuje vážné škody.
Diagnóza houby
Ke stanovení diagnózy se používají standardní testy, které pomáhají určit typ infekčního agens a určit jeho citlivost na léky. Nejčastěji používané metody jsou:
- Studijní materiál pod mikroskopem. Používá se k detekci kvasinkových hub. Nacházejí se ve stěrech z pochvy a jiných sliznic a také v kožních seškrabech.
- Kulturní setba. Pro výzkum je pacientovi odebrán biologický materiál, který je poté umístěn do živných médií. Výsledkem je, že mycelium začíná aktivně růst, což umožňuje určit typ patogenu.
Po vyšetření nátěru a odběru vzorků bude lékař schopen přesně diagnostikovat onemocnění a předepsat vhodnou terapii.
terapie
K léčbě mykózy, která postupuje na kůži nebo vnitřních orgánech, se používá komplexní terapie: léky, fyzioterapie, tradiční metody, chirurgie.

Je zakázáno zapojit se do léčby samostatně, aby nedošlo ke zhoršení průběhu onemocnění a nedošlo k šíření houby po celém těle – kůži a sliznicích.
Léky
Lékárny předepsané lékařem vám pomohou vypořádat se s myceliem. Tady jsou některé z nich:
- Pimafucin. Antibakteriální a antifungální činidlo, dostupné ve formě mastí, tablet, vaginálních čípků. Účinné látky jsou destruktivní pro kvasinkové houby, takže lék je předepsán k léčbě drozdů, kožních lézí a nehtových plotének.
- Mykoseptin. Mast obsahuje zinek a kyselinu undecylenovou. Tyto složky se používají k odstranění dermatofytů a obnovení epidermis.
- itrakonazol Kapsle jsou účinné proti plísním, kvasinkám a dermatofytům.
- flukonazol. Pomáhá zbavit se mnoha druhů mykóz.
Pouze dermatolog nebo mykolog má právo vybrat léky k léčbě myceliálních závitů na nehtech, kůži a sliznicích.
Fyzioterapie
Podobné techniky se používají jako součást komplexního lékařského ošetření vláken mycelia:
- Pulzní magnetoterapie. Posiluje imunitní systém, podporuje vitalitu organismu, tlumí zánětlivé procesy.
- Snížená viskozita krve. Používá se ke zlepšení její mikrocirkulace.
- Léčebné koupele. Zlepšují pohodu, zmírňují svědění, zklidňují a obnovují pokožku.
- Kryoterapie. Vystavení chladu se aplikuje na celé tělo nebo na určité oblasti. V důsledku toho se zvyšují ochranné funkce a projevuje se protizánětlivý účinek.
- Aplikace parafínu. Když se houbové mycelium šíří na kůži, postup podporuje regeneraci poškozené epidermis.
Fyzioterapie funguje dobře se známkami onemocnění v počáteční fázi.
Lidové prostředky
Mycelium patogenní houby u lidí lze také léčit pomocí různých léčivých rostlin:
- Lopuch. Lotiony vyrobené z infuze drcených listů pomáhají s mnoha dermatologickými patologiemi, včetně plísňových infekcí.
- Mandarinka. Třením postižených míst kouskem tohoto ovoce se zbavíte mikrosporií a trichofytóz.
- Černá ředkev. Semena rostliny se používají k přípravě nálevu, kterým se následně otírají nehty a kůže infikovaná myceliem.
- Česnek. Zelenina obsahuje alicin, látku škodlivou plísním. Česnek se konzumuje vnitřně a přidává se do koupelí.
- Šalvěj. Nálev připravený z listů rostliny má silný protiplísňový účinek.
- Lopuch, echinacea, pampeliška, kopřiva dvoudomá, máta peprná. Z listů těchto bylin se připravuje čaj bohatý na prospěšné vitamíny. Nápoj posiluje imunitní systém a pomáhá v boji proti nemocem.
Tradiční receptury určené k boji proti houbovému myceliu se používají pouze po konzultaci s lékařem.
Chirurgie
Chirurgická intervence se obvykle praktikuje v případech onychomykózy. Pokud je postižený nehet, odstraňuje se standardním způsobem nebo pomocí laseru. Operace jsou předepsány v posledních fázích patologie.
Standardní odstranění nehtové ploténky se provádí v lokální anestezii. Pro úspěšnou terapii je důležitá profesionalita lékaře. Pokud je matrice poškozena, zdravý nehet nebude správně růst. Laserový postup zahrnuje odstranění horní vrstvy nehtové ploténky.
Prevence infekce houbovým myceliem
Každý člověk, který se chce chránit před infekcí, musí v každodenním životě dodržovat určitá pravidla. Aby se zabránilo šíření mykózy, odborníci doporučují:
- používat individuální ručníky, vybavení na manikúru, hygienické potřeby;
- denně větrejte boty a pravidelně noste čisté ponožky;
- ve veřejných bazénech, lázních a saunách noste na nohou speciální pantofle a nepoužívejte věci jiných lidí;
- v případě nadměrného pocení používejte prášky na nohy, které chrání před houbovým myceliem a zmírňují nepohodlí;
- vybrat oblečení a spodní prádlo vyrobené z materiálů přírodního původu; věci by měly být volné, volně přiléhající k tělu.
Lidé, kteří dbají na svůj jídelníček, budou mít zdravé nehty a kůži. Výživná strava bez nezdravého jídla bude klíčem k dobrému zdraví a silné imunitě. Jídelníček nesmí obsahovat potraviny s vitamínem B, česnek a jogurty obsahující živé bakterie. Omezení se týká kávy a čaje, mléka, cukru.
Mycelium houby
Dermatologická onemocnění se diagnostikují vizuálně a laboratorně. Pokud jsou ve škrábání nalezeny vlákna mycelia, znamená to přítomnost houby u pacienta. Tento výsledek analýzy v nepřítomnosti vnějších příznaků je povzbudivý, protože ukazuje, že houba na kůži nebo nehtech se právě začala vyvíjet.
Pokud je zjištěno houbové mycelium, je třeba okamžitě přijmout opatření, aby se zabránilo rozvoji onemocnění a komplikacím.
Plísní se můžete nakazit všude tam, kde pokožka zůstane nechráněná před kontaktem s infikovaným povrchem. Plíseň může postihnout nehty, pokožku těla a často je diagnostikována na nohou. Při kontaktu s nechráněnou kůží mycelium aktivně šíří houbu, zvláště pokud jsou příznivé podmínky.
Faktory přispívající k infekci
- Při návštěvě veřejných bazénů, saun, koupelí musíte být obzvláště opatrní, protože mycelium miluje vlhkost a teplo. Doporučuje se nosit gumové pantofle, používat pouze vlastní ručník, žínku apod.;
- použití cizího nebo nesterilního příslušenství pro manikúru může vést k tomu, že se na kůži nebo nehtech brzy objeví houba;
- veřejná místa – obchody, doprava, výtahy, toalety – jsou potenciálně nebezpečné pro ty, kteří nedodržují pravidla osobní hygieny;
- nošení cizích bot, ponožek nebo používání ručníků – existuje riziko onemocnění houbovou dermatitidou;
- Můžete onemocnět, pokud si podáte ruku s nakaženou osobou.
Příznaky plísňových infekcí
Mykóza nohou postihuje chodidla a záhyby kůže mezi prsty. Objevují se mezi prsty jako loupání, praskliny a puchýře. Na podrážce se ztlušťuje stratum corneum a objevují se drobné trhlinky. Na klenbě nohy se mohou tvořit bubliny a při otevření zůstávají eroze.
Plíseň na rukou ve skvamózní formě se projevuje jako olupování v kožních rýhách. Tvoří se praskliny, objevuje se podráždění a svědění. V dyshidrotické formě je pozorován vzhled vezikul, schopných seskupovat a tvořit puchýře.
Na kůži zad, hrudníku, ramen a krku se objevuje mykóza trupu s lichen versicolor. Budou to vločkovité skvrny bílé a nahnědlé barvy s jasnými hranicemi bez výraznějších známek zánětu.
Inguinální mykóza je lokalizována na hýždích, podbřišku a na vnitřní straně stehen. Léze mají jasné obrysy, odlupují se a podél jejich okrajů se tvoří zanícený hřeben.
Plíseň na pokožce hlavy je častější u dětí. Vyznačuje se zaoblenými ložisky plešatosti se slabým zánětlivým procesem. Vlasy se lámou u kořínků. Vývoj hnisavé formy je možný, když se léze pokryje hnisavými krustami.
Nehtová plíseň neboli onychomykóza se vyznačuje změnou barvy nehtové ploténky, ztluštěním, nepravidelnou strukturou a lámavostí.
Mykóza na obličeji může být lokalizována na bradě, spodním rtu a rozšířena na krk. Při infiltračně-hnisavé formě se tvoří velké hrudkovité uzliny modročervené barvy. Pustuly se spojují a tvoří abscesy. U povrchové formy jsou příznaky stejné jako při postižení hladké pokožky těla.
Léčba hub
Léčba různých typů plísňových kožních infekcí se provádí systémovými léky a lokálními prostředky. V praxi dermatologové a trichologové používají jak monoterapii, tak kombinaci antimykotik.
Pokud je onemocnění zjištěno v počáteční fázi s minimálním poškozením kůže, pak může být léčeno externími antimykotiky. Pokud je mykotický proces rozšířen po celém těle nebo pronikl hluboko do těla s postižením nehtů a vlasů, pak se léčba provádí komplexně, dlouhodobě.
Antifungální léky mají fungistatické a fungicidní vlastnosti. První inhibují tvorbu nových spor hub. Ty mají škodlivý účinek na původce onemocnění, houba pak nevytváří vlákna mycelia a její buňky jsou zničeny. Běžně jsou všechna antimykotika rozdělena do 5 skupin: morfolinové deriváty, polyenová antibiotika, allylaminová léčiva, azolové sloučeniny a léčiva bez jasné příslušnosti k výše uvedeným skupinám.
Při předepisování léčby bere lékař v úvahu povahu účinku léku na konkrétní typ houby. Například přípravky na bázi griseowulfinu působí na dermatofyty, polyenová antibiotika působí na plísně a kvasinky. Přípravky zinku, selenu, benzylbenzoátu jsou předepsány v přítomnosti hub Malassezia a Corynebacterium minnutissium. Moderní antimykotika řady morfolinů, azolů a allylaminů mají široké spektrum účinku proti plísním a mohou zmírňovat zánět a svědění.
Jak se léčí plíseň nehtů?
Z dalších plísňových onemocnění je nejobtížněji léčitelná onychomykóza neboli plíseň nehtů. Při výběru správné léčby bere lékař v úvahu věk pacienta, existující onemocnění a stupeň poškození nehtů. Mykologové mají velký výběr širokospektrých fungicidních látek, které se mohou hromadit v nehtovém lůžku i samotném plastu. Přednost se dává těm dávkovým formám, které jsou nejúčinnější a nejpohodlnější k použití. Nehtová plíseň se léčí lokálními, systémovými a kombinovanými léky.
Lokální léčba podporuje akumulaci vysoké koncentrace účinné látky na postižené nehtové ploténce. Externí antimykotika nepronikají do nehtového lůžka tak účinně, aby bojovala s tam přítomnými životaschopnými houbami. Mezi lokální přípravky patří laky Batrafen a Loceril, krémy Nizoral, Mycospor, Lamisil, Travogen, Mifungar, Pimafucin, Ecozax, Exoderil. Neméně oblíbené jsou spreje Lamisil a Daktarin. Uvedené léky jsou předepsány nejen pro léčbu plísně nehtů, ale také pro houby na nohou, mezi prsty na pozadí onychomykózy.
Mezi kombinované léky obsahující akmimikotika v kombinaci s protizánětlivým činidlem patří Travocort, Pimafucort, Triderm, Lorinden S aj. Paralelně se používají lokální antiseptické látky – anilinová barviva, jód.
Systémové léky působí proti širokému spektru patogenů. Často je mykóza nohou způsobena smíšenou houbovou infekcí. Proto lékaři předepisují antifungální léky, které mohou zničit mycelium na buněčné úrovni a potlačit syntézu jeho složek. Účinnými systémovými léky jsou Orungal a Sporonox (na bázi itrakonazolu), Diflucan a Forkan (na bázi flukonazolu), Lamisil (terbinafin).
Léky na různé formy plísní
Jedním z principů lokální terapie mykotických infekcí je střídání léků, aby si plísně nezvykly na konkrétní lék a nevytvořily si proti němu imunitu.
K léčbě skvamózní-keratotické formy houby jsou keratolytika předepsána v mastech: Arievich, Arabian, Salicilova, Andriasyan.
Při kandidóze jsou dvakrát denně předepsány Levorin, Nystatin, Amphotericin mast nebo Pimafucin. Průběh terapie je 2 týdny. V důsledku léčby jsou zničena ložiska kandidálních erozí, intertrigo a paronychia.
Léčba mykózy kůže v akutní formě na pozadí těžkého zánětu začíná eliminací alergických projevů, otoku a exsudace. K tomu jsou předepsány vlhké suché obvazy a pleťové vody s adstringenty a dezinfekčními prostředky. Může to být kyselina boritá, etakridin, tanin. Poté se na léze aplikují ASD pasta, bor-naftolanová pasta, kortikosteroidní a antimykotické krémy Triderm, Mikozolon, Travocort. Tato terapie rychle odstraňuje zánět a umožňuje rychle přejít na použití fungicidních léků. Je důležité vzít v úvahu, že krémy s kortikosteroidy se používají ne déle než 7 dní, jinak se houba začne množit silněji.
Pokud houba zasáhla pokožku hlavy a hladkou pokožku, je předepsána kombinace vnějších a systémových léků. Ráno se na postižená místa nanáší jód, večer se aplikuje léčivá mast. U těžkých zánětů se používají léky, které obsahují antimykotika a kortikosteroidní hormony. Pokud se proces vyskytuje v infiltračně-hnisavé formě, k odstranění krust se používá salicylová mast, dezinfekční roztoky manganistanu draselného a furatsilinu. Aby byla léčba účinná, vlasy na hlavě se holí každých 10 dní.
Lamisil v léčbě plísní
Externí léky na bázi terbinafinu jsou vysoce účinné. Jedná se o sprej a krém Lamisil a také gel Lamisil Dermgel. Každá z uvedených forem léčiv má vynikající antibakteriální a antimykotické vlastnosti. Přítomnost různých forem umožňuje lékaři předepsat nejvhodnější aplikaci s přihlédnutím k lokalizaci onemocnění a stupni poškození.
Například sprej Lamisil je předepsán v akutní fázi mykózy, která se vyskytuje na pozadí otoku, vyrážky a hyperémie. Po zavlažování sprejem jsou ohniska onemocnění pokryta filmem. Sprej nezpůsobuje podráždění, rychle zmírňuje pálení a svědění, postižená místa vysušují a blednou. Do 5 dnů pomocí spreje můžete vyléčit erythrasma, za 10 dnů – vícebarevný lišejník.
Lamisil ve formě gelu se předepisuje i při akutním onemocnění, protože se snadno aplikuje a má příjemný chladivý účinek. Lamisil krém se dobře osvědčil u infiltrativních a erytematózně-skvamózních lézí kůže.
Krém a gel jsou předepsány pro lichen versicolor, mikrosporii, kandidózu kožních záhybů a periunguálních hřebenů. Do týdne po použití krému se v kůži nahromadí taková koncentrace léčiva, že zůstává aktivní ještě týden po vysazení léčby. Kurzy použití Lamisilu jsou ve srovnání s jinými houbovými léky kratší.

