Resorpce ošetření kostní tkáně čelisti.
Obsah
- 1 Léčba resorpce čelistní kosti
- 2 Co je atrofie čelistní kosti?
- 3 Příčiny ztráty hustoty a ztráty kostní tkáně čelisti
- 4 Důsledky „uvolnění“ kostní tkáně
- 5 Jak zabránit procesu atrofie?
- 6 Možnosti obnovy chrupu s výraznou atrofií
- 7 Obnova kostní tkáně čelisti s následnou implantací se zpožděným zatížením.
- 8 Implantace s okamžitým zatížením
- 9 Jak vybrat zubní kliniku?
- 10 Resorpce čelisti a způsoby její léčby
- 11 Způsoby léčby resorpce čelistní kosti
- 12 Zajímavý
- 13 Pinové pahýlové vložky
- 14 Léčba dislokace dolní čelisti
- 15 Instalace abutmentu (Vidnoe, Moskevská oblast)
- 16 Léčba tetracyklinových zubů
- 17 Výhody dentální implantace jednofázovou metodou
- 18 Příčiny zevní a vnitřní resorpce zubního kořene
- 19 Typy resorpce a příčiny vzhledu
- 20 Vnitřní resorpce
- 21 Externí (externí)
- 22 Fyziologický
- 23 diagnostika
- 24 terapie
- 25 Komplikace
- 26 Rehabilitace po operaci
- 27 Atrofie čelistní kosti
- 28 ICD-10
- 29 Přehled
- 30 Příčiny atrofie čelistní kosti
- 31 Patogeneze
- 32 Klasifikace
- 33 Příznaky atrofie čelistní kosti
- 34 Komplikace
- 35 diagnostika
- 36 Léčba atrofie čelistní kosti
- 37 Prognóza a prevence
Léčba resorpce čelistní kosti
Stává se, že po ztrátě zubu člověk přemýšlí o protetice až po několika letech. Volí spolehlivou moderní technologii – dentální implantaci. A zjišťuje, že se kostní tkáň časem „uvolnila“ – její objem a hustota se staly nedostačujícími pro úplnou instalaci implantátu. O tom, proč dochází ke ztrátě kosti čelisti a zda je implantace možná bez augmentace kostní tkáně, si přečtěte v naší recenzi.
Co je atrofie čelistní kosti?
Kostní tkáň je složitá, živá, neustále se měnící struktura. Jako každá živá tkáň obsahuje vodu – asi 10 % [1]. V průměru 25 % složení kostí tvoří organická, „živá“ složka. Jsou to proteiny, hlavně kolagen, a buňky, které regulují složení a strukturu tkáně. Zbývající část tvoří anorganické látky (především hydroxyapatity). Jsou to látky, které dodávají kostní tkáni pevnost a tuhost. Procento se může lišit v závislosti na tom, zda mluvíme o houbovité nebo kompaktní kostní tkáni:
- houbovitá kost – porézní a lehké, mezi kostními strukturami (trabekuly), kudy procházejí cévy, je hodně volného prostoru. Ve struktuře dominují organické složky.
- Kompaktní (kortikální) kost – těsně zabalené a velmi odolné. Převažují v něm anorganické látky.
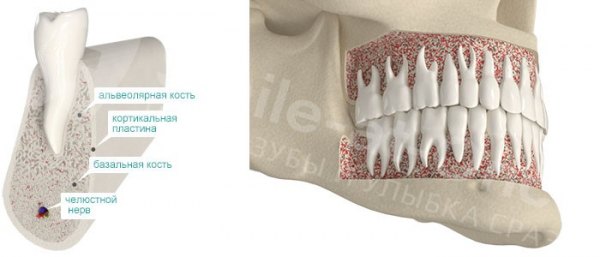
Živá kostní tkáň je tvořena kostními buňkami: osteocyty и osteoklasty.
Osteocyty – to jsou buňky kostní tkáně, které ji tvoří a regulují proces kalcifikace. Syntetizují proteinové struktury kosti, regulují mineralizaci – koncentraci solí vápníku a fosforu, čímž udržují rovnováhu mezi organickou a anorganickou složkou.
Osteoklasty zničit „zastaralé“ nebo poškozené kostní struktury.
V normálním stavu živého organismu je rovnováha mezi ničením a stvořením neustále udržována – abyste mohli vytvořit něco nového, musíte „vyklidit půdu“. Když ale z nějakého důvodu začne převažovat proces resorpce (vstřebávání) kostní tkáně, dochází k atrofii kostní tkáně.
Nejčastěji se ztráta kostní hmoty rozvíjí po extrakci zubu. Pro udržení normálního stavu musí pracovat jakýkoli orgán a nepracující struktury atrofují – tělo nemá možnost utrácet živiny a energii na udržení nefunkčního orgánu v pracovním stavu. Kostní tkáň čelisti je udržována v „pracovním“ stavu zátěží, která se při žvýkání přenáší přes kořeny zubů. Jakmile je zub odstraněn, zátěž zmizí. Postupně přestávají fungovat cévy, které vyživovaly extrahovaný zub, což znamená, že výživa přestává proudit i do tkáně čelisti. Tkáň čelisti v oblasti extrahovaného zubu se začíná rozpouštět – atrofie. Jak ukázala studie německých vědců, po ztrátě zubu k takovým změnám dochází v 95 % případů [2]. Do 1 roku po ztrátě zubu se objem kosti zmenší o 25 % [3]. Proto zubní lékaři doporučují umístit implantát na jeho místo co nejdříve po ztrátě zubu.
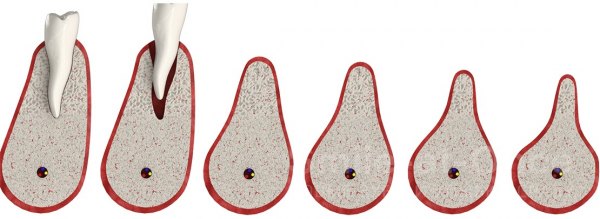
V klinické praxi existují 4 stupně atrofie [4]:
Pokud dojde k mírnému poklesu hustoty kosti, je možná dentální implantace pomocí optimálně dimenzovaných zubních implantátů. V případě těžké atrofie je implantace možná až po rekonstrukci čelisti.
Příčiny ztráty hustoty a ztráty kostní tkáně čelisti
Ztráta zubů není jediným důvodem změn ve struktuře kostí. Takové důvody mohou být:
- zánět dásní a parodontu – struktury obklopující zuby a zajišťující jejich stabilitu;
- cysty a záněty v oblasti kořenů zubů nebo maxilárních dutin;
- poranění čelistí;
- osteoporóza;
- vrozené anatomické rysy.
Hlavními důvody pro rozvoj atrofie čelistní kosti jsou však předčasná protetika po extrakci zubu.
Důsledky „uvolnění“ kostní tkáně
Atrofie alveolárních výběžků není pouze „lokální“ problém. Postupně zesilující proces způsobuje nevratné změny:
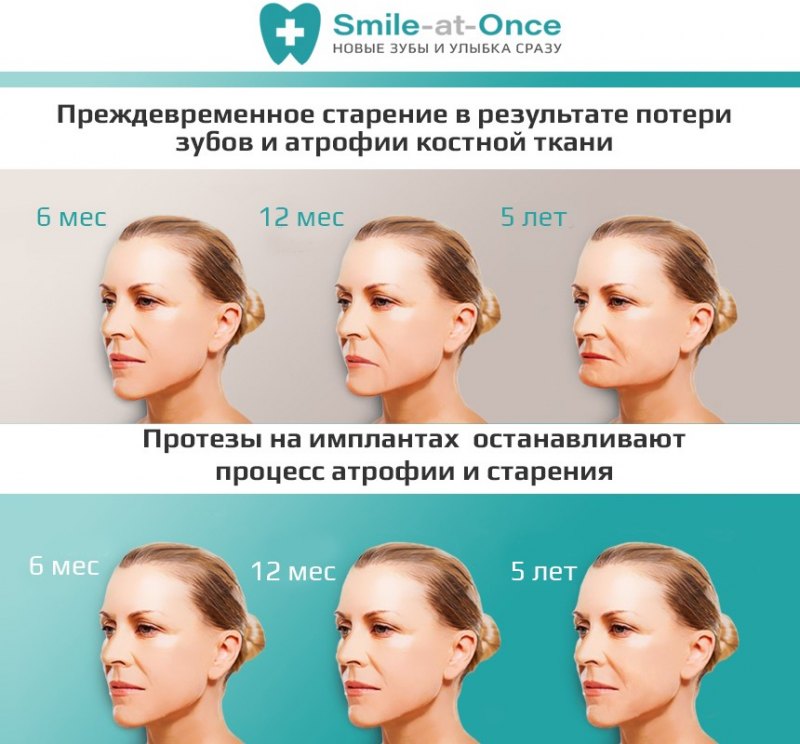
- Výraz obličeje se mění. Podle toho, kde se vada nachází, se „zkracuje“ horní nebo dolní čelist, rty klesají a kolem nich se tvoří vrásky. Obličej získává charakteristický „senilní“ vzhled.
- Zuby se začnou posouvat směrem k „prázdnému“ prostoru. Zvyšuje se také pravděpodobnost ztráty sousedních zubů. Vzhledem k tomu, že se poloha zubů mění, zůstávají mezi nimi zbytky potravy: urychluje se vývoj kazu. A samotné žvýkání se stává méně účinným, což má za následek problémy s gastrointestinálním traktem.
A hlavním problémem, se kterým se potýkají pacienti v zubních klinikách, je nemožnost zubní implantace. Podle tuzemských lékařů se to bez rekonstrukce kostní tkáně čelisti neobejde u 35 % pacientů [5].
Jak zabránit procesu atrofie?
Vzhledem k tomu, že kostní atrofie se nejčastěji vyvíjí v důsledku odstranění zubu (nebo několika zubů), je zřejmé, že aby se tomu zabránilo, měly by být zuby obnoveny co nejdříve. Tradičně se používá několik technik:
- montáž mostní konstrukce;
- instalace snímatelné zubní protézy;
- implantace.
První dva způsoby jsou relativně levné. Ale bohužel neobnovují zatížení kosti v místě odstraněných zubů. Zátěž dopadá na zdravé zuby, které zajišťují protézu v případě snímatelného můstku, na dásně. V důsledku toho se atrofie nadále vyvíjí. Často to neguje výsledky protetiky – dásně „propadají“ spolu s kostní tkání a pod protézou se objeví mezera. To je nejen neestetické, ale i nebezpečné – ve vzniklém prostoru se hromadí zbytky jídla, na kterých se aktivně množí mikroorganismy vyvolávající zánět.
Zubní implantace, na rozdíl od jiných protetických metod, umožňuje vytvořit zátěž přímo na kostní tkáni v oblasti extrahovaného zubu. Kostní tkáň tedy nadále normálně funguje, což znamená, že jsou v ní zachovány všechny potřebné metabolické procesy. Tím se zabrání řídnutí čelistní kosti.
Možnosti obnovy chrupu s výraznou atrofií
Ale co dělat, když se ztrácí čas a stupeň atrofie kostní tkáně neumožňuje zubní implantaci? Dnes existují dva hlavní způsoby, jak se s tímto problémem vyrovnat.
Obnova kostní tkáně čelisti s následnou implantací se zpožděným zatížením.
Jedná se o klasickou, časem prověřenou techniku. Nejprve se provede chirurgický zákrok ke zvýšení objemu kostní tkáně. Existují různé techniky: sinus lift, rozdělení alveolárního výběžku, replantace kostního štěpu nebo umělé tkáně. Která bude v tomto konkrétním případě optimální, může rozhodnout pouze ošetřující lékař. Po operaci bude obnova kostních struktur trvat několik měsíců až šest měsíců, poté se do čelisti implantují implantáty prozatím bez korunek – a opět trvá zhruba šest měsíců, než se zahojí. Teprve poté se na titanovou základnu implantátů instalují korunky a čelist je konečně zatížena.
Implantace s okamžitým zatížením
Tato relativně nová technika byla umožněna díky speciálním implantátům, které jsou fixovány nikoli v alveolární části čelisti, ale hlouběji, v její bazální části, která je tvořena převážně kompaktní hmotou. Implantáty se vybírají na základě individuálních charakteristik pacientovy čelisti. Vyžadují minimální dobu hojení – protéza se instaluje již 3.-5. den po fixaci samotného implantátu. Díky tomu, že kost okamžitě dostává zátěž, je v ní udržován krevní oběh a normální metabolismus, což urychluje regeneraci.
Aby si orgán zachoval svou strukturu a funkce, musí fungovat. To platí i pro kostní tkáň čelisti. Ztráta zubů vede k atrofii čelistní kosti. Abychom tomuto procesu zabránili, je nutné ji co nejdříve po extrakci zubu nahradit protézou. Zubní implantace je nejblíže přirozenému způsobu jejich obnovy, umožňuje zachovat objem a hustotu kostní tkáně.
Jak vybrat zubní kliniku?
Oleg Vladimirovich Filimonov, implantolog z centra dentálních implantací SMILE-AT-ONCE, hovoří o tom, na co si dát při plánování dentální implantace pozor:
„Minimálně se zajímejte o vybavení, na kterém klinika funguje, a jaké materiály výrobců používá. Například stomatologie JEDNOU ÚSMĚV — oficiální partner známých výrobců implantátů: Nobel Biocare, Oneway Biomed, Straumann. Naše webové stránky obsahují podrobné informace o nástrojích, vybavení, softwaru a technologiích, které používáme. Zde můžete vidět naše licence, certifikáty a ocenění.
Pro úspěšnost léčby je důležité, jak dlouho klinika existuje, jaké mají lékaři zkušenosti a zda absolvují kurzy pro pokročilé. Specialisté naší kliniky mají více než desetiletou praxi a pravidelně se účastní vědeckých i praktických konferencí, školicích programů a dalších vzdělávacích akcí. Všichni implantologové SMILE-AT-ONCE tak mají platné certifikáty International Implant Foundation, které potvrzují jejich právo pracovat v tomto oboru. Klinika je součástí mezinárodní komunity implantologů (International Team for Implantology. ITI), která existuje již 30 let. Poskytujeme celou řadu služeb pro zubní protetiku s použitím implantátů za sedm dní a poskytujeme doživotní záruku na implantáty a také nabízíme pohodlný léčebný režim jak pro pacienty z Moskvy, tak pro pacienty mimo Moskvu.“
Číslo licence LO-77-01-013995 ze dne 14. března 2017. vydalo ministerstvo zdravotnictví města Moskvy

Atrofii kostní tkáně lze zabránit uchýlením se k zubní protetice pomocí implantátů.
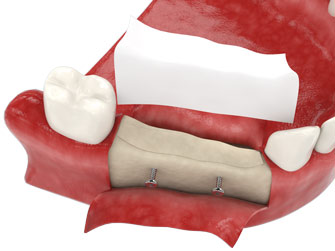
Zubní protetika s použitím implantátů je často doporučována, pokud byl objem kostní tkáně výrazně snížen a pokud nelze provést kostní štěpy.

Zubní protetika pomocí implantátů umožňuje:
- zastavit atrofii kostní tkáně;
- obnovit kostní tkáň;
- částečně vyhladí vrásky kolem úst úpravou tvaru čelisti.
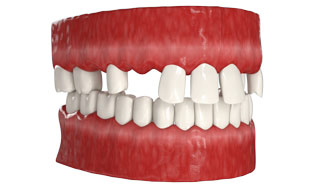
Zubní protetika pomocí implantátů je možná i v posledních stádiích parodontitidy, stejně jako při kompletních edenci a výrazné redukci kostní tkáně.
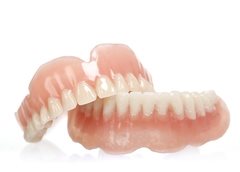
Nošení snímatelných zubních protéz může způsobit nepohodlí a vést k atrofii kostí a poklesu dásní.
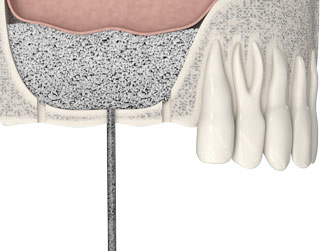
Zubní protetika pomocí implantátů nezabere mnoho času: nový úsměv můžete získat za méně než jeden týden.
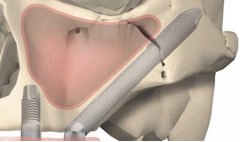
Zubní protetika pomocí implantátů může být důležitá pro obnovu nejen části žvýkacích zubů, ale i celého chrupu horní čelisti.
- 1 Biochemie pojivové tkáně
- 2 Lars Schropp, A. Wenzel, L. Kostopoulos a kol. Hojení kostí a změny kontur měkkých tkání po extrakci jednoho zubu:
Klinická a radiografická 12měsíční prospektivní studie. - 3 Sokov, L.P. Průvodce neuroortopedií. L.P. Sokov, E.L. Sokov, S.L. Sokov. – M.: RUDN, 2002. – S. 74-75
- 4 Nikolsky V. Yu., Veldyaksova L. V., Maksyutov A. E. Posouzení stupně atrofie kostní tkáně čelisti po extrakci zubu
v souvislosti se zubní implantací. Saratov vědecký a lékařský časopis 2011. - 5 Klinické výsledky použití různých osteoplastických materiálů pro sinus lifting /
S.Yu. Ivanov, E.A. Bazikyan, M.V. Lomakin [et al.] // Novinka v zubním lékařství. – 1999. – č. 5. – S. 75
Pokud se rozhodnete pro instalaci implantátů nebo jiného typu zubní protetiky, navštivte nejprve parodontologa. Pokud jsou zjištěny patologie, bude nutné je odstranit. K odstranění plaku a zubního kamene je navíc nutné hygienické čištění parodontálních kapes a zubů.
Resorpce čelisti a způsoby její léčby
Resorpce je přirozený proces úbytku kostní hmoty. Stává se to s věkem, ale u některých zubních pacientů může tento proces kvůli určitým faktorům začít dříve.
Následující důvody mohou vyvolat kostní resorpci nebo atrofii:

- Kouření,
- Nesprávná ústní hygiena,
- Odmítnutí instalace implantátu k náhradě jednoho nebo více ztracených zubů,
- Hloubka vestibulu,
- povrch instalovaného implantátu,
- Špatná kvalita montáže ortopedického designu.
Stupeň kostní resorpce lze určit pomocí rentgenového snímku, ortopantogramu nebo zonopantogramu. Tomografie ukáže kvalitativní a kvantitativní charakteristiky resorpce. Léčbu atrofie kostní tkáně zubní čelisti by měl provádět pouze vysoce kvalifikovaný odborník s rozsáhlými zkušenostmi. Léčba je předepsána až po vyšetření.
K přesné diagnostice a stanovení správné diagnózy a předepsání účinné léčby se používá radiační diagnostika, laboratorní diagnostika a biopsie kostní tkáně čelisti.
Způsoby léčby resorpce čelistní kosti
- Osteoplastika. Jedná se o chirurgickou náhradu kostní tkáně. Tato metoda opraví vrozené a získané deformity. Tato technika se často používá k léčbě cyst čelistí, stejně jako parodontálních kapes. Osteoplastika se doporučuje těm pacientům, kterým během implantace chybí vlastní kostní tkáň.
- Protetika na implantátech. Pokud chybí tři zuby, umístí se dva implantáty a mezi ně můstek. Pokud ve žvýkací oblasti čelisti chybí tři zuby, je na každý zub instalován implantát. Pokud má pacient kostní resorpci, nedoporučuje se během implantace instalovat můstek, protože to může situaci zhoršit a vyvolat další atrofii kostní tkáně.
- Sinusový výtah. Chirurgická metoda pro léčbu resorpce zubů. Tato technika se používá u lézí horní čelisti, kdy je nutné zvednout maxilární dutiny a zvětšit kostní tkáň. Léčba resorpce zubů je nemožná bez užívání vhodných léků.
Zajímavý
Pinové pahýlové vložky
Kromě konvenčních čepů se v zubním lékařství používají inlaye pin stump. Jejich hlavní výhodou je přesné přizpůsobení tvaru kanálku každému konkrétnímu zubu. Toho je dosaženo jejich individuální výrobou. Přečtěte si více.
Léčba dislokace dolní čelisti
K léčbě dislokace dolní čelisti se používá několik metod: Přečtěte si více.
Instalace abutmentu (Vidnoe, Moskevská oblast)
Instalace pilíře na korunku je chirurgický zákrok a zároveň šetrný zákrok. Proto se abutment instaluje v lokální anestezii. Před tím zubař odstraní zátku, která zakrývala implantát, a poté Číst více.
Léčba tetracyklinových zubů
Tetracyklinové zuby jsou poměrně vzácné, protože léky na bázi tetracyklinu jsou zaměřeny na léčbu vzácných onemocnění a jsou předepisovány zřídka.
Jeden ze způsobů léčby tetracyklinových zubů Přečtěte si více.
Výhody dentální implantace jednofázovou metodou
Okamžitá zátěž. Lékaři říkají, že okamžité zatížení po zavedení tyče je nutné pro urychlenou rekonvalescenci, rychlou adaptaci okolních tkání a stabilizaci umělého kořene. Postup je méně traumatický Přečtěte si více.
Příčiny zevní a vnitřní resorpce zubního kořene
Co je resorpce zubního kořene? Toto onemocnění je nejčastěji zjištěno při běžné skiaskopii dutiny ústní. Z důvodů, které nejsou vždy jasné, se tkáně kořene zubu začnou hroutit a rozpouštět. Tento jev je zcela asymptomatický, takže není vždy možné odhalit patologii předem. V článku se budeme zabývat problematikou hlavních příčin patologie, léčby a preventivních opatření k prevenci zničení kořenů zubů.

Typy resorpce a příčiny vzhledu
Tento typ patologie je jedním z neúplně prozkoumaných a někdy záhadných jevů ve stomatologii. K resorpci (vstřebávání, destrukci) kořene dochází v různém věku, dokonce i v kojeneckém věku. Tento jev nezávisí na lidském zdraví a stavu ústní dutiny. Kořen u dospělých se může začít rozpouštět kvůli neznámé etiologii.
V zubní praxi existují dva typy resorpce:
- patologické;
- fyziologický.
V závislosti na místě dochází k resorpci:
- vnější (vnější);
- vnitřní.
Vnější resorpce, v závislosti na příčině jejího vzhledu, může být:
- substituce;
- povrchní;
- zánětlivé;
- krční.
Některé příčiny patologie zahrnují:
- zánětlivé procesy v dřeni;
- zánět parodontu;
- poranění čelistí;
- stálý mechanický tlak na zub.
Také příčinou destrukce kořenových tkání může být geneticky podmíněná dědičná predispozice. Tomu se nelze nijak vyhnout.
Infekce pulpy je jedním z nejčastějších faktorů ve vývoji patologie. Pokud není dřeň včas ošetřena, pronikají patogenní mikroorganismy hlouběji a způsobují vnitřní nebo vnější resorpci kořenů. Přítomnost patologie lze zjistit pouze na rentgenovém snímku, protože neexistují žádné příznaky.
Parodontální infekce také způsobuje vývoj patologie, ale je méně častá. Provokujícím faktorem jsou bakterie žijící v parodontálních kapsách. Tento typ patologie ovlivňuje vnitřní struktury molárů.
Ke stálému mechanickému tlaku dochází při ortodontické léčbě spojené s pohybem zubu. Patologie sama odezní po vysazení nefyziologického tlaku. Tlak mohou vyvíjet i různé novotvary – cysty, nádory, granulomy. Existuje určité riziko zástavy prokrvení dřeně s následnou nekrózou. Patologie je asymptomatická a lze ji detekovat pouze na rentgenovém snímku. Po odstranění komprese se resorpce kostní tkáně zastaví.

Vnitřní resorpce
Vnitřní resorpce je lokalizována blízko zubních nervů v samém středu kořenového kanálku a je často komplikována perforací. Patologie se nejčastěji objevuje jako důsledek traumatu, stálého mechanického tlaku nebo chronického zánětu zubního nervu. Ale někdy negramotná ortodontická léčba vede k destrukci tkáně.
Statisticky je resorpce častější u zdravých, nevyplněných kořenů než u preparovaného zubu.
Vnitřní resorpce je eliminována odstraněním zubního nervu a vyplněním vyčištěného kanálku. Jak úspěšná bude léčba, závisí na rozsahu poškození tkáně a načasování detekce patologie.
Resorpce apexu zubního kořene je spojena se zánětlivými procesy v dřeni. Někdy se ale objeví při endodontickém ošetření mimo kořenový kanálek, tedy když výplňový materiál přesahuje kořenové kanálky.
K resorpci kořenového krčku dochází v důsledku zánětlivých procesů parodontu a okolních tkání. Existují však případy vzniku destruktivního procesu po zranění, ke kterému došlo před mnoha lety. Ne všichni pacienti si to ani pamatují.
Externí (externí)
Externí resorpce kořene (ERR) se tvoří na molárech s odstraněným nervem, je lokalizována na zevní straně kořene. Je nemožné vizuálně detekovat patologii, protože se nachází v místě, kde se kořen připojuje k čelistní kosti. Patologie se také vyvíjí v důsledku mechanického traumatu nebo v důsledku zánětlivého procesu kostní tkáně. Také výskyt VRC je podporován tvorbou cysty nebo granulomu v oblasti hil, periodontálním onemocněním nebo radiační léčbou. Tento typ patologie nelze vyléčit; zub musí být zcela odstraněn.
Jedním z důvodů zničení kořenového krčku je bělení preparovaných zubů. Problém způsobuje technika bělení.
Jak může profesionální bělení skloviny ovlivnit tkáň zubního kořene? Bylo navrženo, že chemické složení bělícího činidla způsobuje zánět dásní a proniká do dentinových tubulů. Dalším důvodem tohoto procesu je denaturace dentinu leptáním, které způsobuje zesílenou imunitní odpověď organismu a destrukci „cizího“ agens. To znamená, že tělo samo ničí své vlastní tkáně.

Aby bělení nezpůsobilo zničení kořenů, musíte dodržovat následující doporučení:
- chránit dentinové tubuly před pronikáním bělidel;
- opustit termokatalytický postup a nahradit jej několika bělícími sezeními;
- odmítnout leptání dentinu před bělením;
- K bělení je vhodné místo superoxolu použít perboritan sodný.
Intrakanální bělení peroxidem vodíku má také špatný vliv na stav zubních tkání a způsobuje destrukci. Také intrakanální bělení vyvolává destruktivní procesy v periodontální tkáni.
Neměli bychom však zapomínat na škodlivé aktivity bakteriální invaze a nekvalitní materiál kovových implantátů. Pacienti se často snaží ušetřit peníze za zubní implantáty, což má za následek ztrátu zdravých sousedních jednotek.
Bylo navrženo, že resorpce zubní kořenové tkáně je jedním ze stádií vývoje periodontální patologie a není ani příčinou, ani důsledkem tohoto onemocnění.
Zánětlivá forma IRC je nejagresivnější ze všech, doprovázená bolestí. Objevuje se po vykloubení zubu nebo při pronikání bakteriální infekce dovnitř. Ankylóza se objeví po zranění, když je poškozen spojovací článek. V důsledku ztráty funkčnosti vaziva se zub postupně uvolňuje a vypadává. Není možné ho zachránit.
Na pozadí traumatu, nočního broušení (bruxismus) nebo anatomických defektů ve struktuře čelisti se může objevit resorpce cervikálního kořene cervikální oblasti.
Fyziologický
Jak se nazývá fyziologická resorpce? K vnější resorpci primárních zubů dochází při tvorbě a prořezávání stálých zubů. Tento typ patologie je rozdělen do 3 typů:
- aktivní stádium;
- částečný;
- reparativní.
Všechny mléčné zuby podléhají fyziologické resorpci. Opadavé kořeny se jednoduše rozpustí, aby uvolnily místo růstu stálých zubů. Současně s resorpcí mléčných kořenů se tvoří základy molárů.
U dospělých dochází k resorpci kořenů v důsledku odumřelé dřeně, nádorových procesů nebo přítomnosti granulomu nebo cysty.

diagnostika
Není vždy možné zjistit přítomnost patologie včas kvůli nedostatku stížností pacientů na nepohodlí v ústní dutině. V důsledku toho se patologie vyvíjí v průběhu let, dokud není detekována na rentgenovém snímku. To se stává nejčastěji náhodou a je to překvapivé. Patologie často doprovází nošení rovnátek. Jakmile ortodontický pacient sejme rovnátka, měl by být proveden rentgen nebo CT snímek.
Někdy se doporučuje pořídit několik snímků, abyste získali úplný obrázek o problémové oblasti. Zubaři doporučují kuželovou tomografii: poskytuje trojrozměrný obraz.
Přítomnost vnější resorpce kořene může být vizuálně určena červenou (růžovou) skvrnou na dásni vedle defektního zubu. Někdy je zánět doprovázen píštělí. V souladu s tím musí být diagnóza potvrzena rentgenovým snímkem, který ukáže lézi a její rysy.
terapie
Zubní lékař určuje léčbu patologie na základě stavu zubní tkáně a povahy patologie: neexistuje žádný univerzální plán činnosti. Pokud je diagnostikována vnitřní resorpce, provádí se důkladné ošetření kořenových tubulů – sanitace a plnění. Někdy je nutný invazivní (chirurgický) zásah, abychom se dostali ke kořenu. K tomu se oddělí část dásní a následuje sešití.
Při diagnostice vnější patologie je příčina vzniku patologie odstraněna a poté jsou kořenové kanálky dezinfikovány a utěsněny. V případě potřeby se mrtvý nerv odstraní. Odstranění nekrotických oblastí dřeně však nejčastěji vede k následné ztrátě celého zubu.
Endodentální ošetření, prováděné včas, může zastavit destruktivní procesy zubní tkáně.
Hydroxid vápenatý se někdy používá k obnově kostní tkáně: nejenže podporuje obnovu kostí, ale také léčí periodontální vazy. Lék se používá po dobu 1 – 3 měsíců, závisí na stavu kostní tkáně a závažnosti patologie. Pokud se objeví známky nekrózy dřeně, doporučuje se ošetření kořenových tubulů s následným intrakanálním podáním hydroxidu vápenatého. Vápník se podává, dokud se neobjeví radiologické známky hojení.

Komplikace
Po jakékoli operaci se mohou objevit komplikace různé závažnosti. Pacienti pociťují nepříjemné příznaky: otok sliznice, hyperémie, dokonce i zvýšená tělesná teplota. V některých případech je zaznamenán syndrom přetrvávající bolesti. Častým pooperačním jevem během prvních tří dnů je drobné krvácení z rány (jakoby uniká malé množství krve) a hematom. Pokud však otok neustupuje a krvácení neustává, musíte o tom svému zubaři říci.
Někteří pacienti přežijí pooperační období bez následků. Někteří pacienti si stěžují na malátnost, zvýšenou tělesnou teplotu a ztrátu síly. Jedná se o individuální reakci těla na operaci. Během prvních dnů se můžete cítit špatně v různé míře závažnosti, ale pak to odezní.
- necitlivost části obličeje v důsledku poškození lícního nervu;
- perforace maxilárního sinu;
- přechod zánětlivého procesu na sousední zdravý molár.
Poškození nervu se projevuje bolestí a znecitlivěním tváře, krku a sousedních oblastí těla. Měli byste o tom okamžitě informovat svého lékaře; Chcete-li zmírnit bolest, užívejte léky proti bolesti.
Při ošetření kořenů horních zubů může dojít k perforaci maxilárního sinu. Tato patologie vyžaduje dlouhodobou a důkladnou terapii.

Rehabilitace po operaci
Pokud bylo provedeno chirurgické odchlípení úseku dásně s následným sešitím, je nutné dodržovat důkladnou sanitaci dutiny ústní a určitá pravidla:
- Nemůžete jíst pevné jídlo, pouze ve formě pyré;
- Z jídelníčku je třeba vyloučit kořeněná, kyselá, sladká jídla, teplá/studená jídla, aby nedráždila sliznici;
- první 3-4 dny se nemůžete zapojit do těžké fyzické práce nebo navštěvovat sportovní sekci;
- Traumatické psycho-emocionální situace by měly být vyloučeny během prvních několika dnů, dokud se sliznice nezhojí;
- Je zakázáno opalovat se na slunci nebo navštěvovat solárium;
- Prvních pár dní je zakázáno parní lázeň, sauna nebo plavání v bazénu;
- Ústní dutina by měla být dezinfikována tekutinami obsahujícími antiseptikum.
Jak dlouho po operaci mohu jíst? První 2-3 hodiny je lepší nepít ani nejíst, aby se stehy nerozjely. Také rána může začít krvácet, měli byste se zdržet jídla.
Pokud trpíte zánětlivým procesem v tkáních, můžete použít metody tradiční medicíny spolu s chemikáliemi: odvary, infuze léčivých bylin. Bolest dobře zmírňuje odvar z květů heřmánku (filtrujte přes několik vrstev gázy, aby se do rány nedostaly částice trávy). Infuze heřmánku odstraní zánětlivý proces a změkčí sliznici. Chcete-li odstranit otoky, použijte odvar ze šalvěje: časem prověřený lidový lék. Z farmaceutických přípravků roztok furatsilinu dobře dezinfikuje a zmírňuje podráždění.
Jak dlouho trvá, než se sliznice po operaci zahojí? Bude trvat 2 týdny, než se poškozená tkáň plně zotaví. Obnova kostní tkáně trvá mnohem déle – od šesti měsíců do roku. Proces regenerace je řízen rentgenovým zářením a počítačovou tomografií. Zubař vás na to upozorní.

Resorpce kořene zubu je běžným jevem v zubní praxi. K destrukci kořenových tkání dochází nejčastěji v důsledku zánětlivých procesů v dřeni, periodontální infekce nebo v důsledku traumatu. Tím ale výčet možných důvodů nekončí; někdy k problému vede profesionální bělení zubní skloviny nebo negramotné endodontické ošetření.
Abyste minimalizovali rizika rozvoje patologie, musíte včas navštívit zubní ordinaci, pečovat o své zuby a pečovat o svou ústní dutinu. Je také vhodné vyhnout se traumatickým situacím: pád, úder, zranění.
Použité zdroje:
- Gaivoronsky I.V., Petrova T.B. Anatomie lidských zubů: učebnice. – Petrohrad: ELBI-SPb, 2005.
- Kopetsky I. S., Pobozhyeva L. V. Moderní terapeutické a profylaktické prostředky pro individuální ústní hygienu // Všeobecné lékařství. — 2012.
- Dietrich T, Sharma P, Walter C, Weston P, Beck J. Epidemiologické důkazy za souvislostí mezi periodontitidou a aterosklerotickým kardiovaskulárním onemocněním. J Clin Periodontol 2013
- Ivanov V. S., Vinogradova T. F., Vorobyov Yu I., Panikarovsky V. V. Parodontitis // Velká lékařská encyklopedie, 3. vyd. – M.: Sovětská encyklopedie.
Atrofie čelistní kosti
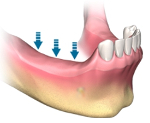
Atrofie čelistní kosti je progresivní patologický proces, který je charakterizován úbytkem tkáně v čelistních kostech. Je charakterizována zmenšením velikosti alveolárního výběžku a čelisti jako celku a zvětšením objemu maxilárních dutin. Zevně se atrofie projevuje poklesem v dolní třetině obličeje provázeným fyziologickými, morfologickými, funkčními a estetickými poruchami. Diagnostikováno pomocí klinického vyšetření, radiografie, CT, MRI čelistí. Léčba spočívá v obnovení objemu kosti pomocí chirurgických metod.
ICD-10
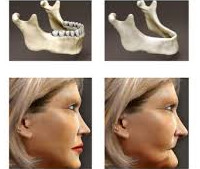
Přehled
Atrofie čelisti je chronický nevratný proces resorpce kostní tkáně. Patologický proces postihuje lidi jakéhokoli věku po ztrátě zubů (v 95% případů – po chirurgickém odstranění). Častější u lidí nad 50 let. Rychlost úbytku kostní hmoty je čistě individuální a v různých částech čelisti se liší. V průběhu roku po extrakci zubu se objem kosti zmenší o 25 %. Při nedostatečném objemu kosti není možné obnovit ztracené zuby pomocí protetiky a instalace implantátů. Člověk se potýká s nedostatečnou fixací a stabilizací protéz a estetickou vadou.

Příčiny atrofie čelistní kosti
Hlavní příčinou resorpce kosti v dolní nebo horní čelisti je ztráta zubů. Spuštění atrofických procesů a stadia jejich progrese přitom nezávisí na příčině ztráty zubu (trauma, onemocnění zubů, odstranění ze zdravotních důvodů). Existuje řada faktorů, které přispívají k progresi patologického procesu:
- Chronická onemocnění zubů. Chronická parodontitida, periostitis, periodontální onemocnění, osteomyelitida, perihilární cysty a granulomy jsou doprovázeny zánětlivými procesy v tkáních čelistí a vyvolávají resorpci alveolárního procesu. Zlomeniny, modřiny, mechanické poškození zubů a alveolární proces narušují procesy osteogeneze.
- Vrozené anatomické anomálie. Nevyvinutí čelistí je součástí některých vrozených vývojových vad maxilofaciální oblasti: rozštěp rtu, alveolární výběžek a patro, dysostóza, Robinův syndrom. Někteří jedinci jsou náchylní k atrofii v důsledku genetické predispozice.
- Onkologická onemocnění. Příčinou kostní resorpce mohou být různé nádory čelisti: rakovina, odontogenní sarkom, osteom, chondrom, fibrom, hemangiom, ameloblastom, odontom, myxom, ameloblastický fibrom, cementom. Odstranění nádorů vede k defektu kosti, který také způsobuje atrofické změny.
- Nemoci těla. Lidé starší 40-50 let trpí osteoporózou – metabolickou poruchou v kostní tkáni. Onemocnění je provázeno progresivní ztrátou mikroelementů, převahou resorpčních procesů, narušením struktury kostí a poklesem jejich hustoty a hmoty. Hlavní roli ve vývoji patologie hrají metabolické poruchy vápníku, fosforu, vitamínu D, stejně jako nedostatek fluoru, hořčíku, bromu, křemíku a vitamínů. Spouštěcími faktory atrofie mohou být také onemocnění kardiovaskulárního, endokrinního, trávicího a nervového systému.
Patogeneze
S poklesem nebo absencí funkční zátěže čelisti spojené s extrakcí zubu se v kosti spouští atrofické procesy. Při žvýkání potravy se tlak přenáší přes kořeny zubů do čelisti, což pomáhá udržovat její funkčnost a normální strukturu. Kost se tvoří a vstřebává v závislosti na zatížení. Při jeho nedostatku se snižuje aktivita osteoblastů a převažuje proces resorpce nad procesem osteogeneze. První známky atrofie se objevují do 3 týdnů po ztrátě zubu v této oblasti je pozorován pokles hustoty trabekulární kostní sítě. V prvním roce absence funkční zátěže dochází k nevratným tkáňovým změnám.
Klasifikace
Ve stomatologii se rozlišuje horizontální resorpce (probíhá po šířce alveolárního výběžku) a vertikální (vzniká při poklesu výšky hřebene). Proces úbytku kostní hmoty může být rovnoměrně rozložen po celé čelisti nebo nerovnoměrně. Existuje několik typů nerovnoměrné atrofie čelistí:
- Typ 1 – vedlejší titul. Alveolární výběžek čelisti je dobře definovaný, atrofické výběžky jsou minimální. Chirurgické intervence nejsou indikovány. Protetika je nezbytná k prevenci progrese kostní resorpce.
- Typ 2 – průměrný stupeň. Bez přípravy čelisti je instalace implantátu nemožná. Ortopedické zubní protézy dobře nesedí v dutině ústní. Je indikována předběžná osteoplastika a zvětšení objemu kosti.
- Typ 3 – těžká atrofie. Alveolární proces je výrazně atrofován. Ortopedická léčba je nemožná bez zvětšení objemu kostní tkáně. K obnovení zubů a funkce ústní dutiny je nutná osteosubstituční operace.
Příznaky atrofie čelistní kosti
Hlavním znakem atrofie je změna vzhledu čelisti. Alveolární výběžek je výrazně zmenšen. Když jsou obě čelisti zcela bezzubé, je pozorováno senilní potomstvo. Vlivem atrofie se zkracuje dolní třetina obličeje a mění se její vzhled. Rty se propadají do dutiny ústní a kolem úst se tvoří vrásky. Dochází k malokluzi, sousední zuby se naklánějí směrem k chybějícím. Je pozorován Popov-Godonův fenomén – opačné zuby se přesunou na místo ztraceného antagonisty. Dochází k narušení funkcí žvýkání a řeči a ke zhoršení estetiky obličeje. Člověk s atrofií čelisti vypadá starší, než je jeho skutečný věk.
Komplikace
Hlavní a nejzávažnější komplikací je nemožnost provedení kvalitní náhrady chrupu. Pro nedostatečnou velikost alveolárního výběžku nelze provést léčbu protetikou nebo implantací, protože nedochází k dostatečné fixaci a stabilizaci ortopedických struktur. Dlouhodobá progrese atrofie způsobuje bolest v důsledku stlačení mentálních nervů. Důsledkem zhoršené funkce žvýkání jsou onemocnění trávicího traktu. Zvyšuje se riziko patologických zlomenin čelisti v oblastech ztenčení.
diagnostika
K diagnostice atrofie čelistní kosti se používají základní i doplňkové metody výzkumu. Pro správné provedení léčby je nutné pomocí moderních diagnostických metod určit stupeň atrofie a její přesné umístění v každé oblasti čelisti. Používají se následující metody rozpoznávání patologie:
- Externí a intraorální vyšetření. Vizuálně se hodnotí vzhled obličeje, klinická situace v dutině ústní a počet chybějících zubů. Inspekcí a palpací se určí tvar a struktura alveolárních výběžků, stanoví se typ resorpce a vyvodí se závěry o stupni dysfunkce.
- X-ray. K určení typu a závažnosti atrofie po odstranění jednoho zubu se používá cílený snímek. Ortopantomografie zobrazuje horní a dolní čelist, stav zubů a kořenů a temporomandibulární klouby. Dochází ke zvýšení pneumatizace maxilárního sinu – zvětšení jeho objemu. V důsledku resorpce je pozorováno snížení vzdálenosti k mandibulárnímu kanálu a nervu o 7-8 mm. Pomocí cefalogramu v laterální projekci se sleduje stupeň resorpce z vestibulární, okluzní a lingvální strany alveolárního výběžku.
- MRI a CT čelistí. Jsou to nejpřesnější a nejpodrobnější studie s vysokým stupněm informačního obsahu. Tomogramy vizualizují všechny struktury ústní dutiny, což umožňuje specialistům správně posoudit závažnost atrofie v každé části čelisti a správně provést chirurgický zákrok a zubní protézy.
Léčba atrofie čelistní kosti
Zvětšení objemu kostní tkáně čelisti je jedním z nejobtížnějších úkolů ve stomatologii. K odstranění atrofie se používají různé chirurgické techniky. Rekonstrukce se provádí pomocí biologického a umělého kostního materiálu. V každé klinické situaci volí stomatochirurg individuálně techniku a typ materiálu. Používají se následující metody léčby:
- Rozštěpení alveolárního hřebene. Operace interkortikální osteotomie je indikována při přítomnosti tenkého nebo úzkého alveolárního výběžku. Skládá se z podélné osteotomie: mezi kortikální desky hřebene se vkládají speciální nástroje a rozšiřují jeho alveolární část. Prostor mezi dlahami je vyplněn osteosubstitučním materiálem. Metoda je účinná, jednoduchá na provedení, rychlé hojení a dobrá estetika.
- Sendvičový plast. Používá se k léčbě vertikální atrofie, a to jak v boční, tak v přední části čelisti. Operace spočívá v provedení jednoho horizontálního nebo dvou vertikálních řezů v oblasti mezi mentálním otvorem a implantací kostního materiálu. Výhodou intervence je předvídatelnost výsledků, absence posunu či resorpce kostního materiálu.
- Distrakční osteogeneze. Metoda je indikována u vrozených a získaných vad čelisti. Účelem intervence je aktivace procesu tvorby kostní tkáně. K tomu se provádí osteotomie s instalací distraktoru, jeho aktivací a odstraněním po augmentaci kosti.
- Transplantace kostního bloku. Operace zahrnuje zvětšení objemu čelisti pomocí transplantace kosti. Intervence se provádí u všech typů atrofie. Autoštěpy se vloží do požadované oblasti, fixují se šrouby nebo titanovou síťovinou a překryjí se ochrannou membránou.
- Sinusový výtah. Plastická operace dna maxilárního sinu je indikována při atrofii horní čelisti v laterální oblasti. Podstatou operace je vybudování kosti požadované velikosti pro instalaci implantátů. Chirurgická intervence je velmi oblíbená, účinná a umožňuje provádět různé implantační techniky.
Prognóza a prevence
Při včasné léčbě kostní atrofie je prognóza příznivá: po osteoplastice lze ve většině případů provést úspěšnou protetiku. Při patologických zlomeninách čelistí je nutná dlouhá a komplexní léčba. Prevence atrofie čelistní kosti zahrnuje včasné zubní ošetření a návštěvu zubaře dvakrát ročně na vyšetření. Do 2 měsíců po ztrátě zubu je nutné defekty obnovit pomocí protetiky a implantace. Obecná preventivní opatření zahrnují sanitaci dutiny ústní, léčbu chronických onemocnění zubů a těla jako celku, posílení imunitního systému a vzdání se špatných návyků.
