Radikulitida, symptomy a léčba osteochondrózy.
Obsah
- 1 Radikulitida osteochondróza příznaky a léčba
- 2 Pojďme pochopit kritéria pro základní důvody
- 3 Podobnosti a rozdíly
- 4 Jak zmírnit bolestivé projevy onemocnění páteře
- 5 Korekce páteře
- 6 Radikulitida a osteochondróza: jaké jsou rozdíly?
- 7 Příčiny onemocnění
- 8 Příznaky: podobnosti a rozdíly
- 9 Jak se radikulitida liší od osteochondrózy a jaké jsou jejich podobnosti?
- 10 Další rozdíly mezi osteochondrózou a radikulitidou
- 11 Způsoby léčby
- 12 Jaký je rozdíl mezi osteochondrózou a radikulitidou?
- 13 Příčiny radikulitidy a osteochondrózy: jaký je rozdíl?
- 14 Rozdíl mezi příznaky radikulitidy a osteochondrózy
- 15 Osteochondróza, radikulitida a skolióza?
- 16 Účinná léčba radikulitidy s osteochondrózou
- 17 Podobnosti a rozdíly mezi ischiasem a osteochondrózou: projevy, léčba, prognóza
- 18 Podobnosti a rozdíly v patogenezi
- 19 osteochondrózy
- 20 Sciatica
- 21 Rozdíly v klinických projevech
- 22 osteochondrózy
- 23 Sciatica
- 24 Podobnosti a rozdíly mezi léčebnými metodami
- 25 Prognóza úplného uzdravení
Radikulitida osteochondróza příznaky a léčba

Dobré odpoledne všem čtenářům našeho blogu! Jsme rádi, že vás můžeme přivítat na našich online stránkách. Dnes mnoho lidí nepřemýšlí o rozdílu mezi pojmy radikulitida a osteochondróza. Koneckonců, kvůli podobným příznakům nebo příčinám výskytu se domnívají, že radikulitida a osteochondróza jsou jedno a totéž. Tato onemocnění páteře však mají zásadně odlišnou patologickou fyziologii a obě mohou způsobit invaliditu.
V tomto článku se pokusíme zvednout oponu příčin nejčastějších bolestí zad. Zjistíte, jaký je rozdíl, jaké jsou charakteristické rysy osteochondrózy a radikulitidy? Jaké příznaky se projevují, jak a jak tyto neduhy léčit.
Pojďme pochopit kritéria pro základní důvody
Nedávno odborníci studující problémy onemocnění páteře našli zajímavý vztah mezi radikulitidou a osteochondrózou.
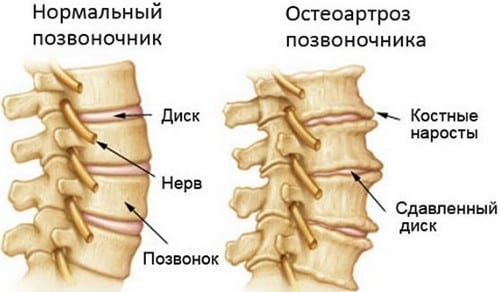
Osteochondróza, jak se říká, je důsledkem degenerativního-dystrofického poškození meziobratlových plotének, chrupavky nebo kloubní tkáně způsobené faktory souvisejícími s věkem.
Radikulitida je považována za klinický projev osteochondrózy, která představuje její pokročilou formu. Bylo prokázáno, že se jedná o pozdní stadium osteochondrózy přecházející v radikulitidu, která závisí na:
- Dědičná predispozice;
- Těžká fyzická práce;
- Roztržení vláknitého prstence;
- Negativní vlivy prostředí;
- Interakce zakončení míšních nervů s osteochondrální strukturou;
- Nadváha;
- Sedavý životní styl;
- Mechanická poranění.
- Neovlivňuje tkáň chrupavky ani meziobratlové ploténky;
- Nesnižuje výšku disků;
- Nevytváří kostní výrůstky.
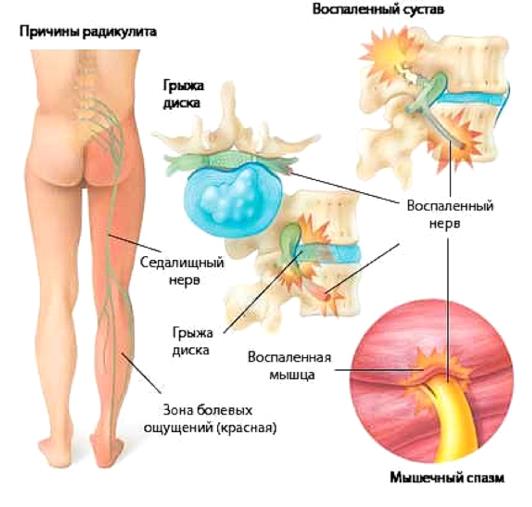
Jde o komplexní onemocnění periferního nervového systému, kdy v důsledku osteochondrózy dochází k poranění nervových zakončení míchy, objevují se neurodystrofické změny ve svalech, vazech či šlachách vyvolávající zánětlivé procesy s příznaky bolesti.
Podobnosti a rozdíly
Osteochondróza nebo radikulitida jsou dvě onemocnění, která spolu souvisí. Zároveň mají řadu společných klinických obrazů, symptomů a hlavních oblastí lokalizace:
Zvažme samostatně, jaké hlavní příznaky jsou charakteristické pro tato onemocnění.
Toto onemocnění je charakterizováno několika symptomatickými skupinami, které lze rozdělit na takové syndromy.
Statistické, vyvolává skoliózu, kyfózu nebo lordózu. Je spojena s metabolickými poruchami a strukturálními poruchami obratlového těla, které často omezují patologickou pohyblivost obratlových kloubů.
Neurologický syndrom způsobuje pocit necitlivosti, brnění nebo pocity plazení. Je způsobena poškozením nervové tkáně, inervací stlačených kořenů a šířením bolesti. Osteochondróza je často charakterizována bolestí v mezikostních bodech při stisknutí.
Cévní. Tento příznak je výsledkem stlačení žil nebo tepen deformovanými obratli. Typicky je vaskulární syndrom výrazný v krční páteři. Jeho výsledek způsobuje, že člověk:
- Závratě;
- Zhoršený zrak, sluch, koordinace pohybu;
- Bolesti hlavy;
- Zvýšený krevní tlak.
Symptomy radikulitidy jsou přítomny v pozdních stádiích osteochondrózy a jsou rozdílem mezi těmito onemocněními. Je charakterizován neurologickým syndromem s bolestí vyzařující podél umístění kořene. Obecné příznaky, které jsou vlastní radikulitidě, se projevují v:
- Spontánní výskyt bolesti podél nervu, který se zesiluje při pohybu, namáhání, kašli, kýchání;
- Omezení pohyblivosti páteře, kvůli kterému musí člověk nějakou dobu setrvat v určité poloze, aby se předešlo bolesti.
- Zvýšená bolest při tlaku na trnové výběžky nebo paravertebrální body;
- Poruchy motorických funkcí, podvýživa, svalová slabost;
- Změny citlivosti inervační zóny.
Zde vás v průběhu našeho příběhu chceme trochu rozptýlit a popovídat si s vámi o tom, jak vizuálně určit projevy onemocnění páteře.
Vedete aktivní životní styl, ale jde o sedavé zaměstnání, které způsobuje bolesti zad? To se stává mnoha lidem!
Proto se po příchodu domů snažíte rychle lehnout na pohovku. Občas vám však probleskne hlavou otázka, s čím to souvisí, radikulitida nebo osteochondróza?
Naše rada! Sundejte si košili a postavte se rovně. Nechte svou ženu vizuálně se podívat na vaše záda. Pokud má vaše páteř abnormality ve formě fyziologického zakřivení, jedná se o osteochondrózu. Při radikulitidě má záda symetrické parametry, ale dochází k svalové atrofii, někdy se projevuje křečemi.
Jak zmírnit bolestivé projevy onemocnění páteře
Správná léčba onemocnění páteře je vždy založena na spolehlivé diagnóze. Je nutné, aby:
- Určete povahu, příznaky, trvání bolesti;
- Určit poruchy citlivosti, svalovou sílu, rozsah pohybu;
- Zkontrolujte reflexní aktivitu;
- Prozkoumejte laboratorní testy nebo rentgenové snímky;
- Určete stupeň degenerativně-dystrofických změn na obratlích a nervových vláknech na základě výsledků terapie magnetickou rezonancí nebo počítačové tomografie.
Volba léčebných metod přímo souvisí s příčinou a závažností onemocnění. Nejčastěji se zde v tomto případě používá integrovaný přístup skládající se z řady oblastí.
Léková terapie by měla ulevit od bolesti. Zde se hojně používají nesteroidní protizánětlivé léky. Speciálním bodem medikamentózní léčby je paravertebrální blokáda, která úspěšně uvolňuje zánět nervů a bolestivé svalové křeče.
V závažných případech onemocnění je možná chirurgická intervence, aby se zabránilo paralýze páteře nebo dysfunkci vnitřních orgánů.
Po akutním období léčebný protokol zahrnuje:
- Akupunktura;
- Manuální terapie;
- Podvodní trakce;
- Postizometrická relaxace;
- Fyzioterapeutická cvičení.
Korekce páteře
Dnes pro pacienty trpící onemocněním páteře přicházejí na pomoc další terapeutické a profylaktické léky, které lidem zmírňují příznaky bolesti v zádech.
Existuje velmi užitečný kurz od Alexandry Boniny „Zdravá páteř za dva týdny“.
Tento kurz podrobně a zajímavě popisuje metodu, která pomůže obnovit vaši páteř.
Pokud se chcete dozvědět více o rozdílu mezi radikulitidou a osteochondrózou, doporučujeme vám přihlásit se k odběru našeho blogu. Zde pro vás máme vždy ty nejzajímavější informace. Ve svých komentářích se navíc můžete podělit o své osobní zkušenosti s online přáteli a najít společné způsoby, jak společně řešit problémy.
Sbohem, zase se uvidíme!
S úctou, bratři Valitové!
Fotokopie levně v síti Kursk Photo Sivma kontaktujte nás.
Radikulitida a osteochondróza: jaké jsou rozdíly?
Tyto dvě nemoci jsou často zaměňovány. Z laického pohledu se osteochondróza a radikulitida prakticky neliší. Navíc: mnozí věří, že se jedná o názvy stejné nemoci. Ve skutečnosti, navzdory určité podobnosti symptomů a příčin, má osteochondróza a radikulitida řadu zásadních rozdílů.
Příčiny onemocnění
Osteochondróza je důsledkem degenerativního-dystrofického poškození meziobratlových plotének a páteřních tkání, postupně se šířících na přilehlé kloubní plochy a vazy. Mezi důvody pro rozvoj onemocnění jsou často uváděny:
Radikulitida jako důsledek osteochondrózy
- nedostatek fyzické aktivity;
- dědičná predispozice;
- mechanické zranění;
- s nadváhou.
Uvedené faktory však lze s největší pravděpodobností připsat provokaci projevu symptomů, přičemž hlavním důvodem je narušení metabolických procesů v meziobratlových ploténkách s další změnou jejich charakteristik a degenerací struktury. Stejně jako všechny ostatní tkáně, chrupavka a kost jsou v procesu neustálých změn a sebeobnovy. Pravidelná fyzická aktivita pomáhá udržovat jejich elasticitu a pevnost a jejich absence vede ke snížení pevnostních charakteristik a ztrátě tlumicích vlastností plotének. To je způsobeno specifičností krevního zásobení chrupavkové tkáně. Bez vlastního oběhového systému přijímají ploténky živiny z okolních tkání difúzí. Tento proces je možný pouze při intenzivní svalové práci. Špatná výživa meziobratlových plotének vede k destrukci složité struktury biopolymerních sloučenin, které tvoří nucleus pulposus. V důsledku toho se může při přetížení zhroutit. Pro obnovení funkčnosti páteře a snížení tlaku vyvíjeného na ploténky tělo mobilizuje své schopnosti: stimuluje tvorbu kostních výrůstků, které zvětšují plochu opěrné plochy těl obratlů.
Existuje také hrudní radikulitida
Pokud jde o radikulitidu, ve většině případů se stává důsledkem osteochondrózy. První a hlavní rozdíl mezi oběma patologiemi je ten, že radikulitida je onemocnění periferního nervového systému, doprovázené poškozením nervových kořenů míchy a jejich následným zánětem. V důsledku tohoto procesu dochází k autonomním a motorickým poruchám. Radikulitida sama o sobě nevede k poškození chrupavkové tkáně meziobratlových plotének, snížení jejich výšky a tvorbě kostních výrůstků, ale často právě tyto změny, ke kterým dochází při osteochondróze, vyvolávají poranění nervových zakončení s rozvojem zánětlivý proces v nich.
Onemocnění se liší i tím, že při osteochondróze probíhají funkční blokády a u radikulitidy nedochází k poškození meziobratlových struktur. Často můžete slyšet názor, že příčinou radikulitidy jsou mechanická poranění a změny meziobratlových disků. Ve skutečnosti vedou k rozvoji dalších onemocnění páteře – zejména osteochondrózy, v jejíchž pozdějších stádiích dochází k sevření nervových kořenů a následnému rozvoji radikulitidy.
Výskyt radikulitidy je často spojen s neurodystrofickými změnami vazů, šlach a svalů, které se projevují v přítomnosti různých chronických onemocnění. Existuje názor, že radikulitida se vyskytuje častěji u lidí zapojených do těžké fyzické práce. Ve skutečnosti je spojen spíše se sedavým způsobem života a změnami páteře souvisejícími s věkem. Stejně jako u osteochondrózy hrají velkou roli zranění a nadváha.
Příznaky: podobnosti a rozdíly
Rozdíl mezi osteochondrózou a radikulitidou se týká i klinického obrazu.

Existují rozdíly mezi radikulitidou a osteochondrózou
Obě nemoci mohou mít čtyři hlavní lokalizace:
Při osteochondróze se objevuje několik hlavních skupin příznaků nebo syndromů:
- Statický syndrom. Souvisí se změnami tvaru obratlových těl, vedoucími ke špatnému držení těla: patologická pohyblivost obratlů vyvolává tvorbu skoliózy, kyfózy nebo lordózy. Pohyblivost páteřních kloubů je často omezena, což ztěžuje provádění běžných činností.
- Neurologický syndrom je způsoben poškozením nervové tkáně. V tomto případě se objevuje bolest různé intenzity, citlivost v určitých oblastech těla je narušena a intenzita svalových kontrakcí klesá. V počátečních stádiích onemocnění se neurologický syndrom a s ním spojené bolesti nemusí objevit. Pocit nepohodlí je převážně lokalizovaný (omezený na postiženou oblast). Progrese patologie vede k šíření bolesti do vzdálených oblastí těla inervovaných stlačeným kořenem. Může se objevit pocit mravenčení, husí kůže nebo necitlivosti.
Spinální osteochondróza
Motorické změny (narušení motorických funkcí) s osteochondrózou se vyskytují častěji než citlivé. V závislosti na stupni komprese nervových zakončení je možná paréza (částečné omezení volních pohybů) a paralýza (jejich úplná ztráta).
Cévní syndrom se vyvíjí, když jsou žíly a tepny stlačeny deformovanými obratli. Nejčastěji je pozorován u cervikální formy onemocnění, neboť tudy procházejí velké tepny zásobující mozek. Výsledkem je porušení mozkové cirkulace a rozvoj přidružených příznaků: závratě, poruchy zraku, sluchu, koordinace pohybů, bolesti hlavy, vysoký krevní tlak atd.
Cévní syndrom je také způsoben zvýšením tonusu sympatického nervového systému, ke kterému dochází v důsledku podráždění nervového plexu umístěného v páteři. Výsledkem je prodloužený spasmus periferních cév a ischemie vnitřních orgánů.
Jak se radikulitida liší od osteochondrózy a jaké jsou jejich podobnosti?
Radikulitida je spojena s příznaky způsobenými kompresí a zánětem míšních kořenů. Je charakterizována manifestací symptomů podobných neurologickému syndromu osteochondrózy. Na rozdíl od osteochondrózy však radikulitida, dokonce i v raných stádiích, vede k výskytu bolesti, často vyzařující podél inervace kořene. V tomto případě se objevuje svalová slabost, necitlivost a brnění v končetinách.
Cervikální ischias
U radikulitidy různé lokalizace se objevují běžné příznaky:
- spontánní výskyt bolesti v oblasti inervace postižených kořenů, která se zesiluje namáháním, pohybem, kýcháním a kašláním (typické pro pozdní stádia osteochondrózy);
- výrazné omezení pohyblivosti páteře, nucený pobyt v určité poloze, aby se zabránilo bolesti;
- zvýšená bolest při tlaku na paravertebrální body nebo trnové výběžky;
- změna citlivosti v zóně inervace (zvýšení nebo snížení);
- motorické poruchy, podvýživa a slabost myši v oblasti radikulární inervace.
Všechny tyto příznaky mohou být přítomny pouze v pozdních stádiích osteochondrózy. Možná je to hlavní rozdíl mezi ním a radikulitidou.
Během svého průběhu onemocnění prochází dvěma fázemi:
- První (neurologické) stadium radikulitidy je charakterizováno: výskytem syndromu ostré bolesti, zvýšenou citlivostí, revitalizací šlachových reflexů, ochranným svalovým napětím, bolestí v paravertebrálních bodech.
- Při přechodu do druhého (neurotického) stadia – tzv. stadia prolapsu – bolest změkne, dochází ke ztrátě citlivosti v oblasti zaníceného kořene a odezní periostální reflex (tj. svaly se nestahují při mechanickém dráždění). Je možná lokální atrofie (hypotrofie) svalové napětí a bolestivost v paravertebrálních bodech.
Při cervikální radikulitidě ostrá bolest v krku často vyzařuje do prstů. Jeho výskyt může být spojen s otáčením nebo záklonem hlavy.
U hrudní (spíše vzácné) formy onemocnění se objevuje opaskavost v hrudní oblasti nebo v oblasti břicha.
U bederní a lumbosakrální radikulitidy může náhlá bolest znemožnit pohyb. Často vyzařují do hýždí nebo dolních končetin.
Další rozdíly mezi osteochondrózou a radikulitidou
V posledních letech se často objevují diskuse o používání lékařských termínů „osteochondróza“ a „ischias“. Mnoho odborníků navrhlo používat termín „radikulopatie“ úplně nebo indikovat, zda je radikulitida diskogenní nebo vertebrogenní.

Radikulitida se často nazývá „radikulopatie“
Dnes někteří autoři považují radikulitidu výhradně za klinický projev osteochondrózy. Osteochondróza samotná není často považována za nemoc, ale za přirozený stav způsobený věkem podmíněnými degenerativními a dystrofickými změnami v chrupavkové (pojivové) tkáni.
Je však třeba poznamenat, že frekvence a závažnost příznaků osteochondrózy a radikulitidy v různých věkových skupinách se neshodují. Například u starších lidí se osteochondróza vyskytuje téměř v 90% případů a radikulitida je poměrně vzácná. Zejména může jít o důsledek pokročilé formy osteochondrózy. Odborníci se domnívají, že přechod pozdního stadia onemocnění na radikulitidu je z velké části způsoben následujícími faktory:
- dědičnost;
- vzájemné ovlivnění míšních kořenů a osteochondrálních struktur páteře;
- těžká fyzická práce;
- dlouhodobý negativní vliv faktorů prostředí;
- rysy autoimunitních poruch doprovázejících osteochondrózu.
Když už mluvíme o rozdílu mezi těmito dvěma patologiemi, stojí za zmínku zachování symetrického vzhledu těla pacienta, ale přítomnost atrofie a svalového spasmu během radikulitidy. Naklonění hlavy vede k silné bolesti, připomínající elektrický šok, což se nestane s osteochondrózou.
V případě radikulitidy navíc tlak prstů na paravertebrální svaly vyvolává bolest. Při osteochondróze dochází k bolesti při tlaku na interoseální body.
Způsoby léčby
Léčba osteochondrózy a radikulitidy se provádí podobnými metodami, protože v obou případech je cílem hlavně zmírnit bolest, zmírnit zánět a obnovit poškozenou tkáň.
U radikulitidy se používají léky
Provádí se komplexní terapie, jejíž hlavní části jsou:
- léčba drogami;
- nemedikamentózní léčba (fyzioterapie, cvičební terapie atd.).
- svalová relaxancia;
- léky proti bolesti;
- nesteroidní protizánětlivá léčiva;
- dekongestační léky;
- narkotická analgetika – jejich použití je opodstatněné pouze tehdy, když je syndrom bolesti významný a není možné jej zmírnit jinými prostředky;
- antidepresiva, sedativa;
- vitamínové komplexy a doplňky stravy k normalizaci metabolických procesů v zaníceném nervu.
Pokud je bolest silná, je možné předepsat epidurální adheolýzu, což je minimálně invazivní metoda léčby radikulitidy (méně často osteochondróza). Jeho podstatou je zavedení komplexního přípravku s obsahem kortikosteroidů, léků pro lokální anestezii a vitamínů B do epidurálního prostoru páteře.
Nejčastěji používané fyzioterapeutické postupy pro tato onemocnění jsou:
- diadynamická terapie;
- amplipulzní terapie;
- ultrafonoforéza;
- elektroforéza;
- laserová terapie;
- magnetoterapie.
Cvičební terapie a masáže jsou také indikovány, ale jsou vybírány přísně individuálně, protože v některých případech mohou vyvolat zvýšenou kompresi nervových kořenů a exacerbaci zánětlivého procesu.
Jaký je rozdíl mezi osteochondrózou a radikulitidou?

Ošetření na naší klinice:
- Konzultace s lékařem zdarma
- Rychlá úleva od bolesti;
- Náš cíl: kompletní obnova a zlepšení narušených funkcí;
- Viditelné zlepšení po 1-2 sezeních;

Osteochondróza a radikulitida často koexistují při stanovení přesnější diagnózy. Neurolog stanoví podobnou kombinovanou diagnózu jako pacient, který má chronické degenerativní dystrofické onemocnění meziobratlových plotének (osteochondrózu) a jeho rozvoj vedl k zánětu radikulárních nervů. Radiculitis v překladu z latiny znamená: radiculum – radikulární nerv a -itis je předpona označující zánětlivý proces.
Nejdůležitější rozdíl mezi radikulitidou a osteochondrózou je vztah příčiny a účinku. Radikulitida se zřídka vyskytuje bez osteochondrózy. Mezitím může dojít k osteochondróze po dlouhou dobu bez komprese a zánětu radikulárních nervů. Radikulitida se může vyvinout pod vlivem traumatu,
Natažení měkkých tkání obklopujících páteř, zlomeniny, šíření infekce. Ale hlavní příčinou tohoto patologického procesu je osteochondróza.
V závislosti na místě může být radikulitida:
- cervikální – s bolestí šířící se přes ramena a horní končetiny;
- cervikothorakální – při poškození dochází k narušení inervace vnitřních orgánů hrudníku;
- hrudní – vzácná lokalizace ve formě nízké pohyblivosti zde umístěných obratlových těl, často traumatické etiologie;
- torakolumbální – vzniká degenerací meziobratlových plotének se zvýšenou pohyblivostí v bederní oblasti;
- bederní a lumbosakrální – nejčastější typ lokalizace zánětlivého procesu, často spojený s ischias (poškození sedacího nervu a lumbago;
- sakrální – v izolované formě se vyskytuje pouze u osob mladších 28 let v pozdějším období života přechází sakrální páteř v jedinou kost;
- kokcygeální – doprovázený syndromem cauda equina.
Radikulitida u osteochondrózy je komplexní patogenní reakce sestávající z následujících aspektů:
- začíná kompresivní lézí radikulárních nervů nebo jejich větví (může to být komprese obratlovými těly vyčnívajícími mimo těla obratlů meziobratlovou ploténkou postiženou výběžkem nebo kýlou, osteofyty, které se tvoří podél okrajů obratlů);
- poškozená tkáň radikulárního nervu se zanítí, do léze se vtahují faktory zánětlivé reakce;
- Zvyšuje se lokální intenzita prokrvení kapilár a dochází k přílivu lymfatické tekutiny, objevuje se hustý infiltrační otok měkkých tkání;
- pod vlivem edému dochází ke stlačení menších nervových zakončení a vzniká sekundární reakce;
- existuje statické přepětí svalové kostry zad, oblasti límce nebo spodní části zad;
- to vše vyvolává rozvoj silné bolesti doprovázené ztuhlostí a nehybností v postižené části páteře.
Pokud tato reakce není v počáteční fázi přerušena, je možná dystrofická atrofie nervového vlákna. V tomto případě bude narušena inervace těch částí těla, za které je zodpovědný jeden nebo jiný radikulární nerv nebo jeho větve. Proto, když se objeví první příznaky radikulitidy, měli byste se okamžitě poradit s lékařem.
V Moskvě si můžete domluvit bezplatnou schůzku s neurologem, vertebrologem nebo chiropraktikem na naší klinice. Zavolejte správci a domluvte se na vhodném čase vaší návštěvy. Při úvodní bezplatné konzultaci Vám bude stanovena přesná diagnóza a individuální doporučení léčby.
Příčiny radikulitidy a osteochondrózy: jaký je rozdíl?
Radikulitida a osteochondróza jsou onemocnění, která se vyvíjejí z určitých důvodů. Jaký je v tomto ohledu rozdíl mezi radikulitidou a osteochondrózou:
- přímou příčinou vývoje zánětu radikulárních nervů může být osteochondróza části páteře, ve které se bolest vyskytuje;
- radikulitida nemůže být příčinou rozvoje osteochondrózy, protože ve většině případů jde o komplikaci tohoto degenerativního dystrofického onemocnění meziobratlových disků;
- Radikulitida a osteochondróza se mohou zhoršit ze stejných důvodů (hypotermie, zvedání těžkých břemen, fyzická aktivita neobvyklá pro člověka, dlouhodobé vystavení nucené statické poloze atd.).
Příčinou vývoje radikulitidy během dlouhého průběhu osteochondrózy může být:
- zvýšený fyzický stres na poškozené části páteře;
- traumatický dopad (pohmožděniny zad, podvrtnutí vazů a šlach, prasklina nebo zlomenina obratlového těla);
- vystavení nízké teplotě (kapilární krevní řečiště se zužuje, meziobratlová ploténka ztrácí schopnost tlumit nárazy a při téměř jakémkoli pohybu hrozí poranění radikulárního nervu);
- psychogenní stresové faktory (emocionální vzrušení, přepětí, zvýšená aktivita mozku) – do krve se uvolňuje hormon kortizol, který stahuje drobné cévy a narušuje difúzní výživu chrupavkové tkáně a začíná zánětlivý proces;
- kouření a pití alkoholických nápojů;
- nadváha;
- nesprávná organizace spacích a pracovních prostor z hlediska hygienických hygienických požadavků;
- nošení těsného oblečení a obuvi s nesprávně navrženými kopyty;
- nesprávné umístění nohou;
- shrbení nebo jiné typy posturální distorze.
Návštěva parní lázně v sauně může také způsobit exacerbaci radikulitidy. Při návštěvě takových zařízení se musíte řídit doporučeními svého ošetřujícího lékaře. Během exacerbace osteochondrózy je návštěva lázní přísně zakázána. Také se doma nemůžete zahřát, používat elektrické vyhřívací podložky nebo jiné zdroje tepla. Je důležité pochopit, že při zahřívání v akutním období dochází k nerovnoměrnému rozšíření kapilárního krevního řečiště. To jen zhoršuje závažnost stavu pacienta. Zánět zesiluje a bolest se zvyšuje.
Rozdíl mezi příznaky radikulitidy a osteochondrózy
Nejdůležitějším rozdílem mezi radikulitidou a osteochondrózou je klinická manifestace těchto dvou patologických stavů. Známky osteochondrózy jsou bolest, ztuhlost a ztuhlost. Toto onemocnění nezpůsobuje neurologický klinický obraz. Mezi hlavní příznaky radikulitidy patří:
- ostré, pálivé, pronikavé bolesti, které nejsou lokalizovány v páteři, ale šíří se podél postižených radikulárních nervů a jejich větví;
- neustálé lumbago, které se cítí jako údery dýkou nebo elektrické šoky;
- svalová slabost v horní nebo dolní končetině;
- parestézie a oblasti necitlivosti kůže;
- nečinnost je způsobena tím, že jakýkoli pohyb způsobuje nesnesitelnou bolest;
- v místě zánětu radikulárního nervu se zvyšuje teplota kůže, je viditelná hyperémie a otok;
- palpace způsobuje bolest nejen v postižené oblasti páteře, ale také podél radikulárního nervu.
Pouze zkušený neurolog může provést přesnou diagnózu radikulitidy nebo osteochondrózy. Za tímto účelem se provádějí funkční diagnostické testy. Při poškození radikulárních nervů může dojít ke ztrátě určitých šlachových reflexů, snížení citlivosti kůže atd. Diagnóza je potvrzena rentgenovým a MRI vyšetřením.
Osteochondróza, radikulitida a skolióza?
Právě tato kombinace patologií páteře se vyskytuje u mnoha pacientů, kteří po dlouhou dobu nevěnují pozornost degenerativním dystrofickým procesům vyskytujícím se v tkáních meziobratlových plotének.
Na pozadí osteochondrózy se vždy pravidelně vyskytuje radikulitida, která vyvolává nadměrné svalové napětí na straně, kde je nutné vyložit poškozené meziobratlové ploténky, aby se chránily radikulární nervy. Svalový rámec zad tedy mění polohu obratlových těl. Pokud radikulitida trvá déle než 14 dní, pak se začíná tvořit skolióza – zakřivení páteře v boční projekci.
V takových případech je nemožné vyléčit skoliózu bez léčby osteochondrózy. Při první exacerbaci radikulitidy dojde k opakovanému zakřivení páteře.
Pokud diagnóza současně zahrnuje osteochondrózu, radikulitidu a skoliózu, pak je vhodné provést léčbu pomocí metod manuální terapie. Jak se to dělá, je popsáno dále v článku.
Účinná léčba radikulitidy s osteochondrózou
Léčba osteochondrózy a radikulitidy musí vždy začít odstraněním příčiny zánětu radikulárních nervů. Obvykle se jedná o negativní traumatický účinek z těl sousedních obratlů. S rozvojem dorzopatie vazivový prstenec meziobratlové ploténky postupně ztrácí pružnost a pevnost. Po stlačení nemůže meziobratlová ploténka obnovit svůj fyziologický tvar. Při dlouhodobé osteochondróze se laterální podélné vazy páteře přizpůsobí a fixují novou výšku meziobratlových prostor.
Potřebný prostor pro narovnání vazivového prstence poškozené meziobratlové ploténky lze obnovit pomocí trakční techniky. Před sezením se osteopat připravuje – posiluje elasticitu vazů a dalších měkkých tkání. Pacient po prvním sezení zaznamená výraznou úlevu od bolesti.
Pro další léčbu se používají následující metody:
- Osteopatie umožňuje obnovit narušené procesy mikrocirkulace krve a lymfatické tekutiny;
- masáž urychluje proces regenerace, uvolňuje nadměrné napětí ze zádových svalů;
- Terapeutická gymnastika zvyšuje svalový tonus a zvyšuje jejich výkon;
- reflexní terapie uvolňuje body nadměrného napětí;
- reflexní terapie nastartuje proces regenerace tkání s využitím skrytých zásob těla.
Pro účinnou léčbu osteochondrózy, spondylózy, radikulitidy a ischias lze také použít laserovou expozici, fyzioterapii, elektrickou myostimulaci atd. Průběh léčby je vždy vypracován individuálně pro každého pacienta.
Pokud potřebujete lékařskou pomoc při ischiasu, můžete se zdarma objednat k neurologovi nebo specialistovi na páteř v naší klinice manuální terapie. Zde Vám budou poskytnuty komplexní informace o možnostech a perspektivách léčby bez operace a farmakologických léků.
Podobnosti a rozdíly mezi ischiasem a osteochondrózou: projevy, léčba, prognóza
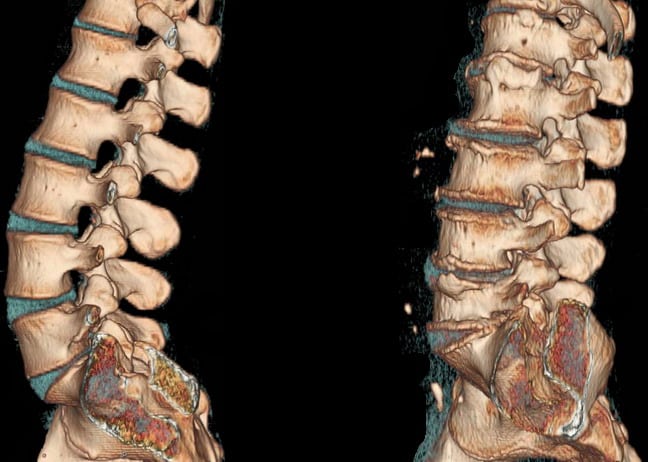
Osteochondróza a radikulitida jsou patologie muskuloskeletálního systému s výraznými klinickými projevy. Jejich hlavními příznaky jsou ostré, pronikavé bolesti lokalizované v různých částech páteře. Při absenci lékařského zásahu se intenzita bolestivých pocitů zvyšuje, vyzařují do blízkých oblastí těla. Pacienti si u lékařů stěžují na ztuhlost, ztuhlost páteře, neschopnost vykonávat své profesní povinnosti a domácí práce.
Při diagnostice těchto onemocnění se používají stejné instrumentální metody – radiografie, MRI, CT. Léky používané v terapii se mírně liší. K odstranění bolesti jsou předepsány nesteroidní protizánětlivé léky (NSAID), analgetika, myorelaxancia a masti s oteplovacím účinkem. Fyzioterapeutické procedury, masáže a cvičební terapie pomáhají zlepšit pohodu pacientů.
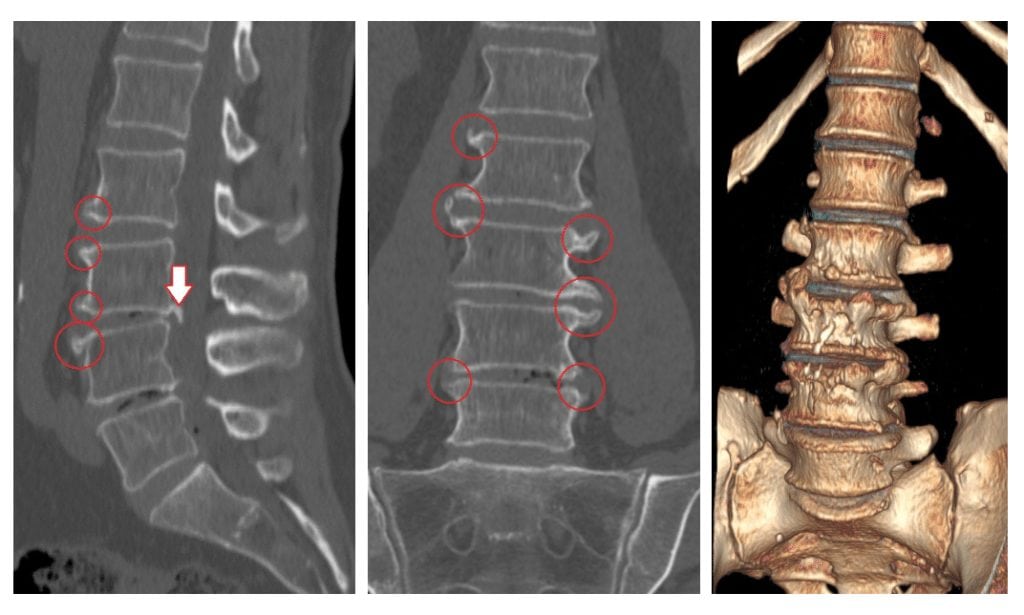
Podobnosti a rozdíly v patogenezi
Je důležité vědět! Lékaři jsou šokováni: „Existuje účinný a dostupný lék na OSTEOCHONDROZU. “ Přečtěte si více.
Mnoho lékařů považuje radikulitidu za komplikaci osteochondrózy. Po 40 letech se začínají rozvíjet degenerativně-dystrofické změny na meziobratlových ploténkách a obratlích. Čím je člověk starší, tím je destrukce chrupavky a kostní tkáně výraznější. Situaci zhoršuje pokles tvorby kolagenu a postupný útlum regeneračních procesů v páteři. Lékaři dokonce předložili verze, že osteochondróza není nemoc, ale pouze známka přirozeného stárnutí těla. Osteochondróza by proto měla být považována za patologii pouze s odpovídajícími projevy. Nejvýraznější z nich je radikulitida.
Aby toto onemocnění zkomplikovalo průběh osteochondrózy, musí být tělo ovlivněno několika provokujícími faktory najednou. Jsou to dědičnost, těžká fyzická aktivita, autoimunitní porucha, patologický stav míšních kořenů, výrazné poškození kostí a (nebo) chrupavčitých struktur.
Na otázku pacientů, jak se radikulitida liší od osteochondrózy, je pro lékaře obtížné odpovědět několika slovy. Rozdíl spočívá v patogenezi, etiologii, klinickém obrazu, dokonce i prognóze uzdravení.
osteochondrózy
Cervikální, hrudní, bederní osteochondróza vzniká v důsledku postupné destrukce meziobratlových plotének. Tyto chrupavčité struktury nemají vlastní krevní zásobení. Tkáně přijímají kyslík, tekutiny, živiny a bioaktivní látky prostřednictvím difúzní výměny s okolními tkáněmi. Při kontrakci svalových vláken se do mezibuněčného prostoru uvolňuje určité množství tekutiny nasycené prospěšnými sloučeninami. Je absorbován chrupavkou a v reakci uvolňuje nespotřebovanou vodu, ve které je rozpuštěný oxid uhličitý, toxické produkty metabolismu.
Při narušení této koordinované práce nastává v tkáních chrupavky stav dehydratace. Stávají se křehkými, nepružnými a ztrácejí své vlastnosti tlumení nárazů.
Aby se během pohybu stabilizovaly obratle a ploténky, tělo zahájí proces tvorby kostních výrůstků neboli osteofytů. Stlačují krev, lymfatické cévy a nervová zakončení. To způsobuje výskyt neurologických, traumatických příznaků.
Sciatica
Radikulitida je patologie, která postihuje kořeny míchy. Je charakterizován výskytem kombinace motorických, autonomních a bolestivých poruch. Příčinou rozvoje radikulitidy jsou destruktivní a degenerativní změny v různých částech páteře. Nemoc je diagnostikována osteochondrózou, deformující spondylosou, anomáliemi ve vývoji vertebrálních segmentů:
Spouštěčem pro výskyt zánětlivého procesu může být hypotermie, poranění páteře, respirační, urogenitální patologie, neurovirová onemocnění komplikovaná radikulárním syndromem, například klíšťová encefalitida. Bolestivé pocity se objevují při zvedání těžkých předmětů, neohrabaných pohybech, infekcích, nachlazení, v důsledku natažení nebo prasknutí vazivového prstence disku. Želatinový disk je posunut, což vyvolává tvorbu intervertebrální kýly. Vysunutá ploténka a kostní výrůstky vyvíjejí tlak nejen na míšní kořeny, ale také na okolní tkáně.
Rozdíly v klinických projevech
Rozdíl v příznacích mezi radikulitidou a osteochondrózou je pozorován pouze v počátečních stádiích druhé. V prvních fázích probíhá osteochondróza jakékoli lokalizace bez povšimnutí. Nedochází k bolestem, ztuhlosti určité části páteře, ani k neurologickým poruchám. To je přesně to, co je spojeno s diagnostikou patologie ve stádiu 2 nebo 3, kdy destruktivní procesy již postihly většinu meziobratlových plotének.
Je mylné se domnívat, že radikulitida postihuje výhradně bederní míšní kořeny. Stejně jako osteochondróza může být cervikální, hrudní, lumbosakrální. Je charakterizován akutním nebo chronickým průběhem, kdy jsou stadia remise nahrazena bolestivými recidivami.
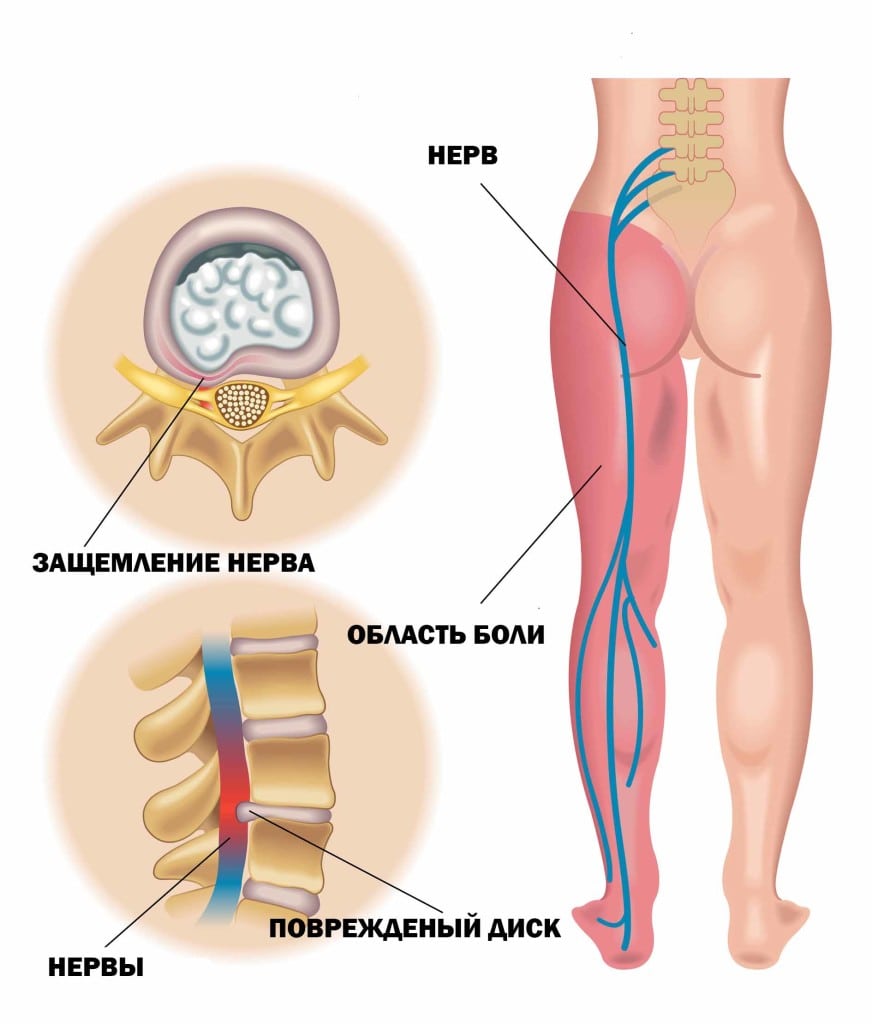
Jaký je ještě rozdíl mezi osteochondrózou a radikulitidou:
- příznaky radikulitidy jsou obvykle výraznější a manifestují se akutně bez jakýchkoliv předpokladů;
- Ve většině případů může být radikulitida zcela vyléčena.
Projevuje se akutní bolestí, která člověka nutí okamžitě vyhledat lékařskou pomoc. A než se objeví první známky osteochondrózy, uplyne několik měsíců a dokonce let.
osteochondrózy
Intenzita klinických projevů onemocnění závisí na stupni destruktivních změn na meziobratlových ploténkách. Jak osteochondróza postupuje, dochází k jejich zploštění a vzdálenost mezi obratli se neustále zmenšuje. Úplné zničení disků obvykle vede ke ztrátě výkonu.
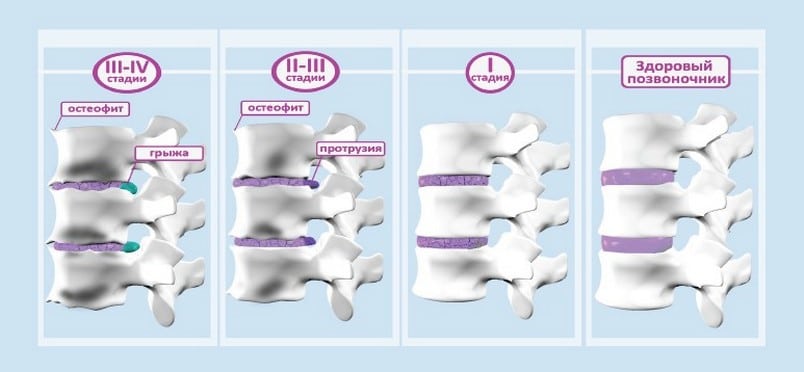
Celkově existují čtyři stadia patologie, z nichž každá je charakterizována svými vlastními příznaky:
- statický. Obratle částečně ztrácejí stabilitu, ale ještě nedochází k jejich vysunutí nebo posunutí. Po namáhavé fyzické práci se v oblasti zad objevuje nepohodlí, které člověk připisuje banální únavě;
- neurologický Nervové procesy jsou sevřeny poškozenými ploténkami, což způsobuje ostrou nebo tupou bolest. Nepříjemné pocity se šíří podél nervu, vyzařují do stran, předloktí a hýždí. Při hrudní osteochondróze dochází k bolesti v epigastrické oblasti, ledvinách a hypochondriu. Objevují se pocity „lezoucí husí kůže“, necitlivost, mravenčení a ztuhlost určité části páteře;
- cévní. Kostní výrůstky, zánětlivé otoky měkkých tkání a posunuté ploténky stlačují krevní cévy. K tomu dochází zvláště často, když osteochondróza postihuje krční nebo hrudní oblast. Bolesti hlavy, závratě jsou častější a koordinace pohybů je narušena. Dochází ke snížení zrakové ostrosti, sluchu a zvýšení krevního tlaku.
Ve 2. nebo 3. stupni se fyzická aktivita snižuje a pohyby v páteři jsou omezené. Zkušený diagnostik bude mít podezření na vývoj patologie na základě nucené polohy těla, kterou pacient zaujímá, aby minimalizoval bolest. Člověk se vyhýbá otáčení hlavy do stran, drží záda příliš rovně a vyhýbá se předklánění nebo předklánění.
Sciatica
Radikulitida v akutním a chronickém stadiu se projevuje bolestí, sníženými reflexy, částečnou poruchou citlivosti a různými autonomními poruchami. Slzy vazivových prstenců meziobratlových plotének vyvolávají první záchvaty difuzní bolesti, připomínající myozitidu nebo „lumbago“. Člověk začne pociťovat mravenčení a necitlivost až po vytvoření kýly a vzniku radikulárního syndromu. V oblasti s poškozeným kořenem je narušena inervace, což vede ke snížení nebo úplné absenci citlivosti. Pacient si stěžuje na vyvíjející se imunitu vůči bolesti a změnám teploty.
Stejně jako osteochondróza způsobuje progresivní radikulitida svalovou slabost a při absenci lékařského zásahu dochází k úplné atrofii kosterních svalů.
I „pokročilá“ OSTEOCHONDROZA se dá vyléčit doma! Nezapomeňte to aplikovat jednou denně.
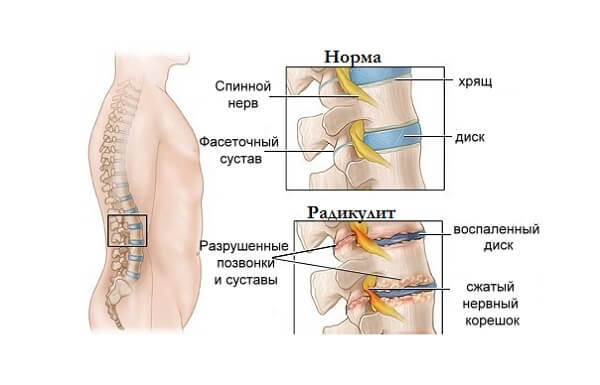
Pokud je onemocnění způsobeno infekční nebo toxickou lézí senzorických nervových zakončení, objeví se odpovídající příznaky:
- zvýšená tělesná teplota, studený pot, nadměrné pocení, zimnice;
- porušení gastrointestinálního traktu;
- neurologické poruchy.
Nejtěžší případ radikulitidy je lokalizován v lumbosakrální páteři. Závažnost bolesti dolní části zad se výrazně zvyšuje během pohybu, při kašli, smíchu a dokonce i při změně polohy těla.
Podobnosti a rozdíly mezi léčebnými metodami
Metody léčby osteochondrózy a radikulitidy jsou velmi podobné. Jedním z rozdílů je potřeba antivirové léčby, antibiotické terapie a detoxikačních opatření u radikulitidy toxické nebo infekční etiologie. V ostatních případech se pacientům doporučuje užívat léky s protizánětlivými, analgetickými a antiedematózními účinky:
- nesteroidní protizánětlivé léky (NSAID) – Ketoprofen, Nimesulid, Diclofenac, Ibuprofen, Celecoxib;
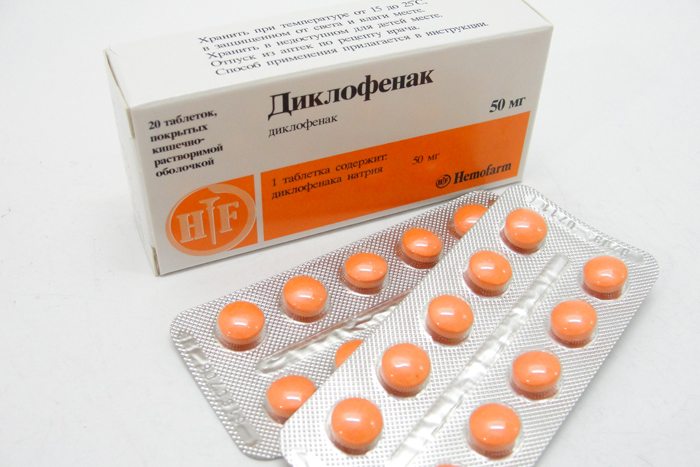
- myorelaxancia – Sirdalud, Baclofen, Mydocalm.
Lékové blokády jsou obvykle indikovány k úlevě od akutní bolesti při osteochondróze. Glukokortikosteroidy (Triamcinolone, Diprospan, Dexamethason) se používají v kombinaci s anestetiky (Lidocaine, Novocaine). K odstranění akutních bolestivých záchvatů radikulitidy se praktikuje intravenózní nebo intramuskulární podávání analgetik.
Po snížení intenzity bolestivého pocitu se pacientům doporučuje používat místní léky. Jedná se o gely s NSAID (Fastum, Voltaren, Nise, Ketorol) a masti s hřejivým účinkem (Capsicam, Finalgon, Apizartron, Viprosal, Nayatox).

Pepřová náplast se dobře osvědčila při léčbě radikulitidy a osteochondrózy jakékoli lokalizace. Transdermální přípravek zmírňuje bolest během několika hodin po aplikaci díky svému místnímu dráždivému účinku.

Fyzioterapeutické procedury se aktivně používají při léčbě patologií – UHF terapie, laserová terapie, magnetoterapie, aplikace s ozokeritem, parafínem, koupele s bahnem nebo minerálními vodami.
U osteochondrózy 3, 4 a někdy 2 stupňů závažnosti pacienti podstupují chirurgický zákrok. Chirurgická intervence je indikována i u radikulitidy komplikované paralyzujícím ischiasem způsobeným kompresí cauda equina a rozvojem dysfunkce pánevních orgánů.
Prognóza úplného uzdravení
Včasná diagnóza a adekvátní konzervativní léčba může zcela zbavit radikulitidy. Dokonce i chronická nekomplikovaná patologie může být zcela vyléčena. Pokud jsou následky radikulitidy ischemie a infarkt míchy, nelze předvídat úplné uzdravení. Vše závisí na stupni postižení motorických a smyslových funkcí těla.
Osteochondróza je onemocnění, které se vyskytuje na pozadí destrukce chrupavkové tkáně, kterou nelze obnovit. Úplného zotavení lze dosáhnout pouze léčbou patologie v počáteční fázi. Vzhledem k tomu, že je asymptomatická, je obvykle objevena při pravidelné lékařské prohlídce nebo diagnóze jiného onemocnění pohybového aparátu. Léčba osteochondrózy stupně 2, 3, 4 je zaměřena na odstranění příznaků a prevenci poškození sousedních disků a obratlů.
Dodržování lékařských předpisů, včetně úpravy stravy, mu umožňuje vést aktivní životní styl.
