Jak léčit angioedém u těhotných žen.
Obsah [Zobrazit obsah]
Quinckeho edém u těhotných žen: jak s ním zacházet
Kopřivka a Quinckeho edém u těhotných žen V těhotenství, stejně jako kdykoli jindy, mohou mít alergie chronický průběh, nebo se mohou projevit v akutní formě, náhle a poprvé. Mezi takové akutní projevy patří kopřivka a Quinckeho edém.
Co je kopřivka
kopřivka je onemocnění alergické etiologie. V důsledku kontaktu alergenu s tělem se do krve uvolňuje velké množství histaminu. Cévy se rozšiřují, zvyšuje se propustnost cévních stěn. Hlavní klinické projevy postihují kůži a sliznice. Kožní projevy jsou velmi podobné kožní reakci na popálení kopřivou, odtud název.
Příznaky kopřivky
-
– Na kůži se náhle objeví vyrážky ve formě jasně růžových nebo červených skvrn nepravidelného tvaru. Vyrážka je mírně zhutněná a vyvýšená nad kůží. Skvrny mohou splývat a vytvářet velké puchýře. Někdy jsou do procesu zapojeny sliznice.
– Svědění kůže. Někdy se objeví vyrážka, která není doprovázena svěděním nebo jen svěděním kůže bez jasných vyrážek.
– U mírné až středně těžké formy alergické kopřivky se může objevit mírný otok rtů a ucpaný nos.
Kopřivka – skvrny na kůži
Kopřivové vyrážky jsou nebolestivé. Akutní alergická kopřivka trvá od 1 dne do 6 týdnů. Skvrny mizí pod vlivem ošetření nebo spontánně, aniž by zanechávaly pigmentaci, loupání nebo jiné zbytkové efekty.
Proč se u těhotných žen objeví kopřivka?
Alergická kopřivka se objeví vždy po kontaktu těla s alergenem. Další věcí je, že v těhotenství se vlivem změn v imunitě a hormonálním stavu ženy mohou i známé a známé potraviny a látky proměnit v alergeny. A během těhotenství byste neměli zkoušet exotické nebo dříve nepoužívané potraviny, protože mohou snadno způsobit kopřivku.
Na druhou stranu zvýšená hladina kortizolu v krvi ženy čekající dítě nám umožňuje doufat, že většina škodlivých látek, které mohou u těhotných vyvolat alergickou kopřivku, bude ve fázi vstupu do organismu neutralizována.
Quinckeho edém
Quinckeho edém – závažnější, výrazná alergická reakce, která postihuje hluboké vrstvy kůže a podkožního tuku. Převládajícím příznakem tohoto onemocnění je rozsáhlý hluboký otok. Může být doprovázena kopřivkou.
Quinckeho edém – otok obličeje
Hlavním příznakem je rychlý otok podkožního tuku. Nejčastěji je lokalizován na obličeji a krku, otoky se mohou objevit i na dlaních a chodidlech. Proces zahrnuje nejen hluboké vrstvy kůže, ale také sliznice nosohltanu, hrtanu a horních cest dýchacích.
Otok je velmi rychlý, kůže v místě otoku je bledá, někdy bolestivá, objevuje se silné svědění. Pokud není poskytnuta okamžitá lékařská pomoc, může dojít k záchvatu bronchiálního astmatu nebo dokonce k asfyxii.
Co může způsobit kopřivku nebo angioedém
V závislosti na individuálních vlastnostech člověka, na jeho sklonu k alergii na určitou dráždivou látku se alergenem může stát cokoli. Nejčastěji jsou však kopřivka a angioedém způsobeny následujícími alergeny:
-
– Hmyzí štípnutí. Nejnebezpečnější je kousnutí od včely, vosy nebo čmeláka.
— Léky, zejména penicilinová antibiotika, lokální anestetika, vakcíny.
— potravinářské výrobky. Zvláště významné byly mléko, med, mořské plody, ořechy, vaječné bílky, sýry, mořské ryby, koření a koření a čokoláda.
-Domácí a pouliční prach, roztoči.
-Pyl z kvetoucích rostlin.
-Srst domácích mazlíčků, švábi.
– Domácí chemikálie. Prací prášky, saponáty, kondicionéry, oplachovací prostředky, šampony – čím koncentrovanější produkt, výraznější vůně a barva, tím větší je riziko, že může dojít k alergii na kontakt s tímto přípravkem.
— Kosmetika a parfémy, krémy, barvy na vlasy.
— Chemické sloučeniny používané pro zpracování zemědělských produktů, oděvů, barev a laků.
Úly se mohou objevit pod vlivem chladu, vody, slunečního záření a mechanického tření.
Léčba kopřivky a Quinckeho edému
Jako u všech hlavních onemocnění je léčba kopřivky a angioedému založena na třech principech:
-
– zastavení kontaktu s alergenem;
– léčba antihistaminiky;
– symptomatická terapie.
V těhotenství je nutné užívat léky s opatrností z antihistaminik je přípustné užívat v těhotenství Claritin, Zyrtec, L-cet. Ke snížení vaskulární permeability se glukonát vápenatý používá perorálně nebo ve formě intravenózních injekcí. Jediná injekce Prednisolonu nebo Dexamethasonu má dobrý účinek.
Pro Quinckeho edém je to nutné okamžitou lékařskou pomoc, protože rychle rostoucí otok může vést k dušení a asfyxii. Jako nouzové léky se používají prednisolon, glukonát vápenatý a aminofylin. Vše se podává intravenózně. Volba těchto léků je založena na jejich rychlosti a účinnosti, přičemž přínos pro matku výrazně převyšuje možná rizika pro plod.
alergie u těhotných žen
Projevy alergie u těhotných žen, vliv alergie na plod
V podmínkách moderní civilizace, i když je to smutné přiznat, je těžké i pro zdravého člověka udržet si potřebný přísun zdraví a síly. A když dojde na zrod nového života, tento problém se ještě vyostřuje. A pokud bylo 20. století vyhlášeno stoletím kardiovaskulárních chorob, pak se 21. století podle prognóz WHO stane stoletím alergií.
Již dnes trpí alergiemi více než 20 % světové populace a v oblastech s nepříznivými podmínkami prostředí – 50 % a více. V Rusku je prevalence alergických onemocnění v různých regionech 15-35%.
Za posledních 30 let se výskyt alergií zvýšil 2–3krát každých 10 let. Je to způsobeno prudkým zhoršováním životního prostředí, akutním a chronickým stresem, intenzivním rozvojem všech druhů průmyslu bez dostatečného dodržování ekologických opatření, nekontrolovaným používáním léčiv, rozšířeným používáním kosmetiky a syntetických produktů, silným zaváděním dezinfekční a dezinfekční prostředky do každodenního života, změny charakteru výživy a vznik nových alergenů.
Alergie je výrazem imunitní (ochranné) reakce organismu, která poškozuje vlastní tkáně; v lékařské terminologii se tomu říká alergická onemocnění (patří sem i akutní alergie). Bohužel mezi pacienty s akutní alergií (AAZ) se těhotné ženy nacházejí v 5–20 % případů. Tato čísla se za posledních 20 let zvýšila 6krát. Nejčastější věk těhotných žen s alergií je 18-24 let. Podle prognózy průběhu a rizika rozvoje ohrožujících stavů se všechny OAZ (viz tab. 1, 2) dělí na lehké (alergická rýma, alergická konjunktivitida, lokalizovaná kopřivka) a těžké (generalizovaná kopřivka, Quinckeho edém, anafylaktický šok) .
Jak se nemoc vyvíjí
Jaký je tedy mechanismus alergických reakcí? Existují tři fáze vývoje onemocnění.
První fáze. Alergen se poprvé dostane do těla. Touto kvalitou může být pyl rostlin, zvířecí chlupy, potravinářské výrobky, kosmetika atd. Buňky imunitního systému rozpoznávají cizorodé látky a spouštějí tvorbu protilátek. Protilátky se uchytí na stěnách tzv. žírných buněk, které se nacházejí v obrovském množství pod slizničními a epiteliálními tkáněmi. Takové kombinace mohou existovat déle než rok a „čekat“ na další kontakt s alergenem.
Druhá fáze. Alergen, který se dostane do těla, opět naváže protilátky na povrch žírné buňky. Tím se spustí mechanismus otevírání žírných buněk: uvolňují se z nich biologicky aktivní látky (histamin, serotonin atd.), které způsobují hlavní příznaky alergií, nazývají se také mediátory zánětu nebo prozánětlivé hormony.
Třetí fáze. Biologicky aktivní látky způsobují vazodilataci a zvyšují propustnost tkání. Dochází k otoku a zánětu. V těžkých případech, kdy se alergen dostane do krevního oběhu, je možná silná vazodilatace a prudký pokles krevního tlaku (anafylaktický šok).
Nejčastějšími projevy alergie u těhotných žen jsou alergická rýma, kopřivka a angioedém.
Vliv alergií na plod
Jaký je tedy mechanismus alergických reakcí? Existují tři fáze vývoje onemocnění. Když se u matky vyskytne alergická reakce, u plodu se nevyvine vlastní alergóza, protože specifické imunokomplexy, které reagují na alergen dráždivý (antigeny – látky, které způsobují alergii, a protilátky produkované v reakci na antigeny) nepronikají placentou. . Ale přesto dítě v děloze zažívá vliv onemocnění pod vlivem tří faktorů:
- změna stavu matky;
- možný vliv léků na prokrvení plodu (léky používané na alergie mohou způsobit snížení uteroplacentárního průtoku krve, což plně zajišťuje život plodu);
- škodlivé účinky drog (o tom bude řeč níže).
Léčba alergií během těhotenství
Hlavním cílem okamžité léčby je účinná a bezpečná eliminace příznaků OAD u těhotné ženy bez rizika nežádoucích účinků na plod.
Reakce člověka na užívání léků skutečně závisí na jeho fyziologickém stavu, povaze patologie a typu terapie.
Těhotenství v tomto smyslu by mělo být považováno za zvláštní fyziologický stav. Je třeba vzít v úvahu, že až 45 % těhotných žen má onemocnění vnitřních orgánů a 60 až 80 % pravidelně užívá některé léky. Žena během těhotenství užívá v průměru až čtyři různé léky, nepočítaje v to vitamíny, minerály a doplňky stravy. Musím říkat, že to není ani zdaleka bezpečné pro nenarozené dítě? Navíc, pokud se žena rozhodne užívat určité léky nezávisle.
Podívejme se na klinický příklad. Do nemocnice byla převezena 31letá žena ve 12. týdnu těhotenství s diagnózou akutní alergóza, generalizovaná kopřivka. Je to její druhé těhotenství a žena před nástupem do nemocnice netrpěla alergií. Onemocněla náhle, asi 1 hodinu po vypití pomerančového džusu. Na hrudi a pažích se objevila vyrážka; začalo svědění kůže. Žena se nezávisle rozhodla vzít pilulku difenhydramin, ale to nemělo požadovaný účinek. Na radu kamarádky doktorky užila navíc 1 tabletu suprastina, také bez efektu. Do rána se vyrážka rozšířila do celého těla a pacient zavolal záchranku. Lékař záchranné služby podal intramuskulárně 2 ml tavegila, nebyl žádný efekt. Lékař rozhodl o převozu ženy do nemocnice na jednotku všeobecné intenzivní péče. Alergická reakce zcela vymizela již po 3 dnech.
V uvedeném příkladu dostala žena před nástupem do nemocnice tři různá antihistaminika, z nichž jedno (difenhydramin) je v těhotenství kontraindikován. Proto se v každém případě alergie musíte okamžitě poradit s lékařem o pomoc.
Většina „oblíbených“ antihistaminik používaných k léčbě alergií je během těhotenství kontraindikována. Tak, difenhydramin může způsobit excitabilitu nebo kontrakce dělohy v době blízké porodu, pokud se užívá v dávkách vyšších než 50 mg; po odběru terfenadin dochází k poklesu hmotnosti novorozenců; astemizol má toxický účinek na plod; superstin (chlorpyramin), claritin (loratadin), cetirizin (alleprtek) A Fexadine (fexofenadin) během těhotenství jsou přípustné pouze v případě, že účinek léčby převáží potenciální riziko pro plod; tavegil (klemastin) během těhotenství by se měl používat pouze ze zdravotních důvodů; pipolfen (piperacilin) se nedoporučuje během těhotenství a kojení.
Když se alergická reakce objeví poprvé, je nutné v každém případě, i když tento stav netrval dlouho, vyhledat radu alergologa. Rád bych zdůraznil, že hlavní při léčbě alergických stavů a onemocnění není odstranění projevů alergie pomocí léků, ale úplné vyloučení kontaktu s alergenem.
K identifikaci alergenu se provádějí speciální vyšetření. Používá se stanovení krevních hladin IgE protilátek specifických pro určité alergeny a kožní prick testy. Pro kožní testy se připravují roztoky z potenciálních alergenů (extrakty bylin, stromů, pylu, zvířecí epidermis, hmyzí jed, potraviny, léky). Výsledné roztoky se podávají intradermálně v minimálních množstvích. Pokud je pacient alergický na jednu nebo více uvedených látek, pak se kolem injekce odpovídajícího alergenu vytvoří místní otok.
Co dělat, když se OAZ projeví a jaké léky lze použít?
- Pokud je alergen znám, okamžitě odstraňte expozici.
- Navštivte lékaře.
- Pokud není možné poradit se s lékařem, řiďte se následujícími informacemi o antialergických lécích.
Blokátory H1-histaminu první generace:
- Suprastin (chlorpyramidin) – předepsané k léčbě akutních alergických reakcí u těhotných žen.
- Pipolfen (piperacilin) — nedoporučuje se během těhotenství a kojení.
- Allertec (cyterizin) – Lze použít ve 2. a 3. trimestru těhotenství.
- Tavegil (clemastin) — během těhotenství je použití možné pouze ze zdravotních důvodů; Vzhledem k tomu, že byl zjištěn negativní účinek tohoto léku na plod, je použití tavegilu možné pouze v případech, kdy alergická reakce ohrožuje život pacienta a neexistuje možnost použití jiného léku z jednoho nebo druhého důvodu.
Blokátory H2-histaminu první generace:
Claritin (loratadin) — během těhotenství je použití možné pouze v případě, že účinek terapie převáží potenciální riziko pro plod, to znamená, že lék by měl být použit pouze v případě, že alergický stav matky ohrožuje plod více než užívání léku. Toto riziko posuzuje lékař v každém konkrétním případě.
Blokátory H3-histaminu první generace:
Fexadin (fexofenadin) – během těhotenství je použití možné pouze v případě, že účinek terapie převáží potenciální riziko pro plod.
Prevence alergií u těhotných žen
Dalším velmi důležitým aspektem problému je prevence alergických onemocnění u nenarozeného dítěte. Preventivní opatření zahrnují omezení nebo v závažných případech vyloučení vysoce alergických potravin z jídelníčku těhotné ženy. Gastrointestinální trakt je hlavním vstupním bodem pro alergeny, které se dostávají k plodu. Ke vzniku přecitlivělosti (tj. tvorba protilátek v dětském organismu, které jsou připraveny vyvolat alergickou reakci při sekundárním zavedení alergenu – již v mimoděložním životě dítěte) dochází s určitým stupněm zralosti imunitního systému plodu. systému, čehož je dosaženo přibližně do 22. týdne nitroděložního vývoje. Od této doby je tedy omezování alergenů v potravinách oprávněné.
Prevence alergických reakcí by měla zahrnovat i omezení možného kontaktu s jinými alergeny: domácí chemikálie, nová kosmetika atd.
Tato omezení samozřejmě nejsou absolutní. Pro zdravé nastávající maminky, které netrpí alergiemi, stačí tyto produkty nekonzumovat denně a zároveň, přičemž je možné je pravidelně zařazovat do jídelníčku. Ty nastávající maminky, které alespoň jednou prodělaly nějakou formu alergie na daný produkt, by se měly zcela vyhnout „rizikovým“ produktům. Pokud žena trpí alergickými onemocněními (alergické průduškové astma, alergická dermatitida, alergická rýma atd.), bude muset ze svého jídelníčku vyloučit celé skupiny potravin.
Je třeba zdůraznit, že kouření (aktivní i pasivní) je pro těhotné a kojící ženy absolutně nepřijatelné. Jsou známá fakta potvrzující, že kouření matek během těhotenství ovlivňuje vývoj plic plodu a vede k retardaci intrauterinního růstu. Kouření matek je jednou z příčin stresu plodu. Po jedné vykouřené cigaretě nastává na 20-30 minut křeč děložních cév a naruší se zásobování plodu kyslíkem a živinami. Děti matek kuřaček mají zvýšenou pravděpodobnost (kromě jiných závažných onemocnění) rozvoje atopické (alergické) dermatitidy a průduškového astmatu.
V těhotenství se doporučuje nemít domácí mazlíčky, častěji větrat byt, denně provádět mokré čištění, alespoň jednou týdně vysát koberce a čalouněný nábytek, tepat a sušit polštáře. A ještě jedna důležitá poznámka. Mateřské mléko je nejvhodnějším produktem pro výživu dětí v prvních měsících života. Má požadovanou teplotu, nevyžaduje čas na přípravu, neobsahuje bakterie a alergeny, je lehce stravitelný, obsahuje enzymy pro vlastní trávení. Časně před 4. měsícem – ukončení kojení několikrát zvyšuje frekvenci alergických reakcí.
Připomeňme, že těhotná žena bez ohledu na to, zda trpí alergií, musí vést zdravý životní styl, vyhýbat se stresu, méně onemocnět, sama si nepředepisovat léky a být odhodlaná porodit zdravé dítě.
V případě lékařských otázek se nejprve poraďte se svým lékařem.
Quinckeho edém u těhotných žen
Během těhotenství se tělo ženy přizpůsobuje novému provoznímu vzoru. Hormonální hladiny se stávají nestabilními a imunita klesá. Někdy se alergeny stávají známé potraviny, které dívka mohla dříve konzumovat v kilogramech. Kromě obvyklé kopřivky a svědění kůže může žena vyvinout akutní formu reakce – Quinckeho edém během těhotenství je to velmi nebezpečný stav. Během období porodu se samozřejmě zvyšuje hladina kortizolu v krvi, který je schopen neutralizovat toxiny i ve fázi vstupu do těla, ale neměli byste v to doufat. Pokud nosíte dítě, měli byste vědět, jak se vypořádat s příznaky patologické reakce bez následků.

Proč se alergie vyvíjí?
Syndrom angioedému se může objevit u každé osoby při kontaktu s alergenem. Quinckeho edém během těhotenství se tvoří ze stejných důvodů. Ženy jsou v tomto období velmi zranitelné. Faktem je, že všechny síly těla jsou vynaloženy na vývoj plodu a minimum je ponecháno na imunitní systém samotné matky. K ochraně plodu imunitní systém matky ostře reaguje na jakoukoli látku nejen vysoké, ale i střední patogenity. Mezi alergeny, které mohou způsobit angioedém během těhotenství, jsou:
- prach,
- vlna,
- domácí chemie,
- léky,
- rostlinný pyl,
- kosmetika a parfémy,
- potraviny,
- hmyzí štípnutí.
Je třeba poznamenat, že dokonce i pachy mohou způsobit angioedém během těhotenství.. Například pokud žena tráví dlouhou dobu v místnosti, kde se lakují stěny, pak je zaručena patologická reakce. Možná je i toxická otrava.
Existuje skupina žen, které jsou nejvíce náchylné k rozvoji angioedému během těhotenství. Toto číslo zahrnuje dívky s přecitlivělým tělem a přítomností chronických onemocnění, jako je dermatitida, astmatická bronchitida a alergická rýma.
Metody eliminace patologických reakcí
Hlavním úkolem lékaře během angioedému u těhotných žen je odstranit příznaky alergie bez poškození plodu a zdraví matky. Vezmeme-li v úvahu skutečnost, že většina antialergických léků je v tomto období zakázána, nebude dosažení pozitivního výsledku snadné. Je třeba také poznamenat, že zbývající léky, které lze použít během těhotenství, mají důsledky v 70% případů. Například difenhydramin v dávkách větších než 50 ml vede ke zvýšené excitabilitě a kontraktilitě dělohy, což může způsobit předčasný porod. Po užití Terfenadinu váha dítěte v děloze prudce klesá a Astemizol má toxický účinek.
Ke zmírnění angioedému u těhotných žen se doporučuje užívat antihistaminika určená pro malé děti, např.
Tyto léky mají nízkou úroveň toxicity a nemají prakticky žádný vliv na vývoj dítěte. Použití výše uvedených léků je však povoleno pouze po konzultaci s lékařem!
Alternativní léčba

I když Quinckeho edém u těhotných žen zmizí sám o sobě, bez použití léků, je nutné se poradit s lékařem. Je nutné provést laboratorní testy a určit, co způsobilo patologickou reakci. Když žena zná alergen, může chránit sebe a své dítě tím, že se s ním vyhýbá kontaktu. Na základě těchto testů bude lékař schopen zvolit vhodný průběh léčby a vybrat bezpečné léky pro léčbu Quinckeho edému u těhotné ženy. Dost často lékaři doporučují ženám v těhotenství nepřetěžovat svůj již tak citlivý organismus syntetickými léky, ale raději věnovat pozornost léčivým bylinám. Následující recepty pomohou zmírnit Quinckeho edém během těhotenství:
- Před každým jídlem vypijte lžičku celerové šťávy. To umožňuje nejen posílit kapiláry, ale také normalizovat metabolické procesy v těle, zmírnit otoky,
- odvar z dubové kůry se ochladí na pokojovou teplotu a na jejím základě se vyrábějí obklady, které omývají oblast bobtnání,
- hodně pomáhají pleťové vody na bázi šípkového oleje,
- List zelí spařený vařící vodou zmírní nepříjemné příznaky a svědění. List zelí se na několik minut ponoří do vroucí vody, ochladí a přiváže na oteklou oblast na 1 den nebo přes noc. K obnovení normálního vzhledu pokožky zpravidla stačí jeden postup,
- K vnitřnímu užití se doporučuje odvar z mladých šišek jedle. Šišky se nedrtí, ale ve své obvyklé podobě se vaří v mléce. Poté vývar filtrujte a pijte půl sklenice 3krát denně.
Pokud jsou alergie a otoky způsobeny domácími chemikáliemi nebo kosmetikou na končetinách, doporučuje se smíchat sodu s vodou a nechat tam ruce nebo nohy po dobu 20 minut. Jedlá soda nejen sníží otoky, ale také vysuší kopřivku, pokud existuje.
Pamatujte, pokud máte osobní nesnášenlivost na některou ze složek rostliny. Existuje vysoké riziko rozvoje sekundární reakce.
Důležité! Před použitím tradičních metod léčby angioedému během těhotenství se musíte v tomto rozhodujícím období poradit s lékařem, jakákoli samoléčba je zakázána!
Těhotenství je úžasná etapa v životě ženy, a aby nebylo zastíněno nepřiměřenou reakcí těla, je třeba alergiím pravidelně předcházet. Pokud jste si vědomi své přecitlivělosti, snažte se trávit méně času na prašných místech, v oblastech kvetoucích rostlin. Nejezte neznámá jídla, dodržujte osobní hygienu a chraňte se před kontaktem s hmyzem a domácími zvířaty. Pokud se těhotná žena nemohla vyhnout Quinckeho edému, neprovádějte samoléčbu, okamžitě kontaktujte lékaře, protože je v sázce nejen vaše blaho, ale také zdraví nenarozeného dítěte.
Příznaky Quinckeho edému, první pomoc, léčebné vlastnosti a prevence
Nemoc je pojmenována po lékaři, který ji objevil, Heinrich Quincke. V roce 1882 publikoval vědeckou práci podrobně popisující nemoc. Jedná se o patologii, při které otékají uvolněné vnitřní tkáně, podkožní tuková tkáň a sliznice. Quinckeho edém je nebezpečné onemocnění, pokud se rozšíří do dýchacího systému, může být smrtelné.
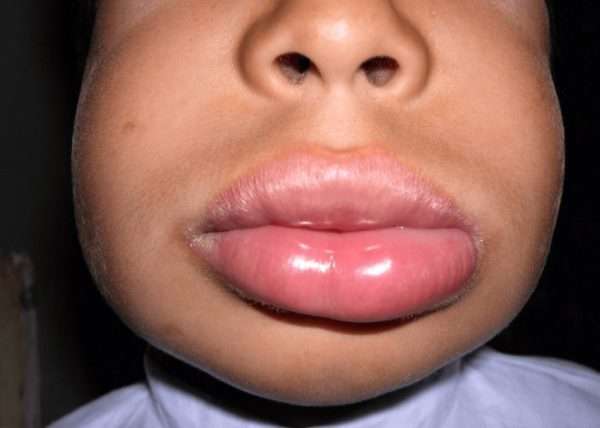
Co způsobuje Quinckeho edém
Dědičné a získané příčiny vedou k rozvoji edému. V prvním případě se onemocnění může aktivovat v jakémkoli věku v důsledku vlivu vnějšího prostředí nebo změn zdravotního stavu. Ve druhém případě je hlavním důvodem výskyt onemocnění, které vyvolává snížení hladiny komplementu, což inhibuje projev alergické reakce.
Mezi dědičné (vrozené) faktory patří:
- stres,
- infekční choroby,
- chirurgický zákrok,
- stomatologické zákroky,
- fyzická zranění,
- změny hormonálních hladin během menstruace nebo těhotenství,
- užívání perorální antikoncepce, která obsahuje hormon estrogen.

Mezi získané faktory patří:
- non-Hodgkinův lymfom,
- lymfocytární lymfom,
- chronická lymfocytární leukémie,
- lymfosarkom,
- primární kryoglobulinémie,
- Waldenströmova makroglobulinémie,
- myelom.
K léčbě kardiovaskulárních onemocnění jsou pacientům s hypertenzí často předepisovány inhibitory – látky kontrolující srdeční frekvenci. Pravidelné užívání inhibitorů snižuje hladinu enzymu angiotenzinu. Kvůli tomu se zvyšuje hladina bradykininu. Jeho přebytek vyvolává otoky. Podle studií ve více než 70 % případů nevznikne angioedém okamžitě kvůli změnám hladin bradykininu. Po první dávce léku uplyne 5-7 dní.
Angioedém: mechanismus vývoje
Rozvoj Quinckeho edému je založen na aktivaci komplementového systému. Komplement je jednou ze složek imunity, která zahrnuje proteinové struktury. Při konfrontaci s cizím agens se komplement podílí na imunitní odpovědi těla. Iniciuje uvolňování biologicky aktivních látek z imunitních buněk: histaminu a bradykininu. To zesiluje alergickou reakci a stimuluje otoky. Histamin, bradykinin a serotonin společně stimulují vazodilataci.
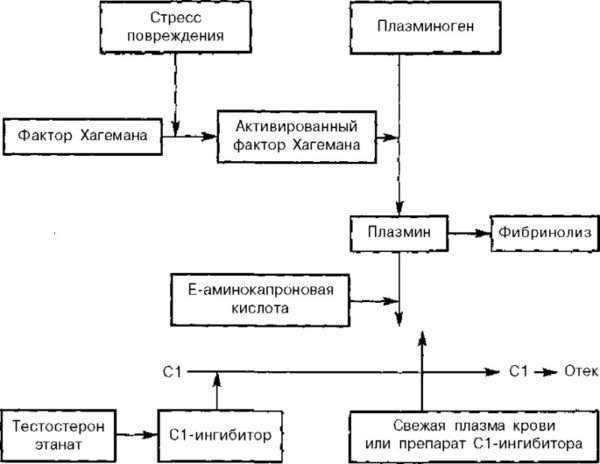
Fáze tvorby edému:
- Vazodilatace. Zvyšuje se jejich propustnost a tekutá složka krve rychleji proniká do tkáně.
- Hromadění intersticiální tekutiny. Shromažďuje se ve sliznicích a tukové tkáni.
- Vnější projev edému. Otok se stává patrným, pacient pociťuje potíže s dýcháním a další související příznaky.
Mechanismus vývoje Quinckeho edému je podobný jiné variantě projevu alergické reakce – kopřivka. Ale v případě kopřivky dochází k vazodilataci v horních vrstvách epitelu a nezpůsobuje tak silné otoky.

Klasifikace: typy otoků
V závislosti na rychlosti vývoje a oblasti lokalizace je edém rozdělen do několika typů.
- Dědičný. Vyskytuje se u 1 ze 150000 20 lidí. Objevuje se před XNUMX. rokem věku. První případy se mohou objevit v dětství. V období dospívání se intenzita a frekvence otoků zvyšuje. Kterákoli část těla může nabobtnat, ale není tam kopřivka.
- Získané. Poprvé se objevuje u člověka ve středním věku. Není doprovázena kopřivkou. Vyskytuje se u pacientů, v jejichž rodinách nebyly dříve hlášeny případy Quinckeho edému.
- Alergický. Vzniká v důsledku srážky s alergenem. V případě alergického otoku se vzhled pacienta mění před očima: obličej během 10-30 minut oteče, objeví se kopřivka a silné svědění. Otok je hustý, bledý nebo načervenalý. Nejčastěji lokalizované v obličeji, krku a končetinách. Opuch přetrvává 1-2 dny.
- Postmedikace. Vyvíjí se v důsledku účinku ACE inhibitorů na tělo během prvních 3 měsíců užívání léku. Otok je bledý, žádné svědění ani zarudnutí. Je lokalizován v jakékoli části těla, nejčastěji v obličeji. Není doprovázena kopřivkou.
- Idiopatický. Toto je název pro edém, jehož příčinu nelze určit. Je to extrémně vzácné – 1-3 případy ročně. Vyvíjí se hlavně u žen. V 50 % případů je doprovázena kopřivkou.
Je nemožné nezávisle určit příčinu otoku. To by měl provádět pouze lékař.
Quinckeho edém u dětí: první příznaky a příznaky
V dětství se příznaky edému projevují jasně. Existují znaky z jednotlivých orgánových systémů.
Příznaky orálního edému:
- porucha dýchání,
- kašel
- dušnost
- chrapot,
- otok rtů, jazyka.
Příznaky otoku dýchacího systému:
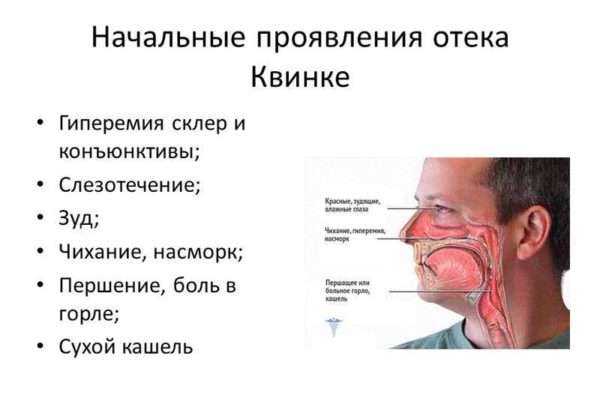
Příznaky otoku gastrointestinálního traktu:
- bolest v oblasti žaludku,
- průjem
- nevolnost.
Příznaky edému genitourinárního systému:
- potíže s močením,
- bolest
- pálení v močovém měchýři.
Příznaky meningeálního edému:
- bolest hlavy
- porucha vědomí
- křeče končetin.
Alergický Quinckeho edém představuje pro dítě mnohem větší nebezpečí. Začíná náhle a postupuje velmi rychle.
Klinický obraz onemocnění
Čím je dítě mladší, tím hůře snáší projev Quinckeho edému. Může se objevit i u kojenců. Nejčastěji se první případ dědičného onemocnění objevuje ve 4-6 letech. Ve věku 13-17 let se příznaky zhoršují hormonálními změnami v těle.
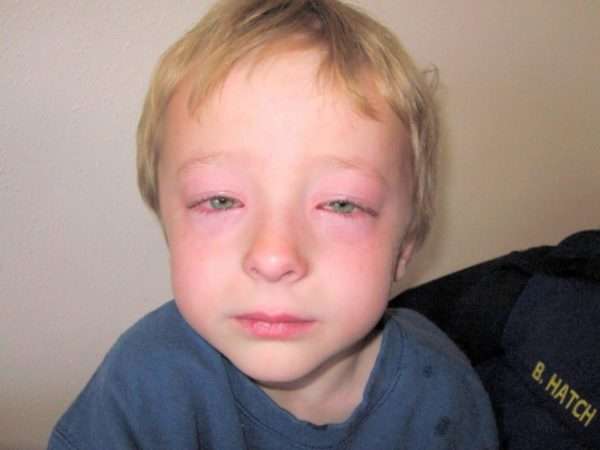
Klinický obraz onemocnění u dítěte vypadá stejně jako u dospělého pacienta, ale reakce na alergen nastává rychleji. Na začátku onemocnění se místo budoucího edému změní na růžovou. Objevuje se brnění a pálení. Nejčastěji otéká horní ret a oční víčka. Pokud se otok rozšíří do hrtanu, hrozí přímé ohrožení života. Oteklé mandle, patro, jazyk a průdušnice ztěžují přístup kyslíku. Dítě ztrácí schopnost samostatně dýchat.
Otoky, zhoršené kopřivkou, jsou extrémním stupněm alergické reakce. Jeho život ohrožující úroveň lze přirovnat k anafylaktickému šoku. K normalizaci respiračních funkcí je nutná okamžitá lékařská péče. Bez včasného lékařského zásahu se otok šíří do membrán mozku a způsobuje vážné patologické stavy, včetně smrti pacienta.
Jaké je nebezpečí Quinckeho edému pro těhotné ženy?
Během těhotenství kontakt s potenciálním alergenem vyvolává u ženy rychlou a závažnou alergickou reakci. Je to důsledek změn hormonálních hladin a zvýšené zátěže organismu. Během těhotenství se imunitní systém ženy stává obzvláště náchylným a dokonce i produkty, na které dříve nedošlo k žádné negativní reakci, mohou způsobit alergie.

Edém se vyvíjí rychle. Často doprovázené kopřivkou, střevními křečemi a změnami tlaku. Dýchání je obtížné, srdeční frekvence se zvyšuje. Na těle se objevují svědivé puchýře. Angioedém je lokalizován hlavně v obličeji a krku.
Během těhotenství je mnoho antihistaminik kontraindikováno. Při prvním sebemenším příznaku Quinckeho edému byste měli zavolat lékaře. Pohotovostní lékařská péče musí být poskytnuta co nejdříve. Bez ní žena riskuje zdraví plodu i své vlastní.
Jak diagnostikovat
Nejprve lékař provede vyšetření, změří krevní tlak a teplotu. Pohovory s pacientem k identifikaci možného alergenu. Poté se provede alergický test: pacientovi je podána injekce adrenalinu a je pozorována reakce těla.
Pro stanovení přesné diagnózy se lékař zaměřuje na výsledky laboratorních testů. Během akutního období onemocnění musí být pacient testován na:
- hladina celkového imunoglobulinu,
- identifikace specifického imunoglobulinu,
- identifikace patologií ve fungování systému komplementu.
Odběr materiálů pro diagnostiku je možný pouze v nemocničním prostředí. Než je člověk převezen do nemocnice, musí mu být poskytnuta první pomoc.
První pomoc doma
Než přijede sanitka, měli byste se sami pokusit ulevit od otoku. Chcete-li poskytnout účinnou první pomoc, musíte být schopni aplikovat injekce. Pokud je jazyk nebo patro oteklé, může být pro pacienta obtížné tabletu spolknout.
Algoritmus akcí, které pomáhají zmírnit akutní příznaky Quinckeho edému doma:
- Pokuste se pacienta uklidnit a pomozte mu zaujmout polohu vsedě. Rozepněte knoflíky na oblečení a sejměte těsné šperky.
- Při ztrátě vědomí zkontrolujte puls a dýchání, případně proveďte komplexní resuscitaci: komprese hrudníku a umělé dýchání.
- Pokud je alergen znám, odstraňte nebo minimalizujte jeho expozici. V případě bodnutí hmyzem se pokuste žihadlo odstranit.
- Podávat léky. Nejprve aplikujte injekci Adrenalinu – intravenózně nebo intramuskulárně. Dávka léku pro dospělého je 0,3-0,5 ml, pro dítě 0,1-0,3 ml. Adrenalin uvolňuje křeče a udržuje normální činnost srdce. Dále zaveďte hormonální lék v dávce 60 až 150 mg. Pokud injekce není možná, musíte si lék vstříknout pod jazyk. Takto se vstřebává nejrychleji. Hormonální léky zmírňují otoky a svědění a zvyšují krevní tlak. Jako poslední je třeba podat antihistaminikum. Dávka přípravku Suprastin je 2 ml, ranitidin je 150-300 mg. Antialergické léky brání rozvoji otoků.
- Po podání léku nabídněte pacientovi dostatek tekutin. Tekutina urychlí odstranění alergenu z těla.
- Na místa s výrazným otokem přiložte led nebo mokrý ručník. Tím se zpomalí její růst.

Pokud má člověk oteklý hrtan a dusí se, léčba drogami nebude účinná. Pacientovi můžete zachránit život propíchnutím nebo přeříznutím krikotyroidního vazu. Nachází se bezprostředně pod Adamovým jablkem. Řez by měl být úhledný, provedený jedním přesným pohybem, skrz něj může proudit vzduch do plic. Pro normální ventilaci musíte do řezu vložit hadičku z kapátka, koktejlovou hadičku nebo pouzdro z pera. Před zavedením by měla být hadička ošetřena alkoholem, aby se zabránilo infekci v otevřené ráně. Toto nouzové opatření první pomoci dá pacientovi šanci počkat na příjezd lékaře.
Lékárnička pro alergické reakce:
- 10 ml injekční stříkačky se silnou jehlou pro žilní injekce,
- stylové obvazy a vata,
- adrenalin,
- hormon prednisolon,
- antihistaminikum Suprastin nebo Ranitidin.
Lékárnička musí být včas doplňována a aktualizována. Léky ztrácejí účinnost 2-3 měsíce před datem expirace. Mohou být použity jako poslední možnost, ale dávkování by mělo být zdvojnásobeno.
Vlastnosti profesionální lékařské péče
Pacient dostává odborné ošetření v nemocničním prostředí. V nouzové situaci jde nejprve na jednotku intenzivní péče, není-li v ohrožení života, jde rovnou na terapeutické oddělení.
Alergické pilulky na angioedém jsou glukokortikoidní hormony a antihistaminika. Injekce se podávají při křečích dýchacího systému pomocí eufilinu nebo salbutamolu. Pro urychlení odstranění alergenu je předepsána suspenze Enterosgel. Pro detoxikaci se fyziologický roztok podává intravenózně. Pro rychlé zmírnění otoku jsou předepsány diuretika – Lasix, Furosemid. Po zmírnění akutního projevu příznaků se do průběhu léčby přidávají vitamínové komplexy a léky k normalizaci fungování nervového systému.
U nealergického edému je hlavní léčbou akumulace tekutin inhibitor C1. Kromě ní je pacientovi podávána čerstvá zmrazená plazma, hormony danazol a stanazol a kyselina aminokapronová. Kombinace těchto léků doplňuje a stimuluje produkci inhibitoru, obnovuje normální fungování imunitního systému.

V průměru zůstává pacient v nemocnici 5-7 dní. V případě těžkého onemocnění – až 21 dní.
Proč je nutná dietní terapie?
Dietoterapie znamená vyloučení potenciálně nebezpečných potravin z denní nabídky. Pacient jej musí dodržovat po celou dobu léčby. Dietní terapie pomáhá vyhnout se opakujícím se alergickým reakcím.
Během hypoalergenní diety by se měl pacient vyvarovat:
- med a další včelí produkty,
- výrobky obsahující kakaové máslo a kakaový prášek,
- sýr a mléko,
- čerstvé bobule (maliny, jahody, třešně),
- ořechy a luštěniny,
- citrusové plody,
- rajčata,
- výrobky obsahující potravinářské přísady (dusičnany, konzervační látky, barviva).
U osob s dědičnou formou Quinckeho edému je vhodné průběžně dodržovat hypoalergenní dietu.
Jak předejít otokům
Základní preventivní opatření k prevenci angioedému:
- Včasná identifikace alergenu a jeho vyloučení z jídelníčku člověka. Pokud je otok způsoben prachem nebo zvířecími chlupy, pravidelně čistěte místnost pomocí dezinfekčních prostředků.
- Nákup všech léků nezbytných pro první pomoc.
- Včasné absolvování lékařské prohlídky.
- Pokud existuje dědičná tendence k Quinckeho edému, vyhněte se zranění a operaci.
- Odmítnutí ACE inhibitorů, jejich nahrazení léky jiné skupiny.
Dodržování všech preventivních opatření snižuje riziko angioedému. Osoby v ohrožení by měly být obzvláště pozorné ke svému zdraví: teenageři, těhotné ženy a lidé starší 45 let.
