Léčba příčin a následků nevyvíjejícího se těhotenství.
Obsah [Zobrazit obsah]
Léčba nevyvíjejícího se těhotenství příčin a následků
Příčiny, příznaky, léčba nevyvíjejícího se těhotenství
Nevyvíjející se těhotenství je patologie, při které se embryo (nebo plod) z nějakého důvodu přestane vyvíjet a zemře.
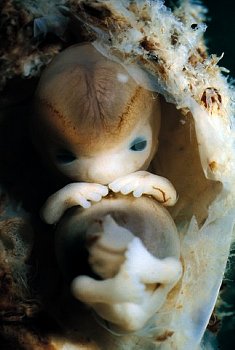
Existuje mnoho důvodů pro tuto patologii. V prvním trimestru dochází k závažným chromozomálním „lomům“. V jakékoli fázi – infekce, nedostatek progesteronu a nadbytek androgenů, Antifosfolipidový syndrom – když dítě zemře kvůli tvorbě krevních sraženin v cévách. Kromě toho mohou důvody pro nevyvíjející se těhotenství zahrnovat různé toxické účinky na plod. Radiace, užívání léků zakázaných nastávajícím matkám, kouření a pití alkoholických nápojů může způsobit ztrátu těhotenství nebo závažné malformace plodu.
Jak poznat zmrazené těhotenství
1. Zastavení růstu hCG nebo jeho snížení. HCG je hormon, který se tvoří díky chorionu. A na základě dynamiky nárůstu hCG lze vyvodit různé důležité závěry. Růst hCG však obvykle není kontrolován u všech žen, protože to není praktické. Pouze v případech, kdy je vysoké riziko samovolného potratu. Například při početí pomocí IVF nebo při opakovaném potratu. Hladiny HCG se zjišťují pomocí krevního testu. Některé závěry vám ale pomůže udělat i těhotenský test. V negativním těhotenském testu se mohou objevit známky nevyvinutého těhotenství (kvůli nízké hladině hCG). Tento příznak je však častěji vyjádřen ve velmi raných stádiích těhotenství.
2. Nedostatek růstu dělohy. Tento příznak si může všimnout lékař při gynekologickém vyšetření, kdy se odhalí nesoulad mezi velikostí dělohy a délkou těhotenství. Nebo při měření délky dělohy na lehátku krejčovským metrem – většinou se takové měření provádí od druhého trimestru každé těhotné při běžné návštěvě gynekologa. Pokud je děložní fundus nízký, může být podezření na zmrazené těhotenství.
3. Náhlé vymizení známek toxikózy. Obvykle mizí postupně, do druhého trimestru těhotenství. Pokud embryo zemře, nevolnost zmizí téměř okamžitě. Prsní žlázy mohou být měkké a nebolestivé, což není pro těhotenství typické.
4. Krvavý, tečkovaný výtok z genitálního traktu, bolest v podbřišku. Tyto příznaky se obvykle vyskytují, když již začal potrat. Není však vůbec pravda, že s těmito příznaky je dítě již mrtvé.
5. Snížení bazální teploty. Některé nastávající maminky měří teplotu v konečníku před a během těhotenství. Tato metoda, která není příliš přesná, může pomoci určit ovulaci, těhotenství a sledovat její vývoj. Během těhotenství je bazální teplota obvykle nad 37 stupňů. Jeho pokles však nelze považovat za absolutní známku zmrazeného stavu.
6. Absence srdečního tepu u plodu na ultrazvuku nebo embrya ve vajíčku. Pokud není srdeční tep dítěte detekován v 5-6 týdnech těhotenství, může to znamenat smrt embrya.
Jsou případy, kdy se embryo v oplodněném vajíčku nezjistí, to znamená, že odumře ve velmi raném stadiu, kdy ještě není při ultrazvukovém vyšetření vidět. Tato patologie se nazývá anembryonie.
7. Nedostatek pohybů plodu. Prvorodičky cítí pohyby plodu každý den od 20. týdne těhotenství, vícerodičky – od 18. týdne. Při absenci nebo zastavení pohybů je žena naléhavě odeslána na ultrazvukové vyšetření.
Mělo by být těhotenství ukončeno a jak?
Nevyvinuté těhotenství, co dělat – potrat nebo čekat na spontánní potrat? Lékaři v zahraničí přijali vyčkávací taktiku. Žena každý týden, v některých případech i častěji, provádí ultrazvuk a navštěvuje gynekologa, aby rychle rozpoznala nástup zánětlivého procesu – základ pro chirurgický zákrok. U nás se většinou ihned doporučuje potrat, pokud nejsou známky počínajícího samovolného potratu.
Nevyvíjející se těhotenství lékaři v raných fázích zpravidla „léčí“ vakuovou aspirací, tedy odsají obsah z dělohy speciální kanylou. Tento zákrok lze provést v lokální anestezii, bez celkové anestezie. Další možností je vyvolat potrat pomocí léků. Žena užívá léky předepsané lékařem a po 1-3 dnech spontánně potratí. Tento postup je účinný v raných fázích. Čím delší je doba, tím větší je pravděpodobnost, že potrat nebude úplný a bude nutné provést vakuovou aspiraci.
Pokud se vyšetřením prokáže nevyvíjející se těhotenství, doporučuje se kyretáž, pokud je plod již značně velký a neprojde kanylou (vakuová aspirace není možná). Kyretáž (lidově „čištění“) se vždy provádí v nemocničním prostředí. Délka pobytu v nemocnici po zákroku je až několik hodin, pokud nenastanou komplikace.
Co dělat po zmrazeném těhotenství
Při absenci kontraindikací se ženě doporučuje užívat perorální antikoncepci po dobu nejméně 3-6 měsíců. Předpokládá se, že pomáhají obnovit hormonální hladinu a spolehlivě chrání před otěhotněním. Pokud existují kontraindikace užívání pilulek, doporučuje se bariérová antikoncepce (kondom). Dítě byste měli plánovat po absolvování léčby (pokud je to nutné), ale ne dříve než 3 měsíce po úmrtí, jinak je vysoké riziko recidivy.
Pokud jde o lékařské vyšetření, lékaři to považují za povinné pouze v případě, že se nevyvíjející se těhotenství opakuje více než 2krát (pokud se embryo přestane vyvíjet v prvním trimestru těhotenství). Protože v tomto případě jsou nejčastěji viníkem náhodné chromozomální abnormality, kterým je téměř nemožné se vyhnout. Je třeba poznamenat, že chromozomální abnormality se stávají častějšími, čím je žena starší.
Pokud se situace bude opakovat. Je nutné podstoupit vyšetření k identifikaci a odstranění příčiny ztráty těhotenství. Žena musí absolvovat krevní testy, stěry na různé infekce a virová onemocnění, podstoupit ultrazvuk pánevních orgánů, provést testy na určité hormony, udělat krevní koagulogram a test na protilátky proti fosfolipidům a jít na konzultaci k endokrinologovi.
Při plánování těhotenství je jí předepsána zvýšená dávka kyseliny listové a jodidu draselného.
Příčiny nevyvíjejícího se těhotenství: co obnáší

Těhotenství je dlouho očekávanou událostí v životě téměř každé ženy. Ne vždy to má šťastný výsledek. Někdy se těhotenství zastaví a plod se přestane vyvíjet. Zpravidla je to pro ženu šok. Strach, zoufalství a nepochopení situace mohou způsobit vážné komplikace pro fyzické i psychické zdraví. Proč se plod nevyvíjí a co v takové situaci správně dělat. Odpovědi na tyto otázky jsou dále v článku.
Co je to nevyvíjející se těhotenství?
Diagnóza „nevyvíjejícího se těhotenství“ označuje patologický proces, při kterém se embryonální vývoj zastaví.
Může být vyvolána řadou vnějších i vnitřních faktorů. Jedná se o smrt plodu, která nemá žádné charakteristické klinické příznaky.
Že je těhotenství zmrazené, žena často zjistí až po nějaké době při běžném ultrazvukovém vyšetření.
Moderní porodnická praxe rozlišuje 2 typy této patologie:
- anembryonie (vývoj se zastaví kvůli nepřítomnosti oplodněného vajíčka);
- biologická smrt normálního embrya.
K zástavě vývoje a smrti embrya může dojít v kterékoli fázi těhotenství. Bylo zjištěno, že nejčastěji se tato patologie vyskytuje v prvních 12 týdnech perinatálního období.
Porodníci-gynekologové identifikují zvláštní období, kdy je riziko zastavení vývoje dítěte poměrně vysoké:
- 3 týdny těhotenství;
- 8-11 týdnů těhotenství;
- 16-20 týdnů těhotenství.
Tyto údaje nevylučují možnost nevyvíjejícího se těhotenství v jiných fázích.
Existují případy, kdy dítě zemře v děloze několik týdnů před narozením.
Příčiny zmrazeného těhotenství
Existuje mnoho důvodů pro zastavení vývoje embrya.
Patologie je způsobena následujícími faktory:
- genetický;
- endokrinní;
- infekční
- autoimunitní.
K zastavení vývoje těhotenství dochází v důsledku chromozomálních nebo genetických abnormalit. Porucha ve struktuře DNA může být způsobena mnoha faktory.
Zánětlivé procesy v těle matky mohou zastavit vývoj embrya. Vaginóza, akutní respirační virové infekce, chřipkové viry a mnoho dalších onemocnění jsou extrémně negativní faktory pro průběh těhotenství.
Těhotenství se zastaví kvůli hormonální nerovnováze v těle nastávající matky nebo kvůli přítomnosti autoimunitních onemocnění neznámé povahy.
Příznaky
Zastavení vývoje embrya v děložní dutině je patologie, která může způsobit vážné problémy se zdravím ženy.
Příznaky nevyvinutého těhotenství v raných fázích:
- snížení bazální teploty;
- krvavý vaginální výtok;
- otravná bolest v dolní části břicha, která se podobá pocitům během menstruace;
- pokud byl hrudník bolestivý a oteklý, pak tyto příznaky zmizí;
- náhlé zastavení projevů toxikózy.
Pokud se těhotenství zastaví v prvních 12 týdnech, žena nebude schopna samostatně určit, že se stalo něco špatného. Mohou ji varovat pouze alarmující příznaky.
Příznaky nevyvíjejícího se těhotenství ve 2. a 3. trimestru těhotenství:
- zastavení růstu břicha;
- pohyby dítěte se náhle zastaví;
- celková tělesná teplota ženy stoupá v důsledku nástupu zánětlivých procesů;
- vaginální krvácení.

Jakmile žena začne cítit pohyb dítěte v děloze, mělo by se to stát hlavním znakem normálního průběhu perinatálního období.
Pokud jsou pohyby vzácné nebo úplně vymizí, je to důvod skončit co nejdříve v ordinaci.
diagnostika
Při návštěvě lékaře se stížnostmi na příznaky charakteristické pro nevyvíjející se těhotenství bude ženě předepsáno komplexní vyšetření, které umožní přesnou diagnózu.
- ultrazvukové vyšetření, které určuje přítomnost srdečního tepu u dítěte;
- gynekologické vyšetření;
- krevní test matky na množství hCG.
Kompletní anamnéza nám umožňuje stanovit tuto diagnózu s vysokou přesností.
Léčba
Léčba nevyvíjejícího se těhotenství závisí na perinatálním období, ve kterém byla tato diagnóza stanovena.

Zmrazené těhotenství často končí spontánním potratem. To platí zejména pro první týdny perinatálního období.
Pokud k odstranění mrtvého embrya nedojde během několika dnů, bude nutný lékařský zásah.
Do 8. týdne těhotenství se používá metoda medikamentózního ukončení nevyvíjejícího se těhotenství. Ženě je podán speciální lék, který způsobí potrat.
V pozdějších stádiích je mrtvé embryo odstraněno chirurgicky kyretáží děložní dutiny.
Po odstranění zmrazeného těhotenství z děložní dutiny je ženě předepsán komplex obnovující terapie.
Komplikace a následky
Při včasném odstranění mrtvého embrya a membrán nezůstávají pro ženu žádné závažné fyziologické abnormality. Je zde prostor mluvit pouze o psychické složce problému.
Pokud je nevyvíjející se těhotenství diagnostikováno dostatečně pozdě, mohou nastat následující komplikace:
- zánětlivé procesy v děložní sliznici;
- sepse.
Ve většině případů může žena nosit a porodit zdravé dítě po předchozím zmrazeném těhotenství.

Pokud dojde k zmrazení plodu více než jednou, doporučuje se podstoupit úplné vyšetření těla a konzultace s genetikem.
Prevence
Abyste v budoucnu porodili zdravé dítě, musíte dodržovat jednoduchá preventivní pravidla:
- nezapomeňte zjistit důvody, proč se těhotenství minule zastavilo;
- podstoupit vyšetření na přítomnost urogenitální infekce a v případě potřeby ji léčit;
- podstoupit konzultaci s genetikem, který vám může říci o možných rizicích;
- podstoupit hormonální léčbu během období zotavení;
- obnovit svůj psycho-emocionální stav (pokud je to potřeba, vyhledejte pomoc psychologa);
- Pravidelně navštěvujte gynekologa z preventivních důvodů.
Pokud se budete řídit těmito doporučeními, pak se pravděpodobnost zjištění, že se jedná o nevyvíjející se těhotenství, snižuje na nulu.
Zmrazené těhotenství je nežádoucím scénářem perinatálního období. Jen málo žen je připraveno na takový obrat.
Pokud znáte příčiny a důsledky nevyvíjejícího se těhotenství, co dělat s touto patologií, rizika se stávají minimální.
Dodržováním jednoduchých doporučení a preventivních rad zajišťuje nastávající matka normální vývoj svého dítěte.
Včasná identifikace problému umožňuje jeho řešení s co nejmenším poškozením ženy. Proto byste při prvním náznaku úzkosti neměli návštěvu lékaře odkládat.
Užitečné video: proč se těhotenství nevyvíjí
Nevyvíjející se těhotenství: příznaky, příznaky, příčiny a důsledky

Jak krásné jsou těhotné ženy! Ale někdy jim neúprosný osud přináší na jejich bedra hrozné a nesnesitelné zkoušky.
Jedním z nich je nevyvíjející se těhotenství, smrt nenarozeného dítěte.
To se může stát v jakékoli fázi těhotenství. Tato patologie se vyskytuje v 10-20% případů.
Krizová období byla identifikována, kdy je plod nejzranitelnější vůči negativním vlivům:
- 7-12 dní vývoje (období implantace);
- 3-8 týdnů vývoje (období embryogeneze);
- prvních 12 týdnů (tvorba placenty);
- 20-24 týdnů vývoje (formování nejdůležitějších funkcí v těle plodu).
Na co by si měla těhotná žena dát pozor?
Diagnóza onemocnění
Příznaky a příznaky
Ve většině případů zastavení vývoje dítěte těhotné ženy nepociťují a není doprovázeno výraznými příznaky.
V raných fázích:
- vymizení toxikózy;
- zvýšení chuti k jídlu;
- snížení bolesti v mléčných žlázách.
V pozdějších fázích:
- vzhled krvavého výboje;
- zvýšená tělesná teplota;
- otravná bolest v dolní části zad.
Takové signály mohou doprovázet i normální průběh těhotenství. Pouze odborník může definitivně potvrdit smrt embrya pomocí ultrazvuku a krevních testů na hCG. Kdo může za neúspěšné mateřství?
Víte, proč vás na začátku těhotenství bolí břicho? Dozvíte se v tomto článku!
Naše sekce vám řekne vše o vitamínech při plánování těhotenství.
Příčiny
Důvody lze rozdělit do několika skupin.
Genetika. Někdy při tvorbě embrya dochází k různým změnám chromozomů, genetickým poruchám (větší či menší soubor chromozomů).
Důvodem může být dědičná predispozice, užívání drog, alkohol nebo život v ekologicky nebezpečných oblastech.
Genetické poruchy jsou nejdůležitějšími příčinami této patologie (až 70% všech případů). „Špatné“ geny mohou být zděděny od obou rodičů.

Infekce Infekční onemocnění nastávající matky jsou druhou nejčastější příčinou nevyvinutého těhotenství:
- virové – herpes, cytomegalovirus, enterovirus;
- bakteriální – mykoplazmata, streptokoky, gonokoky, chlamydie, ureaplasmóza.
V důsledku jakékoli infekce, získané nebo chronické, u těhotné ženy dojde k infekci plodového vajíčka.
K infekci může dojít třemi způsoby:
- Se zánětlivým procesem děložní sliznice a jejích příloh (endometritida, endometrióza, salpingooforitida) mikroby pronikají do oplodněného vajíčka. V tomto případě není samotná děloha ženy připravena mít dítě, oplodněné vajíčko není dostatečně pevně připojeno a je odmítnuto.
- Se zánětlivými procesy v samotné pochvě (plísně, vaginóza) bakterie pronikají do oplodněného vajíčka přes děložní hrdlo. Dochází k infekci embrya a plodové vody, která může vést až k prasknutí samotného plodového vaku.
- V případě předchozích virových infekcí (angína, akutní respirační infekce, chřipka) mikrobi pronikají do oplodněného vajíčka krevním řečištěm přes placentu. Zásobování nenarozeného miminka kyslíkem a živinami se výrazně zhoršuje
Při infekci se plod přestane vyvíjet a dítě zemře.
Proto je velmi důležité před plánováním mateřství včas léčit všechny skryté infekce a udělat vše pro to, aby se nachlazení v těhotenství vyhnula.
Imunologie. Někdy může mít žena různé predisponující faktory, které mohou způsobit smrt embrya. Jedná se o vzhled ochranných protilátek proti hormonu produkovanému oplodněným vajíčkem (antifosfolipidový syndrom), inkompatibilitu na imunitní úrovni otce a matky.
Imunologická inkompatibilita může být vyjádřena zvýšenou tvorbou trombu. Ve všech případech dochází k narušení výživy embrya, k zastavení jeho vývoje a ke smrti plodu.

Co může znamenat zvýšená teplota na začátku těhotenství? Náš článek vám o tom řekne.
Tato část vám řekne o prvních příznacích těhotenství.
Endokrinologie. Patologický stav endokrinního systému těhotné ženy může vyvolat smrt plodu. Důvodů pro narušení správného fungování endokrinního systému a hormonální poruchy může být mnoho.
Nejběžnější z nich jsou:
- zvýšené množství pohlavních hormonů podle mužského typu (hyperandrogenismus). Ve 20% případů během těhotenství dochází k prudkému skoku v hladině mužských hormonů.
- zvýšené množství hormonu, který stimuluje produkci mléka (hyperprolaktinémie).
- narušení správného vývoje vaječníků (polycystické onemocnění), které ovlivňuje menstruační cyklus a tvorbu ženských pohlavních hormonů.
- nesprávné fungování štítné žlázy (dystrofie, obezita).
- nedostatečný vývoj ženských reprodukčních orgánů (infantilismus).
V případě narušení endokrinního systému Tělo produkuje nedostatečné množství hormonu progesteronu, který je zodpovědný za přípravu celého ženského těla na těhotenství. Embryo, které je slabě připojeno k děloze, dostává nedostatečné živiny a odumírá.

Ženy mohou být považovány za rizikovékteré vedou nesprávný životní styl škodlivý pro stav těhotenství. Neustálý stres, přepětí, dlouhodobé deprese. Práce v nevhodných podmínkách (vysoká vlhkost, neustálé dusno).
To vše může vést k hypertonicitě dělohy a abrupci placenty, která naruší zásobování plodu kyslíkem a živinami a v důsledku toho ke smrti nenarozeného miminka.
Mnohočetné potraty, předchozí mimoděložní těhotenství. Věk ženy (v případě prvního těhotenství po 30 letech), rysy anatomické struktury dělohy (sedlová, dvourohá děloha) – to vše se týká provokujících faktorů pro výskyt patologie během těhotenství.
Co čeká ženu, která má za sebou jedno nebo více neúspěšných těhotenství, co na to říkají lékaři?
Důsledky nevyvíjejícího se těhotenství

Naprostá většina žen má zpravidla šanci znovu počít dítě a bezpečně ho donosit až do porodu.
Podle statistik je to 80-90% všech žen, které čelí zmrazenému těhotenství.
Pokud početí končí smrtí plodu ve dvou nebo více případech těhotenství, pak se nevyvíjející se těhotenství stává „obvyklým“ těhotenstvím.
V tomto případě je pro bezpečné nošení dítěte nutné důkladné vyšetření obou manželů.
Těhotenství po nemoci
Plánování dalšího těhotenství povoleno šest měsíců po selhání.
Tato přestávka je zaměřena na úplné obnovení hormonálního stavu a reprodukčních funkcí těla a zahrnuje následující povinné zkoušky:
- Ultrazvuk pánevních orgánů;
- PCR diagnostika (detekce urogenitálních infekcí);
- krevní test na hladinu autoprotilátek, homocysteinu;
- krevní test k detekci titru protilátek proti zarděnkám;
- stanovení hladiny hormonů štítné žlázy v krvi.
Tento seznam může mít mnohem více položek. Každá žena je léčena individuálním plánem vyšetření, který předepisuje gynekolog.
Jak se ale nevyvíjející se těhotenství léčí, co v tomto případě dělají lékaři?
Léčba nevyvíjejícího se těhotenství
Pokud se zjistí, že těhotná žena má zmrazený plod, lékaři vyvinou taktiku pro přijetí opatření k porodu na základě každého konkrétního případu.
Spontánní potrat. Krátce po smrti embrya u ženy prudce klesá hladina placentárních hormonů, což vede ke spontánnímu potratu.
S pomocí léků. V časných fázích zmrazeného těhotenství (až 8 týdnů) mohou lékaři použít antagonistický lék mifepriston (progesteron) v kombinaci s misoprostolem (analogem prostaglandinu E1). Poté, co se tyto dva léky dostanou do těla, je embryo odmítnuto a potraceno.
Chirurgická léčba. Tato metoda se provádí v nemocničním prostředí. Kyretáž (kyretáž děložní dutiny) je předepisována individuálně. Operace je podobná potratu a provádí se v celkové nebo lokální anestezii.
Víte, proč by těhotné ženy neměly jíst meloun? Doporučení od odborníků jsou v tomto článku.
Přečtěte si tento článek o tom, jakou hudbu by těhotné ženy měly poslouchat.
Zmrazené těhotenství: příznaky a příčiny
Jak snížit pravděpodobnost potratu.
Igor Makarov doktor lékařských věd, profesor, doktor nejvyšší kvalifikační kategorie
Co potřebujete vědět o zmrazeném těhotenství, jak snížit pravděpodobnost potratu, říká doktor lékařských věd, profesor Igor Makarov.
V nevyvíjejícím se těhotenství, které se také nazývá „zmrazené těhotenství“, embryo/plod zemře, ale neexistují žádné klinické známky spontánního potratu.
Příčiny nevyvíjejícího se těhotenství
Důvody nevyvíjejícího se těhotenství jsou velmi různorodé. Zastavení vývoje embrya/plodu tedy může být způsobeno zánětlivým procesem v důsledku působení různých mikroorganismů. Nejčastěji jsou původci zánětu: streptokoky, stafylokoky, Escherichia coli, Klebsiella, virus zarděnek, cytomegalovirus, virus herpes simplex, virus Coxsackie, mykoplazma, chlamydie, treponema, mykobakterie, toxoplazma, plazmodia, plísně (drozd).
chronická infekční onemocnění u žen nejčastěji nevedou přímo k intrauterinní smrti plodu, ale způsobují určité poruchy, které k ní přispívají. Například v důsledku přímé expozice infekčnímu faktoru se u plodu vytvoří srdeční vada, která brání jeho dalšímu normálnímu vývoji. Ne vždy a ne každá infekce však vede ke smrti embrya. Dopad infekce závisí na cestě jejího průniku, zapojení plodu a plodových obalů do infekce, druhu a aktivitě patogenu, počtu pronikajících mikroorganismů, délce trvání nemoci matky, aktivitě organismu. ochranné schopnosti a další faktory.
Mikroorganismy mohou pronikat do dělohy ze spodních částí reprodukčního systému a infikovat plodovou vodu, kterou pak plod spolkne. Infekce se může šířit přes amniové membrány a dále k plodu a způsobit poškození jeho vnitřních orgánů, což je následně příčinou jeho smrti. Infekce se může dostat k plodu z chronických ložisek zánětu ve vejcovodech a vaječnících.
Smrt embrya/plodu může být způsobena porušením imunitního vztahu, vezmeme-li v úvahu, že oplodněné vajíčko je pro tělo matky z poloviny cizí. V tomto případě se aktivují odmítací reakce zaměřené na poškození oplodněného vajíčka a jeho odstranění z dělohy. Selhání vývoje těhotenství může být způsobeno různými chromozomální poruchy: v prvních 6-7 týdnech těhotenství jsou chromozomální změny přítomny v 60-75% případů spontánního potratu, ve 12-17 týdnech. – ve 20-25%, za 17-28 týdnů. – ve 2-7 %. S věkem se zvyšuje pravděpodobnost rozvoje chromozomálních poruch. Příčinou rozvoje chromozomálních poruch jsou také nepříznivé vnější faktory. Zastavení růstu a vývoje embrya/plodu může být způsobeno trombotické komplikacezpůsobené genetickými defekty v systému srážení krve u těhotné ženy. Nejběžnější z nich jsou: Leidenská mutace faktoru V, mutace protrombinu G202110A, mutace methyltetrahydrofolát reduktázy, polymorfismus genu aktivátoru plazminogenu, polymorfismus destičkového receptoru.
Poruchy srážlivosti krvezpůsobené antifosfolipidovým syndromem také určují nepříznivý vývoj embrya/plodu. V časných stádiích těhotenství nelze vyloučit roli přímých škodlivých účinků antifosfolipidových protilátek na struktury fetálního vajíčka s následným spontánním ukončením těhotenství. S touto patologií je narušen proces implantace oplodněného vajíčka. Při antifosfolipidovém syndromu navíc dochází k poklesu tvorby cév v placentě a snížení její funkce, což může způsobit nevyvíjející se těhotenství. Další příčinou narušeného vývoje embrya a placenty u antifosfolipidového syndromu je trombóza a poškození uteroplacentárních cév.
Mezi příčiny potratu jsou také hormonální změny. Porucha tvorby a snížená funkce žlutého tělíska ve vaječníku vede k poklesu progesteronu a nedostatečné přípravě dělohy na implantaci oplodněného vajíčka. V tomto ohledu je narušena tvorba uteroplacentárního krevního oběhu, což má za následek snížení krevního zásobení embrya / plodu a jeho smrt. Často se takové poruchy vyskytují při nadměrné akumulaci mužských pohlavních hormonů v ženském těle (Stein-Leventhalův syndrom, adrenogenitální syndrom), se sníženou nebo zvýšenou funkcí štítné žlázy.
Čím kratší je doba březosti, tím vyšší je citlivost embrya/plodu na působení poškozujících faktorů. V průběhu nitroděložního vývoje však nerovnoměrně klesá. Během těhotenství existují kritická období, ve kterých jsou oplodněné vajíčko, embryo, plod obzvláště citlivé na nepříznivé účinky: období implantace (7-12 dní), období embryogeneze (3-8 týdnů), období tvorby placenty ( do 12 týdnů), období tvorby nejdůležitějších funkčních systémů plodu (20-24 týdnů).
Klinické příznaky zmrazeného těhotenství
Existuje řada po sobě jdoucích porušení, charakteristické pro nevyvinuté těhotenství: snížení a zastavení uteroplacentární cirkulace na pozadí poškození placentárních struktur; zastavení uteroplacentárního oběhu; narušení struktury vnitřní vrstvy dělohy (endometria), způsobené přítomností mrtvých prvků oplodněného vajíčka v děložní dutině.
Klinické příznaky nevyvíjejícího se těhotenství mohou být extrémně vzácné na pozadí zastavení zvětšování velikosti dělohy a jejich nesouladu s gestačním věkem. Děloha však může mít normální velikost, může se zmenšit, a dokonce se může zvětšit, pokud je naplněna krví odloučením oplodněného vajíčka.
Po určitou dobu po smrti embrya/plodu se pacientka může cítit těhotná. Postupem času však subjektivní známky těhotenství postupně mizí. Pravidelně jsou zaznamenány krvavé výtoky z genitálního traktu a křečovité bolesti břicha. Choriový gonadotropin v krvi ženy je zpravidla na extrémně nízké úrovni nebo dokonce zcela chybí.
Diagnostika nevyvíjejícího se těhotenství
Nejspolehlivějším způsobem, jak rozpoznat nevyvíjející se těhotenství, jsou výsledky ultrazvukové vyšetření při absenci srdečního rytmu plodu. Jednou z nejčastějších variant nevyvíjejícího se těhotenství je anembryonie, tzn. nepřítomnost embrya v dutině vajíčka po 5-6 týdnech těhotenství. V tomto případě je oplodněné vajíčko menší, než se očekávalo, a embryo není vizualizováno.
V ostatních případech nevyvíjejícího se těhotenství je podle ultrazvukového vyšetření plodové vajíčko podobné velikosti nebo zaostává ve vývoji, embryo lze zobrazit, ale bez srdečního tepu. Často lze detekovat retrochoriální hematom, což je nahromadění krve v místě oddělení oplodněného vajíčka od stěny dělohy.
Pokud mrtvé embryo zůstává v děloze delší dobu, vizualizace embrya není možná; Velikost dělohy zaostává za gestačním věkem a dochází k deformaci oplodněného vajíčka s nejasnými konturami.
Odstranění mrtvého vajíčka
Smrt embrya/plodu není vždy doprovázena jeho spontánním vypuzením z dělohy. Často dochází k případům, kdy mrtvé oplodněné vajíčko setrvává v děloze nekonečně dlouho. Důvodem tohoto zpoždění může být: primární těsné přichycení oplodněného vajíčka ke stěně dělohy během implantace, méněcennost imunitních rejekčních reakcí mrtvého oplodněného vajíčka a snížení kontraktilní aktivity dělohy.
Když mrtvé embryo zůstává v děloze déle než 4 týdny, dostávají se do krevního oběhu matky prvky rozkladu oplodněného vajíčka, které mohou způsobit masivní krvácení při pokusu o ukončení těhotenství. Proto je před kyretáží dělohy nutné provést studie o stavu systému koagulace krve a v případě potřeby provést vhodnou léčbu.
Po důkladném vyšetření a vhodné přípravě ženy (provedení léčebných a preventivních opatření zaměřených na snížení rizika rozvoje možných komplikací) je nutné zmrazené těhotenství ukončit. Za tímto účelem se provádí instrumentální nebo medicinální dilatace děložního čípku a instrumentální odstranění děložního obsahu. Je také možné použít speciální léky pro neoperativní odstranění oplodněného vajíčka z dělohy. Bezprostředně během potratu nebo bezprostředně po jeho dokončení je nutné ultrazvukové vyšetření, které zajistí úplné odstranění částí plodu a placenty. Po odstranění oplodněného vajíčka během nevyvíjejícího se těhotenství, bez ohledu na zvolený způsob ukončení, je vhodné provést protizánětlivou léčbu.
V každém případě, kdy se těhotenství nevyvíjí, je nutné hloubkové vyšetření k identifikaci možných příčin ukončení těhotenství s jejich následným odstraněním nebo oslabením účinku.
Jak snížit pravděpodobnost smrti embrya?
Aby se snížila pravděpodobnost možných škodlivých faktorů ovlivňujících průběh těhotenství, je nutné provést screeningové vyšetření pacientky plánující těhotenství, stejně jako ženy v časném těhotenství pro urogenitální infekci. Je také důležité provádět lékařské genetické poradenství s cílem identifikovat vysoce rizikové skupiny pro vrozené a dědičné patologie. Pokud existují endokrinní příčiny potratu, měla by být zvolena vhodná korekční hormonální terapie.
Důležité je také identifikovat různé autoimunitní poruchy a korigovat je. Opakované těhotenství je možné, pokud jsou odstraněny zjištěné příčiny smrti embrya/plodu a po nezbytné léčbě. Při opětovném otěhotnění se provádí ultrazvukové vyšetření ke stanovení markerů možných poruch vývoje plodu v krvi, včetně: α – fetoproteinu, lidského choriového gonadotropinu, testu PAPP-A v nejinformativnější době. Dle indikací se provádí i invazivní prenatální diagnostika včetně biopsie choriových klků, amniocentéza nebo kordocentéza ke stanovení chromozomálních a řady monogenních onemocnění plodu. Kromě toho se provádějí terapeutická a preventivní opatření zaměřená na odstranění infekčního procesu, specifická protizánětlivá terapie se provádí v kombinaci s imunokorektory, korekce poruch srážlivosti krve a prevence placentární insuficience od 14 do 16 týdnů těhotenství.
V případě lékařských otázek se nejprve poraďte se svým lékařem.
