Rektální onemocnění, příznaky a léčba u dospělých.
Obsah [Zobrazit obsah]
Příznaky a léčba onemocnění konečníku u dospělých

Nejčastěji je příčinou onemocnění průnik do stěny rekta jakékoliv střevní infekce (balantidie, enterokok, trichomonas, střevní, úplavicové nebo tyfové bacily) nebo mikroflóra některých specifických infekcí (syfilis, tuberkulóza, kapavka, kokcidioidóza aktinomykóza nebo kandidomykóza). V tomto případě se vyvine akutní proktitida, která se časem může stát chronickým procesem.
Chronický zánět konečníku se nejčastěji objevuje po akutní proktitidě nebo kolitidě. Zřídka jde o primární onemocnění. Obvykle mu předchází řada patologií. U většiny pacientů, kteří podstoupili radiační terapii pro maligní onemocnění pánevních orgánů, se často vyvine mírná radiační proktitida.
Klasifikace proktitidy

Podle povahy průběhu onemocnění existují:
- ostrý;
- subakutní;
- chronické (atrofické, hypertrofické a postradiační).
Podle patoanatomických rysů procesu se rozlišují:
- katarální;
- sliznatý;
- hemoragické;
- vláknité;
- purulentní;
- ulcerativní.
Podle lokalizace zánětlivého procesu se rozlišují:
- kryptitida – zánět Morganových krypt – prohlubně ve stěně análního kanálu;
- sfinkteritida – zánět sliznice a kůže análního kanálu;
- papillitis – zánět análních papil.
Na základě vývoje procesu se rozlišuje primární a sekundární proktitida.
Symptomy onemocnění
Akutní proktitida se vyvíjí rychle a je poměrně závažná. Jeho hlavní projevy:
- zvýšená tělesná teplota;
- silné zimnice;
- ostrá bolest v konečníku, která se stává intenzivní s každým úkonem defekace;
- časté tenesmy s přetrvávající (chronickou) zácpou;
- s průjmem se může objevit krev a hnis ve stolici (zejména při kapavkové proktitidě);
- pocit těžkosti v konečníku;
- bolest v perineu;
- otravná bolest v zádech;
- silné pálení v anální oblasti.

Chronický zánět konečníku se objevuje nepozorovaně, prakticky bez celkových příznaků. Mezi místními příznaky během exacerbace procesu pacienti poznamenávají:
- nepohodlí v konečníku;
- svědění;
- zvlhčení kůže;
- pálení v anální oblasti;
- vzhled malého množství hlenu ve stolici.
Pacienti tyto příznaky často ignorují, vyhýbají se návštěvě lékaře a snaží se vystačit si s domácími léky. Zánětlivý proces však postupuje a přispívá k výskytu komplikací, jako jsou:
- hemoroidy;
- paraproktitida;
- anální trhliny.
Diagnóza onemocnění
Diagnózu provádí proktolog. Za tímto účelem pacient kromě průzkumu podstoupí následující typy vyšetření:
- Palpace – prohmatání konečníku rukou. Tím se identifikuje oblast bolesti a přítomnost zánětlivého procesu.
- Sigmoidoskopie je instrumentální metoda k vyšetření konečníku, která umožňuje vizuálně vidět ložiska zánětu, hypertrofické či atrofické změny na sliznici, přítomnost vředů, falešných polypů, stav podslizniční vrstvy a mnoho dalšího. Během této studie se provádí biopsie – odebírá se materiál pro histologické vyšetření. Je zapotřebí pro diferenciální diagnostiku, protože podobné příznaky se mohou objevit v počátečních stádiích nádorových patologií.
- Bakteriologická kultivace stolice je laboratorní vyšetřovací metoda, která umožňuje určit typ patogenu a jeho citlivost na antibakteriální léky.
Jak léčit proktitidu
Léčba onemocnění spočívá v odstranění příčiny, která zánět způsobila. Zároveň jsou vytvořeny všechny nezbytné podmínky pro úspěšnou terapii, především klid na lůžku, antibiotika, symptomatická terapie a také šetrná strava. Ze stravy je nutné odstranit potraviny obsahující vlákninu, stejně jako pálivá, kořeněná, slaná, smažená, tučná jídla a alkohol. Léky, které se používají při léčbě proktitidy:
- antibiotika (Colimycin, Neomycin sulfát);
- sulfonamidy (Disulfan, Ftalazol, Sulfodimezin);
- léky proti bolesti-antiseptika (čípky s extraktem z belladonny, Betiol, Anuzol).
Kromě léků je pacientovi předepsána řada procedur:
- teplé klystýry s přídavkem manganistanu draselného, infuze heřmánku, rybího oleje, ethakridinu, protargolu nebo collargolu;
- podvodní koupele – podvodní střevní výplach pomocí speciálních nástrojů;
- perineální sprcha nebo teplé sedací koupele s dezinfekčními prostředky (například Tanin);
- v přítomnosti ulcerativního procesu aplikace antibiotik nebo sulfonamidů v práškové formě přímo na povrch sliznice pomocí sigmoidoskopu nebo rektálního zrcadla.
Při zácpě se doporučuje pravidelně užívat laxativa a klystýry a také regulovat pohyby střev dietou. V období remise může být nabízena lázeňská léčba.
Jaké příznaky mohou naznačovat přítomnost střevních onemocnění?
Statistiky říkají, že hlavní část všech patologických procesů v gastrointestinálním traktu je spojena se střevy. Ale lékaři mají co potěšit: mnoho střevních onemocnění bylo dobře prozkoumáno a lze je vyléčit. V dnešní době se stále častěji objevují takové „záhadné“ diagnózy jako dysbióza a IBS (syndrom dráždivého tračníku). Postoj medicíny k těmto nemocem je nejednoznačný a léčebné metody jsou kontroverzní.
V tomto článku uvádíme nejčastěji diagnostikovaná střevní onemocnění, příznaky a známky onemocnění v každém konkrétním případě.
Onemocnění střev: některá anatomie a statistika
Pro začátek si krátce povíme o stavbě a funkci střev a poskytneme také informace o epidemiologii.
Střevo je reprezentováno dvěma oddíly: tlustým a tenkým. Tenké střevo, sestávající z duodena, jejuna a ilea, vychází z pyloru žaludku a končí u ileocekální chlopně. Ten spojuje tenké střevo s tlustým střevem. Tlusté střevo má také tři části: slepé střevo, tlusté střevo a konečník. Ve stěně dvanáctníku (v jeho submukóze) jsou žlázy, jejichž funkcí je vylučování trávicích enzymů, hormonů a hlenu. Střeva vykonávají životně důležité funkce: rozkládají potravu na stravitelné prvky, vstřebávají živiny do krve, odstraňují toxiny z těla.
Na vzniku a rozvoji střevních onemocnění se podílí řada faktorů:
- dědičnost;
- přítomnost jiných onemocnění trávicího systému (gastritida, pankreatitida);
- střevní infekce;
- užívání určitých léků (například prodloužená a nekontrolovaná antibakteriální terapie může narušit složení mikroflóry);
- dietní chyby (zneužívání tučných, smažených potravin, zpracovaných potravin, nedostatek vlákniny ve stravě atd.);
- nedostatek vitamínů a minerálů;
- špatné návyky;
- nadváha;
- hypodynamie;
- stres.
Některé faktory, jako je genetická predispozice, jsou mimo kontrolu člověka a nelze je odstranit. Ostatní: výživa, životní styl – jsme docela schopni ovlivnit.
Statistiky říkají, že některá onemocnění trávicího systému má 90 % populace vyspělých zemí. Zánětlivá onemocnění střev, mezi která patří Crohnova choroba a ulcerózní kolitida, jsou tedy diagnostikována přibližně u 200 lidí ze 100 000 vyšetřených. Postihují především mladé lidi. Muži a ženy onemocní přibližně stejně často.
Stále častěji jsou pacienti se střevními příznaky diagnostikováni s IBS. Jeho prevalence ve světě dosahuje 20 %. Podle různých zdrojů ženy trpí IBS 2–4krát častěji než muži, přičemž nejvyšší incidence je ve věku 30–40 let.
Obecné příznaky onemocnění tlustého a tenkého střeva
Všechny příznaky střevních onemocnění lze rozdělit do několika skupin. Mezi hlavní patří bolesti a poruchy stolice (průjem, zácpa nebo kombinace obojího). Mezi příznaky patologií patří také plynatost, poruchy chuti k jídlu, přítomnost patologických nečistot (krev, hlen) ve stolici, ztráta hmotnosti a metabolické poruchy.
Tyto příznaky se liší, když jsou postiženy různé části střeva.
Bolest břicha
Syndrom bolesti u střevních patologií může mít různou povahu, charakteristiky, lokalizaci a intenzitu. V závislosti na příčině neexistuje nebo neexistuje žádná souvislost mezi bolestí a jídlem, vyprazdňováním atd.
Například pro onemocnění tenkého střeva Typická je dost silná bolest kolem pupku. Mohou mít tažný, bolestivý charakter. Při křečích se u pacientů objevuje střevní kolika.
pro onemocnění tlustého střeva Typická je tupá vyklenutá bolest v ilické oblasti (vpravo nebo vlevo). Po defekaci a uvolnění plynu slábnou nebo mizí. Mezi bolestí a příjmem potravy není jasná souvislost.
Průjem
Poruchy trávení doprovázejí zánětlivé procesy v kterékoli části střeva. O průjmu většinou mluvíme, když frekvence stolice překročí 3-4x denně.
Hojná tekutá stolice je zvláště charakteristickým příznakem patologií tenkého střeva. Ve stolici může být přítomna pěna a částice nestrávené potravy.
Při patologických procesech v tlustém střevě jsou tekuté výkaly pozorovány méně často, hlavně během období exacerbace. Jejich množství je však malé, někdy se najdou stopy krve a hlenu.
Zácpa
Dlouhodobé zadržování stolice je nejčastěji známkou onemocnění tlustého střeva. Zácpa se často střídá s průjmem.
To je důležité
Ne vždy je zácpa způsobena střevními onemocněními. Jsou pozorovány u zdravých lidí kvůli poruchám příjmu potravy, sedavému životnímu stylu a vedlejším účinkům některých léků. Kromě toho se zácpa může projevit poruchami nervového a endokrinního systému.
Plynatost
Zvýšená tvorba plynů a nadýmání se může objevit u onemocnění kterékoli části střeva – velké i malé, a jsou také pozorovány u IBS. Příznaky se obvykle zhoršují večer; V noci pacienty zpravidla nic neobtěžuje.
Výměnné poruchy
Hubnutí, chudokrevnost, projevy nedostatku vitamínů a mikroprvků (praskliny v koutcích úst, suchá kůže, ostrá krvácení) jsou zcela běžné příznaky onemocnění tenkého střeva. V důsledku špatného vstřebávání dochází k metabolickým poruchám. Jedním z příznaků onemocnění tenkého střeva u žen může být menstruační porucha.
Příznaky nejčastějších střevních onemocnění
Podle statistik jsou nejčastější zánětlivá onemocnění tenkého a tlustého střeva. Mohou být akutní nebo chronické.
Enteritida
Enteritida – zánět sliznice tenkého střeva – je často kombinován s poškozením jiných částí gastrointestinálního traktu (gastroenteritida, enterokolitida). Vyskytuje se v akutní nebo chronické formě.
Obraz akutní enteritidy je typický pro otravu jídlem a některá infekční onemocnění (tyfus, cholera, salmonelóza, „střevní chřipka“). Onemocnění vzniká také drážděním sliznice tenkého střeva nadměrně kořeněnými nebo hrubými jídly nebo alkoholem.
Akutní enteritida se nejprve projevuje průjmem, nevolností, zvracením a bolestí v oblasti pupku. Pak se objevují celkové příznaky: horečka, slabost, pocení, bolest hlavy. Nemoc rychle postupuje.
Chronická enteritida se vyvíjí po dlouhou dobu, často na pozadí souběžné gastritidy. Onemocnění se projevuje tupou bolestí nízké intenzity v okolí pupku, nevolností, pocitem nadýmání a kručením po jídle. V těžkých případech je charakteristický průjem (frekvence stolice dosahuje 20krát denně). Ve stolici jsou patrné bublinky plynu a částečky nestrávené potravy. U pacienta klesá tělesná hmotnost, objevuje se slabost, celková malátnost, projevy hypovitaminózy (lámavost nehtů, vypadávání vlasů, suchá kůže).
Kolitida
Zánět sliznice tlustého střeva může být izolovaný nebo kombinovaný s poškozením tenkého střeva a/nebo žaludku (enterokolitida, gastroenterokolitida).
Akutní kolitida je často infekčního původu (úplavice). Někdy je příčinou onemocnění otrava jídlem.
Příznaky akutní kolitidy jsou silné křečovité bolesti v břiše, častá řídká stolice s příměsí hlenu, v těžkých případech krev, tenesmus (bolestivé nutkání na stolici), celková malátnost, slabost, často horečka.
Chronická neinfekční kolitida se vyvíjí jako komplikace gastritidy, pankreatitidy, enteritidy a může být spojena se systematickými dietními chybami nebo dlouhodobou intoxikací. Projevuje se tupou bolestivou bolestí v pravé, levé nebo podbřišku, dlouhotrvající zácpou nebo průjmem, někdy je střídá. Pacienti se obávají plynatosti, ztráty chuti k jídlu, nevolnosti, slabosti a malátnosti. Běžné jsou psycho-emocionální poruchy a deprese. Příznakem tohoto onemocnění u mužů může být impotence, u žen – amenorea.
Nespecifická ulcerózní kolitida
Je řazena mezi samostatné onemocnění, neboť má zcela jinou povahu než běžná chronická kolitida.
Příčiny onemocnění nejsou plně pochopeny; s největší pravděpodobností je to genetické povahy.
U ulcerózní kolitidy je primárně postižen konečník. Pokud onemocnění trvá delší dobu, zánětlivý proces se šíří do dalších částí tlustého střeva. Hlavním příznakem onemocnění je krvácení. Krev se nachází ve stolici i během remise. Ulcerózní kolitida je charakterizována průjmem, někdy střídajícím se se zácpou. Bolest se nejčastěji vyskytuje v levé části břicha.
Crohnova choroba
Crohnova choroba je svou povahou podobná ulcerózní kolitidě, ale na rozdíl od ní postihuje všechny části gastrointestinálního traktu. Nejčastěji zánět postihuje různé části ilea, tlustého střeva a konečníku.
Crohnova choroba se vyskytuje dlouhodobě, exacerbace se střídají s remisemi.
V akutním období se pacienti obávají křečovitých bolestí břicha, nadýmání, průjmu, zvýšené tělesné teploty a úbytku hmotnosti. Ve stolici je patrná krev a hlen. U Crohnovy choroby se často objevují anální trhliny a bolest v anální oblasti. Charakterizované bolestmi kloubů a kožními vyrážkami.
Při dlouhém průběhu onemocnění jsou možné komplikace: píštěle, abscesy, striktury postižených oblastí s rozvojem střevní obstrukce, která může být částečná nebo úplná.
Příznaky „nejzáhadnějších“ střevních onemocnění
Diagnózy jako dysbióza a IBS vyvolávají u pacientů mnoho otázek. Pokud jde o první, existuje dokonce názor, že taková nemoc vůbec neexistuje. Přitom v obou případech je problém velmi nápadný a pacienta trápí těžké příznaky střevního onemocnění.
dysbacteriosis
Dysbakterióza se obvykle nazývá porušením normálního složení střevní mikroflóry. S poklesem počtu „prospěšných“ lakto- a bifidobakterií je pozorován aktivní růst oportunní mikroflóry.
Termín používají pouze u nás a i to především zástupci farmaceutických firem, které probiotika aktivně propagují.
Dysbakterióza není samostatné onemocnění, ale syndrom, který vzniká v důsledku různých patologických procesů (zažívací onemocnění, stavy imunodeficience, alergie, hypovitaminózy, intoxikace), nepříznivých vnějších vlivů (při dlouhodobém užívání antibiotik) a stresu.
Příznaky dysbakteriózy jsou různorodé a nespecifické. Pacienti se obávají průjmu, křečovitých bolestí břicha, plynatosti, nevolnosti, nepříjemné chuti v ústech a snížené chuti k jídlu. Často jsou spojeny příznaky jako únava, deprese, bolesti hlavy a poruchy spánku.
Syndrom dráždivého tračníku (IBS)
IBS je funkční střevní porucha, to znamená, že u tohoto syndromu nejsou žádné zánětlivé nebo jiné organické změny v gastrointestinálním traktu. Vyskytuje se však výrazná porucha motility především tlustého střeva s charakteristickými klinickými projevy.
Přesné příčiny IBS jsou stále nejasné. V mechanismu vývoje syndromu je velký význam přikládán psycho-emocionálním faktorům. Svou roli samozřejmě hraje i dědičnost, stravovací návyky a složení střevní mikroflóry.
Hlavními klinickými projevy IBS jsou bolest, střevní problémy (průjem a/nebo zácpa) a plynatost.
Zvláštním problémem u IBS je průjmový syndrom. Nejenže zhoršuje kvalitu života pacientů, ale také často způsobuje chybnou diagnózu. Chcete-li odlišit průjmový syndrom u IBS (funkční průjem) od dysbiózy, chronické pankreatitidy a dalších onemocnění, musíte věnovat pozornost povaze projevu tohoto příznaku. Zvláštností průjmové varianty IBS je, že k záchvatům dochází hlavně ráno. Nejčastěji se po snídani dostaví neodolatelné nutkání na stolici. Bolest břicha a nepohodlí obvykle vymizí okamžitě po pohybu střev. IBS je také charakterizována skutečností, že záchvaty průjmu se vyskytují na pozadí psycho-emocionálního stresu.
Pokud se některý z výše popsaných příznaků poměrně často opakuje nebo se vyskytuje po dlouhou dobu, může být podezření na onemocnění střev. V tomto případě ne vždy mluvíme o organickém poškození gastrointestinálního traktu. Chcete-li provést přesnou diagnózu, měli byste se poradit s lékařem. Bude schopen zjistit typ onemocnění, zjistit jeho příčiny a předepsat potřebnou terapii.

Pokud náhle pocítíte bolest v žaludku, nepříjemnou chuť v ústech, vaše nálada se začne zhoršovat a chuť k jídlu klesá, pak nejlepší, co můžete v této situaci udělat, je kontaktovat odborníka, který stanoví diagnózu. Včas identifikované patologie gastrointestinálního traktu mohou být často zcela vyléčeny.
Onemocnění konečníku: příznaky a projevy onemocnění, léčba
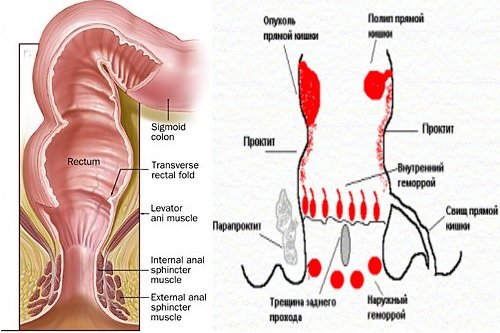
Nemoci konečníku se projevují lokálními příznaky. Patologie distálního střeva je charakterizována výskytem bolesti v řiti a perineu (včetně během defekace), patologickým výtokem (krev, hlen, hnis) a změnami charakteru stolice. Léčba může být konzervativní nebo chirurgická v závislosti na zjištěných změnách, jejich prevalenci a riziku komplikací.
Obecné příznaky rektální patologie
Nejčastější příznaky jsou:
- Bolest v oblasti rekta – bolest je lokalizována převážně v blízkosti řitního otvoru, může vyzařovat do hráze. Povaha bolesti může být otravná a ostrá. Někdy se mohou objevit nepříjemné pocity ve formě svědění.
- Patologický výtok z konečníku – po defekaci lze na povrchu stolice zjistit proužky krve, hlenu nebo hnisu. V závažných případech patologického procesu je výtok objemný a není spojen s aktem defekace.
- Změny tvaru a konzistence stolice – spastické stavy (zvýšený tonus stěn dutých orgánů se zmenšením průměru jeho lumen) konečníku vedou ke vzniku stolice ve tvaru tužky nebo kulatých „kuliček“ („ ovčí výkaly“). Přítomnost objemné patologické formace, která vyčnívá do dutiny konečníku, vede k tomu, že tvar stolice se stává stuhovitým. Nemoci dolního gastrointestinálního traktu často vedou k narušení funkční činnosti trávicího systému, což je doprovázeno průjmem nebo zácpou.
- Tenesmus je charakteristický příznak indikující onemocnění konečníku. Jeho podstata spočívá ve vzhledu nutkání (vyjádřeného nebo imperativního) k defekaci bez vylučování stolice. Tenesmus přináší značné nepohodlí a je často doprovázen bolestí.
- Inkontinence výkalů a plynů, doprovázející těžký průběh patologického procesu v konečníku.
Onemocnění konečníku mohou často provázet další příznaky. Závažný průběh zánětlivého infekčního procesu je příčinou obecné intoxikace těla. Je charakterizována zvýšenou tělesnou teplotou, celkovou slabostí, bolestmi svalů a kloubů a sníženou chutí k jídlu.
Nemoci konečníku
Nejčastějšími nemocemi jsou:
- proktitida;
- paraproktitida;
- crack;
- vřed;
- výhřez konečníku;
- polypy;
- hemoroidy.
Proctitis
Proktitida je zánětlivá patologie, která primárně postihuje sliznici a submukózní vrstvu konečníku. Příčinou onemocnění je infekce patogenními bakteriemi nebo aktivace vlastní oportunní flóry na pozadí snížené lokální imunity. Může být komplikací jiných rektálních onemocnění.
- bolest, která se obvykle zesiluje během defekace;
- vzhled slizničního nebo purulentního výtoku;
- dysfunkce střev, která je obvykle charakterizována uvolněním.
V závažných případech zánětlivého procesu se rozvíjí celková intoxikace s bolestí hlavy, zvýšenou tělesnou teplotou a sníženou chutí k jídlu. Progrese onemocnění ohrožuje šíření zánětu do dalších částí střeva. Při včasné léčbě je prognóza příznivá.
paraproktitida
Paraproktitida je patologický zánětlivý proces postihující pojivovou tkáň lokalizovanou kolem konečníku. Toto onemocnění je komplikací těžké proktitidy nebo hemoroidů.
Paraproktitida je charakterizována ostrou bolestí v rektální oblasti, zesilující se během a po defekaci, jakož i celkovou intoxikací těla pacienta. Bez léčby vede akutní paraproktitida ke vzniku abscesu – omezené dutiny vyplněné hnisem. Je možné, aby se tkáně roztavily a zánětlivý proces se rozšířil do dalších částí střeva. Je nutný urgentní chirurgický zákrok.
Rektální trhlina a eroze
Trhliny a eroze jsou defekty na sliznici, které jsou výsledkem systematického mechanického namáhání. Vyvíjet se na pozadí chronické zácpy. S progresí onemocnění dochází k sekundární bakteriální infekci s rozvojem výrazného zánětlivého procesu. Nedostatek léčby může vést k proktitidě a následné paraproktitidě.
Rektální prolaps
Prolaps je, když část rektální stěny přesahuje za řitní otvor. Vyvíjí se vlivem následujících faktorů:
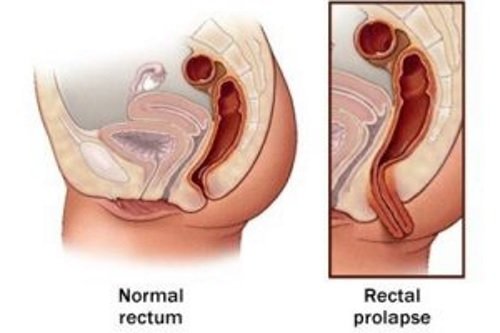
- prodloužené systematické zvýšení intraabdominálního tlaku, které obvykle doprovází kašel a zácpu;
- těžké těhotenství a porod u žen, což vede k významnému zvýšení nitrobřišního tlaku, stejně jako narušení integrity perineální tkáně (ruptury);
- vrozené snížení pevnosti vláken pojivové tkáně v konečníku a konečníku.
Hlavním příznakem patologie je tvorba výčnělku v anální oblasti, která je tvořena sliznicí a submukózní vrstvou konečníku. Onemocnění má často komplikovaný průběh, provázený přidáním bakteriální infekce, rozvojem proktitidy a paraproktitidy. Hlavním směrem léčby je chirurgie.
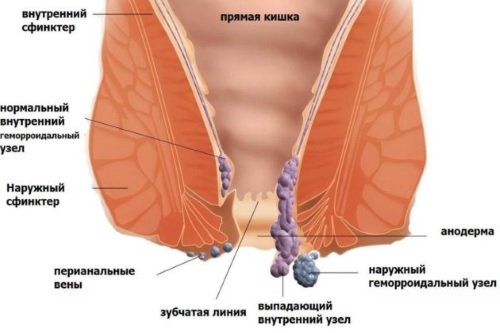
Hemoroidy
Submukózní vrstva stěny rekta obsahuje velké množství žilních cév. Vlivem různých nepříznivých důvodů může dojít ke snížení pevnosti jejich stěn, což vede k postupné tvorbě výčnělků. Mezi hlavní příčiny vzniku hemoroidů patří:
- stagnace krve v žilních cévách pánevní oblasti;
- systematické dlouhodobé zvyšování intraabdominálního tlaku, což vede k narušení odtoku venózní krve a tvorbě výčnělků stěn rektálních žil;
- vrozené snížení pevnosti stěn žilních cév;
- Špatná výživa, kouření nebo systematická konzumace alkoholu jsou faktory, které vedou ke snížení pevnosti stěn žilních cév.
U žen se hemoroidy často objevují po porodu. Patologie nejen zasahuje do plnohodnotného života, ale zasahuje i do normálního průběhu následujících těhotenství. Onemocnění může být doprovázeno rektálním prolapsem. Tvorba hemoroidů je doprovázena několika charakteristickými klinickými příznaky:
- svědění, pálení v oblasti konečníku;
- výskyt bolesti, což naznačuje přidání zánětlivé reakce;
- tvorba výčnělku, který lze cítit (příznak, který doprovází vývoj vnějších hemoroidů s tvorbou uzlu směrem ven z konečníku);
- pruhy krve ve stolici po defekaci;
- krvácení z konečníku.
V závažných případech patologie se bolest zesílí, z konečníku se objeví hnisavý slizniční výtok. Přidání sekundární bakteriální infekce vede k rozvoji paraproktitidy, doprovázené bolestí a celkovou intoxikací. Léčba onemocnění je komplexní v závislosti na závažnosti, může zahrnovat konzervativní terapii nebo chirurgický zákrok.
polypy
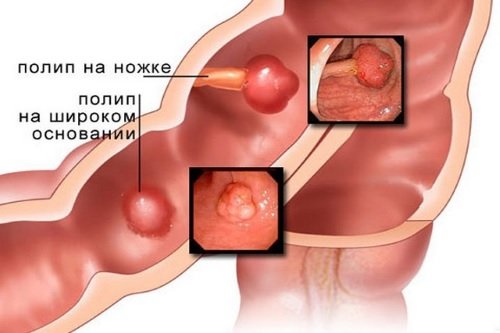
Polypy jsou benigní nádorové formace, které se tvoří ve sliznici konečníku. Hlavní příčinou onemocnění je lidský papilomavirus, který je často sexuálně přenosný. Tvorba polypu může být po dlouhou dobu asymptomatická. Jak se formace zvětšuje, objevují se v konečníku pocity nepohodlí a cizího tělesa a stolice nabývá tvaru „ovčích výkalů“. Hlavní metodou radikální léčby je chirurgické odstranění nezhoubného nádoru.
Jiné nemoci
Rektální patologie zahrnuje řadu onemocnění, které jsou poněkud méně časté, ale také vyžadují včasnou diagnostiku a zahájení léčby. Tyto zahrnují:
diagnostika
Spolehlivé určení povahy, příčiny a lokalizace patologického procesu se provádí pomocí objektivních výzkumných metod:
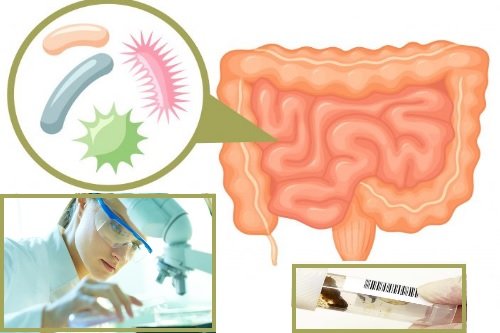
- Sigmoidoskopie. Vizuální vyšetření sliznice rekta a esovitého tračníku pomocí optického zařízení zavedeného do jeho dutiny.
- Kolonoskopie. Vizuální vyšetření sliznice tlustého střeva (koloskop, což je ohebná trubice, se zavede do lumen dolního střeva).
- Laboratorní vyšetření stolice. Umožňuje určit povahu patologického procesu, stejně jako funkční stav trávicího systému.
- Biopsie sliznice v oblasti patologického procesu. Odebrání řezu tkáně pro následné vyšetření struktury tkáně pod mikroskopem.
- Bakteriologická kultivace stolice nebo rektální nátěr. Studie se provádí k identifikaci a identifikaci původce zánětlivého procesu.
Před předepsáním další studie lékař provede průzkum, vyšetření, palpaci (palpaci tkání) a digitální vyšetření konečníku. Zabývá se diagnostikou a léčbou nemocí konečníku proktolog.
Základní doporučení pro terapii
Bez ohledu na povahu, lokalizaci a příčinu onemocnění konečníku je jeho léčba komplexní. Zahrnuje několik oblastí terapeutických intervencí:
- etiotropní terapie;
- patogenetická terapie;
- symptomatická terapie.
Etiotropní terapie. Zaměřuje se na odstranění příčinného faktoru a může zahrnovat následující opatření:
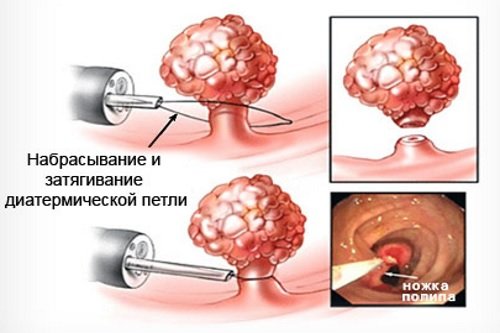
- Předepisování antibiotik na bakteriální zánětlivé procesy (proktitida, paraproktitida, komplikované hemoroidy).
- Užívání léků, které zabraňují intravaskulární tvorbě krevních sraženin, a také posilují stěny žilních cév. Jsou předepsány pro konzervativní léčbu hemoroidů.
- Odstranění polypů a hemoroidů pomocí moderních metod fyzikální nebo chemické léčby (skleroterapie, elektrokoagulace, laseroterapie, kryodestrukce).
- Chirurgická intervence zaměřená na odstranění velkých útvarů (polypy, hemoroidy) nebo zhoubného nádoru (rakovina), stejně jako tkáňová plastická chirurgie vředů, eroze nebo prolapsu konečníku.
patogenní terapie. Zahrnuje léky snižující závažnost zánětlivého procesu a také zlepšení funkčního stavu dolního gastrointestinálního traktu.
Symptomatická terapie. Předepsáno ke zlepšení stavu pacienta a snížení nepohodlí.
Prevence rektálních onemocnění je zaměřena na odstranění nebo omezení dopadu provokujících faktorů: sedavý životní styl, špatné návyky, špatná výživa.
Rektum: nemoci, příznaky. Příznaky závažných rektálních onemocnění
Onemocnění konečníku u žen a mužů je jedním z nejčastějších a velmi citlivých témat současnosti. Možná je to proto, že se mnozí stydí vyhledat pomoc odborníka.
Nejstrašnějším onemocněním, které může postihnout konečník, je rakovina. Stejně jako ostatní typy nádorů se vyznačuje asymptomatickým průběhem. Proto je nesmírně důležité věnovat pozornost případným změnám v konečníku.
Rektum: nemoci, příznaky, léčba
Rektum je pánevní orgán, který je součástí trávicího systému a je určen k odstraňování zpracované potravy (výkalů) z těla.
Rektum začíná na úrovni třetí sakrální páteře a končí řitním otvorem. Jeho průměrná délka je 15–17 cm.
Orgán se skládá ze slizniční, submukózní a svalové vrstvy. Díky této struktuře se může sliznice posouvat – shromažďovat do záhybů nebo se narovnávat v závislosti na přeplněnosti konečníku.
Hlavní funkcí orgánu je pohyb střev. Rektum je díky svému účelu vysoce náchylný k různým poraněním a onemocněním.

Mezi běžné nemoci patří fisury, polypy, proktitida, hemoroidy, vředy a rakovina. Stejné příznaky onemocnění konečníku mohou naznačovat různá onemocnění. V případě jakýchkoli potíží byste měli okamžitě vyhledat lékaře. Problémy konečníku se zabývá proktolog.
Polypy v konečníku: příznaky
Polypy jsou benigní útvary na epitelu konečníku. Existují vláknité a adenomatózní, vilózní a mnohočetné polypy smíšeného typu.
- Vláknité polypy se tvoří z pojivové tkáně.
- Adenomatózní – z tkáně žlázy (tento typ polypu je nejnebezpečnější, protože může degenerovat do rakoviny).
- Vilózní polypy jsou epiteliální výrůstky, které mají mnoho papil-klků.
- Smíšený typ polypů – kombinace předchozích typů.
Hlavními příčinami onemocnění jsou neléčené záněty v konečníku (kolitida, hemoroidy, enteritida).
Když se polypy objeví v konečníku, příznaky mohou být následující:
- Krev při pohybu střev.
- Stolice je bolestivá, někdy doprovázená krvácením.
- Pokud dojde k infekci, může se zvýšit horečka a zimnice.
- Zácpa (pokud jsou polypy velké).
- Pocit cizího tělesa v konečníku.
Je třeba mít na paměti, že velmi často je pro pacienta obtížné odhalit tvorbu polypů nebo jednoduše zánět konečníku – příznaky jako takové mohou chybět.

Polypy se léčí chirurgicky. Jiné metody jsou prostě neúčinné a poskytují pouze dočasnou úlevu.
Jednotlivé polypy se odstraňují pomocí elektrokoagulace (kauterizace). Transanální excize se používá k léčbě velkých polypů. Léčba polypů, u kterých se začala maligní degenerace, se provádí odstraněním postižené oblasti konečníku.
Paraproktitida: příznaky a léčba
Příznaky onemocnění konečníku mohou být velmi odlišné, nebo mohou zcela chybět. Například hlavním příznakem paraproktitidy (hnisavý zánět konečníku) je výtok hnisu v konečníku.
Příčinou onemocnění je tvorba mikrootvorů (píštěl) v análních kryptách v důsledku časté zácpy, průjmu, zvedání těžkých břemen a hypotermie. Takové hnisání se otevírá buď samostatně, nebo s pomocí lékařů. Na jeho místě se objeví píštěl (chronická paraproktitida).
Příznaky onemocnění jsou malátnost, slabost, bolest hlavy, mírné zvýšení teploty, zimnice, bolesti kloubů. Snížená chuť k jídlu. Močení a pohyby střev mohou být narušeny.

Existuje několik forem paraproktitidy:
- Podkožní. Příznaky jsou zarudnutí, otok, zhutnění v konečníku, které je doprovázeno bolestí a nepohodlí.
- Pánev-rektální. Příznaky jsou celková slabost a intoxikace, podobná respirační infekci. Může se také objevit bolestivé močení a bolestivé pohyby střev.
- Ischiorektální. Příznaky jsou tvorba hnisavého zánětu v ileorektální jamce, asymetrie hýždí, zarudnutí kůže.
- Submukózní. Toto je vzhled hnisavých ložisek na sliznici. Příznaky se podobají příznakům subkutánní paraproktitidy.
- Pelviorektální. Nejtěžší forma. Příznaky jsou zimnice, horečka, bolest v pánvi a břiše.
- Nekrotický. Provázeno odumíráním tkání – nekrózou.
Nejvýhodnější léčebná metoda je chirurgická. Při operaci se odstraní nejen absces, ale i vnitřní mikrootvor. Po takové operaci nedochází k relapsu onemocnění.
Hemoroidy: příčiny a příznaky
Hemoroidy jsou žilní expanze v konečníku, která je chronické povahy s periodickými exacerbacemi.
Příznaky takových onemocnění konečníku jsou poměrně nepříjemné – svědění, pálení, bolest při stolici, krvácení, prolaps části střeva.
Hlavní příčinou onemocnění je sedavý způsob života, častá zácpa, těhotenství, zvedání těžkých břemen a těžká hypotermie.
Pokud je nemoc ignorována a není léčena, může to vést k tvorbě polypů, krevních sraženin a rakoviny. Návštěvu specialisty byste proto neměli odkládat. Účinné jsou tradiční způsoby léčby – čípky, masti obsahující syrové brambory, řepu, mrkev, česnek, propolis a med. Dobře se osvědčily odvary z bylin (milénium, jeřáb) a nálevy z jírovce.

Neměli byste ignorovat příznaky, když se konečník zanítí. Nemoci, jejichž fotografie v běžné nemocnici neuvidíte, jsou nejen „nepohodlné“, ale někdy i život ohrožující.
Hemoroidní trombóza
Jedná se o komplikaci hemoroidů, ke které dochází v důsledku zanedbání onemocnění. Včasná diagnostika a léčba hemoroidů v počátečních stádiích pomáhá předcházet jeho dalšímu rozvoji a relapsům.
Když je však onemocnění ignorováno, objevují se krevní sraženiny, které mají různý stupeň závažnosti:
I – tvorba sraženin, které narušují krevní oběh v uzlinách. Hlavním příznakem je výskyt malých hrudek v blízkosti řitního otvoru.
II – začínají zánětlivé procesy. Bolest se stává silnější, teplota stoupá a otok kůže konečníku se zvyšuje.
III – rozšíření zánětu do oblasti třísel s možnou nekrózou tkáně.
Hlavní příznaky onemocnění konečníku, na které musíte reagovat:
- Bolest v řiti, hrázi.
- Krvavá stolice.
- Poruchy vyprazdňování (průjem, zácpa).
- Falešné nutkání jít na toaletu.
- Inkontinence plynů a stolice.
Nemoci konečníku jsou samozřejmě choulostivý problém, ale je třeba je řešit. Nelze vše nechat náhodě. Jinak se nelze vyhnout zdravotním komplikacím, zejména vzniku zhoubných nádorů.
Rektální prolaps
Rektální prolaps je vytočení všech vrstev distálního tračníku. Vyskytuje se stejně často u dětí, mužů i žen. V prvním případě se to vysvětluje anatomickými rysy těla dítěte, ve druhém – tvrdou prací, ve třetím – porodem a porodem dítěte. Mnoho onemocnění konečníku u žen je spojeno specificky s porodem.
Někdy mohou být příčinami onemocnění poranění hýždí, pády, pohmožděniny křížové kosti nebo míchy.
Existují tři stupně onemocnění:
- Střevo při defekaci vypadne a poté se samo vrátí na své místo.
- Střevo vypadává při vyprazdňování a fyzické námaze. Lze jej vrátit zpět pouze přemístěním.
- K prolapsu dochází při kašli, smíchu a může být doprovázen fekální a močovou inkontinencí.
Příznaky rektálního onemocnění v takových případech mohou začít náhle nebo se objevit „stále“. To může mít za následek výtok hlenu nebo krve, bolesti břicha a zácpu.
Léčba prolaxu (prolapsu střev) je nejúčinnější, pokud se provádí chirurgicky. Jako doplňková metoda se používá medikamentózní terapie.
Rakovina konečníku: riziková skupina
Ve většině případů onemocnění nevzniká zčistajasna. Vždy mu předcházejí zánětlivé procesy v orgánu, které byly dlouhou dobu ignorovány a neléčeny. Jedná se o všechny druhy píštělí, fisur, polypů, hemoroidů.

Nejčastěji se nádor najde u lidí po padesátce. Riziková skupina zahrnuje osoby:
- S dědičnou predispozicí.
- Trpí dysbakteriózou.
- Vedení sedavého životního stylu.
- Ti s cukrovkou nebo ti, kteří trpí obezitou.
- Zneužívání karcinogenních látek (nikotin, alkohol).
- Kdo má prekancerózní stavy.
Není asi nic hroznějšího a nepříjemnějšího než stav, kdy se zanítí konečník. Příznaky onemocnění mohou být stejné, ale léčba se bude lišit.
Je třeba připomenout, že rakovina konečníku zůstává po dlouhou dobu asymptomatická a je detekována pouze ve fázi metastáz. Rizikoví lidé proto musí tomuto orgánu věnovat zvláštní pozornost.
Diagnostika onemocnění konečníku
K diagnostice onemocnění v proktologii se používá velký arzenál různých metod:
- Nejpřesnější a nejspolehlivější je rektoskopie. Jde o zavedení speciálního rektoskopického přístroje (trubice s osvětlením) do konečníku do hloubky asi třiceti centimetrů. To pomáhá identifikovat různé zánětlivé procesy u pacienta (vředy, polypy, nádory). Postup způsobí trochu nepohodlí, ale je prakticky bezbolestný. Použití rektoskopu umožňuje také léčbu onemocnění konečníku (elektrokoagulace).
- Kolonoskopie je vyšetření konečníku pomocí sondy. Používá se pro nádorové formace. Kontraindikace: akutní bolest, infekční onemocnění, srdeční a plicní selhání.
- Biopsie je odstranění tkáně nebo buněk z konečníku pro další diagnostiku pod mikroskopem.
- Endorektální ultrazvuk (zavedení speciálního senzoru).
- Testy krve, moči, stolice.
Díky nejrůznějším metodám vyšetření konečníku je možné nejpřesněji diagnostikovat jakýkoli zánět a onemocnění tohoto orgánu a zvolit ten nejsprávnější léčebný režim.
Metody léčby proktologických onemocnění
V závislosti na složitosti onemocnění se k léčbě používají následující metody:
- Léky. Účinné pouze v počátečních stádiích onemocnění. Pomocí léků můžete zmírnit bolest a zánět (čípky, masti).
- Chirurgická operace. Hlavní metoda, která je úspěšná téměř ve 100% případů. Používá se v jakékoli fázi v kombinaci s léky.
- Kryochirurgie. Léčba novotvarů pomocí nízkých teplot. Metoda je účinná v různých oblastech medicíny.
- Laserová terapie. Vliv elektromagnetického záření na nemoci.
- Podchlazení. Terapie pomocí teploty. Používá se zařízení s omezením teploty – od -5 do +35 stupňů. Hypotermie se často používá po operaci, při proktitidě a fisurách.
Léčba dietou
Pro různá onemocnění konečníku jsou předepsány různé diety. Pokud máte například zácpu a praskliny, doporučuje se držet dietu č. 3. Jmenovitě zařaďte do jídelníčku tepelné a mechanické dráždidla pro stimulaci konečníku. Jedná se o rostlinnou hrubou vlákninu – maso, chléb, vejce (natvrdo, omelety), ryby a mléčné výrobky, obiloviny a těstoviny, tuky, zelenina.

Dieta u onemocnění konečníku se upravuje v závislosti na stadiu a složitosti onemocnění. V každém případě musíte vyloučit alkohol a sycené nápoje, koření, kořeněná jídla a další potraviny, které způsobují plynatost. Strava by měla být pokud možno vyvážená a zlomková. Nezapomínejte na vitamíny (ovoce, zelenina, syrová i ve formě šťáv).
Po operaci v konečníku musíte jeden nebo dva dny hladovět, abyste se vyhnuli pohybu střev, a tím i podráždění řitního otvoru.
Tradiční metody léčby
Tradiční medicína na rektální onemocnění může být docela účinná, pokud víte, jak ji správně používat. Používá se jako doplňková léčebná metoda. Lidé znají tisíce receptů na úlevu nejen od bolesti, ale i dalších příznaků.

Všechny recepty lze rozdělit do dvou typů:
- Pro perorální podání. Odvary z tisíciletí, áronu skvrnitého, černého bezu, hořkosladké, tatarky, kopřivy, heřmánku.
- Pro místní použití – čípky, masti, koupele, mikroklystýry. Používají k tomu celandin, rakytníkový olej, kafrový olej a měsíček.
V každém případě se před použitím tradiční medicíny musíte poradit s proktologem, jinak léčba nemusí zmírnit průběh onemocnění, ale naopak poškodit.
Závěr
Nemoci konečníku jsou choulostivý problém, který však vyžaduje okamžité řešení. Dlouhodobé ignorování příznaků vede k chronickému zánětu, který je obtížně léčitelný. Nejhorším důsledkem chronických rektálních neduhů je rakovina, která se může projevit až ve třetím nebo čtvrtém stadiu, kdy už není cesty ven.
