Pyodermie u dětí, příznaky a léčba, inkubační doba.
Obsah [Zobrazit obsah]
Pyodermie u dětí příznaky a inkubační doba léčby
Pyodermie patří spolu se svrabem a plísňovými infekcemi kůže mezi tři nejčastější kožní onemocnění dětského věku. Jak ukazuje praxe, není možné zcela ochránit dítě před nemocí a alespoň jednou v životě se děti potýkají s tímto nepříjemným a spíše bolestivým jevem. Jak pyodermii poznat a jak ji léčit, vám prozradíme v tomto článku.
Co je to?
V překladu ze starověké řečtiny výraz „pyoderma“ doslova znamená „hnisavá kůže“. To plně odráží podstatu nemoci. Na kůži se objevují pustuly v důsledku pronikání bakterií – koků. Jedná se o velmi časté patogeny, které člověka doslova obklopí, i když velmi dbá na osobní hygienu.
Bakterie kulovitých koků mohou postihnout nejen děti, ale i dospělé, ale v dětství se toto onemocnění vyskytuje desítkykrát častěji kvůli fyziologickým vlastnostem dětské pokožky. Je jemnější, tenčí, zranitelnější, jeho ochranné funkce jsou výrazně sníženy ve srovnání s kůží dospělého člověka. Lokální imunita u dítěte je méně rozvinutá, a proto tělo často nedokáže odolat pronikání cizích a agresivních bakterií. Čím je dítě mladší, tím jsou ochranné funkce jeho kůže slabší, a proto je pyodermie, stejně jako jiná dermatologická onemocnění, nebezpečná zejména pro děti do jednoho roku, jejichž lokální imunita je prakticky nevyvinutá.
Podle lékařských statistik, Více než 100 milionů dětí na celém světě každý rok trpí pyodermií. Míra výskytu ve vyspělých zemích navíc není menší než stejný ukazatel v zemích třetího světa. Existuje však určitý klimatický faktor, který neovlivňuje ani frekvenci onemocnění, ale závažnost jeho průběhu.
V teplejších zemích a oblastech, zejména v zemích s tropickým a subtropickým klimatem, je pyodermie u dětí závažnější a složitější.
Příčiny
Pyodermie se může vyvinout především na zcela zdravé kůži a může se také stát komplikací jakéhokoli kožního onemocnění, doprovázeného příznakem, jako je svědění. Dítě se svědivým onemocněním (například dermatitida nebo svrab) škrábe kůži, čímž narušuje její celistvost. Výsledná rána je vynikající živnou půdou pro koky. Pyoderma obvykle postihuje kůži, která má škrábance, řezné rány, odřeniny nebo jiné léze – popáleniny, omrzlá místa. Bakterie – stafylokoky, streptokoky a další zástupci této rodiny, kteří se dostanou na povrch rány, se začnou množit poměrně rychle, což způsobuje hnisání.
Někdy je spouštěcím mechanismem, který činí kůži zranitelnou vůči kokům porušení teploty – pokud je dítě přehřáté a zpocené nebo studené nebo podchlazené, pak se oslabí lokální imunita a patogenní bakterie rychle začnou „přebírat“ póry a vlasové folikuly. Slabost lokální kožní imunity může také způsobit určité poškození centrálního nervového systému, metabolická onemocnění a patologie vnitřních orgánů.
Poměrně často jsou děti s cukrovkou náchylné k pyodermii.
Je to poměrně vzácné, ale také se stává, že dítě má zvýšenou individuální citlivost na pyogenní bakterie. Vzhled pustul v něm je vždy doprovázen známkami alergické reakce a samotné pustuly jsou poměrně velké. V medicíně se všechny příčiny, které mohou způsobit pyodermii, obvykle dělí na endogenní (vnitřní) a exogenní (vnější). Další interní důvody, kromě těch, které jsou uvedeny výše, lze popsat takto:
- vrozená onemocnění spojená s imunodeficiencí;
- oslabení imunitního systému po nemoci;
- stav hypovitaminózy (nedostatek vitamínů důležitých pro vývoj dítěte).
Vnější faktory, které přispívají k proliferaci patogenních koků, jsou:
- poškození integrity kůže;
- nedodržování hygienických pravidel, nedostatečná péče o pokožku dítěte;
- poměrně úzký kontakt s osobou nemocnou bakteriální infekcí, sdílení hraček, věcí, nádobí, lůžkovin (pyoderma je nakažlivá!);
- kontakt s osobou, která není v současné době nemocná, ale je přenašečem (někým, kdo nedávno prodělal bakteriální infekci, někdy skrytý nosič);
- psychické trauma, stav silného nebo dlouhodobého stresu, přepracování dítěte;
- podvýživa, nesprávně sestavená strava bohatá na sacharidy a tuky.
Samostatně je třeba poznamenat, že špatná hygiena by neměla být považována za hlavní příčinu onemocnění. Rodiče, jejichž dítě má pyodermii, si většinou začnou vyčítat, že nedávají pozor.
Mytí rukou mýdlem a každodenními vodními procedurami samozřejmě snižuje riziko vzniku pyodermie, ale nevylučuje ji. Proto často v prosperující rodině, kde je dítě dobře upravené a obklopené péčí, čelí takové nepříjemné bakteriální infekci.
Klasifikace
Pokud nemoc zasáhla dítě poprvé a rodiče se rychle poradili s lékařem, pak mluvíme o akutní pyodermii. Pokud dítě často trpí pustulózními onemocněními a je obtížné je léčit, jedná se o chronickou pyodermii. Pokud je postižena pouze jedna oblast kůže, například se objeví pustuly v nose nebo na rukou, pak hovoří o lokalizované formě onemocnění. Pokud jsou pustulózní léze přítomny na dvou nebo více částech těla, jedná se o difuzní formu pyodermie.
Hnisavé útvary mohou být povrchní, pokud postihují pouze vnější vrstvu epidermis, a hluboké, pokud se na zánětlivém procesu podílejí vlasové folikuly a dermis. Hlavní klasifikace se týká původce zánětu. Pro správnou léčbu je velmi důležité vědět, který mikrob způsobil chorobný proces. Existují tři nejběžnější typy pyodermie:
- stafylokokové;
- streptokokové;
- streptostafylodermie (se současnou infekcí jak stafylokoky, tak streptokoky).
Nebezpečí
Akutní pyodermie není tak nebezpečná, jak si možná myslíte. Nemocný představuje skutečnou hrozbu pro ostatní, protože se stává zdrojem infekce. Pokud není během léčby izolován, je šíření bakteriální infekce nevyhnutelné.
Předpovědi lékařů ohledně této nemoci jsou vcelku příznivé. Správně léčená pyodermie včas nezpůsobuje komplikace a neopakuje se. Chronické formy onemocnění však mohou výrazně zkomplikovat budoucí život dítěte, zvláště pokud má jiná závažná onemocnění. V tomto případě se může pyodermie často projevit a v těžké formě vést k sepsi.
Nemoc může být nebezpečná i pro kojence, pokud jí rodiče nepřikládají patřičnou důležitost. Jejich slabá, jemná pokožka je náchylnější k infekci, děti v prvním měsíci života trpí velmi bolestivě pustulózními infekcemi.
Příznaky a příznaky
Z hlediska vnějších příznaků je pyodermie velmi podobná spoustě jiných dermatologických onemocnění, a proto je poměrně obtížné nemoc rozpoznat a odlišit ji od jiných kožních neduhů doma. To „od oka“ nedokáže ani lékař, protože původ kožních vyrážek a jejich příslušnost ke světu bakterií může potvrdit pouze laboratorní diagnostika. Rodiče by však měli přesně vědět, kdy navštívit lékaře.
Příznaky pyodermie jsou poměrně univerzální:
- objeví se jedna nebo více pustul nebo puchýřů se zakalenou tekutinou;
- vyrážka se může šířit dále nebo může zůstat pouze na jedné části těla;
- vyrážky mohou být jednotlivé nebo se mohou spojit a vytvořit zánětlivou vrstvu, která má tendenci „mokvat“;
- Nejčastěji v dětství začíná pyodermie na pokožce hlavy;
- pyodermie na obličeji a krku je zřídka hluboká.
Samotná vyrážka má také své vlastní charakteristiky. Pokud se na to podíváte pozorně, můžete hádat, který mikrob způsobil pyodermii.
Stafylokok postihuje nejčastěji vlasový folikul a jeho okolí. V abscesu tedy, když se podíváte pozorně, můžete ve středu vidět rostoucí chlup. Tento mikrob způsobuje poměrně silné hnisání, které se v hluboké formě nazývá vřed nebo karbunka. Povrchový stafylokokový zánět je extrémně vzácný.
Streptokok se obvykle „usadí“ na hladké pokožce a způsobí výskyt puchýřů naplněných zakalenou serózní tekutinou. Kolem vezikuly je vždy zánětlivé lemování. Samotná bublina má velmi tenké stěny a snadno praskne i při lehkém dotyku. V místě prasklé bubliny se objeví nažloutlá-šedá kůra. Po odpadnutí nezanechává jizvy ani místa depigmentace.
Ve své chronické formě se streptokoková infekce nazývá lichen simplex. V akutním stadiu mikrob často způsobuje impetigo, streptodermii a ekthyma. U difuzní formy bakteriálního onemocnění může dítě zaznamenat zvýšenou teplotu (ne vyšší než subfebrilní hodnoty – 37.0-37.8 stupňů). U novorozenců může difúzní forma onemocnění způsobit celkové příznaky intoxikace – letargii, slabost, rozmary a téměř bezpříčinný pláč.
diagnostika
Pokud rodiče přivedou na schůzku dítě s vyrážkou a lékař má podezření na pyodermii, určitě předepíše několik klinických studií, které jsou důležité pro pochopení probíhajících procesů. Jedná se o obecný test krve a moči, stejně jako krev pro stanovení Wassermanovy reakce (na syfilis). Specifická diagnóza je založena na odběru látky z puchýřů na kůži nebo pustul pro bakteriální kultivaci.
V laboratorních podmínkách se vzorky umístí do živného média a sleduje se, který mikrob roste. Vypěstovaná bakterie je pak vystavena různým antibiotikům, aby se zjistilo, na jaký typ antimikrobiální látky je nejcitlivější. U klasické pyodermie, nekomplikované vážnými nemocemi, jako je infekce HIV, to stačí k tomu, abychom nejen znali původce nemoci, ale také si představili, jak a jak ji léčit.
U klasické pyodermie, nekomplikované vážnými nemocemi, jako je infekce HIV, to stačí k tomu, abychom nejen znali původce nemoci, ale také si představili, jak a jak ji léčit.
Léčba
Pokud je pyodermie identifikována jako nezávislé onemocnění, stávají se základem terapie antibakteriální léky. Jaké konkrétní léky budou konkrétnímu dítěti předepsány, bude jasné po obdržení výsledků analýzy bakteriální kultury a citlivosti mikroba na antibiotika. Pokud se pyodermie stala komplikací jiného onemocnění, například svrabu, pak léčba začíná léčbou hlavního primárního onemocnění, přičemž se souběžně léčí pyodermie.
Stafylokoky a streptokoky obklopují lidi tak dlouho, že už ano vytvořit určitou „imunitu“ vůči většině existujících antibiotik. K odolnosti mikrobů přispěli i sami lidé tím, že antibiotika nekontrolovaně a z jakýchkoliv důvodů brali. Nyní lidstvo dostalo to, co dostalo – odolné bakterie, se kterými není snadné bojovat. Proto se provádí rozbor, který určí, ke které z existujících látek bude mikrob vykazovat nejmenší odolnost.
Obvykle pro pyodermii lékaři vybírají jeden nebo jiný lék ze skupiny penicilinů, makrolidů nebo cefalosporinů třetí generace.
U benigní formy pyodermie lze předepsat antibiotika ve formě masti pro místní použití. Užívání antimikrobiálních léků perorálně je indikováno pouze pro difuzní formu onemocnění. Současně je indikováno použití masti. Akutní pyodermie se léčí doma podle předepsaného režimu asi 7 dní. Chronické – déle, až dva týdny.
Pokud má dítě těžkou pyodermii a tvoří se mu vředy na kůži, bude indikováno k hospitalizaci, to platí zejména pro kojence a děti do tří let. Souběžně s antibiotickou léčbou je vhodné u takových pacientů dostávat nitrožilně léky zlepšující krevní oběh, např. „Actovegin“, „Trental“. Ke snížení zátěže jater dětí lze předepsat např. některý z hepatoprotektivních léků „Essentiale“. Všem dětem s pyodermií se doporučuje užívat vitamíny B, zejména B6 a B12, a také multivitaminové komplexy vhodné pro věk, které obsahují potřebné mikroelementy.
Chronická pyodermie s hlubokým průběhem někdy vyžaduje použití mastí na bázi glukokortikosteroidů. V akutním stadiu je dítěti podáván Prednisolon v terapeutických dávkách odpovídajících věku po dobu tří dnů, poté se dávkování léku postupně snižuje až do úplného vysazení. Specifická léčba spočívá v použití streptokokových a stafylokokových vakcín. Zevní ošetření by mělo být prováděno u dítěte 2-4krát denně. Je třeba si uvědomit, že přípravky na bázi alkoholu proti mikrobům jsou neúčinné, a proto byste neměli kauterizovat abscesy a pustuly kapalinami obsahujícími alkohol.
Nejlepší je provést primární ošetření pomocí roztoku furatsilinu1% roztok kyseliny borité, 1% roztok dioxidinu nebo 2% roztok chlorhexidinu. Pokud jsou ulcerózní krusty, před aplikací masti jsou namočené a pečlivě odstraněny. Anilinová barviva jsou velmi účinná proti streptokokům a stafylokokům – brilantní zelená, „Fukortsin“.
Během léčby se dítěti doporučuje dodržovat dietu. Rodiče by měli z dětského jídelníčku co nejvíce vyloučit sacharidové potraviny, pečivo a sladkosti. Během léčby se nedoporučuje omývat nebo třít postiženou kůži žínkou.
Těžká pyodermie – vředy, karbunky – někdy vyžadují chirurgickou léčbu. Lékař v lokální anestezii otevře abscesy a vyčistí dutiny. Poté se léčba řídí výše uvedeným schématem s použitím antibiotik (systémově a externě), antiseptik a vitamínů. Po uzdravení je vhodné vzít dítě na kurz ultrafialových paprsků. U chronické pyodermie jsou takové kurzy potřeba alespoň 2krát ročně.
Prevence
Hlavním preventivním opatřením je ostražitost. Při prvních příznacích onemocnění je nutné vyloučit dítě z komunikace s vrstevníky, docházky do školky a školy, aby se nákaza dále nešířila. Rychlé a správné ošetření postižené kůže antiseptiky (ne alkoholem!) pomůže snížit riziko bakteriální infekce ran, odřenin a škrábanců (a dítě jich má hodně!).
Pravděpodobnost vzniku pyodermie je nižší u dětí, jejichž rodiče se starají o posílení imunity včetně lokální. K tomu již od útlého věku cvičí polévání, tření, otužování, procházky na čerstvém vzduchu, sportování. Dítě by mělo být oblečeno přiměřeně počasí a v domě by nemělo být příliš horko – pocení zvyšuje riziko pyodermie.
Všechna ložiska zánětu, i drobná, by měla být léčena co nejrychleji. To platí i pro dutinu ústní dítěte. Dítě musí dostávat dostatečné množství vitamínů a také dodržovat povinné hygienické požadavky.
Chcete-li se dozvědět, jak léčit a předcházet tomuto onemocnění, podívejte se na následující video.
Pyodermie u dětí – příčiny, příznaky, léčba

Organismus malého dítěte není schopen odolávat alergenům, infekcím, virům a bakteriím v takové míře jako tělo dospělého. Dětská pokožka je jako otevřená kniha, je to ta, která jako první reaguje na jakékoli podráždění přicházející zvenčí, a právě při pohledu na kůži mohou rodiče často posoudit celkový stav dítěte a přijmout terapeutická opatření při první vyrážce. na kůži.
Jedním z nejzávažnějších všeléků posledního desetiletí byla pyodermie u dětí – kulaté pustulózní vyrážky s bílým nebo černým obsahem uvnitř. Nemoc rychle omládne. A pokud dříve postihovala především mladé lidi v období dospívání nebo starší generaci v důsledku hormonální nerovnováhy a chronických onemocnění, nyní není pyodermie neobvyklá ani u novorozenců.
Z oficiálních zdrojů a od pediatrů je o této nemoci málo informací a úzkost rodičů je celkem pochopitelná: chtějí nejen pochopit, jak nemoc léčit, co dělat, jak pomoci miminku, ale také vědět, co ji způsobilo. výskyt dospělého „akné“ na kůži malého člověka „
Příčiny pyodermie u dětí
Jak vnitřní, tak vnější faktory mohou „aktivovat“ bakterie, které způsobují kožní patologii. Samozřejmě hodně záleží na správné péči o pokožku dítěte a jeho celkovém zdraví. Je důležité pochopit, co to je – pyodermie u dětí, jak se projevuje a jaké jsou hlavní a doprovodné příznaky. Pediatři identifikují několik příčin patologie, které jsou rozděleny do několika kategorií.
Endogenní příčiny zcela závisí na fyziologických procesech probíhajících v těle dítěte. Exogenní příčiny – ty, které vznikly zvenčí.
Mezi endogenní patří:
- jakékoli komplikace vzniklé v důsledku předchozích onemocnění nebo chirurgického zákroku;
- poruchy ve fungování vnitřních orgánů, zvláště často příčinou pyodermie jsou onemocnění gastrointestinálního traktu;
- oslabení ochranné (imunitní) funkce těla;
- onemocnění chronické a recidivující povahy;
- poruchy endokrinního systému (včetně diabetes mellitus);
- selhání v metabolických procesech.
Exogenní důvody mohou bezpečně zahrnovat:
- jakákoli poranění kůže, od drobných ran po řezné rány a praskliny;
- špatně organizovaná péče o dětskou pokožku, používání „dospělého“ tekutého mýdla a věkově nevhodné pečující kosmetiky při koupání;
- nedostatek pravidel osobní hygieny;
- přehřátí/hypotermie;
- nevyvážená strava;
- nedostatečné množství vitamínů, mikroelementů;
- nadměrně vlhký vzduch v místnostech, kde je dítě neustále přítomno;
- stres, nervové poruchy, strach.
Když je pyodermie diagnostikována u kojence nebo novorozence, nelze okamžitě obviňovat onemocnění z nesprávné péče o epidermis – je třeba přijmout komplexní přístup k identifikaci faktorů uvedených výše v seznamu, které by mohly způsobit patologický proces.
Typy pyodermie u dětí
Předčasná léčba pyodermie u dětí na základě příznaků vede k četným komplikacím a zhoršení zánětlivého procesu s rozvojem hojných pustulárních útvarů na kůži.
Neléčená pyodermie způsobuje následující kožní patologie:
- zánět kůže;
- furunkulóza;
- karbunkulóza;
- impetigo;
- ecthyma;
- pityriasis versicolor;
- hidradenitis
S ohledem na skutečnost, že příznaky výše uvedených onemocnění jsou podobné a samotná pyodermie u dětí je obtížně diagnostikovatelná z fotografií a lze ji potvrdit pouze na základě laboratorních testů, samoléčba malého dítěte v případě kožní patologie je přísně zakázáno!
Jakékoli vyrážky na kůži dítěte by měly být důvodem k okamžitému odchodu do nemocnice nebo k místnímu pediatrovi s povinnou konzultací s dermatologem.
Existuje mnoho typů pyodermie v závislosti na identifikovaném typu patogenu – koku. To může zahrnovat streptokoky, stafylokoky, diplokoky a další koky.
Pouze po podrobném vyšetření a všech nezbytných laboratorních testech bude lékař schopen přesně určit typ patogenu a předepsat účinnou léčbu.
Příznaky pyodermie u dětí
Příznaky pyodermie u dětí přímo souvisí s následnou léčbou předepsanou lékařem. Obrovská obtížnost diagnostiky pyodermie je způsobena podobností příznaků s jinými nemocemi: dermatitida, štípanec, pityriasis versicolor.
Spolehlivou diagnózu může provést pouze odborník! A je to odborník, který předepisuje účinnou léčbu pyodermie u dětí. Diagnostika spočívá v provedení souboru testů a laboratorních testů. Specialista musí nutně nařídit kultivaci, na základě jejíchž výsledků je stanovena přesná diagnóza.
Lokalizace příznaků a léčba pyodermie u dětí:
- Skalp. Vředy se tvoří v samém středu vlasového folikulu. Záněty jsou lokální a velikostí připomínají čočku. Zpočátku se objeví jeden nebo dva abscesy, ale pokud se neléčí, jejich počet se zvyšuje s hojným zarudnutím pokožky hlavy a hnis se hromadí v oblasti mnohočetných vyrážek.
- Pokožka těla a obličeje. V otevřených oblastech kůže se pyodermie vyvíjí podle jiného „scénáře“ než na pokožce hlavy: zpočátku se vytvoří měkká bublina s tenkou stěnou, uvnitř které je obsah měkký při palpaci. Kolem vytvořené bubliny se objeví načervenalé halo. Po nějaké době se bublina „vyfoukne“ a vyschne a vytvoří na tomto místě serózní kůru. Při dotyku na zanícené místo může dítě cítit bolest a pálení. Starší děti říkají, že cítí svědění. Kůže v místě léze se se změnou barvy uvolní.
Proto je důležité, aby rodiče i z fotografií pochopili, jak pyodermie u dětí začíná a co hledat, když se objeví první příznaky onemocnění.
Léčba pyodermie u dětí
Lékař může předepsat jak tradiční léčbu pyodermie u dětí pomocí léků, tak netradiční léčbu – odvary, aplikace z bylinných složek připravených doma.
Léčba pyodermie u dětí lidovými léky
- Zřeďte lžíci šťávy z kalina v polovině sklenice vařené vody a ochlaďte na pokojovou teplotu. Otřete postižené oblasti pokožky 3-4krát denně.
- Listy aloe důkladně opláchněte pod tekoucí vodou a opláchněte vroucí vodou. Nastrouhejte na jemném struhadle. Výslednou kaši aplikujte na vředy a nahoře přiložte gázový obvaz.
- Léčivé výpary umelte a vymačkejte šťávu. Ošetření provádějte 2-3x denně.
- Dobrou účinnost má šťáva z čerstvých brambor a řepy.
Léčba pyodermie u dětí pomocí léků
Pokud jsou abscesy rozsáhle lokalizovány, může být předepsána antibakteriální terapie. Dávkování léku volí výhradně lékař v závislosti na věku a hmotnosti dítěte.
Lze také předepsat léky ze skupiny imunoglobulinů, Antifagin, Bacteriophage.
Následující metody jsou účinné:
- autohemoterapie (vlastní žilní krev malého pacienta je injikována intramuskulárně nebo přímo pod kůži;
- laktoterapie – intramuskulární/subkutánní podávání sterilizovaného mléka;
Produkty pro vnější použití:
- Fukortsin;
- Ichthyolová mast;
- Erythromycinová mast;
- Borový nebo acetylsalicylový alkohol;
- tomicid;
- Mast Levomekol.
Antibakteriální léky pro místní použití:
- chlorhexidin;
- nitrofuran;
- Brilantní zelený roztok (zelenka).
Chirurgická léčba pyodermie
Ve velmi vzácných případech, v pokročilé fázi, kdy se na kůži tvoří velké vředy s hnisavým obsahem, se lékaři uchýlí k chirurgické intervenci. Zákrok se provádí v lokální nebo celkové anestezii. Zbývající pooperační jizvy se odstraňují mastmi na hojení ran. Můžete vidět fotografie pyodermie u dětí před a po chirurgické léčbě.
Fyzioterapeutická léčba
V léčbě pyodermie u dětí jsou vysoce účinné fyzioterapeutické procedury, které předepisuje výhradně dětský lékař, dermatolog spolu s fyzioterapeutem. Počet sezení, stejně jako samotný typ fyzioterapie, se volí v závislosti na stadiu onemocnění, věku dítěte a dalších charakteristikách těla, včetně přítomnosti chronických onemocnění a patologií.
Prevence pyodermie u dětí
Mnoha nemocem je snazší předcházet, než je později léčit. Závažnost patologie můžete ověřit studiem fotografií pyodermie u dětí. Léčba vždy prokazuje efektivní výsledky, v každém případě je však lepší dodržovat zásady vycházející z doporučení pediatrů. Děti jsou vzhledem ke svému věku nejnáchylnější ke kontaktu se zdroji kokové infekce. Hlavním preventivním opatřením je důsledné a neustálé dodržování zásad osobní hygieny.
Další prevencí je:
- sezónní příjem syntetických opevněných komplexů; dodržování spánku a bdění;
- správná a co je nejdůležitější – vyvážená výživa;
- mírné vystavení slunci (v létě se doporučuje chodit ven v otevřeném oblečení před 11 hodinou odpoledne a po 17 hodině večer);
- posílení imunitní obrany těla;
- vyhnout se přepracování a stresu;
- včasné ošetření jakýchkoli ran a zranění (pro to je optimální použít Chlorhyxedin);
- pravidelné stříhání nehtů;
- vyhýbání se hypotermii a přehřátí (zejména u malých dětí).
Prevence pomůže zabránit tomu, aby se koky dostaly na kůži a zabránily infekci dítěte. Základní hygienická pravidla by měla být vštěpována dítěti již od útlého věku. Toto pravidlo byste neměli zanedbávat – hračky, se kterými si vaše dítě neustále hraje, pravidelně perte nebo je otírejte ubrousky obsahujícími alkohol, pokud mytí není možné kvůli specifické povaze hraček.
Pyodermie u dětí: příznaky a léčba
Pyoderma u dětí je onemocnění, které je doprovázeno pustuly na různých částech kůže. Nejčastěji jsou k tomuto onemocnění náchylné děti v prvním roce života. To je způsobeno strukturálními rysy novorozenecké kůže, její zranitelností a neschopností odolat pronikání mikrobů.
Pyodermie u dětí (příznaky a léčba jsou popsány v článku) může působit jako samostatné onemocnění nebo být komplikací závažnějšího stavu, například dekompenzovaného diabetes mellitus.
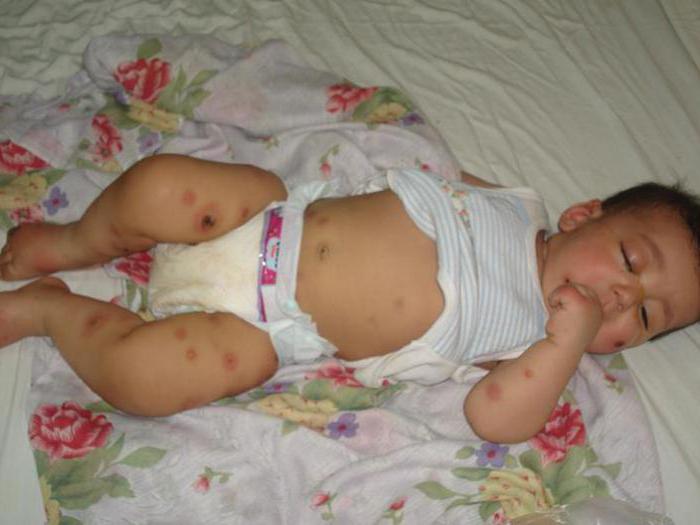
Hlavní projevy
Pyodermie u dětí, jejíž příznaky jsou stejné jako u dospělých, má různé projevy. V první řadě dochází ke změně barvy pleti. V prvních fázích je to načervenalý odstín, jak onemocnění postupuje, kůže se pokrývá různými vyrážkami, ve většině případů vypadají jako puchýře obsahující hnis. Pokud není provedena adekvátní léčba, tyto puchýře prasknou, načež se vytvoří vřed, který se dlouho nehojí.
Pokud je pyodermie u dítěte na obličeji nebo jiné oblasti chronická, například kvůli stafylokoku, pak po zotavení zůstávají na kůži jizvy.
Úspěšný výsledek je možný pouze při úplné a včasné léčbě a správné péči o dítě.
Typy pyodermie
V závislosti na příčinách, příznacích a závažnosti onemocnění lze rozlišit několik typů tohoto onemocnění:
- Periporitida nebo vezikulopustulóza. První fází onemocnění je miliaria vulgaris, ke které dochází v důsledku nadměrného pocení. Při bodavosti jsou postiženy vývody mazových žláz, načež se na kůži tvoří vyvýšené body, tzv. pustuly. Tento typ pyodermie může postihnout velké plochy kůže, nejčastěji záhyby a pokožku hlavy. Ale i přes to není celkový stav pacienta ovlivněn a léčba netrvá déle než tři dny.
- Streptokokové impetigo. Tento typ pyodermie je způsoben poškrábáním kousnutím hmyzem. Dalšími příčinami jsou svrab, atopická dermatitida. Tímto typem onemocnění se můžete nakazit prostřednictvím sdílených objektů. Impetigo má charakteristické projevy – pustulózní vyrážka, absolutně plochá, velikost skvrn do 1 cm Hnis, který je uvnitř, se nakonec stáhne do krust, které odpadnou a zanechají v tomto místě růžovou skvrnu, nikoliv jizvy. Nejčastěji se vyskytuje na kůži obličeje a sliznic. Pokud se na pokožce hlavy objeví pustulózní vyrážka, po zhojení vředu se může po určitou dobu objevit plešatost.
- Úhlová stomatitida nebo záchvaty. Tento typ onemocnění má zvláštní umístění pustulárních vezikul. Otevírají se poměrně rychle, což vede k tvorbě trhlin, které způsobují spoustu nepohodlí. Kromě toho je velmi nakažlivý a přenáší se prostřednictvím předmětů pro domácnost. Nebezpečí přechodu onemocnění do chronického stavu je způsobeno tím, že při jídle lze pozorovat drobná mechanická poranění v těchto místech. Příčiny onemocnění obecně jsou rýma, zánětlivé procesy v očích a nedostatek vitamínů.
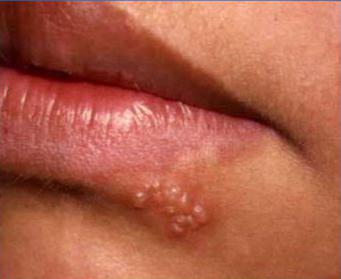
Jiné typy pyodermie: zločinec a streptoderma
– Panaritium. Jedná se o formu pyodermie, která se vyznačuje přítomností puchýřů na nehtovém lůžku. Hlavní příčinou jsou poranění kůže v této oblasti, která se zhoršují infekcemi. Zločinec je dost bolestivý, objevuje se silný otok a stoupá teplota.
– Streptoderma. Nejčastěji se tento typ vyskytuje u dětí v důsledku nadměrného pocení a cukrovky. Nejčastěji se pustulózní puchýře objevují na záhybech, v oblasti za ušima a hýžděmi. Charakteristická je absence krusty po otevření lahvičky. Místo toho se tvoří mokvající rány, které mohou splývat v jednu.
Příčiny onemocnění
Důvody mohou být zcela odlišné a na tom závisí příznaky pyodermie. Existují však nejběžnější provokatéři:
- kokové bakterie (stafylokok, streptokok, pyokok);
- kombinace různých bakterií na pozadí snížené imunity;
- diabetes mellitus: na závažnosti onemocnění nezáleží, ale závažnější stavy zvyšují riziko pyodermie;
- poruchy fungování hematopoetických orgánů, které jsou vyvolány anémií, leukémií a jinými nemocemi;
- poruchy činnosti orgánů gastrointestinálního traktu;
- hormonální nerovnováha;
- přehřátí těla nebo hypotermie;
- stálé vystavení podmínkám vysoké vlhkosti;
- špatná hygiena;
- stres, přepracování;
- poškození kůže.
Se znalostí možných příčin pyodermie budou rodiče schopni zabránit rozvoji onemocnění správnou péčí o dítě, což je zvláště důležité v období od narození do dvou měsíců, kdy tělo nemůže samostatně vytvářet protilátky.
Diagnostické funkce
Pouze na základě externího vyšetření není možné stanovit diagnózu. V každém případě bude nutné bakteriologické vyšetření, ke kterému laborant pokud možno odebere kožní seškrab nebo obsah některého z váčků. Pokud je během studie objeven určitý typ patogenu, je stanovena diagnóza „pyodermie“ a je předepsán specifický léčebný režim.
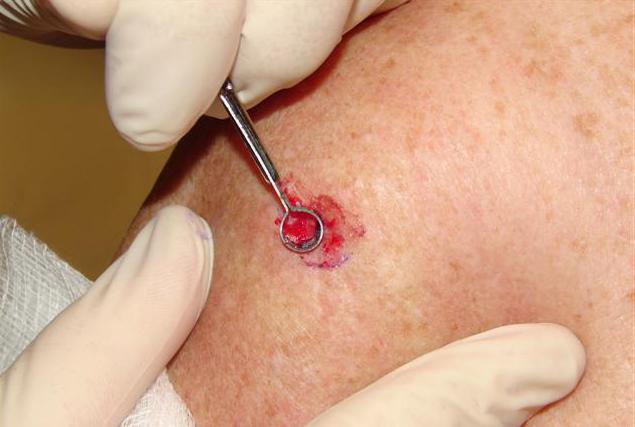
Diagnózu navíc pomůže objasnit rozbor anamnézy, který ukáže, zda jsou dodržována hygienická pravidla a zda se nevyskytují jiná kožní onemocnění.
Taktika lokální léčby u dětí
Jak léčit pyodermii u dětí? Existují dva způsoby. Hlavní věcí v místní léčbě pyodermie u dětí je organizace pečlivé péče o tělo dítěte. Pokud se na kůži objeví jednotlivé léze, musíte opustit vodní procedury, protože pokud během toho poškodíte močový měchýř, infekce se pomocí vody může rozšířit do zdravých oblastí, což zhorší průběh onemocnění. Čistotu můžete udržovat používáním vlhčených ubrousků k otření těla.

Je nutné ošetřovat postižená místa speciálními prostředky. K tomu můžete použít buď obyčejnou brilantní zelenou, která potlačí patogen a podpoří rychlé hojení, nebo různé antibakteriální masti, jejichž působení je zaměřeno na odstranění hnisavého procesu.
Neměli byste odmítat léčbu ultrafialovými paprsky, protože mají několik vlastností najednou:
- eliminace patogenů;
- sušení vředů a hnisání, což urychluje proces hojení.
K tomu je třeba absolvovat několik procedur v kurzu, o kterém rozhoduje ošetřující lékař.
Ale v žádném případě by se neměl používat jód, pokud je stanovena diagnóza pyodermie (u dětí má léčba svá specifika). Přestože účinek je podobný brilantní zelené, jód může situaci pouze zhoršit, protože jeho hlavním účelem je dezinfikovat pokožku před různými lékařskými procedurami.
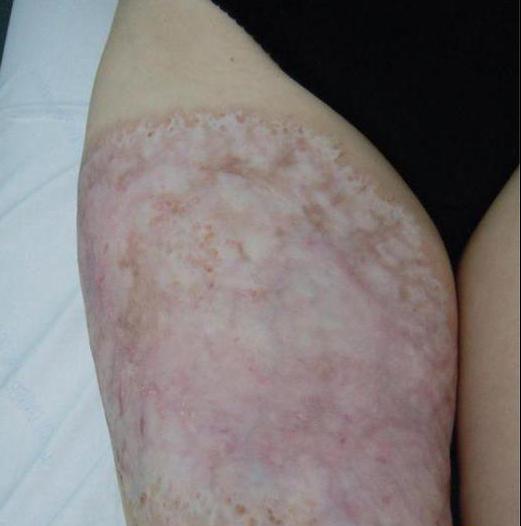
Pyodermie u dětí: léčba léky
Kromě lokální léčby jsou nutné léky, zvláště pokud se jedná o akutní nebo těžkou formu pyodermie. Při předepisování určité dávky lékař bere v úvahu mnoho bodů:
- věk dítěte;
- stav imunity;
- všeobecné blaho.
To je důvod, proč při diagnóze pyodermie u dětí je léčba (recenze to potvrzují) samostatně absolutně kontraindikována, protože může pouze poškodit, i když na první pohled vyrážky nepředstavují nebezpečí pro zdraví dítěte.
Existují určité zásady pro léčbu pyodermie:
- Pokud je postižená oblast velká, předepisují se celková antibiotika. Pokud má dítě nesnášenlivost předepsaného léku, je nahrazeno analogy sulfonamidu.
- Spolu s antibiotiky se předepisují vitamínové přípravky a provádí se také celková regenerační terapie.
- Pokud se objeví vředy nebo karbunky, je nutná operace, která zanechá na kůži jizvu. Můžete jej odstranit pomocí speciálních krémů a mastí. Pokud je jizva velká, bude nutná pomoc plastického chirurga.
Léčba lidovými prostředky
Lidové léky můžete použít pouze tehdy, když pyodermie u dětí (symptomy a léčba závisí na sobě) není v těžké formě a puchýře jsou sporadické. Nejprve byste se však měli poradit se svým lékařem, abyste vyloučili přítomnost jiného onemocnění. Komprese se používají jako lidové léky:
- Smíchejte šťávu z aloe s vodou ve stejném poměru. Aplikujte pleťové vody dvakrát denně.
- Komprese z nastrouhané okurky nebo brambor. Délka procedury je 1 hodina.
Preventivní opatření
Již dlouho je známo, že předcházet nemoci je mnohem snazší než ji léčit a její následky. Pyodermie u dětí, jejíž příčiny mohou být jakékoli, v tomto případě není výjimkou.
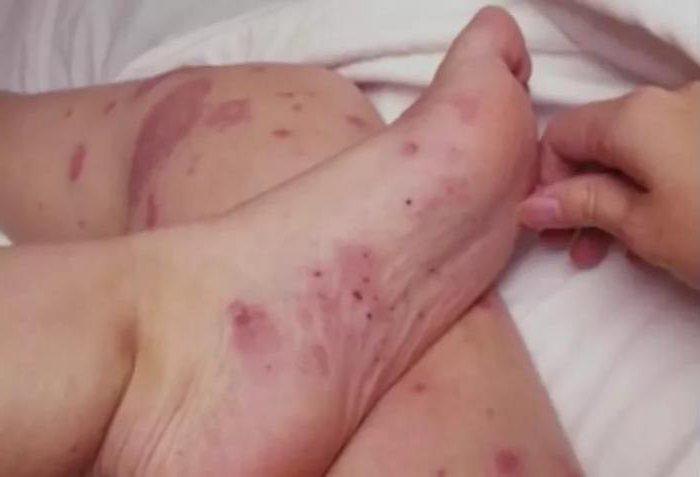
U malých dětí (a právě ty jsou k tomuto onemocnění náchylné nejčastěji) může být příčinou jak zdravotnický personál, tak i nejbližší okolí dítěte. Proto se nedoporučuje v novorozeneckém období připouštět kontakt dítěte s cizími lidmi, kteří mohou být přenašeči infekce, například trpí vředy, hidradenitidou a dalšími nemocemi vyvolanými stafylokokovou infekcí.
Pokud byla pyodermie objevena ve zdravotnickém zařízení, například v porodnici, je takové dítě přemístěno do karantény a zcela izolováno od zdravých dětí. Místnost, ve které se pacient nacházel, musí projít důkladnou dezinfekcí a prádlo musí být sterilizováno.
Kromě toho nezapomeňte na základní pravidla osobní hygieny.
Pyodermie u dítěte
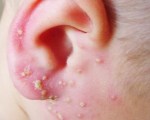
Pyodermie u dítěte je skupina dermatóz charakterizovaných purulentně-zánětlivými lézemi kůže, přívěsků a podkožní tukové vrstvy. V klinickém obraze vede kožní syndrom – lokální zánět různého stupně závažnosti a hloubky, pustulózní vyrážka, macerace. Některé formy onemocnění jsou doprovázeny zhoršením celkového stavu. Diagnóza se opírá o anamnézu a objektivní vyšetření. Hlavními metodami léčby jsou lokální nebo systémová antibakteriální terapie, antiseptická péče o pleť. Některé formy hluboké pyodermie vyžadují chirurgický zákrok.
ICD-10

Přehled
V dětské dermatologii a pediatrii jsou pustulózní kožní onemocnění poměrně časté. Podle statistik je podíl pyodermie 25-60% všech dermatóz u dětí a poptávka po chirurgické pomoci dosahuje 30-40%. Pustulózní vyrážka u dítěte je typickou komplikací onemocnění doprovázených svěděním a porušením celistvosti kůže. Situace je spojena s nedokonalostí ochranné funkce kůže v dětství, slabou pasivní imunitou proti patogenům a kontaktem s nosiči infekce v předškolních a školních zařízeních.

Příčiny
Příčinnými činiteli pyodermie u dítěte jsou patogenní nebo podmíněně patogenní mikroorganismy. Vedoucí úloha patří stafylokokům (aureus, epidermální, hemolytický), beta-hemolytický streptokok. Při vyšetření výtoku z lézí se odhalí: patogenní stafylokoky – 80-90%, epidermální stafylokok – 12%, streptokoky – až 10%. Asociace těchto mikroorganismů s jinými infekcemi jsou méně časté: Pseudomonas aeruginosa, Proteus, pneumokoky, Escherichia coli.
Předisponující faktory
Rizikové faktory pro pyodermii u dítěte lze rozdělit do dvou velkých skupin:
- Exogenní: hygienické vady, porušení bariérové funkce dermis (mikrotraumata, macerace, popáleniny, hyperhidróza), užívání imunosupresiv (cytostatika, steroidy).
- Endogenní: somatická onemocnění (endokrinopatie, gastrointestinální patologie, VSD, hypovitaminóza), chronická ložiska pyokokové infekce, vrozená nebo získaná imunodeficience.
Patogeneze
Hlavní cesty přenosu patogenů pyodermie jsou kontakt a kontakt v domácnosti. U novorozeného dítěte jsou možné předporodní a intranatální přenosové mechanismy. Patogenní mikroorganismus proniká do dermis mikropoškozením a produkuje toxiny, které způsobují stratifikaci epidermis. V důsledku toho se tvoří papuly, pustuly nebo puchýře. Patognomická lokalizace stafylokoků – kožní deriváty (pot, mazové žlázy, vlasové folikuly), streptokoky – kožní záhyby, oblasti kolem přirozených otvorů.
V reakci na lokální zánět se na místo vrhnou lymfocyty. Proces destrukce pyokoků lymfocyty je doprovázen uvolňováním serózní nebo purulentní sekrece. Když toxiny proniknou do lymfocytu a krevního řečiště, nastává klinika intoxikace nebo dokonce toxického šoku. Když je dítě infikováno in utero, obvykle vystupují do popředí příznaky systémové zánětlivé reakce.
Klasifikace
Pyoderma je klasifikována podle několika kritérií. Existuje akceptované rozdělení na primární pyodermii, která se vyskytuje u dítěte na zdravé kůži, a sekundární, komplikující průběh jiné dermatitidy. Podle distribuce v hloubce se rozlišují povrchové a hluboké formy. Nejběžnější klasifikace je založena na identifikaci etiologického faktoru:
- Stafyloderma:furunkulóza, vesikulopustulóza, neonatální pemfigus, folikulitida, karbunkul, absces.
- Streptoderma: impetigo, paronychie, celulitida, erysipel, erozivní papulární a intertriginózní streptoderma.
Příznaky pyodermie u dítěte
Vesikulopustulóza
Patologie je charakteristická pro novorozenecké období. Vesikulopustelóza je zánětlivý proces v oblasti úst potní žlázy. Tvorbě pustul u dítěte předchází bodavá horkost. V důsledku infekce se elementy bodavého tepla zanítí a přemění se na pustuly s mléčně bílým sekretem. Vyrážka se nachází na kůži hlavy, trupu a v záhybech.
Pemfigus novorozenců
Novorozenecký pemfigus se vyskytuje ve dnech 3-15 života dítěte. Je charakterizován výskytem konfliktů (bublin) o velikosti od hrášku po vlašský ořech, naplněných zakaleným obsahem. Typické umístění puchýřů je na břiše, hrázi a v oblasti pupku. Po vyřešení konfliktu zůstává mokrá eroze. Celkový stav dítěte je obvykle narušen: je horečka, letargie a ztráta chuti k jídlu.
Ostiofolikulitida. Folikulitida
Ostiofolikulitida je infekce ústí vlasového folikulu, má akutní začátek: pustuly proniknuté chloupky se objevují na nezměněném kožním pozadí. Oblíbenou lokalizací vyrážek je hlava, hrudník a končetiny. Po několika dnech se pustule uvolní a pokryje se krustou, která za sebou zanechá růžovou skvrnu.
Když se proces rozšíří na celý folikul, vyvine se folikulitida. Oblast zánětu se zvětšuje a stává se bolestivou. Po týdnu absces vyschne, aniž by zanechal jizvu. Pokud infekce pronikne do podkoží, vytvoří se var. Slepenec vředů se nazývá karbunkl. Otevření karbunkózní pustuly zanechává hluboké jizvy.
Impetigo
Existuje několik typů patologie. Streptokokové impetigo je charakterizováno tvorbou konfliktů na obličeji s hnisavou serózní sekrecí, které se otevírají po 3-4 dnech bez zanechání jizvy. Štěrbinové impetigo se také nazývá „džem“. Představuje maceraci, lineární eroze na křídlech nosu, v koutcích úst a očí. U bulózní formy pyodermie jsou pustulózní vyrážky lokalizovány na kůži rukou a dolních končetin.
Papuloerozivní streptoderma
Plenková dermatitida se vyskytuje pouze u dětí do jednoho roku, častěji v novorozeneckém období. V anogenitální zóně se na vnitřní ploše stehen tvoří husté namodralé papuly se zánětlivým halo. Papuly se přeměňují na puchýře, poté na eroze a krusty. Prvky se objevují na pozadí macerace, podráždění pokožky výkaly.
Intertriginózní streptoderma
Streptoderma se často vyskytuje u dětí s poruchami metabolismu lipidů. Vyrážky se objevují v oblasti velkých záhybů: inguinální, cervikální, axilární, hýždě. Vyrážka se skládá z puchýřů, které po vyřešení zanechávají mokvající eroze s vroubkovanými okraji.
Nemoc postihuje malé děti. Převládající lokalizací je krk, končetiny, obličej. V místě zánětu se objevuje erytematózní oblast nepravidelného tvaru a různých velikostí. Při palpaci je zaznamenána místní hypertermie a bolest. V těžkých případech je erytém doprovázen tvorbou abscesu a nekrózou kůže. Celkový stav je narušen.
Komplikace
Pyodermie u dítěte s předčasnou léčbou může vést k závažným infekčním a septickým komplikacím. Je možný vývoj regionálních zánětlivých procesů: lymfadenitida, lymfangitida, trombóza mozkových dutin. Systémové šíření pyokokové infekce způsobuje těžký zápal plic, meningitidu, sepsi a syndrom infekčně toxického šoku.
diagnostika
Diagnóza se opírá především o klinický obraz. Dětský dermatolog zjišťuje hlavní stížnosti pacienta a/nebo rodičů a shromažďuje podrobnou anamnézu. Pokud existují indikace, na diagnostice se podílí dětský chirurg a endokrinolog. Algoritmus pro vyšetření dítěte:
- Vyšetření. Je důležité pečlivě analyzovat místní projevy pyodermie: povaha vyrážky, lokalizace, kolísání, bolest, přítomnost výtoku. Z celkového stavu je informativní horečka, zvyšující se letargie a odmítání jídla.
- Laboratorní studie. V obecném klinickém krevním testu je možná neutrofilní leukocytóza a zrychlená ESR. Dítě s diabetem musí mít glykemický test. Pokud dojde k výtoku, provede se bakteriologická kultivace pro mikroflóru.
Léčba pyodermie u dítěte
Konzervativní léčba
Většina forem pyodermie se léčí ambulantně. Pacienti s velkou oblastí postižené kůže a komplikovaným průběhem jsou hospitalizováni. Nedoporučuje se časté a dlouhodobé ošetření vodou a používání kosmetických přípravků. Když jsou prvky umístěny v oblasti pokožky hlavy, vlasy nelze oholit. Dieta dítěte s pyodermií by měla omezit příjem soli a sacharidů.
Základem lékové terapie je boj proti patogenu. Lokální léčba zahrnuje použití léků z následujících skupin:
- anilinová barviva – roztoky brilantní zeleně, etakridin laktát, methylenová modř;
- antiseptika – roztoky manganistanu draselného, chlorhexidinu, jódu, peroxidu vodíku;
- antibiotika pro vnější použití – různé lékové formy (prášek, mast, krém) na bázi gentamicinu, neomycinu, kyseliny fusidové;
- glukokortikosteroidy – betamethason, hydrokortison v kombinaci s antibiotiky.
Hluboké formy pyodermie, stejně jako rozšířené povrchové a komplikované, vyžadují systémové podávání antimikrobiální terapie dítěti. V pediatrické praxi se používají antibiotika ze skupiny semisyntetických penicilinů, cefalosporinů, makrolidů a linkosaminů. Průběh léčby je 1-2 týdny. K léčbě stavů doprovázených rozvojem bakteriémie se k terapii přidává intravenózní imunoglobulin.
V případech recidivující pyodermie je u dítěte indikována imunoterapie. Mezi specifické imunoterapeutické léky patří stafylokokový toxoid a antifagin. Jako nespecifická imunokorekce se používá autohemoterapie, eleuterokok, Schisandra chinensis a splenin. U pacientů s potvrzenou imunodeficiencí se používají imunostimulancia: preparáty brzlíku, γ-globulin, lyzovatelné aktinomycety.
chirurgická léčba
Chirurgický zákrok je indikován pro vytvoření varu, karbunkulu nebo abscesu. V nemocničním prostředí dětský chirurg otevře a drénuje hnisavou dutinu a vypreparuje píštěle. Dále se rána denně promývá antiseptickými roztoky až do zhojení sekundárním záměrem. U ulcerativně-nekrotických kožních lézí se provádí excize postižených oblastí (nekrektomie) s následnou plastickou operací defektu rány.
Fyzioterapie
V subakutním období se aktivně používají fyzioterapeutické metody. Doporučují se světelné procedury – ultrafialové ozařování, nízkoenergetické laserové záření, infračervené záření. Mezi elektrickými procedurami pro pyodermii u dítěte je účinná UHF terapie. Průběh léčby zahrnuje 5-10 sezení.
Prognóza a prevence
Prognóza nekomplikované pyodermie pro dítě je příznivá. Rozvoj generalizovaných forem a přidání komplikací zhoršuje prognózu. Primární prevence spočívá v udržování řádných hygienických a hygienických podmínek doma a v zařízeních péče o děti a v adekvátním ošetřování povrchů ran. Patologie pozadí by měly být identifikovány a léčeny včas: diabetes mellitus, gastrointestinální onemocnění a onemocnění horních cest dýchacích.
