Příznaky a léčba úhlové blefaritidy.
Obsah [Zobrazit obsah]
Příznaky a léčba úhlové blefaritidy

Blefaritida je skupina očních onemocnění různé etiologie provázená záněty okrajů víčka, často oboustranného a chronického charakteru. Blefaritida ve struktuře oftalmologické patologie je jednou z nejčastějších očních chorob, která představuje asi 20-25%. Tato onemocnění se mohou vyvinout u relativně zdravých pacientů, zejména v případě cizího tělesa nebo poranění oka nebo jako komplikace akutní respirační virové infekce. Blefaritida může být také přímým projevem virové, často adenovirové infekce nebo způsobená expozicí vnějším patogenům (bakteriální blefaritida).
Vyskytuje se u dospělých a dětí. Ženy přitom onemocní častěji než muži, patologický proces se projevuje především ve věku 30-50 let a jeho výskyt stoupá s věkem. U dětí je častější infekční blefaritida stafylokokové etiologie, u mladých lidí – seboroické formy blefaritidy (mastné a suché), u lidí, kteří pracují dlouhou dobu/často u počítače, vzniká blefaritida v důsledku dysfunkce meibomské žlázy. Vážným problémem je zneužívání kosmetiky, zejména záliba v agresivním líčení s nadměrným zabarvením intramarginálního okraje víček očními linkami, používání umělých řas, které přispívá k ucpání vývodů meibomské žlázy a způsobuje narušení stability slzný film.
Mezi rizikové faktory pro rozvoj blefaritidy patří poruchy celkové/lokální imunitu, systémové infekce, hormonální změny/poruchy, alkoholismus, nevyvážená strava (vitaminóza), syndrom suchého oka, refrakční vady, onemocnění zubů, nosu, mandlí, dlouhodobá práce u počítače, chronická helmintická intoxikace, nevyhovující hygienické životní/pracovní podmínky, proto se u těchto pacientů poměrně často vyskytuje komorbidita ( koexistence) s endokrinní patologií (сахарным диабетом) a snížená imunita.
Blefaritida je doprovázena nepříjemnými bolestivými pocity v oblasti očí, ovlivňuje pohodu pacienta, způsobuje nepohodlí z estetického hlediska, snižuje výkonnost a pokud je léčba neúčinná, může způsobit konjunktivitida, ječmen, chalazion, blefarochaláza, v kombinaci s funkční nedostatečností slzy a postupně vede ke zhoršení stavu očí, v těžkých případech k celulitidě/abscesu víčka. Poměrně často se blefaritida kombinuje s konjunktivitidou (blefarokonjunktivitida).
Patogeneze
Patogeneze blefaritidy je založena na narušení sekreční funkce meibomských žláz, což vede k „zahuštění“ sekrece, což vytváří příznivé prostředí pro vstup/reprodukci různých patogenů (viry, bakterie, roztoči Demodex, plísně ) a rozvoj zánětlivého procesu na okrajích očního víčka.
Zánětlivý proces okrajů víček je centrálním patofyziologickým článkem. Chronická blefaritida je podle různých autorů důsledkem změn vlastností lipidů v sekreci meibomských žláz způsobených lipázami bakteriální flóry s následným ucpáním otvorů vylučovacích kanálků žláz. Ucpané kanálky podporují růst a vývoj bakterií a roztočů, které spouštějí zánětlivý proces. Stálá přítomnost bakteriální flóry ve spojivkové dutině přispívá k rozvoji chronického procesu s následným zúžením a obliterací vylučovacích kanálků meibomských žláz.
Klasifikace
Na základě anatomických vlastností se rozlišují:
- Přední marginální blefaritida (je postižen pouze ciliární okraj víčka).
- Zadní část marginální blefaritida – poškození okrajů očních víček je způsobeno zánětem meibomských žláz umístěných v tloušťce očních víček (meibomská blefaritida).
- Kombinované.
Podle etiologie se rozlišují neinfekční a infekční blefaritida. Podle charakteru průběhu se dělí na akutní, subakutní a chronické blefaritidy.
Podle klinického průběhu se rozlišují různé formy onemocnění:
- Jednoduchý.
- Seboroická (šupinatá).
- Demodektické.
- Ulcerózní (ostiofolikulitida).
- Alergický.
- Akné (rosacea-blefaritida).
- Smíšené.
- povrchová blefaritida (zánětlivý proces je lokalizován v oblasti okraje víčka);
- hluboké (na patologickém procesu se podílí podkožní tkáň, svaly a další tkáně víčka).
Příčiny blefaritidy
Příčiny zánětu očních víček jsou velmi rozmanité. Nejčastějšími příčinami neinfekční blefaritidy jsou:
- Nekorigovaná patologie zraku (syndrom suchého oka, hyperopia, astigmatismus, krátkozrakost).
- Mechanické, chemické, tepelné podráždění očních víček.
- Zranění (modřiny, popáleniny), cizí těleso vnikající do očí.
- Alergické reakce (se zvýšenou citlivostí na alergeny – pyl rostlin, léky, zvířecí chlupy, hygienické prostředky, kosmetika atd.).
Etiologickým faktorem infekční blefaritidy jsou bakterie (epidermální/Staphylococcus aureus), kvasinkám podobné houby, členovci (vši a roztoči Demodex), viry (herpes simplex, pásový opar). Důvodem jejich zvýšené reprodukce je redistribuce patogenů v oblasti očí, vlivem vnějšího prostředí a přítomností příznivých podmínek pro vývoj. Výskyt blefaritidy může být způsoben přítomností chronických ložisek infekce ve vedlejších nosních dutinách (frontitida/sinusitida), mandle (tonzilitída), na kůži (impetigo), v dutině ústní (kaz).
Klinicky se rozlišuje povrchová blefaritida, kdy se okraj víčka účastní zánětlivého procesu, a hluboká – s poškozením podkoží, svalů a dalších tkání víčka.
Příznaky blefaritidy
Mezi běžné příznaky blefaritidy patří zarudnutí, otok, svědění a pálení okrajů očních víček. Pacienti si stěžují na nepohodlí a pocit tíže očních víček, neustálé suché oči, rychlou únavu očí a méně často slzení. Častěji dochází k současnému zánětu horního víčka a zánětu dolního víčka. Při zkoumání štěrbinovou lampou se poznamená hyperémie a ztluštění okrajů očních víček, podél okrajů řas, přítomnost krust a šupin na kůži očních víček, slepování řas.
Při absenci léčby příznaky progredují – pozoruje se vyhlazení předního/zadního okraje víček, rozšiřují se ústí meibomských žláz, často se nacházejí kameny (při mrkání, pocit cizího tělesa), oční víčko ano nepřiléhají těsně k oční bulvě, což vede k rychlému odpařování slz na jejím povrchu a narušení struktury slzného filmu. Níže je fotografie oka s blefaritidou.

To přispívá k progresi zánětlivého procesu, který se může rozšířit na spojivku. Kromě obecných příznaků má každý typ blefaritidy své vlastní klinické charakteristiky.
Klinické formy
Seboroická blefaritida (synonymum pro „šupinatá blefaritida“) – obvykle se kombinuje se seboroickou dermatitidou obočí, pokožky hlavy a oblastí za ušima. Šupinatá blefaritida se projevuje zarudnutím a výrazným ztluštěním okrajů víček s tvorbou šupin těsně přiléhajících ke kůži, lokalizovaných mezi řasami. Po jejich odstranění kůže nekrvácí a zůstává neporušená. Můžete také vidět nažloutlé krusty (zaschlé sekrety mazových žláz) podél okrajů očních víček. Jak postupuje, zvětšuje se otok okrajů očních víček a objevuje se slzení. Seboroická blefaritida při dlouhém průběhu je často doprovázena částečnou ztrátou řas (alopecie), následně může dojít k everzi víčka.
Ulcerózní blefaritida. Je charakterizována přítomností hnisavého zánětlivého procesu ve vlasových folikulech řas s tvorbou hnisavých krust, po jejichž odstranění se objevují krvácející vředy s hnisavým povlakem, na jejichž místě se následně tvoří jizvy. Protože se na patologickém procesu podílejí vlasové folikuly, dochází k hojné ztrátě řas až do jejich úplné absence (madarose). Formující se změny jizev často vedou k deformaci očních víček a nesprávnému růstu řas.
Demodektická blefaritida je způsobena poškozením očních víček členovci (roztoč Demodex). Tito mikroskopičtí roztoči žijí na kůži zdravých lidí a téměř vždy se vyskytují u starších lidí. U zdravých lidí zpravidla dochází k symbióze mezi hostitelem a klíšťaty a za těchto podmínek se napadení klíšťaty klinicky neprojevuje, ale je považováno za asymptomatické přenášení. Závažnost onemocnění je ovlivněna počtem klíšťat. Za normu se tedy považuje až 4 jedinci na řasách. Demodektická blefaritida se projevuje silným svěděním po spánku, později se objevuje lepkavý výtok a vzniká těžký zánět horního a dolního víčka, které zarudnou a zhoustnou. Částice buněk a sekrece mazových žláz tvoří „límec“ na bázi řas. Mezi řasami se hromadí zaschlý výtok ve formě šupin. Mikroskopické vyšetření odhalí roztoče u kořene odstraněných řas.
Alergická blefaritida. Obvykle se projevuje v kombinaci s alergickým zánětem spojivek. Pacient má obavy z výrazného otoku očních víček, svědění, bolesti v očích a slizničního výtoku. Typicky se alergický proces vyskytuje v obou očích. V tomto případě se často vyskytuje fotofobie, syndrom suchého oka a nadměrné slzení.
Níže jsou fotografie různých forem blefaritidy.

Analýzy a diagnostika
Diagnostika blefaritidy není obtížná. Vychází z oftalmologického vyšetření pacienta štěrbinovou lampou. Instrumentálními diagnostickými postupy (visometrie, refraktometrie, biomikroskopie oka) lze efektivně identifikovat refrakční vady a posoudit stav očních struktur a slzného filmu.
Při podezření na demodektickou blefaritidu se provádí laboratorní vyšetření řas, aby se zjistila přítomnost kauzálního roztoče. K identifikaci infekčního patogenu se provádí bakteriální kultivace nátěru ze spojivky.
Léčba blefaritidy
Léčba blefaritidy se provádí ambulantně (doma). Léčba zánětu dolního víčka a léčba zánětu horního víčka se provádí stejným způsobem. Základem terapie blefaritidy, bez ohledu na její formu, je hyena očních víček, zaměřená na ošetření okrajů očních víček a speciální masáž očních víček. Jejich cílem je uvolnit meibomské žlázy od hustých sekretů a zničit živné médium příznivé pro reprodukci a růst mikroorganismů a roztočů. Základem hygienických postupů je čištění očních víček od šupin a krust sterilním vlhkým tamponem.
Ultramoderními hygienickými prostředky na oční víčka jsou ubrousky Blephaclean a gely – Blephagel, Teagel, speciálně navržený pro jemné mechanické čištění pokožky poškozených/podrážděných víček. Pravidelné hygienické postupy pro oční víčka mohou normalizovat jejich stav a obnovit funkci meibomských žláz. Pokud není možné použít takovéto specializované pečující přípravky, používá se k mytí pokožky kolem očí a víček dehtové mýdlo a ošetřují se okraje očních víček furatsilin, tinktura z eukalyptu, měsíčku, roztok manganistan draselný nebo brilantně zelená.
K urychlení evakuace sekretovaných meibomských žláz a pročištění vylučovacích cest použijte teplý obklad ve formě vaty, ručníku nebo gázy namočený v teplé vodě a vyždímaný 5-15 minut 2-4krát za rok. den.

Po hygieně očních víček se na okraje víček aplikují antibakteriální léky ve formě masti – tetracyklin, bacitracin nebo Erythromycinová oční mast. Do spojivkové dutiny můžete také vkapat antibiotické roztoky ve formě očních kapek (Tobramycin, Gentamicin, chloramfenikol, Levofloxacin, Ciprofloxacin et al.).
Při léčbě ulcerózní blefaritidy dolního a horního víčka jsou předepisovány kortikosteroidy (hydrokortizonová oční mast/oční kapky Dexamethason). Za přítomnosti sekundární infekce jsou předepsány antiseptiky – roztok Síran zinečnatý и Kyselina boritá nebo kombinované léky oční kapky Dexamethason v kombinaci s Tobramycin nebo Dexamethason с Neomycin.
Léčba šupinaté blefaritidy očních víček zahrnuje natírání okrajů očních víček hydrokortisonovou oční mastí a kapání kapek „umělých slz“: Oftagel/přirozená slza. S rozvojem konjunktivitidy – kapky dexamethason, Dexaposa nebo Maxidexa.
Pro demodektickou blefaritidu jsou předepsány miotické kapky „Tosmilen“, „Armin“, paralyzující klíšťata, gel „Metronidazol“ a mast Pilocarpine. Vtírání do okrajů očních víček, masti Floxal.
Jak léčit zánět očního víčka s alergickou blefaritidou? Nejprve je nutné vyloučit kontakt s alergenním agens. Pro lokální terapii jsou předepsány Hydrokortizon, Laticort, Akortin, Lokoid ve formě krémů a mastí. V případě potřeby se předepisují obecná antialergická léčiva ve formě tablet/injekcí nebo – klemastin, desloratadin, Loratadin, Chlorpyramin, antihistaminika.
Vzhledem k tomu, že blefaritida je charakterizována narušením slzného filmu, je indikováno dlouhodobé (až šest měsíců) užívání léků nahrazujících slzy. Léčba blefaritidy také zahrnuje užívání imunostimulačních léků a vitaminové terapie.
Je třeba poznamenat, že akutní oční blefaritidu lze vyléčit poměrně rychle, zatímco chronická blefaritida s častými recidivami vyžaduje dlouhodobou komplexní a vytrvalou léčbu. V některých případech může být chronický proces kontrolován dlouhodobým užíváním systematických antibakteriálních léků, například tabletových forem tetracyklin, jehož použití vám umožňuje inhibovat růst bakterií a snížit množství sekrece produkované meibomskými žlázami, což je zvláště důležité pro pacienty s meibomickou blefaritidou.
Blefaritida u dětí se léčí podobně, přičemž se bere v úvahu dávkování léků a věk, ve kterém byly předepsány.
Je možné a jak léčit blefaritidu očních víček lidovými léky? Je důležité si uvědomit, že léčba blefaritidy doma pouze lidovými léky není účinná a lidové léky lze považovat pouze za doplněk k předepsané lékové terapii.
Blefaritida
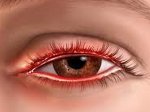
Blefaritida – oboustranný recidivující zánět ciliárního okraje očních víček. Blefaritida se projevuje zarudnutím a otokem okrajů očních víček, pocitem tíhy a svědění očních víček, zvýšenou citlivostí na ostré světlo, únavou očí, abnormálním růstem a ztrátou řas. V diagnostice blefaritidy hraje vedoucí roli externí vyšetření očních víček, stanovení zrakové ostrosti, biomikroskopie, bakteriologická kultivace, vyšetření řas na demodex. Léčba blefaritidy je zaměřena na odstranění příčiny onemocnění a zpravidla zahrnuje konzervativní opatření (toaleta očních víček, masáž očních víček, oční kapky, masti atd.).
ICD-10
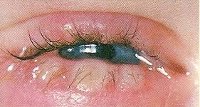
Přehled
Prevalence blefaritidy v populaci je poměrně vysoká – asi 30%. Blefaritida se může vyvinout u dětí, ale nejvyšší incidence nastává mezi 40. a 70. rokem věku. V oftalmologii tvoří blefaritida velkou skupinu etiologicky heterogenních zánětlivých onemocnění očních víček provázených poškozením jejich ciliárních okrajů, která mají recidivující a obtížně léčitelná onemocnění. Těžká a přetrvávající blefaritida může vést ke vzniku chalazionu, konjunktivitidy, keratitidy a rozmazaného vidění.

Příčiny belefaritidy
Vývoj blefaritidy může být způsoben různými důvody. Infekční blefaritida je způsobena bakteriemi (epidermální a Staphylococcus aureus), houbami, roztoči; neinfekční – alergická agens, oční onemocnění.
Hlavní příčinou infekční blefaritidy je stafylokoková infekce, která postihuje vlasové folikuly řas. K výskytu blefaritidy predisponuje přítomnost chronických ložisek infekce v mandlích (tonzilitida), vedlejších nosních dutinách (sinusitida, frontální sinusitida), dutině ústní (kaz), na kůži (impetigo) atd. Často je způsobena blefaritida poškozením okrajů očních víček roztočem Demodex (demodex). U většiny lidí žijí roztoči na povrchu kůže, ve vlasových folikulech, mazových žlázách a se snížením celkové reaktivity těla se mohou aktivovat a dostat se na kůži očních víček a způsobit blefaritidu. Méně často jsou etiologickými agens blefaritidy herpetické viry I, II a III typu, molluscum contagiosum, Haemophilus influenzae, bakterie střevní skupiny, kvasinkové houby atd. Při kombinaci blefaritidy s konjunktivitidou vzniká blefarokonjunktivitida.
Rozvoj neinfekční blefaritidy je často spojen s nekorigovanou patologií zraku (dalekozrakost, myopie, astigmatismus), syndromem suchého oka. U osob přecitlivělých na dráždivé látky (pyly, kosmetika, hygienické prostředky, léky) se může vyvinout alergická forma blefaritidy. Při kontaktní dermatitidě často dochází k poškození očních víček. Endogenní alergizace těla je možná u helminthiázy, gastritidy, kolitidy, cholecystitidy, tuberkulózy, diabetes mellitus, při které se mění složení sekrece meibomských žláz.
Výskyt a exacerbace blefaritidy jakékoli etiologie je predisponován poklesem imunitního stavu, chronickou intoxikací, hypovitaminózou, anémií, zvýšeným kouřem a prašností ve vzduchu, pobytem v soláriích, slunci a větru.
Klasifikace blefaritidy
Podle etiologie se blefaritida dělí na dvě skupiny: neinfekční a infekční. Když je do zánětlivého procesu zapojen pouze ciliární okraj víčka, mluví se o přední marginální blefaritidě; s poškozením meibomských žláz – o zadní okrajové blefaritidě; v případě převahy zánětlivých jevů v koutcích očí – o úhlové nebo úhlové blefaritidě.
Podle klinického průběhu se rozlišuje několik forem blefaritidy:
- Jednoduchý.
- Seboroická nebo šupinatá (obvykle spojená se seboroickou dermatitidou).
- Ulcerózní nebo stafylokoková (ostiofolikulitida).
- Demodektické.
- Alergický.
- Akné nebo rosacea-blefaritida (často v kombinaci s růžovkou).
- Smíšené.
Příznaky blefaritidy
Průběh jakékoli formy blefaritidy je doprovázen typickými projevy: otokem a zarudnutím očních víček, svěděním, únavou očí a zvýšenou citlivostí na podněty (světlo, vítr). Trvale vytvořený slzný film způsobuje rozmazané vidění. Oční výtok, zejména doprovázející průběh infekční blefaritidy, vede k výskytu plaku na očním víčku, slepení řas. Pacienti, kteří obvykle nosí kontaktní čočky, uvádějí, že je nemohou nosit tak dlouho jako dříve.
Jednoduchá blefaritida charakterizované hyperémií a ztluštěním okrajů víček, nahromaděním bělavě šedého tajemství v rozích palpebrálních štěrbin, mírným zarudnutím spojivky a dilatací kanálků meibomských žláz.
na šupinatá blefaritida na zesíleném a hyperemickém okraji očního víčka se hromadí šupiny deskvamované epidermis a epitelu mazových žláz, které jsou pevně připojeny k základně řas. Kožní šupinky jsou také definovány na obočí a pokožce hlavy. Tok seboroická blefaritida může být doprovázeno ztrátou a šedivěním řas.
Ulcerózní forma blefaritidy pokračuje tvorbou nažloutlých krust, po jejichž odstranění se otevírají vředy. Po zhojení ulcerace se tvoří jizvy, které narušují normální růst řas (trichiáza). V závažných případech se řasy mohou odbarvit (polióza) a vypadnout (madaróza) a přední linie řas se hypertrofuje a zvrásní.
Demodektická blefaritida probíhá s neustálým nesnesitelným svěděním očních víček, výraznějším po spánku. Okraje očních víček se zahušťují ve formě načervenalého válečku. Ve dne dochází k bolesti očí, uvolňování lepkavého tajemství, což vede k vysychání výtoku a jeho hromadění mezi řasami, což dává očím neupravený vzhled.
Příznaky alergická blefaritidase ve většině případů objevují náhle a jsou jasně spojeny s nějakým exogenním faktorem. Onemocnění je doprovázeno edémem a přetrvávajícím svěděním očních víček, slzením, slizničním výtokem z očí, fotofobií, bolestí očí. Pro alergickou blefaritidu je typické ztmavnutí kůže očních víček (tzv. „alergická modřina“).
na rosacea-blefaritida na kůži očních víček jsou patrné malé šedočervené uzliny korunované pustuly.
Blefaritida se může objevit s fenomény konjunktivitidy, syndromu suchého oka, keratitidy, akutní meibomitidy, rozvoje chalazionu, tvorby ječmene, konfliktů a vředů na rohovce, ohrožujících ztrátu zraku. Téměř vždy má blefaritida chronický průběh a má tendenci se vracet po mnoho let.
Diagnóza blefaritidy
Rozpoznání blefaritidy provádí oftalmolog na základě stížností, údajů z vyšetření očních víček, identifikace doprovodných onemocnění a laboratorních testů. V rámci diagnostiky blefaritidy se zjišťuje zraková ostrost a provádí se biomikroskopie oka, která umožňuje posoudit stav okrajů víček, spojivky, oční bulvy, slzného filmu, rohovky atd. K identifikaci dosud nepoznané dalekozrakosti krátkozrakost, presbyopie, astigmatismus, vyšetřuje se stav refrakce a akomodace.
Pro potvrzení demodektické blefaritidy se provádí mikroskopické vyšetření řas na roztoč Demodex. Při podezření na infekční blefaritidu je indikována bakteriologická kultivace stěru ze spojivky. S alergickou povahou blefaritidy je nutné konzultovat alergologa-imunologa s alergickým testem. Aby se vyloučila helmintická invaze, je vhodné předepsat fekální analýzu vajíček červů.
Dlouhodobá blefaritida, doprovázená hypertrofií okrajů víček, vyžaduje vyloučení karcinomu mazových žláz, spinocelulárního nebo bazaliomu, u kterého se provádí biopsie s histologickým vyšetřením tkáně.
Léčba blefaritidy
Léčba blefaritidy je konzervativní, dlouhodobá, vyžaduje integrovaný lokální a systémový přístup i s přihlédnutím k etiologickým faktorům. Často k odstranění blefaritidy konzultace se specializovanými odborníky (otolaryngolog, zubař, dermatolog, alergolog, gastroenterolog), sanace chronických ložisek infekce a odčervení, normalizace výživy, zlepšení hygienických a hygienických podmínek doma a v práci a zvýšení imunity jsou potřeba. Při zjištění refrakčních vad je nutné provést jejich korekci brýlemi nebo laserem.
Lokální léčba blefaritidy vyžaduje zohlednění formy onemocnění. Při léčbě blefaritidy jakékoli etiologie je nutná důkladná hyena očních víček, čištění krust a šupin vlhkým tamponem po předběžné aplikaci penicilinu nebo sulfacylové masti, instilace roztoku sulfacetamidu do spojivkové dutiny, ošetření okrajů oční víčka s brilantně zeleným roztokem, masáž očních víček.
U ulcerózní blefaritidy se používají masti obsahující kortikosteroidní hormon a antibiotikum (dexamethason + gentamicin, dexamethason + neomycin + polymyxin B). U konjunktivitidy a marginální keratitidy je léčba doplněna podobnými očními kapkami. V případech ulcerace rohovky se používá oční gel dexpanteol.
U seboroické blefaritidy je indikováno mazání očních víček hydrokortisonovou oční mastí, instilace „umělé slzy“. Při léčbě demodikózní blefaritidy se kromě obecných hygienických opatření používají speciální antiparazitární masti (metronidazol, zinko-ichthyol), alkalické kapky; systémová léčba metronidazolem.
Alergická blefaritida vyžaduje eliminaci kontaktu s identifikovaným alergenem, instilaci antialergických kapek (lodoxamid, kromoglykát sodný), ošetření očních víček kortikosteroidními očními mastmi a užívání antihistaminik. Při meibomické a acne blefaritidě je vhodné předepsat intravenózně tetracyklin nebo doxycyklin v průběhu 2 až 4 týdnů.
Systémová terapie blefaritidy zahrnuje vitaminovou terapii, imunostimulační terapii, autohemoterapii. Účinná je kombinace lokální a celkové medikamentózní léčby s fyzioterapií (UHF, magnetoterapie, elektroforéza, darsonvalizace, UV záření), ozařování Bucca paprsky.
U komplikovaných forem blefaritidy může být nutná chirurgická léčba: odstranění chalazionu, operace očních víček pro trichiázu, korekce inverze nebo everze víčka.
Prevence a prognóza blefaritidy
Při včasné a trvalé léčbě blefaritidy je prognóza zachování zraku příznivá. V některých případech má onemocnění protrahovaný recidivující průběh, což vede ke vzniku styes, chalazions, deformaci okrajů víček, rozvoji trichiázy, chronické blefarokonjunktivitidy a keratitidy a zhoršení zrakových funkcí.
Pro prevenci blefaritidy je nutné léčit chronické infekce, vyloučit kontakt s alergeny, korigovat refrakční vady, včasnou léčbu dysfunkce mazových žláz, udržovat zrakovou hygienu, zlepšovat hygienické a hygienické pracovní a životní podmínky.
Angulární blefaritida: příznaky, diagnostika a léčebné metody
Oči plní v životě člověka důležitou funkci, ale často podléhají infekcím. Blefaritida je jednou z nejčastějších infekčních očních chorob. Tímto onemocněním trpí více než 30 % populace.
Existuje několik typů blefaritidy. Jednou z nejčastějších je angulární blefaritida. Úhlová (úhlová) blefaritida je zánět, který se objevuje v koutcích očí. Prvními příznaky jsou oční víčka zarudnou, otečou, objeví se svědění, řasy začnou vypadávat Je velmi nebezpečné, pokud řasy začnou růst směrem k rohovce a škrábou ji.
Pokud se mikrobi dostanou do rány, hrozí vznik eroze a vředů na rohovce, což způsobuje ztrátu zraku. Vzhled tohoto onemocnění může naznačovat, že imunita je snížena. Proto, pokud se objeví příznaky tohoto onemocnění, je důležité okamžitě vyhledat lékaře.
Co je úhlová blefaritida?
Blefaritida je jedním z nejčastějších a dlouhotrvajících očních onemocnění, při kterém se zánětlivý proces rozvíjí v ciliárních okrajích očních víček. Blefaritida je náchylná k recidivám, vyčerpává pacienta, snižuje jeho výkonnost a v některých případech vede i ke ztrátě zraku.
V závislosti na umístění blefaritidy to může být:
- Přední okraj. U tohoto typu blefaritidy je postižen pouze přední ciliární okraj víčka.
- Posednemarginální. Postižen je zadní okraj víčka, který obsahuje meibomské žlázy.
- Hranatý nebo hranatý. Zánětlivé jevy se koncentrují v koutcích očí.
Příznaky
Onemocnění začíná zarudnutím, otokem kůže očních víček, svěděním, ztluštěním očních víček a ztrátou řas. Zvláště nebezpečné je, když řasy začnou růst směrem k rohovce a škrábou ji. Pokud se mikrobi dostanou do rány, může se vytvořit eroze rohovky a vředy, které ohrožují ztrátu zraku.
Úhlová blefaritida nebo angulární blefaritida je charakterizována zánětlivými procesy v rozích palpebrální štěrbiny. V důsledku toho se pěnivý obsah hromadí v koutcích oka. Víčka navíc houstnou a objevují se na nich vředy nebo praskliny. Poměrně často se toto onemocnění vyskytuje v dospívání.
Při mírném průběhu onemocnění okraje víček mírně otékají, zčervenají a u kořínků řas se pokrývají malými šedobílými šupinkami, které se snadno oddělují a obnažují zarudlé víčko. Objevuje se svědění pod řasami, pocit tíhy víček, někdy i ztráta řas.
Zjizvení vředů může vést k deformaci víčka, nesprávnému růstu řas, které rostou ve svazcích v různých směrech a mohou růst směrem k oku a neustále je dráždí. Řasy jsou řídké, tenké, snadno vypadávají a nové špatně rostou. Onemocnění může probíhat bez tvorby šupin a vředů. Okraje víček jsou přitom ztluštělé, červené a vlhké – při tlaku na chrupavku se zdají mastné, uvolňuje se mastný sekret.
Příčiny blefaritidy
Tato patologie může být způsobena různými důvody. Mezi nejběžnější patří následující:
- Poškození kůže očních víček roztoči demodex. Mnoho lidí má tyto parazity a žijí ve vlasových folikulech, na povrchu kůže a v mazových žlázách. Pokud se imunita sníží, roztoči se začnou aktivně množit a v důsledku toho skončí na kůži očních víček. To je důvod, proč se vyvíjí demodektická blefaritida.
- Zvýšená citlivost na určité dráždivé látky. Mezi takové látky patří prach, zvířecí chlupy, pyl a kosmetika. V tomto případě se u člověka objeví alergická blefaritida, která je často doprovázena zánětem sliznice oka. Některá onemocnění přispívají k alergizaci těla – gastritida, cukrovka, cholecystitida.
- Napětí očních svalů. Blefaritida se často objevuje u lidí trpících dalekozrakostí, kteří nepoužívají brýle. Neustále napjaté svaly se často unaví, člověk zažívá určité nepohodlí, a proto si tře oči rukama. Z tohoto důvodu dochází k infekci, která přispívá k rozvoji blefaritidy.
- Infekce lymfatickým nebo krevním řečištěm. V tomto případě může být zdrojem infekce chronická tonzilitida, kaz a další onemocnění.
- Špatná hygiena. Toto je nejčastější příčina blefaritidy u dětí.
diagnostika
Diagnóza je stanovena na základě vyšetření, stížností, klinického průběhu onemocnění, identifikace patologie pozadí a laboratorních testů.
Vzhledem k přítomnosti typických příznaků blefaritidy není její identifikace nijak zvlášť obtížná. Diagnózu stanoví oční lékař na základě vyšetření štěrbinovou lampou. K objasnění formy onemocnění a předepsání vhodné léčby je vhodné provést speciální studie. K tomu se provede seškrab z postiženého víčka a provede se laboratorní rozbor odebraného materiálu.
Léčba
Léčba blefaritidy je zpravidla značně zdlouhavá a zahrnuje komplex obecných i místních opatření. Nejprve je nutné identifikovat a odstranit příčinu blefaritidy.
Jedná se o léčbu chronických ložisek infekcí, správnou výživu, odstranění nehygienických podmínek doma i v práci, léčbu alergických onemocnění, včasnou a správnou korekci refrakčních vad (krátkozrakost, dalekozrakost, astigmatismus), odčervení a další opatření ke zlepšení zdravotního stavu. těla a zvýšit jeho odolnost.
Lokální léčba závisí na formě onemocnění.
Celková léčba zahrnuje vitaminoterapii, zvýšenou imunitu, správnou a výživnou výživu v přetrvávajících případech se doporučuje autohemoterapie. Léčba by měla být předepsána odborníkem.
Tradiční ošetření
Léčba blefaritidy obvykle zahrnuje tři fáze.
- Nejprve jsou předepsány teplé obklady – tento postup umožňuje zahřát žlázy očního víčka a rychle vyčistit vylučovací kanály. Obklad musí být aplikován třikrát až čtyřikrát denně. Mělo by se uchovávat pět až deset minut.
- Poté je třeba okraje očních víček očistit od patologického výtoku. Tento postup se provádí pomocí gázové ubrousky, která je navlhčena ve vodě s roztokem dětského šamponu.
- Nakonec se na okraje očních víček nanese antibakteriální oční mast – může to být bacitracin, tetracyklin nebo erytromycin. Někdy jsou předepsány krátké kurzy kombinovaných mastí, které obsahují antibakteriální a kortikosteroidní složky.
Těžké formy blefaritidy se léčí antibiotikem ve formě tablet. V případě demodektické blefaritidy jsou předepsány také antiparazitika.
Lékařská terapie
Léková terapie blefaritidy je dlouhodobá a vyžaduje pečlivé a systematické provádění všech pokynů ošetřujícího lékaře. Není možné se zbavit blefaritidy sami, konzultace s odborníkem a správná diagnóza se používá pro úhlovou (úhlovou) blefaritidu.
Pamatujte – pokud objevíte první příznaky, které vás varují, měli byste okamžitě vyhledat lékařskou pomoc, protože pouze odborník v této oblasti může přesně diagnostikovat onemocnění a identifikovat jeho příčiny. Je to on, kdo je schopen předepsat lokální léčbu oční blefaritidy, která nepovede k nepříjemným následkům.
Pro rychlejší vyléčení blefaritidy se pacientovi doporučuje:
- nepoužívejte řasenku a oční stíny;
- vyloučit kontakt s alergenem;
- nezapomeňte nosit sluneční brýle;
- během intenzivního kvetení nechoďte ven;
- Vyvarujte se prašných a plynem naplněných míst.
Léčba lidovými prostředky
Nejběžnějším lidovým lékem na blefaritidu je mytí očí a používání pleťových vod pomocí bylinných odvarů nebo infuzí léčivých bylin. A pro tyto účely používají květy měsíčku, heřmánku, chrpy, eukalyptu a listy šalvěje.
A nejznámějším lidovým lékem na blefaritidu je odvar z cibule s přídavkem kyseliny borité, po jehož přípravě si pacient tímto odvarem několikrát denně myje oči. Další vynikající účinek se dosáhne mytím očí infuzí černého a zeleného čaje, které se užívají ve stejném množství.
Pokud je návštěva lékaře z určitých důvodů nemožná a/nebo je na určitou dobu odložena, můžete se pokusit zmírnit zánět oka pomocí známých lidových léků:
- Pro zmírnění blefaritidy spařte 2 čajové lžičky suchých okvětních lístků chrpy ve sklenici vroucí vody. Čaj je nutné nechat hodinu louhovat, poté důkladně scedit přes gázu. Výsledný nálev používejte jako oční mléko po dobu jednoho týdne.
- Oblíbeným lidovým prostředkem k léčbě blefaritidy a jiných očních zánětů jsou obklady z odvaru dubové kůry. Pro přípravu odvaru zalijte 1 lžíci dubové kůry sklenicí vroucí vody a poté půl hodiny vařte na mírném ohni.
- Měli byste vzít 3 polévkové lžíce zeleného a černého čaje, přidat 1 lžičku suchého hroznového vína a výslednou směsí důkladně opláchnout oči. Tento postup opakujte jednou za hodinu.
Prognóza a prevence
Aby se zabránilo blefaritidě, je třeba dodržovat standardní hygienická pravidla. Například byste si neměli otírat obličej cizím ručníkem nebo kapesníkem a neměli byste si třít oči špinavýma rukama. Pokud někdo z rodiny již prodělal demodektickou blefaritidu, všechny jeho osobní věci by měly být zavěšeny odděleně od ostatních věcí a ručníků ostatních členů rodiny.
Je také zakázáno, aby ostatní členové rodiny leželi na polštáři již nakažené osoby. Proto pouze vědomý přístup pacienta a nezbytná preventivní opatření pro všechny členy rodiny mohou zabránit vzniku tohoto onemocnění.
Při systematické léčbě je prognóza příznivá, i když toto onemocnění má spíše vleklý průběh. Často může dojít k relapsům.
Co je úhlová blefaritida

Úhlová blefaritida je zánětlivý proces lokalizovaný v koutcích očí. Onemocnění začíná zarudnutím očních víček, otokem a svěděním. Tuto patologii nelze zanedbat, protože řasy začínají růst směrem k rohovce a škrábou ji.
Neexistují prakticky žádné rozdíly s jinými typy blefaritidy, s výjimkou lokalizace onemocnění. Zánětlivý proces začíná v rozích palpebrální štěrbiny a hromadí se zvláštní sekrece připomínající hustou pěnu.
Příčiny
Úhlový zánět očních víček je vyvolán různými důvody. Nemoc je pozorována na obou stranách. Nepředstavuje hrozbu pro zdraví, ale způsobuje vážné nepohodlí.
Příčiny úhlové blefaritidy:
- roztoči, bakterie a patogenní houby;
- alergická reakce;
- psoriáza;
- dysfunkce meibomské žlázy;
- Rosacea onemocnění.
Nejčastěji je onemocnění vyvoláno stafylokokovou infekcí v těle. Zánět může být také způsoben helminthickou invazí, gastritidou, diabetes mellitus a tuberkulózou.

K onemocnění jsou nejvíce náchylní jedinci se seboroickou dermatitidou, kontaktními alergiemi a cukrovkou. Patologie se vyvíjí u lidí, kteří nedodržují hygienická pravidla a u lidí citlivých na chemické dráždivé látky a kosmetiku.
Příznaky
Příznaky úhlové blefaritidy:
Nechirurgické ošetření očí po dobu 1 měsíce.
- Oči se zalijí slzami. Úhlová blefaritida dráždí oční bulvy a způsobuje nadměrné slzení. Suché oči, častá komplikace onemocnění, mohou být také faktorem tohoto příznaku.
- Zvýšená suchost. Nedostatečná tvorba slz nebo špatná kvalita slz nemohou udržet dostatečnou hydrataci. Blefaritida způsobuje tento příznak blokováním meibomských žláz.
- Pálení a svědění se objevují v důsledku aktivního množení patogenních mikroorganismů. Příznaky se zhoršují, jak nemoc postupuje.
- Zarudnutí očí a očních víček. Hyperémie nastává v důsledku zánětlivého procesu. Objevuje se zarudnutí v důsledku rozšíření krevních cév, které následně prasknou. Objevuje se v důsledku vniknutí šupin do očí, které dráždí sliznici.
- Řasy se lámou v koutcích a rostou nesprávně.
- Zvýšená citlivost na světlo. Vyskytuje se v důsledku zvýšené suchosti očí.
- Někdy se na víčkách objevují šupinky podobné lupům. V rozích u kořene řas se tvoří krusty.
Při blefaritidě oční víčka ztěžknou a výkon se sníží. Při absenci správné léčby vede patologie ke ztrátě zrakového vnímání. Onemocnění je doprovázeno pěnivým výtokem, který má narůžovělý odstín.

Léčba
Jednorázová léčba blefaritidy neexistuje, protože zánět má tendenci se opakovat. Pravidelnou terapií se symptomy zeslabují a následně redukují na minimum. Hlavní léčbou je pravidelná hygiena očních víček.
Léky
K léčbě blefaritidy se používají antibakteriální látky. Masti se aplikují nejen do koutku, opatrně se vtírají do okrajů víček a vkládají do spojivkového vaku, aby se zabránilo šíření infekce.
Antibiotika jsou předepisována na základě gentamicinu. Pokud existují kontraindikace nebo nežádoucí účinky, předepisují se jiné léky. Například Floxal, Levomycetin.
Pro blefaritidu jsou předepsány antihistaminika, steroidy a antiseptika. Hormonální léky pomáhají zmírnit zánět. Mezi ně patří hydrokortizonová mast.
Kromě toho se léky používají k zvlhčení. Jedná se o Umělé slzy a Oftagel. U složitějších úhlových blefaritid se používá dexamethason.
Lidové prostředky
Nejlepší metodou je mytí očí pomocí bylinných odvarů nebo infuzí. Používají heřmánek, měsíček, chrpu, šalvěj a eukalyptus. Každá rostlina má jedinečné léčivé vlastnosti. Nedoporučuje se vařit bylinky odděleně, nedoporučuje se je kombinovat.

Cibulový odvar má antibakteriální, protizánětlivé a antiseptické vlastnosti. Celá cibule se spaří v malém množství vody, přefiltruje a ochladí. Do roztoku přidejte 2-3 kapky kyseliny borité. Použijte oplachovací roztok.
Měl by být používán s opatrností, protože způsobuje vážné pálení, pokud se dostane do očí.
Zelený a černý čaj mají dobré antibakteriální a protizánětlivé vlastnosti. Míchají se ve stejném množství a vaří se ve 200 ml vroucí vody. Uvařený čaj lze použít neomezeně, pokud se objeví silné svědění.
Vařte chrpy ve vroucí vodě. 2 polévkové lžíce. l. Léčivá rostlina se louhuje ve 200 ml tekutiny po dobu nejméně 1 hodiny. Poté produkt přeceďte přes gázu. Používá se lotion. Vatový tampon se namočí do infuze a aplikuje se na oční víčka po dobu 10 minut.
Tři fáze čištění koutku očních víček
To je nezbytnou součástí léčby a prevence blefaritidy. Cílem je vyčistit stagnující mastné a pěnivé sekrety.
Čištění se provádí obyčejnou vodou. Tato procedura by měla být prováděna denně a sestává z aplikace tepla, masáže a následného čištění.
Před výkonem byste si měli vyjmout kontaktní čočky a umýt si ruce antibakteriálním mýdlem:
- Teplý . Cílem je zjemnit pokožku a krusty v koutcích víček. Měkký flanel se navlhčí v teplé vodě a aplikuje se na oční víčka po dobu 5-10 minut. Jakmile látka vychladne, znovu ji navlhčete.
- Masáž pomáhá vypudit mastnou tekutinu, která ucpala meibomské žlázy umístěné v rozích očních víček. Ukazováček a prostředníček se přiloží k vnitřnímu koutku oka, jemně masírují podél celého víčka a pohybují se směrem k vnějšímu koutku. Masáž by neměla být příliš měkká, ani příliš tvrdá.
- Očista. Po použití tepla a masáže se provádí čištění. Obvykle se používá sterilní vatový tampon. Navlhčí se ve vodě, do které bylo přidáno pár kapek dětského šamponu. Vymačkejte z vatového tamponu přebytečnou tekutinu a jemně otřete oční víčka. Lékaři doporučují zakoupit pěnové čisticí gely od optometristů. Používají se denně.
Čištění by mělo být prováděno 2krát denně, dokud nedojde ke zlepšení. Poté procedury pokračují, ale každé ráno. Zabráníte tak opětovnému šíření zánětu.
Komplikace a nebezpečí
Ve většině případů blefaritida způsobuje nepohodlí, ale není vážným nebo zrak ohrožujícím stavem. Komplikace jsou vzácné. Tyto zahrnují:
Ulcerace a zjizvení očních víček jsou vzácné. Častěji vede úhlová blefaritida ke konjunktivitidě, zánětu rohovky.
Prevence

Prevence úhlové blefaritidy zahrnuje dodržování správné hygieny. Nepoužívejte špinavé ručníky a nedotýkejte se očí špinavýma rukama. Blefaritida zřídka úplně zmizí, je pravděpodobnější, že se znovu objeví, pokud nejsou dodržována následující pravidla:
- vyhnout se všemu, co dráždí oči;
- pravidelně si čistěte oční víčka;
- navštívit oftalmologa alespoň jednou za 1 měsíce;
- vzdát se špatných návyků;
- odstranit nemoci včas.
Je důležité vytvořit hygienické a hygienické pracovní a životní podmínky. Pokud má člověk alergie, musí užívat antialergické léky.
Užitečné videa
Špatné vidění výrazně zhoršuje kvalitu života, znemožňuje vidět svět takový, jaký je. Nemluvě o progresi patologií a úplné slepotě.
IRTC „Mikrochirurgie oka“ publikovala článek o nechirurgické obnově zraku až do 90 %, díky čemuž to bylo možné.
