Příznaky a léčba tularémie.
Obsah [Zobrazit obsah]
Příznaky a léčba tularémie

Tularémie (choroba podobná moru, králičí horečka, menší mor, horečka jelení mouchy, nemoc myší, epidemická lymfadenitida).
Jedná se o akutní zooanthrapanotickou přirozenou fokální bakteriální infekci s mnoha přenosovými mechanismy, charakterizovanou syndromem horečky-intoxikace, zánětlivými změnami na vstupních branách infekce a regionální lymfadenitidou.
První informace o nemoci se do civilizovaného světa dostaly na začátku 1911. století, kdy američtí vědci McCoy a Chapin objevili u gopherů v Kalifornii poblíž jezera Tulare známky moru. McCoyovi a Chapinovi se v roce XNUMX podařilo izolovat původce tularemie a pojmenovali ho Bacterium tularense.
Co je to?
Tularémie je infekční přirozená fokální patologie s akutním průběhem, charakterizovaná především poškozením orgánů lymforetikulárního systému, kůže, sliznic hltanu a plicního parenchymu s výrazným komplexem příznaků intoxikace.
První zmínka o nemoci klinicky připomínající dýmějový mor pochází z roku 1910, která byla po četných vědeckých studiích nazývána „tularémie“. Očkování se v té době ještě neprovádělo a vzhledem k vysoké přirozené vnímavosti lidí k původci této patologie, dosahující téměř 100 %, se při každém kontaktu zdravého člověka se zdrojem infekce projevily živé klinické příznaky onemocnění. vyvinula se tularémie.
Patogen
Francisella tularensis je gramnegativní tyčinka (tedy zrůžoví) a tato barva ukazuje na přítomnost pouzdra, a tedy určitou fagocytární ochranu při vstupu do makroorganismu. Nemá žádné spory ani bičíky. Existují také další strukturální rysy patogenu, které vytvářejí příznaky:
- neurominidáza podporuje adhezi (přichycení) k poškozujícím tkáním;
- endotoxin způsobuje syndrom horečnaté intoxikace a alergenní vlastnosti buněčné stěny;
- schopnost množit se ve fagocytech a potlačovat jejich zabijácký účinek;
- přítomnost receptorů pro Fc fragmenty imunoglobulinu třídy G (IgG), proto je narušena aktivita komplementových systémů a makrofágů.
Poslední dva faktory vedou k alergické restrukturalizaci imunitního systému
Patogen je relativně stabilní ve vnějším prostředí (i přes chybějící sporulaci), zejména při nízkých teplotách a vysoké vlhkosti: přežívá při -300°C, v ledu až 10 měsíců, v mraženém mase až 3 měsíce, ve vodě déle než měsíc (a při 10°C – 9 měsíců), v sekretech nemocných hlodavců – více než 4 měsíce, v půdě – 2,5 měsíce, v mléce – 8 dní, při teplotě 20-30°C – až 3 týdny.
Patogen je citlivý na následující faktory:
- vysoká teplota – při 60°C zemře do 10 minut;
- přímé UV – umírá za 30 minut;
- Ionizující záření a dezinfekční prostředky (3% Lysol, 50% alkohol, formaldehyd, chloramin, bělidlo, sublimát) působí škodlivě – k inaktivaci patogenu dochází po 10 minutách.
Náchylnost lidí k tularémii je vysoká a dosahuje 100 %, to znamená, že onemocní každý, kdo přijde do kontaktu s patogenem, bez omezení pohlaví a věku. Je tam sezóna léto-podzim. Přirozená ohnisková prevalence – přirozená ložiska tularémie existují na všech kontinentech severní polokoule, v zemích západní a východní Evropy, Asie a Severní Ameriky. Na území Ruské federace je nemoc registrována všude, ale především v severní, střední a západní sibiřské oblasti Ruska.
Jak se můžete nakazit?
Jak se tularémie přenáší a jak nebezpečná je tato nemoc? Cesty přenosu tularémie jsou následující:
- kontakt – při dotyku nemocného zvířete;
- nutriční – při konzumaci kontaminovaných potravin nebo vody;
- polétavý prach – při vdechování částic při práci s obilím;
- krev sající hmyz přenáší infekci přenosem.

Co se děje v těle?
Hlavním zdrojem tularémie jsou vodní krysy, myši, zajíci a další hlodavci. Nemocní lidé nepředstavují nebezpečí, to znamená, že pokud je vám diagnostikována tularémie, příznaky onemocnění by se měly týkat pouze vás. Vaši rodinní příslušníci, kolegové v práci a blízcí přátelé nejsou ohroženi tularémií. Tularémii můžete chytit v případech, kdy se bakterie dostanou dovnitř těla škrábanci a jiným poškozením kůže nebo sliznic. Další častou cestou infekce je pitná voda kontaminovaná hlodavci.
Ihned po průniku do lidského těla se původce tularémie začne rychle množit a dříve či později se bakterie rozšíří do všech orgánů a systémů. Usazují se především v lymfatických uzlinách, játrech, slezině a plicích. Jakmile se tularémie začne rozvíjet, příznaky se obvykle objeví během 3 až 6 dnů. U pacientů se náhle objeví horečka, bolest svalů, nevolnost a bolest hlavy. Všimněte si, že teplota často dosahuje kritické úrovně, a proto, když je diagnostikována tularémie, léčba by měla začít okamžitě po stanovení správné diagnózy.
Příznaky tularémie u lidí
Tularémie má poměrně neurčitou inkubační dobu, která trvá od jednoho dne do jednoho měsíce, ale příznaky se zpravidla objevují během prvního týdne. Zpočátku dochází k prudkému zvýšení tělesné teploty, a to až na čtyřicet stupňů. Na pozadí zvýšené teploty se příznaky intoxikace těla zvyšují ve formě silné bolesti hlavy a svalů a celkové slabosti. Horečka může přetrvávat buď nepřetržitě, nebo se může objevit ve dvou nebo třech vlnách. Pacient má obvykle horečku až tři týdny, ale v některých případech může tento stav trvat až tři měsíce.
Při vstupním vyšetření pacienta je pozorováno zarudnutí obličeje, oční skléry, sliznic nosohltanu a dutiny ústní. Může dojít k mírnému otoku kůže a injekci skléry, což způsobí zarudnutí očí. Krevní tlak je nízký, srdeční frekvence je pomalá. Několik dní po nástupu horečky je současně pozorováno zvětšení jater a sleziny a na kůži se mohou objevit vyrážky různého typu.
V závislosti na způsobu infekce se klinický obraz onemocnění liší:
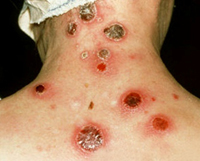
- Při přenosné infekci se vyvíjí ulcerativně-bubonická forma. V místě průniku patogenních bakterií se objeví vřed s tmavým dnem, oteklými okraji a má tvar kokardy. Hojení během procesu léčby trvá velmi dlouho. Na pozadí tohoto obrázku je také pozorována regionální lymfadenitida.
- Když infekce pronikne do kůže, vyvine se bubonická forma, což není nic jiného než regionální lymfadenitida. Mohou být ovlivněny jakékoli lymfatické uzliny: při palpaci se zvětšují až na velikost kuřecího vejce, je pozorována bolest, která postupně mizí; V průběhu několika měsíců se bubliny rozpouštějí nebo hnisají, mění se v absces, který následně proniká a vytváří píštěl.
- Pokud bacil tularemie pronikne sliznicí oka, vzniká okulárně-bubonická forma ve formě ulcerózně-hnisavého zánětu spojivek. Nejprve se objeví příznaky zánětu (otok, zarudnutí, pocit písku v oku, bolest), poté se objeví eroze a drobné vřídky s hnisavým výtokem. Rohovkové léze obvykle nejsou pozorovány. Léčba tohoto typu tularémie je velmi obtížná a zabere spoustu času.
- Břišní forma nastává, když patogen postihuje lymfatické cévy střevní mezenterie. Hlavními příznaky jsou nevolnost, zvracení, bolesti břicha a střevní poruchy ve formě průjmu. Při dlouhém průběhu onemocnění je pozorována ztráta hmotnosti. Při palpaci dutiny břišní je bolest lokalizována v oblasti pupku, lze cítit zvětšená játra a slezinu.
- Při pronikání infekce do těla přes sliznici nosohltanu dochází k anginózně-bubonické formě tularemie. V takovém případě se člověk nakazí kontaminovanými potravinami a vodou. Počáteční příznaky silně připomínají bolest v krku: potíže s polykáním (dysfagie), bolest v krku, mandle otékají a zčervenají, pokrývají se šedavým povlakem, který se obtížně odstraňuje. V pozdějších stadiích onemocnění začíná tkáň mandlí odumírat, tvoří se vředy, které po zhojení zanechávají spíše hrubé keloidní jizvy. Na straně nemocné mandle vzniká lymfadenitida krčních, submandibulárních a příušních lymfatických uzlin.
- V důsledku vdechování kontaminovaného prachu vzniká plicní forma, která se vyskytuje ve variantě plicní nebo bronchitidy. U varianty bronchitidy jsou postiženy bronchiální a paratracheální mediastinální lymfatické uzliny. Příznaky se projevují ve formě středně silné bolesti na hrudi, suchého kašle a známek intoxikace. Tato forma tularemie je nejmírnější, pacient se obvykle zotaví přibližně do dvou týdnů.
Nejtěžší forma tularemie je považována za generalizovanou formu. Její průběh je velmi podobný sepsi, neboli břišnímu tyfu a paratyfu. Objevuje se výrazná intoxikace, dlouhotrvající, nesprávně ustupující horečka, silné bolesti svalů a hlavy, závratě, zmatenost, halucinace a delirium.
Komplikace
O jejich relevanci můžeme mluvit především v případě vývoje zobecněné formy.
Nejčastěji se vyskytuje tularemická pneumonie sekundárního typu, často dochází k šoku infekčně toxického charakteru. Vzácné případy se vyznačují výskytem meningitidy, myokarditidy, meningoencefalitidy, polyartritidy a dalších patologií.
diagnostika
Správně stanovená diagnóza závisí na včas shromážděné anamnéze. Jakékoli informace o osobě pomohou: nedávné kontakty, kousnutí hmyzem, ať už došlo k lovu nebo rybolovu. Na každé maličkosti v životě nemocného člověka v posledních dnech záleží.
Další fází diagnostiky tularémie je bakteriologická metoda. Bubo se propíchne, z postižené oblasti oka se odebere obsah vředu nebo krev a infikují se laboratorní zvířata. Nemocné myši umírají na tularémii 3–4 dny po podání mikroorganismu. Poté se v laboratoři odeberou stěry z vnitřních orgánů uhynulých zvířat a prohlédnou se pod mikroskopem.
Sérologické metody RA a RPGA jsou považovány za humánnější metody diagnostiky.
Jednou z prvních metod diagnostiky tularemie je kožní alergický test s tularinem nebo antigenem tularemie. Látka se podává intradermálně v dávce 0,1 ml. Reakce nastává 3.–5. den nemoci. Po 48 hodinách se vyhodnotí výsledek. Pozitivní test bude zjištěn u nakažených lidí, kteří měli tularémii nebo byli proti této nemoci očkováni. Test je považován za pozitivní, pokud se objeví papule (zarudlá, vyvýšená oblast kůže) o velikosti 5 mm. Tato metoda je podobná metodě pro diagnostiku tuberkulózy.

Léčba tularémie
Pacienti s tularémií nebo s podezřením na tularémii by měli být hospitalizováni. Etiotropní léčba tularémie se provádí aminoglykosidy nebo tetracykliny. Streptomycin se obvykle předepisuje 0,5 g dvakrát denně intramuskulárně a pro plicní nebo generalizované formy 1,0 g 2krát denně. Gentamicin se používá parenterálně v dávce 3-5 mg/kg/den v 1-2 podáních.
Při včasné léčbě, mírném nebo středně těžkém průběhu jakékoli varianty bubonických forem se specifická terapie provádí tetracyklinovými antibiotiky. Nejúčinnější je doxycyklin v denní dávce 0,2 g, o něco méně – tetracyklin (0,5 g 4x denně). Podle doporučení některých autorů je možné užívat rifampicin 0,3 g 3x denně, ale WHO nedoporučuje užívání antituberkulózních léků k léčbě jiných onemocnění.
Trvání průběhu antibakteriální terapie je 10-14 dní. V případě relapsu je předepsáno antibiotikum, které nebylo použito během první vlny onemocnění. Když bubo hnisá nebo se objeví výkyvy, je nutný chirurgický zákrok – otevření lymfatické uzliny a důkladné vyprázdnění hnisu. V místě kousnutí hmyzem byste neměli otevírat vezikuly nebo pustuly! Patogeneticko – detoxikační terapie se provádí dle indikací.
Předepisování rekonvalescentních přípravků je dáno stavem pacienta s přihlédnutím k regresi velikosti a zánětlivým změnám v odpovídajících lymfatických uzlinách.
Prevence
Prevence infekce je následující:
- Používání ochranných obleků při rybaření nebo lovu. Budou chránit před kousnutím klíšťaty, hlodavci a drobným hmyzem. Oblečení by se mělo nosit tak, aby co nejvíce omezovalo přístup k tělu: dlouhé rukávy, rolák, kalhoty zastrčené do kozaček.
- Nákup repelentů – přípravků, které chrání před kousnutím klíšťaty a mouchami.
- Při pěší turistice byste si měli vzít pitnou vodu a za žádných okolností nepoužívejte neznámé zdroje, protože mohou být kontaminovány.
- Důkladná prohlídka těla po každé návštěvě lesních oblastí k detekci klíšťat. Pokud je přítomno, měli byste okamžitě vyhledat lékařskou pomoc a nepokoušejte se klíště odstranit sami.
- Riziko nákazy tularémií se zvyšuje v oblastech, kde jsou běžné populace divokých zvířat a jejich lov je hlavní činností. V takových místech je očkování proti této nemoci nutné.
Vakcína proti tularémii spouští tvorbu speciálních protilátek, čímž je lidský imunitní systém schopen v případě, že se původce bakterie dostanou do těla, zničit škodlivou buňku a zastavit další rozvoj onemocnění.
Vakcinační přípravek je sušená živá bakterie francisella tularensis. Používá se dvěma způsoby: aplikuje se na oblast kůže nebo injekčně pod kůži. Po určité době po očkování se v místě vpichu vytvoří otok a zarudnutí. Jedná se o normální reakci, která naznačuje proces vývoje imunity vůči tularémii. Pokud taková reakce není pozorována, ale po 30 dnech je nutné přeočkování.
Obvykle měsíc po aplikaci vakcíny se člověk stává vlastníkem dobré imunity proti bakterii tularemie. Účinek přetrvává po dobu 5 let, poté se znovu provede roubování.
Tularemie
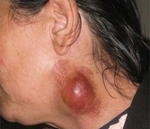
Tularemie – přirozená ohnisková akutní infekce, která postihuje lymfatické uzliny, kůži a někdy i sliznice očí, hltanu a plic. Tularémie se vyskytuje se závažnými příznaky celkové intoxikace, prodlouženou horečkou, generalizovanou lymfadenitidou, hepatosplenomegalií, polymorfní vyrážkou a dalšími příznaky. Specifická diagnostika tularémie se provádí pomocí sérologických reakcí (ELISA, RA, RNGA), PCR a alergického kožního testu. Při léčbě tularémie se využívá antibakteriální, detoxikační terapie, chirurgické otevření a drenáž hnisavých bubů.
ICD-10
Přehled
Tularémie je akutní bakteriální infekce, která se vyskytuje s febrilním syndromem, specifickou lymfadenitidou a polymorfními projevy způsobenými vstupní branou. Podle způsobu infekce se rozlišuje bubonická, ulcerózně-bubonická, okulobubonická, anginálně-bubonická, plicní, abdominální a generalizovaná forma tularémie. Foci tularemia se vyskytují v mnoha zemích na severní polokouli; v Rusku se nacházejí především v evropské části a západní Sibiři. Spolu s morem, cholerou, antraxem a dalšími infekcemi je tularémie považována za zvláště nebezpečnou infekci.
Klinická klasifikace tularémie se provádí v závislosti na lokalizaci infekce (bubonická, ulcerózní bubonická, okulobubonická, angiosobubonická, abdominální a generalizovaná tularemie), délce trvání (akutní, prodloužená a recidivující) a závažnosti (mírná, střední a těžká).

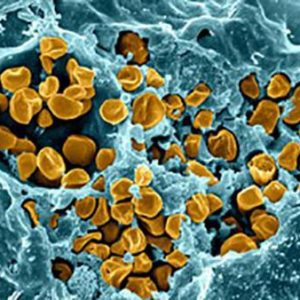
Charakteristika budiče
Původcem tularémie je aerobní gramnegativní tyčinková bakterie Francisella tularensis. Bacillus tularemia je poměrně houževnatý mikroorganismus. Ve vodě při teplotě 4 °C zůstává životaschopný až měsíc, na slámě nebo v obilí při nulové teplotě až šest měsíců, teplota 20–30 °C umožňuje bakteriím přežít 20 dní a v Kůže zvířat, která zemřela na tularémii, přežívá mikroorganismus asi měsíc při 8-12 stupních. Bakterie jsou zabity při vystavení vysokým teplotám a dezinfekčním prostředkům.
Rezervoárem nákazy a jejím zdrojem jsou volně žijící hlodavci, ptáci a někteří savci (později, psi, ovce aj.). Největší podíl na šíření infekce mají hlodavci (hraboši, ondatra aj.). Nemocný člověk není nakažlivý. Nejběžnějším přenosovým mechanismem je přenos. Mikrob proniká do zvířecího těla kousnutím klíštěte nebo krev sajícího hmyzu. Tularémie je charakterizována infekcí zvířat kousnutím klíštěte ixodida. Člověk se nakazí kontaktem s nemocnými zvířaty (stahování z kůže, sběr hlodavců) nebo požitím potravy a vody infikované zvířaty.
K respirační cestě přenosu infekce dochází vdechováním prachu z obilí nebo slámy kontaminovaného bakteriemi v zemědělské výrobě (zpracování rostlinných surovin, masokombináty, porážky dobytka apod.). I přes nízkou pravděpodobnost nákazy tularémií mimo přirozený zdroj šíření patogena je možné onemocnět kontaktem s produkty a surovinami dováženými z epidemiologicky znevýhodněných oblastí. Náchylnost člověka k tularémii je extrémně vysoká;
Příznaky tularémie
Inkubační doba tularémie se může pohybovat od jednoho dne do měsíce, ale nejčastěji je to 3-7 dní. Tularémie jakékoli lokalizace obvykle začíná zvýšením tělesné teploty na 38-40 stupňů, rozvojem intoxikace, která se projevuje slabostí, bolestí svalů a bolestí hlavy. Horečka je nejčastěji remisivní, ale může být také konstantní, přerušovaná nebo vlnovitá (dvě až tři vlny). Trvání horečky se může pohybovat od týdne do dvou až tří měsíců, ale obvykle je to 2-3 týdny.
Při vyšetření je zaznamenána hyperémie obličeje, spojivky a sliznic dutiny ústní, nosohltanu, pastovitost a sklerální injekce. V některých případech se vyskytuje exantém (kožní vyrážka) různého typu. Bradykardie, nízký krevní tlak. Několik dní po nástupu horečky se objeví hepatosplenomegalie.
Různorodost klinických forem tularémie je spojena se způsobem infekce. Pokud kůže slouží jako vstupní bod pro infekci, vzniká bubonická forma, což je regionální lymfadenitida. Při dalším šíření mohou být postiženy axilární, inguinální a femorální lymfatické uzliny, mohou být pozorovány sekundární bubliny;
Postižené lymfatické uzliny jsou zvětšené (někdy dosahující velikosti slepičího vejce), s výraznými konturami, zpočátku bolestivé, pak bolest klesá a ustupuje. Buboes se postupně rozpouštějí (často během několika měsíců), stávají se sklerotickými nebo hnisajícími, vytvářejí abscesy, které se pak otevírají na kůži a vytvářejí píštěl.
Ulcerativně-bubonická forma se obvykle vyvíjí během přenosné infekce. V místě zavlečení mikroorganismů se vytvoří vřed (obchází po sobě jdoucí stadia skvrn, papulí, váčků a pustul) se zvýšenými okraji a dnem pokrytým tmavou krustou, malé hloubky, připomínající kokardu. Vřed se hojí extrémně pomalu. Paralelně se vyvíjí regionální lymfadenitida.
Při průniku patogenu spojivkou se tularémie projevuje ve formě okulobubonické formy: kombinace ulcerózně-hnisavé konjunktivitidy s regionální lymfadenitidou. Konjunktivitida se projevuje ve formě zánětu (zarudnutí, otok, bolest, pocit písku v očích), dále se objevují papulární útvary přecházející v erozi a vředy s hnisavým výtokem. Rohovka většinou nebývá postižena. Tato forma tularémie je často velmi závažná a dlouhotrvající.
Anginálně-bubonická forma se vyskytuje, pokud je portálem infekce sliznice hltanu, dochází k infekci kontaminovanou potravou a vodou. Klinicky se projevuje bolestmi v krku, dysfagií (potíže s polykáním), při vyšetření je zaznamenána hyperémie a otok mandlí. Na povrchu zvětšených mandlí, srostlých s okolní tkání, je často patrný šedavý nekrotický povlak, který se obtížně odstraňuje. Postupem onemocnění krční mandle nekrotizují, tvoří se obtížně hojící se vředy a později i jizvy. Lymfadenitida se u této formy tularémie vyskytuje v příušních, krčních a submandibulárních uzlinách na straně postižené mandle.
Při postižení lymfatických cév střevního mezenteria infekcí se tularémie projevuje formou břišní klinické formy, silnými bolestmi břicha, nevolností (někdy i zvracením), nechutenstvím. Může se objevit průjem. Palpační bolest je lokalizována v oblasti pupku, je zaznamenána hepatosplenomegalie.
Plicní forma tularémie (vyvíjející se vdechováním prachu obsahujícího bakterie) se vyskytuje ve dvou klinických formách: bronchitida a pneumonie. Varianta bronchitidy (s poškozením bronchiálních, paratracheálních mediastinálních lymfatických uzlin) je charakterizována suchým kašlem, střední bolestí na hrudi a celkovou intoxikací, je dosti mírná, k uzdravení obvykle dochází za 10-12 dní. Plicní forma trvá dlouho, nástup je pozvolný, průběh vysilující se známkami ložiskových zápalů plic. Pneumonická tularémie je často komplikována bronchiektáziemi, zánětem pohrudnice, tvorbou abscesů, dutin a dokonce i plicní gangrénou.
Generalizovaná forma se vyskytuje jako tyfus a paratyfus nebo sepse. Horečka neustupuje správně, přetrvává dlouho, těžká intoxikace, intenzivní bolesti svalů, progresivní slabost, bolesti hlavy, závratě, delirium, halucinace, zmatenost.
Komplikace tularémie
Komplikace tularémie jsou charakteristické pro její generalizovanou formu, jednou z nejčastějších komplikací je sekundární pneumonie. Při generalizaci infekce se může vyvinout infekčně toxický šok. Někdy může být tularémie komplikována meningitidou a meningoencefalitidou, zánětem srdečního vaku a artritidou.
Diagnóza tularémie
Nespecifické laboratorní techniky (obecný krevní test, test moči) vykazují známky zánětu a intoxikace. V prvních dnech onemocnění neutrofilní leukocytóza v krvi, později klesá celkový počet leukocytů, zvyšuje se koncentrace lymfocytárních a monocytárních frakcí.
Specifická sérologická diagnostika se provádí pomocí RA a RNGA (přímé aglutinační a nepřímé hemaglutinační reakce). S progresí onemocnění se zvyšuje titr specifických protilátek. Od 6-10 dnů po propuknutí onemocnění je možné stanovit tularémii pomocí imunofluorescenčního testu (ELISA) – nejcitlivějšího sérologického testu na tularémii. Pro včasnou diagnostiku (v prvních dnech horečky) lze použít PCR. Rychlou a poměrně konkrétní diagnózu lze provést pomocí kožního alergického testu s tularemickým toxinem (výsledky dává již 3.–5. den nemoci).
Protože izolace bakterií z krve a jiných biologických materiálů je obtížná, bakteriologická kultivace se provádí jen zřídka. 7.-10. den onemocnění lze původce izolovat bakteriální kultivací výtoku z vředů, tečkovitých bubů, ale laboratorní prostředky nutné k výsevu této kultury nejsou rozšířeny. U plicní formy tularémie se provádí rentgenové nebo CT vyšetření plic.
Léčba tularémie
Tularémie se léčí v infekční nemocnici a po úplném uzdravení je propuštěn. Specifická terapie tularémie spočívá v předepsání antibiotika: streptomycin s gentomycinem intramuskulárně. Kromě toho lze použít i jiná širokospektrá antibiotika (doxycyklin, kanamycin). Pokud jsou léky volby neúčinné, předepisují se antibiotika druhé linie (cefalosporiny třetí generace, chloramfenikol, rifampicin).
Ke zmírnění příznaků intoxikace se provádí detoxikační terapie (při těžké intoxikaci intravenózní infuzní roztoky pro detoxikaci), protizánětlivé a antipyretické léky (salicyláty) a antihistaminika, vitamíny. V případě potřeby použijte kardiovaskulární léky. Kožní vředy se překryjí sterilními obvazy, hnisající bubóny se otevřou a odvodní.
Prevence tularémie
Prevence tularémie zahrnuje opatření k dezinfekci zdrojů šíření a potlačení přenosových cest. Zvláštní význam v preventivních opatřeních má hygienický a hygienický stav potravinářských a zemědělských podniků v oblastech endemických pro tento patogen, deratizace a dezinsekce.
Individuální opatření k ochraně před nákazou jsou nutná při lovu volně žijících zvířat (stahování kůže, porážení), deratizace (při sběru otrávených hlodavců). Po kontaktu se zvířaty je vhodné chránit si ruce rukavicemi nebo je důkladně vydezinfikovat. Aby se zabránilo přenosu potravou, je vhodné vyhnout se pití vody z nespolehlivého zdroje bez speciální úpravy.
Specifickou prevencí tularemie je očkování populace v endemických oblastech živou tularemickou vakcínou. Imunita se tvoří na 5 a více (až sedm) let. Přeočkování po 5 letech. Nouzová prevence (pokud existuje vysoká pravděpodobnost infekce) se provádí pomocí intravenózních antibiotik. Pokud je identifikován pacient s tularémií, podléhají dezinfekci pouze věci, které byly použity při kontaktu se zvířaty nebo kontaminovanými surovinami.
Bakteriální onemocnění tularémie

Tularémie patří mezi akutní zoonotické infekce (skupina onemocnění přenosných ze zvířat na člověka). V tomto ohledu se tularémie dříve nazývala myší nebo králičí nemoc, menší mor atd.
Jako zdroj původce tularemie může sloužit více než sto padesát druhů zvířat. Na území Ruské federace jsou hlavními rezervoáry bakterií tularemie hlodavci (králík, křeček, myš atd.).
Nemoc je nakažlivá. Podle odborníků je až 88 % nemocí spojeno s přímým (tedy bez ochranných pomůcek) kontaktem s hlodavci nakaženými tularémií. Odstranění kůže z nemocného zvířete holýma rukama a bez ochrany dýchacích cest je přímé 100% riziko vzniku zdravotních problémů. Jak můžete zjistit, zda je zvíře nemocné nebo ne?
Výsledkem takového kontaktu může být poškození lymfatických uzlin a dokonce i sliznice očí.
Tularémie – co to je?
Podle MKN10 je tularémie klasifikována jako A21. Pro objasnění formy tularémie za hlavním kódem je za tečkou umístěn další kód:
- 0 – pro ulceroglandulární formy tularémie (A21.0);
- 1 – pro periglandulární;
- 2 – pro plicní;
- 3 – pro ty, kteří ovlivňují gastrointestinální trakt;
- 8 – pro jiné stanovené formy onemocnění;
- 9 – pro ostatní nespecifikované formuláře.
Původcem je tularémie
Původcem tularemie je fakultativně anaerobní bakterie patřící mezi polymorfní (obvykle kokoidní) gramnegativní tyčinky. Bakterie tularemia je nehybná a neschopná tvořit formy spór a kapslí.
Tularemické bakterie se vyznačují vysokou úrovní odolnosti mimo tělo. Při nízkých teplotách mohou bakterie zůstat životaschopné po dlouhou dobu.

Patogen může přežívat ve zmrazeném mase déle než tři měsíce. Led (bakterie snesou teploty až -300 stupňů) dokáže uchovat původce tularémie až na deset měsíců.
Patogen je méně odolný vůči vysokým teplotám a vysychání. V sušených slupkách může zůstat životaschopný asi šest týdnů a při teplotách nad třicet stupňů – méně než týden.
V říčních vodách (při teplotě nižší než deset stupňů) mohou bakterie přežít až devět měsíců, půda až tři a mléčné výrobky až osm dní.
Při teplotách pod -5 stupňů může patogen přežívat v obilí, slámě atd. až šest měsíců.
Při ošetření dezinfekčními prostředky zůstávají bakterie aktivní po dobu tří až pěti minut.
Aby se mrtvoly infikovaných zvířat úplně dezinfikovaly, ponoří se na jeden den do dezinfekčních roztoků a poté se zpopelňují.
Ze seznamu antibakteriálních látek je původce tularémie vysoce citlivý na léky, jako je rifampicin, streptomycin, chloramfenikol, doxycyklin atd.
Epidemiologické faktory onemocnění
Tularémie patří do skupiny klasických přirozených ohniskových onemocnění.
Tularemické bakterie se uvolňují do prostředí ve výkalech infikovaných zvířat.

Hlavními přenašeči tularemických bakterií jsou krev sající hmyz (klíšťata ixodid a gama, komáři, mušky). Díky aktivitě krev sajícího hmyzu je v přirozených ohniscích udržována stálá cirkulace původce tularémie.
Patogen vstupuje do lidského těla:
- kontakt (při kontaktu s infikovanými hlodavci, při řezání kadáverů nebo zpracování kůží infikovaných zvířat, při koupání v infikovaných vodních plochách atd.);
- nutričně (tularemické bakterie vstupují do lidského těla s infikovaným a tepelně neošetřeným masem, mlékem, vodou);
- aerosol (k infekci dochází vdechnutím bakterií s infikovanými prachovými částicemi);
- přenosné (tularemické bakterie pronikají do těla kousnutím hmyzu, který tularémii přenáší).
Forma tularémie, která se vyvine po infekci, přímo závisí na mechanismu infekce. Příznaky plicních forem tularemie se rozvíjejí při zavádění aerosolových mechanismů infekce, anginózní-bubonická forma tularemie a břišní formy – při alimentárním požití tularemických bakterií do těla.
Přečtěte si také související
Když bakterie pronikají přenosem nebo kontaktem, zpravidla se vyvinou ulcerativní-bubonické a okulobubonické formy.

Infekce tularemickými bakteriemi má výraznou letní a podzimní sezónnost.
K infekci obvykle dochází ve venkovských oblastech nebo při venkovní rekreaci.
Imunita po prodělané tularémii je stabilní, je však možná reinfekce.
Tularémie – prevence

Pro běžnou prevenci se používají živé suché vakcíny proti tularémii. Očkování je indikováno všem pacientům starším sedmi let, kteří žijí v oblastech s endemickým výskytem onemocnění.
Po provedení běžné vakcinace se pátý až sedmý a dvanáctý až patnáctý den posuzuje úroveň intenzity imunitních reakcí. Pokud jsou výsledky negativní, je pacient přeočkován.
V budoucnu je třeba úroveň intenzity antitularemické imunity kontrolovat pět let od data prvního očkování a poté každé dva roky.
Pokud jsou obdrženy negativní odpovědi imunologického testu, provede se revakcinace.
Potřebu běžného očkování a následného přeočkování určují územní střediska Státního hygienického a epidemiologického dozoru a je určována stavem epidemiologické situace v kraji.
Za účelem nespecifické prevence onemocnění jsou sledována přirozená tularemická ložiska, jsou sledována ohniska mezi zvířaty, pravidelně se provádí deratizace (likvidace hlodavců) a dezinsekce (likvidace parazitického hmyzu).
Při registraci vodních ohnisek onemocnění spojených s používáním studniční vody se provádí povinná dezinfekce vody a čištění studní od mrtvol zvířat.
Individuální prevence infekce tularemií se skládá z:
- dodržování pravidel osobní hygieny a používání ochranných masek, brýlí, rukavic apod. při práci s mrtvými těly zvířat, kůžemi atd.;
- pít pouze převařenou, kvalitní (z ověřených zdrojů) vodu;
- provedení důkladné tepelné úpravy masa, mléka apod. před použitím;
- používání ochranných repelentů apod. při cestování venku;
- používání osobních ochranných prostředků při zpracování obilí, sena apod.
V oblastech endemických pro tularemii by měla být mezi obyvatelstvem prováděna povinná edukační práce zaměřená na vysvětlení mechanismů infekce, metod prevence a prvních příznaků tularémie.
Ale životní prostor po hospitalizaci pacienta musí být ošetřen a dezinfikován.
Patogeneze rozvoje tularémie u člověka

Tularemické bakterie jsou schopny proniknout do lidského těla poškozenou kůží a neporušenými sliznicemi. Přitom pro infekci přes poškozenou kůži nebo aerogenní infekci je potřeba menší počet tularemických bakterií než pro realizaci nutričního mechanismu infekce.
V místě zavlečení patogenních mikroorganismů začíná proces aktivní reprodukce patogenních mikroorganismů a tvorba primárních afektů (v důsledku purulentně-nekrotického zánětu, vezikuly, pustuly, nekrotizující tonzilitidy, nekrotizující pneumonie, těžkého poškození spojivky atd. se vyvíjejí v místě zavlečení bakterií).
Následně se patogen šíří po celém těle a proniká do lymfatických uzlin, doprovázený rozvojem primárního bubo (specifická forma lymfadenitidy).
V lymfatických uzlinách dochází k částečné smrti patogenních mikroorganismů. V důsledku toho dochází k aktivnímu uvolňování endotoxinů, které zesilují zánětlivé a intoxikační procesy.
Když jsou patogeny tularémie cirkulující v krvi zničeny, příznaky intoxikace se zvyšují.
Je třeba také poznamenat, že tularemické bakterie jsou schopny způsobit výraznou senzibilizaci a alergii těla, což zhoršuje průběh zánětlivého a infekčního procesu.
Také díky schopnosti tularemických bakterií zůstat intracelulárně v latentní formě je možný rozvoj relapsů onemocnění.
Vlastnosti zánětlivého procesu u tularémie
Granulomy jsou lokalizovány především v lymfatických uzlinách, játrech, slezině, plicích atd.
Přečtěte si také související
Granulomy často hnisají a stávají se nekrotickými. Následně je dutina granulomu zjizvena pojivovou tkání.
V některých případech je možná abscesová tvorba granulomů.
V případě otevření specifických granulomatózních útvarů v lymfatické uzlině na kůži vzniká hluboký a dlouhodobě se hojící ulcerózní defekt.
Tularémie – příznaky u lidí
Příznaky tularémie jsou cyklické.

Tularemické příznaky se v počátečních obdobích vyskytují stejně u všech forem onemocnění. Je zaznamenán výskyt febrilních a intoxikačních příznaků. Pacienti se obávají zimnice, vysoké horečky, myalgie a slabosti, bolesti hlavy a zvýšeného pocení. V některých případech může být pozorována arteriální hypotenze, pomalý srdeční tep a zvětšená játra a slezina.
Počáteční příznaky obvykle trvají asi dva až tři dny.
Následně začíná období febrilních projevů (v průměru trvá od pěti dnů do měsíce). U pacientů s recidivujícími formami onemocnění může toto období trvat několik měsíců.
Je třeba poznamenat, že pacienti s tularémií se vyznačují specifickým vzhledem:
- oteklý, opuchlý obličej;
- zarudnutí kůže obličeje;
- v těžkých případech onemocnění může být zaznamenána purpurově namodralá barva ušních lalůčků, rtů a očních víček;
- bledá kůže kolem brady;
- konjunktivitida ;
- petechie na ústní sliznici;
- krvácení do spojivky;
- nazální krvácení;
- euforie pacientů.
Mohou být také pozorovány erytematózní, papulární nebo hemoragické vyrážky, po jejichž konvergenci zůstává olupování.
U starších pacientů se může vyvinout erythema nodosum.
Mezi specifické příznaky tularémie patří také rozvoj lymfadenitidy.
Příznaky tularemické lymfadenitidy se objevují druhý nebo třetí den onemocnění.
Ke zvětšení lymfatických uzlin dochází postupně. Zpravidla do osmého dne nemoci dosáhnou maximálního zvětšení (velikost bubo může dosáhnout deseti centimetrů).
Nejčastěji jsou zanícené lymfatické uzliny jediné. Při masivní infekci je však pozorována tvorba zánětlivých konglomerátů sestávajících z několika srostlých lymfatických uzlin.
Ve většině případů se bubo vyřeší během několika týdnů. Také na konci druhého nebo třetího týdne může dojít k hnisání lymfatické uzliny.
Hnisání lymfatické uzliny je indikováno výskytem silné bolesti, hyperémie kůže na bubo a výskytem příznaku kolísání. Zahnisané lymfatické uzliny se mohou otevřít samy nebo podléhají chirurgickému otevření.
Při samovolném otevření hnisajícího bubo se vytvoří píštělový trakt, kterým odtéká hustý hnis.
U ulcerózních forem onemocnění je zaznamenána tvorba pomalu se hojícího vředu. Příznaky lymfadenitidy se vyskytují vzácně.
U anginózních forem je zaznamenán výskyt specifické tularemické anginy:
- oteklé a cyanotické mandle;
- hyperémie hltanu;
- našedlé usazeniny.
Vizuálně plaky připomínají záškrt, ale u tularemických lézí nepřesahují mandle.
Charakteristický je také výskyt výrazné cervikální lymfadenitidy.
Oční formy se vyskytují s rozvojem jednostranné (vzácně oboustranné) konjunktivitidy. Objevuje se výrazný otok očních víček a spojivek a také hojný hnisavý výtok. Poměrně často dochází ke zvětšení regionálních lymfatických uzlin.
Plicní formy jsou doprovázeny horečkou, výskytem suchého a tvrdého kašle, bolestí na hrudi a příznaky lymfadenitidy.
Onemocnění je často komplikováno tvorbou abscesů nebo výskytem bronchiektázií.
Diagnóza tularémie
Obecné krevní testy u pacientů s tularémií ukazují výskyt leukopenie a vysoké ESR. Někdy je pozorována monocytóza. Při hnisání lymfatických uzlin dochází k prudkému zvýšení ESR a zvýšení počtu neutrofilů.
Léčba tularémie

V období akutních příznaků je pacientům předepsán klid na lůžku. Je předepsána i dieta (lehce stravitelná, výživná a vitaminy obohacená strava).
Etiotropní léčba spočívá v předepisování aminoglykosidových nebo tetracyklinových antibiotik. Podle indikací lze použít ciprofloxacin.
Indikována je i symptomatická terapie (léčba a otevírání bubů, antihistaminová léčba, protizánětlivá terapie atd.).
Tularémie: příznaky u lidí, léčba
Tularémie označuje akutní přirozenou fokální infekci, která postihuje především lymfatický systém a kůži. V některých případech jsou postiženy dýchací orgány, sliznice hltanu a oči. Průběh onemocnění je doprovázen prodlouženou horečkou, celkovou intoxikací těla, lymfadenitidou, výskytem vyrážky, hepatosplenomegalií (současné zvětšení sleziny a jater) a dalšími příznaky.
Tularémie je akutní infekce bakteriální etiologie, která se projevuje silnou horečkou, lymfadenitidou a kožními projevy v místech infekce.
Formy tularémie
Tularémie se diagnostikuje provedením kožního alergického testu, polymerázové řetězové reakce a různých sérologických reakcí. Léčba je rozdělena na konzervativní, která zahrnuje soubor opatření k boji proti intoxikaci a antibakteriální terapii, a chirurgickou, která se scvrkává na otevření bubonických uzlin a instalaci drénů.
Typy tohoto onemocnění jsou klasifikovány takto:
- Podle způsobu infekce se dělí na plicní, ulcerózní-bubonickou, generalizovanou, anginálně-bubonickou, bubonickou, abdominální, okulobubonickou formu.
- Závažnost onemocnění: těžká, střední, mírná.
- Podle délky kurzu: vleklý, akutní, recidivující.
Přírodní ohniska tularémie se nacházejí především na severní polokouli na území Ruské federace, většina ohnisek se nachází na západní Sibiři a evropské části Ruska. Epidemiologové řadí tularémii na seznam zvláště nebezpečných infekcí.
Dávejte pozor! Vzniká tularémie Francisella tularensis je aerobní gramnegativní tyčinková bakterie. Tento patogen se vyznačuje záviděníhodnou vitalitou. Smrt bacilu tularemie nastává při vystavení dezinfekčním prostředkům a vysoké teplotě.

Přirozeným zdrojem nákazy jsou volně žijící zvířata a ptáci. Nejčastěji jsou infikováni hlodavci (ondatra, hraboši, chipmunkové a další), ale nakazit se mohou i větší zvířata (ovce, psi, lišky, zajíci a další). Patogen se nepřenáší od nemocného člověka. S přenosným mechanismem přenosu patogenu se zvířata nakazí kousnutím klíšťat a jiných krveprolití.
Lidé se nakazí přímým kontaktem s nemocnými zvířaty, například při stahování kůže nebo bourání mrtvého těla, nebo konzumací potravin a vody kontaminované tularemickými bacily.
Infekce se do lidského těla může dostat i dýchacími cestami – zjednodušeně řečeno v různých zemědělských výrobách se člověk může nadýchat prachu kontaminovaného bakteriemi. Když se původce tularémie dostane do lidského těla, rozvoj onemocnění je nevyhnutelný.
Příznaky tularémie u lidí
Tularémie má poměrně neurčitou inkubační dobu, která trvá od jednoho dne do jednoho měsíce, ale příznaky se zpravidla objevují během prvního týdne. Zpočátku dochází k prudkému zvýšení tělesné teploty, a to až na čtyřicet stupňů. Na pozadí zvýšené teploty se příznaky intoxikace těla zvyšují ve formě silné bolesti hlavy a svalů a celkové slabosti. Horečka může přetrvávat buď nepřetržitě, nebo se může objevit ve dvou nebo třech vlnách. Pacient má obvykle horečku až tři týdny, ale v některých případech může tento stav trvat až tři měsíce.
Při vstupním vyšetření pacienta je pozorováno zarudnutí obličeje, oční skléry, sliznic nosohltanu a dutiny ústní. Může dojít k mírnému otoku kůže a injekci skléry, což způsobí zarudnutí očí. Krevní tlak je nízký, srdeční frekvence je pomalá. Několik dní po nástupu horečky je současně pozorováno zvětšení jater a sleziny a na kůži se mohou objevit vyrážky různého typu.
V závislosti na způsobu infekce se klinický obraz onemocnění liší:
 Když infekce pronikne do kůže, rozvine se bubonická forma, což není nic jiného než regionální lymfadenitida. Mohou být ovlivněny jakékoli lymfatické uzliny: při palpaci se zvětšují až na velikost kuřecího vejce, je pozorována bolest, která postupně mizí; V průběhu několika měsíců se bubliny rozpouštějí nebo hnisají, mění se v absces, který následně proniká a vytváří píštěl.
Když infekce pronikne do kůže, rozvine se bubonická forma, což není nic jiného než regionální lymfadenitida. Mohou být ovlivněny jakékoli lymfatické uzliny: při palpaci se zvětšují až na velikost kuřecího vejce, je pozorována bolest, která postupně mizí; V průběhu několika měsíců se bubliny rozpouštějí nebo hnisají, mění se v absces, který následně proniká a vytváří píštěl.- Při přenosné infekci se rozvíjí ulcerózní bubonická forma. V místě průniku patogenních bakterií se objeví vřed s tmavým dnem, oteklými okraji a má tvar kokardy. Hojení během procesu léčby trvá velmi dlouho. Na pozadí tohoto obrázku je také pozorována regionální lymfadenitida.
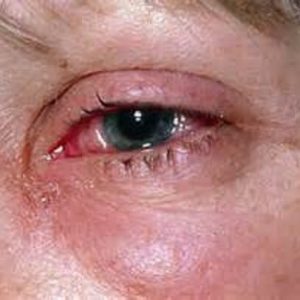 Pokud bacil tularemie pronikne sliznicí oka, okulobubonická forma ve formě ulcerozně-hnisavého zánětu spojivek. Nejprve se objeví příznaky zánětu (otok, zarudnutí, pocit písku v oku, bolest), poté se objeví eroze a drobné vřídky s hnisavým výtokem. Rohovkové léze obvykle nejsou pozorovány. Léčba tohoto typu tularémie je velmi obtížná a zabere spoustu času.
Pokud bacil tularemie pronikne sliznicí oka, okulobubonická forma ve formě ulcerozně-hnisavého zánětu spojivek. Nejprve se objeví příznaky zánětu (otok, zarudnutí, pocit písku v oku, bolest), poté se objeví eroze a drobné vřídky s hnisavým výtokem. Rohovkové léze obvykle nejsou pozorovány. Léčba tohoto typu tularémie je velmi obtížná a zabere spoustu času.- Když se infekce dostane do těla přes sliznici nosohltanu, dojde k ní anginálně-bubonická forma tularémie. V takovém případě se člověk nakazí kontaminovanými potravinami a vodou. Počáteční příznaky silně připomínají bolest v krku: potíže s polykáním (dysfagie), bolest v krku, mandle otékají a zčervenají, pokrývají se šedavým povlakem, který se obtížně odstraňuje. V pozdějších stadiích onemocnění začíná tkáň mandlí odumírat, tvoří se vředy, které po zhojení zanechávají spíše hrubé keloidní jizvy. Na straně nemocné mandle vzniká lymfadenitida krčních, submandibulárních a příušních lymfatických uzlin.
- Tvar břicha se stane, když patogen postihne lymfatické cévy střevní mezenterie. Hlavními příznaky jsou nevolnost, zvracení, bolesti břicha a střevní poruchy ve formě průjmu. Při dlouhém průběhu onemocnění je pozorována ztráta hmotnosti. Při palpaci dutiny břišní je bolest lokalizována v oblasti pupku, lze cítit zvětšená játra a slezinu.
- V důsledku vdechnutí kontaminovaného prachu, plicní forma, který se vyskytuje ve variantě pneumonie nebo bronchitidy. U varianty bronchitidy jsou postiženy bronchiální a paratracheální mediastinální lymfatické uzliny. Příznaky se projevují ve formě středně silné bolesti na hrudi, suchého kašle a známek intoxikace. Tato forma tularemie je nejmírnější, pacient se obvykle zotavuje přibližně do dvou týdnů.
- Pneumonický typ Je mnohem závažnější, její příznaky připomínají fokální zápal plic, často komplikovaný zánětem pohrudnice a bronchiektázie. Ve zvláště pokročilých případech se mohou objevit abscesy, dutiny a dokonce i plicní gangréna.
Nejtěžší forma tularemie je považována za generalizovanou formu. Její průběh je velmi podobný sepsi, neboli břišnímu tyfu a paratyfu. Objevuje se výrazná intoxikace, dlouhotrvající, nesprávně ustupující horečka, silné bolesti svalů a hlavy, závratě, zmatenost, halucinace a delirium.
Komplikace vznikají zpravidla u generalizované formy tularémie. Nejčastější komplikací je sekundární pneumonie. Může se objevit artritida, meningitida, meningoencefalitida, perikarditida a dokonce i infekčně toxický šok.
Diagnostická opatření
Diagnóza tularémie je možná pouze pomocí laboratorních testů.
Nespecifickými laboratorními metodami jsou obecné testy moči a krve. Tyto studie budou přímo indikovat přítomnost zánětu a intoxikace v těle. V počáteční fázi onemocnění obecný krevní test ukáže neutrofilní leukocytózu v průběhu času, počet leukocytů se snižuje a koncentrace monocytů a lymfocytů se zvyšuje.
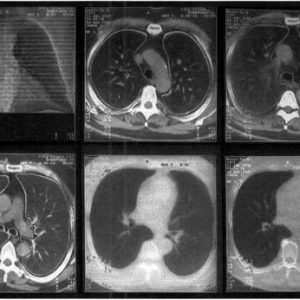
Specifická sérologická diagnostika se provádí pomocí nepřímé hemaglutinační reakce a přímé aglutinační reakce. Během vývoje patologického procesu je zaznamenáno zvýšení titru specifických protilátek. Po uplynutí týdne od propuknutí onemocnění je nutné provést imunofluorescenční analýzu, která je nejcitlivějším sérologickým testem na tularémii. Pro včasnou diagnostiku se používá polymerázová řetězová reakce, která umožňuje detekovat patologii doslova v prvních dnech. Kožní alergický test s tularemickým toxinem odhalí onemocnění již v prvním týdnu.
Důležité! Bakteriologická kultura k identifikaci původce tularémie se prakticky nepoužívá, protože izolace bakterií z biomateriálů a krve je poměrně obtížná.
K potvrzení plicní formy onemocnění se používá počítačová tomografie plic při absenci tomografu je možné rentgenové vyšetření plic;
Léčba tularémie

Vzhledem k tomu, že tularémie patří do kategorie zvláště nebezpečných onemocnění, její léčba se provádí v infekční nemocnici. Ke zničení patogenu v těle jsou předepsána širokospektrá antibiotika (gentomycin, kanamycin, doxycyklin). Pokud je předepsaná léčba neúčinná, předepisují se antibiotika druhé linie (rifampicin, chloramfenikol, cefalosporiny třetí generace).
V případě těžké intoxikace se provádí infuzní detoxikační terapie. Jsou předepsány antipyretika, antihistaminika, protizánětlivé léky a vitamíny. Otevřené kožní vředy jsou překryty obvazy. Hnisavé bubliny se chirurgicky otevírají a následuje drenáž.
Prevence
Důležité! Hlavní metodou prevence je očkování osob vakcínou proti tularémii v epidemicky znevýhodněných oblastech. Trvalá imunita trvá až sedm let, proto se přeočkování provádí po pěti letech. Pokud hrozí epidemie, je možná nouzová prevence podáváním antibiotik nitrožilně.
Protiepidemická opatření zahrnují potlačení možných cest přenosu patogenu tularemie a dezinfekci zdrojů infekce. V epidemicky znevýhodněných oblastech, v zemědělských podnicích a stravovacích zařízeních je prováděna celá řada opatření k boji proti šíření infekce (dezinfekce, dezinsekce, deratizace).
Zvláštní pozornost je třeba věnovat individuální ochraně před původcem tularémie u osob zabývajících se lovem volně žijících zvířat, zejména při stahování kůže a porážení kadáverů a osob účastnících se deratizačních činností při sběru mrtvol hlodavců. Ruce je nutné chránit gumovými rukavicemi, po sejmutí je nutné pokožku dezinfikovat. Voda může být konzumována pouze ze spolehlivých a ověřených zdrojů.
Pokud je identifikován pacient s tularémií, musí být dezinfikovány všechny věci, které by mohly být infikovány.
Tularémie je nebezpečné onemocnění, které vyžaduje povinnou léčbu. Pouze neustálé sledování pacienta lékaři a kompetentně podávaná terapie zajistí úplné uzdravení bez komplikací.
Koněv Alexandr. Terapeut
10,033 1 zobrazení celkem, dnes XNUMX zobrazení
