Příznaky a léčba chronické pankreatitidy a cholecystitidy.
Obsah [Zobrazit obsah]
Příznaky a léčba chronické pankreatitidy a cholecystitidy
Symptomy a metody léčby cholecystitidy a pankreatitidy
Cholecystitida a pankreatitida jsou onemocnění, která jsou způsobena zánětem žlučníku, respektive slinivky břišní. Často jsou diagnostikovány společně, ale zřídka se objevují odděleně. Cholecystitida a pankreatitida mají podobné příznaky, a proto se doporučuje léčit je současně. Navíc jsou způsobeny stejnými důvody a dávají stejné komplikace.
U zdravého člověka se enzymy, které napomáhají trávení potravy, dostávají z těchto vnitřních orgánů do trávicího traktu. Žlučník je naplněn vysoce koncentrovanou tekutinou (žlučí), kterou produkují játra a samotná slinivka se podílí na tvorbě pankreatické šťávy. Pacient má tyto funkce narušené.
Příčiny onemocnění
Rozvoj cholecystitidy často vede k poškození slinivky břišní. Pokud má člověk cholecystitidu i pankreatitidu, pak je toto onemocnění diagnostikováno jako cholecystopankreatitida, která se vyznačuje silnou bolestí, zvláště citlivou na palpaci.
Faktory způsobující pankreatitidu s cholecystitidou 3 typů:
- Nízká pohyblivost, nadváha, špatná výživa.
- Otrava jídlem a alkoholem.
- Důsledky užívání některých léků (antibiotika, sulfonamidy atd.).
Za výskyt pankreatitidy a zánětu žlučníku jsou zodpovědné:
- nezdravá strava s převahou tučných, moučných, kořeněných, smažených, slaných jídel, konzerv nebo potravin s nedostatečným obsahem kalorií;
- zneužívání alkoholu, kouření;
- genetická predispozice;
- častá infekce nosu, hltanu, hrtanu;
- fyzická nečinnost, nadváha;
- časté otravy;
- problémy s metabolickým procesem v těle, jeho struska;
- onemocnění žaludku, operace na něm a žlučníku;
- rozvoj diabetes mellitus;
- intoxikace těla.
Toto je seznam běžných příznaků, které se objevují v přítomnosti cholecystitidy s pankreatitidou. Velké obavy vyvolává kombinace několika těchto faktorů s možností rozvoje komplikací, včetně onkologických. U dětí se onemocnění rozvíjí s vrozenou enzymopatií, malformacemi trávicích orgánů.
Příznaky cholecystitidy a pankreatitidy jsou velmi podobné, takže je obtížné určit, ve kterém orgánu došlo k zánětu dříve. Hlavním příznakem u obou onemocnění je silná bolest, soustředěná vpravo. Bolestivé pocity pokrývají oblast hrudníku, hypochondrium, vyzařující do oblasti pravé lopatky.
Další příznaky cholecystitidy a pankreatitidy:
- zvracení, neustálý pocit nevolnosti;
- nedostatek chuti k jídlu;
- pálení žáhy, říhání;
- zvýšená bolest při ležení.
Příčiny a příznaky nemocí jsou často stejné. Mechanismus vývoje obou je spuštěn nadměrnou konzumací tučných, smažených potravin, ale existují nuance. Příčinou zánětu močového měchýře je často infekce parazity a škodlivými mikroorganismy a bolest v oblasti solar plexu je považována za jasnou známku pankreatitidy.
Následující projevy naznačují cholecystitidu:
- nevolnost, zvracení smíšené se žlučí;
- průjem;
- pocit hořkosti v ústech;
- někdy zežloutnutí kůže, skléry;
- zvýšená teplota, rychlý puls.
Zánětlivé procesy u obou onemocnění jsou akutní nebo chronické.
Léčba drogami
Činnost slinivky břišní úzce souvisí se žlučníkem. Pokud jsou funkce jednoho z orgánů narušeny, normální fungování druhého je nemožné. Léčba cholecystitidy různých typů a pankreatitidy jakéhokoli stadia se proto provádí současně a tato onemocnění se obvykle léčí léky a velmi dlouho.
Medikamentózní léčba pankreatitidy, stejně jako cholecystitidy, je hlavním prostředkem, jak se jich zbavit. Spočívá v užívání léků různého spektra účinku, které určí lékař. Obvykle předepisují léky, které budou stejně užitečné pro obnovu obou orgánů.
Dnes jakákoli lékařská výzkumná metoda ukazuje, že příčinou cholecystitidy je infekce. Proto se při její léčbě využívá třetí generace cefalosporinů (Ceftibuten, Cefotaxim, Ceftibuten).
Antibiotika
Antibakteriální terapie je indikována v případě stagnace žluči, zánětu stěn žlučníku a pankreatu. Lék je předepsán ve formě tablet nebo intramuskulárních injekcí. Peniciliny jsou účinné v boji proti mikrobům. K odstranění stafylokoků, gramnegativních mikrobů, na které nemají žádný účinek, se používají injekce Gentamicinu. Pacienti jsou často předepisováni Amoxicilin, Clarithromycin a Ampiox.
Antibiotikum „Bactrim“ účinně potlačuje infekce. Suspenze se užívá dvakrát denně před jídlem odměrnými lžičkami (1 každá, pokud je fáze onemocnění chronická, 6 – s exacerbací). Průběh léčby je nejméně 5 dní. Další antibiotikum, Biseptol, je považováno za bezpečný, ale účinný lék. Předepsáno na 4 dny s denní dávkou 480 mg 2krát nebo jednou 960 mg (chronický průběh), 3krát během exacerbace.
Cholagog
Chronická cholecystitida s pankreatitidou může být léčena choleretiky v jakékoli fázi onemocnění. Protože žluč z močového měchýře proniká do slinivky břišní a vyvolává její zánět, je třeba zabránit refluxu. Problém je vyřešen použitím prostředků, které způsobují produkci žluči a zabraňují její stagnaci.
Choleretika na pankreatitidu a cholecystitidu nabízejí lékárníci několika typů, lišících se účinkem na jaterní funkce. Populární lék „Eglonil“ je předepsán 3krát denně, 50 mg. Průběh léčby je 4-6 týdnů. Minimální příjem během těhotenství je povolen.
Lék ve formě roztoku „Holosas“ pomáhá vyrovnat se s cholecystitidou. Klasické dávkování – 2,5 ml (děti), 5 ml (dospělí) 2-3x denně 30 minut před jídlem. Pro těhotné ženy – pouze z iniciativy gastroenterologa.
Antispasmodika
Nejznámější léky, které snižují bolest, jsou: „No-shpa“, „Tramal“, „Ketanov“, „Spazmagol“. Často se používají tablety Motilium, předepisované dospělým a dětem starším 5 let (pokud váží nad 20 kg). Užívejte 2 mg 3-10krát denně půl hodiny před jídlem, dobu trvání určuje lékař. Dávka se upravuje, pokud má pacient onemocnění ledvin nebo jater.
cholekinetika
Jedná se o léky, které pomáhají uvolnit stagnující žluč z močového měchýře. Například sulfid hořečnatý.
Zatížení obou orgánů je dobře sníženo užíváním léků: Mezim, Pantprozol, Digestal, Festal, Creon. Inhibitor „Omeprazol“, který je zodpovědný za produkci pankreatických sekretů, je předepsán v dávkách 20 mg (nebo 40 mg pro těžkou exacerbaci) 1krát denně po dobu 1 měsíce – 6 týdnů. Užívejte ráno před jídlem nebo během jídla.
Tablety pankreatinu se aktivně používají pro cholecystitidu a pankreatitidu. Bezpečnost výrobku umožňuje jeho užívání i dětem mladším jednoho roku. Příjem až několik měsíců. Standardní denní dávka pro dospělé je 400 tisíc jednotek, pro děti od 1,5 roku do 16 let je to 4x méně. Lék dobře normalizuje produkci enzymů, usnadňuje proces trávení, a proto je často předepisován lékaři.
Další ošetření
Pokud léčba léky probíhá dobře, pak se ke zvýšení léčebného účinku používají další metody obnovy těla.
fyzioterapie
Během remise lze použít různé fyzioterapeutické postupy. Elektroforéza je účinná (u pankreatitidy je zařízení umístěno na žaludek, na cholecystitidu – na játra). Po 10 sezeních se začne lépe produkovat žluč, zlepší se prokrvení orgánů a zmírní se bolest. Pokud nebyly kameny ve žlučníku dosud detekovány, pak se rizika jejich tvorby snižují fyzikálními procedurami.
minerálka
K odstranění stagnace žluči se doporučuje použít slepou tubu pomocí Demyanovovy metody. Ráno na lačný žaludek musíte vypít sklenici neperlivé minerální vody s přídavkem sody. Poté si lehněte a položte nahřívací podložku na pravou stranu.
Pro usnadnění trávení a snížení zátěže nemocných orgánů je užitečné pít minerální vodu 150 ml na dávku, protože může blokovat kyselinu chlorovodíkovou ze žaludku, která způsobuje zánět. Léčivé vody je lepší volit od značek Borjomi a Essentuki.
Půst
Během akutního období pankreatitidy lékaři doporučují půst a pít hodně vody. Pohybujte se trochu, abyste snížili průtok krve (nemocné orgány se s větší pravděpodobností vrátí do normálu). Při cholecystitidě je nepřijatelné úplné hladovění; Užitečné jsou dny půstu s vodou a ovocem.
Voda a správná výživa
Je důležité nezapomínat na výhody čisté vody, zvláště potřebné pro trávicí orgány při chronických onemocněních. Každý den musíte hodně pít (2-2,5 litru).
Zvýší tok žluči a zlepší fungování nemocných orgánů. Nelze nahradit jinými nápoji. Pouze voda pomáhá odstraňovat kameny z těla a brání jim ve vytváření velkých pevných útvarů.
Výživa pro chronická onemocnění slinivky břišní a problémy se žlučníkem je racionální, zaměřená na zmírnění stavu pacienta.
Je důležité používat kompatibilní produkty. Maso byste neměli kombinovat s bramborami, živočišné tuky s rostlinnými. Doporučuje se jíst zeleninu k jakémukoli jídlu, nejlépe k těm, které rostou ve vašem okolí. Pokud máte pankreatitidu, přidejte do svého jídelníčku více bílkovin. Hodně je ho v rybách, vejcích, mase, nízkotučném tvarohu. Neměli byste jíst lehce stravitelné sacharidy, které zvyšují tloušťku žluči.
Pravidla výživy pacientů:
- Částečná jídla (až 6krát), malé porce.
- Jídlo je teplé, maso a ryby v páře.
- Omezená je konzumace soli, uzených, mastných, smažených a kořeněných jídel.
- Zakázané jsou konzervy, pokrmy s fazolemi, sójou, rýží, pšenicí, čokoládou, alkoholem a potravinami s vysokým obsahem vlákniny.
- Živočišné tuky jsou nahrazeny rostlinnými.
Vitaminová terapie
Kvůli narušení metabolického procesu a zhoršení trávení potravy je indikováno užívání vitamínů a mikroelementů. Pro pacienty jsou důležité vitamíny B1, B2, B3, B6, B12, A, C. Vše lze brát z farmaceutických přípravků nebo produktů.
Lidové prostředky
Léčba pankreatitidy a cholecystitidy zahrnuje použití různých lidových léků. Nejznámější z nich je bylinná medicína. Tato léčba pankreatitidy a cholecystitidy zahrnuje použití léčivých rostlin ve formě odvarů a tinktur. Častěji se berou bylinné přípravky s různými složkami.
Bylinná medicína se používá v kursech 1-1,5 měsíce s přestávkou 2 týdny. Je kontraindikován pro těhotné ženy. Protizánětlivé přípravky se používají např. s heřmánkem, pampeliškou, měsíčkem, jetelem. Máta, provázek, kořeny rebarbory a kalamusu, černý bez (květy, plody) atd. jsou považovány za choleretické.
Nejlepší způsob léčby pankreatitidy spolu s cholecystitidou je na každém, aby si vybral sám. Mnoho lidí zjišťuje, že pomáhá tinktura z propolisových hoblin ve vodce, připravená ve stejném poměru. Pijte půl hodiny před jídlem 2x denně (1 lžička na půl sklenice vody). Propolis je účinný i s mlékem (rozdrťte 3-5 g, přidejte do sklenice teplého mléka). Pijte před spaním.
Možné komplikace
K exacerbaci onemocnění dochází, pokud není poskytnuta správná léčba a není dodržována dieta. Zánět trávicího systému je často doprovázen silnou bolestí a překáží při jídle. Během exacerbace je pacient v situaci, kdy kvalita jeho života výrazně klesá. Ke zmírnění stavu potřebuje trávit více času na vzduchu, pohybovat se a jíst s ohledem na jeho problémy.
Možné komplikace onemocnění jsou spojeny s nedostatkem enzymů vstupujících do trávicího systému ze žlázy a žlučového rezervoáru. Může se u nich projevit jako prostý zánět nebo porucha sousedních orgánů (žaludek, játra), vedoucí k diabetes mellitus. Akutní průběh onemocnění je možný kvůli otravě alkoholem, komplikacím cholelitiázy a vyžaduje naléhavou léčbu.
Nedovolte, aby se stav zhoršil. Pokročilé onemocnění totiž vede k rozsáhlé nekróze slinivky břišní až smrti. Chronickou pankreatitidu a cholecystitidu je možné definitivně vyléčit pouze v časném stadiu. V ostatních případech udržujte nemocné orgány ve stavu remise a vyhněte se komplikacím.
Chronická pankreatitida a cholecystitida: léčba patologií
Často jsou obě tato onemocnění současně diagnostikována u jednoho pacienta. Proto lze v lékařské dokumentaci pacienta najít diagnózu cholecystopankreatitidy. Chronická pankreatitida i cholecystitida vyžadují důkladnou léčbu.
Cholecystitida je zánět žlučníku a pankreatitida je zánět slinivky břišní. Často se obě patologie vyskytují současně nebo na pozadí druhé, a proto vyžadují společnou terapii. Stojí za zmínku, že stanovení diagnózy v tomto případě je velmi obtížné, protože patologie mají běžné příznaky a syndrom bolesti je lokalizován téměř na jednom místě. Podívejme se blíže na to, co je chronická cholecystitida a pankreatitida, jaké mohou být příznaky a jaká léčba by měla být podána.
Cholecystopankreatitida: příčiny onemocnění
Přibližně v 80 % případů mají faktory, které ovlivnily vznik těchto poruch, společné rysy. Obě patologie se mohou objevit z následujících důvodů:
- narušení metabolických procesů těla;
- nezdravý životní styl, zneužívání alkoholu;
- infekční choroby;
- patologie žlučníku vrozeného typu;
- přítomnost diabetes mellitus (bez ohledu na typ), porucha metabolismu cholesterolu;
- prolaps gastrointestinálního traktu;
- problémy s vyprazdňováním (častá zácpa, průjem);
- nadměrná konzumace kořeněných, kyselých, uzených potravin.
Prolaps gastrointestinálního traktu vede k cholecystitidě a pankreatitidě
Slinivka a žluč mají své vlastní funkce a plní v těle různé role. Mají však jeden podobný účel – produkci enzymů, které zlepšují trávení a trávení potravy. Účelem močového měchýře je koncentrovat sekreci žluči produkované játry a slinivka břišní produkuje enzymy a šťávu.
Pokud se zánětlivý proces vyvíjí v močovém měchýři, dochází ke stagnaci žluči a v důsledku toho dochází k diagnóze cholecystitidy. U chronické pankreatitidy dochází k jevu, který vyvolává setrvání trávicích enzymů v žláze, díky čemuž dochází k určitému „samotrávení“ orgánu.
Důležité! Pokud v těle nejsou žádné nemoci nebo patologické procesy, pracují tyto orgány ve dvojicích, protože mají jeden vylučovací kanál. Jakmile se objeví problém v jednom orgánu, je postižen i druhý.
Močový měchýř a žláza jsou orgány, jejichž úkolem je vylučovat trávicí šťávy, urychlovat a zefektivňovat proces trávení potravy. Žlučník ukládá žluč a poté ji uvolňuje, čímž pomáhá tukům v tenkém střevě mísit se s vodou. Slinivka břišní urychluje odbourávání tuků.
Cholecystitida se může také vyvinout na pozadí tvorby kamenů v žlučníku, což vede k zablokování a stagnaci, po které následuje zánětlivý proces. Vzhledem k tomu, že slinivka břišní a žlučové kameny pracují ve dvojicích, tento patologický proces negativně ovlivňuje žlázu, šíří zánět a degenerativní změny v orgánu.
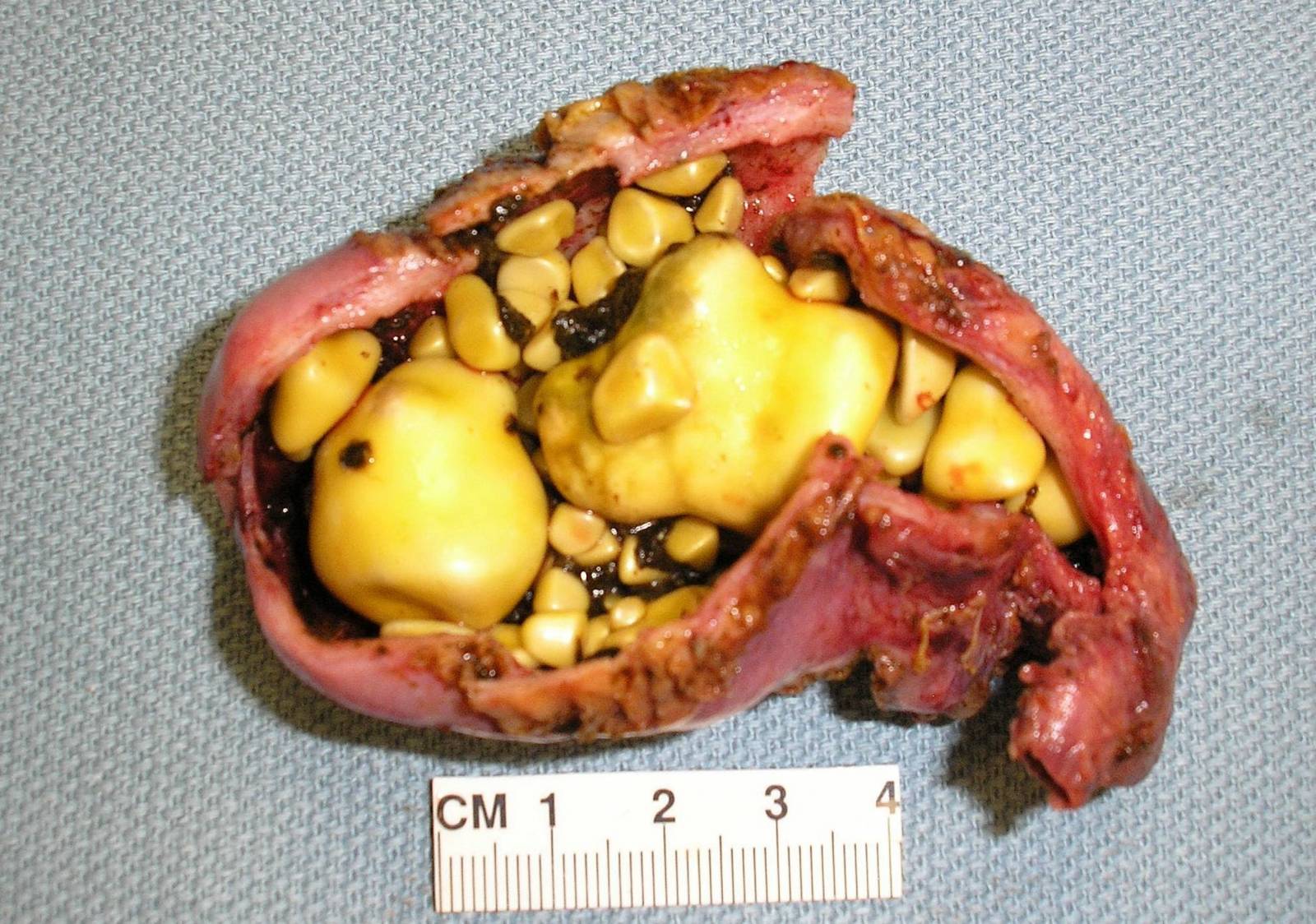
Žlučové kameny vedou k zánětu, který následně vede k pankreatitidě
Symptomy patologie
Tato patologie má rozsáhlé a mnohostranné příznaky, protože je projevem onemocnění různých orgánů. Podezření na onemocnění je snazší u pacientů s diagnostikovanou cholecystitidou. V tomto případě vývoj bolesti v pravém hypochondriu, periodická nevolnost po jídle, již naznačuje možnou pankreatitidu. Jak nemoc postupuje, mohou se objevit další příznaky:
- bolestivá bolest, těžkost v pravém hypochondriu, pohyb doleva a vyzařující do zad;
- v ústech je hořkost, neustálý pocit sucha;
- dysfunkce střev (průjem, zácpa, která může být dlouhodobá nebo střídavá);
- na kůži je žlutý odstín, je možné zvýšení tělesné teploty;
- Na pozadí tohoto onemocnění se mohou zhoršit další patologie pacienta.
Pokud zaznamenáte alespoň jeden z příznaků, je lepší neztrácet čas a poradit se s lékařem. Je velká šance diagnostikovat onemocnění v raném stadiu, což pomůže k co nejúčinnějšímu vyléčení.
Všechny výše uvedené příznaky vyžadují léčbu drogami v nemocničním prostředí a pod dohledem zkušených lékařů.
Léčba chronické pankreatitidy a cholecystitidy
Okamžitě stojí za zmínku, že léčba této patologie vyžaduje dlouhou dobu. Ne vždy je možné dosáhnout trvalého terapeutického účinku po prvním cyklu medikace.
Léčba má také své vlastní charakteristiky. Před zahájením léčby by tedy pacient neměl jíst po dobu 24 hodin, pouze pít dostatek tekutin (čištěnou vodu nebo kompot ze sušeného ovoce). Užívejte léky přísně podle dávkování a lékařského předpisu. Při léčbě těchto onemocnění je možné dosáhnout terapeutického účinku, avšak za předpokladu přísného dodržování všech doporučení specialistů.

Odvar ze šípku pomáhá stimulovat gastrointestinální motilitu
Léčba drogy
Chronická pankreatitida a cholecystitida, které se vyvíjejí současně, vyžadují léčbu drogami, bez níž není možné se s onemocněním vyrovnat.
Pokud dojde k infekci, jsou předepsána antibiotika (obvykle širokospektrá). Antispasmodika pomůže zvýšit tok žluči a zmírnit bolest. Pokud byl diagnostikován slabý tón, doporučuje se užívat léky, které stimulují gastrointestinální motilitu. Přípravek lze doplnit odvary z heřmánku a šípků. Pacient musí každý den užívat odvar z ovsa nebo lnu.

Lněný odvar na pankreatitidu a cholecystitidu je třeba užívat denně
Dieta v léčbě nemocí
Důležité! Stejně jako jiná onemocnění trávicího traktu vyžaduje i cholecystopankreatitida nejen medikamentózní léčbu, ale také dodržování určité diety, která hraje důležitou roli v dosažení pozitivního výsledku terapie.
Konzumace tučných, kyselých, uzených a kořeněných jídel je přísně zakázána. Alkohol (a dokonce i slabé alkoholické nápoje) musí být zcela vyloučen v době léčby a v některých případech i doživotně.
Při léčbě této patologie je předepsána dieta č. 5, která se používá při léčbě peptických vředů. Dieta zahrnuje konzumaci masných a zeleninových výrobků, vždy dušených nebo vařených. Povolena je zelenina a ovoce s minimálním obsahem kyselin. Dieta zahrnuje čaje, odvary a kompoty s malým množstvím cukru. Při vaření se nedoporučuje používat koření a velké množství soli.

V závažných případech onemocnění budete možná muset vždy držet dietu.
Fyzioterapie jako metoda terapie
Kromě medikamentózní léčby a diety se doporučuje použití borovicových nebo minerálních koupelí. Aplikace ozoceritu a bahna s proudem bude mít pozitivní vliv na tělo.
Metody tradiční medicíny
Okamžitě poznamenejme, že tradiční medicína při léčbě chronické pankreatitidy a cholecystitidy by měla fungovat jako další spojení, ale ne jako hlavní terapie. Před použitím tradičních receptů se nezapomeňte poradit se svým lékařem, abyste zjistili míru užitečnosti ve vašem případě.
Poradenství! Stojí za to vědět, že některé léčivé rostliny mohou být neslučitelné se složkami léku, protože to může vést k rozvoji vedlejších účinků.
Preventivní opatření: jak nezačít nemoc
Pro pacienty s cholecystitidou bude velmi důležité dodržování preventivních opatření. Koneckonců je nesmírně důležité nevyvolávat vývoj pankreatitidy nebo její exacerbaci. V první řadě byste si měli dát pozor na svůj jídelníček a upravit ho. Celé denní jídlo rozdělte na malé porce tak, abyste ze 3 standardních jídel denně udělali 5-6 jídel. Porce by měly být malé.

Léky jsou povinné, bez naděje na zlepšení nemá smysl
Nezapomeňte si vzít léky. Po mírném zlepšení a snížení bolesti byste je neměli přestat užívat. V některých případech může být nutné dodržovat celoživotní dietu a užívat určité léky, aby se zabránilo rozvoji komplikací. Chronická pankreatitida a cholecystitida v akutních formách budou vyžadovat každoroční léčbu v sanatoriích.
Co je nebezpečné na exacerbaci pankreatitidy a cholecystitidy: příčiny, příznaky a léčba
Exacerbace pankreatitidy a cholecystitidy je možná u dětí i dospělých. Tato onemocnění se vyznačují zánětem slinivky břišní a žlučníku, což vede k poruchám trávení a různým nebezpečným komplikacím. Chronická pankreatitida tvoří až 10 % všech diagnóz v gastroenterologii. Častěji jsou postiženy ženy středního věku a starší muži. Chronická cholecystitida je diagnostikována především u lidí ve věku 40-60 let.

Příčiny
K exacerbaci cholecystopankreatitidy přispívají následující faktory:
- vrozené anomálie vývoje orgánů;
- nízká fyzická aktivita;
- prolaps břišních orgánů;
- těhotenství;
- přejídání;
- nadváha;
- zneužívání mastných a kořeněných potravin;
- alkoholismus;
- brát drogy;
- kouření;
- parazitární infekce (opisthorchiáza, amébóza, askarióza);
- tvorba kamenů;
- porušení metabolismu tuků;
- cystická fibróza;
- užívání léků (cytostatika, kortikosteroidy, estrogeny);
- stagnace pankreatické sekrece.



Vývoj zánětlivého procesu (cholecystitida) u mužů je nejčastěji usnadněn konzumací alkoholických nápojů. Nebezpečný je zejména nalačno nebo v kombinaci s konzumací tučných jídel (sádlo, vepřové maso, hovězí maso, chipsy, smažené brambory).
Jaká dieta pro gastritidu a pankreatitidu? Přečtěte si více…
Příznaky
Příznaky exacerbace pankreatitidy jsou:
- Bolest v horní části břicha, dolní části zad nebo levého hypochondria. Může být konstantní nebo záchvatovitá, slabá nebo intenzivní, nudná nebo akutní. Lokalizace bolesti závisí na tom, která část orgánu je zanícená (tělo, ocas nebo hlava). Bolest během exacerbace pankreatitidy často vyzařuje do oblasti srdce.
- Nevolnost.
- Zvracení. Může se to opakovat a oslabovat. Nepřináší úlevu nemocnému.
- Říhání.
- Nadýmání.
- Nedobrovolné uvolňování plynů.
- Pálení žáhy
- Abnormální stolice. Nejčastěji se zácpa střídá s průjmem. Stolice se stává mastnou, s charakteristickým leskem a ostrým kyselým zápachem. Výkaly se obtížně smývají a obsahují nestrávené kousky potravy.
- Zežloutnutí kůže a viditelné sliznice.
- Červené skvrny na hrudi a břiše.
- Bolest břicha při palpaci.
- Suchá pokožka.

Někdy se zvětší játra a slezina. Při exacerbaci cholecystitidy se objevují následující příznaky:
- Bolest. Tupé a lokalizované v pravém hypochondriu. Trvá od několika minut až po několik dní. Zesiluje po konzumaci tučných a kořeněných jídel.
- Hořké říhání.
- Nevolnost.
- Hořká chuť v ústech.
- Mírný nárůst teploty.
- Nadýmání.
- Zácpa.
Někdy se s exacerbací cholecystitidy objevují atypické příznaky ve formě bolesti na hrudi a potíží s polykáním. Při kalkulózní formě zánětu žlučníku v kombinaci s pankreatitidou se může objevit kolika – akutní, intenzivní a křečovitá bolest.

diagnostika
Diagnózu cholecystopankreatitidy stanoví gastroenterolog po rozhovoru s pacientem, fyzikálním vyšetření, všeobecném vyšetření, laboratorních a instrumentálních studiích. Pro příznaky zánětu slinivky břišní a žlučníku budete potřebovat:
- Ultrazvuk
- vyšetření dutiny ústní;
- obecné klinické testy;
- biochemický krevní test;
- FEGDS;
- cholecystografie;
- scintigrafie;
- znějící;
- arteriografie;
- endoskopická ultrasonografie;
- CT nebo MRI;
- retrográdní cholangiopankreatikografie;
- kultura žluči;
- rozbor stolice.



Během exacerbace jsou v krevním testu pozorovány následující změny:
- zvýšené hladiny amylázy;
- zrychlení ESR;
- zvýšení hladiny leukocytů;
- zvýšená aktivita jaterních enzymů.
Při vyšetření stolice pacientů se odhalí změny hladiny elastázy a velké množství tuku. Stav tkání lze posoudit pomocí ultrazvuku nebo tomografie. Při exacerbaci onemocnění se zjišťují difuzní změny, otoky, srůsty, porucha motility močového měchýře a dilatace žlučových cest.
Diferenciální diagnostika se provádí u cyst, nádorů, gastritidy, Crohnovy choroby, enterokolitidy, peptického vředu a biliární dyskineze.
Léčba
Gastroenterolog léčí pacienty. U této patologie se nejčastěji provádí konzervativní terapie. To zahrnuje:
- dodržování přísné stravy;
- odmítnutí alkoholu;
- užívání symptomatických léků;
- fyzioterapie;
- detoxikace těla;
- užívání antibiotik;
- použití enzymových přípravků (během fáze remise).

Pokud se objeví komplikace, je nutná hospitalizace. Často se provádí infuzní terapie. Používají se fyziologické roztoky a proteinové roztoky.
Lékařská terapie
V případě exacerbace onemocnění se používají následující skupiny léků:
- NSAID;
- analgetika;
- antispasmodika;
- choleretická;
- širokospektrá antibiotika;
- deaktivátory pankreatických enzymů.

Při zánětech slinivky a žlučníku a silných bolestech se předepisují léky tlumící bolest. Patří mezi ně Duspatalin, Sparex, Niaspam, Baralgin, Drotaverin, No-Shpa a Spazmalgon. Jsou předepsány s ohledem na věk pacienta a kontraindikace. V případě syndromu silné bolesti na pozadí exacerbace onemocnění lze provést novokainové blokády.
Mimo období exacerbace lze předepisovat choleretika na bázi kyseliny ursodeoxycholové. Patří mezi ně Urdoxa, Ursofalk a Ursosan. Stimulují vylučování žluči, čímž normalizují trávení. V případě exacerbace onemocnění lze krátkodobě předepsat antisekreční léky ze skupiny blokátorů protonové pumpy (Omez, Rabiet, Pariet, Sanpraz).
Do léčebného režimu jsou často zařazena antibiotika (cefalosporiny, peniciliny). Používají se ve formě tablet, kapslí, prášků nebo se podávají injekčně. Antibiotika mohou být také předepsána pro profylaktické účely, aby se zabránilo hnisavým komplikacím (abscesům). Při dlouhodobém užívání léků perorálně se předepisují eubiotika (Linex, Bifiform).

Během fáze remise při absenci bolesti jsou indikovány enzymy. Jsou předepsány pouze pro pankreatickou sekreční insuficienci. Nejčastěji používané enzymové léky jsou Pancreatin-Lect, Penzital, Mezim Forte, Creon 10000, Pangrol 10000, Creon 10000, Mikrasim, Panzinorm a Festal. Pokud jsou příčinou zánětu parazité (protozoa nebo helminti), pak jsou předepsány anthelmintické nebo antiprotozoální léky.
Fyzioterapie
Pokud je funkce močového měchýře a slinivky břišní narušena, je užitečná fyzioterapie. Nejčastěji se provádí:
- Elektroforéza. Tato léčebná metoda spočívá v injekční aplikaci léků pod kůži pomocí elektrického proudu.
- Reflexní terapie. Dopad na citlivé body.
- SMT terapie. Tkáň nemocného člověka je vystavena střídavému modulovanému proudu.
Pokud má člověk exacerbaci onemocnění, jsou užitečné vodní procedury a bahenní terapie.
Chirurgická intervence
Pokud jsou v dutině žlučníku kameny, je nutná chirurgická intervence. V případě častých exacerbací je orgán odstraněn. Tato operace se nazývá cholecystektomie. Provádí se podle plánu. Žlučník lze odstranit laparoskopicky. Jedná se o vytvoření malého vpichu v břišní dutině. Tato operace je méně traumatická. Kosmetická vada minimální.
V případě exacerbací onemocnění a kamenů je možné provést cholecystektomii z mini-přístupu. Méně často se používá cholecystostomie. Tato operace zahrnuje aplikaci drenáže pro odtok žluči. Tato operace se nejčastěji provádí u starších a oslabených lidí. Při exacerbaci onemocnění je drcení kamenů méně účinné. Tento postup nezabrání relapsům v budoucnu.

V případě exacerbace pankreatitidy je chirurgická intervence opodstatněná v případě rozvoje hnisavých komplikací, zúžení Oddiho svěrače, těžké tkáňové sklerózy, tvorby cyst a pseudocyst. Lze provést:
- sfinkterotomie;
- excize kamenů;
- otevření abscesů;
- odstranění části nebo celé slinivky břišní.
Chirurgická léčba se provádí podle přísných indikací.
Lidové prostředky
Během exacerbace onemocnění lze kromě diety a lékové terapie použít léčivé rostliny a další lidové léky. Používají se s opatrností a pouze se svolením gastroenterologa. Pro exacerbaci cholecystitidy a pankreatitidy jsou užitečné:
- slaměnka;
- mrzutý;
- berry;
- máta peprná;
- anýzu;
- fenykl;
- kopr;
- Třezalku tečkovanou;
- plantain;
- heřmánková lékárna;
- elecampan;
- koriandr;
- ostropestřec mariánský;
- lnu

Z těchto rostlin se připravují nálevy, odvary a tinktury pro orální užití. Pokud máte žlučové kameny, jsou některé léky (čekanka) kontraindikovány. Pro pacienty je prospěšné pití zásadité minerální vody. Je indikován po exacerbaci při absenci bolesti. Pro pankreatitidu a cholecystitidu můžete použít med.
Dieta
V prvních dnech exacerbace cholecystitidy a pankreatitidy se doporučuje odmítnout jídlo. Můžete pít pouze vodu. Pacientům s cholecystitidou a pankreatitidou je předepsána léčebná tabulka č. 5. Musíte jíst zlomky (malé porce) každé 3-3,5 hodiny ve stejnou dobu.

Ze stravy je nutné vyloučit:
- alkoholické nápoje;
- sodovka;
- syrové ovoce a zelenina;
- vaječný žloutek;
- kořeněná, tučná a smažená jídla;
- koření;
- cukrářské výrobky;
- zmrzlina;
- tukové krémy;
- vepřové maso;
- hovězí maso;
- droby;
- bohaté vývary;
- sádlo;
- Máslo.

Je nutné omezit spotřebu cukrářských výrobků. Pacienti potřebují pít více čisté vody. Během exacerbace můžete jíst následující potraviny:
- vařené maso, ryby a zelenina;
- sušené meruňky;
- изумь;
- parní kotlety;
- obiloviny;
- nízkotučné mléčné výrobky.
Dietu je nutné dodržovat minimálně měsíc.
Jak dlouho trvá exacerbace pankreatitidy a cholecystitidy?
V mírných případech exacerbace trvá několik hodin, po kterých se stav pacienta zlepšuje. Pokud máte žlučové kameny, příznaky vás mohou obtěžovat několik dní.
Možné komplikace

Nejčastější komplikace exacerbace cholecystitidy a pankreatitidy jsou:
- zánět žlučových cest;
- reaktivní zánět jater;
- perforace stěny žlučníku;
- žloutenka;
- vývoj purulentní cholecystitidy;
- zánět přední břišní stěny;
- sepse;
- selhání více orgánů;
- trofické poruchy;
- syndrom diseminované intravaskulární koagulace;
- zhoršená funkce ledvin a plic;
- sekundární diabetes mellitus;
- encefalopatie.
Prevence exacerbace pankreatitidy a cholecystitidy

Prevence exacerbací spočívá v dodržování lékařských předpisů (užívat léky, vyhýbat se alkoholu a správně jíst).

Tato stránka používá Akismet k boji proti spamu. Zjistěte, jak jsou zpracovávána data vašich komentářů.
Cholecystitida, pankreatitida: příznaky a léčba
Cholecystitida a pankreatitida jsou onemocnění, která se u pacienta často objevují současně. Akutní cholecystitida je po apendicitidě na druhém místě v četnosti výskytu. Jedná se o onemocnění způsobené infekcí. Diagnózu pankreatitidy také často stanoví gastroenterolog. Toto onemocnění je nebezpečné, protože může způsobit cukrovku, abscesy ve slinivce břišní a selhání ledvin. Je lepší léčit pankreatitidu a cholecystitidu současně a jakými metodami to udělat, přečtěte si níže.

Jaký je vztah mezi pankreatitidou a cholecystitidou?
Chronická cholecystitida a pankreatitida jsou onemocnění trávicího systému. Pankreatitida je onemocnění slinivky břišní a cholecystitida je zánět žlučníku.
V těle tyto orgány spolupracují, uvolňují do trávicího traktu enzymy pro normální zpracování jakékoli potravy střevy. Současně se ve žlučníku hromadí žluč produkovaná játry a slinivka nezávisle produkuje trávicí enzym – pankreatickou (pankreatickou) šťávu.
Při cholecystitidě a pankreatitidě se fungování těchto orgánů trávicího systému zhoršuje. Takže s cholecystitidou začíná žluč stagnovat v žlučníku a dochází k zánětlivému procesu. A při pankreatitidě zůstává žaludeční šťáva ve slinivce a ta se začne sama trávit. Také při pankreatitidě se šťáva může dostat do žlučníku a pak začne korodovat jeho stěny. To je důvod, proč se má za to, že cholecystitida a pankreatitida jsou onemocnění, která se navzájem doplňují.

Jaké jsou příznaky pro rozlišení nemocí?
Symptomy a léčba pankreatitidy a cholecystitidy mají mnoho podobností, pouze lékař může stanovit správnou diagnózu.
Obecné příznaky cholecystitidy a pankreatitidy:
- Zvracení, nevolnost.
- Syndrom bolesti
- Zvýšení teploty.
- Vzhled lepkavého potu.
Člověk, který nemá lékařské vzdělání, nebude schopen správně diagnostikovat sám sebe. Rozdíl mezi těmito nemocemi zná pouze úzký specialista – gastroenterolog. Hlavní rozdíl mezi onemocněními je v tom, že při pankreatitidě má pacient větší bolest na levé straně břicha a při cholecystitidě bolest vyzařuje na pravou stranu, protože tam se nachází žlučník. Tato onemocnění se mohou také lišit takovými charakteristickými příznaky, jako je sucho v ústech. Je charakteristický pro pankreatitidu. Ale hořkost v ústech je známkou cholecystitidy.

Zásady léčby nemocí trávicího systému
Komplexní léčba chronické pankreatitidy a cholecystitidy musí nutně zahrnovat následující body:
- Léčba drogami. Předepisování antibakteriálních, protizánětlivých, antispasmodických, analgetických léků.
- Fyzioterapie. Elektroforéza, ultrazvuk, UHF, terapeutické bahno.
- Dieta
- Bylinná medicína.
- Lidové léky.
Konzervativní terapie
Léčba cholecystitidy a pankreatitidy pomocí léků musí být provedena s cílem odstranit infekci, odstranit stagnaci žluči, zmírnit zánět a zlepšit odtok pankreatické šťávy. Odborníci předepisují následující léky pro pankreatitidu a cholecystitidu:
Kdy je nutná operace?
Metoda léčby drogami, pokud je správně předepsána, přináší dobré výsledky, ale v některých případech medikamentózní terapie nepomáhá. Pacienti s diagnostikovanou cholecystitidou a/nebo pankreatitidou jsou tedy léčeni chirurgicky v následujících případech:
- S nekrotickou formou onemocnění, podezření na gangrénu.
- Na silné bolesti, na které nepomáhají ani léky proti bolesti.
- Jak nemoc postupuje.
- Pokud jsou ve žlučníku kameny.
- S obstrukční žloutenkou.
- S opakovanými útoky.

Medikamentózní léčba cholecystitidy a pankreatitidy v těchto případech nepomáhá, proto se lékaři uchýlí k operaci: odstraní žlučník a část pankreatické tkáně.
Chcete-li vyléčit cholecystitidu a pankreatitidu během exacerbace, musíte dodržovat 3 zásady: chlad, hlad a odpočinek.
Fyzioterapeutická léčba
Pankreatitida a cholecystitida mohou být úspěšně léčeny pomocí fyzioterapeutických opatření, například UHF, ultrazvuku, elektroforézy.
Léčba pankreatitidy a cholecystitidy ultrazvukem, UHF nebo elektroforézou je poměrně úspěšná, protože tyto postupy zvyšují produkci žluči, zlepšují místní krevní oběh, snižují bolest, odstraňují zánět a zabraňují tvorbě kamenů.
Jediný rozdíl ve fyzioterapeutické léčbě spočívá v tom, že s diagnózou „chronická pankreatitida“ je pacientovi podávána terapeutická voda na levou stranu břicha a s diagnózou „chronická cholecystitida“ – na pravou stranu.
Společná léčba těchto onemocnění také zahrnuje použití minerálních vod, například „Essentuki“, „Borjomi“.
Terapeutické bahno je také velmi dobrým lékem na chronickou cholecystitidu a pankreatitidu. Jsou schopny zmírnit zánět slinivky břišní a žlučníku, zmírnit bolest a zvýšit imunitu.

Dieta
Bez něj nemá léčba akutní i chronické cholecystitidy nebo pankreatitidy smysl. Koneckonců, jakékoli onemocnění spojené s nesprávným fungováním trávicího traktu je často způsobeno nesprávnou výživou. Proto musí pacient dodržovat dietu, která se skládá z následujících pravidel:
- Musíte jíst po troškách.
- Je zakázáno jíst kořeněná, tučná a smažená jídla. A priori byste v případě cholecystitidy a pankreatitidy neměli jíst konzervy, uzeniny nebo uzené maso. Alkohol, kakao a čokoláda jsou přísně zakázány.
- Zdravé je jíst kysané mléčné výrobky, vařenou zeleninu, polévky, cereálie, dušené maso a ryby.
- Můžete pít kompoty a minerální vodu.

fytoterapie
Léčba chronické pankreatitidy nebo cholecystitidy je často doplněna bylinnou medicínou. Byliny, které příznivě působí na trávicí systém: řebříček, měsíček, heřmánek, máta, jitrocel a další. Níže jsou uvedeny recepty na léčivé přípravky.
Recepty na léky na cholecystitidu
Nyní se dozvíte, jak léčit cholecystitidu pomocí bylin:
- Smíchejte ve stejném množství následující suché bylinky (každá 1 polévková lžíce): pelyněk, máta, řebříček, fenykl, slaměnka. Připravenou směs zalijte vroucí vodou (0,5 l) a nechte 8 hodin stát. Užívejte tento bylinný lék po malých doušcích po celý den.
- Smíchejte květy slaměnky (1 lžička), listy tripholu (1 lžička) a mátu (1 lžičku). Tuto směs zalijte vroucí vodou (0,5 l) a vařte 10 minut na mírném ohni. Užívejte 100x denně 3 ml před jídlem. Odebraný odvar pomůže odstranit zánětlivý proces, zlepšit fungování gastrointestinálního traktu a odstranit příznaky cholecystitidy.
Bylinné recepty na pankreatitidu
Je čas naučit se léčit pankreatitidu pomocí bylin. Populární léčba pankreatitidy je:
- Směs řebříčku, slaměnky, třezalky, máty, fenyklu, šípku. Všechny bylinky smícháme (od každé složky odebereme 10 g), odebereme 1 polévkovou lžíci bylinné směsi, zalijeme vroucí vodou (0,5 l), necháme 12 hodin. Léčivou směs je nejlepší vyluhovat v termosce. Poté sceďte a pijte 150x denně 3 ml půl hodiny před jídlem.
- Onemocnění, jako je pankreatitida, je úspěšně léčeno pomocí sbírky, pro kterou budete potřebovat následující komponenty: kořen elecampane, třezalka tečkovaná, měsíček, lopuch, pelyněk, heřmánek, přeslička, provázek, listy šalvěje. Vezměte 1 polévkovou lžíci těchto přísad. Smíchejte všechny přísady, zalijte vroucí vodou, nechte a vezměte přesně to samé jako v předchozím odstavci.
Léčivé bylinné přípravky můžete užívat pouze tehdy, když si je člověk jistý, že na bylinky nedošlo k žádné alergické reakci. Musíte také vědět, že některé léky mohou způsobit zácpu nebo průjem, zatímco jiné mohou snížit nebo zvýšit krevní tlak. Proto by měl bylinnou medicínu předepisovat pouze lékař.
Principy léčby, stejně jako příznaky cholecystitidy a pankreatitidy, mají mnoho společného. Při správné včasné léčbě se můžete obejít bez konzervativní terapie. S pomocí komplexní léčby: léky, dieta, bylinná medicína, proces obnovy proběhne velmi rychle.

