Příčiny léčby příznaků makroangiopatie mozkových cév.
Obsah [Zobrazit obsah]
Příčiny léčby makroangiopatie mozkových cév
Angiopatie mozkových cév: příznaky, diagnostika a léčba
Přívod krve do hlavy se provádí přes 4 hlavní cévy krku – párové krční a vertebrální tepny. Provádějí kompletní a adekvátní dodávku základních živin a kyslíku do tkání centrálního nervového systému. Protékají do lebeční dutiny a tvoří tzv. mozkový wellisovský oběhový kruh. Citlivost mozku na nedostatek kyslíku je extrémně vysoká. Mikroangiopatie mozku vede k patologickým změnám cirkulace a následné hypoxii. Hlavní důvody, které vedou k cerebrální vaskulární angiopatii, jsou:
Druhy patologie
Cévní poškození se dělí na makroangiopatii (poškození velkých hlavních cév, např. brachiocefalický kmen, krční tepny) a mozkovou mikroangiopatii (poškození tepen malého průměru – kapilár a arteriol).
V typických situacích začíná cerebrální angiopatie lézí na makroúrovni. V důsledku změn v rovnováze lipoproteinů a narušení normálního průtoku krve cévami se při ateroskleróze začnou tvořit výrůstky (plaky) v oblastech větvení a zužování cév. U mozkové ischemie se jedná o místo rozdělení společné karotidy na zevní a vnitřní krkavice. V tomto místě vzniklý aterosklerotický plát vede k nedostatečnému prokrvení mozkové tkáně a následnému hladovění kyslíkem.
Pokud jsou postiženy všechny 4 tepny zásobující mozek, bez chirurgického zásahu to povede ke smrti. Někdy se plak může zhroutit a cestovat krevním řečištěm do malých mozkových cév, kde uvízne v nějaké tenké vlásečnici. V místě trombózy se tvoří ischemické ložisko. Tento proces po určité době končí ischemickou mozkovou příhodou.
Taková zákeřná onemocnění, jako je cerebrální amyloidní angiopatie, naopak nejprve začnou ničit cévy na mikroúrovni. Mikroangiopatie mozku je spojena s akumulací a ukládáním speciálního proteinu, amyloidu, ve stěnách cév. Plaky tohoto proteinu podporují protahování a praskání krevních cév, což způsobuje mozkové krvácení. V takové situaci je diagnostikována hemoragická mrtvice.
Rozvoj všech typů mozkových příhod usnadňují hormonální a dědičná onemocnění po předcích a také arteriální hypertenze.
Klinická manifestace
Všechna výše uvedená onemocnění vedou k dlouhodobému nedostatku kyslíku a glukózy. U pacienta dochází k chronickému zhoršení výživy mozku. To se projevuje následujícími příznaky:
- Bolesti hlavy;
- Závratě
- Snížená paměť;
- Vrávorání při chůzi;
- Zhoršení zraku, jako jsou skvrny před očima nebo vypnutí části zorného pole;
- Bolest spánkových svalů při žvýkání.

Všechny příznaky jsou spojeny s hypoxií mozku, výskytem mikroembolie a vazospasmem. Začnou se objevovat po 3-5 letech asymptomatického průběhu patologie. Jeho výsledkem jsou mrtvice. Délka a kvalita života poté prudce klesá.
Pokud se vyvine pouze cerebrální mikroangiopatie, pak její příznaky mohou být nespecifické:
- mdloby a závratě;
- Hluk v uších;
- Změny ve spánku – nespavost;
- Horká povaha a agresivní chování;
- Nevyprovokované zvýšení krevního tlaku.
Člověk s takovými znaky si je nemusí spojovat s vážnou nemocí, vše svádí na únavu a tvrdou práci.
diagnostika
Všichni pacienti, kteří vykazují příznaky mozkové mikroangiopatie, podstupují komplex laboratorních testů. To zahrnuje klinické testy krve a moči, hladiny cukru, lipoproteinů a kreatininu. Umožňují vám poskytnout primární hodnocení stavu těla.
Z instrumentálních metod výzkumu 21. století se s úspěchem využívá ultrazvukové a duplexní vyšetření tepen hlavy a krku, dopplerovská sonografie. Pro kompletní vizuální potvrzení přítomnosti onemocnění se používá MSCT a CT angiografie. S jejich pomocí lékaři identifikují přítomnost krvácení, oblast ischemie a procento stenózy a určují taktiku léčby.
Pokud kromě cerebrální angiopatie existuje patologie cév končetin, pak je pro léčbu přednostně zvolena hlava.
Léčba
Konzervativní léčba se používá ke zlepšení reologických vlastností krve. Je zaměřen na zlepšení mikrocirkulace v mozku. Pokud máte cukrovku, inzulínová terapie je upravena tak, aby normalizovala hladiny glukózy. Pacienti bez kritických stenóz docházejí do nemocnice 1-2x ročně na pozorování a „vysazení“. Dávky léků se vybírají s ohledem na stupeň ischemie. V intervalech mezi hospitalizacemi je lepší používat lidové léky a v žádném případě jimi nenahrazovat léky.
Chirurgická operace:
Při postižení cév krku, při makroangiopatii se používá tradiční otevřená operace, jako je karotická endarterektomie. Po diagnostice a stanovení přesné polohy místa zúžení se provede přístup do krční tepny. Plak se odstraní podélným řezem a do stěny cévy se všije náplast, aby se zabránilo budoucí stenóze. Cévu je také možné kompletně protnout instalací protézy všité buď do intaktní společné karotidy nebo do aorty.
Modernější metodou jsou rentgenové endovaskulární techniky – balónková angioplastika a stentování tepny. Pod rentgenovou kontrolou se punkcí do tepny zavede tenký katétr. Špička katétru je opatřena speciálním balónkem, který se nafoukne v místě zúžení. Často je kromě expanze uvnitř stěny instalován tenký pružinový stent. Je zcela intaktní (neodmítne tělo) a zabrání dalšímu rozvoji onemocnění. Tato operace je pacientem snáze tolerována a postupně si získává stále větší oblibu.
Projevy a léčba mozkové mikroangiopatie
Mikroangiopatie je patologie, která se vyznačuje poškozením malých tepen zásobujících mozek, což vyvolává narušení přívodu krve do oblastí mozkové tkáně a různé poruchy ve fungování celého těla. Onemocnění je spojeno se změnami ve struktuře cévní stěny a poruchou nervové regulace tonu hladkého svalstva cév.

Na pozadí angiopatie cév v mozku se rozvíjí discirkulační encefalopatie a glióza – proces smrti neuronů s následnou náhradou nervové tkáně gliovými prvky. Mikroangiopatie s přítomností ložisek gliózy v mozku může vést k paralýze, ztrátě řeči, demenci a zhoršení intelektuální a mnestické aktivity.
Definice patologie
Mikroangiopatie je onemocnění, ke kterému dochází v důsledku přetrvávajícího, nevratného poškození malých cév umístěných v mozku, což často ukazuje na přímou závislost na přítomnosti arteriální hypertenze. Podle statistik trpí arteriální hypertenzí a důsledky této patologie více než 60 % pacientů starších 55 let a více než 80 % pacientů starších 85 let.
Za prvé, pravidelně vysoký krevní tlak negativně ovlivňuje cévy malého průměru. V důsledku toho dochází k poškození bílé dřeně, rozšíření perivaskulárního prostoru a vzniku lakunárních infarktů – akutní oběhové poruchy v omezené oblasti vyživované malou pronikavou tepnou.
Mikroangiopatie vyvolává degenerativní změny v mozkové tkáni vedoucí k rozvoji vaskulární demence, zhoršení kognitivních funkcí a mrtvici. Je prokázán úzký vztah mezi angiopatií a komorbidními stavy – diabetes mellitus a metabolickými poruchami vyskytujícími se na pozadí kumulativního poškození cévního systému mozku.
Arteriální hypertenze koreluje s patologiemi, jako je obezita, hyperurikémie (zvýšená koncentrace kyseliny močové v krevní plazmě), inzulinová rezistence, intolerance glukózy a poruchy metabolismu lipidů. Hyalinóza (druh proteinové degenerace s tvorbou zhutnění ve stěnách cév), která se vyskytuje na pozadí aterosklerózy, diabetes mellitus, arteriální hypertenze, zhoršuje strukturu cévní stěny.
Tkáň stěn se stává hustou, ztrácí elasticitu a pružnost a lumen se výrazně zužuje. Endoteliální dysfunkce hraje důležitou roli v patogenezi poruch krevního oběhu a mrtvice. Endotel řídí cévní tonus a ovlivňuje fungování systému krevního zásobení. Endoteliální buňky, které tvoří tkáň stěn krevních cév a kapilár, jsou normálně schopné produkovat antiaterosklerotické látky, včetně oxidu dusnatého.
Angioprotektivní účinek oxidu dusnatého spočívá v vazodilataci (relaxaci hladkého svalstva cévní stěny), inhibici adheze (adheze, adheze) leukocytů, potlačení adheze a agregace (přichycení) krevních destiček, proliferaci buněk svalové tkáně stěny. Syndrom mikroangiopatie je mozková patologie, která ovlivňuje reologické vlastnosti krve a hemostázu, což se projevuje zvýšením aktivity agregace krevních destiček.
Patologický proces vyvolává rozvoj trombózy, aterogeneze a zánětlivých procesů. Krevní destičky hrají klíčovou roli v klinických příhodách u aterotrombózy. Ateroskleróza ve své chronické formě se nemusí projevovat závažnými příznaky, ale pokud je komplikovaná trombózou, vede k přechodným ischemickým atakám, cévní mozkové příhodě, akutnímu infarktu myokardu a angíně.

Typy mikroangiopatie
Periferní mikroangiopatie může postihnout malé tepny, žíly a kapiláry umístěné v mozku. Pokud jsou postiženy velké cévy, mluvíme o formě onemocnění zvané makroangiopatie. V závislosti na příčinách, povaze změn a charakteristikách průběhu onemocnění se rozlišují typy: cerebrální, hypertenzní, lentikulostriátní, diabetická mikroangiopatie.
intelektuální
Mozková mikroangiopatie mozkové tkáně je forma onemocnění, která se vyznačuje endoteliální dysfunkcí, která negativně ovlivňuje strukturu a tonus cévní stěny. Cerebrální angiopatie je doprovázena snížením biologické dostupnosti oxidu dusnatého, což vede ke snížení ochranných funkcí a poškození malých cév a kapilár mozku. Situace se zhoršuje na pozadí oxidačního stresu (působení volných radikálů) – hromadění volného kyslíku, který inaktivuje oxid dusnatý.
Hypertenzní
Patologie se vyskytuje v důsledku arteriální hypertenze. Při oftalmologickém vyšetření jsou odhalena ložiska mikrohemoragie a klikaté, vývrtkovité řečiště tepen a žil (Gwistův příznak).
Lentikulostriátní
Tato forma patologie je diagnostikována u každého 6. novorozence při běžném vyšetření pomocí neurosonografie. Považuje se za variantu normy. Dítě je pod dohledem neurologa. Často po léčbě léky, které stimulují trofismus mozkové tkáně a buněčný metabolismus, je pozorována regrese destruktivních změn a obnovení normálního zásobování krví.
Diabetik
Na pozadí progrese diabetes mellitus dochází k destruktivním změnám v cévní stěně s následným porušením průtoku krve. Je charakterizována ztluštěním bazálních membrán, proliferací pojivové tkáně, následovaným zúžením lumen.
Symptomatologie
Identifikace příznaků mozkové mikroangiopatie v časném stadiu a následná správná léčba může zabránit rozvoji nebo zpomalit progresi demence. Často je patologie asymptomatická, zejména v počátečních fázích jejího průběhu. V první řadě lékař věnuje pozornost zhoršení duševní činnosti a nespecifickým mozkovým příznakům.
Klinickým markerem v časném stadiu jsou úzkostné a depresivní poruchy. Pacienti si přitom prakticky nestěžují na smutek, pocit melancholie nebo smutnou náladu. Více je znepokojují somatické příznaky – astenie (svalová slabost, impotence), ztráta chuti k jídlu, zvýšená únava, poruchy spánku. Známky mikroangiopatie jsou doplněny psycho-emocionálními poruchami.

Podrážděnost a nevrlost jsou často připisovány změnám osobnosti souvisejícím s věkem. V prvních stadiích mohou být pozorovány mírné poruchy motorické aktivity – pomalejší kroky, změny chůze, nestabilita polohy těla, často spojená se závratěmi. Progrese patologie vede ke zvýšení kognitivního deficitu. Projevy těžké, progresivní mikroangiopatie mozkové tkáně:
- Zhoršení kognitivních schopností – paměť, duševní aktivita, pozornost.
- Demence.
- Duševní poruchy charakterizované poruchami emocionálního stavu.
- Motorická dysfunkce (pyramidová insuficience – spasticita, paréza, paralýza).
- Extrapyramidové poruchy (hypokineze – omezení pohybové aktivity s poklesem tempa a rozsahu pohybů, parkinsonismus).
- Poruchy mozečku (porucha motorické koordinace, stability, rovnováhy, jemné motoriky).
- Poruchy funkce autonomního systému (nevolnost, zvýšené pocení, tachykardie, poruchy srdečního rytmu, změny krevního tlaku).
Progrese onemocnění vyvolává dysfunkci svěrače – od epizod močové inkontinence až po úplnou inkontinenci moči a epizody inkontinence stolice. Objevují se pseudobulbární poruchy – dysfagie (potíže s polykáním), dysartrie (nejasná výslovnost slov).
Příčiny
Příčiny onemocnění jsou často spojeny s destruktivními procesy souvisejícími s věkem v tkáních cévní stěny. Faktory ovlivňující vývoj patologie:
- Ateroskleróza krevních cév.
- Arteriální hypertenze.
- Diabetes mellitus.
- Poruchy kardiovaskulárního systému.
- Zranění v oblasti hlavy.
- Nemoci krve s poruchami krvácení.
- Genetická predispozice.
- Věk nad 50 let.
Fibrinoidní nekróza, doprovázená atrofií volných buněk pojivové tkáně, je jednou z příčin vaskulární patologie. Pojivová tkáň ztrácí svou normální strukturu s charakteristickým fibrilárním reliéfem. Stává se homogenní, homogenní. K patologickému procesu dochází v důsledku usazenin fibrinogenu (protein krevní plazmy), který se mění na fibrin.
diagnostika
Diagnóza vaskulární mikroangiopatie mozku je stanovena na základě anamnézy. Lékař určuje rizikové faktory, které jsou spojeny s patologií – nadváha, abnormální glykemický index, dlouhodobá arteriální hypertenze, onemocnění kardiovaskulárního systému. Biochemický krevní test ukazuje hladinu glukózy a lipidů a rysy funkce ledvin. Pro potvrzení diagnózy se provádí instrumentální vyšetření s vizualizací prvků systému průtoku krve.
Studie MRI ukazuje destruktivní změny v tkáních cévní stěny malých tepen. Poruchy se projevují leukoencefalopatií (difúzní poškození bílé dřeně), lakunárním infarktem, přítomností ložisek mikrohemoragií a atrofickými tkáňovými změnami. Další instrumentální metody: Dopplerografie, elektrokardiogram, elektroencefalogram.

Léčba onemocnění
Léčba cerebrální mikroangiopatie zahrnuje opatření zaměřená na zpomalení progrese onemocnění, obnovení průtoku krve a mozkových funkcí a prevenci rozvoje akutních stavů. Program terapie:
- Normalizace ukazatelů krevního tlaku.
- Regulace metabolismu lipidů a sacharidů v případě jejich porušení.
- Korekce nadváhy.
- Boj s fyzickou nečinností a špatnými návyky (kouření, zneužívání alkoholu).
- Strava s nízkým obsahem živočišných tuků a soli.
Indikovány jsou léky na hypertenzi – především antagonisté receptorů pro angiotenzin a inhibitory (látky potlačující, zpomalující proces) angiotenzin-konvertujícího enzymu, které mají protizánětlivé a antioxidační účinky, zvyšují reaktivitu drobných cév v mozku.
K regulaci hyperglykémie se obvykle používá metformin, ke snížení hladiny cholesterolu léky ze skupiny statinů. K prevenci trombózy se provádí protidestičková léčba, nejčastěji samotným Dipyridamolem a v kombinaci s kyselinou acetylsalicylovou. Současně s užíváním léků jsou předepsány fyzioterapeutické procedury, terapeutická cvičení a masáže.
Prevence
Aby se zabránilo patologii, lékaři doporučují vést aktivní, mobilní životní styl, sportovat, konzumovat zdravé potraviny bohaté na rostlinnou vlákninu, polynenasycené mastné kyseliny, vitamíny a antioxidanty.
Mikroangiopatie je difúzní porucha prokrvení oblastí mozku způsobená patologickými změnami na cévních stěnách malých tepen a arteriol. Progrese patologie vede k demenci, mrtvici a paralýze. Včasná a správná léčba zpomalí vývoj onemocnění.
Mikroangiopatie
Mikroangiopatie je patologie charakterizovaná poškozením malých krevních cév (především kapilár). Nejčastěji je to příznak jiných nezávislých onemocnění. Jedna z jeho odrůd je považována za patologie cév sítnice a kapilár v ledvinách. Onemocnění se vyvíjí v cévních systémech a orgánech na pozadí různých typů infekčních nebo onkologických onemocnění, diabetes mellitus, onemocnění jater, stejně jako hemolýza (patologický stav doprovázený destrukcí červených krvinek a uvolňováním hemoglobinu z nich). .
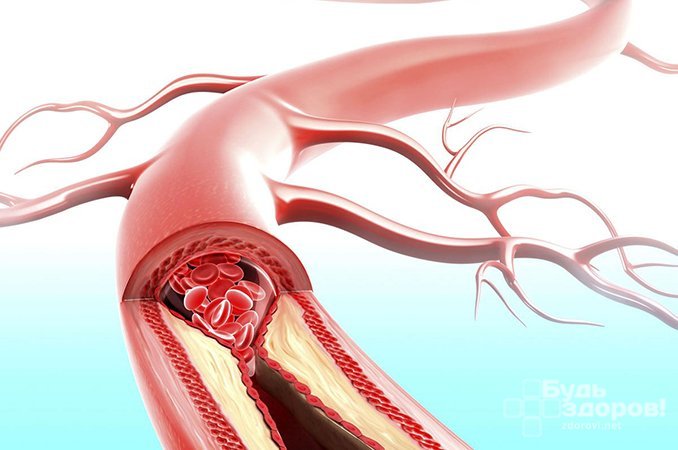
Ve většině případů je mikroangiopatie důsledkem:
- Nekróza a smrt tkání a buněk těla (nekróza);
- Trombóza je proces, který je doprovázen tvorbou krevních sraženin uvnitř krevních cév, což narušuje normální průtok krve;
- Hyalinóza (nebo hyalinní dystrofie) je stav, který je jedním z typů proteinové dystrofie a je charakterizován ukládáním hyalinu v tkáních;
- Fibrinoid (neboli fibrinoidní otok) je nevratný stav charakterizovaný prudkým zvýšením vaskulární permeability a projevy hluboké dezorganizace pojivové tkáně, která je založena na destrukci její hlavní strukturální substance a vláken.
Klinický obraz mikroangiopatie zcela závisí na specifikách postižené tkáně, na anatomických a morfologických vlastnostech postižených orgánů a také na vlivu jednotlivých zevních faktorů na organismus. Jeho hlavními projevy jsou: poškození celistvosti stěn malých cév a dysfunkce systému srážení krve (hemostáza).
Onemocnění je často doprovázeno selháním ledvin, purpurou (subkutánní krvácení – lékařský příznak, který je charakteristickým znakem patologie jakékoli části hemostázy) a poškozením červených krvinek.
Důvody rozvoje mikroangiopatie
Vývoj mikroangiopatie je způsoben:
- Patologie způsobené dědičným genetickým faktorem, které jsou doprovázeny porušením tónu stěn krevních cév;
- Některá onemocnění postihující krev a plazmu;
- Intoxikace těla;
- Různé druhy fyzických zranění.
Předpokládá se, že mikroangiopatie může být vyvolána nadměrným kouřením a závislostí na alkoholu, stejně jako hypertenzí, celkovou slabostí těla, která je způsobena například prací v nebezpečných odvětvích nebo určitými změnami souvisejícími s věkem.
Formy mikroangiopatie
Moderní medicína rozlišuje dva typy onemocnění:
- Mozková mikroangiopatie (nebo cerebrální mikroangiopatie);
- Diabetická mikroangiopatie.
Charakteristickým příznakem cerebrální mikroangiopatie je poškození mikroskopických krevních cév umístěných v mozku. Vyvíjí se nejčastěji na pozadí narušení normálního krevního oběhu v mozku, ateroskleróze a trvale zvýšeného krevního tlaku (hypertenze).
Diabetická mikroangiopatie je jedním z příznaků doprovázejících diabetes mellitus a je příčinou rozvoje tkáňové (nebo histotoxické) hypoxie, což je stav, který je důsledkem zhoršeného využívání tkáně přiváděného kyslíku.
Mikroangiopatie mozku
Mozková mikroangiopatie, doprovázená poškozením malých krevních cév a jejich větví v mozku, se dělí na dva typy, z nichž jeden je charakterizován ztluštěním stěn arterií hyalinní povahy a druhý ztluštěním stěn kapilár. . V prvním i druhém případě je mozková mikroangiopatie považována za důsledek chronického nedostatečného zásobení mozku krví a vede k vážnému poškození jeho bílé hmoty – hromadění nervových vláken vybíhajících z neuronů, tvořících drátěné dráhy. Dysfunkce mozku zase vyvolává vývoj:
- Lakunární infarkt (nebo mozková mrtvice) je stav, který se vyskytuje na pozadí okluze jedné z pronikajících větví mozkových cév;
- Nezánětlivá onemocnění mozku (encefalopatie), charakterizovaná difúzním poškozením mozku.
Diabetická mikroangiopatie
Tato forma mikroangiopatie se vyvíjí v důsledku zvýšení hladiny glukózy v krvi nad normální hodnoty. Na tomto pozadí dochází u pacientů k poškození stěn malorážních cév (venuly, kapiláry a arterioly), které se nacházejí v těsné blízkosti tělesných tkání. V tomto případě klinický obraz zcela závisí na umístění léze.
Mikroangiopatie diabetického typu je jedním z nejnebezpečnějších projevů diabetes mellitus. To je způsobeno skutečností, že patologie vyvolává narušení procesů výživy tkání a odstraňování různých metabolitů z nich. S progresí onemocnění dochází k vazokonstrikci, projevují se známky kyslíkového hladovění tkání a průběh onemocnění se výrazně zhoršuje.
Nevratné zúžení stěn krevních cév je důsledkem:
- Poškození membrán malých tepen;
- endoteliální proliferace;
- Zahušťování bazálních membrán;
- Akumulace mukopolysacharidů ve stěnách tepen.
Současně v důsledku zvýšení osmotického tlaku způsobeného zvýšením hladiny fruktózy v krvi a nadměrným příjmem vody dochází u pacientů ke zvýšení otoků v buňkách a v důsledku zhoršeného metabolismu bílkovin a tuků , stav krevních cév trpí.
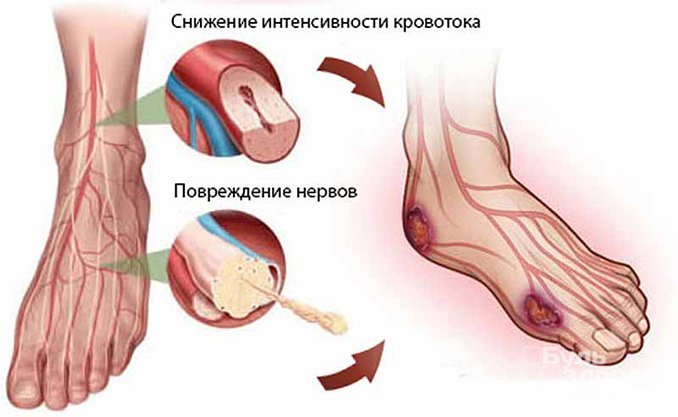
Nejcharakterističtějšími projevy tohoto typu mikroangiopatie jsou:
- Diabetická nefropatie (vyskytuje se asi u třetiny pacientů a je charakterizována poruchou funkce ledvin, otokem ledvin a přítomností velkého množství bílkovin v moči);
- Diabetická angioretinopatie (poškození cév sítnice oční bulvy);
- Mikroangiopatie cév lokalizovaných na dolních končetinách.
Diagnostika a léčba mikroangiopatie
Pro diagnostiku mikroangiopatie je nutné:
- Ultrazvukové vyšetření krevních cév;
- Ultrazvuk fundu;
- Magnetická rezonance;
- rentgenové vyšetření;
- Počítačová tomografie.
Pokud jde o léčbu mikroangiopatie, závisí na lokalizaci patologického procesu a jeho etiologii. Ve většině případů je pacientům předepsána léková terapie s cílem zlepšit účinnost mikrocirkulace krve v tkáních. Kromě toho může být předepsána také fyzikální terapie.
Chirurgický zákrok je nutný pouze tehdy, když je nutné obnovit průchodnost cév. Provádí se pomocí metod kryochirurgie nebo laserové koagulace.
Mikroangiopatie mozku: co to je? Jak se léčí?

Mikroangiopatie mozku. co to je? Porucha mozku v důsledku špatného krevního zásobení postihuje neurony a intelektuální aktivita se zhoršuje Podrobné informace o tomto tématu jsou uvedeny níže.
Princip vývoje onemocnění
Patogeneze je založena na změnách vlastností krve, zvýšení pravděpodobnosti vzniku krevních sraženin a také na strukturách stěn cév v hlavě. Tento stav je způsoben fyziologickými faktory nebo poruchami, ke kterým dochází při zhoršení metabolismu. Mozek je zásobován užitečnými látkami prostřednictvím centrálních tepen, které vycházejí ze základny níže. Poté se cévy větví a pronikají do neuronů. Z tohoto důvodu se změny vlastností mikrocirkulace stávají příčinou komplexní destrukce těla.

Základními složkami nervové tkáně jsou neurony a neuroglie. Jsou to buňky se speciální strukturou. Jejich procesy tvoří vlákna, kterými jsou transportovány nervové vzruchy. Neuroglie jsou zodpovědné za funkci mezibuněčné tekutiny, zajišťující správné podmínky pro vznik a šíření vzruchu.
Mozková mikroangiopatie mozku způsobuje hladovění kyslíkem, což má za následek smrt neuronů. Na jejich místě se objeví neuroglie. Tento proces se nazývá glióza. V normálním stavu tvoří takto vytvořené prvky 40 % nervového systému. Neuroglie nejsou tak dobré v udržování impulsů ve srovnání s neurony. Z tohoto důvodu ložiska gliózy narušují fungování centrálního nervového systému.
Příčiny
Trvá hodně času, než se vyvinou ložiska gliózy a uzavřou se lumen krevních cév. Proto se nemoc vyvíjí pomalu.

Nemoc se vyvíjí v důsledku následujících faktorů:
- Konzumace tabáku a alkoholu.
- Poranění hlavy.
- Poruchy, které přispívají k husté krvi.
- infekční procesy.
- Problémy s endokrinním systémem, cukrovka.
- Problém s fungováním ledvin a jater.
- Onkologické poruchy.
- Genetické přeměny tvorby cévních stěn.
- Stáří.
Zničení malých cév nastává s nekrózou tkání, nedostatkem proteinových sloučenin, zvýšenou propustností buněk, poškozením ochranných membrán tepen a žil. Angiopatie mozkových cév se projevuje při tvorbě krevních sraženin. Nemoc je rozdělena do 3 podkategorií.
Amyloid cerebrální – objevuje se při ukládání bílkovin na stěnách tepen. Typické pro starší občany. Lentiulostriátní varieta se často vyskytuje u dětí. Lékaři říkají, že je to normální stav, ale miminko musí být pod pravidelným dohledem odborníka..

Diabetická forma se postupně zvyšuje. Hypertenzní typ je charakteristický pro pacienty, kteří dlouhodobě trpí arteriální hypertenzí. Všechny formy onemocnění se vyznačují vysokou koncentrací glypoproteinů. Stěny kapilár pak zesílí. V tomto případě se intenzita vývoje metabolických procesů výrazně zhoršuje.
Klinický obraz
Projev takových příznaků je způsoben porušením krevního oběhu v malých cévách. Z tohoto důvodu se vyrábějí komponenty, které způsobují poškození mozkové tkáně. Vzhledem k tomu, že syndrom mozkové angiopatie se vyskytuje pomalu, pacienti nepřemýšlejí o přítomnosti onemocnění. Specialisté se proto často potýkají s pokročilými formami onemocnění. Pacienti začínají mít tak silné bolesti hlavy, že léky proti bolesti nepomáhají.

Brzy se objeví asteno-neurotický syndrom, který je charakterizován: neustálými změnami nálady, nespavostí, únavou a zhoršováním výkonnosti. Nemoc často vede k depresi. V pozdějších fázích se objevuje zapomnětlivost a neschopnost se soustředit. Umístění lézí určuje doprovodné příznaky:
- Zhoršuje se koordinace pohybů.
- Vize klesá.
- Mění se průměr zornic.
- Objevuje se vegetativní polyneuritida.
- Termoregulace se zhoršuje.
- Pacient špatně reaguje na bolest.
- Aneuryzma v očích.
- Neustále krvácí z nosu.
- Bolest při chůzi.
- Kůže na chodidlech se loupe.
- Krev v moči.
Diabetická forma onemocnění
Diabetická mikroangiopatie je komplexním projevem diabetu. Nebezpečí je, že nemoc ovlivňuje pevnost tkání a odvod toxických látek z těla. Pokud není nemoc včas odhalena a pacient není léčen, tepny a žíly se ještě ztenčí. To podporuje hypoxii tkání.

Tato forma se vyznačuje:
- Nefropatie. Syndrom odeznívá u 1/3 pacientů s diabetem. Je charakterizován poruchou funkce ledvin a otokem.
- Diabetická angioretinopatie nastává, když jsou poškozeny krevní cévy, které pomáhají dodávat krev do sítnice.
- Mikroangiopatie na nohou přispívá k problémům s prokrvením a zhoršuje se výživa tkání. Více poškození je způsobeno chodidlům. Někdy se problém rozšíří na nohy, kolenní klouby a kyčle.
Pacienti nejprve pociťují bolesti nohou a únavu. Zpočátku se bolest vyskytuje středně, ale s progresí onemocnění se stává obtížnější tolerovat. Pocit pálení nebo necitlivosti v nohou. Rozměry kotníku se rozšiřují. Při komplexních klinických poruchách se na kůži tvoří vředy, které se dlouho nehojí.
diagnostika
Pro odběr anamnézy a diagnózy se provádějí následující postupy: krevní testy, EKG, EEG, dopplerografie k identifikaci obtížných oblastí a dalších anomálií. Pacient je odeslán k oftalmologovi, aby zkontroloval fundus z hlediska vazokonstrikce a další odchylky. Zdroje mikroangiopatie a složitost léze jsou určeny následujícími opatřeními: MRI, CT, jaderná rezonance.

Tyto vyšetřovací metody nám umožňují identifikovat:
- Nestabilní oblasti cévních stěn.
- Identifikace oblastí s poruchou krevního oběhu.
- Místa vývoje gliózy.
- Kapilární krvácení.
- Zvětšený perivaskulární prostor.
Procedury léčby
Mikroangiopatie mozku se léčí komplexními metodami. Všechny fáze musí řídit specialisté. Nejprve se určí stupeň poškození cév, po kterém jsou předepsány léky. Starší pacienti vyžadují zvýšenou pozornost, protože jejich onemocnění postupuje rychleji.

Pokud je zjištěna mikroangiopatie, je třeba snížit tlak. Hypertenze u pacientů přispívá k rychlému zhoršování zdravotního stavu. V lékárnách je malý výběr léků, které mohou snížit krevní tlak. Pokud se onemocnění rozvine, pacient by se měl poradit s lékařem a nejednat podle vlastního uvážení.
Je nutné dodat mozku užitečné látky. K tomu se používají nootropika. Pozitivního účinku lze dosáhnout léky obsahujícími kyselinu nikotinovou. Picammilion je nejúčinnější.
Snížení množství lipidů se také praktikuje při léčbě mikroagniopatie. Tohoto účinku mohou dosáhnout fibráty a statiny. Lékaři často předepisují Simvastatin.
Snížení množství kyslíku v neuronech ovlivní intenzitu vývoje patologie. Aby složení krve mělo příznivý účinek, musíte konzumovat antioxidanty. Léčebný režim zahrnuje léky na ředění krve. Na organismus blahodárně působí fyzioterapie, pravidelné masáže a plavání v bazénu.

Vzácné situace nastávají, když medikamentózní léčba neobnoví průchodnost žil a tepen nebo kompenzuje oběhový deficit. V takových situacích stav pacienta vyžaduje chirurgický zákrok.
Tradiční medicína:
- Bylinné odvary, které stimulují metabolické procesy a zlepšují krevní oběh. V seznamu užitkových rostlin jsou: jetel, jedlovec, bylinné přípravky z lékárny.
- Půst, syrová strava. Hubnutí pro zlepšení vaší pohody.
Použití léků eliminuje negativní příznaky, tkáně poškozené gliózou nejsou léčeny. Pokud se příčiny těchto formací nezabývají, nelze patologii odstranit. Výhody takové tradiční medicíny jsou dlouhodobé, ale nejsou příliš patrné.. Proto byste se neměli spoléhat na samoléčbu, budete se muset co nejdříve poradit s lékařem.
Chirurgické zákroky se provádějí ve vzácných situacích. Indikace k zákroku zahrnují: potíže s obnovením průchodnosti cév, problémy s prokrvením. Hirudoterapie se týká alternativních metod eliminace onemocnění. Netradiční léčebné metody se používají již dlouhou dobu. Dnes se úspěšně používá k odstranění mnoha neduhů.

Pijavice má na tělo následující účinek: trombolytický, regenerační účinek, analgetický, hypotenzní. Tato metoda léčby dává pozitivní výsledek, neexistují žádné kontraindikace a je bezpečná.
Aktivní složky obsažené ve slinách pijavic celkově působí na organismus, stabilizují krevní oběh a metabolismus, snižují hladinu glukózy a stabilizují mikrocirkulaci v kapilárách. Pacienti s vaskulární patologií potřebují podstoupit herudoterapii dvakrát ročně.
Léky
Pokud je příčina patologie přesně určena, po výběru terapeutické techniky bude eliminována cerebrální mikroangiopatie. Prognóza onemocnění je určena prevencí následného rozvoje arteriálního poškození. V klinickém obrazu jsou široce používány léky, které pomáhají zlepšit krevní oběh v hlavě:
- Pentoxifylin ve formě tablet a injekcí se užívá 2krát denně, počínaje minimální dávkou.
- Cinnarizin uvolňuje stěnu tepny, snižuje množství vápníku ve vytvořených prvcích. Používá se 3x denně.
- Halidor zlepšuje průtok krve v tepnách hlavy, konzumuje se 3x denně.
- Natsergolin ovlivňuje receptory a cévní stěny, stabilizuje krevní tlak.

Dávkování by měl určit pouze odborník, který si lék vybere sám a sestavování léčebného postupu je zdraví nebezpečné.
Možné důsledky
Kapilární patologie patří do seznamu závažných onemocnění a vyžaduje použití komplexní terapie. Pokud není použita potřebná terapie, stav pacienta se zhoršuje. Výsledky nekvalitní léčby: invalidita, smrt.
Předběžná diagnóza poruchy, místa zánětu a cévní deformace může snížit následky onemocnění. Příznaky onemocnění nelze zcela odstranit, adekvátní léčba umožňuje zpomalit vývoj onemocnění a vyhnout se možným komplikacím.
Preventivní opatření
Pacientům se doporučují následující preventivní opatření:

- Častěji navštěvujte lékaře a provádějte procedury.
- Dodržujte dietní doporučení.
- Nekuřte, nepijte.
- Pravidelně si měřte krevní tlak, provádějte krevní testy a kontrolujte hladinu glukózy.
- Cvičení. Trávit čas venku co nejčastěji.
