Léčba vrozené pachyonychie.
Obsah [Zobrazit obsah]
Léčba vrozené pachyonychie
Změny tvaru a vzhledu nehtové ploténky jsou často určeny dědičnými faktory a nemocemi, které mohou takové změny způsobit. Existuje však zvláštní typ poškození nehtu, provázený výraznými negativními odchylkami od normy ve stavu a vzhledu (tloušťka, barva a tvar) ploténky, který vyžaduje včasnou diagnostiku a adekvátní léčbu, aby se zabránilo možnému zhoršení. Tento stav se nazývá pachyonychie.
Co je pachyonychie
Hlavní změny, které toto onemocnění způsobuje, jsou poruchy trofismu nehtu, což vyvolává změny v tloušťce a tvaru ploténky. Existují vrozené léze i získané léze, které se mohou vyvinout v důsledku infekce nehtu kandidózou, jakož i při nedostatečné léčbě zánětlivých procesů vyskytujících se v kořenové části nehtu.
Jako samostatné onemocnění je tato léze vzácná, je způsobena především onemocněními nehtové ploténky endokrinologické a dermatologické povahy. Proces léčby určuje dermatolog, pokud je nedostatečný, existuje vysoké riziko dalšího zhoršení patologie s výskytem stále více nových projevů.
Příznaky pachyonychie se mohou objevit na všech nehtech končetiny nebo na jednom či dvou. V tomto případě se nehtová deska zahušťuje a stává se drsnou. A kůže kolem nehtu také mění svůj vzhled: kůže se stává sušší a začíná praskat. Nejcharakterističtějším obrazem je vrozená forma patologie se získaným typem, projevy se mohou mírně lišit.
Odrůdy
V závislosti na příčině, která způsobila rozvoj pachyonychie, se aktuální příznaky onemocnění mohou lišit. Všechny však negativně ovlivňují celkový stav nehtu. způsobující změnu jeho tvaru, struktury, tloušťky. Existuje určitá klasifikace tohoto onemocnění, vypadá takto:
- Vrozená forma pachyonychie Zjišťuje se hned po narození nebo v prvních měsících života. Zároveň se tvar a tloušťka nehtů dítěte nemusí příliš lišit od obecně přijímaných nehtů, ale některé jejich disproporce mohou vyvolat podezření na tuto patologii. Vrozená pachyonychie má nejvýraznější klinický obraz, dělí se na následující typy:
- Jackson-Lawlerův syndrom, vyznačující se výraznými změnami tvaru nehtu, jeho ztluštěním, paralelně dochází k opoždění duševního vývoje dítěte, výskytu prvních zubů v příliš časném termínu a fokální plešatosti;
- Jadasson-Lewandowski syndrom, ztluštění nehtové ploténky je doprovázeno výskytem bolesti v nohou, známky lehké hyperkeratózy na dolních končetinách.
- Po rozvoji doprovodného onemocnění dermatologické povahy má kůže kolem nehtu charakteristické projevy ve formě zvýšené suchosti kůže, výskytu vyrážek a plaků. Poté jsou na povrchu a v kůži nehtu zaznamenány stejné projevy: stávají se matnými, hustšími a hrubšími;
- Při dlouhodobém působení chemikálií na kůži a nehty (při úklidu a činnostech) nehty postupně houstnou, stávají se křehkými a začínají se drolit. Jejich barva se také mění z přirozené na nažloutlou a žlutošedou;
- věkem podmíněná pachyonychie se vyvíjí velmi postupně, nehet ztrácí svůj původní vzhled a tloustne. První známkou změn souvisejících s věkem v nehtové desce je její zakalení a vzhled netypických odstínů.
Existuje několik fází vývoje vrozené pachyonychie, které se od sebe liší stupněm manifestace změn a přidáním dalších lézí do dermis a nehtové ploténky.
Příčiny vzhledu
Výskyt prvních příznaků pachyonychie může být vyvolán vnějšími vlivy, které negativně ovlivňují buňky nehtu, jeho vzhled a také dědičný faktor. Mezi nejčastější příčiny vývoje této patologie patří:
- vystavení nehtů domácím a průmyslovým chemikáliím, zejména těm na bázi alkálií;
- onemocnění kůže končetin, která se postupně vyvíjejí v pachyonychii v důsledku pronikání do kožních buněk;
- dědičnost je společným faktorem ve vývoji této patologie.
Oslabená imunita, nedostatečná hygiena nehtů a prstů na rukou a nohou se také mohou stát provokujícími faktory pro výskyt příslušného onemocnění.
Jadasson-Lewandowski syndrom (foto)

Příznaky
Nejzřetelnějšími projevy pachyomychie jsou ztluštění nehtové ploténky, její ztluštění a také výskyt zvýšené lámavosti: nehty se začínají drolit i při menších vnějších mechanických vlivech. Kůže rukou a nohou na nehtu se může také změnit: zdrsní a mohou se na ní objevit praskliny v důsledku zvýšené suchosti.
diagnostika
Detekce pachyonychie umožňuje včasné zahájení potřebné léčby, která zabrání případnému zhoršení aktuálních projevů a přechodu onemocnění do pokročilejší formy. Diagnostika zahrnuje externí vyšetření postižených povrchů nehtů a odběr částic postižené nehtové ploténky k mikrobiologickému vyšetření.
Jako metoda další diagnostiky se používá vyšetření moči a stolice a provádí se ultrazvuk břišních orgánů a štítné žlázy, aby se zjistila přítomnost poruch v endokrinním systému.
terapie
Při zjištění pachynychie by měl terapeutický účinek začít eliminací provokujících faktorů a doprovodných onemocnění. V počáteční fázi a příčinách, které způsobily ztluštění nehtové ploténky, byly zjištěny změny jejího odstínu a tvaru, může stačit zavést návyk na pravidelnou hygienu rukou a nohou, eliminující i malá poškození kůže kolem nehtu.
V pokročilejších stádiích je nutné použití léčebné léčebné metody, která je založena na likvidaci patologické mikroflóry na nehtu, obnovení jeho normálního vzhledu užíváním vitamínových přípravků s vysokým obsahem mikroprvků nezbytných pro normální funkci nehtu. .
Terapeutický
Jako terapii pachyonychie lze použít metody, jako je změna životního stylu s odstraněním špatných návyků, stabilizace nočního spánku a korekce výživy. Mělo by být provedeno úplné vyšetření těla, aby se zjistila příčina, která způsobila vývoj patologie nehtové ploténky.
Průběh léčby využívá koupele s přídavkem esenciálních olejů z aloe, citrusů a aloe vera – to vám umožní zlepšit metabolické procesy v nehtu a kůži kolem nehtu, stimulovat krevní oběh v této oblasti, což zvyšuje účinnost hlavního léčba.

Lékařský
Použití léků s vysokým obsahem retinolu a vitamínu A obnoví vzhled nehtové ploténky, vyživuje ji a normalizuje všechny procesy, které se v ní vyskytují.
Mezi léky pro léčbu pachynychie patří:
Kyanokobalamin umožňuje stabilizovat regenerační procesy uvnitř nehtu a rychle získat pozitivní dynamiku terapeutického účinku.
Fyzioterapie
- Tření roztaveného vosku do rukou a provádění kurzu parafinové terapie umožní urychlit zotavení a odstranit projevy onemocnění.
- Při diagnostice pachyonychie se doporučují kontrastní koupele rukou a polévání rukou a nohou.
- Pro tuto patologii je také předepsána fonoforéza s použitím multivitaminových komplexů.
Metody tradiční medicíny
K odstranění projevů charakteristických pro počáteční fázi příslušného onemocnění lze použít osvědčené metody tradiční medicíny. Jejich cílem je zvýšit výživu nehtové ploténky, stimulovat ochranné síly kůže a nehtů.
Následující recepty pomohou snížit závažnost pachyonychie a obnovit zdravé nehty:
- komprimujte s odvarem nebo infuzí léčivých bylin a jejich přípravků – heřmánek, měsíček, tymián, dubová kůra, celandin. Tento obklad se aplikuje na postiženou část nehtu v noci, postup se opakuje každý večer po dobu 1-2 týdnů;
- vtírání šťávy z aloe do základny nehtové ploténky;
- koupele se stolní a mořskou solí;
- použití éterických olejů se ukázalo jako účinná a příjemná terapeutická metoda pro identifikaci příznaků pachyonychie. Zvláště účinný je čajovníkový olej: smíchá se ve stejném poměru se základním olejem (lněným nebo olivovým olejem) a vtírá se do povrchu postižené nehtové ploténky. Doba trvání tohoto postupu je 1,5-2 týdnů.
Uvedené metody tradiční medicíny jsou dokonale kombinovány s léčivou, terapeutickou a fyzioterapeutickou léčbou.
Prevence

Preventivní opatření k prevenci pachyonychie zahrnují včasnou eliminaci onemocnění kůže a nehtů, které se mohou stát provokujícími faktory této léze. Úplné vyšetření v případě podezření na pachyonychii umožní zabránit vážnému poškození nehtové ploténky.
Předpověď
Při zjištění tohoto onemocnění je prognóza vždy pozitivní, i když při nedostatečné léčbě hrozí zhoršení příznaků.
Pachyonychie nehtu
Odborný lékařský článek
V dermatologii je málo známý termín „pachyonychie“, což znamená porušení struktury, hustoty a tvaru nehtové ploténky. Tento stav může doprovázet různá onemocnění, nebo se vyskytovat nezávisle – například s dědičnou variantou patologie.
V dermatologii je málo známý termín „pachyonychie“, což znamená porušení struktury, hustoty a tvaru nehtové ploténky. Tento stav může doprovázet různá onemocnění, nebo se vyskytovat nezávisle – například s dědičnou variantou patologie.
[1], [2], [3], [4]
Kód ICD-10
Epidemiologie
Pachyonychie se častěji vyskytuje u mužů a chlapců. Přibližný poměr nemocných mužů a žen je 7:4.
Pachyonychie, jako nezávislá patologie, se nachází poměrně zřídka. Častěji tento příznak doprovází další onemocnění – dermatologickou nebo endokrinologickou etiologii.
[5], [6], [7], [8], [9], [10], [11], [12]
Příčiny pachyonychie
Hlavním důvodem vzniku takové patologie, jako je pachyonychie, je porucha trofismu nebo strukturování nehtu. Navenek se tato porucha projevuje ve formě změn tloušťky a tvaru nehtové ploténky.
Pokud pachyonychie není vrozená, pak může být způsobena kandidózou, chemickou expozicí nebo zánětlivými procesy na nehtové bázi.
Při vzniku pachyonychie hrají zvláštní roli následující rizikové faktory:
- psoriáza;
- cystická dermatóza;
- lichen planus;
- ichtyóza;
- alopecie;
- pyoderma;
- ekzém
Ve stáří může být pachyonychie důsledkem zhoršení kapilárního oběhu krve a lymfy, což může způsobit narušení procesu tvorby nehtu v jeho lůžku.
U mladých lidí může být porucha kapilárního oběhu způsobena diabetes mellitus, metabolickými a endokrinními poruchami.
Pokud se mluví o vrozené formě onemocnění, většinou se myslí Jadasson-Lewandowski syndrom. Jedná se o genetickou patologii s několika vzory dědičnosti, ke které dochází se změnou procesu tvorby stratum corneum kůže a nehtů. V této situaci je hlavním příznakem pachyonychie, která je způsobena nesprávnou tvorbou kolagenu a zhoršeným vstřebáváním některých vitaminových látek.
[13], [14], [15], [16]
Patogeneze
Pachyonychie je považována za typ onychodystrofického onemocnění. Může být získaná nebo vrozená, spojená s určitými genetickými změnami.
Dědičnou formu pachyonychie objevili dermatologové Jadasson a Lewandowski před sto lety. Získaná pachyonychie je mnohem častější a může doprovázet různá dermatologická onemocnění.
Někdy je pachyonychie detekována jako vlastnost související s věkem u starších pacientů.
Vzhledem k tomu, že pachyonychie je ve velké většině případů spojena s jinými nemocemi nebo se změnami tkání souvisejícími s věkem, mnoho odborníků ji nerozlišuje jako samostatnou patologii a považuje ji pouze za symptom nebo bolestivé znamení.
[17], [18], [19], [20], [21], [22], [23], [24]
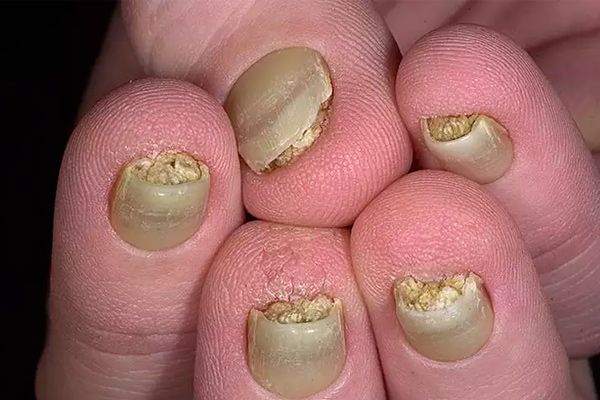
Příznaky pachyonychie
Hlavním rozlišovacím znakem pachyonychie je zhrubnutí a ztluštění nehtu. V tomto případě není nutné postihovat všechny nehty – může být postižen jeden nebo dva nehty. Dále je možná hyperkeratóza kůže na bázi nehtové ploténky, narušení jejího tvaru a změna barvy.
Pokud je pachyonychie nehtu jedním z příznaků dermatologických onemocnění, pak mohou být přítomny další příznaky – například vyrážka, šupiny na kůži, papuly, vezikuly, plaky. Zpravidla se léze šíří do základny nehtu a poté se rozvíjí v plnohodnotnou pachyonychii.
Pokud je onemocnění způsobeno chronickým působením chemikálií na bázi alkálií na kůži a přílohách, pak se tento stav projevuje uvolněním struktury nehtu a časem jeho ztluštěním. Vývoj nehtů může být narušen i v důsledku zánětlivé reakce, která je důsledkem pravidelných profesních nežádoucích účinků.
Pachyonychie související s věkem se vyvíjí progresivně po mnoho let. První známky poškození souvisejícího s věkem jsou zakalení a změny barvy nehtu. Pokud člověk kouří mnoho let, nehet může změnit barvu směrem ke žluté nebo dokonce hnědé.
Nejvýraznější klinický obraz má vrozená pachyonychie. Vzhledem ke genetické povaze onemocnění ji odborníci rozdělili do následujících typů:
- Jadasson-Lewandowski syndrom (je zřejmé ztluštění nehtů na končetinách, bolesti nohou, známky hyperkeratózy na vnitřní straně rukou a nohou);
- Jackson-Lawlerův syndrom (kromě ztluštění nehtů se zjišťuje dřívější výskyt zubů, mentální retardace, ložisková plešatost).
Etapy
Vrozená pachyonychie se může vyskytovat různými způsoby v závislosti na stadiu a přítomnosti jednotlivých komplexů symptomů:
- Pachyonychie, která se vyznačuje symetrickým uspořádáním keratodermie a folikulární hyperkeratózy.
- Pachyonychie se symetrickou keratodermií, hyperkeratózou a leukokeratózou slizničních tkání.
- Pachyonychie s keratodermií, hyperkeratózou, leukokeratózou slizničních tkání a rohovky.
- Pachyonychie s keratodermií, hyperkeratózou a pachydermou na pozadí vrozených vad mezodermu (například osteopatie).
[25], [26], [27]
Komplikace a následky
Pachyonychie patří mezi nemoci, které lze jen stěží zcela vyléčit. Je charakterizován periodicky se zhoršujícím průběhem s častými recidivami.
Pachyonychie neohrožuje život pacienta, nicméně tento stav může negativně ovlivnit sebevnímání a socializaci člověka. Proto jsou někdy pozorovány nepřímé komplikace, jako jsou neurózy, deprese a závislost na alkoholu.
V případech vrozené pachyonychie je v budoucnu možná úplná ztráta postižených nehtů.
Diagnóza pachyonychie
Pro zkušeného lékaře není obtížné správně diagnostikovat pachyonychii. Již při předběžném vyšetření bude věnovat pozornost změnám nehtových plotének. K předepsání co nejoptimálnější léčby je však často nutné provést řadu dalších diagnostických postupů – především za účelem zjištění původní příčiny onemocnění.
Vyšetření umožňuje odhalit patologie, jako je ekzém, lupénka, lišejníky. A k diagnostice dalších onemocnění, která mohou způsobovat pachyonychii, jsou téměř vždy nutné další diagnostické postupy – to se týká například diabetes mellitus nebo jiných endokrinních a mikrocirkulačních onemocnění.
Další testy na pachyonychii:
- obecná analýza krve a moči;
- test moči na obsah hydroxyprolinu;
- biochemický krevní test;
- krevní test na cukr;
- krevní test na hladinu hormonů štítné žlázy.
Instrumentální diagnostika pachyonychie:
- Ultrazvuk břišní dutiny;
- Ultrazvuk štítné žlázy;
- počítačová tomografie;
- angiografie.
[28], [29], [30]
Vrozená pachyonychie
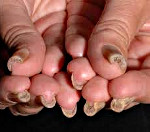
Vrozená pachyonychie – heterogenní skupina genetických patologií, které mají povahu ekto- a mezodermálních dysplazií s různými typy dědičnosti. Příznaky tohoto onemocnění jsou ztluštění a následná dystrofie nehtů na rukou a nohou, keratoderma zejména na nohou, plantární bolesti, bradavičnaté výrůstky a olupování kůže. Diagnóza vrozené pachyonychie se provádí vyšetřením kůže a také pomocí genetické analýzy – pro formy, pro které byly identifikovány klíčové geny. Neexistuje specifická léčba symptomatická a podpůrná léčba vitamínovými preparáty a léčba zrohovatěných oblastí kůže a nehtů.
Přehled
Vrozená pachyonychie (syndrom Jadasson-Lewandowski, kongenitální polykeratóza) je heterogenní skupina dědičných genodermatóz, které se vyznačují poruchami procesů keratinizace určitých oblastí kůže a nehtů. Nemoc byla poprvé popsána v roce 1906 společně dvěma německými dermatology, Josephem Jadassonem a Felixem Lewandowskim, kteří také prokázali její familiární povahu. Dnes je známo, že kongenitální pachyonychie je celá skupina patologií s různými vzory dědičnosti: autozomálně recesivní, autozomálně dominantní a vázaná na pohlaví. Z tohoto důvodu je poměrně problematické odvodit jakékoli průměrné statistické údaje o rozdělení pohlaví a výskytu patologie. Podle posledních údajů mezi pacienty s vrozenou pachyonychií převažují muži, poměr pohlaví je přibližně 7:4. Onemocnění je velmi variabilní ve svých příznacích a projevech i v rámci stejné rodinné formy, klinický obraz u příbuzných se může výrazně lišit.

Příčiny vrozené pachyonychie
Etiologie a patogeneze vrozené pachyonychie byly dlouhou dobu málo známé a i dnes genetika a dermatologie vysvětlují vývoj pouze některých forem tohoto stavu. S ohledem na patogenezi typu onemocnění, které se přenáší mechanismem vázaným na pohlaví, tedy neexistují ani více či méně uznávané teorie. Nejvíce studované formy vrozených pachyonychií jsou spojeny s poruchou v genech čtyř typů keratinů. Nejčastěji se jedná o gen KRT16, lokalizovaný na 17. chromozomu a kódující sekvenci proteinu keratin-16, a gen KRT6A, lokalizovaný na 12. chromozomu a zodpovědný za protein keratin-6A. Vzácnější formy kongenitálních pachyonychií jsou způsobeny mutacemi v genech KRT17 a KRT6B (chromozomy 17 a 12), které kódují keratiny typu 17 a 6B. Klinický průběh a mechanismus dědičnosti onemocnění je do značné míry ovlivněn nejen tím, který gen prošel mutací, ale také povahou této vady.
Ve struktuře kůže jsou téměř všechny typy keratinů rozděleny do svérázných párů, které při vzájemné kombinaci tvoří dimery s alfa-helikální strukturou – jde o první fázi tvorby složitějších polymerů. Výše uvedené proteiny nejsou výjimkou – „pár“ pro keratin typu 16 je typ 6A a pro keratin-17 typ 6B. Poruchy ve struktuře jedné ze složek páru vedou k potížím při vytváření normálního spojení mezi nimi a způsobují příznaky vrozené pachyonychie. Právě tyto odrůdy keratinů jsou více než jiné zastoupeny v nehtech, vlasech a kůži na chodidlech, což vysvětluje tento klinický obraz onemocnění. U jiných forem vrozených pachyonychií, jejichž souvislost s keratiny nebyla prokázána, se předpokládají jiné mechanismy patogeneze – mezi ně poruchy vstřebávání některých vitamínů, nedostatečnost nebo naopak nadměrná aktivita některých kožních enzymů a řada dalších teorií.
Klasifikace vrozených pachyonychií
Moderní klasifikace kongenitálních pachyonychií zahrnuje pouze ty formy onemocnění, jejichž patogeneze je známá a které jsou podle charakteru mutace přenášeny autosomálně dominantním nebo autozomálně recesivním mechanismem. Vzácné typy patologií, které jsou vázané na pohlaví, nebyly dosud klasifikovány, stejně jako ty, pro které nebyly dosud nalezeny geny, které jsou za ně odpovědné. Zpočátku se známé typy vrozených pachyonychií dělí na dva typy – typ Jadasson-Lewandowski (způsobený poruchami spojů v páru keratinů 16-6A) a typ Jackson-Lawler, jehož příčina spočívá v defektech v struktura keratinů 17-6B. Poté jsou rozděleny do čtyř podtypů, které mají kromě různých etiologií také své vlastní charakteristiky klinického průběhu:
Podtyp 1 – způsobené mutací genu KRT16, patří tedy k typu Jadasson-Lewandowski. Jde o nejklasičtější a nejcharakterističtější typ vrozené pachyonychie a některými výzkumníky je považován za jakýsi standard pro toto onemocnění.
Podtyp 2 – způsobena mutacemi genu KRT17, patří k typu Jackson-Lawler. První podtyp je méně častý a liší se od něj abnormalitami ve tvorbě zubů – téměř v polovině případů takové vrozené pachyonychie dochází u pacientů k jejich intrauterinnímu nebo novorozeneckému vývoji.
Podtyp 3 – ještě vzácnější forma této patologie, způsobená defekty ve struktuře genu KRT6A, patří k typu Jadasson-Lewandowski. Tento typ vrozené pachyonychie je nejvíce charakterizován autozomálně dominantní dědičností, navíc je provázen poškozením oka – kataraktou, dyskeratózou rohovky – a poruchami sliznice úst a rtů (angulární cheilitida).
Podtyp 4 – nejvzácnější klasifikovaná forma tohoto onemocnění, způsobená mutacemi genu KRT6B, patří k typu Jackson-Lawler. Kromě projevů charakteristických pro vrozenou pachyonychii se vyznačuje také rozvojem mentální retardace, alopecie a chrapotu.
Příznaky vrozené pachyonychie
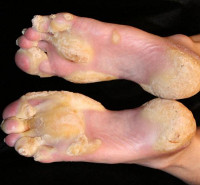
Všechny typy vrozených pachyonychií se vyznačují určitým souborem standardních příznaků, z nichž hlavní jsou změny na nehtových ploténkách, které jsou určeny již v prvních týdnech a měsících života dítěte. Nehty na rukou a nohou ztlušťují, někdy dosahují 1 centimetru, jejich hustota se zvyšuje, ztrácejí přirozený lesk a získávají matný žlutý odstín. Vrozená pachyonychie je také charakterizována přítomností tmavých podélných pruhů na nehtech a jejich deformací (někdy jako „hodinkové brýle“), kůže pod nimi je vystavena těžké hyperkeratóze. Ve vzácných případech takové projevy slouží jako téměř jediný příznak této nemoci.
V jiných případech se několik měsíců nebo let po objevení prvních příznaků vrozené pachyonychie objevují na chodidlech zóny hyperkeratózy, které jsou lokalizovány v oblastech vystavených tlaku. Tyto léze vypadají jako velké mozoly, jsou často dosti bolestivé, na jejich povrchu se mohou objevit puchýře a praskliny, které se někdy infikují a komplikují průběh onemocnění. Následně se podobné oblasti hyperkeratózy objevují na chodidlech, extenzorových plochách kloubů a na kůži se objevuje folikulární keratóza ve formě malých, akné podobných papulí. Na hýždích a kolenou se mohou tvořit bradavičnaté výrůstky, místy se může objevit olupování kůže připomínající ichtyózu. Charakteristickým znakem vrozené pachyonychie je také rozvoj hyperhidrózy nohy nebo palmy.
Výše popsané příznaky jsou jakýmsi „standardem“ nemoci, protože se vyskytují téměř v jakékoli její formě. Zároveň je každý podtyp vrozené pachyonychie charakterizován dalšími klinickými projevy, které někdy umožňují specialistům určit jej bez pomoci genetika a molekulární diagnostiky. Pro podtyp 1 je tedy charakteristickým příznakem rozvoj leukoplakie na ústní sliznici. Podle některých údajů mohou z dlouhodobého hlediska tyto léze způsobit rozvoj maligních novotvarů (rakovina jazyka, dolního rtu). Vrozená pachyonychie podtyp 2 je charakterizována abnormálním vývojem zubů, které někdy rostou v děloze nebo v prvních týdnech života dítěte. Zároveň je narušena jejich struktura, jsou malé velikosti a dost často během pár let vypadnou.
Podtyp 3 vrozené pachyonychie může být určen kombinací poškození ústní sliznice a zrakových orgánů. Směřují k rozvoji angulární cheilitidy a leukoplakie, podobně jako u onemocnění subtypu 1. Oční projevy jsou reprezentovány častým rozvojem katarakty a rohovkové dyskeratózy, která vede k poruchám zraku v raném věku. Vrozená pachyonychie subtyp 4 je považována za nejvzácnější, ale zároveň nejtěžší formu tohoto onemocnění, protože často kombinuje příznaky předchozích tří typů a navíc vede k mentální retardaci, chrapotu, narušení struktury a růstu ochlupení, až po fokální nebo celkovou alopecii.
Vrozená pachyonychie se vyznačuje vysokou variabilitou příznaků i v rámci stejné rodinné linie (způsobená stejnou mutací), klinický obraz onemocnění se může výrazně lišit. Mechanismy toho nejsou známy, předpokládá se vliv takových faktorů, jako je reaktivita organismu, aktivita imunitního systému a řada dalších. V některých případech může být navíc vrozená pachyonychie kombinována se známkami mezodermální dysplazie – gotické patro, rozštěp páteře, změny tvaru lebky a kostní malformace. Není jasné, zda je toto onemocnění příčinou takových poruch nebo je způsobeno jednoduchou kombinací různých abnormalit embryogeneze.
Diagnóza vrozené pachyonychie
Vrozená pachyonychie se určuje na základě aktuálního stavu pacienta a genetických studií a někdy se navíc vyšetřuje biochemický test moči. Ten obsahuje vysoký obsah hydroxyprolinu, důvody pro to nejsou známy – možná kvůli narušení tvorby makromolekul v kůži. Při vyšetření je odhaleno výrazné ztluštění nehtů, je možná paronychie, rozvoj hyperkeratózy nohou a jiných oblastí kůže a zvýšené pocení dlaní. Pacienti s vrozenou pachyonychií si stěžují na silnou plantární bolest při chůzi, bolest v prstech s rozvojem paronychie. V závislosti na podtypu onemocnění mohou být identifikovány další příznaky – prenatální zuby, orální leukoplakie, oční poruchy, mentální retardace a mezodermální dysplazie.
Studium dědičné anamnézy pacienta s vrozenou pachyonychií v některých případech potvrzuje familiární povahu onemocnění a mechanismus jeho dědičnosti může být odlišný. Moderní genetická diagnostika využívá k hledání mutací nejčastěji metodu přímého sekvenování sekvencí genů KRT6A a KRT6B jen málo laboratoří provádí podobný postup u genů KRT16 a KRT17. U jiných forem vrozených pachyonychií, které jsou způsobeny poškozením jiných genů, nebyly dodnes vyvinuty genetické diagnostické metody.
V některých případech se v postižených oblastech provádí kožní biopsie za účelem histologického vyšetření. Při mikroskopickém vyšetření tkáně se zjišťuje výrazná hyperkeratóza, ztluštění epidermis, známky akantózy, někdy se mohou objevit zánětlivé projevy a lymfocytární infiltrace. Ten se zesílí, když se nakazí praskliny, puchýře nebo jiné kožní útvary, které vznikají v důsledku vrozené pachyonychie. Diferenciální diagnostika tohoto onemocnění by měla být provedena s vrozenou ichtyózou, některými dalšími formami keratózy (včetně získaných) a idiopatickou onychogryfózou.
Léčba vrozené pachyonychie
Nebyla vyvinuta žádná specifická léčba kongenitální pachyonychie. Pro snížení tloušťky a stupně deformace nehtů se používají různé kosmetické pilníky a rašple tohoto druhu, které mají dobrý účinek. Lokální prostředky na bázi zvlhčovačů (glycerin, urea) a organických kyselin mohou usnadnit odstranění nadměrné tloušťky nehtů a oblastí plantární hyperkeratózy. Užívání nenarkotických analgetik ze skupiny NSAID (ibuprofen, nimesulid) může snížit bolest při chůzi nebo jiných aktivitách.
Z dalších léků používaných k léčbě pachyonychia congenita se nejčastěji používají různé formy retinoidů. Systematické perorální užívání významných dávek takových léků může významně snížit závažnost hyperkeratózy, ale je plné vedlejších účinků, takže rozsah jejich použití je omezený. Lokálně se u vrozených pachyonychií používají 10% sodové koupele, salicylové a kortikosteroidní masti a lokální formy retinoidů. Oblasti hyperkeratózy lze také odstranit elektrokoagulací nebo kryodestrukcí. V některých případech je nutné přistoupit k chirurgické léčbě – odstranění zdeformovaných nehtů a kožních cyst.
Prognóza a prevence vrozených pachyonychií
Prognóza vrozené pachyonychie ohledně života pacienta je nejčastěji příznivá, pokud není doprovázena těžkou mezodermální dysplazií. Téměř nikdy však není možné dosáhnout uzdravení nebo stabilní remise onemocnění. Ke snížení závažnosti symptomů lze použít paliativní léčbu. Plantární hyperkeratózy a bolesti lze snížit používáním speciální ortopedické obuvi, která rovnoměrně rozloží zátěž na celou plochu nohy. Při rozvoji leukoplakie na sliznicích dutiny ústní je důležité pravidelně podstupovat vyšetření u dermatologa nebo onkologa – existuje určité riziko vzniku maligního novotvaru. Jinak vrozená pachyonychie, i když zhoršuje kvalitu života pacienta, není život ohrožující stav.
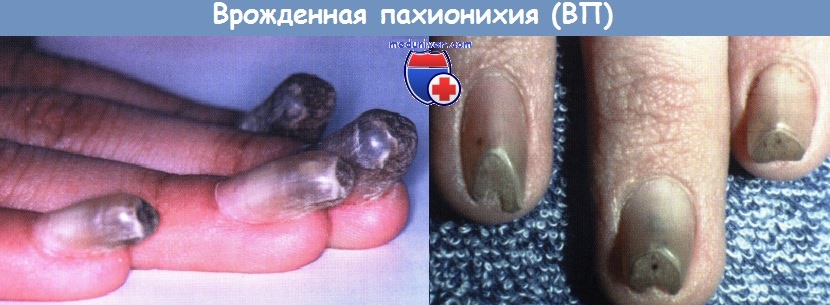
Léčba vrozené pachyonychie
Vrozená pachyonychie (VP) je dědičné onemocnění s těžkou subunguální hyperkeratózou. Existují čtyři typy EP, z nichž dva jsou definovány jako defekty keratinového genu (páry 6a/16 – typ Jadassohn-Lewandowski, nebo typ I, a 6b/17 – typ Jackson-Lawler, nebo typ II). K dnešnímu dni bylo nalezeno mnoho missense mutací, ale jejich klinické projevy jsou téměř vždy stejné.
toto keratin obvykle exprimován v nehtovém lůžku a mnohem méně často v matrici. Proto se pod téměř normální nehtovou ploténkou tvoří výrazná hyperkeratóza. Nehtová ploténka je pokryta hyperkeratózou ve tvaru podkovy. VP se obvykle dědí autozomálně dominantním způsobem, i když byl popsán případ autozomálně recesivní dědičnosti.
Typ I se vyskytuje častěji – přibližně v 55 % případů kongenitální pachyonychie (CP). Všechny nehty se krátce po narození zbarvují do žlutohněda až špinavě zelenavě šedé. Vzniká těžká subungvální hyperkeratóza, která zvedne nehtovou ploténku pod nehtové lůžko. Mezi další příznaky patří puchýřky a skvrnitá hyperkeratóza chodidel a dlaní, folikulární hyperkeratóza a orální leukokeratóza. Často jsou však postiženy pouze nehty. Známý je také typ I kongenitální pachyonychie (CP) s pozdním nástupem.
na typ II (přibližně 25 % případů kongenitální pachyonychie (CP)) se kromě výše uvedených příznaků objevují mnohočetné steatocystomy objevující se často již v dětském věku, dále puchýře na dlaních a chodidlech, palmoplantární hyperkeratóza a předčasné prořezávání zubů. Rovněž jsou pozorovány propukající vellus vlasové cysty a epidermoidní cysty.
na typ III (přibližně 12 %) má příznaky typu I a II a má také cheilitidu, dyskeratózu rohovky a šedý zákal.
Typ IV (asi 7 %) je charakterizována laryngeálními lézemi, chrapotem, vlasovou abnormalitou a mentální retardací.
Navíc jsou často hlášeny smíšené případy. Byla popsána i kongenitální pachyonychie (CP) bez klasické mutace keratinového genu.
Charakteristický forma vrozené pachyonychie (VP), u kterých se závažnost poruch nehtů s věkem snižuje. Navíc s touto formou je detekována středně těžká palmoplantární hyperkeratóza. Všichni členové rodiny měli charakteristický vzor kožní hyperpigmentace připomínající plošnou amyloidózu kolem krku a pasu, ale s plošným vzorem v podpaží, podkolenních dolíčcích, stehnech, hýždích a podbřišku. S věkem byla pigmentace bledší.
Histologická a ultrastrukturální analýza kožní hyperpigmentace odhalila pigmentovou inkontinenci a vytěsnění amyloidu do papilární dermis. Tyto znaky ukazují na zvláštní variantu kongenitální pachyonychie (CP).
Nedávno byl popsán syndrom charakterizovaný dystrofií nehtů u dětí žijících v Holandsku. podobná kongenitální pachyonychii (CP), husté, kudrnaté vlasy, předčasné vypadávání vlasů, hyperkeratóza končetin a abnormality obličeje.
Při studiu genu, že kóduje connexin 30 (GJB6) bylo prokázáno, že změny nehtů připomínající pachyonychia congenita (CP) lze pozorovat také u ektodermální dysplazie Cloustonova typu.
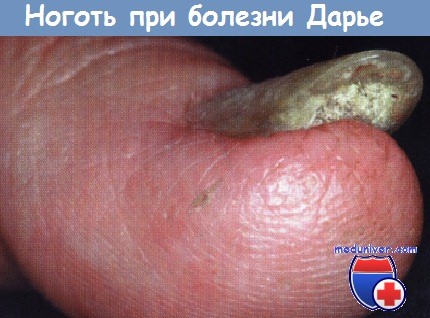
Subunguální hyperkeratóza může být vážně vyjádřena, když folikulární dyskeratóza Daria. Subunguální hyperkeratóza má u tohoto onemocnění obvykle klínovitý tvar a vyskytuje se v kombinaci s podélnými bílými a načervenalými čarami, které obvykle končí zářezy ve tvaru V na volném okraji nehtu. Je třeba poznamenat, že poškození nehtů lze pozorovat při absenci dalších příznaků Darierovy choroby.
Případ je popsán hypohidrotická ektodermální dysplazie s poškozením zubů a nehtů, onycholýzou a subunguální hyperkeratózou, hypoplastickými změnami zubní skloviny a hypohidrózou. Onemocnění se dědí autozomálně dominantním způsobem.
– Vraťte se na obsah sekce “Dermatologie“
