Léčba Verlhofovy choroby.
Obsah [Zobrazit obsah]
Léčba Werlhofovy choroby
Werlhoffova choroba je historický název pro onemocnění krve, které je nyní známé jako idiopatická trombocytopenická purpura.
Symptomy patologie byly poprvé zaznamenány před novou dobou Hippokrates je podrobně popsal ve svých spisech. V roce 1735 Paul Gottlieb Werlhof spojil příznaky nemoci do samostatné nozologické jednotky a nazval ji „nemoc skvrnitého krvácení“. Vědec poukázal na převažující náchylnost mladých žen k bolestivým projevům a popsal případy spontánního uzdravení.
Idiopatická trombocytopenická purpura je onemocnění projevující se izolovaným imunitně zprostředkovaným poklesem počtu krevních destiček (méně než 100 x 10 9 / l), vyskytujícím se bez zjevných příčin, s hemoragickým syndromem nebo bez něj.
Jedná se o nejčastější imunitní patologii krve: vyskytuje se u dětí a dospělých s frekvencí 16–39 případů (podle jiných zdrojů 50–100) na 1 milion za rok. Postiženy jsou převážně ženy (u mužů je výskyt 3-4krát menší, v dospělosti se rozdíl zvyšuje na 5-6krát).
Průměrný věk pacientů je 20–40 let (více než 50 %), v období od 40 do 60 let se onemocnění vyskytuje ve 20 % případů, vzácně pozorováno u osob nad 70 a do 20 let.
V roce 2009 publikoval časopis Blood, vydávaný Americkou hematologickou společností, doporučení týkající se terminologie, diagnostiky a léčby onemocnění, vypracovaná týmem odborníků na základě výsledků několika mezinárodních konferencí. Publikované materiály navrhují označit onemocnění jako imunitní (primární) trombocytopenickou purpuru; tento termín je také používán ve federálních klinických směrnicích předložených Hematologickým výzkumným centrem ruského ministerstva zdravotnictví.
Synonyma: idiopatická trombocytopenická purpura, imunitní trombocytopenická purpura, imunitní trombocytopenie, primární imunitní trombocytopenie.
Příčiny a rizikové faktory
Vedoucí roli ve vývoji onemocnění hrají imunitní poruchy v těle, které vznikají bez předchozí patologie. Imunitní selhání se projevuje následujícími změnami:
- narušení tvorby krevních destiček v červené kostní dřeni;
- porucha rozpoznávání vlastních destičkových receptorů;
- chyba v rozpoznávání prekurzorů krevních destiček – megakaryocytů;
- produkce protilátek (autoprotilátek) proti buňkám označeným imunitním systémem jako cizí;
- masivní destrukce krevních destiček a megakaryocytů.
Při sekundární imunitní trombocytopenii dochází k interakci autoprotilátek s trombo- nebo megakaryocyty na pozadí přítomnosti autoimunitní patologie (systémový lupus erythematodes, antifosfolipidový syndrom atd.) – to ji odlišuje od Werlhofovy choroby, která se vyskytuje primárně.
Provokující faktory Werlhofovy choroby:
- předchozí virové, méně často bakteriální infekce (asi 60 % všech případů);
- těhotenství;
- vliv psycho-emocionálního stresu;
- terapeutické nebo diagnostické chirurgické zákroky;
- intenzivní fyzická aktivita;
- předchozí očkování.
Formy onemocnění
Hlavní formy Werlhofovy choroby:
- nově zjištěné (promlčecí lhůta – nejdéle 3 měsíce ode dne diagnózy);
- vleklé nebo přetrvávající (období od diagnózy je od 3 měsíců do roku, při absenci spontánní nebo stabilní remise léku);
- chronické (trvání onemocnění je více než 1 rok), vyskytuje se v 10-15% případů.
Podle povahy a závažnosti hemoragického syndromu (klasifikace Světové zdravotnické organizace):
- gradace 0 – bez krvácení;
- stupeň 1 – jednotlivé petechie a jednotlivé ekchymózy;
- 2. stupeň – střední krvácení (difuzní petechie + >2 ekchymózy v jedné oblasti – trup, hlava a krk, horní nebo dolní končetiny);
- 3. stupeň – těžké krvácení (krvácení sliznic a jiné typy);
- stupeň 4 – vysilující ztráta krve.
Hlavními komplikacemi Werlhofovy choroby jsou krvácení různých lokalizací a také narušení funkce centrálního nervového systému v důsledku krvácení.
Na základě závažnosti onemocnění během počáteční léčby pacienta se rozlišují 3 stupně závažnosti onemocnění:
- Mírná forma – bez nebo s trombocytopenickými hemoragickými projevy, ale ne více než jednou ročně (WHO stupeň 1 nebo 0).
- Středně závažná – těžký hemoragický syndrom 1–2krát ročně, rychle ustupuje terapií (2. stupeň WHO).
- Těžká forma – 3 a více exacerbací za rok, vedoucí k invaliditě pacienta (WHO stupeň 3–4).
Samostatně se rozlišuje refrakterní trombocytopenie – v případě nedostatku účinku a recidivy onemocnění i po použití chirurgických metod léčby.
Příznaky
Nemoc může být asymptomatická; jedinou známkou imunitní trombocytopenie bude v tomto případě odchylka od normálních laboratorních parametrů.
Pokud jsou přítomny klinické projevy, hlavní příznaky jsou následující:
- přesná petechiální vyrážka;
- modřiny, které se objevují v důsledku menších traumatických účinků nebo spontánně;
- krvácení z nosu, dásní, dělohy;
- výskyt stop krve ve stolici;
- dehtovitá stolice, zvracení kávové sedliny;
- u žen – silná, prodloužená menstruace, intermenstruační krvácení;
- růžové zbarvení moči.
Frekvence krvácení do mozkových struktur, které ohrožují život pacienta, nepřesahuje 0,5–1 %; Takové krvácení se vyvíjí, když je počet krevních destiček v krvi kriticky nízký.
Průměrný věk pacientů s Werlhofovou chorobou je 20–40 let (více než 50 %), v období od 40 do 60 let se onemocnění vyskytuje ve 20 % případů, vzácně pozorováno u osob nad 70 a do 20 let. Přečtěte si také:
diagnostika
Primární imunitní trombocytopenie je diagnózou vyloučení, to znamená, že je potvrzena nepřítomností jiných onemocnění a stavů, které mohou vyvolat pokles počtu krevních destiček menší než 100 x 10 9 / l ve 2 nebo více krevních testech (užívání určitých léků, stavy po krevní transfuzi, pseudotrombocytopenie, myelodysplastické syndromy, doprovodná autoimunitní onemocnění, lymfoproliferativní poruchy aj.).
Hlavní diagnostické metody:
- odebrání anamnézy (předchozí provokující faktory, rodinná anamnéza, krvácivé epizody);
- obecný krevní test (odhalí se izolované snížení počtu krevních destiček spolu s normálními hladinami hemoglobinu, erytrocytů a retikulocytů, leukocytů a leukocytového vzorce a nepřítomností morfologických a funkčních abnormalit vytvořených prvků);
- mikroskopie nátěrů periferní krve (pro nepřítomnost abnormálních buněk);
- biochemický krevní test;
- trepanobiopsie kostní dřeně s cytologickým vyšetřením materiálu (pokud jsou u pacienta zjištěny jiné hematologické poruchy au pacientů atypických věkových skupin);
- podrobný koagulogram s trombocytopenií méně než 50 x 10 9 /l;
- identifikace specifických protilátek proti destičkovým glykoproteinům.
Werlhofova choroba je nejčastější imunitní patologií krve: vyskytuje se u dětí a dospělých s frekvencí 16–39 případů (podle jiných zdrojů 50–100) na 1 milion za rok.
Léčba
Hlavním cílem léčby imunitní trombocytopenie není uvedení krevního obrazu do normálních hodnot, ale dosažení bezpečné hladiny krevních destiček, která zabrání nebo zmírní hemoragický syndrom.
Normální počet krevních destiček se pohybuje v rozmezí 150–450 x 10 9 /l (v závislosti na etnicitě, věku, vnějších vlivech). Krevní destičky na úrovni 100 x 10 9 /l zcela zajišťují adekvátní hemostázu, umožňují chirurgické zákroky a porod bez rizika krvácení. Hladina krevních destiček pod 10 x 10 9 /l je nebezpečná pro rozvoj těžkého krvácení.
Hladina trombocytů nad 30–50 x 10 9 /l je považována za bezpečnou, která zajišťuje adekvátní kvalitu života bez rizika spontánního krvácení.
Léky používané k léčbě primární imunitní trombocytopenie:
- vazokonstriktory;
- glukokortikosteroidní hormony;
- polyvalentní intravenózní imunoglobulin;
- imunosupresivní léky;
- agonisté trombopoetinového receptoru.
V případě rezistence na léčbu glukokortikosteroidy je indikována splenektomie (odstranění sleziny).
Werlhofova nemoc postihuje převážně ženy (u mužů je výskyt 3–4krát nižší, v dospělosti se rozdíl zvyšuje na 5–6krát).
Možné komplikace a následky
Hlavními komplikacemi Werlhofovy choroby jsou krvácení různých lokalizací a také narušení funkce centrálního nervového systému v důsledku krvácení.
Úmrtnost na primární imunitní trombocytopenii je extrémně nízká – asi 0,1 %. Příčinou smrti jsou obvykle krvácení do mozkových struktur a těžká posthemoragická anémie.
Předpověď
U většiny pacientů (85-90 %) dochází během několika měsíců (až šesti měsíců) ke spontánní normalizaci stavu (spontánní remisi).
Přechod procesu na chronickou formu se vyskytuje v 10-15% případů.
Dispenzarizace pacientů s nově diagnostikovaným onemocněním se provádí minimálně 2 roky.

Vzdělání: vysokoškolské vzdělání, 2004 (Státní vzdělávací instituce vyššího odborného vzdělávání „Státní lékařská univerzita v Kursku“), obor „Všeobecné lékařství“, kvalifikace „Doktor“. 2008-2012 – postgraduální student Ústavu klinické farmakologie KSMU, kandidát lékařských věd (2013, obor „farmakologie, klinická farmakologie“). 2014-2015 – odborná rekvalifikace, specializace „Management ve vzdělávání“, Federální státní rozpočtová vzdělávací instituce vyššího odborného vzdělávání „KSU“.
Informace jsou zobecněné a jsou poskytovány pro informační účely. Při prvních příznacích onemocnění se poraďte s lékařem. Samoléčba je zdraví nebezpečná!
Werlhofova nemoc
Odborný lékařský článek
Tato nemoc nikoho nešetří. Je diagnostikována u novorozenců, dětí předškolního a školního věku, imunní vůči ní nejsou ani dospělí. Ale jak ukazují statistiky, ženy trpí touto patologií třikrát častěji než mužská polovina lidstva. Co je tedy Werlhofova choroba? Dá se s tím účinně bojovat? Na všechny tyto a mnohé další otázky se pokusíme najít odpovědi v tomto článku.
Kód ICD-10
Příčiny Werlhofovy choroby
Werlhofova choroba, nebo jak se také nazývá trombocytopenická purpura, je patologická změna v lidském těle, která vzniká na základě predispozice krevních destiček k agregaci (proces slepování buněk, počáteční fáze tvorby krevních sraženin) .
Dosud nebylo možné s jistotou určit příčiny Werlhofovy choroby. Pokud hovoříme jednoznačně o dědičné, genetické povaze onemocnění, pak je diagnostikována mnohem méně často než získaná forma léze. Uvažovalo se také o enzymatické, imunitní nebo virové genezi patologie, ale tento obrat problému dosud nebyl vážněji potvrzen.
Příznaky Werlhofovy choroby
Léze, která se vyvine v lidském těle, vede k ucpání průtokové oblasti malých kapilár. Při podezření na toto onemocnění může lékař pozorovat následující příznaky Werlhofovy choroby:
- Snížení počtu krevních destiček odebraných na jednotku objemu plazmy v krvi pacienta. Tohoto výsledku lze dosáhnout aktivním používáním těchto krevních složek při tvorbě krevních sraženin.
- Trombocytopenická purpura je doprovázena ischemickými poruchami, které postihují téměř všechny orgány lidského těla: srdce, žlučník, játra, genitálie, ledviny, mozek a tak dále.
- Toto onemocnění je klasifikováno jako patologie, která se vyvíjí poměrně rychle a postihuje absolutně všechny věkové kategorie.
- Nejčastěji postižení trombocytopenickou purpurou jsou pacienti ve věku 10 až 50 let.
- Patologické změny mohou nastat „z čista jasna“ (na pozadí absolutního zdraví) nebo po prodělané infekční, nachlazení nebo střevní patologii.
- Člověk začíná pociťovat bolest v oblasti hlavy.
- Cítí se rychle unavený.
- Dochází k celkovému snížení tělesného tonusu.
- Pacient má špatnou chuť k jídlu.
- Příznakem Werlhofovy choroby může být ve vzácných situacích nevolnost, může přecházet až v dávivý reflex.
- Může se objevit nesprávný druh horečky.
- Objevují se bolestivé příznaky, lokalizované v hrudníku a pobřišnici.
- Téměř celé tělo pacienta je pokryto drobnými krevními výrony a modřinami. Krvácení je spontánní a vyskytuje se hlavně v noci.
- Zrakové postižení.
Postupně se s rozvojem onemocnění mohou přidat následující příznaky Werlhofovy choroby:
- Krvácení z různých lokalizací: z nosních cest, dělohy, z trávicího traktu, krvácení do sítnice, krvácení z dásní. Poněkud méně často, ale může se objevit hemoptýza.
- Mohou se objevit příznaky neuralgické povahy:
- Paralýza jedné strany těla.
- Ataxie je porušení rovnováhy a koordinace dobrovolných pohybů.
- Dezorientace v prostoru.
- Pomalá konverzace.
- Křeče.
- Tremor
- Před očima se mi objevuje mlha.
- Někdy se vyvinou akutní duševní poruchy.
- Ve zvláště obtížné situaci pacient upadne do komatózního stavu.
Werlhofova nemoc u dětí
Bez ohledu na to, jak moc se dospělí snaží, nedokážou své miminko úplně ochránit před údery a odřeninami. Nejistá chůze a nedokonalá koordinace v kombinaci s vrozenou pohyblivostí může vést dítě k pádu i z čistého nebe. A v důsledku „letu“ – modřina na jemné pokožce dítěte. Někdy se však na těle dítěte začnou objevovat krvácení, zdánlivě bez zjevného důvodu. To by mělo opravdu upozornit rodiče a stát se důvodem ke konzultaci s pediatrem. Koneckonců, takové příznaky mohou být prvním příznakem, že se Werlhofova choroba začíná projevovat u dětí.
Právě toto onemocnění staví pediatři na první místo z hlediska četnosti poškození dětského organismu v oblasti genetických patologií spojených s hematopoetickým systémem u dětí. Frekvence diagnózy trombocytopenické purpury u dětí je jeden až dva případy na sto tisíc zdravých dětí. Toto onemocnění neodhaluje u dětí převládající preferenci určitého pohlaví.
Důvody pro výskyt této patologie u mladých pacientů stále zůstávají neznámé. Při pojmenování hlavní příčiny nemoci se lékaři názorově rozcházeli. Někteří věří, že je to genetické. Vývoj patologie spojené s méněcenností krevní buňky, jejíž příčinou je mutace. Jiní hovoří o imunitní stopě nemoci, která se vyvíjí v souvislosti s poklesem úrovně obranyschopnosti dětského těla. Ještě jiní jsou připraveni tvrdit, že mechanismus, který spouští toto onemocnění, je přítomnost obou těchto příčin současně.
První příznaky onemocnění se mohou objevit během krátké doby po medikamentózní terapii, těžké hypotermii nebo přehřátí, očkování jako důsledek infekčních onemocnění způsobených patogenní flórou (bakterie nebo viry). Existuje několik patogenetických způsobů progrese tohoto onemocnění:
- Dochází ke souběhu určitých faktorů, které spouští syntézu speciálních protilátek, které se stávají antagonisty vlastních krevních destiček. Samotný proces probíhá jako tvorba tandemu protilátka-antigen na stěně krevní buňky. Tato formace vede k buněčné smrti.
- Paralelně s tím dochází k narušení procesu tvorby a vývoje krevních destiček v hematopoetických orgánech. To znamená, že nově vytvořený antigen nejen ničí již „dospělou“ krevní buňku, ale také zavádí změnu v normálním procesu vývoje zárodku megakaryocytů.
- Toto narušení hematopoetického procesu vede k tomu, že krevní destičky žijí méně, než by měly. Ve zdravém těle tato složka krve žije deset až dvanáct dní, zatímco u Werlhofovy choroby lze tuto dobu zkrátit na jeden nebo dva dny.
V důsledku toho kvantitativní složka krevních destiček v těle dítěte výrazně klesá, což vždy ovlivňuje funkční neschopnost těla normálně fungovat. Krevní destičky jsou výživou těla. Snížení hladiny této krevní složky vyvolává pokles endoteliální vrstvy krevních kapilár. To je impulsem pro výskyt náhlého, prodlouženého a silného krvácení.
Pokud takovému pacientovi není poskytnuta včasná lékařská péče, může být výsledek velmi katastrofální – smrt.
Existují případy, kdy je Werlhofova choroba poprvé diagnostikována u ženy v období, kdy nosí své dítě. Většinou ženy s takovou diagnózou rodí zcela běžně a porod probíhá v mezích normy. Krevní ztráta během porodnictví s diagnózou trombocytopenické purpury vykazuje objemy, které jsou zcela přijatelné a neohrožují život rodící ženy. Zatímco umělé ukončení těhotenství může vyvolat mnohem větší objemy krvácení. Jedinou výjimkou je akutní forma onemocnění.
Na základě výše uvedeného lze konstatovat, že diagnostika Werlhofovy choroby u těhotné ženy neslouží jako kontraindikace dalšího těhotenství a porodu miminka. Časté a poměrně silné krvácení může být indikací pro umělé ukončení těhotenství.
Diagnóza Werlhofovy choroby
Pro stanovení správné diagnózy musí mít lékař dostatečné zkušenosti a kvalifikaci. Diagnóza Werlhofovy choroby zahrnuje:
- Analýza klinického obrazu onemocnění.
- Identifikace pacientovy anamnézy.
- Vyšetření pacienta odborným lékařem. Příznak štípnutí. Při trombocytopenické purpurii se při sevření okamžitě vytvoří pod kůží modřina.
- Jsou vyžadovány endoteliální testy.
- Test manžety umožňuje posoudit normální stav malých kapilár (pevnost, elasticitu a úroveň křehkosti). K provedení této studie se používá běžná manžeta, která se používá při měření krevního tlaku. Předběžně je stanovena normální hladina krevního tlaku. Poté se po určité době opět přiloží manžeta a krevní tlak se dostane na hodnoty nad normál o 10 – 15 jednotek mmHg. Umění. S dotyčným onemocněním se petechie začínají objevovat téměř okamžitě – tvoří se mnoho malých krvácení. Tento obrázek je pozitivním výsledkem testu na trombocytopenickou purpuru.
- Znak kladívka je podobný znaku škubaný, jen místo špetky se používá kladívko.
- Cup a prick testy nebo Waldmanův test. Tato technika umožňuje určit přítomnost hyperergického procesu v těle pacienta, který přímo ovlivňuje systém krevních cév a krvetvorbu (jde o rychlý průběh patologického procesu, který i přes včasnou a adekvátní terapii vede ke smrti pacienta). Procedura se provádí pomocí lékařského kalíšku (odtud název studie), který je umístěn na pacientovi. Většinou je sklenice připevněna mírně pod klíční kostí. S jeho pomocí je dosaženo podráždění epidarmálních kapilár. Nechá se asi dvacet minut, poté se odebere vzorek krevního nátěru z oblasti, na které sklenice stála, a stanoví se hladina monocytů. Kontrolou je počet stejných struktur, ale stanovený před touto stimulací. Taková studie se neprovádí jednou, ale pravidelně v průběhu onemocnění. Pokud je proces patogenní, počet monocytů se může několikrát zvýšit.
Werlhofova nemoc

Werlhofova choroba je zvlněné chronické onemocnění charakterizované hemoragickými projevy (krvácení, podkožní krvácení), které vznikají v důsledku snížení počtu krevních destiček odpovědných za srážení krve. Werlhofova choroba (trombocytopenická purpura) je nejčastější formou krevního onemocnění u dětí. Poprvé byla tato nemoc popsána v roce 1735 německým lékařem P. Werlhofem, po kterém byla později pojmenována. V hematologické praxi je toto onemocnění ve 40 % případů příčinou hemoragického syndromu. V posledních letech se prevalence Werlhofovy choroby pohybuje od jednoho do třinácti procent na sto tisíc obyvatel, přičemž většinu pacientů tvoří ženy v mladém/středním věku (chronické formy onemocnění se obvykle vyskytují u dětí)
Werlhofova nemoc – příčiny
Existují primární a symptomatické (sekundární) formy Werlhofovy choroby. Primární formy jsou buď dědičné (poměrně vzácné) nebo získané během života v důsledku nějaké nemoci; sekundární formy se vyvíjejí jako příznaky řady onemocnění. Mechanismus rozvoje primární i sekundární formy Werlhofovy choroby může být podobný. Onemocnění je obvykle diagnostikováno v dětství.
Faktory ovlivňující rozvoj trombocytopenické purpury nejsou dosud plně objasněny. Onemocnění se zřídka vyskytuje i u kojenců, i když častěji se vyskytuje ve věkovém rozmezí od tří do šesti let a do čtrnácti let ve stejném poměru u dívek i chlapců. Po tomto věku je výskyt u dívek třikrát vyšší. Někteří odborníci připisují důležitou roli ve vzniku onemocnění infekčnímu faktoru, který předcházel rozvoji Werlhofovy choroby. U dětí začíná onemocnění nejčastěji po virové infekci (po bakteriální infekci mnohem méně často).
Hlavním patologickým znakem Werlhofovy choroby je snížení počtu krevních destiček v periferní krvi, což vede k rozvoji těžkého hemoragického syndromu hematopetechiálního typu.
U dětí vzniku Werlhofovy choroby často předchází akutní respirační virové infekce a očkování (chřipka, dětská obrna, spalničky, neštovice, černý kašel, anti-difterie). U novorozenců je trombocytopenická purpura vrozená, ale není podmíněna geneticky, neboť je spojena s přenosem protidestičkových izoprotilátek na děti matkou (matka je zdravá) a autoprotilátek (matka má Werlhofovu chorobu)
Werlhofova nemoc – příznaky

Trombocytopenická purpura je akutní a rychle progredující onemocnění, které postihuje lidi jakéhokoli pohlaví a věku (převažují lidé od deseti do padesáti let). Werlhofova choroba začíná vždy náhle bez konkrétní příčiny nebo po střevních/akutních onemocněních dýchacích cest. Pacienti pociťují následující příznaky: snížená chuť k jídlu, nevolnost (někdy zvracení), abnormální typ horečky, bolest na hrudi a břiše, slabost, zvýšená únava, bolest hlavy, drobné modřiny a krevní výrony na kůži. Poměrně rychle je tato symptomatologie nahrazena detailním obrazem onemocnění s hemoragickým syndromem (hemoptýza – vzácně krvácení dásní, retinální krvácení, gastrointestinální a nosní krvácení, modřiny, krvácení), horečka, komplexní variabilní neurologické příznaky (akutní duševní poruchy, hluboké patologický spánek, letargie, křeče, rozmazané a rozmazané vidění, třes, jednostranná paralýza, nezřetelná řeč, ataxie, dezorientace). Mezi hlavní klinické příznaky Werlhofovy choroby patří krvácení ze sliznic a krevní výrony, které se mohou objevit jak spontánně, tak v důsledku injekcí nebo jemných drobných poranění.
Kožní krvácení u trombocytopenické purpury jsou nejčastěji pozorovány na přední ploše končetin a trupu a mají velmi rozdílnou velikost – od drobných po velmi velké modřiny a skvrny. Na rozdíl od cévních kožních hemoragií mají hemoragie u trombocytopenické purpury tendenci splývat. Tento klinický znak je dobrým diagnostickým nástrojem pro správné posouzení povahy hemoragické diatézy.
Z hlediska četnosti výskytu krvácení ze sliznic převažuje mnohem méně krvácení ledvinné, plicní, gastrointestinální a krvácení z dásní. V některých případech je krvácení z nosu tak silné, že vede k těžké anémii. U žen vystupuje do popředí menstruační krvácení, někdy i krvácení do vaječníků simulující mimoděložní těhotenství. U dívek je trombocytopenická purpura často detekována, když se objeví první menstruace. U idiopatické trombocytopenické purpury je důležitým diagnostickým detailem absence kožních krvácení a izolované krvácení ze sliznic. Velmi často takové projevy doprovázejí následující patologické procesy: menopauzální syndrom, nefritida, ateroskleróza, hypertenze, fibroidy, hypernefroma, rakovina. U dětí je ve 30 % případů mírné zvětšení sleziny u dospělých je to výjimka. Kostní krvácení je primárně charakterizováno zvýšením celkového počtu megakaryocytů.
Pro chronickou formu Werlhofovy choroby je akutní začátek necharakteristický. První příznaky onemocnění se objevují dlouho před prvními charakteristickými příznaky onemocnění a pacient si jich většinou nevšimne. První známky krvácení se objevují v podobě mírného krvácení z nosu, drobných kožních krvácení a krvácení po operaci. Z hlediska četnosti výskytu krvácení při exacerbaci trombocytopenické purpury jsou na prvním místě kožní projevy. Typicky se krvácení objeví po mikrotraumatu nebo náhle bez důvodu (spontánní krvácení se nejčastěji vyskytuje v noci). Ve výjimečných případech je u Werlhofovy choroby pozorován příznak „krvavých slz“ způsobený krvácením z očí. Krvácení je druhým nejčastějším znakem trombocytopenické purpury, která se obvykle vyskytuje souběžně s kožními projevy. Krvácení z nosu je obvykle hojné a trvalé, což vede k anémii. Často je pozorováno krvácení ze zadní stěny hltanu, mandlí a sliznic dutiny ústní. Renální, gastrointestinální a u dívek děložní krvácení je mnohem méně časté. Mnoho dětí trpících Werlhofovou chorobou nemá žádné stížnosti, dokud se u nich nevyvine posthemoragická anémie. V tomto případě dochází ke zvýšené únavě, slabosti, podrážděnosti a letargii. Pokud doba trvání onemocnění přesáhla šestiměsíční práh, můžeme hovořit o chronické formě onemocnění (nejčastěji pozorované u dětí ve věku od sedmi do deseti let). Chronická forma Werlhofovy choroby má zvlněný, vleklý průběh, kdy po obdobích exacerbací následují období zlepšení
Werlhofova nemoc – léčba
Komplex terapeutických opatření v léčbě Werlhofovy choroby je dán obdobím, průběhem a závažností onemocnění a skládá se z chirurgických a konzervativních metod léčby. V případě jakýchkoli projevů trombocytopenické purpury je doporučena hospitalizace s následným klidem na lůžku v nemocnici. Předpokladem léčby je kompletní vysokokalorická dieta, při které se jídlo podává v malých porcích ve vychlazené tekuté formě. Konzervativní léčba Werlhofovy choroby klade zvláštní důraz na hormonální léky, které zvyšují imunitu, zvyšují srážlivost krve a snižují propustnost cév. Hormonální léky se používají při těžké trombocytopenii, krvácení do vnitřních orgánů, krvácení různých lokalizací, krvácení ze sliznic a rozsáhlé poškození kůže. Nejčastěji se pro tyto účely používá hormon Prednisolon v malých dávkách. Pozitivní účinek se začíná objevovat po jednom až dvou týdnech, poté se dávkování léku sníží.
U Werlhofovy choroby se doporučuje komplexní příjem vitamínů C a P a je třeba vědět, že velké dávky vitamínu C se nedoporučují, protože se tím výrazně zhoršují funkční vlastnosti krevních destiček. Dále pantothenát vápenatý (vápenaté soli), kyselina aminokapronová 3-4 r. denně perorálně v dávce 0.2 g na kg tělesné hmotnosti.
Lék jako je Dicynon, který lze podávat intramuskulárně nebo perorálně, má pozitivní vliv na cévní stěnu. Funkční vlastnosti krevních destiček celkem dobře ovlivňuje kombinace ATP a síranu hořečnatého. Jako hemostatický prostředek se používá sbírka léčivých bylin, včetně řebříčku, vodního pepře, kukuřičného hedvábí, šípků a kopřivy. Transfuze krevních složek se provádí pouze v případech, které skutečně ohrožují život, a to při akutní těžké anémii nebo k zástavě masivního krvácení, které nelze odstranit jinými prostředky.
Pokud je konzervativní terapie Werlhofovy choroby neúčinná, obvykle se přistupuje ke splenektomii (chirurgické odstranění sleziny). Cytostatika, která snižují reprodukci a růst buněk, se používají pouze ve výjimečných případech, kdy již byly použity všechny dostupné prostředky a neposkytly požadovaný výsledek. Léčba cytostatiky (vinblastin, 6-merkaptopurin vinkristin, cyklofosfamid, imuran) se nejčastěji kombinuje s hormonální léčbou. Pacienti s Werlhofovou chorobou jsou klinicky pozorováni po dobu pěti let.
Informace uvedené v tomto článku mají pouze informativní charakter a nemohou nahradit odbornou radu a kvalifikovanou lékařskou pomoc. Při sebemenším podezření na přítomnost této nemoci se určitě poraďte s lékařem!
Werlhofova choroba (idiopatická trombocytopenická purpura)
Asi 40 % všech hemoragických vyrážek je spojeno s trombocytopenickou purpurou. Jeho prevalence se pohybuje od 1 do 13 osob na 100 tisíc obyvatel v závislosti na regionu.
Mezi všemi hemoragickými diatézami je trombocytopenická purpura na prvním místě v prevalenci u předškolních dětí u dospělých, syndrom je méně častý a postihuje především ženy;
Co je trombocytopenická purpura?
Trombocytopenická purpura (Werlhofova choroba, ITP, primární imunitní trombocytopenie) je onemocnění charakterizované sníženou hladinou krevních destiček v krvi (trombocytopenie).
Životnost krevních destiček se pohybuje od 7 do 10 dnů.
Při trombocytopenické purpure imunitní systém potlačuje své vlastní krvinky a ty během několika hodin odumírají. Důsledkem toho je prodloužení doby krvácení.
Trombocytopenická purpura se dělí na akutní, recidivující a chronické formy onemocnění.
- Akutní formou trpí převážně děti, onemocnění trvá cca 6 měsíců, po uzdravení se hladina krevních destiček v krvi normalizuje, nedochází k relapsům.
- Chronická forma trvá déle než 6 měsíců a postihuje dospělé.
- Recidivující forma má cyklický průběh: po relapsech následují období úlevy. Podle četnosti exacerbací se onemocnění dělí na časté, vzácné a kontinuálně recidivující.
V závislosti na příčině onemocnění se trombocytopenická purpura dělí na formy:
- izoimunní (aloimunitní) trombocytopenie se vyskytuje během vývoje plodu a je spojena s:
- průnik protidestičkových protilátek přes placentu z matky na dítě, snížená hladina krevních destiček je pozorována v prenatálním období a v prvních měsících po porodu;
- po krevní transfuzi se objevují protidestičkové protilátky;
Příčiny
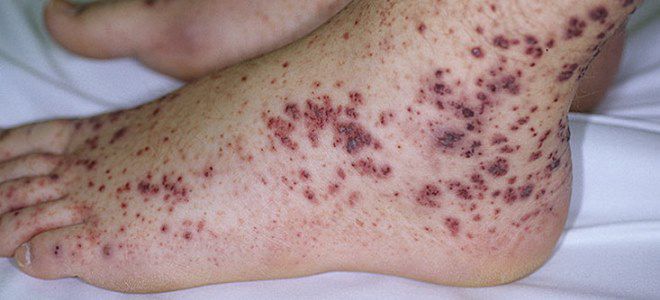
Důvody pro rozvoj trombocytární purpury stále nejsou zcela objasněny.
- 45 % případů trombocytární purpury je idiopatických (Werlhofova choroba), to znamená, že příčiny nebyly stanoveny.
- 40% případů této patologie je spojeno s předchozím infekčním onemocněním a vyskytuje se 2-3 týdny po zotavení. Nejčastěji je infekce virového původu (spalničky, plané neštovice, zarděnky, infekce HIV, černý kašel atd.), mnohem méně často bakteriální (malárie, břišní tyfus atd.)
Trombocytopenická purpura se může také objevit v důsledku:
- těžká hypotermie;
- trauma;
- nadměrné sluneční záření (ultrafialové záření);
- záření;
- komplikace po podání vakcíny;
- užívání některých léků (barbituráty, kyselina salicylová, antibiotika, estrogeny, arsen, soli rtuti);
- narušení hematopoetického systému;
- novotvary lokalizované v kostní dřeni;
- cévní protetika v důsledku mechanického poškození krevních buněk;
- užívání některých perorálních kontraceptiv.
Rizikové faktory
Trombocytopenická purpura se může objevit u dětí a dospělých v jakémkoli věku, ale existují faktory, které zvyšují riziko vzniku tohoto stavu:
- být žena (trombocytopenická purpura se vyskytuje třikrát častěji u žen než u mužů);
- nedávné infekční onemocnění zvyšuje riziko rozvoje onemocnění, zejména u dětí;
- dědičnost (nemoc u blízkých příbuzných zvyšuje riziko trombocytopenie);
- častý stres.
Příznaky trombocytopenické purpury
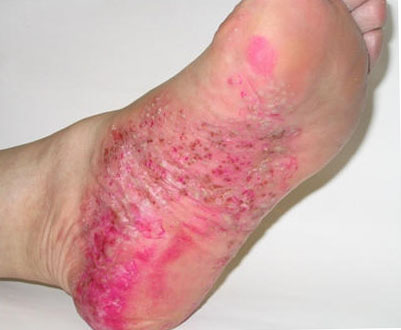
Werlhofova choroba má ve svém průběhu tři fáze:
- hemoragická krize – projevy jsou výrazné, krevní test ukazuje sníženou hladinu krevních destiček;
- klinická remise – vnější známky trombocytopenie odezní, ale její charakteristické změny v krevních testech jsou stále přítomny;
- klinická a hematologická remise – testy se vrátí do normálu, nejsou také žádné klinické příznaky onemocnění.
První známky trombocytopenie se objevují, když hladina krevních destiček v krvi klesne pod 50*109/l, k tomu dochází přibližně 2-3 týdny po odhalení faktoru, který onemocnění způsobil.
Akutní trombocytopenická purpura
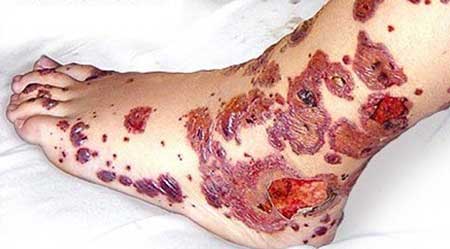
Onemocnění začíná náhle: na kůži a sliznicích se objevují krvácení (viz foto výše), začíná krvácení, celkový stav se zhoršuje, kůže zbledne a krevní tlak klesá.
Tělesná teplota může dosáhnout 38 stupňů. Lymfatické uzliny jsou zanícené a bolestivé.
Chronická trombocytopenická purpura

Hlavním příznakem onemocnění je vyrážka. Objevují se na kůži a sliznicích, jsou bolestivé a mají různou velikost.
Vyrážky mohou být několika typů:
- petechie (malé tečky);
- vibex (vyrážka se shromažďuje ve skupinách nebo pruzích);
- velké skvrny, včetně petechií a pruhů.
Barva čerstvých vyrážek je fialová. Vybledlé vyrážky jsou žluté nebo zelené barvy. Vyrážka na kůži může být mokrá nebo suchá.
V případě mokvavých vyrážek může dojít ke krvácení, zejména v noci.
Častá lokalizace: na hrudi, břiše, horních a dolních končetinách, vzácně na obličeji a krku. Současně se na sliznicích objeví vyrážka.
Některá místa jsou pro kontrolu bez speciálního vybavení nepřístupná: bubínek, serózní membrána mozku a další orgány.
Důležitým příznakem onemocnění je krvácení různé intenzity. Nejčastěji pozorované krvácení:
- nosebleeds;
- z dásní a v místech extrahovaných zubů;
- po operaci k odstranění mandlí;
- při kašli z dýchacích cest;
- z trávicího traktu se zvratky nebo močí;
- děložní krvácení.
Krvácení se objevuje buď současně s kožní vyrážkou, nebo po ní.
Tělesná teplota u chronické trombocytopenické purpury není zvýšená, někdy dochází ke zrychlenému bušení srdce, u dětí dochází ke zvětšení a bolesti lymfatických uzlin.
Trombotická forma idiopatické trombocytopenické purpury.
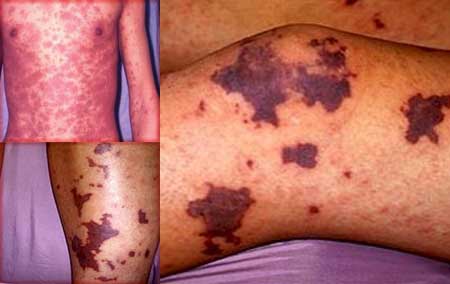
Tato forma onemocnění je nejnebezpečnější ze všech.
Vyznačuje se akutním, spontánním začátkem a maligním průběhem.
V důsledku tvorby hyalinních krevních sraženin dochází k narušení přívodu krve do různých orgánů.
Idiopatická trombocytopenická purpura (ITP) trombotického typu je charakterizována následujícími příznaky:
- hemoragická vyrážka;
- horečka;
- akutní selhání ledvin (právě to způsobuje smrt);
- křeče, poruchy citlivosti;
- žloutenka;
- bolest kloubů;
- neuróza, zmatenost, kóma;
- arytmie;
- bolest břicha.
diagnostika
Pro stanovení diagnózy Werlhofovy choroby je pacient vyslechnut a vyšetřen. K potvrzení přítomnosti onemocnění se používají laboratorní metody vyšetření krve, moči a míchy.
V chronických případech mohou být hematologické parametry v normálních mezích.
Při rozhovoru hematolog (lékař se specializací na onemocnění krve) zjišťuje v anamnéze přítomnost faktorů, které se podílejí na vzniku trombocytopenické purpury: virová infekce, medikace, očkování, ozáření atd.
Při vyšetření pacienta se zjistí charakteristický znak tohoto onemocnění – hemoragická vyrážka na kůži a sliznicích. Lékař může také provést řadu testů, které umožňují odhalit krvácení v kůži:
- Test manžety používá se u dospělých a dětí starších 3 let. Pokud jsou po 10 minutách zjištěny přesné krvácení, je test považován za pozitivní.
- Turniketový test používá se pouze u dospělých. Při aplikaci lékařského turniketu se v místě tlaku objevují krvácení.
- „Metoda sevření“ – po malém štípnutí se vytvoří modřina.
Obecný krevní test odhalí odchylky v hladině hemoglobinu (chudokrevnost se vyskytuje při významné ztrátě krve) a krevních destiček. Krevní koagulogram ukazuje rychlost srážení krve, přítomnost protidestičkových protilátek a sníženou nebo chybějící retrakce sraženiny. Obecný test moči odhalí červené krvinky.
V závažných případech se provádí biopsie červené kostní dřeně. Při vyšetření bioptického vzorku se odhalí normální nebo zvýšený obsah megakaryocytů a přítomnost jejich nezralých forem.
V případě charakteristických klinických příznaků lze léčbu zahájit okamžitě, bez čekání na výsledky laboratorních testů.
Léčba Werlhofovy choroby
Pokud trombocytopenická purpura nezpůsobuje komplikace, nedochází k významnému krvácení, počet krevních destiček v krvi není nižší než 50 * 109 / l, lékařská taktika spočívá v pozorování – není nutná žádná léčba.
Při poklesu hladiny krevních destiček na 30-50*109/l je nutná léčba u pacientů s rizikem krvácení (arteriální hypertenze, peptický vřed trávicího traktu).
Pokud hladina krevních destiček klesne pod 30*109/l, je nutná urgentní hospitalizace.
Konzervativní terapie
Konzervativní terapie zahrnuje použití léků, které potlačují autoimunitní procesy a snižují vaskulární permeabilitu:
- glukokortikosteroidy (Prednisolon) mají léčebný účinek během 1-2 týdnů;
- globuliny (Imunoglobulin G), zvyšuje hladinu krevních destiček;
- interferony (Interferon A2) se používají, když jsou glukokortikosteroidy bezmocné;
- cytostatika (Cyklofosfamid, Imuran, Vinblastin, Vincristin a Azathioprin);
- vitamíny PP a C, vápenaté soli, kyselina aminokapronová.
K zástavě zevního krvácení se používá hemostatická houba, při vnitřním krvácení se podávají léky na zástavu krvácení.
V těžkých případech se používá plazmaferéza – transfuze krevních složek a krevních destiček.
chirurgická léčba
V některých případech idiopatická trombocytopenická purpura nereaguje na konzervativní terapii, poté se provádí operace k odstranění sleziny – splenektomie.
Okamžitě je pozorováno výrazné zlepšení, ale existuje riziko pooperačních komplikací a výrazně se snižuje odolnost organismu vůči infekčním onemocněním.
Splenektomie se provádí pro řadu indikací:
- doba trvání onemocnění je více než 1 rok, 2-3 období exacerbace, neúčinnost terapie glukokortikosteroidy;
- kontraindikace užívání adrenokortikosteroidů;
- relaps trombocytopenie po cyklu farmakoterapie;
- těžký průběh idiopatické trombocytopenické purpury, krvácení do životně důležitých orgánů.
Tradiční medicína
K léčbě trombocytární purpury se kromě léků používají léčivé rostliny s hemostatickými vlastnostmi. Mezi nimi:
- Kopřiva dvoudomá;
- přesličkové pole;
- burnet;
- pastýřská taška;
- kalina kůra;
- oxalis;
- melissa;
- pastýřská taška;
- ženšen;
- Potentilla gossamer.
Dieta
Je důležité, aby konzumované jídlo bylo mírně teplé nebo studené. Čerstvá zelenina a ovoce jsou užitečné, ale musíte se ujistit, že nezpůsobují alergickou reakci.
- slaná jídla;
- uzený;
- koření;
- produkty rychlého občerstvení;
- nápoje: sycené, alkoholické, káva.
Předpověď
U dospělých končí trombocytopenická purpura úplným zotavením v 75% případů, u dětí – v 90% případů. Výskyt závažných komplikací je možný pouze v akutním období onemocnění.
Pravděpodobnost úmrtí s trombotickou variantou trombocytopenické purpury závisí na rozsahu léze a stupni poškození mozku, kardiovaskulárního systému, ledvin a dalších orgánů.
Pacienti s touto patologií v anamnéze potřebují neustálý lékařský dohled, vyloučení léků, které negativně ovlivňují srážlivost krve, a revizi životního stylu a výživy.
Prevence
Preventivní opatření pro trombocytopenickou purpuru jsou zaměřena na prevenci exacerbací. Zahrnují udržování hladin krevních destiček a hemoglobinu v krvi a zahrnují:
- vyloučení alergenů v potravinách (kořeněné, smažené, alkohol);
- odmítnutí léků, které ovlivňují agregaci krevních destiček (ibuprofen, kofeinové léky, prášky na spaní, aspirin);
- zdržet se dlouhodobého pobytu na slunci;
- omezit očkování, odmítnout vakcínu proti chřipce;
- vyhýbání se kontaktu s infekčními pacienty;
- vyhýbání se traumatickým sportům;
- vyloučení přísných diet;
- minimalizace stresových situací.
Po propuštění z nemocnice je pacient evidován na výdejně v místě bydliště – je sledován lékařem minimálně 2 roky.
Velký díl odpovědnosti za zdraví však v případě onemocnění dítěte leží na bedrech pacienta nebo jeho rodičů.
Vzhledem k tomu, že trombocytopenická purpura je u dětí častá, je velmi důležité edukovat celou rodinu o tom, jak tomuto onemocnění předcházet.
Související videa
