Léčba lymfedému nohou.
Obsah [Zobrazit obsah]
Léčba lymfedému nohou
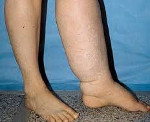
Lymfedém – jedná se o patologický stav, provázený zvětšujícím se otokem měkkých tkání postižené oblasti (nejčastěji dolních končetin). Projevuje se zvětšením objemu postižené části těla, pocitem plnosti a těžkosti, trofickými poruchami. Lymfedém je diagnostikován pomocí ultrazvuku cév, lymfangiografie, lymfoscintigrafie. Léčba v počátečních stádiích je konzervativní (bandážování, masáže, pneumokomprese), pokud je neúčinná, používají se chirurgické techniky.
ICD-10
Přehled
Lymfedém je vrozený nebo získaný stav, jehož podkladem je lymfostáza a lymfatický edém postižené části těla. Otok u lymfedému se vyvíjí v důsledku porušení odtoku tekutiny lymfatickými cévami. Nemoc je rozšířená. Porušení odtoku lymfy různého stupně je pozorováno u každého desátého obyvatele Země. Více než 10 milionů lidí na celém světě trpí lymfedémem v důsledku chronické infekce. Pacienti s lymfedémem tvoří 2,5–7 % všech pacientů s onemocněním periferních cév.
Příčiny
V závislosti na etiologických předpokladech se rozlišují dva typy lymfedému:
- Primární (vrozený) lymfedém. Způsobeno vrozenou patologií lymfatických cév. Zpravidla se rozvíjí v dětství a dospívání (80 % pacientů jsou dívky do 18 let). Častěji postihuje dolní končetiny, méně často horní končetiny. Obvykle je to oboustranné. V 6 % případů se vyskytuje dědičný lymfedém (Nonne-Milroyův syndrom, Meigeho syndrom). U zbývajících 94 % pacientů vzniká primární lymfedém v důsledku vrozené aplazie nebo hypoplazie lymfatických cév. Kompenzovaný primární lymfedém po těhotenství nebo úrazu často rychle progreduje.
- Sekundární (získaný) lymfedémA. Poškození lymfatického systému je způsobeno infekcí (např. erysipel), traumatem, popáleninami nebo chirurgickým zákrokem k odstranění nebo poškození lymfatických uzlin. Nejvýraznější je, pokud jsou potíže s odtokem lymfy kombinovány s porušením venózního odtoku (při ozařování nebo exstirpaci tříselných a axilárních lymfatických uzlin). Sekundární lymfedém je častější než primární.
Příznaky lymfedému
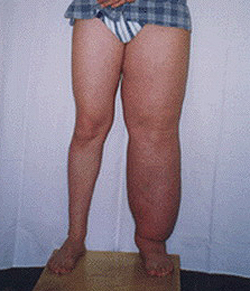
Pacienti s lymfedémem si stěžují na bolest, slabost, pocit plnosti, tíhu v postižené končetině, omezenou pohyblivost kloubů. Kůže v postižené oblasti je bledá, vzor sítě safény není určen, kožní řasa je zesílená.
Vrozený lymfedém postihuje nejprve distální končetiny (nohy nebo ruce). U pacientů dochází k nebolestivému hustému otoku prstů, zasahujícímu do nožního a hlezenního kloubu (pokud je postižena horní končetina, do kloubu ruky a zápěstí). Jak lymfedém postupuje, edém se šíří do bérce a stehna. Nohy pacienta se stávají jako sloupy. V oblasti kloubů se postupem času tvoří záhyby edematózních měkkých tkání. Záhyby na zadní straně nohy nejsou vyjádřeny. Kůže připomíná pomerančovou kůru.
Získaný lymfedém postihuje především proximální končetiny, těsně pod úrovní poškozených lymfatických uzlin na stehně nebo rameni. Následně se edém šíří do distálních končetin. Při odběru anamnézy je třeba mít na paměti, že lymfedém se může rozvinout dlouhodobě po porážce nebo odstranění mízních uzlin. Někdy se první známky onemocnění objevují 10-15 let po operaci, úrazu nebo ozáření.
Komplikace
Při lymfedému je narušena výživa tkání. Existují oblasti hyperkeratózy. Změněná kůže praská, objevují se vředy. Někdy se mezi prsty vyvinou lymfatické píštěle. Lymfedémy jakéhokoli původu jsou často komplikovány erysipelem, který může způsobit flegmónu, způsobit obliteraci intaktních lymfatických cév a vést k rychlé progresi onemocnění. Při dlouhém průběhu onemocnění (zejména v případě sekundárního lymfedému) může dojít k rozvoji lymfangiosarkomu.
diagnostika
Diagnózu stanoví chirurg flebolog na základě externího vyšetření, měření objemu končetin a údajů o anamnéze. Lymfangiografie se používá k posouzení stavu lymfangionů (malých lymfatických cév). Pokud se na lymfogramu najdou cévy ve tvaru korálků nebo vřeten, lze hovořit o zachování motoriky. Pokud je céva rovnoměrně naplněna kontrastní látkou a její průměr je v celém rozsahu stejný, svědčí to o normální průchodnosti, pokud je poškozen kontraktilní aparát a je narušen transport lymfy. U primárního lymfedému se zjišťuje lymfangionová hypoplazie, u sekundárního lymfedému – změna tvaru cév, extravazace, plnění kožní lymfatické sítě.
Pro studium dynamiky onemocnění se používá lymfoscintigrafie. Povaha distribuce izotopů umožňuje vyhodnotit hlavní, difúzní, kolaterální lymfatický tok a identifikovat kompletní lymfostázu. V posledních letech je lymfangiografie postupně nahrazována novými výzkumnými metodami. K posouzení lymfodrenáže a stavu lymfatického systému se stále více využívá MRI, počítačová tomografie a duplexní skenování.
Lymfedém je nutné odlišit od otoků způsobených posttromboflebitickým syndromem, onemocněním ledvin a srdce. Při podezření na primární lymfedém se provádí diferenciální diagnóza s lipedémem (syndrom morbidní obezity nohou). Na rozdíl od lymfedému je lipedém charakterizován symetrickou lézí nohou. Nohy s lipedémem zůstávají nedotčené.
Léčba lymfedému
Konzervativní terapie je možná při absenci organických změn v měkkých tkáních. Pacientům je předepsána speciální dieta, kurzy fyzikální terapie, balneologické a fyzioterapeutické procedury. Ke zmenšení objemu postižené končetiny jsou indikovány: nošení bandáže, lymfodrenážní masáž a variabilní hardwarová pneumokomprese. Komplexní léčebné metody používané v moderní flebologii umožňují zpomalit rozvoj lymfedému, v některých případech i dosáhnout regrese příznaků onemocnění.
Pro vytvoření bypassových cest lymfatické drenáže se provádějí operace na lymfatických cestách. Lymfatické cévy jsou předem obarveny. Během operace je izolován maximální počet cév v oblasti podkolenní jamky nebo Scarpova trojúhelníku na stehně. Cévy jsou zkříženy, načež jsou jejich centrální konce koagulovány. Poté se vytvoří anastomózy mezi periferními konci cév a nejbližšími větvemi safény. Operace, prováděná v raných stádiích, umožňuje zcela normalizovat odtok lymfy. Při dlouhém průběhu onemocnění po operaci je možné dosáhnout výrazného snížení otoku kůže a podkoží.
Prognóza a prevence
Pokud je lymfedém zjištěn v počátečních stádiích, ve většině případů je možné nejen zastavit vývoj onemocnění, ale také odstranit existující problémy, proto byste se měli při prvních příznacích lymfedému poradit s lékařem. Pacientům s poruchou lymfodrenáže a zvýšeným rizikem rozvoje lymfedému se doporučuje nevytvářet další překážky lymfodrenáži (nenosit kabelku na bolavé paži, překřižovat nohy vsedě, neměřit krevní tlak na postižené paži). Postižená končetina musí být udržována v čistotě. Nedoporučuje se chodit naboso ani vařit jídlo bez ochranných rukavic.
Lymfedém – proč vzniká na nohou a pažích, jak jej správně léčit?
Lékaři označují závažné otoky měkkých tkání jako lymfedém. Jeho vývoj přímo souvisí s patologií lymfatických cév. Léčba patologie začíná konzervativními metodami, ale pokud po dlouhou dobu nejsou žádné výsledky, je nutná chirurgická intervence.
Co je lymfedém?
Lymfedém končetin je otok, který je důsledkem nedostatečného rozvoje lymfatických cév nebo se vyskytuje při jejich ucpání nebo ucpání. Navenek lymfedém vypadá jako hustý, vazivový útvar se silným otokem. Při lisování se na jeho povrchu netvoří důlek. Lékaři stanoví diagnózu po vizuálním vyšetření pacienta. Léčba onemocnění je zaměřena na to, aby se pacient cítil lépe, zmírnil příznaky, aby se zpomalila progrese patologie a zabránilo se komplikacím.
Lymfedém – příčiny
Podle doby a mechanismu vzniku se rozlišuje primární a sekundární lymfedém. Každá forma onemocnění má své vlastní příčiny. Tak:
-
Primární forma je vždy vrozená. Může mít různé projevy a věk nástupu – dobu, kdy se patologie projevuje. Ve většině případů se vrozená forma vyvine do dvou let věku. Patologie je založena na nedostatečném rozvoji nebo úplné absenci jednotlivých lymfatických cév (Milroyova choroba).
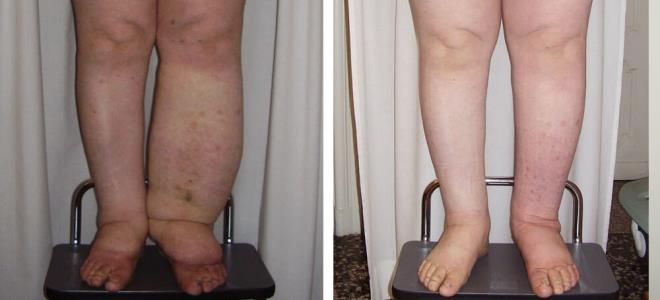
Primární lymfedém
Onemocnění lymfedém ve své primární formě vzniká v důsledku vrozené patologie lymfatických cév. Vývoj nastává v dětství nebo dospívání. Patologie postihuje především horní a dolní končetiny (ruce, nohy). V tomto případě je lokalizován na jedné straně (velmi zřídka se nacházejí obě nohy nebo ruce).
Odborníci, kteří studovali onemocnění, dospěli k závěru, že pouze 6% případů patologie má dědičné kořeny. U většiny pacientů se primární lymfedém rozvíjí v důsledku hypoplazie nebo aplazie lymfatických cév. Onemocnění postupuje rychle, a proto vyžaduje vhodnou léčbu.
sekundární lymfedém
Tato forma patologie je důsledkem přítomnosti jiných poruch a onemocnění v těle. Sekundární lymfedém dolních končetin se často vyskytuje v důsledku:
- utrpěl trauma;
- erysipel;
- popáleniny;
- chirurgické zákroky;
- obstrukce lymfatických cév v důsledku nádoru.
Sekundární forma je běžnější. K intenzivnímu rozvoji onemocnění dochází již při potížích s odtokem lymfy, který doplňuje poruchu žilního odtoku. V důsledku toho vzniká silný edém, který končetinu nejen vizuálně znepříjemňuje, ale také zhoršuje její funkci. Pro pacienty je obtížné chodit. Vzhledem k tomu, co způsobuje lymfostázu dolních končetin, nelze vždy určit příčiny poruchy.
Lymfedém – příznaky
Ve většině případů, když se rozvine porušení odtoku lymfy, lymfostáza, příznaky se neobjeví okamžitě. Pacienti pociťují periodickou bolest v končetinách a celkovou slabost. Takové pocity nepřitahují pozornost a mnozí nejprve vše připisují extrémní únavě. Po čase se však v postižené končetině dostavuje pocit plnosti a tíhy, její pohyblivost v kloubech je omezená. Kůže v místě léze zbledne, vzor podkožních vlásečnic a malých žilek není určen a kožní řasa se ztloustne.
Lymfedém dolních končetin
Mnohem častější je lymfostáza dolních končetin. Částečně je to způsobeno tím, že člověk tráví více času ve vzpřímené poloze, což zvyšuje zátěž nohou. Jak se nemoc projevuje:
- V počátečních stádiích onemocnění dochází k poškození distálních částí dolních končetin: chodidel, prstů, hlezenního kloubu. Jak otok postupem času postupuje, začíná se přesouvat do oblasti bérce a stehen. Rozvíjí se lymfostáza nohou.
- Několik týdnů poté, co se objeví první příznaky, se pacientovy nohy výrazně změní: stanou se jako sloupy a v oblasti kolenního kloubu se tvoří záhyby oteklé měkké tkáně.
- Na hřbetu nohy nejsou záhyby prakticky výrazné a povrch kůže nabývá vzhledu pomerančové kůry.
Lymfedém horních končetin

Lymfedém paže je méně častý a ve většině případů je výsledkem léčby nádorů prsu u žen. Takové operace zahrnují odstranění lymfatických uzlin nebo jejich ozáření, což negativně ovlivňuje průchodnost cév lymfatického systému. Ve vzácných případech je lymfedém doprovázen současným poškozením několika oblastí (paže, obličej). Pokud jde o primární formu lymfedému horních končetin, je ve většině případů způsobena erysipelem, který se může několikrát opakovat.
Jak porazit lymfedém?
Léčba lymfedému je složitý, zdlouhavý proces, který představuje celou řadu terapeutických opatření. Hlavní metodou je dnes komplexní dekongestivní terapie, která zahrnuje následující oblasti:
- Péče o pokožku, aby se zabránilo infekci.
- Manuální lymfodrenáž.
- Fyzioterapie.
- Bandážování.
Plán léčby je vždy vypracován individuálně. Lékaři berou v úvahu typ patologie, závažnost jejích příznaků, stav pacienta a přítomnost doprovodných onemocnění. Léčba začíná konzervativními metodami. Takto masáž pro lymfostázu pomáhá snižovat otoky. Nízká účinnost terapie a progrese patologie jsou indikacemi pro operaci.
Léky na lymfedém
Edém je vždy důsledkem nerovnováhy mezi kapilární filtrací a lymfatickou drenáží. Takové poruchy, které existují po dlouhou dobu, vedou k rozvoji trofických změn v kůži a podkožní tukové vrstvě. V takových případech lékaři předepisují léky na lymfostázu. Při komplexní léčbě onemocnění lze použít léky různých farmakologických skupin.
Zde jsou nejčastější léky k boji proti lymfedému:
- zvýšení tónu krevních cév – Diosmin, Detralex;
- angioprotektory – Phlebodia, Troxevasin;
- antikoagulancia – Warfarin, Heparin;
- diuretika – Furosemid;
- enzymy – Phlogenzym, Wobenzym;
- na bázi jírovce – Aescusan, Venitan.
Lymfedém – lidové prostředky
Pokud má pacient lymfostázu, lidové léky mohou být vynikajícím doplňkem k léčbě drogami. Existuje mnoho receptů na léčbu této nemoci, ale abyste nepoškodili své zdraví, měli byste se před použitím každého poradit s lékařem.
- listy rybízu;
- šípky;
- listy medvědice;
- voda – 200 ml.
- Všechny složky se odebírají ve stejných poměrech, rozdrtí a smíchají.
- Nalijte sklenici vroucí vody a nechte půl hodiny.
- Přeceďte a vezměte ráno nalačno.
Terapeutické cvičení pro lymfedém dolních končetin
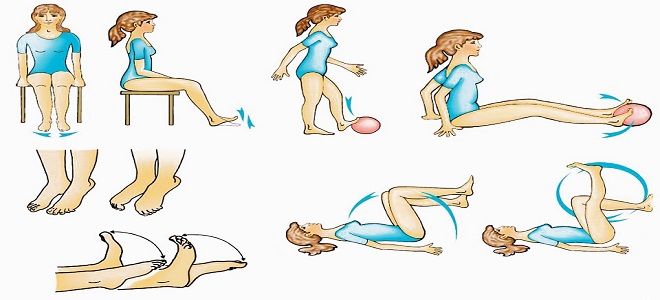
K rychlému odstranění lymfostázy nohou musí být léčba léky doplněna terapeutickými cvičeními. Denní soubor cvičení pro zlepšení průtoku lymfy cévami:
- Vleže na zádech zvedněte nohy a opřete je o zeď. Jemně pomalu provádějte pohyby připomínající kliky ve směru od kolenního kloubu k pánvi.
- Ve stejné poloze proveďte 15–20 rotací chodidel, poté zatněte a uvolněte prsty na nohou stejný početkrát.
- Lehněte si na záda a spusťte nohy na podlahu, provádějte posuvné pohyby po podlaze, ohýbejte a uvolňujte nohy v kolenou. Provádějte pomalu, každou nohou zvlášť.
Cvičební terapie lymfedému horních končetin
Když mluvíme o tom, jak léčit lymfostázu rukou, odborníci věnují pozornost speciální sadě cvičení. Musí být prováděny denně, 3-5 přístupů. Všechna cvičení se provádějí pomalu, plynule bez náhlých trhnutí. Samotná sada cvičení se provádí takto:
- Obě ruce jsou položeny na kolenou, dlaněmi dolů, lokty rovně. Pomalu otáčejte pouze samotné dlaně, ze zad směrem ven. Prsty jsou uvolněné.
- Ruce jsou umístěny za zády, spojené v zámku. Pomalu, bez trhání, přitáhněte dlaně k lopatkám.
- Ruce jsou opět položeny na kolena a pěsti jsou sevřené a uvolněné.
- Každá ruka se postupně zvedne, drží před vámi a pomalu klesá.
- Položte dlaně na ramena a provádějte krouživé pohyby současně s pažemi a rameny, nejprve dopředu, pak dozadu.
- Postavte se na nohy, spusťte ruku dolů, úplně ji uvolněte a houpejte s ní ze strany na stranu, pak tam a zpět.
- Ruka je zvednuta, držena po dobu 15–20 sekund, posunuta do strany a znovu držena. Dýchání je volné.
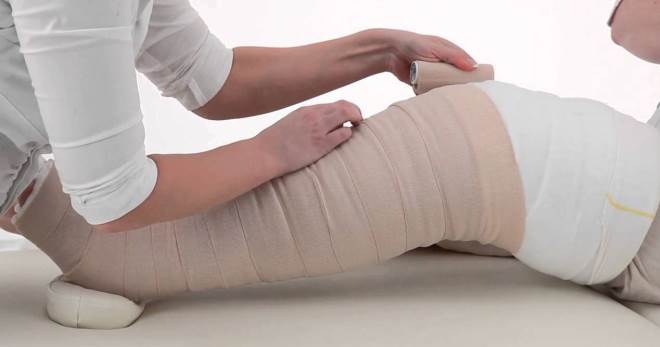
Bandáž pro lymfedém
V některých případech, aby se rychle odstranila lymfostáza paže, je léčba doplněna bandáží. Zahrnuje použití speciálních materiálů pro vytvoření určitého tlakového gradientu. Lékaři doporučují používat nízkopevnostní obvazy, které se natahují ne více než 40% délky. Bandážování se provádí velkým tlakem na distální části končetin.
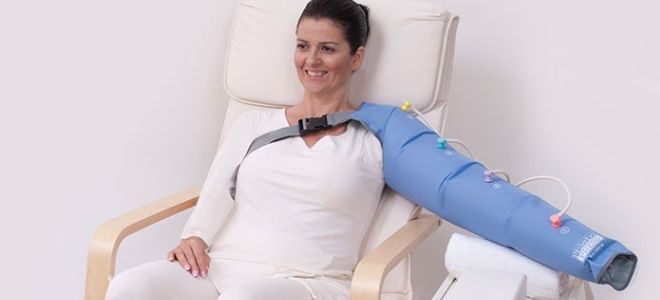
Během klidu je tlak pod tímto obvazem nízký. Při fyzické aktivitě se však zvyšuje díky aktivaci svalové pumpy. Obvaz navíc zabraňuje návratu tekutiny z lymfatických cév zpět do tkáně, což zabraňuje vzniku otoků. Páskování se používá v prvních fázích léčby. Některé oblasti těla však nelze obvázat (krk, hlava), proto lékaři používají jinou taktiku léčby.
Operace lymfedému
Nedostatečná účinnost terapie je indikací k chirurgické intervenci. Chronický lymfedém lze eliminovat chirurgicky, způsob a typ chirurgického zákroku se určuje individuálně. Lékaři věnují pozornost mnoha faktorům: příčině onemocnění, stadiu patologie, prevalenci patologického procesu. Mezi hlavní typy operací pro lymfostázu:
- tvorba lymfovenózních anastomóz;
- transplantace lymfatických uzlin;
- transplantace omenta s lymfatickými uzlinami;
- liposukce, excize tkáně.
Dieta pro lymfedém
Lymfedém je téměř nemožné vyléčit, proto se lékaři snaží udělat vše pro zlepšení stavu pacienta a předejít rozvoji komplikací. Za tímto účelem lékaři v rámci komplexní terapie trvají na dodržování speciální stravy. Jeho principy jsou následující:
- Snížení množství bílkovin ve stravě.
- Omezení spotřeby vody a kuchyňské soli: do 1,5 litru vody a ne více než 5 g soli.
- Zvýšení množství ovoce a zeleniny ve stravě, které jsou bohaté na vitamín C a posilují lymfatické cévy: červený angrešt, hroznové víno, rybíz.
Lymfedém – příčiny, příznaky, komplikace a léčba
Lymfedém (lymfostáza) je patologické nahromadění lymfatické tekutiny v mezibuněčném prostoru různých částí těla. Lymfostáza může vzniknout jako důsledek buď získané poruchy transportu lymfy, nebo vrozené. Lymfedém nejčastěji postihuje dolní a horní končetiny. Onemocnění může být primární nebo sekundární.
Co je lymfedém?
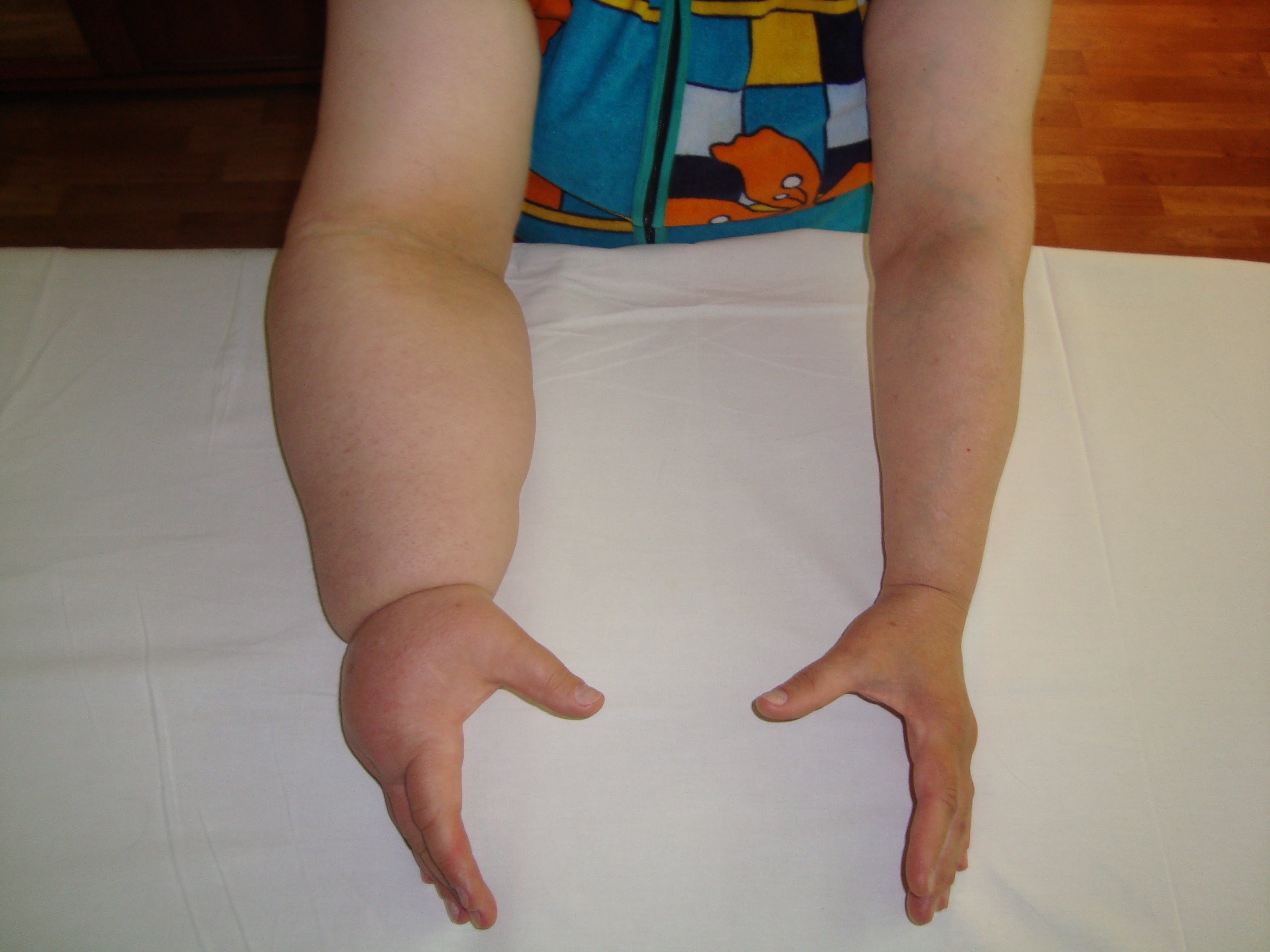
Lymfedém je patologický stav provázený zvyšujícím se otokem měkkých tkání postižené oblasti
Co je lymfedém? Jde o viditelný a hmatatelný otok části těla, který vzniká v důsledku stagnace lymfatické tekutiny.
V Mezinárodní klasifikaci nemocí, 10. revize (MKN-10) je lymfedém označen kódy I89.0, I97.2, Q82.0.
Lymfa je světle žlutá tekutina obsahující krevní plazmu a některé bílé krvinky: lymfocyty. Lymfa protéká lymfatickými cévami a vstupuje do lymfatických uzlin, kde je „filtrována“.
Normální funkcí lymfatických cév je návrat bílkovin, lipidů a vody z mezibuněčného prostoru do intravaskulárního prostoru; Touto cestou je každý den transportováno 40–50 % syrovátkových bílkovin. Mezibuněčná tekutina pomáhá vyživovat tkáně. Asi 90 % tekutiny se vrací do krevního oběhu žilními kapilárami. Zbývajících 10 % tvoří vysokomolekulární proteiny, které jsou příliš velké na to, aby snadno prošly stěnami žilních kapilár. Proto proteiny na své cestě do žilního oběhu putují četnými filtračními lymfatickými uzlinami.
Otok charakteristický pro lymfedém nastává, když je narušen pohyb lymfy v lymfatickém systému: chronická lymfatická stagnace zadržuje tekutinu v mezibuněčné tkáni, což vede k rozvoji edému. Poškozená část těla se může výrazně změnit. Otoky nohou a rukou jsou často důsledkem chirurgického zákroku, při kterém byly odstraněny lymfatické uzliny.
Lymfedém se vyskytuje velmi zřídka; ženy jsou postiženy přibližně 9krát častěji než muži. Lymfedém se obvykle rozvíjí u mladých lidí ve věku 15 až 20 let. Pouze asi 17 % případů lymfedému se vyskytuje po 35. roce věku.
Příznaky
Bez ohledu na příčinu je jakýkoli lymfedém charakterizován následujícími příznaky: část těla postižená lymfedémem oteče a znatelně se zvětší. U lymfedému dolních nebo horních končetin se bolest obvykle nevyskytuje.
Lymfedém může mít někdy velmi odlišné příznaky v závislosti na základní příčině. Na základě klinických příznaků je možné odlišit primární lymfedém (dědičný) od sekundárního (získaného).
Primární lymfedém se často šíří na obě strany prstů a chodidel. Dalším typickým projevem primárního lymfedému horních a dolních končetin je Stemmerovo znamení: prsty získávají při tlaku na jejich povrch čtvercový tvar. Primární lymfedém se následně šíří do nohou. Celá noha může změnit tvar. Poškozená kůže je také náchylná k infekci.
Sekundární lymfedém má další příznaky. Nemoc se šíří z ramene směrem k paži nebo noze. Sekundární lymfedém se obvykle vyskytuje pouze na jedné straně těla. Důsledky mohou být stejné jako u primární formy.
Příčiny
Hlavním důvodem vývoje patologie je zablokování lymfatických uzlin
Lymfedémy horních i dolních končetin mohou mít mnoho různých příčin. Ve většině případů má zablokování lymfatických uzlin za následek zvýšený lymfatický tlak. Vlivem zvýšeného tlaku v cévách se lymfa z lymfatických cest dostává do okolních tkání. Ve vzácných případech je lymfedém způsoben změnami ve složení lymfy. Mezi další příčiny patří poškození genetické informace nebo celková onemocnění spojená se stagnací žilní krve.
Primární lymfedém vzniká bez zjevných příčin nebo v důsledku malformace (vrozené abnormality) lymfatického systému. V závislosti na příčině může být primární lymfedém přítomen od narození nebo se může vyvíjet po celý život.
Primární dědičný lymfedém je způsoben dědičnou vývojovou poruchou. V důsledku toho má pacient příliš málo lymfatických cév nebo jsou silně deformované a nemohou tedy plnit svou funkci. Primární forma často postihuje nohy na obou stranách a zhoršuje se během menstruace u žen.
Hlavní typy primárního lymfedému:
- hereditární lymfedém typu I (Nonne-Milroyův syndrom): vrozená abnormalita lymfatického systému, která způsobuje vrozený lymfedém;
- hereditární lymfedém typu II (Meigeho syndrom): obvykle se rozvíjí až v pubertě. Dívky trpí touto nemocí mnohem častěji než chlapci. Mezi další příznaky patří nanismus, nadváha a mentální retardace.
Primární lymfedém, u kterého nelze zjistit příčinu, vzniká především v důsledku změn v lymfatických cévách. Nemoc se rozvíjí mezi 15. a 20. rokem života. V 50 % případů je lymfedém omezen na jednu nohu. Ženy trpí touto nemocí častěji než muži.
Lymfedém, který je způsoben různými získanými příčinami (například nemocemi, úrazy), se nazývá sekundární. Hlavní rizikové faktory pro rozvoj sekundárního lymfedému:
- zranění nebo podvrtnutí paže, nohy, hrudníku, stejně jako jizvy různého původu;
- odstranění nádoru prsu (po mastektomii);
- obezita: zvýšené riziko sekundárního lymfedému po odstranění rakoviny prsu se u obezity zvyšuje o 40–60 %.
Nejen stav po odstranění karcinomu prsu je považován za příčinu sekundárního lymfedému. Na vzniku lymfedému mohou hrát roli i různé formy rakoviny: Hodgkinova choroba nebo některé leukémie.
Další příčiny sekundárního lymfedému:
- stagnace žilní krve;
- zánět lymfatických cév (tzv. lymfangitida);
- chronické srdeční selhání;
- portální hypertenze;
- chirurgie periferních cév;
- lipektomie (odstranění přebytečné tukové tkáně);
- popáleniny;
- kousnutí hmyzem;
- vnější tlak;
- Infekce herpes simplex může způsobit lymfangitidu a výsledný lymfedém;
- parazitární onemocnění (filarióza atd.).
Komplikace
Při včasné léčbě lymfedém nezpůsobuje komplikace.
Neléčený lymfedém často vede k různým komplikacím: kromě otoku měkkých tkání se v kůži otevírají kanály, které umožňují pronikání bakterií do podkoží. Pokud onemocnění postupuje rychle, může dojít k vážnému poškození kůže. Pokud dojde k otoku v šourku, může se výrazně zvětšit. Lymfedém šourku může vést k erektilní dysfunkci.
V pozdějších stádiích lymfedém způsobuje závažné záněty a podráždění kůže. Na postižených místech se tvoří puchýře, stroupky a ekzémy. V tkáni postižené končetiny navíc často dochází k poruchám metabolismu. V nejhorším případě se mohou objevit eroze nebo vředy různé závažnosti.
Mezi komplikace lymfedému patří také hyperkeratóza, erysipel, lymfangiosarkom, relapsy lymfangitidy a hluboká žilní trombóza. U některých pacientů se může vyvinout nedostatek bílkovin. Komplikace po operaci jsou časté a zahrnují modřiny, nekrózu kůže a zhoršující se otoky nohy nebo ruky.
diagnostika
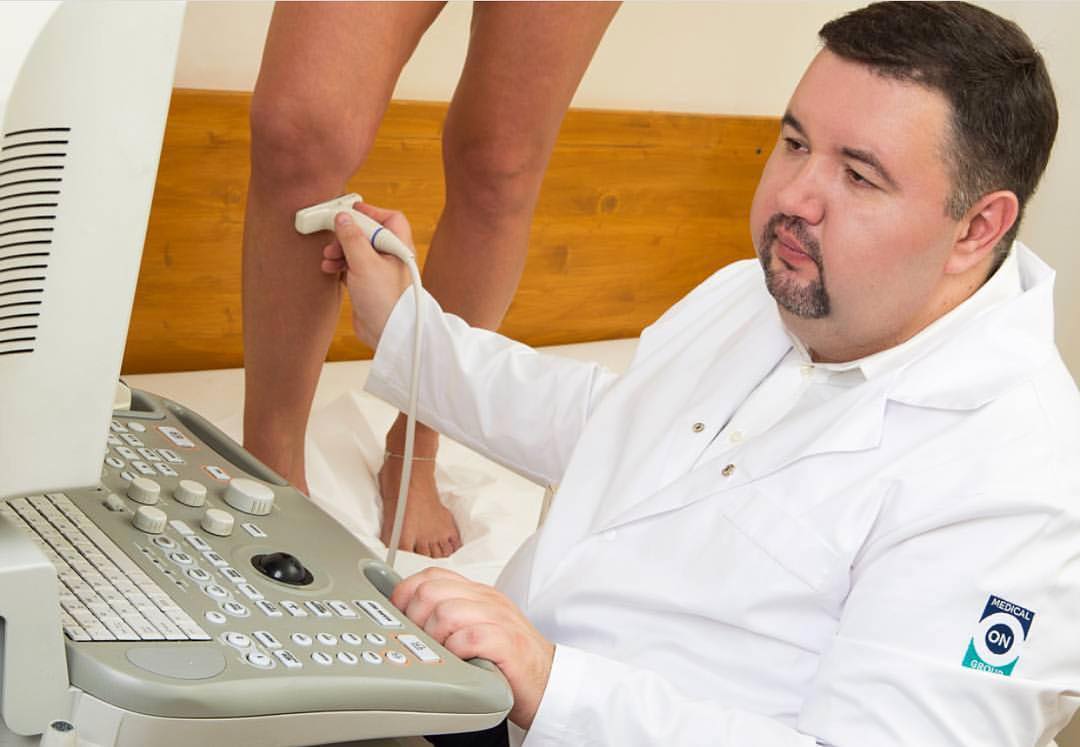
Komplexní diagnostika pomůže určit stadium onemocnění a předepsat správnou léčbu
Diagnostika začíná fyzikálním vyšetřením pacienta a anamnézou. Při diagnostice je důležité rozlišovat dvě formy lymfedému: primární a sekundární. Primární lymfedém nohou lze diagnostikovat vyšetřením prstů na nohou. Na rozdíl od žilního edému mají prsty čtvercový tvar.
Zobrazování není nutné pro stanovení diagnózy, ale může být použito k posouzení stupně postižení tkáně v patologickém procesu.
Základní studie, které se doporučují pro lymfedém:
- radiografie k vyloučení kostních abnormalit;
- počítačová tomografie: pro podezření na maligní onemocnění;
- zobrazování magnetickou rezonancí;
- lymfografie s indocyaninovou zelení;
- ultrasonografie: posouzení lymfatických a žilních cév;
- lymfoscintigrafie: posouzení lymfatického systému.
Protože sekundární lymfedém je na rozdíl od primární formy a žilního edému spojen s onemocněním nebo poraněním těla, je důležité určit základní příčinu. Při diagnostice může lékař určit i stadium onemocnění: to je důležité pro sestavení správného léčebného režimu.
Na základě klinických příznaků se rozlišují 4 stadia lymfedému. Fáze 1 a 2 jsou reverzibilní: lymfedém lze zcela eliminovat jednoduchou léčbou. Fáze 3 a 4 jsou považovány za nevratné stavy.
Hlavní fáze lymfedému:
- 1. fáze: otok není zvenčí patrný, ale transportní kapacita lymfatického systému je již snížena;
- 2. stadium: otok končetiny se vyskytuje hlavně večer;
- Stádium 3: začátek proliferace pojivové tkáně (fibróza) a výskyt nevratných příznaků;
- Fáze 4: Abnormální otoky částí těla. V důsledku chronické lymfatické stáze nohy velmi otékají. Otoky a změny tkání jsou nevratné, kůže ztloustne a ztvrdne.
Jak se provádí ošetření?
Při léčbě lymfedému se doporučuje dodržovat některá pravidla chování: pokud má pacient 3. nebo 4. stadium onemocnění, závisí úspěšnost terapie na minimalizaci zevního tlaku na různé části těla. Nedoporučuje se nosit silné nebo velmi těsné oblečení. Kde je to možné, je třeba se vyvarovat zranění. Při prvních známkách zánětu – zarudnutí, horečka nebo zimnice – je lepší okamžitě konzultovat lékaře.
Primární lymfedém
Pokud je lymfedém způsoben dědičnými příčinami, bude nutná komplexní terapie. Léčba zahrnuje:
- lymfatická drenáž prostřednictvím tkáňové masáže;
- léková terapie;
- hardwarová pneumokompresní a kompresivní terapie pomocí speciálních bandáží nebo dlouhodobých kompresních punčoch;
- gymnastika;
- péče o pokožku nohou (nebo rukou), aby se zabránilo vředům nebo zraněním a následné infekci;
- chirurgického zákroku.
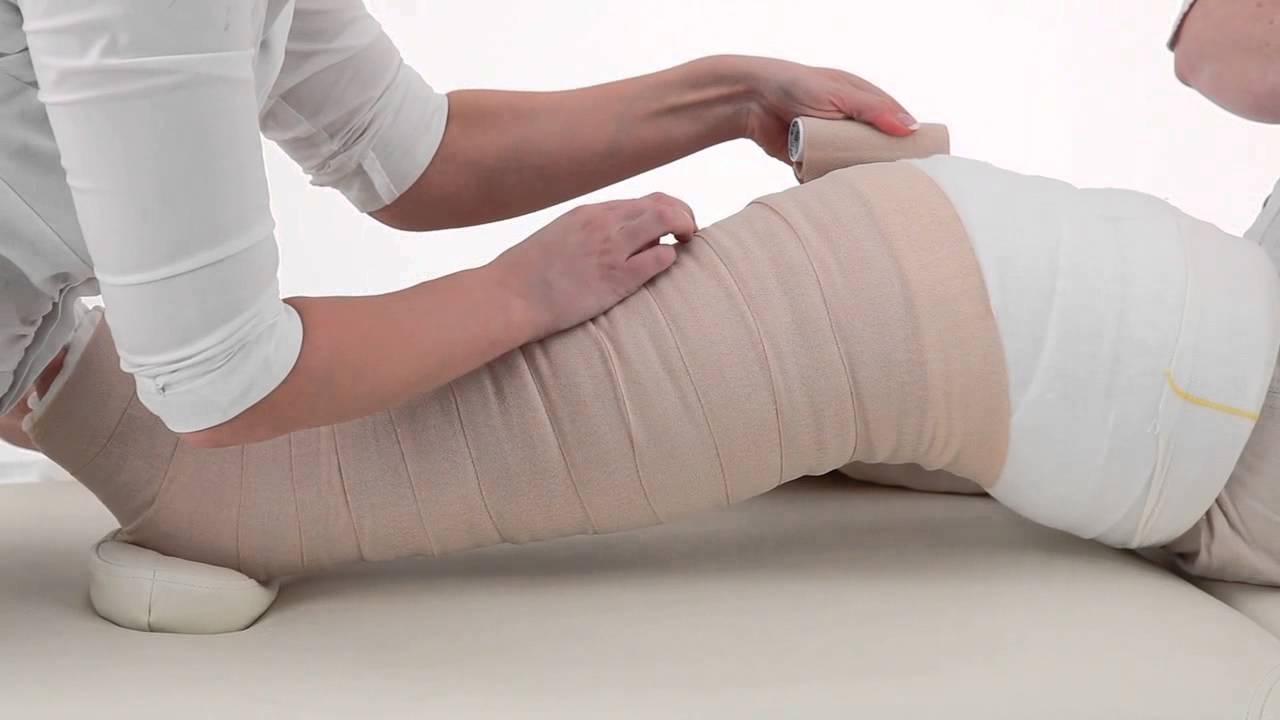
Drenáž pomáhá uvolňovat blokády lymfatických uzlin
Manuální lymfodrenáž, která je užitečná proti primárnímu lymfedému, je formou masáže. Cílem tohoto ošetření je uvolnit ucpání lymfatických cév. Masážní terapeut vyvíjí tlak na pokožku konečky prstů ve směru lymfatických cév, aby uvolnil zablokovanou lymfu.
Léčba některými léky může pomoci proti primárnímu lymfedému. Diuretika (diuretika) jsou užitečná v počátečních stádiích onemocnění; je však důležité, aby je pacient neužíval dlouhodobě. Pokud se zánět kůže opakuje, může být nutná dlouhodobá léčba antibiotiky.
Benzopyrony (včetně kumarinu a flavonoidů) jsou skupinou léků, které byly úspěšné v léčbě lymfedému. Benzopyrony pomáhají redukovat přebytečnou tekutinu, snižují otoky, snižují teplotu kůže a snižují sekundární infekce.
Bylo zjištěno, že retinoidy mohou účinně léčit chronické kožní změny způsobené lymfedémem 3. a 4. stupně. Předpokládá se, že tato ošetření snižují keratinizaci kůže, zánětlivé a fibrotické změny.
Laktát amonný působí při aplikaci na kůži jako zvlhčovadlo. Kromě toho může lék snížit pravděpodobnost infekčních kožních onemocnění o 50%. V lotionech se laktát amonný používá ke snížení ekzému a svědění.
Chirurgická léčba spočívá ve vytvoření bypassových cest pro lymfodrenáž.
sekundární lymfedém
Pokud má pacient sekundární lymfedém, je léčba zaměřena na základní onemocnění; pokud je například lymfostáza způsobena maligním nádorem, je nutná komplexní terapie. Nevyzkoušené metody alternativní medicíny se v léčbě rakoviny nepoužívají. Zpravidla se předepisuje chemoterapie a ozařování; léčba cytokiny nebo monoklonálními protilátkami.
Prognóza a prevence

Včasná léčba pomůže vyhnout se rozvoji patologie
Zabránit rozvoji dědičného lymfedému nelze. Pacient může minimalizovat riziko získaného (sekundárního) lymfedému. Doporučuje se vyvarovat se nadváhy, protože po léčbě rakoviny prsu je zvýšené riziko rozvoje sekundárního lymfedému. Riziko se sníží o více než 40–60 %, pokud je index tělesné hmotnosti nižší než 25.
Prognóza závisí na přítomnosti komplikací základního onemocnění (v sekundární formě), stadiu lymfedému a zdravotním stavu pacienta. Primární lymfedém obvykle neprogreduje: stav se stabilizuje po několika letech aktivity.
Pacienti s chronickým lymfedémem po dobu 10 let mají 10% riziko rozvoje lymfangiosarkomu, nejhorší komplikace onemocnění. Pacienti s tímto nádorem mají obvykle červenofialové zbarvení kůže. Lymfangiosarkom je velmi agresivní, vyžaduje radikální amputaci postižené končetiny a má špatnou prognózu.
Pětileté přežití u lymfangiosarkomu je méně než 5 %, s mediánem přežití po diagnóze 10 měsíců. Tato maligní degenerace je nejčastěji pozorována u pacientů se Stewart-Treves syndromem.
Lymfedém dolních končetin: příčiny, příznaky, léčba

Lymfedém je porušení odtoku lymfy, což vede ke zvýšení otoku měkkých tkání. Nejčastěji se takové porušení toku lymfy vyskytuje v dolních končetinách.
Podle statistik trpí lymfedémem na světě asi 10 milionů lidí – přibližně každý desátý obyvatel planety. Častěji je vrozená forma tohoto onemocnění zjištěna u žen.
Příčiny
Existují dvě formy lymfedému – primární (vrozený) a sekundární (získaný).
Vrozená forma lymfedému dolních končetin vzniká v důsledku poruch tvorby lymfatického systému v prenatálním období. Pouze v 6% případů může být tato patologie vyprovokována dědičnými syndromy (Mage a Nonne-Milroy). U zbývajících 94 % pacientů je onemocnění způsobeno nepříznivými faktory, které ovlivňují organismus těhotné ženy a vedou ke vrozené a- nebo hypoplazii lymfatických cév. První příznaky onemocnění se začínají objevovat v dětství nebo dospívání. Častěji se tato patologie nachází u dívek a žen mladších 18 let. Impulsem k jeho rozvoji je často puberta. Často s kompenzovaným průběhem začíná onemocnění po úrazu nebo těhotenství rychle postupovat.
Získaný lymfedém dolních končetin je detekován častěji než primární lymfedém a je důsledkem jiných onemocnění a stavů:
- infekční onemocnění vedoucí k zánětu kůže a podkožního tuku (například erysipel);
- chronická žilní insuficience s tromboflebitidou a křečovými žilami;
- poškození lymfatických uzlin v důsledku tuberkulózy a jiných onemocnění;
- trauma;
- popáleniny;
- chirurgické operace, při kterých jsou odstraněny nebo poškozeny lymfatické uzliny;
- následky ozáření v oblasti lymfatických uzlin;
- novotvary svalů, měkkých tkání a lipomy;
- parazitární napadení lymfatického systému;
- otoky v důsledku onemocnění ledvin a srdce;
- prodloužená nehybnost pacienta.
Pod vlivem výše popsaných negativních faktorů a vzhledem k anatomickým rysům nízké kontraktility lymfatických cév dochází k narušení transportní funkce lymfy. Z nohou by lymfa měla proudit nahoru a překonávat její gravitaci. Poškozené cévy a chlopně v nich nezvládají zpětný tok lymfy a ta stagnuje.
Vlivem lymfostázy se z okolních tkání uvolňuje tekutina (mukopolysacharidy, bílkoviny a další biologické látky), které prostupují stěnami cév. Z tohoto důvodu roste pojivová tkáň v krvi a lymfatických cévách a vzniká hyalinóza, což vede ke ztluštění kapilárních stěn a narušení mikrocirkulace krve v nohou.
Nedostatečný přísun kyslíku z krve vede k metabolickým poruchám a měkké tkáně nohou se ztloustnou a zhutní. Snadno se poškodí a podléhají trofickým změnám. Kvůli zvýšené pravděpodobnosti infekce se u pacienta často objevují epizody erysipelu, které vedou k zánětu lymfatických cév, což vede k jejich ucpání. Ještě větší poškození lymfatických cév způsobuje neustálý nárůst otoků.
Příznaky
U vrozeného lymfedému se nejprve objeví nebolestivý, pevný otok na prstech, chodidle a kotníku. Následně se postupně šíří do bérce a stehna. Při sekundárním lymfedému dochází k otoku mírně pod místem poškození lymfatických cév a časem se šíří do podložních částí nohy.
Končetina pacienta s lymfedémem se stává jako sloup. Prožívá bolest, tíhu a pocit plnosti. V důsledku otoku měkkých tkání jsou klouby omezeny v pohyblivosti. Kůže nad nimi se složí. Vzorec saphenózních žil na noze mizí. Kůže vlivem otoku ztloustne, zhrubne a zbledne. Jejich povrch připomíná pomerančovou kůru.
Závažnost otoku u lymfedému závisí na stadiu onemocnění. Obvykle se rozlišují tři fáze: první, druhá a třetí.
V první fázi se edém objevuje pouze po vystavení provokujícím faktorům: fyzická aktivita, dlouhé stání, nadměrné pití tekutin nebo horké počasí. Objevují se zřídka, nejsou doprovázeny nepohodlí a jsou vyjádřeny pouze večer. Ráno je otok odstraněn a nepřítomnost výrazného nepohodlí vede k tomu, že pacient nepřemýšlí o nutnosti návštěvy lékaře.
Postupně se otok objevuje stále častěji, neustupuje a způsobuje nepohodlí a bolest. Taková progrese onemocnění naznačuje vývoj druhé fáze patologie. Když zatlačíte na oteklou kůži, zůstane na jejím povrchu důlek. Noha zvětšuje objem a získává vzhled sloupce. Kvůli neustálému otoku se zvyšuje tělesná hmotnost a tento okamžik také ztěžuje pohyb pacienta. Kůže v postižených oblastech zhrubne a ztrácí pružnost. Obvykle se v této fázi onemocnění pacienti obracejí na lékaře.
Pokud se neléčí, nemoc postupuje a vede k rozvoji elefantiázy, třetí fáze lymfedému. Noha zcela ztrácí svůj přirozený tvar, její klouby jsou výrazně omezeny v pohyblivosti (až deformující artróza). Na kůži se začnou objevovat trofické vředy, které mohou způsobit rozvoj sepse a nekrózy.
Komplikace
Lymfedém dolních končetin může být komplikován následujícími stavy:
- hyperkeratóza;
- píštěle mezi prsty;
- erysipelas;
- flegmóna.
Při dlouhém průběhu sekundárního lymfedému je možný rozvoj lymfangiosarkomu.
diagnostika
Lékař může mít podezření na rozvoj lymfedému na základě analýzy údajů z pacientových obtíží, vyšetření končetiny a anamnézy nemoci a života (přítomnost doprovodných onemocnění, úrazů atd.). Pro zjištění kvality lymfodrenáže se provádí přímá lymfografie. Tento diagnostický postup se provádí po lokální anestezii. K identifikaci lymfatických cév se do základny prvního prstu vstříkne speciální barvivo. Po 10 minutách se na zadní straně chodidla provede kožní řez, při kterém se identifikují obarvené lymfatické cévy. Do jedné z vybraných cév se vstříkne rentgenkontrastní látka, která cévy vyplní a umožní posoudit jejich průchodnost. Poté se pořídí série fotografií nohy.
Při normální průchodnosti je lymfatická céva rovnoměrně kontrastně vyplněna a její šířka zůstává po celé délce stejná. U pacientů s vrozeným lymfedémem se zjišťuje hypoplazie lymfatického řečiště, při sekundárním lymfedému se zviditelní změny tvaru cév a proudění lymfy do měkkých tkání.
Dříve byla k posouzení dynamiky onemocnění široce používána lymfoscintigrafie. Během této studie jsou do těla pacienta zavedeny radioaktivní izotopy, jejichž distribucí může odborník posoudit kvalitu difuzního, hlavního a kolaterálního lymfatického toku a identifikovat lymfostázu. V současné době se pacientům k posouzení toku lymfy často předepisuje nikoli lymfoscintigrafie, ale jiné, bezpečnější výzkumné metody:
- duplexní skenování cév dolních končetin;
- CT a MRI.
Léčba
Konzervativní léčba lymfedému dolních končetin je možná pouze v časných stádiích onemocnění, kdy nedochází k organickým změnám v měkkých tkáních. Terapie je zaměřena na zpomalení progrese onemocnění a v některých případech umožňuje ústup příznaků.
Při konzervativní léčbě jsou pacientovi předepsána následující opatření:
- nošení kompresních punčoch;
- dieta (omezení příjmu soli a tuků, boj proti obezitě);
- terapeutické cvičení;
- lymfodrenážní masáž (ruční, hardwarová, hydromasáž);
- užívání léků ke zlepšení mikrocirkulace (Trental, Complamin, Solcoseryl atd.);
- užívání diuretik (Diuver, Lasix);
- užívání fleboprotektorů (Detralex, Aescin, Venoruton, Daflon atd.);
- užívání vitamínu C a vitamínů B pro zlepšení výživy tkání.
- fyzioterapeutické postupy (enzymová amplipulsoforéza, reinfuze ultrafialově ozářené krve, elektrická stimulace).
Při neúčinnosti konzervativní terapie je pacient indikován k chirurgické léčbě lymfedému dolních končetin, která je zaměřena na přesměrování toku lymfy z lymfatických cév do žil nohou. Tato mikrochirurgická cévní operace se provádí po předběžném obarvení lymfatických cév. Poté chirurg identifikuje maximální počet cév v oblasti Scarpova trojúhelníku na stehně nebo v podkolenní jamce, vypreparuje je a provede lymfovenózní (LVA) a lymfonodovenózní (LNVA) anastomózy, které zajistí odtok lymfy do větve safény. V časných stádiích tyto operace zcela eliminují lymfostázu. V pokročilých případech pomáhá intervence k výraznému snížení otoku měkkých tkání a zmenšení objemu končetiny.
Na kterého lékaře se obrátit
Pokud se objeví otok v oblasti chodidla, bérce, lýtkových svalů a stehna, pocity plnosti a bolesti, změny ve vzhledu kůže a zvětšení objemu nohy, měli byste kontaktovat cévního chirurga. Po provedení řady studií (přímá lymfografie, duplexní skenování cév dolních končetin, CT, MRI atd.) Lékař určí taktiku další léčby, která může být konzervativní nebo chirurgická.
Lymfedém dolních končetin je doprovázen poruchou odtoku lymfy a výskytem edému měkkých tkání. U pacientů s tímto onemocněním se objevují otoky nohou, což vede k výraznému zvětšení objemu končetiny, narušuje její motorické funkce a způsobuje trofické změny na kůži. Léčba lymfedému by měla začít co nejdříve. Může být konzervativní nebo chirurgický. Včasná operace umožňuje zcela odstranit poruchy toku lymfy a dosáhnout regrese příznaků. V pokročilých případech může chirurgická intervence zaručit pouze snížení projevů onemocnění.
Chirurg-lymfolog, flebolog E. Belyanina hovoří o tom, co je lymfedém:
TC „Volga“, pořad „Televizní lékařská ordinace“, epizoda na téma „Lymfedém“:

