Léčba Gerb během těhotenství.
Obsah [Zobrazit obsah]
Léčba Gerb během těhotenství
TĚHOTENSTVÍ A GASTROEZOFAGEÁLNÍ REFLUXNÍ ONEMOCNĚNÍ (PÁLENÍ ŽHA U TĚHOTNÝCH ŽEN)
Gastroezofageální refluxní choroba (GERD) je nezánětlivá a/nebo zánětlivá léze distální části jícnu v důsledku opakovaného refluxu žaludečního a/nebo duodenálního obsahu, doprovázená rozvojem charakteristických symptomů. Řada autorů považuje pálení žáhy u těhotných žen za samostatný příznak, který se v těhotenství objevuje a je jím způsoben.
SYNONYMS
Pálení žáhy u těhotných žen.
KÓD ICD-10
K21. Gastroezofageální reflux.
EPIDEMIOLOGIE
Onemocnění se z hlediska četnosti řadí na 2.–3. místo mezi všemi onemocněními trávicího systému. U žen je tato patologie zaznamenána 3–4krát méně často než u mužů. Onemocnění se poprvé rozvine v těhotenství ve 21–80 % případů (častěji u vícerodiček). U 5% těhotných žen je pozorována symptomatická verze onemocnění.
KLASIFIKACE
· Existuje následující klasifikace gastroezofageální refluxní choroby.
– Refluxní ezofagitida (s poškozením sliznice jícnu zjištěným endoskopií).
– Gastroezofageální refluxní choroba bez ezofagitidy.
Podle délky toku se rozlišují:
– akutní ezofagitida (akutně se vyskytující a netrvající déle než 3 měsíce);
– subakutní ezofagitida;
– chronická ezofagitida (trvající déle než 3 měsíce).
ETIOLOGIE (PŘÍČINY) GERD V TĚHOTENSTVÍ
Následující faktory jsou považovány za důležité faktory rozvoje tohoto onemocnění:
· porucha motility jícnu a žaludku;
· agresivita složek žaludečního obsahu.
Nejčastější příčinou onemocnění je reflux agresivní žaludeční šťávy do jícnu v důsledku insuficience srdečního svěrače s následkem aseptického popálení jícnu žaludeční kyselinou.
PATOGENEZE
V těhotenství se zvyšuje nitrožaludeční tlak, což spolu s dalšími mechanismy refluxu žaludečního obsahu (insuficience srdečního jícnového svěrače, axiální hiátová kýla) predisponuje ke gastroezofageálnímu refluxu. U těhotných žen se často rozvine tzv. refluxní ezofagitida.
V patogenezi refluxní ezofagitidy hraje roli nejen snížení síly kontrakce srdečního svěrače a regurgitace kyselého obsahu, ale také narušení čištění a vyprazdňování jícnu z tohoto obsahu.
Jícen je oddělen od žaludku dolním jícnovým svěračem – kruhovým svalem, který hraje roli „strážce brány“, uzavírá otvor mezi žaludkem a jícnem během kontrakce.
V těhotenství se zvyšuje koncentrace progesteronu v krvi, což napomáhá uvolnění orgánů hladkého svalstva včetně dolního jícnového svěrače (tzn. odpadá překážka pro vstup žaludečního obsahu do jícnu). S růstem dělohy se navíc zvyšuje nitrobřišní tlak, který také přispívá k refluxu obsahu žaludku do jícnu.
PATOGENEZE TĚHOTENSKÝCH KOMPLIKACÍ
Pálení žáhy nemá nepříznivý vliv na průběh a výsledek těhotenství.
KLINICKÝ OBRAZ (SYMPTOMY) GERD U TĚHOTNÝCH ŽEN
Klinický obraz zahrnuje jícnové (pálení žáhy, říhání, regurgitace kyselého obsahu, odynofagie, bolesti na hrudi a/nebo epigastrické oblasti) a mimojícnové projevy onemocnění. Mezi klinické projevy gastroezofageálního refluxu patří:
· Pálení žáhy je nejčastějším příznakem, který se vyvine u nejméně 75 % pacientů s gastroezofageálním reluxem. Tento příznak se rozvíjí častěji ve XNUMX. a XNUMX. trimestru, obvykle po konzumaci tučných, smažených a kořeněných jídel, s fyzickým stresem, ohýbáním, uléháním po jídle a trvá několik minut až hodin, vyskytuje se několikrát denně a zesiluje horizontálně pozice. Pálení žáhy je doprovázeno pocitem melancholie a depresivní nálady. Na pozadí dlouhodobého pálení žáhy se může objevit bolest na hrudi a říhání vzduchu.
· Extraezofageální projevy gastroezofageální refluxní choroby lze rozdělit na následující:
skupiny.
– Bolest na hrudi.
– Plicní příznaky (chronický kašel, astmatické záchvaty).
– Otolaryngofaryngeální projevy (chrapot, neustálá dysfonie, poruchy hlasu, bolest v krku, nadměrná tvorba hlenu v hrtanu, hypersalivace atd.).
– Zubní známky (pálení jazyka, tváří, zhoršená chuť, poškození tvrdých tkání zubů).
– Žaludeční projevy (roztažení a plnost žaludku, rychlé nasycení, „nadýmání“ po jídle, bolest).
KOMPLIKACE TĚHOTENSTVÍ
Exacerbace refluxní ezofagitidy během těhotenství je pozorována u 63 % pacientek: u 11 % se vyskytuje v prvním trimestru (a exacerbace je usnadněna komplikací těhotenství s časnou toxikózou), u 34 % ve druhém trimestru, u 54 % ve třetím trimestru.
DIAGNOSTIKA GERD
Ke stanovení diagnózy obvykle postačují klinické údaje.
ANAMNÉZA
Většina těhotných žen má v anamnéze gastrointestinální onemocnění, i když v některých případech se gastroezofageální refluxní choroba může objevit poprvé během těhotenství.
FYZICKÉ VYŠETŘENÍ
Fyzikální vyšetření má v diagnostice onemocnění jícnu malý význam.
LABORATORNÍ VÝZKUM
· Obecný rozbor krve.
· Obecná analýza moči.
INSTRUMENTÁLNÍ VÝZKUM
· Slouží pozitivní „alkalický“ test (rychlá úleva od pálení žáhy při užívání vstřebatelných antacidů).
nepřímý příznak refluxní ezofagitidy.
· Omeprazolový test se používá k diagnostice extraezofageálních projevů. Tento test je založen na snížení nebo zmírnění extraezofageálních symptomů, pokud jsou spojeny s gastroezofageální refluxní chorobou, když je omeprazol předepsán v dávce 40 mg. Pozitivní výsledek testu je považován za důležitý příznak gastroezofageální refluxní choroby.
· K objasnění příčin pálení žáhy se dle indikací u těhotných provádí ezofagogastroduodenoskopie a pH-metrie, manometrie, bilimetrie.
· Pro nejlepší posouzení poškození jícnu u refluxní ezofagitidy je indikována endoskopie.
– U katarální (povrchové) ezofagitidy je zaznamenána difuzně edematózní sliznice jícnu s oblastmi difuzní hyperémie v místech pokrytých viskózním hlenem. Často je sliznice snadno zranitelná, dochází k submukózním krvácením.
– U peptické ezofagitidy jsou změny lokalizovány v distální oblasti, často do 3-5 cm nad kardií.
Sliznice je edematózní, snadno zranitelná, jsou na ní zaznamenány eroze různých tvarů a velikostí a někdy vředy (erozně-ulcerózní ezofagitida), obklopené tenkým okrajem intenzivně hyperemické sliznice. Často je zjištěn reflux žaludečního obsahu do jícnu. Je však třeba připomenout, že negativní výsledky ezofagoskopie zcela nevylučují diagnózu ezofagitidy stanovenou na základě klinického obrazu.
DIFERENCIÁLNÍ DIAGNOSTIKA
Diferenciální diagnostika je nutná u nejčastějších příčin pálení žáhy: funkční dyspepsie, žaludeční a dvanáctníkové vředy.
Příznaky refluxní ezofagitidy v těhotenství, ale i mimo něj, jsou k nerozeznání od klinických projevů hiátové kýly (pálení žáhy a regurgitace, zhoršené ohnutím trupu a v horizontální poloze pacientky). Většina pacientů si stěžuje na pálení v krku a nepříjemnou chuť v ústech. Čas od času pociťuji bolest na hrudi způsobenou esophagospasmem. Často jsou zaznamenány příznaky dysfagie, které jsou někdy vnímány jako hysterický knedlík v krku (90 % takových „knedlíků v krku“ se zmírní užíváním antisekrečních léků).
Patologický gastroezofageální reflux najdeme u 80 % pacientů s BA a u 25 % těchto pacientů lze dosáhnout dobrého ovlivnění jeho průběhu použitím antisekrečních léků.
INDIKACE PRO KONZULTACI S OSTATNÍMI ODBORNÍKY
Je indikována konzultace s terapeutem a gastroenterologem.
PŘÍKLAD FORMULACE DIAGNOSTIKY
Těhotenství 25 týdnů. Gastroezofageální refluxní choroba.
LÉČBA GERD BĚHEM TĚHOTENSTVÍ
CÍLE LÉČBY
· Maximální posílení ochranných faktorů proti gastroezofageálnímu refluxu a oslabení agresivního acido-peptického faktoru. · Odstranění souběžné dyskineze.
NEMEDIKÁČNÍ LÉČBA
Níže jsou uvedena doporučení pro změny životního stylu a stravování, které byste měli dodržovat.
· Je třeba se vyhnout polohám podporujícím pálení žáhy: při absenci kontraindikací se doporučuje spát se zvednutým čelem postele.
· Prevence zácpy je nezbytná, protože jakékoli namáhání vede ke zvýšení nitrobřišního tlaku, refluxu kyselého žaludečního obsahu do jícnu a vzniku pálení žáhy.
· Doporučuje se dodržovat přísnou dietu, jíst zlomkově, v malých porcích, bez přejídání. Vyhýbejte se tučným, smaženým jídlům a čokoládě ze stravy, protože tyto produkty přispívají k dodatečné relaxaci jícnového svěrače. Při vaření nepoužívejte černý nebo červený pepř ani jiné ostré koření. Pijí čaj a kávu bez kofeinu. Nápoje sycené oxidem uhličitým by se neměly užívat, protože mohou zhoršit pálení žáhy.
· Je nutné nosit volné oblečení, které netlačí na oblast žaludku.
· V prvních 2 hodinách po jídle žaludek produkuje kyselinu chlorovodíkovou, která je nezbytná pro trávení potravy. Právě v této době se s největší pravděpodobností objeví pálení žáhy. Z tohoto důvodu se nedoporučuje hned po jídle lehnout. Chůze po jídle pomáhá urychlit přechod potravy ze žaludku do střev a také předchází zácpě.
DROGOVÁ LÉČBA GERD
Při léčbě refluxní ezofagitidy v těhotenství lze předepsat nevstřebatelná antacida, obalující a adstringentní přípravky rostlinného původu (algeldrát + hydroxid hořečnatý, fosforečnan hlinitý, odvary z plodů olše, květy heřmánku, škrob), prokinetika, blokátory H2-histaminových receptorů.
Dobré výsledky jsou pozorovány při použití adstringentů v kombinaci s antacidy. K úlevě od doprovodných dyskinezí a normalizaci gastrointestinálního tonusu je metoklopramid předepisován perorálně v dávce 10 mg 2–3krát denně po dobu 10–14 dnů. Při použití antacid obsahujících hořčík je možný laxativní účinek. Při předepisování hydrogenuhličitanu sodného dochází ke říhání a jevu „recoil“, takže jeho použití je kontraindikováno.
Je třeba se vyvarovat dlouhodobého užívání vysokých dávek antacid obsahujících hliník.
CHIRURGICKÁ OPERACE
PREVENCE A PŘEDVÍDÁNÍ TĚHOTENSKÝCH KOMPLIKACÍ
Prevence je zaměřena na včasnou diagnostiku a léčbu závažných onemocnění jícnu. Určitý význam má povaha stravy: měli byste se vyvarovat hrubého, špatně žvýkaného, příliš horkého nebo studeného jídla. Měli byste se také vzdát špatných návyků (pití alkoholu, kouření).
VLASTNOSTI LÉČBY TĚHOTENSKÝCH KOMPLIKACÍ
Léčba komplikací těhotenství podle trimestru
Léčba těhotných žen s mírným zvracením může být prováděna ambulantně. U středně těžkého až těžkého zvracení se léčba provádí v nemocnici. Pro normalizaci funkce centrálního nervového systému je důležitý správně organizovaný terapeutický režim a eliminace negativních emocí. Velký význam v léčbě má racionální výživa těhotných žen. Strava by měla být pestrá, lehce stravitelná a obsahovat velké množství vitamínů; měl by se užívat vychlazený, v malých porcích každé 2-3 hodiny vleže. Minerální nesycená alkalická voda je indikována v malých objemech 5-6krát denně.
Během hospitalizace musí být pacient umístěn na samostatném pokoji. S ohledem na krátkou dobu těhotenství, aby se vyloučil negativní účinek léků na vajíčko, je vhodné zahájit léčbu nelékovými látkami. K normalizaci funkčního stavu centrálního nervového systému a odstranění autonomní dysfunkce je možné využít centrální elektroanalgezii, akupunkturu, psychoterapii a hypnoterapii. Samotné použití těchto nelékových metod může být dostatečné k léčbě mírných případů zvracení gravidarum. Komplexní terapie pokračuje, dokud neustane zvracení, celkový stav se normalizuje a tělesná hmotnost se postupně zvyšuje. Léčba mírného až středně těžkého zvracení během těhotenství je téměř vždy účinná. Absence účinku léčby do tří dnů v případě nadměrného zvracení je indikací k ukončení těhotenství.
Léčba se provádí přísně pod dohledem lékaře.
Léčba komplikací během porodu a poporodního období
Léčba během porodu a poporodního období se provádí podle porodnických indikací.
INDIKACE PRO KONZULTACI S OSTATNÍMI ODBORNÍKY
Je indikována konzultace s terapeutem a gastroenterologem.
INDIKACE PRO HOSPITALIZACI
Hospitalizace se provádí z porodnických indikací.
POSOUZENÍ ÚČINNOSTI LÉČBY
Kritériem účinnosti terapie je vymizení příznaků onemocnění.
VOLBA TERMÍNU A ZPŮSOBU DODÁNÍ
Porod probíhá včas přirozenými porodními cestami.
INFORMACE PRO PACIENTA
Pálení žáhy není během těhotenství příjemným pocitem, ale nemá žádný negativní dopad na vaše zdraví nebo vývoj vašeho miminka a ve většině případů brzy po porodu odezní.
GERD během těhotenství

GERD během těhotenství je acid-dependentní onemocnění jícnu, způsobené poškozením sliznice při refluxu žaludečního obsahu, které vzniklo nebo se zhoršilo vlivem gestačních faktorů. Projevuje se pálením žáhy, kyselým říháním, odynofagií, vzácněji – nevolností, zvracením, dysfagií, bolestí v epigastriu, kašlem, dysfonií, hypersalivací ve spánku, chuťovými perverzemi, depresivní náladou. Diagnostikováno pomocí alkalických a omeprazolových testů, ezofagoskopie, pH-metrie, manometrie. K léčbě se používají algináty, antacida, selektivní blokátory histaminu, léky inhibující protonové pumpy a prokinetika.
ICD-10
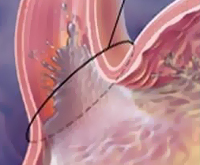
Přehled
GERD (gastroezofageální refluxní choroba, gastroezofageální reflux) je jedno z nejčastějších onemocnění trávicího traktu, které přispívá k výskytu tak častého příznaku, jako je pálení žáhy u těhotných žen. Podle pozorování specialistů v oboru porodnictví a gynekologie se u 30 až 95 % pacientek během těhotenství potýká s pálením žáhy, které někteří odborníci dokonce považují za přirozený projev těhotenství. U 21–80 % pacientek trpících GERD onemocnění debutovalo právě v souvislosti s gestací.
Ženy, které rodily vícekrát, jsou náchylnější k onemocnění. Relevance včasného záchytu gastroezofageálního refluxu je dána výrazným zhoršením kvality života těhotné ženy a nutností předepisování farmakoterapie téměř u poloviny pacientek.

Příčiny
Gastroezofageální reflux kyselého žaludečního obsahu se vyvíjí s oslabením srdečního svěrače, poruchou motility jícnu a žaludku, zvýšenou žaludeční sekrecí a snížením ochranných vlastností sliznice jícnu. Výskyt GERD podporují vrozené a získané hiátové kýly s posunem do zadního mediastina abdominálního jícnu, části nebo celého žaludku, kouření, dietní chyby a obezita.
Určitou roli hraje příjem nitrátů, antidepresiv, progestinů, anticholinergik, blokátorů kalciových kanálů a dalších léků, které způsobují přechodnou relaxaci jícnového svěrače. Odborníci v oboru moderní gastroenterologie považují těhotenství za samostatný předpoklad pro vznik refluxní choroby jícnu. Vysoký výskyt GERD během těhotenství je spojen s vlivem faktorů, jako jsou:
- Zvýšení hladiny progesteronu. Pod vlivem progestinů dochází k relaxaci dolního jícnového svěrače, jehož tón se obnovuje až v poporodním období. Fyziologická hyperprogesteronémie snížením tonusu vláken hladkého svalstva a snížením citlivosti střevních receptorů na histamin a serotonin zpomaluje gastrointestinální motilitu a zhoršuje vyprazdňování žaludku. V důsledku toho se reflux vyskytuje častěji.
- Zvýšený intraabdominální tlak. V těhotenství dochází k narušení vzájemné polohy vnitřních orgánů dutiny břišní, což souvisí s vývojem plodu a růstem dělohy. Při posunutí žaludku směrem k bránici se rychleji tvoří evakuační stagnace jeho obsahu a zvyšuje se riziko vzniku brániční kýly. Faktor zvýšení nitrobřišního tlaku je nejvýznamnější při vícečetném těhotenství a velkém plodu.
Patogeneze
Mechanismus vzniku GERD v těhotenství je založen na refluxu agresivního obsahu žaludku do dolního jícnu. Gastroezofageální reflux se obvykle vyskytuje, když tlak srdečního svěrače klesne na méně než 2 mmHg. Umění. nebo zvýšení intragastrického tlaku o více než 5 mm Hg. Umění. Oba tyto faktory jsou detekovány u těhotných žen. Refluctate, obsahující kyselinu chlorovodíkovou, pepsin a v některých případech žlučové kyseliny, působí dráždivě na epitel jícnu, způsobuje lokální zánětlivou reakci a u některých pacientů vyvolává nástup erozivních procesů.
Klasifikace
Při systematizaci forem GERD u těhotných žen se berou v úvahu stejná kritéria jako mimo gestační období – povaha onemocnění a stav sliznice jícnu. Tento přístup nám umožňuje vyvinout optimální medicínskou taktiku zaměřenou na eliminaci klinických příznaků a morfologického základu jejich výskytu bez rizika negativních dopadů na plod. Podle délky trvání poruchy se rozlišuje akutní gastroezofageální refluxní choroba, trvající do 3 měsíců, a chronický proces, trvající 3 měsíce a déle. S ohledem na vlastnosti poškození sliznice jícnu se rozlišují následující formy GERD:
- Gastroezofageální reflux bez ezofagitidy. V neerozivní verzi poruchy, zjištěné u 55-70% pacientů, nejsou žádné endoskopické známky poškození epitelu. I když je pravděpodobnost komplikací v tomto případě nižší, kvalita života pacienta se zhoršuje stejným způsobem jako v případě erozí.
- Refluxní ezofagitida. U 30–45 % těhotných žen s GERD odhalí endoskopie viditelné známky ezofagitidy způsobené agresivním působením obsahu žaludku. U erozivní formy gastroezofageálního refluxu jsou častěji pozorovány akutní a dlouhodobé následky onemocnění.
Při predikci výsledku GERD u těhotné ženy je zohledněna i závažnost endoskopicky pozitivní varianty onemocnění podle losangeleské klasifikace. Nejpříznivější v těhotenství jsou refluxní ezofagitida stupně A a B, u kterých defekty zasahují do 1-2 záhybů sliznice, respektive jejich velikosti jsou do 5 mm, resp. U stupně C GERD je postiženo méně než 75 % obvodu jícnu a u stupně D 75 % a více, což výrazně zvyšuje pravděpodobnost komplikovaného průběhu.
Příznaky GERD během těhotenství
75 % pacientů s gastroezofageálním refluxem si stěžuje na pálení žáhy, které se postupně zvyšuje s blížícím se porodem. Nepohodlí a pálení za hrudní kostí se nejčastěji objevují po konzumaci kořeněných, mastných, smažených jídel, přejídání, fyzické aktivitě, vleže a předklonění. Záchvaty pálení žáhy se mohou objevit několikrát denně a trvají od minut do několika hodin. Těhotné ženy trpící GERD mohou pociťovat kyselé nebo hořké říhání, pocit knedlíku v krku a bolest na hrudi při polykání s ozářením do prekordiální oblasti, krku, dolní čelisti a mezilopatkového prostoru.
Někdy ve II-III trimestru je pozorována nevolnost a zvracení, je extrémně vzácné, že polykání nejprve pevné a poté tekuté potravy je obtížné. Extraezofageálními projevy refluxní choroby v těhotenství jsou pocit plnosti v epigastriu, rychlé nasycení, opakované záchvaty kašle a dušení, chraplavý hlas, bolest v krku, zvýšené slinění během spánku, pálení tváří a jazyka, perverze chuti, a zápach z úst. Často těhotné ženy zažívají smutnou a depresivní náladu. Ve vzácných případech je GERD asymptomatická.
Komplikace
Gastroezofageální reflux zpravidla nepřispívá ke vzniku žádných porodnických komplikací, nicméně při rozsáhlém erozivním poškození jícnu se může u těhotných rozvinout závažnější anémie. U dvou třetin pacientek se GERD zhoršuje během těhotenství: v 10–11 % případů dojde k relapsu v 1. trimestru, zhoršený časnou toxikózou, u 33–34 % – ve 2. trimestru a u více než poloviny těhotných ženy – ve 3.
Vzácné specifické komplikace, které se vyskytují na pozadí fyziologické imunodeficience během těhotenství, jsou považovány za akutní ezofagitidu způsobenou kandidálními a herpetickými infekcemi. Hrozí ulcerace sliznice s rozvojem jícnového krvácení. Dlouhodobými následky refluxní choroby jsou zúžení (striktury) jícnu, dysplazie a metaplazie epitelu (Barrettův jícen) a adenokarcinom jícnu.
diagnostika
V těhotenství je diagnóza GERD obvykle stanovena na základě typických klinických příznaků s každodenním výskytem pálení žáhy. Na diagnostice se podílí porodník-gynekolog a gastroenterolog. Instrumentální metody tradičně používané v diagnostice onemocnění jsou u těhotných žen využívány v omezené míře z důvodu možné provokace předčasného porodu a zhoršení dalších komplikací (nefropatie, časná toxikóza, preeklampsie, eklampsie). Pro diagnostické účely se doporučuje následující:
- „Alkalický“ test. Užívání absorbovatelných antacidů rychle zastaví záchvat pálení žáhy. Pozitivní účinek alkalických léků je spojen s neutralizací kyseliny chlorovodíkové přicházející ze žaludku do jícnu. V přítomnosti extraezofageálních projevů je studie doplněna o omeprazolový test zaměřený na eliminaci symptomů inhibicí žaludeční sekrece.
- Endoskopie jícnu. Ezofagoskopie se provádí při podezření na rozsáhlou erozi, ulceraci, krvácení z jícnu, striktury a umožňuje vyloučit neoplazii. Při endoskopickém vyšetření se GERD projevuje otokem a mírnou vulnerabilitou sliznice jícnu je možné identifikovat oblasti poškozeného epitelu. V některých případech je možné vizualizovat reflux žaludeční šťávy.
- Intraezofageální pH-metrie. Metoda je účinná u neerozivních forem gastroezofageálního refluxu. Elektrometrické stanovení kyselosti obsahu jícnu se provádí pomocí flexibilní intraezofageální sondy připojené k acidogastrometru. pH-metrie umožňuje identifikovat epizody žaludečního refluxu a určit podmínky, za kterých k nim dochází.
- Manometrie. Registrace tlaku v různých částech gastrointestinálního traktu pomocí speciálních katétrů s tenzometry ověřuje oslabení srdečního svěrače a poruchu motility. Manometrické vyšetření také poskytuje objektivní posouzení elasticity, tonusu, kontraktilní aktivity stěny jícnu a sestavení tlakového profilu v jícnu.
V případě potřeby je vyšetření doplněno o gastrokardiomonitoring, monitorování gastrointestinální impedance a bilimetrii. Rentgenové vyšetření jícnu se v těhotenství neprovádí. GERD se odlišuje od funkční dyspepsie, žaludečních a duodenálních vředů, akutní infekční ezofagitidy, benigních nádorů a rakoviny jícnu. Pokud jsou zjištěny extraezofageální příznaky, může být nutná diferenciální diagnostika s anginou pectoris a bronchiálním astmatem.
Léčba GERD během těhotenství
Terapeutická taktika je zaměřena na rychlé odstranění klinických příznaků, obnovení sliznice jícnu a prevenci komplikací a relapsů. Ve 25 % případů lze stav zlepšit nelékovými metodami. Těhotným ženám s mírným GERD se doporučuje přestat kouřit, upravit jídelníček a jídelníček častými, zlomkovými jídly v malých porcích, snížit množství potravin s vysokým obsahem bílkovin a nízkolipidů, s výjimkou citrusových šťáv, čokolády, nápojů obsahujících kofein, koření , mátou a alkoholem.
Opatrnost je nutná při užívání léků, které přechodně snižují srdeční tonus. Účinné je spaní se zvednutým čelem postele a žvýkání žvýkačky s uhličitanem vápenatým. Identifikace závažných klinických příznaků vyžaduje předepsání speciální medikamentózní terapie. V těhotenství jsou některé léky používané ve standardních léčebných režimech gastroezofageálního refluxu používány s opatrností z důvodu možného ovlivnění plodu nebo výskytu porodnických komplikací. Pacientům s těžkou GERD se doporučuje:
- Nevstřebatelné antacida a algináty. Jsou považovány za léky první volby pro léčbu gastroezofageálního refluxu u těhotných žen. Neutralizací kyseliny chlorovodíkové, snížením trávicí schopnosti pepsinu, adsorpcí lysolecitinu, žlučových kyselin, zlepšením vyprazdňování žaludku a stimulací sekrece prostaglandinů snižují antacida škodlivý účinek refluxu. Algináty mají ochranný účinek na sliznici jícnu.
- BlokátoryH2-histaminové receptory. Používá se, když je antacidová léčba GERD neúčinná. Antisekreční aktivita selektivních blokátorů histaminu je způsobena jejich působením na receptory parietálních buněk žaludku. Vlivem tlumení sekrece se snižuje kyselost a objem žaludečního obsahu, což pomáhá snižovat jeho agresivitu a tlak na srdeční svěrač. Účinek blokátorů H2-histaminu na plod není dostatečně prozkoumán, což omezuje jejich použití.
- inhibitory protonové pumpy. Vysoká účinnost a rychlé dosažení terapeutických výsledků při předepisování PPI je založeno na blokování sekrece kyseliny chlorovodíkové na úrovni sekrečních tubulů parietálních buněk. Omezené použití inhibitorů pumpy je způsobeno snížením baktericidních vlastností žaludeční šťávy, což na pozadí přirozeného útlumu imunitního systému přispívá k rozvoji potravinových infekcí a zhoršené absorpci vápníku, který je nezbytný pro normální průběh těhotenství.
Jako další činidla lze použít prokinetika, která zlepšují gastrointestinální motilitu, a léčiva na obalení rostlin. Během gestace se chirurgická léčba těžkých a komplikovaných forem GERD neprovádí. Doporučuje se ukončit těhotenství přirozeným porodem ve fyziologickém termínu. Císařský řez se provádí při zjištění porodnických indikací.
Prognóza a prevence
Při ordinaci adekvátní léčby se poškozená sliznice jícnu obvykle zcela zotaví do 4-12 týdnů u neerozivních variant onemocnění, zlepšení nastává do 4-10 dnů; Prevence gastroezofageálního refluxu zahrnuje normalizaci stravy a životního stylu: vzdání se špatných návyků, dostatečný odpočinek a spánek, kontrolu přibírání na váze, pokud máte sklony k obezitě, vyloučení potravin, které dráždí sliznici jícnu nebo stimulují žaludeční hypersekreci, užívání léků, které mohou narušit pouze gastrointestinální motilitu podle předpisu a pod dohledem lékaře. Aby se zabránilo opakování GERD u těhotné ženy, doporučuje se užívat algináty a antacida „na vyžádání“ po dobu 1-3 dnů, když se objeví příznaky.
GERD během těhotenství

Gastroezofageální refluxní choroba (GERD) je chronické onemocnění trávicího traktu spojené se spontánním refluxem žaludečního obsahu do jícnu. GERD, která se vyskytuje během očekávání dítěte, je považována za samostatnou patologii a nazývá se těhotenská pálení žáhy.
Příčiny GERD
Gastroezofageální refluxní choroba je považována za jedno z nejčastějších onemocnění trávicího traktu. V roce 1997 byla na kongresu světových gastroenterologů tato nemoc uznána jako „metla XNUMX. století“. Podle statistik trpí touto patologií každý čtvrtý člověk na světě. U žen se v polovině případů onemocnění poprvé projeví během těhotenství.
Při vývoji GERD je přikládán velký význam snížený tonus dolního (kardiálního) svěrače jícnu. Tento svěrač je svalový prstenec umístěný na hranici jícnu a žaludku. Svěrač zabraňuje návratu agresivního žaludečního obsahu zpět do jícnu a tím chrání sliznici orgánu před účinky žaludeční šťávy. V případě refluxní ezofagitidy není srdeční svěrač jícnu schopen plně plnit svou funkci. Kyselý obsah žaludku je vržen zpět do jícnu, což vede ke vzniku všech příznaků onemocnění.
Když se agresivní prostředí žaludku dostane do sliznice jícnu, dojde k popálení. Kyselina chlorovodíková naleptává stěnu orgánu, což zhoršuje stav těhotné ženy. Zároveň je narušena normální činnost celého trávicího traktu. Zvyšuje se nitrobřišní tlak, zpomaluje se motilita žaludku a snižuje se rychlost pohybu potravy střevy. Při dlouhém průběhu onemocnění vzniká zúžení jícnu v místě neustálého vystavení agresivnímu prostředí žaludku.
Faktory, které vyvolávají vývoj GERD:
- stres;
- nutriční vlastnosti;
- nadváha;
- metabolické poruchy;
- kouření;
- nekontrolované užívání léků.
Přímým viníkem pálení žáhy u těhotných žen je progesteron. Hladina tohoto hormonu u nastávajících maminek je výrazně zvýšená, protože progesteron je zodpovědný za normální průběh celého těhotenství. Vliv hormonu zasahuje do všech vnitřních orgánů a výjimkou není ani jícen. Progesteron uvolňuje svalová vlákna svěrače a brání jeho plnému fungování. Relaxace svěrače vede ke vzniku všech příznaků GERD. Právě vliv progesteronu vysvětluje tak častý rozvoj onemocnění u žen čekajících dítě.
Příznaky GERD
Onemocnění se vyskytuje častěji při druhém a dalším těhotenství. V časných stádiích nemusí být známky refluxní ezofagitidy příliš výrazné. Pálení žáhy u těhotných žen se zvyšuje po 20 týdnech. V této době se zvyšuje tlak rostoucího plodu na žaludek. Zvýšený intraabdominální tlak vyvolává neustálý reflux kyselého žaludečního obsahu zpět do jícnu, což vede ke vzniku hlavních příznaků onemocnění.
- pálení žáhy;
- říhání kyselé;
- potíže s polykáním;
- bolest za hrudní kostí v projekci jícnu;
- bolest v epigastrické oblasti;
- pocit těžkosti a plnosti v žaludku;
- nadýmání.
Pálení žáhy je hlavním projevem GERD u těhotných žen. První známky pálení žáhy se objevují blíže k 20. týdnu. K záchvatům dochází po konzumaci tučných, kořeněných, horkých nebo smažených jídel. Pálení žáhy se zhoršuje při předklonu nebo vleže, stejně jako při jakékoli fyzické aktivitě. Záchvat pálení žáhy může trvat několik minut až hodinu a objeví se několikrát během dne. Na pozadí prodlouženého nepohodlí se objevuje bolest za hrudní kostí a v epigastrické oblasti.
GERD je často doprovázena záchvaty chronický kašel. Mnoho těhotných žen si stěžuje na neustálý chrapot a bolest v krku, které nejsou spojeny s nachlazením. Velmi častá je nadměrná tvorba slin. Na pozadí pálení žáhy během těhotenství se často objevuje pocit pálení na jazyku a tvářích. Více než polovina nastávajících matek zaznamenává změnu nebo dokonce ztrátu chuti s rozvojem refluxní ezofagitidy.
Komplikace těhotenství
Dobrá zpráva: pálení žáhy je jedním z nejnebezpečnějších příznaků během těhotenství. Ani těžké a dlouhodobé ataky onemocnění nijak neovlivňují stav ženy a jejího dítěte. GERD způsobuje neustálé nepohodlí a stává se zdrojem špatné nálady, ale zde negativní projevy refluxní ezofagitidy končí. Bez ohledu na to, jak těžké je onemocnění, neovlivní průběh těhotenství a nadcházející porod.
Bylo poznamenáno, že pokud refluxní ezofagitida existovala před těhotenstvím, onemocnění se s největší pravděpodobností projeví při čekání na dítě. V tomto případě dochází k pálení žáhy již v prvním trimestru, což výrazně zhoršuje průběh toxikózy. Na pozadí těžké nevolnosti a pálení žáhy mnoho žen ztrácí chuť k jídlu a zaznamenává ztrátu tělesné hmotnosti. V takové situaci se nelze vyhnout lékařskému zásahu a medikaci.
diagnostika
Zlatým standardem v diagnostice GERD je endoskopické vyšetření jícnu a žaludku. Během těhotenství představuje FGDS určité nebezpečí pro ženu, protože může vyvolat hypertonicitu dělohy. U nastávajících matek se postup provádí podle přísných indikací, když se všechny ostatní metody ukázaly jako neinformativní. V normální situaci stačí ke stanovení diagnózy průzkum pacienta a ultrazvuk žaludku.
Jak se zbavit pálení žáhy?
Těhotné ženy by se měly vyhýbat polohám, které zvyšují pálení žáhy (leh nebo předklon). Nejlepší je spát se zvednutým čelem postele nebo na vysokých polštářích. Dvě hodiny po jídle byste si neměli lehnout ani dlouho sedět na jednom místě. Je lepší se projít po místnosti nebo jít na procházku, aby měl žaludek šanci v klidu strávit potravu a zabránilo se pronikání kyselého žaludečního obsahu do jícnu.
Po celou dobu těhotenství byste se měla vyhýbat těsnému a těsnému oblečení. Toto doporučení bude zvláště důležité ve třetím trimestru, kdy se objeví znatelné bříško. Oblečení pro nastávající maminky by mělo být volné, pohodlné a ne těsné v pase.
Všem těhotným ženám je třeba se vyvarovat zácpy. Pomalé vyprazdňování střeva narušuje motilitu střeva a vyvolává reflux kyseliny chlorovodíkové do jícnu. Diflucan, Microlax a další laxativa schválená během těhotenství pomohou vyrovnat se se zácpou.
Dieta má velký význam při léčbě refluxní ezofagitidy. Stravu byste neměli měnit příliš dramaticky, ale budete se muset vzdát kořeněných, smažených a tučných jídel. I když se cítíte dobře, neměli byste si dovolit dopřávat si potraviny ze seznamu zakázaných potravin. Jakékoli uvolnění stravy může vyvolat nový záchvat pálení žáhy a způsobit exacerbaci onemocnění.
Co byste neměli jíst, pokud máte GERD?
- pikantní koření a koření;
- tučné maso, drůbež a ryby;
- čerstvý chléb a pečivo;
- ostré sýry;
- sádlo;
- některá zelenina (bílé zelí, cibule, česnek);
- houby;
- kyselé bobule a ovoce;
- čokoláda;
- silný čaj, káva, kakao;
- sýtené nápoje;
- alkoholu
Pokud vás v těhotenství pálí žáha, měli byste dát přednost pokrmům dušeným nebo vařeným v troubě. Jako u všech onemocnění trávicího traktu byste měli jíst v častých malých porcích (5-6x denně). Pocit hladu a přejídání by neměl být povolen. Je lepší, když jsou jídla a svačiny organizovány každý den přibližně ve stejnou dobu.
léčení
Ve většině případů lze příznaky pálení žáhy během těhotenství zvládnout bez léků. Pokud se stav ženy i přes dietu a všechna přijatá opatření nezlepší, měli byste se poradit s lékařem. Po vyšetření terapeut vybere léky, které eliminují všechny nepříjemné příznaky GERD. Užívání jakýchkoli léků bez lékařského předpisu během těhotenství se nedoporučuje.
K léčbě refluxní ezofagitidy u nastávajících matek se používají:
- Antacida. „Rennie“, „Maalox“ a další léky z této skupiny neutralizují kyselinu chlorovodíkovou umístěnou v lumen žaludku, a tím zabraňují jejímu vstupu do jícnu. Antacida zároveň snižují svalové křeče, snižují tlak v žaludku a zkracují dobu vylučování žaludečního obsahu do střev. Dlouhodobé užívání může způsobit zácpu. Předepsáno 30 minut po každém jídle.
- Adsorpční léky. „Smecta“ a další sorbenty se používají jako adjuvans pro léčbu refluxní ezofagitidy u těhotných žen. Léky absorbují agresivní látky ze žaludeční šťávy a zlepšují činnost celého trávicího traktu. Sorbenty by neměly být užívány současně s jinými léky. Mezi užíváním sorbentů a jiných léků by měly uplynout alespoň dvě hodiny.
- Léky, které normalizují tonus žaludku. Metoklopramid a jeho analogy se používají od prvního trimestru těhotenství. Tyto léky zvyšují tón trávicího traktu, odstraňují pálení žáhy, nevolnost a nadýmání. Doporučuje se neužívat metoklopramid déle než 14 dní v řadě.
GERD je onemocnění, kterému je obtížné se během těhotenství vyhnout. Ve většině případů pálení žáhy pronásleduje nastávající maminky až do porodu a přetrvává ještě dva týdny po narození dítěte. Pokud se měsíc po narození dítěte příznaky refluxní ezofagitidy nezastavily, měli byste se poradit s gastroenterologem.
GERD v těhotenství: GERD v těhotenství
GERD během těhotenství – kyselé onemocnění jícnu, způsobené poškozením sliznice při refluxu žaludečního obsahu, které vzniklo nebo se zhoršilo vlivem gestačních faktorů. Projevuje se pálením žáhy, kyselým říháním, odynofagií, méně často – nevolností, zvracením, dysfagií, bolestí v epigastriu, kašlem, dysfonií, hypersalivací ve spánku, chuťovými perverzemi, depresivní náladou. Diagnostikováno pomocí alkalických a omeprazolových testů, ezofagoskopie, pH-metrie, manometrie. K léčbě se používají algináty, antacida, selektivní blokátory histaminu, léky inhibující protonové pumpy a prokinetika.
GERD během těhotenství
GERD (gastroezofageální refluxní choroba, gastroezofageální reflux) je jedno z nejčastějších onemocnění trávicího traktu, které přispívá k výskytu tak častého příznaku, jako je pálení žáhy u těhotných žen. Podle pozorování specialistů v oboru porodnictví a gynekologie se u 30 až 95 % pacientek během těhotenství potýká s pálením žáhy, které někteří odborníci dokonce považují za přirozený projev těhotenství. U 21–80 % pacientek trpících GERD onemocnění debutovalo právě v souvislosti s gestací. Ženy, které rodily vícekrát, jsou náchylnější k onemocnění. Relevance včasného záchytu gastroezofageálního refluxu je dána výrazným zhoršením kvality života těhotné ženy a nutností předepisování farmakoterapie téměř u poloviny pacientek.
Příčiny GERD během těhotenství
Gastroezofageální reflux kyselého žaludečního obsahu se vyvíjí s oslabením srdečního svěrače, poruchou motility jícnu a žaludku, zvýšenou žaludeční sekrecí a snížením ochranných vlastností sliznice jícnu. Výskyt GERD je podporován vrozenou a získanou hiátovou kýlou s posunem do zadního mediastina abdominálního jícnu, části nebo celého žaludku, kouřením, dietními chybami, obezitou, užíváním nitrátů, antidepresiv, progestinů, anticholinergik, blokátorů vápníkových kanálů a další léky, způsobující přechodnou relaxaci jícnového svěrače. Odborníci v oboru gastroenterologie považují těhotenství za samostatný předpoklad pro vznik gastroezofageální refluxní choroby. Vysoký výskyt GERD během těhotenství je spojen s vlivem faktorů, jako jsou:
- Zvýšení hladiny progesteronu. Pod vlivem progestinů dochází k relaxaci dolního jícnového svěrače, jehož tón se obnovuje až v poporodním období. Fyziologická hyperprogesteronémie snížením tonusu vláken hladkého svalstva a snížením citlivosti střevních receptorů na histamin a serotonin zpomaluje gastrointestinální motilitu a zhoršuje vyprazdňování žaludku. V důsledku toho se reflux vyskytuje častěji.
- Zvýšený intraabdominální tlak. V těhotenství dochází k narušení vzájemné polohy vnitřních orgánů dutiny břišní, což souvisí s vývojem plodu a růstem dělohy. Při posunutí žaludku směrem k bránici se rychleji tvoří evakuační stagnace jeho obsahu a zvyšuje se riziko vzniku brániční kýly. Faktor zvýšení nitrobřišního tlaku je nejvýznamnější při vícečetném těhotenství a velkém plodu.
Patogeneze
Mechanismus vzniku GERD v těhotenství je založen na refluxu agresivního obsahu žaludku do dolního jícnu. Gastroezofageální reflux se obvykle vyskytuje, když tlak srdečního svěrače klesne na méně než 2 mmHg. Umění. nebo zvýšení intragastrického tlaku o více než 5 mm Hg. Umění. Oba tyto faktory jsou detekovány u těhotných žen. Refluctate, obsahující kyselinu chlorovodíkovou, pepsin a v některých případech žlučové kyseliny, působí dráždivě na epitel jícnu, způsobuje lokální zánětlivou reakci a u některých pacientů vyvolává nástup erozivních procesů.
Klasifikace
Při systematizaci forem GERD u těhotných žen se berou v úvahu stejná kritéria jako mimo gestační období – povaha onemocnění a stav sliznice jícnu. Tento přístup nám umožňuje vyvinout optimální medicínskou taktiku zaměřenou na eliminaci klinických příznaků a morfologického základu jejich výskytu bez rizika negativních dopadů na plod. Podle délky trvání poruchy se rozlišuje akutní gastroezofageální refluxní choroba, trvající do 3 měsíců, a chronický proces, trvající 3 měsíce a déle. S ohledem na vlastnosti poškození sliznice jícnu se rozlišují následující formy GERD:
- Gastroezofageální reflux bez ezofagitidy. V neerozivní verzi poruchy, zjištěné u 55-70% pacientů, nejsou žádné endoskopické známky poškození epitelu. I když je pravděpodobnost komplikací v tomto případě nižší, kvalita života pacienta se zhoršuje stejným způsobem jako v případě erozí.
- Refluxní ezofagitida. U 30–45 % těhotných žen s GERD odhalí endoskopie viditelné známky zánětlivých procesů způsobených agresivním působením obsahu žaludku. U erozivní formy gastroezofageálního refluxu jsou častěji pozorovány akutní a dlouhodobé následky onemocnění.
Při predikci výsledku GERD u těhotné ženy je zohledněna i závažnost endoskopicky pozitivní varianty onemocnění podle losangeleské klasifikace. Nejpříznivější v těhotenství jsou refluxní ezofagitida stupně A a B, u kterých defekty zasahují do 1-2 záhybů sliznice, respektive jejich velikosti jsou do 5 mm, resp. U stupně C GERD je postiženo méně než 75 % obvodu jícnu a u stupně D 75 % a více, což výrazně zvyšuje pravděpodobnost komplikovaného průběhu.
Příznaky GERD během těhotenství
75 % pacientů s gastroezofageálním refluxem si stěžuje na pálení žáhy, které se postupně zvyšuje s blížícím se porodem. Nepohodlí a pálení za hrudní kostí se nejčastěji objevují po konzumaci kořeněných, mastných, smažených jídel, přejídání, fyzické aktivitě, vleže a předklonění. Záchvaty pálení žáhy se mohou objevit několikrát denně a trvají od minut do několika hodin. Těhotné ženy trpící GERD mohou pociťovat kyselé nebo hořké říhání, pocit knedlíku v krku a bolest na hrudi při polykání s ozářením do prekordiální oblasti, krku, dolní čelisti a mezilopatkového prostoru.
Někdy ve II-III trimestru je pozorována nevolnost a zvracení, je extrémně vzácné, že polykání nejprve pevné a poté tekuté potravy je obtížné. Extraezofageálními projevy refluxní choroby v těhotenství jsou pocit plnosti v epigastriu, rychlé nasycení, opakované záchvaty kašle a dušení, chraplavý hlas, bolest v krku, zvýšené slinění během spánku, pálení tváří a jazyka, perverze chuti, a zápach z úst. Často těhotné ženy zažívají smutnou a depresivní náladu. Ve vzácných případech je GERD asymptomatická.
Komplikace
Gastroezofageální reflux zpravidla nepřispívá ke vzniku žádných porodnických komplikací, nicméně při rozsáhlém erozivním poškození jícnu se může u těhotných rozvinout závažnější anémie. U dvou třetin pacientek se GERD zhoršuje během těhotenství: v 10–11 % případů dojde k relapsu v 1. trimestru, zhoršený časnou toxikózou, u 33–34 % – ve 2. trimestru a u více než poloviny těhotných ženy – ve 3. Vzácné specifické komplikace, které se vyskytují na pozadí fyziologické imunodeficience během těhotenství, jsou považovány za akutní ezofagitidu způsobenou kandidálními a herpetickými infekcemi. Hrozí ulcerace sliznice s rozvojem jícnového krvácení. Dlouhodobými následky refluxní choroby jsou zúžení (striktury) jícnu, dysplazie a metaplazie epitelu (Barrettův jícen) a adenokarcinom jícnu.
diagnostika
V těhotenství je diagnóza GERD obvykle stanovena na základě typických klinických příznaků s každodenním výskytem pálení žáhy. Instrumentální metody tradičně používané v diagnostice onemocnění jsou u těhotných žen využívány v omezené míře z důvodu možné provokace předčasného porodu a zhoršení dalších komplikací (časná toxikóza, nefropatie, preeklampsie, eklampsie). Pro diagnostické účely se doporučuje následující:
- „Alkalický“ test. Užívání absorbovatelných antacidů rychle zastaví záchvat pálení žáhy. Pozitivní účinek alkalických léků je spojen s neutralizací kyseliny chlorovodíkové přicházející ze žaludku do jícnu. V přítomnosti extraezofageálních projevů je studie doplněna o omeprazolový test zaměřený na eliminaci symptomů inhibicí žaludeční sekrece.
- Esofagoskopie. Provádí se při podezření na rozsáhlou erozi, ulceraci, krvácení z jícnu, striktury a pomáhá vyloučit neoplazii. Při endoskopickém vyšetření se GERD projevuje otokem a mírnou vulnerabilitou sliznice jícnu je možné identifikovat oblasti poškozeného epitelu. V některých případech je možné vizualizovat reflux žaludeční šťávy.
- Intraezofageální pH-metrie. Metoda je účinná u neerozivních forem gastroezofageálního refluxu. Elektrometrické stanovení kyselosti obsahu jícnu se provádí pomocí flexibilní intraezofageální sondy připojené k acidogastrometru. pH-metrie umožňuje identifikovat epizody žaludečního refluxu a určit podmínky, za kterých k nim dochází.
- Manometrie. Registrace tlaku v různých částech gastrointestinálního traktu pomocí speciálních katétrů s tenzometry ověřuje oslabení srdečního svěrače a poruchu motility. Manometrické vyšetření také poskytuje objektivní posouzení elasticity, tonusu, kontraktilní aktivity stěny jícnu a sestavení tlakového profilu v jícnu.
V případě potřeby je vyšetření doplněno o gastrokardiomonitoring, monitorování gastrointestinální impedance a bilimetrii. Rentgenové vyšetření jícnu se v těhotenství neprovádí. GERD se odlišuje od funkční dyspepsie, žaludečních a duodenálních vředů, akutní infekční ezofagitidy, benigních nádorů a rakoviny jícnu. Pokud jsou zjištěny extraezofageální příznaky, může být nutná diferenciální diagnostika s anginou pectoris a bronchiálním astmatem. Podle předpisu porodníka-gynekologa je pacient konzultován terapeutem, gastroenterologem, pneumologem, kardiologem, specialistou na infekční onemocnění a onkologem.
Léčba GERD během těhotenství
Terapeutická taktika je zaměřena na rychlé odstranění klinických příznaků, obnovení sliznice jícnu a prevenci komplikací a relapsů. Ve 25 % případů lze stav zlepšit nelékovými metodami. Těhotným ženám s mírným GERD se doporučuje přestat kouřit, upravit jídelníček a jídelníček častými, zlomkovými jídly v malých porcích, snížit množství potravin s vysokým obsahem bílkovin a s nízkým obsahem lipidů, s výjimkou citrusových šťáv, čokolády, nápojů obsahujících kofein, koření , mátou a alkoholem. Opatrnost je nutná při užívání léků, které přechodně snižují srdeční tonus. Účinné je spaní se zvednutým čelem postele a žvýkání žvýkačky s uhličitanem vápenatým.
Identifikace závažných klinických příznaků vyžaduje předepsání speciální medikamentózní terapie. V těhotenství jsou některé léky používané ve standardních léčebných režimech gastroezofageálního refluxu používány s opatrností z důvodu možného ovlivnění plodu nebo výskytu porodnických komplikací. Pacientům s těžkou GERD se doporučuje:
- Nevstřebatelné antacida a algináty. Jsou považovány za léky první volby pro léčbu gastroezofageálního refluxu u těhotných žen. Neutralizací kyseliny chlorovodíkové, snížením trávicí schopnosti pepsinu, adsorpcí lysolecitinu, žlučových kyselin, zlepšením vyprazdňování žaludku a stimulací sekrece prostaglandinů snižují antacida škodlivý účinek refluxu. Algináty mají ochranný účinek na sliznici jícnu.
- BlokátoryH2-histaminové receptory. Používá se, když je antacidová léčba GERD neúčinná. Antisekreční aktivita selektivních blokátorů histaminu je způsobena jejich působením na receptory parietálních buněk žaludku. Vlivem tlumení sekrece se snižuje kyselost a objem žaludečního obsahu, což pomáhá snižovat jeho agresivitu a tlak na srdeční svěrač. Účinek blokátorů H2-histaminu na plod není dostatečně prozkoumán, což omezuje jejich použití.
- inhibitory protonové pumpy. Vysoká účinnost a rychlé dosažení terapeutických výsledků při předepisování PPI je založeno na blokování sekrece kyseliny chlorovodíkové na úrovni sekrečních tubulů parietálních buněk. Omezené použití inhibitorů pumpy je způsobeno snížením baktericidních vlastností žaludeční šťávy, což na pozadí přirozeného útlumu imunitního systému přispívá k rozvoji potravinových infekcí a zhoršené absorpci vápníku, který je nezbytný pro normální průběh těhotenství.
Jako další činidla lze použít prokinetika, která zlepšují gastrointestinální motilitu, a léčiva na obalení rostlin. Během gestace se chirurgická léčba těžkých a komplikovaných forem GERD neprovádí. Doporučuje se ukončit těhotenství přirozeným porodem ve fyziologickém termínu. Císařský řez se provádí při zjištění porodnických indikací.
Prognóza a prevence
Při ordinaci adekvátní léčby se poškozená sliznice jícnu obvykle zcela zotaví do 4-12 týdnů u neerozivních variant onemocnění, zlepšení nastává do 4-10 dnů; Prevence gastroezofageálního refluxu zahrnuje normalizaci stravy a životního stylu: vzdání se špatných návyků, dostatečný odpočinek a spánek, kontrolu přibírání na váze, pokud máte sklony k obezitě, vyloučení potravin, které dráždí sliznici jícnu nebo stimulují žaludeční hypersekreci, užívání léků, které mohou narušit pouze gastrointestinální motilitu podle předpisu a pod dohledem lékaře. Aby se zabránilo opakování GERD u těhotné ženy, doporučuje se užívat algináty a antacida „na vyžádání“ po dobu 1-3 dnů, když se objeví příznaky.
