HPV genitální léčba.
Obsah [Zobrazit obsah]
HPV genitální léčba

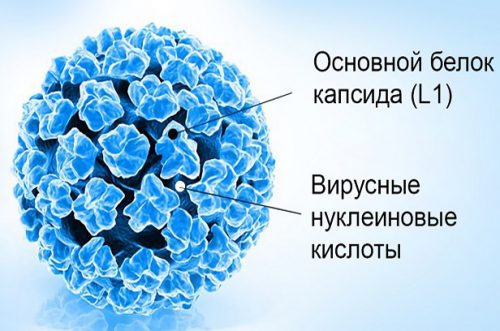
Lidské papilomaviry (HPV) a jejich klinické projevy jsou velmi rozmanité. Je známo více než 100 druhů papilomavirů.
HPV může zůstat v hlubokých vrstvách kůže po dlouhou dobu, aniž by se projevil. V této době dochází k primární reprodukci viru a jeho postupnému pohybu spolu s epiteliálními buňkami do povrchových vrstev.
Charakteristickým rysem HPV je jeho schopnost způsobit proliferaci epitelu, což vede k viditelným změnám na kůži a sliznicích.
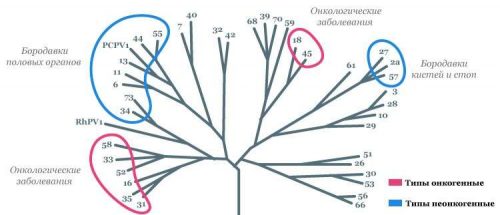
Papilomaviry, které infikují sliznice pohlavních orgánů, se dělí do 2 hlavních skupin:
Typy „vysokorizikových“ virů
Tyto typy virů způsobují závažné změny a zhoubné novotvary pohlavních orgánů (cervixu, pochvy, penisu) a konečníku.
Typy „nízkorizikových“ virů
Způsobují specifické epiteliální výrůstky nazývané genitální bradavice.
Rozsáhlé poškození pohlavních orgánů genitálními bradavicemi se nazývá genitální papilomatóza.
Mechanismus HPV infekce
Infekce genitální infekcí lidským papilomavirem nastává pohlavním stykem. Virus je vysoce nakažlivý (infekční). Přibližně v 60 % případů dochází k infekci jediným kontaktem s nosičem viru. Kondomy nejsou spolehlivým prostředkem ochrany proti HPV, protože drobné částečky viru mohou proniknout póry v latexovém kondomu. Kromě toho se virus může nacházet v kožních buňkách, které nejsou kryty kondomem. Hlavní vrchol infekce HPV nastává ve věku 18 až 25 let. Je také možné, že se novorozenec nakazí během průchodu porodními cestami.
Ne u každého infikovaného virem se projeví příznaky papilomatóza. V některých případech dochází k samovolnému samoléčení. Výskyt zjevných klinických příznaků je obvykle pozorován u 10 lidí ze 100 infikovaných a pouze 1 osoba je ohrožena rozvojem rakoviny genitálií.
Faktory, které zvyšují pravděpodobnost klinických projevů infekce, jsou:
aktivní sexuální život (brzký začátek, častá změna partnerů);
špatné návyky (alkoholismus, kouření);
chronická únava a stres;
přítomnost souběžných pohlavně přenosných chorob (genitální herpes, trichomoniáza, mykoplazmóza a další);
onemocnění dělohy (endometrióza);
Souběžné pohlavně přenosné choroby komplikují diagnostiku infekce lidským papilomavirem a přispívají k častější degeneraci papilomů do rakovinných nádorů. Snížená imunita, často pozorovaná u chlamydiových a herpetických infekcí, vede k novým relapsům infekce lidským papilomavirem.
Příznaky genitální papilomatózy
Od okamžiku infekce do objevení se příznaků infekce lidským papilomavirem může trvat 1 až 20 měsíců. U žen se papilomy obvykle nacházejí na vnějších genitáliích, na stěnách pochvy, na děložním čípku a v oblasti vnějšího otvoru močové trubice. U mužů je infikován žalud penisu, šourek a kůže kolem řitního otvoru.
Klinické projevy papilomatózy jsou poměrně rozmanité. Podle povahy růstu papilomů se konvenčně dělí na exofytické, rostoucí nad povrchem kůže a snadno identifikovatelné podle vzhledu, a endofytické, rostoucí uvnitř tkáně a určené pouze speciálním barvením tkáně.
Endofytické („ploché“) kondylomy se často nacházejí na děložním čípku při kolposkopii po ošetření 5% kyselinou octovou, získají bělavou barvu.
Exofytické formy genitální papilomatózy se obvykle nazývají genitální bradavice. Jsou považovány za specifické projevy HPV na genitáliích.
Genitální bradavice se obvykle objevují současně, méně často – vyrážka trvá několik dní. Je extrémně vzácné, že se kondylomy začnou objevovat neustále. Ve vzhledu jsou kondylomy bradavičnaté výrůstky, které připomínají kohoutí hřebínky nebo květák.
Sami bradavicezpravidla nevyvolávají žádné subjektivní pocity. V některých případech si pacienti stěžují na nepohodlí během pohlavního styku a ženy mohou zaznamenat krvácení z pochvy. Velmi často se papilomatóza vyskytuje na pozadí zánětlivých onemocnění pohlavních orgánů, včetně nediagnostikovaných sexuálně přenosných infekcí (trichomoniáza, mykoplazmóza, chlamydie). V těchto případech si pacienti často stěžují na svědění a pálení v oblasti genitálií, bolest při močení.
Ve většině případů jsou důvodem návštěvy lékaře při výskytu genitálních bradavic kosmetické vady pohlavních orgánů a s tím spojená psychická nepohoda.
Léčba genitálních bradavic
K léčbě kondylomů se používají obecné a lokální metody. Lokální léčba je zaměřena na odstranění samotných kondylomů a oblastí sliznice, které byly změněny pod vlivem viru. Ke zničení papilomatózních výrůstků se používají fyzikální, chemické metody a expozice cytotoxickým lékům.
Mezi fyzikální metody patří kryodestrukce (zničení chladem pomocí kapalného dusíku), elektrokoagulace (vystavení vysoké teplotě), laserová terapie. Chemické metody zahrnují kauterizaci kondylomů kyselinou trichloroctovou nebo solcodermem.
Cytotoxické léky (podofylotoxin a 5-fluorouracil) ničí buňky obsahující HPV a zabraňují jeho další reprodukci. Droga se aplikuje na kondylomy speciálním aplikátorem po dobu 3 dnů, poté kondylomy postupně odumírají. V případě potřeby se aplikace po 4–7 dnech opakují.
Celková léčba je vhodná k potlačení aktivity viru v těle. K tomuto účelu se používají imunomodulátory (cykloferon, imunomax, panavir).
Lidský papilomavirus (HPV) – příznaky, příčiny a léčba
Papilom (papila – bradavka (lat.) + oma – nádor (řec.)) – papilární výrůstky na kůži a sliznicích.
Zvláštní pozornost si zaslouží papilomy způsobené viry s vysokým onkogenním rizikem (HPV typy 16,18, 45, 56). Pacienti (ženy i muži), u kterých byl diagnostikován alespoň jeden z těchto typů HPV, potřebují nejen léčbu, ale i následné sledování u lékaře.
Patogen – lidsky papillomavirus. Existuje asi 100 typů virů. Některé z nich častěji způsobují poškození urogenitálního traktu, jiné postihují kůži.
Zdroj infekce lidským papilomavirem – nemocný nebo přenašeč viru. Papilom lze nalézt nejen na kůži a sliznicích genitourinárního systému, virus může cirkulovat v moči, spermatu a slinách. Pokud je ve slinách aktivní virus, může být přenášen prostřednictvím domácích prostředků (líbáním).
„Vstupní brána“ infekce – mikrotraumata kůže a sliznic (oděrky, oděrky nebo praskliny).
Lokalizace: negenitální (nosohltan, dutina ústní, vedlejší nosní dutiny, hlasivky), orgány močového ústrojí (močová trubice, močovody, močový měchýř, ledvinná pánvička), genitálie (u žen: sliznice zevního genitálu, poševní vestibul, perineum, perianální oblast a děložní hrdlo, méně často – uretra, pubis, pochva u mužů: glans penis, vnitřní vrstva předkožky, koronární rýha, uzdička, dřík penisu, šourek, kůže oblasti třísel, pubis, perineum, perianální; regionu) Zevní otevření močové trubice u mužů je postiženo ve 20–24 % případů.
Genitální papilomavirová infekce
Genitální papilomavirová infekce je jednou z nejčastějších sexuálně přenosných infekcí. Mimořádné nebezpečí a důležitý společenský význam této infekce spočívá v její roli při rozvoji:
- téměř všechny případy rakoviny děložního čípku,
- asi 50 % ostatních nádorů anogenitální oblasti,
- několik typů maligních novotvarů horních cest dýchacích a kůže.
Epidemiologické studie ukazují, že papilomavirové léze děložního čípku se vyskytují u 20–46 % sexuálně aktivních žen. Se stejnou frekvencí je možné detekovat léze dolního genitálního traktu u sexuálně aktivních mužů.
Při pohlavním přenosu vede infekce lidským papilomavirem nejčastěji ke vzniku anogenitálních bradavic, jejichž klasickou formou jsou genitální bradavice, obvykle způsobené HPV-6 a 11 typy. Obecně platí, že nejméně 35 typů lidských papilomavirů (16,18 atd.) způsobuje dysplazii a rakovinu pohlavních orgánů (cervixu, vulvy, pochvy, penisu), hrtanu a řitního otvoru. Vrchol výskytu genitálních infekcí nastává mezi 18. a 25. rokem věku, ve věku nejvyšší sexuální aktivity. Po 30 letech se frekvence detekce viru snižuje, ale výrazně se zvyšuje frekvence dysplazie a rakoviny děložního čípku, přičemž nejvyšší výskyt rakoviny děložního čípku nastává ve 45. roce.
Důležitými epidemiologickými znaky infekce jsou přítomnost subklinických forem onemocnění a dlouhá inkubační doba (několik měsíců až několik let), což značně komplikuje její diagnostiku a léčbu.
Nyní bylo prokázáno, že lidský papilomavirus je onkogenní a liší se stupněm onkogenity. Existují viry nízkého (6,11,42,43,44), středního (31,33,35,51,52,58) a vysokého rizika (16,18, 45, 56) rozvoje rakoviny. Jeden pacient může mít několik typů HPV současně.
K replikaci DNA papilomaviru dochází pouze v buňkách bazální (hluboké) vrstvy kůže a sliznic, proto jsou léčebné metody zaměřené na odstranění povrchové vrstvy epidermis neúčinné a doprovázené relapsem onemocnění. Infikované buňky bazální vrstvy slouží jako stálý zdroj infekce nově vznikajících epiteliálních buněk.
Příčiny papilomů
DNA papilomaviru může být funkčně neaktivní a aktivovaná pod vlivem:
- kouření,
- hormonální poruchy,
- souběžné STI a především genitální herpes, jehož původcem je HSV-2.
K infekci pohlavních orgánů dochází za přítomnosti mikrotraumat v oblasti genitálií (mechanická traumata, bakteriální mikropoškození atd.) a je třeba vzít v úvahu, že močová trubice, semenná tekutina a sekret prostaty mohou sloužit jako rezervoár.
Inkubační doba genitálních bradavic se obvykle pohybuje od několika měsíců do několika let a ve většině případů je infekce subklinická. Progrese infekce s vysokým onkogenním rizikem do kožní dysplazie a karcinomu in situ se obvykle vyskytuje během 5 až 30 let a zřídka během doby nepřesahující 1 rok Infekce genitálií lidským papilomavirem je často multifokální a je spojena s více než jedním typem lidského papilomaviru. , stejně jako další patogeny STI Ve většině případů zůstává genitální infekce lidským papilomavirem nerozpoznána. Genitální infekce je vysoce nakažlivá a získaná během prvních několika sexuálních kontaktů; Přibližně v 60 % případů dochází k infekci během jediného pohlavního styku. V 65-70% případů jsou papilomy (bradavice) detekovány u obou sexuálních partnerů.
Pravděpodobnost a frekvence rozvoje genitální infekce do značné míry závisí na sexuálním chování člověka. Rizika se zvyšují, když:
- brzký nástup sexuální aktivity,
- časté střídání sexuálních partnerů,
- homosexuální orientace, a to jak u mužů (výskyt rakoviny konečníku je výrazně zvýšený), tak u žen.
Při imunosupresi a diabetes mellitus jsou papilomy zpravidla mnohočetné a vzájemně se spojují. Při infekci genitálním papilomavirem u těhotné ženy existuje vysoké riziko infekce dítěte v děloze nebo během porodu. Infekce lidským papilomavirem (HPV typy 6, 11 a 16, 18) přitom může přetrvávat řadu let v buňkách sliznice úst dítěte a způsobit juvenilní laryngeální papilomatózu. Juvenilní laryngeální papilomatóza se může vyvinout, pokud má matka v anamnéze genitální bradavice, stejně jako se subklinickým průběhem genitální HPV infekce. Děti mohou být přenašeči mukokutánních typů viru, i když nejsou přítomny v genitálním traktu matky v době narození.
V tomto ohledu je třeba pamatovat na zvýšenou detekci viru v reprodukčním traktu ženy během těhotenství (drozd těhotných žen), kdy se plod nakazí.
Byly popsány případy papilomatózy hrtanu, průdušnice a průdušek u dětí narozených císařským řezem, což ukazuje na možnost transplacentárního přenosu infekce. To svědčí o nevhodnosti porodu císařským řezem, jehož jediným účelem je zabránit infekci novorozence virem. Je také možný extrasexuální přenos genitálních bradavic
- při koupání dětí ve společné koupeli s dospělými nakaženými virem,
- při používání ručníků infikovaných dospělými,
- se sexuálním přenosem HPV infekce na děti.
Na rozdíl od dospělých tedy může k infekci dětí anogenitálními bradavicemi dojít různými způsoby.
Klinický projev genitální infekce je doprovázen výskytem genitálních bradavic (kondylomů). Absence klinických a histologických příznaků při detekci DNA lidského papilomaviru ukazuje na latentní (asymptomatickou) infekci.
Léčba papilomů
z 2 200 třít
Léčba by měla být komplexní, včetně lokální léčby léze a užívání celkových léků. Hlavní metodou lokální léčby zůstává jejich lokální odstranění různými metodami (blíže viz „odstranění papilomů“).
Je však důležité nejen odstranit, ale také zvýšit odolnost těla vůči virům. Stav imunity přímo ovlivňuje závažnost infekce. Proto se pro celkovou léčbu používají širokospektrá antivirotika, imunomodulátory, různé interferony a stimulátory tvorby interferonu.
V současné době neexistuje antivirotikum pro cílenou likvidaci HPV. Proto se obvykle provádí komplexní léčba. Zvláštní pozornost je věnována papilomům způsobeným viry s vysokým onkogenním potenciálem. Pokud je člověk infikován tímto typem viru, potřebuje nejen léčbu, ale také neustálé sledování lékařem.
Pro každého pacienta vypracují lékaři v našem centru individuální léčebný plán. Není žádným tajemstvím, že mnoho pacientů trpí současně dvěma nebo více virovými infekcemi. Infekce HPV se často kombinuje s recidivujícími herpesy, cytomegalovirovou infekcí a sklonem k častým nachlazením. Takové kombinace mohou naznačovat „zhroucení“ některých částí antivirové imunity.
Proto se v případě infekce papilomavirem doporučuje provést imunologické vyšetření. Pokud testy odhalí odchylku od normy, je nutná léčba k obnovení parametrů imunity.
Situace se zkomplikuje, když je u pacientky kromě HPV infekce diagnostikována chlamydie, genitální herpes a kandidóza. U kombinovaných virově-bakteriálních a/nebo virově-virových onemocnění se zvyšuje pravděpodobnost rozvoje komplikací infekce HPV. Proto jsou v takových případech pro uzdravení pacienta rozhodující individuálně vypracované léčebné režimy.
V současné době je možné infekci nejen léčit, ale i předcházet. Abyste zabránili infekci, můžete se nechat očkovat. V našem centru ji provádějí lékaři.
Očkování poskytuje dříve neinfikovaným ženám významnou ochranu proti některým typům vysoce rizikových onkogenních papilomavirů. Tyto viry se zpravidla vždy nacházejí v těle pacientů s rakovinou děložního čípku a genitálními bradavicemi. Proto se očkování proti papilomaviru často nazývá „očkování proti rakovině děložního čípku“.
Vakcína se aplikuje do ramene třikrát během šesti měsíců. Za nejvhodnější se považuje očkování dívek, mladých žen a mladých žen do 26 let. Vakcína se podává buď před prvním intimním kontaktem, nebo na samém začátku sexuálního života.
Pro toto očkování neexistují žádná zvláštní omezení. Je nutné dodržovat pouze obecná pravidla, která se berou v úvahu při případném očkování. Bezprostředně před očkováním je vyšetřen lékař. Pacient by neměl mít závažná chronická onemocnění nebo nesnášenlivost složek vakcíny. Zkušenosti ukazují, že vakcína proti lidskému papilomaviru je obvykle dobře snášena a zřídka způsobuje nežádoucí účinky.
Jak vypadají genitální papilomy a jak by se měly léčit?
Papilomy na intimních místech jsou vnějšími projevy papilomatózy, která je virového původu a je způsobena lidským papilomavirem (HPV). Objevují se na jakékoli části těla, včetně sliznic. Papilomy se objevují velmi často na intimních místech a jsou vždy přenášeny sexuálně. Papilomatóza se může objevit bez ohledu na věk a pohlaví osoby.

PVI neboli infekce lidským papilomavirem je rozšířená a dnes jí trpí 300 milionů lidí na světě; v Rusku – třetina populace. Míry jsou zvláště vysoké mezi aktivními mladými lidmi ve věku 18–19 let. Nejčastěji je papilom známý jako bradavice, která mírně vyčnívá nad úroveň kůže a kterou lze snadno náhodně poranit oděvem, nehty nebo obuví. Pak se zanítí a krvácí.
Většina papilomů jsou benigní formace, ale některé z nich jsou nebezpečné. Na genitáliích mají růžovo-masovou barvu a jejich tvary se mohou lišit. K dnešnímu dni bylo identifikováno více než 100 typů virů, z nichž 40 je spojeno s poškozením urogenitálních orgánů. Pouze 5 z nich má nízké onkogenní riziko, což znamená, že riziko degenerace útvarů na intimních místech je poměrně vysoké. Proto je potřeba o nich vědět více.
Je možné a jak se zbavit papilomů? Bohužel, když je papilomavirus zavlečen do těla, zůstává tam i přes jakoukoli léčbu navždy a člověk se stává jeho nositelem na celý život. Ale projevy PVI do značné míry závisí na osobě samotné.
Příčiny
Důvody pro výskyt PVI jsou samozřejmě vstup a vývoj viru. Faktory vyvolávající jeho vzhled:

- STI, časté střídání partnerů a promiskuita;
- porušení vaginální mikroflóry;
- těhotenství;
- hypovitaminóza;
- nechráněný pohlavní styk – i 1 kontakt s nosičem viru dává 60% riziko infekce (při nechráněném sexu je riziko, že se žena nakazí od muže, mnohem vyšší);
- riziko infekce se zvyšuje v přítomnosti chronických zánětlivých onemocnění genitourinárního systému;
- chronický stres;
- hormonální poruchy;
- chemoterapie;
- stavů imunodeficience;
- špatná výživa;
- přepracování;
- dieta
- dlouhodobé používání antibiotik;
- základní nedostatek intimní hygieny.
Lidský papilomavirus, když vstoupí do intimní zóny, způsobí, že se epiteliální buňky bazální vrstvy kůže aktivně dělí a rostou, což vede ke vzniku výrůstků. Postupně se zvětšují. Papilomavirus může infikovat partnery během jakékoli formy pohlavního styku. Patří mezi ně orální a anální sex, tření genitálií o partnerské orgány.
K infekci dochází v přítomnosti jakýchkoli mikrotraumat na povrchu kůže nebo sliznic a téměř každý člověk je má vždy, například po holení. Bez vstupní brány nemůže HPV proniknout kůží a kůže v oblasti bikin je velmi zranitelná kvůli své tenkosti. Nejběžnější virové kmeny mezi anogenitálními bradavicemi jsou 6, 11, 16, 18. Poslední 2 typy mají vysoké onkogenní riziko a způsobují rakovinu děložního čípku. Kondomy vás před rizikem infekce nechrání úplně, ale pouze z 50 %. Proto je třeba dbát na posílení imunity.
Klasifikace útvarů
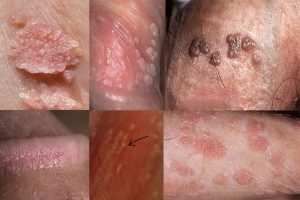
Vzhledem k tomu, že mluvíme pouze o intimní oblasti, budou typy papilomů popsány pouze z této oblasti. Papilomy na genitáliích jsou měkké, nacházejí se ve skupinách a jsou zřídka izolované. Typy urogenitálních papilomů:
- Condylomas acuminata jsou masově zbarvené hlízy, útvary na nohách, mají kuželovitý tvar, proto dostaly své jméno. Jak vypadají papilomy? Mají tělovou nebo narůžovělou barvu, vystupují nad kůži v podobě kohoutího hřebínku nebo rostou jako hlávka květáku. Obvykle se nachází na sliznicích a přenáší se pouze pohlavním stykem.
- Léze ve formě papulí jsou kulatého tvaru a mohou mít velikost až 1 cm Jsou umístěny na kůži genitálií.
- Ve formě skvrn – mohou mít různé barvy: od růžové a šedé po červenou a hnědou. Nachází se také na sliznicích genitálií.
- Bowenoidní papulóza – může se jevit jako makuly a papuly, jejichž barva se pohybuje od šedé po hnědočernou. Může růst jak na kůži, tak na sliznicích, u žen – na klitorisu a stydkých pyscích, u mužů – na penisu. Má vysoké onkogenní riziko.
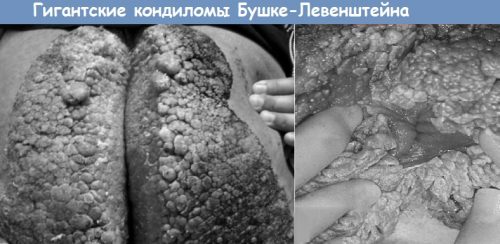
- Giant condyloma je bradavice, která připomíná hlavičku květáku. Skládá se z mnoha papulí a uzlů navzájem spojených.
Virus může existovat uvnitř buňky a infikovat její jádro – introsomální formu. Poté se integruje do jeho genomu a působí na chromozomy, tato forma morfologie je maligní. V epizomální formě virus nenapadá chromozomy, tento typ je benigní.
Symptomatické projevy
Inkubační doba virové infekce HPV se pohybuje od několika týdnů do několika let. Vše je dáno silou imunitního systému. Anogenitální bradavice se vyskytují nejčastěji v tříslech a hrázi.
U žen se genitální papilomy vyskytují na stydkých pyscích, pochvě, klitorisu, děložním čípku, zevním otvoru močové trubice a dokonce i na panenské bláně, hrázi, jejich barva je tělová nebo světle hnědá, na stydkých pyscích jsou kryty stratum corneum.
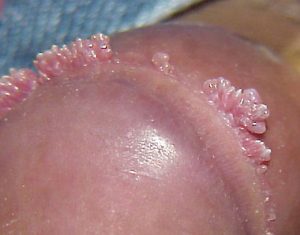
U mužů – na jakékoli části penisu: hlava, uzdička, hřídel, šourek, předkožka. Obvykle nejsou žádné příznaky. Když papilomy na těchto místech rostou, ženy často pociťují neustálé pocity vlhkosti v intimní oblasti (kvůli vlhkosti se objevuje přetrvávající nepříjemný zápach), nárůst poševního výtoku, svědění a celkové nepohodlí – ale to jsou nepřímé příznaky, které nemusí existovat.
Cervikální kondylomy nemají žádné příznaky a jsou detekovány pouze při vyšetření gynekologem. Lze je určit ošetřením oblasti 5% octem. Po nebo během sexu můžete zaznamenat špinění. U mužů jsou papilomy na dříku penisu a šourku také pokryty stratum corneum a nazývají se keratotické. Když imunita klesá, vyrážky se spojují do plaků.
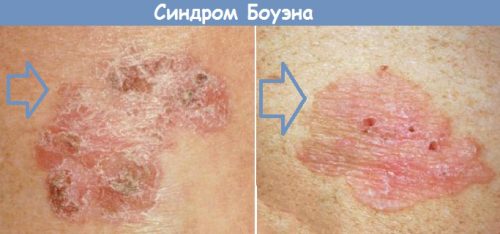
Některé typy HPV u mužů mohou způsobit Bowenovu chorobu, která se projevuje výskytem červeného, sametového plaku na penisu. Tato patologie je častější na pokožce hlavy. Nejprve se objeví tmavá skvrna se zubatými okraji, poté se přemění na šupinatý plak se zvýšenými okraji. Může být jeden nebo více. Je nebezpečný pro svou degeneraci do spinocelulárního karcinomu.
Bowenoidní papulóza je způsobena HPV typy 16, 18, 31, 33. Považuje se za prekancerózní stav kůže. Hlava penisu je pokryta plaky různých barev: růžové, nažloutlé a bílé, nejčastěji červené. Jsou hladké a těstovité konzistence. Nepříjemné pocity z papilomů na intimním místě mohou být vyjádřeny svěděním, pálením a bolestí.
Diagnostická opatření
Člověk je vždy znepokojen onkogenicitou papilomaviru zjištěného u něj, zejména v intimní oblasti. Při jmenování gynekolog určitě vyšetří ženu na gynekologickém křesle u žen jsou okamžitě detekovány;
Provádí se kolposkopie a test s kyselinou octovou. Při aplikaci se papilom během několika minut změní na šedo-bílý.
Při podezření na rakovinu je povinné cytologické vyšetření stěru z děložního čípku. PCR analýza je nejvíce informativní, určuje přítomnost viru a jeho typ.
terapie
Léčba genitálních papilomů by měla být prováděna lékařem. Není třeba se je pokoušet sami odstranit svazováním jejich základen, řezáním, kauterizací atd., to je vždy náročné a nepředvídatelné. Metody léčby mužské a ženské papilomatózy jsou podobné. Léčba PVI je léčivá a hardwarová. V tomto případě je dodržena zásada: pokud nelze vyléčit, lze ji ovládat. Je nutné začít s léčbou papilomů posílením imunitního systému a poté působením na virus.
Seznam léků
Z léků se používají kauterizační látky, zatímco mast, gel, krém se aplikuje na papilom jednou denně nebo každý druhý den po dobu jednoho týdne nebo měsíce – podle pokynů. Někdy se používají injekční formy. Látky pro kauterizaci na sliznicích se nepoužívají. Pro papilomy na intimních místech, jmenovitě na sliznicích, se používá:
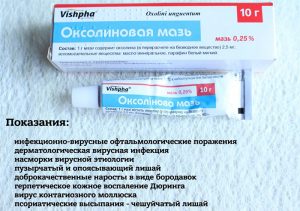 Oxolinová mast, Sanfenzhong – čínský lék, Stefalin, Riodoxol, Bonafton, Solkovagin.
Oxolinová mast, Sanfenzhong – čínský lék, Stefalin, Riodoxol, Bonafton, Solkovagin.- Vartek, Fluoruracil, Condiline Nycomed, Condilin – roztoky a krémy s cytotoxickým účinkem. Po vymizení papilomů léčba pokračuje užíváním antivirotik, cytostatik potlačujících dělení buněk papilomů a jejich růst (nejsou předepisovány těhotným ženám), imunomodulátory s lokální léčbou jako prevence relapsů.
- Lokálně se používají Keravort krém, Ferezol, Verrukacid, Epigen Intim sprej, imunomodulátory a imunostimulanty perorálně – Cycloferon, Galavit, Viferon, Isoprinosine, Genferon, Imiquimod, Keravort.
- Polyoxidonium, intramuskulární podávání interferonových léků Roferon-A, Altevir, Allokin Alpha, Alfaferon.
- Solcoderm – způsobuje destrukci postižených buněk; používané v nemocnici. Obsahuje kyselý koncentrát.
 Condilin – často se používá při léčbě genitálních bradavic.
Condilin – často se používá při léčbě genitálních bradavic.- Kyselina trichloroctová – kauterizace se provádí formou bodové aplikace na papilomy spolu se sodou; pouze stacionární použití.
- Vartek a Podophyllin, Podophyllotoxin – zabraňující dělení papilomových buněk, potlačující jejich reprodukci, aplikovaný lokálně, zejména na pubis a třísla.
- Antipapillomový gel – rozmazání papilomů s ním vede k jejich ztmavnutí a odlupování; pleť se čistí v 5 procedurách.
- Sprej Cryopharma – tímto přípravkem na kryoterapii můžete odstranit i papilomy; má mrazivý účinek na papilomy. Nezanechává žádné jizvy. Používá se doma, na klinikách a v kosmetických salonech. Vhodné i pro děti.
- Epigen Intim – gel zmírňuje zánět a svědění. Inhibuje růst buněk a zabraňuje jejich dělení. Vhodné na sliznice.
- SuperClandestine (obsahuje alkálie), Panavir, Groprinosin – antivirotika.
Chirurgické metody
Hardwarová léčba – odstranění plochých papilomů na perineu se provádí tímto způsobem:
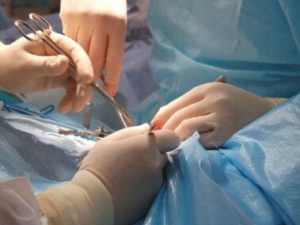
- Kryoterapie je účinek kapalného dusíku na papilomovou tkáň, což způsobuje jejich destrukci a smrt. V místě expozice se objeví kůra, která pak zmizí. Dusík se nepoužívá v pochvě a děložním čípku, pouze na kožní oblasti. Hojení trvá 2 týdny. Pokud se papilomy znovu objeví, použije se jiná metoda.
- Laserová metoda také způsobuje zničení papilomu, tato metoda nezanechává jizvy. Proces hojení trvá asi měsíc. Dnes je nejoblíbenější a provádí se v lokální anestezii.
- Chirurgické odstranění – odstranění papilomů na intimních místech skalpelem, eliminuje sekundární výskyt papilomů. Lokální anestezie.
- Metoda rádiových vln – destrukce postižených tkání je způsobena rádiovými vlnami, k tomu se používá speciální zařízení „Surgitron“. Jeho výhodou je, že působí pouze na bradavice, zdravá tkáň není zasažena. Nemá žádné vedlejší účinky. Kterákoli z výše uvedených metod je kombinována s imunomodulátory.
- Elektrokoagulace – excize papilomu se provádí elektrickým nožem, přičemž se současně utěsní cévy, aby se vyloučila výživa papilomu. Pomocí této metody je možné provést histologické vyšetření papilomové tkáně. Hojení je rychlé, bez jizev.
- Elektroléčba – vypálení papilomu elektrickým proudem s následným potřením kůry antiseptikem, dokud neodpadne.
Preventivní opatření
HPV se přenáší sexuálně, proto se antikoncepce stává hlavní metodou prevence. Musíte používat pouze své vlastní produkty péče, pouze vlastní ručníky, žínky a holicí strojky. Měli byste také dodržovat intimní hygienu a zlepšit imunitu.
Papilomy na genitáliích: nebezpečné nebo ne?

Nečekaně se objevující papilomy na genitáliích mohou jejich majitele značně vyděsit. Ve skutečnosti jsou tyto výrůstky vnějšími projevy docela běžného viru zvaného HPV. Navzdory tomu, že může vyprovokovat rozvoj rakoviny, je v naprosté většině případů stále benigní.
Způsoby infekce
Genitální papilomy nejsou výjimkou z pravidla. Stejně jako jakékoli jiné typy podobných útvarů vznikají v důsledku viru vyskytujícího se v těle.
Lidský papilomavirus je velmi častý. Podle různých zdrojů je jím nakaženo 60 až 80 % světové populace. Většina těchto lidí je pouze přenašečem viru a ten se nijak neprojevuje.
Infekce HPV je způsobena přímým kontaktem s již nakaženou osobou. To se může stát různými způsoby:
- Sexuální. Toto je nejběžnější možnost. Riziko infekce je velmi vysoké. Riziko je možné snížit pouze použitím bariérové antikoncepce, konkrétně kondomů;
- Intrauterinní. Žena během těhotenství může virus přenést na své nenarozené dítě. To se nestává vždy, protože placenta pevně chrání plod, ale pokud na ní dojde k poškození ve formě mikrotrhlin, mohou virové buňky překonat bariéru. Navíc je zvýšené riziko infekce miminka při jeho průchodu porodními cestami, kdy se přímo dostane do kontaktu se sliznicemi matky;
- Domácí. Tato možnost zahrnuje přenos HPV prostřednictvím předmětů pro domácnost, oděvů a osobních hygienických potřeb. Pravděpodobnost infekce touto metodou je zvláště vysoká v podmínkách vysoké vlhkosti, protože to je ideální prostředí pro virus, což prodlužuje jeho životaschopnost. Například v lázních, bazénu, sdílením mokrého ručníku.
Nejvzácnější cestou infekce HPV je tzv. samoinfekce. To je možné, pokud byl virus na rukou člověka a vstoupil do jeho těla otevřenými ranami během česání, holení nebo odstraňování chloupků.
Rizikové faktory
Vzhledem k tomu, že genitální papilomy jsou nejčastěji přenášeny sexuálně, rizikové faktory infekce zahrnují:
- Dospívání. Většina lidí se poprvé stane sexuálně aktivním mezi 16. a 19. rokem, takže v tomto období je riziko infekce největší;
- Promiskuitní pohlavní styk;
- Nedostatek kondomu při pohlavním styku. Přestože neposkytuje 100% záruku, výrazně snižuje riziko infekce;
- Nedodržování pravidel osobní hygieny;
- Přítomnost pohlavně přenosných infekcí.

Promiskuitní pohlavní styk je rizikovým faktorem pro výskyt papilomů na genitáliích
Ve skutečnosti se HPV může nakazit každý, bez ohledu na věk a pohlaví. Ale to, jak se virus projeví v těle, bude záviset na imunitním systému člověka.
Příčiny
Jak již bylo zmíněno dříve, papilomavirus může být v těle v „spícím“ stavu. V tomto případě se nijak neprojevuje a většina lidí jeho přítomnost ani netuší.
Virus se aktivuje při oslabení imunitního systému, který přestává tělo chránit před jeho účinky. Důvody mohou být:
- Akutní průběh různých onemocnění, včetně těch, které přešly do chronického stádia;
- Zneužívání špatných návyků;
- Intoxikace těla;
- Těhotenství
- Silný stres;
- Dlouhodobý nedostatek správného spánku a odpočinku;
- Nepříznivé podmínky prostředí;
- Narušené hormonální pozadí.
Bez ohledu na to, co přesně vyvolalo vývoj papilomaviru, musí člověk navštívit lékaře pro diagnostiku, protože je důležité zajistit, aby výrůstky, které se objevují na těle, nebyly onkogenní.
Typy papilomů na genitáliích
Papilomy na genitáliích lze rozdělit do typů podle několika klasifikací.
V závislosti na povaze mohou být:
- Nízko onkogenní. Takové formace podléhají malignitě v extrémně vzácných případech. Mohou být důsledkem určitých typů virů vyskytujících se v těle. Zpravidla se jedná o typy 6 a 11;
- Vysoce onkogenní. Jde o výrůstky, u kterých je zvýšené riziko malignity. Například u žen mohou vysoce onkogenní genitální papilomy vést k rozvoji rakoviny děložního čípku. V tomto případě jsou formace také spojeny s určitými typy virů. Obvykle se jedná o typy 16 a 18.
V závislosti na formě mohou být:
- Ploché papilomy;
- Filiformní papilomy;
- Jednoduchý. Mají kulatý tvar.
Přesný typ formací, stejně jako jejich povahu, lze určit pouze během diagnostických postupů.
Manifestační příznaky
Papilomy nejsou vždy doprovázeny výraznými příznaky. Jednotlivé malé formace často nezpůsobují žádné nepohodlí po dlouhou dobu. Pokud se však pod vlivem určitých důvodů začnou projevovat, naznačují to následující příznaky:
- Zvýšení počtu výrůstků;
- Jejich zvětšení velikosti;
- Těžké nepohodlí v perineu;
- Svědění, pálení a někdy pocit bolesti;
- Výskyt zánětlivého procesu;
- Nepřirozený výtok z genitálií;
- Krvavý výtok po sexu. Tento příznak je typický pro ženy;
- Změna barvy papilomů. Mohou ztmavnout nebo mít nerovnoměrnou barvu.

Svědění je jedním z příznaků papilomů na genitáliích
Nemusí být přítomny všechny uvedené znaky. V každém jednotlivém případě se HPV, doprovázený genitálními papilomy, může projevovat odlišně.
Místa lokalizace
Genitální papilomy se mohou vyskytovat jak vně, tak uvnitř pohlavních orgánů.
U žen mohou být takové papilomy lokalizovány:
- Na stydkých pyscích;
- Uvnitř vagíny;
- Na děložním čípku;
- V oblasti konečníku
Pro muže jsou typická následující místa jejich lokalizace:
- Mužský penis, jmenovitě hlava penisu a předkožka;
- Močová trubice;
- Oblast konečníku.
Papilomy, které se vyskytují na vnějších genitáliích, zpravidla nezůstanou bez povšimnutí. Co se týče vnitřních bradavic, někdy si jejich přítomnost člověk ani neuvědomuje, pokud nejsou viditelné pouhým okem a jsou malé velikosti. Ale během pohlavního styku jsou křehké výrůstky zraněny, což může vést k zánětu, bolesti a krvácení.
diagnostika
Samotný HPV je diagnostikován pomocí krevního testu. Ale vyšetření výrůstků v oblasti genitálií bude vyžadovat další opatření.
Papilomy na pohlavních orgánech u žen podléhají:
- Kompletní gynekologické vyšetření;
- Cytologické vyšetření, pokud mají riziko malignity.
Muži mohou být předepsány procedury, jako jsou:
- Uretroskopie;
- anoskopie;
- Podobně jako v prvním případě cytologické vyšetření vzorku papilomové tkáně.

Uretroskopie je metoda diagnostiky papilomů na pohlavních orgánech
Po stanovení přesné diagnózy lékař předepisuje léčbu.
Terapie
HPV v oblasti genitálií je vhodné léčit ihned po objevení se prvních příznaků. Tím se nejen zbavíte nepohodlí, ale také zabráníte možnému rozvoji zánětlivého procesu a ještě závažnějšímu jevu – onkologii.
Lékařský
Léčba papilomů, včetně těch, které se nacházejí v oblasti genitálií, nutně zahrnuje užívání léků, protože nestačí odstranit formace z kůže, je nutné zabránit jejich opětovnému výskytu.
V rámci protidrogové léčby HPV může lékař předepsat léky z následujících skupin:
- Antivirové léky. Jejich hlavním úkolem je potlačit aktivitu viru a v souladu s tím zastavit vzhled a růst papilomů;
- Imunomodulátory. Jejich působení je zaměřeno na posílení imunitního systému, což umožní tělu nezávisle odolávat virovým buňkám v budoucnu;
- Vitamínové komplexy. Doplňují působení imunomodulátorů a pomáhají nasytit tělo chybějícími vitamíny a minerály.
Antivirová léčiva a imunomodulátory mohou být vyráběny jak jako léky pro perorální podání, tak ve formě různých mastí a roztoků.
Odstraňování formací
Ve skutečnosti mnoho lidí žije s jednotlivými papilomy na těle a nespěchají s jejich odstraněním, pokud je riziko jejich onkogenity nízké. Pokud se ale výrůstky neobjevují na pažích, nohách nebo zádech, ale v oblasti genitálií, je otázka jejich zbavení se obvykle palčivější. Důvodem je to, že genitálie mají tenčí, citlivou pokožku a vzhledem k tomu, že sliznice jsou stále poblíž, je riziko zánětu vysoké. Kromě toho papilomy v této oblasti, zvláště velké nebo ve velkém množství, téměř vždy vytvářejí nepohodlí a samozřejmě esteticky nepříjemný vzhled.
Výrůstky můžete odstranit sami pomocí speciálních farmaceutických produktů, stejně jako v lékařských a kosmetických institucích. V prvním případě je nutné získat povinné schválení od lékaře, protože v této oblasti můžete spálit jemnou pokožku a sliznice. Příklady takových léků jsou Superchistotel nebo Solcoderm. Ale doma se můžete zbavit pouze malých formací. Navíc neexistují žádné záruky, že se výsledek určitě dostaví.
Pokud se uchýlíte ke službám odstraňování papilomů, můžete si vybrat nejvhodnější metodu pro sebe. Možné možnosti:
- Chirurgické odstranění. Navzdory skutečnosti, že taková operace je považována za poměrně jednoduchou, v případě genitálních papilomů je to nejvíce neupřednostňovaná metoda, protože existuje riziko dlouhého hojení;
- Kryodestrukce. Velmi oblíbený postup, který umožňuje odstranit formace z kůže jejich zmrazením kapalným dusíkem. Ale pokud je příliš mnoho papilomů, pak může být služba velmi drahá;
- Laserové odstranění. Bezbolestná a velmi účinná metoda. Neexistuje žádné riziko krvácení;
- Elektrokoagulace. Postup je založen na použití vysokofrekvenčních proudů;
- Radiochirurgie. V tomto případě roli nože hrají rádiové vlny.

Laserové odstranění je jednou z metod léčby papilomů na genitáliích
Bohužel výběr metody není vždy založen pouze na osobních preferencích. V této otázce bude hrát roli také povaha papilomů, jejich velikost a počet a samozřejmě individuální vlastnosti těla pacienta.
Odstranění papilomů na penisu, stydkých pyscích nebo jiných intimních oblastech v Moskvě není obtížné. To lze provést nejen v nemocnicích, ale také v certifikovaných kosmetologických centrech.
Lidové cesty
Nejen tradiční, ale i tradiční medicína může pomoci odpovědět na otázku, jak se zbavit papilomů. Existuje mnoho způsobů, jak se zbavit výrůstků pomocí bylinných infuzí, alkoholových tinktur a různých směsí na bázi přírodních složek.
Ale pokud jde o odstranění papilomů na genitáliích, pak je lepší nechat tradiční metody stranou. Faktem je, že pokusem o nezávislé odstranění růstu na tak zranitelném místě můžete poškodit jemnou vrstvu. Hlavním důvodem, proč by odstranění genitálních papilomů měl provádět kvalifikovaný odborník, je to, že riziko jejich malignity je obvykle vyšší než u těch, které jsou lokalizovány v jiných částech těla.
Preventivní opatření
Papilomy na genitáliích jsou velmi nepříjemným jevem, ale bohužel je prakticky nemožné se před nimi 100% chránit. Speciální vakcína může riziko maximálně snížit. Podle studií dává výsledky v 98-99 případech.
Obecně můžete snížit riziko infekce dodržováním jednoduchých doporučení:
- Vyhýbání se promiskuitě;
- použití kondomu;
- Udržování zdravého imunitního systému;
- Včasná léčba nemocí;
- Odmítání špatných návyků;
- Dodržování pravidel osobní hygieny;
- Vyhýbání se stresu a přepětí.
Dodržování všech výše uvedených opatření pomůže nejen snížit riziko nákazy HPV, ale i řadou dalších onemocnění.

