Zánět sedacího nervu, příznaky, příčiny, léčba.
Obsah
- 1 Zánět symptomů ischiatického nervu způsobuje léčbu
- 2 Patogeneze
- 3 Klasifikace
- 4 Příčiny
- 5 Příznaky zánětu sedacího nervu
- 6 Analýzy a diagnostika
- 7 Léčba zánětu sedacího nervu
- 8 Medikamentózní léčba ischias ischiatického nervu
- 9 Léčba bez drog
- 10 Léčba zánětu sedacího nervu doma
- 11 Zánět sedacího nervu
- 12 Příčiny zánětu sedacího nervu
- 13 Příznaky zánětu sedacího nervu
- 14 diagnostika
- 15 Léčba zánětu sedacího nervu
- 16 Cvičení na záněty sedacího nervu
- 17 Možné důsledky a komplikace
- 18 Předpověď
- 19 Prevence
- 20 Jak léčit sedací nerv, když je skřípnutý
- 21 Přehled
- 22 Příznaky
- 23 Příčiny ischias
- 24 Léčba
Zánět symptomů ischiatického nervu způsobuje léčbu
Poškození sedacího nervu (n. Ischiadicus) zánětlivého původu je poměrně častou mononeuropatií dolních končetin, zejména u lidí ve vyšší věkové skupině (50-70 let). Incidence se liší na úrovni (20-25 případů/100 tisíc obyvatel), častější u mužů, zejména ve skupinách, jejichž práce zahrnuje významnou fyzickou aktivitu. Obvykle, neuropatie sedacího nervu je jednostranný. Toto onemocnění je často označováno jako ischias, neuralgie nebo neuropatie sedacího nervu, ischias.
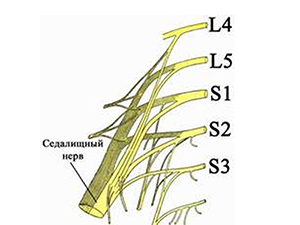
Definujme „co je ischias“. Jedná se o specifický komplex symptomů charakterizovaný silnou přetrvávající bolestí v kříži v úrovni začátku ischiatického nervu (tvořeného 5 míšními nervy L4-L5/S1-S3 plexus lumbosacralis – obr. níže) a podél jeho inervace (v hýždě, v zadním-vnějším povrchu stehna) a pokračování – v zóně inervace tibiálních a peroneálních nervů (noha a noha), doprovázené ostrým omezením pohyblivosti. Na obrázku níže.
Nejčastěji je ischias diskogenního původu (vertebrogenní ischias), tzn. se tvoří jako odpověď na dystroficko-degenerativní změny v lumbosakrální páteři, jmenovitě kompresi nervových vláken vyhřezlou meziobratlovou ploténkou, když opouštějí páteř jako součást míšních kořenů (bederní osteochondrózy, spondylóza lumbosakrální oblasti, nádory a poranění páteře). V tomto případě může být stlačen kterýkoli z 5 nervových kořenů nebo může být stlačeno několik míšních kořenů současně. Útlak a následný zánět sedacího nervu však mohou být způsobeny i extravertebrálními faktory. Podle MKN-10 ischias klasifikováno kódem M-54.3.
Obecně má zánět sedacího nervu benigní průběh a je léčitelný, nicméně u téměř 28 % pacientů dojde během následujících dvou let k relapsu. V některých případech může ischiatická neuropatie snížit schopnost pacienta pracovat po dlouhou dobu a dokonce způsobit invaliditu.
Patogeneze
Primární bolest nastává v důsledku stlačení nervových vláken, když opouštějí páteř jako součást míšních kořenů. Komprese sedacího nervu může nastat i na nižší úrovni – mezi spasmodickým piriformis m. a sakrospinózním vazem. V reakci na bolest a podráždění míšních kořenů/plášťů sedacího nervu dochází k aseptickému zánětu v měkkých tkáních a ochrannému svalovému spasmu, což zvyšuje syndrom bolesti během ischias.
Klasifikace
Klasifikace ischias je založena na etiologickém faktoru, podle kterého se rozlišují:
- Primární (symptomatický) ischias – primárně je postižen sedací nerv/jeho deriváty.
- Sekundární ischias – dochází k primárním onemocněním / mechanickému podráždění tkání sousedících s nervem s následným přechodem patologického procesu z nich přímo do sedacího nervu.
Podle topické klasifikace se ischias dělí na horní, střední a dolní.
Příčiny
Příčiny zánětu sedacího nervu lze rozdělit do dvou skupin:
- Vertebrogenní patologie (osteochondrózy, trauma/nádory, deformace/degenerace meziobratlových plotének, spondylóza, zakřivení páteře a její změny související s věkem, intervertebrální kýly a stenóza lumbosakrální páteře).
- Extravertebrální faktory (pyriformis syndrom, hypotermie, infekční a zánětlivá onemocnění urogenitální zóny, statické/dynamické přetěžování bederních a pánevních svalů, nadměrná tělesná hmotnost, těhotenstvípasivní životní styl). Zánět n. ischiadicus může se také vyvinout na pozadí různých infekčních onemocnění (HIV infekce, tuberkulóza, herpetická infekce, spalničky, spála). Toxické poškození nervu je možné jak v důsledku exogenní intoxikace (drogová závislost, otrava arsenem, chronický alkoholismus), tak při narušení metabolických procesů v těle (s dna, diabetes mellitus, dysproteinémie et al.).
Příznaky zánětu sedacího nervu
Nejvíce patognomickým příznakem neuritidy sedacího nervu je bolest v bederní/sakrální oblasti a níže podél postiženého nervového kmene. Nejčastěji je lokalizována v oblasti hýždí, šíří se podél zadní plochy stehna shora dolů s výrazným ozářením podél vnější zadní plochy nohy a chodidla (ke konečkům prstů). Pacienti zpravidla charakterizují ischias jako extrémně intenzivní syndrom vystřelující/pronikající bolesti, v některých případech bránící schopnosti samostatného pohybu. Pacienti si také stěžují na parestézie/znecitlivění na posterolaterálním povrchu nohy a oblastech chodidla.
Objektivně se příznaky ischias doplňuje pokles svalové síly (paréza) m. biceps, m. semitendinosus/semembranosus, což ztěžuje ohnutí nohy v kolenním kloubu. Charakteristickým znakem je v tomto případě převaha tonusu antagonistického svalu (quadriceps femoris), což vede k postavení dolní končetiny ve stavu nataženého kolenního kloubu. Proto je pro takové pacienty typická chůze v poloze s narovnanou nohou, to znamená, že se noha při posunu dopředu neohne v koleni pro další krok. Charakteristické jsou také parézy chodidla a prstů, absence/snížení Achillovy a plantární šlachy reflexy. Při dlouhém průběhu onemocnění jsou příznaky ischias doplněny atrofií paretických svalů.
Příznaky ischiatické neuralgie jsou často doplněny poruchami citlivosti na bolest, zejména v oblasti posterolaterálního povrchu nohy a chodidla. Charakteristické je oslabení svalově-kloubního čití v hlezenních kloubech a interfalangeálních kloubech. Typická je bolest při tlaku na výstupní bod. n. ischiadicus na stehně (sakrogluteální bod) a spouštěcí body Gara a Valle. Charakteristické příznaky ischiatické neuropatie zahrnují příznaky pozitivního napětí:
- Lassegue (silná bolest z polohy na zádech při zvedání rovné nohy).
- Bonnet (těžká vystřelující bolest u pacienta ležícího na zádech s pasivní abdukcí nohy pokrčené v kyčli a koleni).
Méně často neuropatie n. ischiadicus doprovázené vazomotorickými a trofickými změnami (hyperkeratóza, hypotrichóza, anhidróza, hyperhidróza) na boční ploše nohy, patě a hřbetu prstů, změny v růstu nehtů. Objevují se vazomotorické poruchy cyanóza a studené nohy. Tyto charakteristické příznaky umožňují identifikovat a provést diferenciální diagnostiku ischiatické mononeuropatie s lumbosakrální radikulopatií na úrovni L5-S2 a plexopatie.
Analýzy a diagnostika
Diagnóza je stanovena na základě charakteristického klinického obrazu a údajů instrumentálního vyšetření (radiografie, magnetická rezonance a počítačová tomografie páteře; elektroneuromyografie).
Léčba zánětu sedacího nervu
Jak léčit zánět sedacího nervu a je možné léčit ischias ischiatického nervu doma? Za prvé, ischias doprovázená bolestí vyžaduje:
- úplný odpočinek po dobu několika dní s intenzivní bolestí;
- částečné omezení motorické aktivity se střední bolestí.
Medikamentózní léčba ischias ischiatického nervu

Principy medikamentózní terapie jsou tišení bolesti a obnovení normální biomechaniky pohybů. Základem patogenetické léčby ischias kyčelního kloubu je použití analgetik a NSA, které účinně blokují mechanismy tvorby zánětlivých mediátorů (prostaglandiny) inhibicí enzymu cyklooxygenáza. Za tímto účelem lze v případě syndromu nevyjádřené bolesti předepsat analgetika – nenarkotická analgetika (Sedalgin, Paracetamol, fenazon, metamizol). V případech střední / silné bolesti jsou předepsány NSAID. Tyto zahrnují: Ibuprofen, Diklofenak, Ketoprofen, Meloksikam, Nimesulid, Indomethacin, Piroxicam et al.
Pokud jsou léky této skupiny nedostatečně účinné a dochází k silné bolesti, může být nutné předepsat narkotická analgetika 1-2krát (Tramal, Tramadol). Pokud je ischiadická neuralgie doprovázena přetrvávajícím svalovým napětím a přítomností myofasciálních bolestí, měla by být povinnou součástí terapie 2týdenní kúra svalových relaxancií (Baclofen, tolperison, Tizanidin) nebo jejich předpis v kombinaci s analgetiky.
Výhodné je jejich parenterální podání (injekce), ale jako adjuvans lze použít i masti/gely s protizánětlivou složkou – ketoprofen/diclofenac (masť). Indomethacin, Ketoprofenový gel, Fastum gel, Dicloran gel, Diclac gel, Ketoprom gel, Voltaren, Ibuprofenový krém atd.). Je třeba pochopit, že je nereálné zmírnit bolest za 2 dny, jak si mnoho lidí přeje. Délka léčby je minimálně 10 dní.
Pokud se objeví akutní radikulární bolest, je indikována blokáda spoušťových bodů, při které se roztok vstříkne do paravertebrálních bodů na úrovni postižené SMS lidokain/novokain s případným přidáním roztoku hydrokortizon и vitamín B12 (kyanokobalamin). V těžkých případech se roztoky vstřikují do epidurálního prostoru.
Jak léčit ischias ischiatického nervu při absenci/slabé účinnosti NSAID? Pokud léky nejsou dostatečně účinné pro úlevu od bolesti, lze předepsat krátkou kúru (3-5 dní) injekcí kortikosteroidů (Prednisolon, Dexamethason, Depos). Zvýšení účinnosti konzervativní léčby lze dosáhnout předepisováním terapeuticky vysokých dávek vitamínů B (Milgamma, vitamín B1, V6 и V12, Neurobion) a urychlují procesy regenerace nervových vláken.
Léčba neuritidy sedacího nervu, pokud je to nutné, může zahrnovat předepisování antihistaminik a desenzibilizačních činidel.
Jaké injekce jsou předepsány pro zkrácení doby léčby? Medikamentózní léčbu lze rozšířit o antioxidanty (kyselina lipoová), reparáty, které zlepšují trofismus (Actovegin, Solcoseryl), inhibitory cholinesterázy (ipidakrin, Prozerin) a skupiny vazoaktivních léků (Pentoxifylin).
Dlouhodobá silná bolest je zpravidla stresorem a přispívá k rozvoji neurotických reakcí a někdy vede k depresivním stavům. Proto se doporučuje zařadit do komplexní léčby sedativa nebo trankvilizéry (Diazepam, Alprazolam), a v těžkých případech – antidepresiva (Imipramin, Amitriptylin, Maprotiline, doxepin, Trazodon, paroxetin et al.).
Léčba bez drog
K obnovení fyziologicky normální biomechaniky pohybů se v období remise využívá klasická, segmentová a vazivová myofasciální masáž a speciální cvičení pro protažení/relaxaci a posílení svalů dolní části zad, pánve, stehen a dolních končetin. Ukazuje se gymnastika podle Williamse, jejíž videa cvičení lze nalézt na internetu. Dobré recenze a vysokou účinnost při obnově biomechaniky pohybů poskytují cvičení jógy, terapeutické plavání, prsa a trénink na speciálních simulátorech.
Léčba zánětu sedacího nervu doma
Léčba ischias doma může být jistě prováděna podle léčby předepsané lékařem. Pokud jde o léčbu zánětu sedacího nervu lidovými prostředky, je třeba poznamenat, že lidové prostředky (obklady z nastrouhaného kořene křenu, černé ředkve, jírovce, bylinné prostředky na bázi terpentýnu, kafru, feferonky atd.) mají požadovanou úroveň účinnosti a mohou být použity pouze jako pomocné metody.
Samoléčba ischias pomocí lidových léků doma se proto nedoporučuje jako hlavní terapie, protože to může přispět k chronicizaci patologického procesu a trvalému narušení motorické aktivity.
Zánět sedacího nervu
Zánět sedacího nervu (ischiadická neuralgie, lumbosakrální radikulitida, ischias) je jedno z nejčastějších neurologických onemocnění spojených s poškozením sedacího nervu (n. Ischiadicus) a klinicky se projevuje palčivou vystřelující bolestí do zadní části stehna, slabostí kolenního kloubu, poruchy kožní citlivosti kůže nohy a chodidla.
Onemocnění je většinou jednostranné. Oboustranné léze sedacího nervu jsou vzácné. Ischiasem trpí většinou lidé ve věku 40–60 let; incidence je 25–30 případů na 100 000 obyvatel.
Zánět sedacího nervu může snížit schopnost pacienta pracovat po dlouhou dobu a v těžkých případech dokonce způsobit invaliditu. Proto je tato patologie považována vertebrology a neurology nejen za medicínský problém, ale i za problém společensky významný.
Příčiny zánětu sedacího nervu
Příčiny vedoucí k zánětu sedacího nervu jsou různé. Tyto zahrnují:
- hypotermie bederní oblasti;
- vzpírání;
- herpetická infekce;
- osteochondróza;
- dna;
- zranění v oblasti pánve;
- herniovaný disk;
- spondylóza;
- stenóza páteřního kanálu;
- maligní nebo benigní nádory páteře;
- maligní nebo benigní nádory pánevních orgánů;
- piriformis syndrom;
- diabetes mellitus;
- urologická a gynekologická onemocnění;
- těhotenství a patologický porod;
- Reiterův syndrom;
- Lymeská nemoc;
- trombóza krevních cév;
- otravy těžkými kovy (arsen, rtuť, olovo).
Také příčinou zánětu sedacího nervu mohou být infekční onemocnění, například infekce HIV, spalničky, zarděnky, šarla, tuberkulóza.
Příznaky zánětu sedacího nervu
Hlavním příznakem zánětu sedacího nervu je intenzivní bolest, šířící se podél postiženého nervového kmene a nazývaná ischias. Je lokalizována v hýžďové oblasti a na zadní straně stehna, rozšiřuje se do bérce a chodidla až k samotným špičkám prstů. Povaha této bolesti je pacienty popisována jako „úder dýkou“, bolest je vystřelující nebo palčivá. Často je tak závažná, že jsou pacienti nuceni do nucené polohy a nemohou se samostatně pohybovat. Bolestivý syndrom je kombinován s poruchami citlivosti kůže na postižené dolní končetině.
Objektivní vyšetření odhalí potíže s ohýbáním nohy v kolenním kloubu, které se vysvětluje parézou m. semitendinosus, semimembranosus a bicepsu. Na tomto pozadí začíná převládat tonus m. quadriceps femoris a noha je fixována v natažené poloze v kolenním kloubu. Proto je typickým příznakem zánětu sedacího nervu pacient chodící s narovnanou nohou.
Při neurologickém vyšetření je zaznamenáno snížení nebo nepřítomnost reflexů Achillových a plantárních šlach a parézy svalů nohy. Dlouhodobé onemocnění může způsobit atrofii těchto svalů.
Poruchy citlivosti na bolest v důsledku zánětu sedacího nervu pokrývají vnější a zadní povrch bérce, stejně jako chodidlo. Oslabení svalově-kloubního smyslu je zaznamenáno v kotníku a interfalangeálních kloubech a v oblasti vnějšího kotníku citlivost na vibrace mizí nebo prudce slábne.
Další příznaky zánětu sedacího nervu jsou:
- bolest v místě, kde ischiatický nerv vystupuje ze stehna;
- bolestivost v bodech Valle a Gara;
- pozitivní Bonnetův příznak (příznak napětí), který spočívá v tom, že pacient pociťuje ostrou vystřelující bolest při pokusu o pasivní pohyb nohy pokrčené v kolenním a kyčelním kloubu vleže na zádech;
- pozitivní Lasègueův příznak (ostrá bolest, ke které dochází v určité fázi pomalého zvedání narovnané nohy vleže na zádech).
Zánět sedacího nervu může snížit schopnost pacienta pracovat po dlouhou dobu a v těžkých případech dokonce způsobit invaliditu.
V některých případech je zánět sedacího nervu doprovázen vazomotorickými a trofickými poruchami. To se projevuje chladem kůže nohy, její cyanózou a zhoršeným pocením v plantární oblasti (hyperhidróza, anhidróza).
diagnostika
Diagnostika zánětu sedacího nervu, vzhledem k výraznému klinickému obrazu onemocnění, nezpůsobuje obtíže. Může být mnohem obtížnější zjistit příčinu vývoje patologického procesu.
Při vyšetření pacienta věnuje neurolog zvláštní pozornost charakteristikám bolestivého syndromu, oblastem ztráty reflexů, snížení svalové síly a zhoršené citlivosti kůže.
Při diagnostice zánětu sedacího nervu se používají instrumentální diagnostické metody:
- elektroneurografie;
- elektromyografie;
- ultrazvukové vyšetření pánevních orgánů a kyčelních kloubů;
- radiografie lumbosakrální páteře;
- počítačové nebo magnetické rezonanční zobrazování pánevních orgánů a kyčelních kloubů.
Léčba zánětu sedacího nervu
Doporučuje se klid na lůžku a pacienti se zánětem sedacího nervu musí být uloženi na tvrdou podložku. Optimální poloha je na břiše s malým polštářkem umístěným pod hrudníkem. V případě potřeby lze pacienta přikrýt teplou přikrývkou. Neměli byste používat vyhřívací podložky nebo zahřívací obklady, protože teplo zvyšuje průtok krve do místa poranění, v důsledku čehož se zvyšuje otok měkkých tkání, zvyšuje se komprese sedacího nervu, a proto se bolest stává intenzivnější.
Medikamentózní léčba zánětu sedacího nervu se provádí pouze podle předpisu neurologa. Léčebný režim zahrnuje:
- Nesteroidní protizánětlivé léky. Tyto léky mají výrazný protizánětlivý a analgetický účinek. Abyste předešli možnému rozvoji nežádoucích účinků, neměli byste zvyšovat dávkování doporučené lékařem.
- Analgetika centrálního účinku. Používají se ke krátkodobé úlevě od intenzivní bolesti, protože mohou u pacienta vyvolat vznik psychické závislosti.
- Kortikosteroidy. Mají silný protizánětlivý a protiedematózní účinek. V závažných případech, kdy jsou jiné léky neúčinné, mohou být léky této skupiny injikovány do epidurálního prostoru, což pomáhá rychle zlepšit stav pacienta.
- Antidepresiva. Snižují závažnost strachu a úzkosti, uklidňují pacienta a normalizují spánek.
- Vitamíny. Vitamínové komplexy příznivě působí na funkce nervového systému a napomáhají obnově poškozených nervových vláken.
Také při léčbě zánětů sedacího nervu se hojně používají masti, které působí buď protizánětlivě (Voltaren, Diclofenac, Nurofen) nebo lokálně dráždivě (Finalgon, Apizatron).
Ve fázi remise se uchylují k fyzioterapeutickým metodám ovlivnění pomocí elektro- a fonoforézy léků, UHF terapie, magnetické a laserové terapie, akupunktury a parafínových koupelí.
Ischiasem trpí většinou lidé ve věku 40–60 let; incidence je 25–30 případů na 100 000 obyvatel.
Pokud je konzervativní terapie neúčinná, zvažuje se otázka chirurgické léčby ischias. Volba metody chirurgické intervence závisí na tom, jaký konkrétní stav způsobil poškození sedacího nervu.
Cvičení na záněty sedacího nervu
Po odeznění akutního procesu se pacientům doporučuje zapojit se do pravidelných fyzioterapeutických cvičení. Fyzická cvičení při zánětu sedacího nervu urychlují proces rehabilitace a jsou také účinná v prevenci relapsů.
Měli byste zahájit kurzy fyzikální terapie pod vedením instruktora. Cvičení by nemělo způsobovat svalové napětí, nepohodlí nebo vzhled či zesílení bolesti. Intenzita zátěže by se měla zvyšovat postupně s tím, jak se zvyšuje svalová síla pacienta. Fyzikální terapii lze doplnit dalšími druhy pohybových aktivit, jako je plavání, chůze nebo jízda na kole.
Hlavním cílem fyzikální terapie zánětu sedacího nervu je zvýšit svalový tonus, zlepšit jejich prokrvení a zmírnit zánět. Pravidelná fyzická aktivita navíc pomáhá normalizovat tělesnou hmotnost a umožňuje vám vytvořit tzv. svalový korzet – posílit svaly, které podpírají páteř a zabránit skřípnutí nervových kořenů.
Cvičení proti zánětu sedacího nervu je zaměřeno na práci různých svalových skupin a především hýždí a nohou. Do komplexu lze zahrnout následující cvičení:
- Výchozí pozice: leh na zádech na tvrdém povrchu. Zvedněte nohy a pokrčte kolena a přitáhněte je k hrudi. Zůstaňte v této poloze po dobu 30 sekund. Vraťte se do výchozí pozice. Opakujte 10-12krát. Pokud je cvik náročný na provedení, můžete si podepřít hýždě rukama.
- Výchozí pozice: vleže na boku. Přitáhněte nohy k hrudníku, zatáhněte za prsty a poté se narovnejte. Cvičení by mělo být provedeno 10-12krát rychlým tempem.
- Výchozí pozice: leh na břiše, nohy u sebe, ruce natažené dopředu. Zvedněte horní část těla a zvedněte se z podlahy. Nohy zůstávají nehybné. Zůstaňte v této poloze několik sekund a plynule se vraťte do výchozí polohy. Cvičení provádějte 5-6krát. Jak svaly posilují, počet opakování se postupně zvyšuje.
- Výchozí pozice: sedí na židli, záda rovně, ruce za hlavou, nohy zkřížené. Proveďte otočky těla doleva a doprava. Je třeba provést 10 otáček v každém směru.
- Výchozí pozice: klečíte na podlaze, ruce zvednete nad hlavu. Předkloňte se, snažte se dotknout dlaněmi podlahy a poté se vraťte do výchozí polohy. Cvičení musíte provést 15krát.
- Výchozí pozice: sedí na podlaze, nohy natažené dopředu, ruce zvednuté na úroveň ramen a roztažené do stran. Pružnými pohyby posuňte paže dozadu a vraťte se do výchozí polohy. Cvičení opakujte 5-8krát.
- Výchozí poloha: leh na zádech, nohy rozkročené do stran, ruce za hlavou. Pomalu zvedněte nohy, aniž byste zvedli lopatky z podlahy. V maximálním bodě by měly být nohy na několik sekund fixovány a poté se plynule vrátit do výchozí polohy. Cvičení opakujte 5-10krát.
- Výchozí pozice: stoj, chodidla na šířku ramen. Položte si pravou ruku na pas a levou ruku natáhněte nad hlavu. Proveďte 10 naklonění doprava. Poté změňte polohu rukou a proveďte stejný počet ohybů doleva.
Možné důsledky a komplikace
Často se vyskytující nebo dlouhodobý zánět sedacího nervu má negativní vliv na prokrvení a trofiku svalů postižené končetiny, ale i některých vnitřních orgánů. Přerozdělení pohybové aktivity způsobené vynuceným postavením postižené končetiny vede k narušení funkcí celého pohybového aparátu a negativně ovlivňuje organismus jako celek.
Ischias může způsobit řadu komplikací:
- suchost a ztenčení kůže na postižené končetině;
- svalová atrofie, v důsledku čehož noha na postižené straně „vysychá“, to znamená, že ztrácí svůj objem;
- ztenčení a zvýšená lámavost nehtů;
- snížená svalová síla;
- narušení mechaniky pohybů v kolenních a hlezenních kloubech, což vede ke změnám chůze a zvýšené únavě;
- paréza nebo paralýza svalů postižené nohy.
Komplikacemi zánětu sedacího nervu z vnitřních orgánů jsou retence nebo inkontinence stolice, ztráta kontroly nad močením, prudký pokles libida a erektilní dysfunkce.
Předpověď
Při včasné a adekvátní léčbě je prognóza příznivá. Pokud je konzervativní terapie neúčinná, mohou se objevit indikace k chirurgické intervenci.
Prevence
Pravidelně prováděná preventivní opatření mohou snížit riziko rozvoje primárního zánětu sedacího nervu o více než 80 % a také recidivy onemocnění. Mezi takové události patří:
- pravidelná fyzická aktivita;
- správné zvedání závaží (z pozice dřepu s rovnými zády);
- formování správného držení těla;
- vyhnout se hypotermii bederní a pánevní oblasti;
- udržení normální tělesné hmotnosti.
Video z YouTube k tématu článku:
Jak léčit sedací nerv, když je skřípnutý
Jedním z největších nervů v těle je ischiatický nerv. Jak ji léčit v případě zánětu či skřípnutí, to je otázka, která trápí především dospělou populaci nad 30 let a těhotné ženy. Právě tato kategorie lidí nejčastěji trpí onemocněním zvaným ischias (ischias). Hlavním příznakem poškození sedacího nervu je bolest v dolní části zad, vyzařující do nohy.
Přehled
Abychom pochopili, jak léčit zánět sedacího nervu, je užitečné si uvědomit příčiny jeho poškození a také jeho anatomické umístění. Sedací nerv sestupuje z lumbosakrálního plexu (čtvrtý a pátý bederní obratel). Je pokryta m. piriformis. Inervuje kolenní a kyčelní klouby. Dále se nervy dělí na tibiální a tibiální nervy (které inervují bérce).
Příznaky
Při stlačení jakýchkoli nervů člověk pociťuje nepříjemné tělesné signály a bolest. Když dojde k sevření nervových kořenů v místě, kde páteř vstupuje a vystupuje, vzniká ischias. Bez ohledu na provokující faktor, pokud je poškozen ischiatický nerv, pacient bude mít bolesti v dolní části zad a nohou.
U ischias se bolest vyskytuje v celé noze, často jednostranná. Nepohodlí nelze ignorovat, protože jde o jasný neurologický příznak onemocnění.
Dalším poměrně přesným znakem ischias je také bolest při ohýbání a narovnávání nohy v leže. V tomto případě dochází k nepohodlí v kolenním kloubu.
Pokud člověk pociťuje bolest v noze při ohýbání v úhlu asi 90 stupňů, s největší pravděpodobností je postižen jeho sedací nerv.
Bolest se ischiasem může být bolestivá, pulzující, vystřelující nebo tahání. Může vyzařovat do hýždí. A pokud dojde k sevření nervu, noha může znecitlivět.
Nepříjemná bolest snižuje výkon. Důležité je, že zánět nervu musí být správně diagnostikován. Někteří lidé si to pletou s podvrtnutím nebo natažením svalů, což má za následek také bolesti zad.
V každém případě, pokud se vyskytnou potíže nebo nepohodlí v pohybech, měli byste se poradit s lékařem. Odložení léčby na později může mít hrozné následky.
Příčiny ischias
Nerv lze skřípnout, dotknout se nebo sevřít různými způsoby, ne nutně v důsledku pádu nebo vnějšího vlivu. To může být:
- Mechanické příčiny (posunutí obratlů, kýla, osteochondróza).
- Teplota (hypotermie).
- Nádory, infekce.
- Komprese nervů hematomem, stejně jako postinjekční abscesy.
- Neuropatie spojená s metabolickými poruchami (závislost na alkoholu).
- Těhotenství.
Léčba
Jak léčit zánět sedacího nervu je otázka, na kterou je v případě ischiasu potřeba odpovědět co nejdříve. V každém případě samoléčba není řešením. Po vyšetření a diagnóze lékař vypíše potřebný recept se seznamem požadovaných léků.
Jaké metody a techniky pomohou při sevření sedacího nervu? Je důležité vědět, co dělat v případech, kdy se objeví silná akutní bolest a není možné se dostat k lékaři.
