Příčiny a léčba osteochondrózy.
Obsah [Zobrazit obsah]
Příčiny a léčba osteochondrózy
Osteochondróza páteře: příčiny, příznaky, typy a léčba osteochondrózy
Spinální osteochondróza je onemocnění pohybového aparátu, které postihuje buď jednu z částí páteře (hrudní, bederní nebo krční), nebo pokrývá celou páteř. Pojďme se podrobně zabývat příznaky, příčinami a léčbou osteochondrózy. Jeho charakteristickým znakem je rozvoj degenerativních procesů postihujících jak meziobratlové ploténky, tak strukturální tkáně obratlů.

osteochondróza, typy, příznaky, léčba
Příznaky a příčiny osteochondrózy
Hlavním příznakem spinální osteochondrózy je bolest v zádech nebo krku. Přítomnost a závažnost této bolesti závisí na stadiu onemocnění. Může dojít i k svalové atrofii, může se snížit citlivost a může být narušena činnost vnitřních orgánů. Podle toho, která část páteře je abnormálním procesem postižena, je zvykem rozlišovat typ onemocnění. Osteochondróza páteře může být krční, bederní nebo hrudní. Nesprávná a předčasná léčba spinální osteochondrózy může vést k poškození páteře, které se stane nevratným.
Intervertebrální ploténky se mohou v důsledku poruch probíhajících v procesech metabolismu a výživy během onemocnění opotřebovat a zanítit, což člověku způsobuje nesnesitelnou bolest. Mezi odborníky, kteří nedospěli ke konsenzu, jsou neustále diskutovány důvody vzniku a vývoje osteochondrózy a její psychosomatiky. Za hlavní příčinu osteochondrózy je stále považováno nerovnoměrně rozložené zatížení podél páteře. Příčinou může být časté nošení těžkých předmětů v jedné ruce, nesprávné držení těla při dlouhém sezení, absence ortopedické matrace a pohodlného polštáře při nočním spánku. Zvažují se také faktory onemocnění, jako je zvýšená tělesná hmotnost, různá zranění, fyzická nečinnost, ploché nohy.
Podle statistik trpí osteochondrózou 40 až 90 procent pozemšťanů ve věku 30 až 35 let. Nemoc se může rozvinout i u mladších lidí, pokud nosí těžké věci, jako je batoh, na jednom rameni, mají nepohodlnou obuv nebo utrpěli poranění páteře.
Klikněte zde – všechny materiály k tématu Osteochondróza
Všechny portálové materiály o osteochondróze jsou na odkazu na fotografii výše
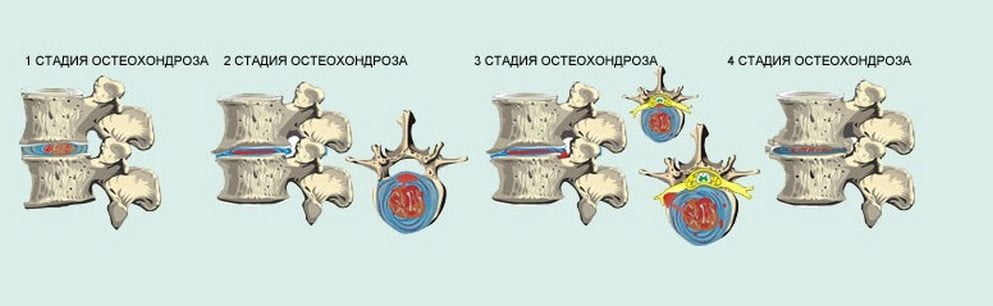
Fáze osteochondrózy
Existují 4 fáze onemocnění:
Fáze 1 je úplným začátkem abnormálního procesu, který se vyskytuje v jádře meziobratlové ploténky, kdy dochází k dehydrataci, což vede k poklesu její výšky. V této fázi se mohou v kroužku disku objevit praskliny. Všechny tyto změny pacient ještě nepociťuje. Pouze v případě, že zaujmete neobvyklou polohu a aktivně provádíte jakékoli cvičení, může se objevit určité nepohodlí.
Ve 2. stádiu, kdy se výška plotének snížila, se také zmenšila vzdálenost mezi sousedními obratli. Zároveň může dojít k prověšení páteřních svalů a vazů, což způsobuje zvýšenou pohyblivost obratlů. To zase vede k možnosti posunutí nebo sklouznutí obratlů. To může mít za následek spondylolistézu. Obratle posunuté z jejich obvyklého místa mohou pacientovi způsobit nepohodlí při provádění určitých akcí a v oblasti patologie může být pociťována bolest.
3. stadium osteochondrózy je charakterizováno tvorbou prolapsů, různých výběžků na meziobratlových ploténkách, možný je i výskyt subluxací a artróz v kloubech páteře. To způsobuje ztuhlost pohybů. Pacient pociťuje brnění končetin, jejich necitlivost. Bolest je pociťována v oblasti krku nebo dolní části zad, což závisí na lokalizaci onemocnění.
Když nastane 4. stadium onemocnění, tělo začne napravovat aktuální situaci, bojuje s výslednou pohyblivostí obratlů. K tomu začíná vytvářet kostní útvary (osteofyty) v těch místech, kde se obratle staly patologickými. Osteofyty způsobují bolest poraněním nervových kořenů a přilehlého obratle. Fibrózní ankylóza může začít v ploténkách a obratlových kloubech, zdá se, že páteř je v tomto místě obalena. Hlavní příznaky onemocnění se stávají minimálními, někdy úplně zmizí, což není důvod k neprovádění léčby.
Patologie plotének, intervertebrální kýly, výrůstky na obratlích vedou k četným abnormalitám ve fungování mnoha orgánů a systémů: zhoršený krevní oběh, fungování míchy, její podráždění, otoky, fibróza kolem obratlových struktur. Stanovení správné diagnózy a předepsání adekvátní léčby by mělo být svěřeno pouze odborníkům. Samoléčba spinální osteochondrózy může mít smutný konec.
Prevence spinální osteochondrózy
Pro prevenci patologií v páteři byla vyvinuta a úspěšně aplikována speciální doporučení. Tyto zahrnují:
– aktivní životní styl (plavání, závodní chůze, běh, každodenní ranní cvičení, jízda na kole);
— správné držení těla při sedavém zaměstnání;
– používání pohodlných stolů a židlí, které mohou podporovat páteř v pohodlné poloze při sedavé práci;
– pravidelné zahřívání a cvičení;
– používání ortopedických matrací a polštářů pro noční spánek;
– Vyhněte se nošení těžkých předmětů;
– při zvedání těžkých předmětů se musíte opatrně naklonit, ohýbat kolena a pomalu se zvedat a brát předmět rukama;
– napumpujte a neustále udržujte tónované břišní svaly;
– noste pouze pohodlnou obuv, vyhněte se vysokým podpatkům;
– pro výživu používejte zdravé potraviny bohaté na vitamíny a prospěšné mikroelementy.
Léčba osteochondrózy: které léky jsou účinné?
Osteochondróza může způsobit spoustu nepohodlí a může výrazně snížit kvalitu života, a proto vyžaduje povinnou a specializovanou léčbu.
Pokročilá osteochondróza způsobuje vážné komplikace, které mohou vést k částečné a dokonce úplné ztrátě schopnosti pracovat.
Díky průběhu procedur z akupunktury, masáží a fyzioterapie je možné dosáhnout zmírnění bolesti, zlepšení pohyblivosti a normalizace celkového stavu.

Dnes existuje samostatný směr pro léčbu bolesti zad – minimálně invazivní chirurgie:
- nízké trauma a přesnost;
- minimální riziko komplikací;
- krátká doba zotavení po operaci.
Další informace.

Integrovaný přístup k léčbě cervikální osteochondrózy zahrnuje odstranění nadměrného zatížení meziobratlových disků, normalizaci krevního oběhu a odstranění bolesti ve svalech.
Doporučuje se absolvovat rehabilitační léčbu ve specializovaných nemocnicích a rehabilitačních centrech specializovaných na komplexní rehabilitaci a konzervativní léčbu osteochondrózy.
Osteochondróza páteře jako onemocnění lidského druhu neboli „civilizační choroba“ je spojena se vzpřímeným držením těla, při kterém se výrazně zvyšuje zatížení celé struktury páteře a meziobratlových plotének. Moderní, sedavý způsob života situaci jen zhoršuje. Sotva existuje dospělý, který nezažil projevy osteochondrózy v té či oné formě. Z tohoto důvodu otázky o tom, jak, s čím a kde léčit osteochondrózu, neztrácejí svůj význam.
Čtyři pětiny všech bolestí zad jsou způsobeny osteochondrózou. A z hlediska vynaložených prostředků na její léčbu není na horší úrovni než kardiovaskulární onemocnění nebo chřipka.
Příčiny
Po dosažení středního věku se v meziobratlových ploténkách vytváří cévní řečiště, a proto dochází k jejich výživě podle principu difúze. To komplikuje zejména regeneraci meziobratlových plotének po nadměrné nebo asymetrické zátěži a také mikro- a makrotraumatu.
Nedostatečná nebo iracionální výživa přidává „palivo do ohně“ a meziobratlová chrupavka, která nedostává potřebné živiny, začíná postupně řídnout, ztrácet pevnost a pružnost a deformovat se.
Přesné příčiny osteochondrózy bohužel nebyly dosud stanoveny, takže se obecně uznává, že se jedná o určitou kombinaci rizikových faktorů, včetně:
- Poruchy metabolických procesů v těle;
- Genetická predispozice;
- Špatný fyzický vývoj, špatné držení těla a ploché nohy, jiné poruchy pohybového aparátu;
- Infekční onemocnění a intoxikace;
- Mikrotraumata páteře v důsledku pádů, nárazů, náhlých pohybů a nadměrného zatížení, podobné asymetrické pohyby;
- Makrotrauma páteře v důsledku zlomenin a modřin;
- Špatná výživa, sedavý životní styl a nadváha, což vede k nedostatku tekutin, vitamínů a mikroelementů;
- Stresové podmínky a kouření, vedoucí ke křečím a zúžení krevních cév;
- Meteorologické podmínky, ve kterých je nízká teplota a vysoká vlhkost.
Existuje mnoho důvodů pro rozvoj osteochondrózy a všechny jsou tak či onak důsledkem nesprávného životního stylu, jehož rukojmím se stává stále více lidí v moderní společnosti.
Prevence osteochondrózy
Je zřejmé, že nejlepší prevencí osteochondrózy je vyvážená strava a fyzické cvičení, které zahrnuje:
- Ranní samomasáž dolní části zad, zad a končetin.
- Hygienická gymnastika švihovými pohyby paží a nohou, výskoky na místě, rotace hlavy, přítahy na hrazdě.
- Pětiminutová fyzická pauza na pracovišti se sestavou 7-9 cviků.
- Plavání v bazénu, zejména na zádech.
Samozřejmě, pokud zmeškáte čas na prevenci, bude muset být tento seznam cvičení rozšířen o terapeutická cvičení, která zahrnují techniky pro trakci páteře.
Výživa při osteochondróze by měla obsahovat velké množství bílkovin, s výjimkou pokrmů z hub, zbytky másla z živočišných tuků, první chody jsou převážně vegetariánské, druhé chody dušené nebo v troubě, svačiny jsou hlavně želé, nízkotučné omáčky, bylinky a koření – jsou vítány. Výrazně je omezena konzumace soli a nasolených potravin (sleď, losos, domácí přípravky na zimu), cukru, mouky, másla a dalších cukrářských výrobků, hroznů a hroznové šťávy, silné kávy a čaje, alkoholu a kouření.
Hmotnost denní krmné dávky by obvykle neměla přesáhnout 2 kg, tekutina – 1 litr a kilokalorie – 2600 jednotek. Denní strava je vypočítána pro častá jídla – 5-7 jídel denně.
Pokud testy ukazují nedostatek určitých vitamínů a mikroelementů, jsou předepsány dodatečně.
Diagnóza osteochondrózy
V závislosti na místě může být osteochondróza:
- Sheyny (25 % případů) – provázené bolestmi paží a ramen, bolestmi hlavy s dalším možným rozvojem syndromu vertebrálních tepen, kdy se objevuje tinnitus, „fleky“ a barevné skvrny před očima, mírné závratě.
- Hrudní páteř, – bolestivé pocity vznikají jako „kůl“ na hrudi, bolest „vystřeluje“ do dalších orgánů: srdce, plíce, žaludek.
- Lumbosakrální páteř (50 % případů) – bolesti v bederní oblasti, vyzařující do nohou, křížové kosti, někdy i do oblasti třísel, mohou být doprovázeny syndromy dysfunkce a citlivosti svalů dolních končetin.
- Časté (12 % případů) – jde o kombinaci páteřní osteochondrózy několika částí najednou, a proto – nejtěžší forma tohoto onemocnění.
Kromě bolestivé bolesti v odpovídajících částech páteře, pocitu bolesti a necitlivosti v končetinách, bolestivých „výstřelů“ v různých orgánech a svalech s osteochondrózou jsou pozorovány další příznaky: svalové křeče, snížená volnost pohybu a zvýšená bolest při kašli nebo kýchání, dodatečné zátěži a ostrých zatáčkách nebo náklonech.
Předběžná diagnóza je stanovena jak na základě výše uvedených příznaků, tak na základě vstupního vyšetření lékařem, který pacientovi zkontroluje páteř v různých polohách – vleže, ve stoje, vsedě – ve stavech pohybu a klidu, po které je pacient odeslán na diagnostiku hardwaru. k potvrzení a upřesnění či vyvrácení diagnózy. Mezi hlavní typy vyšetření páteře patří MRI, počítačová tomografie, radiografie a dopplerovský ultrazvuk hlavních tepen mozku, jinak známý jako ultrazvuk MAG.
Stává se, že po důkladném vyšetření jsou identifikována další doprovodná onemocnění, která jsou komplikacemi osteochondrózy: páteřní a intervertebrální kýla, výčnělek meziobratlového disku, radikulitida a kyfóza.
Kvalita diagnostiky je prvořadá, protože mnohé příznaky osteochondrózy jsou naprosto shodné s příznaky jiných onemocnění a zdrojem bolesti může být jak kořen páteře, tak poškozená meziobratlová ploténka.
Léčba osteochondrózy
Po diagnóze však následuje léčba, která může být dvou typů – konzervativní и provozní – v závislosti na zanedbání a závažnosti onemocnění a dostupnosti vnitřních zdrojů pro zotavení, další indikace a kontraindikace.
V některých závažných případech se nelze vyhnout operaci, v jiných je konzervativní léčba opodstatněná. Správnou volbu však mohou učinit pouze vysoce kvalifikovaní lékaři a někdy i jejich konzultace.
Konzervativní léčba, stejně jako následná rehabilitace, vyžaduje integrovaný přístup, což znamená použití mnoha technik z různých odvětví medicíny. Moderní ruská medicína ve většině případů redukuje konzervativní léčbu a pooperační rehabilitaci na dvě věci: medikamentózní terapii a hardwarovou léčbu. Zároveň dochází k totálnímu podcenění vlastních zdrojů těla, k léčbě dochází jakoby „v nepřítomnosti“ samotného pacienta, jako by k aktivní účasti pacienta na léčbě nemohlo nebo nemělo dojít. Taková „pasivní“ léčba a rehabilitace jsou vždy delší a někdy neúspěšné.
V tomto případě by konzervativní léčba a pooperační rehabilitace měla zahrnovat několik různých technik, jako jsou:
- Cvičební terapie – cvičení léčebné gymnastiky;
- Izometrická kinezioterapie;
- Manuální terapie;
- reflexní terapie;
- Podvodní hydromasáž;
- Trakční léčba (nebo vykládací léčba založená na trakci páteře);
- Magnetická, elektrická a vibrační stimulace;
- Ultrazvuk a laserová terapie;
- Mobilizace-vakuová terapie;
- Terapeutická strava
- Psychoterapie;
- Drogová terapie.
Při správném výběru a kombinaci mnoha terapeutických metod lze medikamentózní léčbu odsunout na poslední místo a uchýlit se k ní v minimálním množství nebo v akutních fázích.
Kurzy s psychologem v kombinaci s cvičební terapií nutí člověka věřit ve vlastní sílu a aktivně se podílet na zotavení nebo pooperačním zotavení.
Manuální a hydromasážní, reflexní terapie nejen zlepšují krevní oběh, zmírňují bolestivé syndromy, ale také probouzejí vnitřní síly těla.
Podceněním role dietetiky lze minimalizovat účinnost medikamentózní léčby, protože individuálně a správně zvolená strava umožňuje nasytit buňky těla nezbytnými živinami, mikroelementy a vitamíny, předcházet doprovodným komplikacím na jiných orgánech a nezhoršovat průběh onemocnění, jako je např. cukrovka, obezita, kardiovaskulární onemocnění a onemocnění trávicího traktu.
A přesto je stále nutná medikamentózní terapie, která obvykle zahrnuje několik terapií:
- Analgetikum (analgetika a lokální léky proti bolesti);
- Protizánětlivé (pantohematogen, karipazim, ibuprofen, nise, rheoprin a další léky);
- Spazmolytika (drotoverin, sirdalud, baklofen, miolastan, Botox atd.);
- Antioxidant (tokoferol, vitamín C, kyselina thioktová, mexidol atd.);
- Stimulace mikrocirkulace krve (trental, theonicol, actovegin, kyselina nikotinová atd.);
- Korekce psychosomatických poruch a prevence degenerace chrupavkové tkáně (glykosamin sulfát, chondroitin sulfát, kyselina hyaluronová, alflutop, diacerin, estrogeny, piascledin aj.).
Abychom to shrnuli: pooperační rehabilitace a konzervativní léčba osteochondrózy na speciálních odděleních veřejných klinik ve většině případů zbavuje pacienty možnosti podstoupit komplexní rehabilitační léčbu a taková domácí léčba přidává několik dalších problémů. Faktem je, že při pokusu o rehabilitaci doma se pacient potýká minimálně s následujícím:
- pociťuje nedostatek zdravotnického vybavení – ortopedických lůžek, cvičebních pomůcek, fyzioterapeutických přístrojů nebo prostě jen potřebného prostoru pro fyzioterapeutická cvičení;
- odhaluje neschopnost sebeorganizace a sebekázně, což je podstata všech metod zlepšujících zdraví: nemůže jednoduše dlouhodobě dodržovat režim spánku, bdění, brát léky, podstupovat léčebné procedury a výživu.
- pociťuje nedostatek dietetických a kuchařských dovedností, které jim umožňují vytvářet recepty a správně vybírat a rozdělovat denní stravu, jejichž porušení může negovat účinnost jiných technik zlepšujících zdraví.
Rehabilitační léčbu je tedy nejlepší absolvovat ve specializovaných nemocnicích a rehabilitačních centrech specializovaných na komplexní rehabilitaci a konzervativní léčbu osteochondrózy.
Licence Ministerstva zdravotnictví Moskevské oblasti č. LO-50-01-009095 ze dne 12. října 2017.
osteochondrózy

Přehled
osteochondrózy je stav, při kterém je pozorována řada poruch kloubní chrupavky dystrofické povahy. Osteochondróza se může projevit v různých kloubech, ale nejčastěji postihuje osteochondrózu intervertebrálních disků. Pokud vezmeme v úvahu lokalizaci onemocnění, pak se osteochondróza obvykle dělí na hruď, krční, bederní.
Osteochondróza je onemocnění, které způsobuje bolest v zádech přibližně v 80% případů. V případě komplikací osteochondrózy vyhřezlé meziobratlové ploténky někdy se objevuje bolest hlavy, končetin a dalších orgánů. Zvažuje se nejběžnější bederní osteochondróza, což způsobuje bolest v nohou. Mnoho lidí si stěžuje na příznaky cervikální osteochondróza, což způsobuje bolest v pažích a hlavě. Na forma hrudníku onemocnění, dochází k bolesti ve vnitřních orgánech.
Příčiny osteochondrózy
Původní příčina výskytu spinální osteochondróza za lidské vzpřímené držení těla. Existuje mnoho různých teorií ohledně příčin osteochondrózy. Jsou to například dědičné dispozice, úrazy a metabolické poruchy v těle. Určení příčin tohoto onemocnění je komplikováno skutečností, že se onemocnění projevuje u lidí různého věku, různé postavy a fyzické úrovně vývoje.
Existuje také teorie, že příčinou osteochondrózy je usazeniny soli v páteři. Odborníci však tvrdí, že je to do jisté míry mylná představa. A právě správný rozbor příčin onemocnění je základem účinné léčby onemocnění.

S osteochondrózou je povaha onemocnění nezánětlivé, degenerativní-dystrofické. Při rozvoji onemocnění dochází k narušení výživy tkání a k degeneraci její struktury. Lidé, kteří mají neustále aktivní fyzickou aktivitu, mají silnější a pružnější kostní tkáň. To je vysvětleno skutečností, že disky páteře u dospělého nemají své vlastní cévy, takže kyslík i živiny vstupují do disků z tkání, které se nacházejí poblíž. Takový proces může být dokončen pouze tehdy aktivní krevní oběh, což je možné pouze v procesu neustálé intenzivní svalové práce.
Každá meziobratlová ploténka se skládá ze dvou částí. Ve středu ploténky je nucleus pulposus, díky kterému je ploténka elastická a je obklopena vláknitým, silným prstencem. Pokud se výživa meziobratlových plotének zhorší, může dojít ke zničení struktury biopolymerních sloučenin. V důsledku snížení obsahu vlhkosti v kotouči se stává křehkým. A pokud je páteř přetížena, nucleus pulposus se rozdělí na fragmenty. V důsledku toho je jeho elasticita výrazně snížena. Vláknité kroužky také ztrácejí pevnost. Takové jevy se stávají výchozím bodem pro projev osteochondrózy u člověka.
Vzhledem k projevu degenerativně-dystrofické změny se vyskytuje v páteři kalcifikace poškozené ploténky, vazy, pouzdra. Tento jev je poslední fází procesu vývoje onemocnění.
Bohužel opačný proces po takových změnách páteře je téměř nemožný. Hlavním úkolem léčby osteochondrózy je proto udržení současného stavu.
V zásadě se projevy osteochondrózy stávají výraznějšími u lidí po dosažení věku třiceti pěti let. Navíc čím je člověk starší, tím více projevů nemoci zažívá. V poslední době se však stále více mladých lidí obrací na lékaře se stížnostmi na bolesti zad.
Důvody pro tak časný nástup osteochondrózy jsou především velmi malá fyzická aktivita, problémy s držením tělaa zakřivená páteř, ploché nohy и obezita. Dnes jsou hlavní příčiny osteochondrózy považovány za následující:
- dědičná predispozice;
- problémy s metabolickými procesy, intoxikace, infekce;
- nadváha, špatná výživa (nízký příjem tekutin, nedostatek mikroelementů);
- přítomnost poranění páteře, její zakřivení, nesprávné držení těla, ploché nohy;
- existence ve špatných podmínkách prostředí;
- neaktivní životní styl;
- pravidelné zvedání závaží, dlouhodobá práce v nepohodlných pozicích, činnosti, při kterých člověk často opakuje trhavé pohyby, obraty a ohyby těla;
- přílišná fyzická námaha, přetížení páteře v důsledku onemocnění nohou, nepohodlí při nošení obuvi a také stres během těhotenství;
- náhlé ukončení pravidelného tréninku lidmi, kteří sportují, stres, silné kouření.
Příznaky osteochondrózy

Lidé, kteří trpí osteochondrózou, pociťují především znatelnou bolest v zádech. Někdy je taková bolest doprovázena necitlivostí, stejně jako pocity bolesti v končetinách. Pokud léčba osteochondrózy nezačne včas, pak člověk rychle ztrácí váhu a vyvíjí se atrofie končetin. Při fyzické námaze a stresu, stejně jako při zvedání příliš těžkých předmětů, během kýchání a kašel, bolest může být intenzivnější. U pacienta s osteochondrózou se rozsah pohybů snižuje, svalové křeče.
Cervikální osteochondróza se projevuje v důsledku strukturálních rysů krční páteře. Obratle krční páteře jsou výrazně menší než obratle ostatních částí páteře. V souladu s tím se cervikální osteochondróza projevuje v důsledku neustálého zatížení krku. Příznaky cervikální osteochondrózy jsou vyjádřeny následovně: objevují se bolesti v pažích, krku, ramenou a mohou se objevit i bolesti hlavy. Tento typ onemocnění je charakterizován syndrom vertebrální artérie. Když se tento syndrom projeví, člověk pocítí přítomnost hluku v hlavě, před očima blikají „skvrny“ a má závratě. Před očima se mohou objevit vícebarevné skvrny a zároveň člověk cítí silnou bolest v hlavě pulzující povahy. Příznaky cervikální osteochondrózy někdy připomínají známky angina pectoris, ale zároveň během studie nejsou pozorovány žádné změny na pacientově srdci.
Pacienti osteochondróza hrudní oblasti páteře, pacient pociťuje bolest na hrudi. Bolest může vyzařovat do oblasti srdce, stejně jako do jiných vnitřních orgánů.
Nemocný osteochondróza lumbosakrální páteře cítí bolest v dolní části zad, která může vyzařovat do nohou, křížové kosti a pánevních orgánů. Jsou postiženy jejich nervové kořeny, narušena citlivost a jejich reflexy a projevit se hypotenze.
Diagnóza osteochondrózy

Předběžná diagnózaosteochondrózy„To odborník zjistí již při vstupním vyšetření pacienta. Vyšetření zpravidla provádí neuropatolog. Pacient obvykle přichází na schůzku se stížnostmi na bolest, deformaci nebo omezenou pohyblivost.
Vyšetření páteře pacienta se provádí ve stoji, vleže i vsedě, lékař jej vyšetřuje v pohybu i v klidu. Během vyšetření musí lékař věnovat pozornost držení těla, rysům jeho postavy, rysům páteře a reliéfu svalů, které se nacházejí v blízkosti páteře.
Pohmatem páteře lze výsledky vyšetření pacienta doplnit o informaci, zda se jedná o deformitu páteře, kde je bolest lokalizována, a určit míru její intenzity. Při procesu palpace se také zjišťuje, jak moc jsou svaly v blízkosti páteře napjaté, protože svalový tonus doprovází většinu nemocí a úrazů. Aby bylo možné určit rozsah pohybu různých částí páteře, studují se možnosti její flexe.
Při diagnostice osteochondrózy se často používá počítačová tomografie, rentgen, Magnetická rezonance. Tyto metody umožňují zjistit, jaká je úroveň poškození páteře, určit, zda existují skryté patologie a upřesnit diagnózu.
Díky správnému přístupu k diagnostice může lékař určit, jakou léčebnou taktiku zvolit, aby byl výsledek co nejúčinnější.
Léčba osteochondrózy

Léčba cervikální osteochondróza, ale i jiných forem onemocnění a jejich komplikací se provádí konzervativními metodami, jejichž účelem je odstranění bolesti, obnovení funkcí míšních kořenů a také prevence degenerativních jevů ve strukturách páteře.
Pokud všechny metody konzervativní léčby nepřinášejí požadovaný účinek a existují pro to zvláštní indikace, pak jsou pacientům někdy předepsáni chirurgické metody pro léčbu osteochondrózy. Rozsah chirurgického zákroku přímo závisí na tom, jak je postižená páteř a na intenzitě příznaků onemocnění.
Délka terapie závisí také na závažnosti onemocnění. Aktivní fáze léčby konzervativními metodami trvá zpravidla asi 1-3 měsíce. Po operaci se pacient zotavuje přibližně jeden rok. Po zahájení konzervativní léčby má mnoho pacientů s osteochondrózou zvýšenou bolest. To vyjadřuje reakci svalů a dalších útvarů na léčbu.
Pokud je bolestivý syndrom příliš silný, lze jej poměrně rychle zastavit pomocí fyzioterapeutických metod, léků a použití sady speciálně navržených cvičení pro pacienty s osteochondrózou. Je důležité vzít v úvahu, že důležitým faktorem, který ovlivňuje účinnost léčby, je správnost chování pacienta, jeho adekvátní postoj k nutnosti dodržovat vyvinutou léčebnou metodu. K tomu je důležitá vytrvalost, trpělivost a touha porazit nemoc. Bylo prokázáno, že nejúčinnější je provádět konzervativní léčbu a rekonvalescenci po operaci v podmínkách sanatoria, stejně jako v lékařských centrech, které se specializují na léčbu tohoto onemocnění. Pokud máte potřebné vybavení a také kvalifikované lékaře, bude komplexní léčba nejúčinnější a nejúčinnější.
Komplexní terapie pro léčbu cervikální osteochondrózy nutně zahrnuje fyzioterapie, masáž, fyzioterapie, manuální terapie, reflexologie, užívání léků.
Jednou z nejdůležitějších metod ovlivnění stavu pohybového aparátu člověka je fyzikální terapie. Pacient pravidelně provádí určitý počet cviků, při kterých dochází k postupné dekompresi nervových kořenů, úpravě svalového korzetu a zvýšení pružnosti vazivově-svalového systému. Speciální cvičení pro cervikální osteochondrózu mohou také poskytnout účinnou prevenci dalšího vývoje onemocnění. Hlavní podmínkou pro to je pravidelnost provádění všech cvičení.
Při použití fyzioterapie se osteochondróza léčí pomocí fyzických faktorů – magnetické pole, nízkofrekvenční proud, ultrazvuk atd. Tato technika umožňuje zkrátit rehabilitační období po operaci a také zvýšit účinky různých léků.
Pomocí masáže uvolníte svalové napětí, zlepšíte prokrvení a celkově posilujete.
Používá se k úlevě od silné bolesti manuální terapie. Tato technika také umožňuje korigovat držení těla. Bolest lze také zmírnit pomocí páteřní trakce – postupy prováděné pomocí speciálního vybavení. Reflexní terapie ovlivňuje reflexogenní zóny lidského těla a může výrazně zlepšit účinky jiných metod.
Během exacerbace onemocnění se léčba používá léky, které zmírňují zánět, zmírňují bolest a aktivují metabolické procesy. Léky se podávají intravenózně nebo intramuskulárně.
Nejvýraznější výsledky léčby jsou pozorovány při kombinaci několika metod. Při léčbě cervikální osteochondrózy a jiných forem onemocnění by je však měl předepisovat pouze ošetřující lékař.
Osteochondróza – příznaky, léčba, příznaky, úplný popis onemocnění
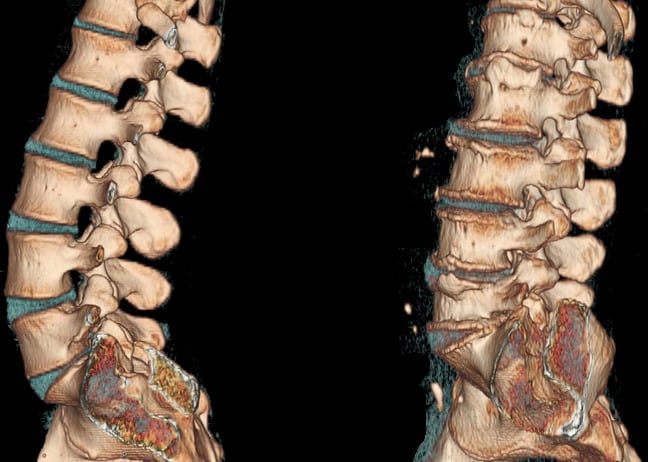
Osteochondróza je chronické recidivující onemocnění, které se vyskytuje na pozadí neustálé destrukce obratlů a meziobratlových disků. V závislosti na umístění vertebrálních struktur, které prošly degenerativními změnami, se rozlišují cervikální, hrudní a lumbosakrální patologie. Hlavními příznaky osteochondrózy jsou bolest, jejíž závažnost se zvyšuje s fyzickou aktivitou, a ztuhlost pohybu. Klinický obraz často zahrnuje vertebrální příznaky: bolesti hlavy, skoky v krevním tlaku, snížená zraková ostrost a sluch.
Diagnóza se provádí na základě výsledků instrumentálních studií – radiografie, MRI, CT. Při léčbě osteochondrózy se používají léky různých klinických a farmakologických skupin (NSAID, glukokortikosteroidy, chondroprotektory). Pro zvýšení jejich klinické účinnosti se provádějí fyzioterapeutické a masážní procedury. Jednou z hlavních metod terapie a prevence je fyzikální terapie.
Mechanismus vývoje nemoci
Je důležité vědět! Lékaři jsou šokováni: „Existuje účinný a dostupný lék na OSTEOCHONDROZU. “ Přečtěte si více.
Patogeneze osteochondrózy je založena na ztrátě nucleus pulposus jeho hydrofilních vlastností. Tato polotekutá struktura se skládá z vláken pojivové tkáně a želatinózní látky (chondrin). Jak člověk stárne, cévní řečiště v každé meziobratlové ploténce se zmenšuje. Přísun živin k němu probíhá difúzně, tedy podle principu samovolného vyrovnávání koncentrací. To vysvětluje nemožnost úplné obnovy chrupavkové tkáně po poranění nebo nadměrné fyzické zátěži páteře.
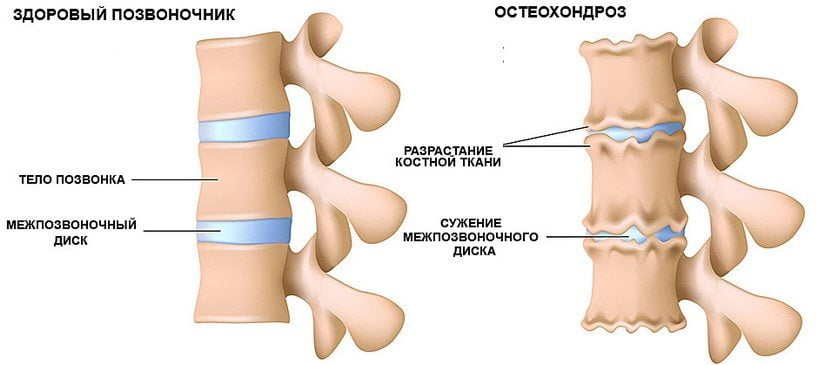
Osteochondrotické procesy zhoršují hormonální změny a nevyvážená strava. Tkáně chrupavky nedostávají dostatek živin pro své plné fungování, což vyvolává následující porušení jejich struktury a vlastností:
- pevnost a elasticita se ztrácí;
- změny tvaru, konzistence a konfigurace.
Meziobratlové ploténky se zplošťují a ve vazivových prstencích se tvoří radiální trhliny. To způsobuje zmenšení vzdálenosti mezi sousedními obratli a také posunutí fasetových kloubů. Postupně se do patologického procesu zapojují pojivové tkáně vláknitých kroužků a vazů. V reakci na rozpad tkáně začne imunitní systém produkovat imunoglobuliny, což vede k aseptickému zánětu a tvorbě otoků v oblasti fasetových kloubů a blízkých měkkých tkání. Kloubní pouzdra se natahují, takže meziobratlové ploténky již nefixují obratle. A s nestabilitou meziobratlových segmentů se zvyšuje pravděpodobnost sevření nervového kořene nebo zmáčknutí cévy. To se často vyskytuje u cervikální osteochondrózy a stává se příčinou jejích výrazných vertebrálních příznaků.
Příčiny a provokující faktory
Stav meziobratlových plotének negativně ovlivňuje snížený tonus kosterního svalstva páteře. K iracionálnímu, asymetrickému fungování svalů dochází, když člověk setrvává delší dobu v nefyziologické poloze, např. se sklopenou hlavou při práci u počítače. Destrukce chrupavkové tkáně může být vyprovokována neustálým nošením těžké tašky na jednom rameni, spaním na měkké matraci a vysokém polštáři.

Následující vnější a vnitřní negativní faktory také urychlují destrukci meziobratlových plotének:
- endokrinní a metabolické poruchy;
- infekční patologie, zejména chronické;
- předchozí poranění páteře (kompresivní zlomeniny, modřiny);
- častá podchlazení;
- přítomnost systémových nebo degenerativních onemocnění – dna, psoriatika, revmatoidní artritida, osteoartróza, osteoporóza.
Pokud má člověk špatné návyky, pak je v ohrožení. Kouření a zneužívání alkoholu zhoršuje stav krevních cév, což vede k nedostatečnému krevnímu oběhu a nedostatku živin v chrupavkové tkáni plotének.

Pokud máte ploché nohy nebo klubové nohy, riziko vzniku osteochondrózy jakékoli lokalizace se výrazně zvyšuje. Takové vrozené nebo získané vady způsobují zvýšenou zátěž páteře kvůli neschopnosti poskytnout adekvátní tlumení nárazů s podporou. Predisponujícím faktorem pro výskyt patologie je obezita.

Při ukládání tukové tkáně v různých částech těla je udržování rovnováhy obtížnější, což vede k nadměrnému namáhání meziobratlových kloubů.
Klinický obraz
Prvním klinickým projevem cervikální, hrudní nebo bederní osteochondrózy jsou bolesti zad. Při recidivách je piercing, vyzařuje do blízkých částí těla. Nejmenší pohyb vede ke zvýšené závažnosti bolesti. Reakcí člověka je zaujmout vynucenou pozici, ve které je intenzita nepohodlí minimální:
- lidé s cervikální osteochondrózou raději neotočí hlavu, ale celé tělo na stranu;
- s patologií hrudníku se člověk bojí dokonce i plně nadechnout, protože to způsobuje akutní bolest v hrudní oblasti;
- pacienti s bederní osteochondrózou mají potíže se sezením, vstáváním a chůzí v důsledku skřípnutí míšních nervů.
Většina pacientů si stěžuje vertebrologovi na tupou, neustálou bolest a pocit ztuhlosti v pohybech ráno. To vyžaduje další diferenciální diagnostiku k vyloučení myositidy (zánětlivý proces v kosterních svalech zad) a osteoartrózy. Příčinou vzniku bolestivé, tlakové bolesti je kompenzační napětí svalové tkáně ke stabilizaci postiženého pohybového segmentu páteře. Konstantní bolest mírné nebo střední závažnosti se vyskytuje také v důsledku výrazného protažení meziobratlové ploténky a rozvoje aseptického zánětu.
Osteochondróza určité lokalizace je charakterizována specifickými příznaky. Například s bederní patologií se často vyskytuje lumboischialgie – záchvat bolesti v bederní oblasti a zadním stehně. Hrudní osteochondróza se klinicky projevuje viscerální bolestí v oblasti srdce, pravého hypochondria, břicha, necitlivostí, paresteziemi kůže, křupáním na obratlích. Ale patologie postihující cervikální meziobratlové ploténky je charakterizována nejvýraznějšími a nejrozmanitějšími příznaky.
I „pokročilá“ OSTEOCHONDROZA se dá vyléčit doma! Nezapomeňte to aplikovat jednou denně.
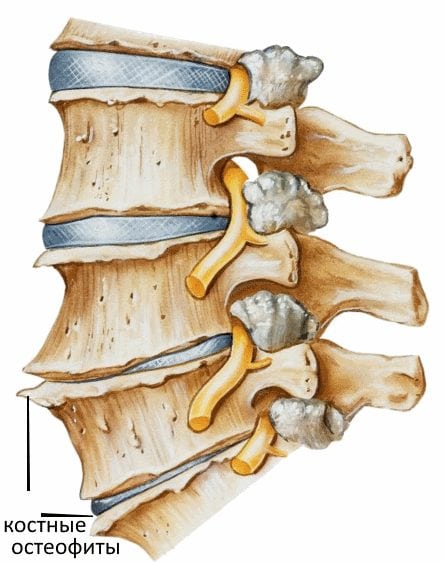
V důsledku posunu obratlů a tvorby osteofytů dochází ke stlačení vertebrální tepny, která vyživuje mozkové buňky a dodává jim kyslík. Člověk trpí poruchou koordinace pohybů, tinnitem, bolestmi hlavy, arteriální hypertenzí.
Co se může stát, pokud se neléčí?
Většina komplikací osteochondrózy se vyskytuje v důsledku tvorby herniovaného disku. Vzniká, když je tato obratlová struktura posunuta dozadu, což vede k prasknutí zadního podélného vazu. Ploténka se stává ještě nestabilnější a její část vyčnívá do páteřního kanálu. Kýla je považována za rupturu, pokud její nucleus pulposus během jejího vzniku pronikne do kanálu spolu s ploténkou.
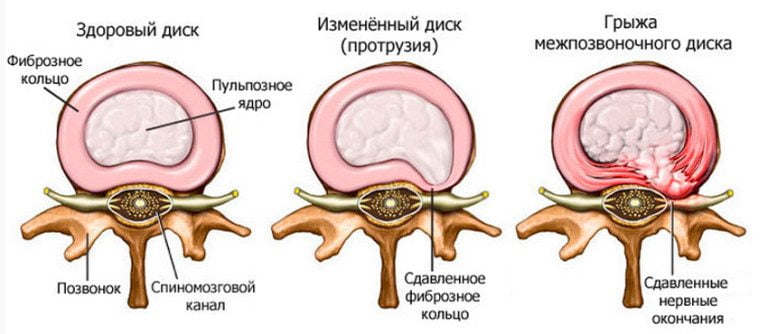
Tento patologický stav vertebrálních struktur predisponuje ke kompresi míchy a rozvoji diskogenní myelopatie. Klinicky se projevuje necitlivostí, slabostí některých svalových skupin nohou nebo paží, parézami, svalovou atrofií, změnami šlachových reflexů. Mohou se také objevit poruchy vyprazdňování močového měchýře a/nebo střev. V důsledku vzniku intervertebrální kýly dochází ke stlačení tepen zásobujících míchu. Vznikají ischemické oblasti, ve kterých odumřely všechny nervové buňky. Dochází k tzv. neurologickému deficitu – jsou narušeny pohyby, snížena hmatatelnost, narušena trofismus.
Taktika léčby
Osteochondrózu nelze zcela vyléčit, protože dosud nebyly syntetizovány žádné léky, které by mohly pomoci obnovit poškozené meziobratlové ploténky a obratle. Ale terapeutické režimy musí zahrnovat chondroprotektory – pomalu působící symptomatická činidla. Přednost se dává lékům s účinnými látkami chondroitin sulfát a (nebo) glukosamin sulfát (hydrochlorid):
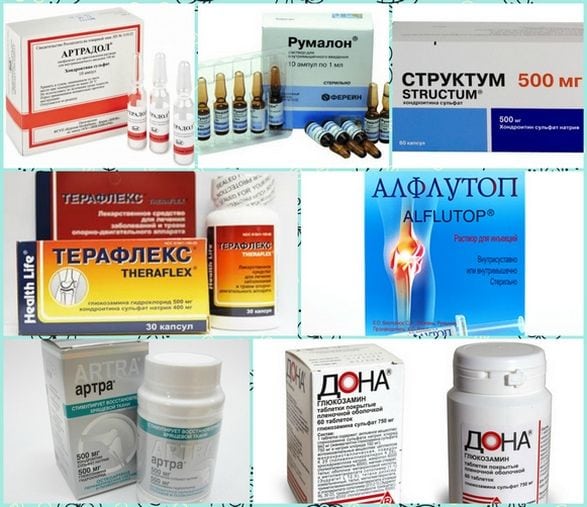
Klinickou účinnost těchto chondroprotektorů potvrzují výsledky mnohaletého výzkumu. Při dlouhodobém užívání (od 3 měsíců do 2 let) léku dochází k částečné regeneraci chrupavkové tkáně, stejně jako dalších struktur pojivové tkáně – vazy, šlachy, burzy. Jak se glukosamin a chondroitin kumulují (hromadí) v meziobratlových ploténkách, začínají mít výrazný analgetický, dekongestantní a protizánětlivý účinek. To vám umožní snížit dávky NSAID, glukokortikosteroidů, myorelaxancií, čímž se sníží farmakologické zatížení těla.
Chondroprotektory jsou neúčinné při nepravidelném užívání nebo při léčbě osteochondrózy 3. stupně, kdy je pozorována významná destrukce chrupavkové tkáně.
