Léčba sarkoidózy plic, co to je.
Obsah [Zobrazit obsah]
Léčba sarkoidózy plic co to je
Plicní sarkoidóza (Besnier-Beck-Schaumannova choroba, Beckova sarkoidóza)
Sarkoidóza plic – onemocnění patřící do skupiny benigních systémových granulomatóz, vyskytující se při poškození mezenchymálních a lymfatických tkání různých orgánů, především však dýchacího systému. Pacienti se sarkoidózou mají obavy ze zvýšené slabosti a únavy, horečky, bolesti na hrudi, kašle, artralgie a kožních lézí. V diagnostice sarkoidózy jsou informativní rentgenové a CT hrudníku, bronchoskopie, biopsie, mediastinoskopie nebo diagnostická torakoskopie. U sarkoidózy jsou indikovány dlouhodobé léčebné kúry s glukokortikoidy nebo imunosupresivy.
ICD-10


Přehled
Plicní sarkoidóza (synonyma Beckova sarkoidóza, Besnier-Beck-Schaumannova choroba) je multisystémové onemocnění charakterizované tvorbou epiteloidních granulomů v plicích a dalších postižených orgánech. Sarkoidóza je onemocnění převážně mladých lidí a lidí středního věku (20-40 let), často žen. Etnická prevalence sarkoidózy je vyšší u Afroameričanů, Asiatů, Němců, Irů, Skandinávců a Portorikánců.
V 90 % případů je detekována sarkoidóza dýchacího systému s poškozením plic, bronchopulmonálních, tracheobronchiálních a intratorakálních lymfatických uzlin. Poměrně časté jsou také sarkoidní léze kůže (48 % – podkožní uzliny, erythema nodosum), očí (27 % – keratokonjunktivitida, iridocyklitida), jater (12 %) a sleziny (10 %), nervového systému (4-9 %) , příušní slinné žlázy (4-6%), klouby a kosti (3% – artritida, mnohočetné cysty digitálních článků nohou a rukou), srdce (3%), ledviny (1% – nefrolitiáza, nefrokalcinóza) a další orgány.

Příčiny plicní sarkoidózy
Beckova sarkoidóza je onemocnění neznámé etiologie. Žádná z předložených teorií neposkytuje spolehlivé poznatky o povaze původu sarkoidózy. Stoupenci infekční teorie naznačují, že původci sarkoidózy mohou být mykobakterie, houby, spirochety, histoplazma, prvoci a další mikroorganismy. Existují výzkumná data založená na pozorováních rodinných případů onemocnění a svědčící ve prospěch genetické podstaty sarkoidózy. Někteří moderní vědci spojují vývoj sarkoidózy s porušením imunitní reakce těla na vliv exogenních (bakterie, viry, prach, chemikálie) nebo endogenních faktorů (autoimunitní reakce).
Dnes je tedy důvod považovat sarkoidózu za onemocnění polyetiologického původu spojené s imunitními, morfologickými, biochemickými poruchami a genetickými aspekty. Sarkoidóza není nakažlivé (tj. infekční) onemocnění a nepřenáší se od svých nositelů na zdravé lidi. Určitý trend ve výskytu sarkoidózy je u zástupců určitých profesí: zemědělských dělníků, chemických dělníků, zdravotnických pracovníků, námořníků, poštovních pracovníků, mlynářů, mechaniků, hasičů v důsledku zvýšené toxické nebo infekční expozice, ale i kuřáků.
Patogeneze
Sarkoidóza je zpravidla charakterizována multiorgánovým průběhem. Plicní sarkoidóza začíná poškozením alveolární tkáně a je doprovázena rozvojem intersticiální pneumonitidy nebo alveolitidy s následnou tvorbou sarkoidních granulomů v subpleurální a peribronchiální tkáni a také v interlobárních rýhách. Následně se granulom buď upraví, nebo podstoupí fibrotické změny a přemění se v acelulární hyalinní (sklivec) hmotu.
S progresí plicní sarkoidózy se rozvíjejí závažné poruchy ventilační funkce, obvykle restriktivního typu. Když lymfatické uzliny stlačují stěny průdušek, jsou možné obstrukční poruchy a někdy rozvoj zón hypoventilace a atelektázy.
Morfologickým substrátem sarkoidózy je tvorba mnohočetných granulomů z epitolyoidních a obřích buněk. Ačkoli se sarkoidní uzliny zvenčí podobají tuberkulózním granulomům, nejsou charakterizovány rozvojem kaseózní nekrózy a přítomností Mycobacterium tuberculosis v nich. Jak rostou, sarkoidní granulomy se spojují do více velkých a malých ložisek. Ložiska granulomatózních akumulací v jakémkoli orgánu narušují jeho funkci a vedou k výskytu příznaků sarkoidózy. Výsledkem sarkoidózy je resorpce granulomů nebo fibrotických změn v postiženém orgánu.
Klasifikace
Na základě získaných radiologických dat se při plicní sarkoidóze rozlišují tři stadia a odpovídající formy.
Fáze I (odpovídá iniciální nitrohrudní lymfoglandulární formě sarkoidózy) – oboustranné, často asymetrické zvětšení bronchopulmonálních, méně často tracheobronchiálních, bifurkačních a paratracheálních lymfatických uzlin.
Etapa II (odpovídá mediastinálně-pulmonální formě sarkoidózy) – oboustranná diseminace (miliární, fokální), infiltrace plicní tkáně a poškození nitrohrudních lymfatických uzlin.
Stupeň III (odpovídá plicní formě sarkoidózy) – výrazná pneumoskleróza (fibróza) plicní tkáně, nedochází ke zvětšení nitrohrudních lymfatických uzlin. Jak proces postupuje, na pozadí rostoucí pneumosklerózy a emfyzému se tvoří splývající konglomeráty.
Podle klinických a radiologických forem a lokalizace se sarkoidóza rozlišuje:
- Nitrohrudní lymfatické uzliny (HTNL)
- Plíce a VGLU
- Lymfatické uzliny
- Plíce
- Dýchací systém v kombinaci s poškozením jiných orgánů
- Generalizované s vícečetnými orgánovými lézemi
Při plicní sarkoidóze dochází k aktivní fázi (resp. fázi exacerbace), fázi stabilizační a fázi reverzního vývoje (regrese, utlumení procesu). Reverzní vývoj lze charakterizovat resorpcí, ztluštěním a méně často kalcifikací sarkoidních granulomů v plicní tkáni a lymfatických uzlinách.
Podle rychlosti nárůstu změn může být rozvoj sarkoidózy abortivní, pomalý, progresivní nebo chronický. Důsledky výsledku plicní sarkoidózy po stabilizaci procesu nebo vyléčení mohou zahrnovat: pneumosklerózu, difuzní nebo bulózní emfyzém, adhezivní pleurisy, hilární fibrózu s kalcifikací nebo nepřítomností kalcifikace intrathorakálních lymfatických uzlin.
Příznaky plicní sarkoidózy
Rozvoj plicní sarkoidózy může být doprovázen nespecifickými příznaky: malátnost, úzkost, slabost, únava, ztráta chuti k jídlu a hmotnosti, horečka, noční pocení, poruchy spánku. U nitrohrudní lymfoglandulární formy má polovina pacientů asymptomatický průběh plicní sarkoidózy, zatímco druhá polovina má klinické projevy ve formě slabosti, bolesti na hrudi a kloubech, kašle, horečky a erythema nodosum. Perkuse odhalí oboustranné zvětšení kořenů plic.
Průběh mediastinálně-plicní formy sarkoidózy je doprovázen kašlem, dušností a bolestí na hrudi. Při auskultaci je slyšet crepitus a rozptýlené vlhké a suché chrochtání. Přítomny jsou i mimoplicní projevy sarkoidózy: léze kůže, očí, periferních lymfatických uzlin, příušních slinných žláz (Herfordův syndrom), kostí (příznak Morozov-Jungling). Plicní forma sarkoidózy je charakterizována dušností, kašlem se sputem, bolestí na hrudi a artralgií. Průběh sarkoidózy stadia III zhoršují klinické projevy kardiopulmonálního selhání, pneumosklerózy a emfyzému.
Komplikace
Nejčastějšími komplikacemi plicní sarkoidózy jsou emfyzém, broncho-obstrukční syndrom, respirační selhání a cor pulmonale. Na pozadí plicní sarkoidózy je někdy zaznamenáno přidání tuberkulózy, aspergilózy a nespecifických infekcí. Fibróza sarkoidních granulomů vede u 5-10 % pacientů k difuzní intersticiální pneumoskleróze až ke vzniku „plísníkové plíce“. Závažné následky ohrožují výskyt sarkoidních granulomů příštítných tělísek, způsobujících poruchy metabolismu vápníku a typický klinický obraz hyperparatyreózy včetně úmrtí. Pokud je sarkoidní oční onemocnění diagnostikováno pozdě, může vést k úplné slepotě.
diagnostika
Akutní průběh sarkoidózy je doprovázen změnami laboratorních krevních parametrů, což naznačuje zánětlivý proces: střední nebo významné zvýšení ESR, leukocytóza, eozinofilie, lymfocytóza a monocytóza. Počáteční zvýšení titrů α- a β-globulinů s rozvojem sarkoidózy je nahrazeno zvýšením obsahu γ-globulinů.

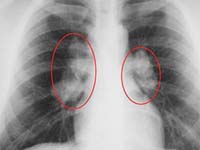
Charakteristické změny u sarkoidózy odhalí RTG plic, při CT nebo MRI plic – je určeno nádorovité zvětšení lymfatických uzlin, hlavně v kořenu, příznak „scén“ (superpozice stínů lymfatických uzlin na sobě); ohniskové šíření; fibróza, emfyzém, cirhóza plicní tkáně. U více než poloviny pacientů se sarkoidózou je stanovena pozitivní Kveimova reakce – výskyt purpurově červeného uzlu po intradermální injekci 0,1-0,2 ml specifického sarkoidního antigenu (substrát sarkoidní tkáně pacienta).

Při provádění bronchoskopie s biopsií lze zjistit nepřímé a přímé známky sarkoidózy: rozšíření cév v ústí lobárních bronchů, známky zvětšených lymfatických uzlin v bifurkační zóně, deformující nebo atrofická bronchitida, sarkoidní léze bronchiální sliznice ve formě plaků, tuberkul a bradavičnatých výrůstků. Nejinformativnější metodou pro diagnostiku sarkoidózy je histologické vyšetření biopsie získané během bronchoskopie, mediastinoskopie, prescale biopsie, transtorakální punkce a otevřené plicní biopsie. Morfologicky bioptický vzorek odhaluje prvky epiteloidního granulomu bez nekrózy a známek perifokálního zánětu.
Léčba plicní sarkoidózy
Vzhledem k tomu, že značná část případů nově diagnostikované sarkoidózy je provázena spontánní remisí, jsou pacienti sledováni po dobu 6-8 měsíců za účelem stanovení prognózy a potřeby specifické léčby. Indikace k terapeutické intervenci zahrnují těžkou, aktivní, progresivní sarkoidózu, kombinované a generalizované formy, poškození intratorakálních lymfatických uzlin a závažné diseminace v plicní tkáni.
Léčba sarkoidózy se provádí předepisováním dlouhých cyklů (až 6-8 měsíců) steroidů (prednisolon), protizánětlivých (indometacin, kyselina acetylsalicylová) léků, imunosupresiv (chlorochin, azathioprin atd.), antioxidantů (retinol, tokoferol acetát atd.). Léčba prednisolonem se zahajuje nasycovací dávkou, poté se dávkování postupně snižuje. V případě špatné snášenlivosti prednisolonu, přítomnosti nežádoucích vedlejších účinků nebo exacerbace doprovodné patologie se léčba sarkoidózy provádí podle intermitentního režimu glukokortikoidů každé 1-2 dny. Při hormonální léčbě se doporučuje proteinová dieta s omezením soli, doplňky draslíku a anabolické steroidy.
Při předepisování kombinovaného léčebného režimu u sarkoidózy se 4-6měsíční kúra prednisolonu, triamcinolonu nebo dexametazonu střídá s nesteroidní protizánětlivou terapií indometacinem nebo diklofenakem. Léčbu a sledování pacientů se sarkoidózou provádějí ftiziatři. Pacienti se sarkoidózou jsou rozděleni do 2 dispenzárních skupin:
- I – pacienti s aktivní sarkoidózou:
- IA – diagnóza stanovená poprvé;
- IB – pacienti s relapsy a exacerbacemi po primární léčbě.
- II – pacienti s inaktivní sarkoidózou (reziduální změny po klinickém a radiologickém vyléčení nebo stabilizaci sarkoidního procesu).
Dispenzarizace pro příznivý vývoj sarkoidózy je 2 roky, v těžších případech – 3 až 5 let. Po ošetření jsou pacienti vyřazeni z dispenzární evidence.
Prognóza a prevence
Plicní sarkoidóza se vyznačuje relativně benigním průběhem. U značného počtu lidí nemusí sarkoidóza vyvolat klinické projevy; ve 30 % přechází do spontánní remise. Chronická forma sarkoidózy vedoucí k fibróze se vyskytuje u 10–30 % pacientů, někdy způsobuje závažné respirační selhání. Sarkoidní oční onemocnění může vést ke slepotě. Ve vzácných případech generalizované, neléčené sarkoidózy může dojít k úmrtí. Specifická opatření k prevenci sarkoidózy nebyla vyvinuta kvůli nejasným příčinám onemocnění. Nespecifická prevence spočívá ve snížení expozice organismu rizikům z povolání u rizikových osob a ve zvýšení imunitní reaktivity organismu.
Sarkoidóza plic

Plicní sarkoidóza je systémová a benigní akumulace zánětlivých buněk (lymfocytů a fagocytů), s tvorbou granulomů (uzlů), s neznámou příčinou.
Postižena je převážně věková skupina 20–45 let, většinu tvoří ženy. Frekvence a rozsah této poruchy se pohybuje v rozmezí 40 diagnostikovaných případů na 100 000 (podle údajů EU). Nejnižší prevalence je ve východní Asii, s výjimkou Indie, kde je poměr pacientů s touto poruchou 65 na 100 000. Méně časté je v dětství a u starších osob.
Patogenní granulomy se nejčastěji vyskytují v plicích určitých etnických skupin, jako jsou Afroameričané, Irové, Němci, Asiaté a Portorikánci. V Rusku je míra prevalence 3 na 100 000 lidí.
Co je to?
Sarkoidóza je zánětlivé onemocnění, které může postihnout mnoho orgánů a systémů (zejména plíce), charakterizované tvorbou granulomů v postižených tkáních (jedná se o jeden z diagnostických příznaků onemocnění, které odhalí mikroskopické vyšetření; omezená ložiska zánětu ve formě hustého uzlíku různé velikosti). Nejčastěji jsou postiženy lymfatické uzliny, plíce, játra, slezina a méně často – kůže, kosti, orgány vidění atd.
Příčiny
Kupodivu, skutečné příčiny plicní sarkoidózy jsou stále neznámé. Někteří vědci se domnívají, že nemoc je genetická, jiní, že plicní sarkoidóza vzniká v důsledku narušeného fungování lidského imunitního systému. Existují také návrhy, že příčinou rozvoje plicní sarkoidózy je biochemická porucha v těle. V současné době je však většina vědců toho názoru, že kombinace výše uvedených faktorů je příčinou rozvoje plicní sarkoidózy, i když ani jedna předložená teorie nepotvrzuje povahu původu onemocnění.
Vědci studující infekční onemocnění naznačují, že prvoci, Histoplasma, spirochety, houby, mykobakterie a další mikroorganismy jsou původci plicní sarkoidózy. Endogenní a exogenní faktory mohou také způsobit rozvoj onemocnění. Dnes je tedy obecně přijímáno, že plicní sarkoidóza polyetiologického původu je spojena s biochemickou, morfologickou, imunitní poruchou a genetickým aspektem.
Výskyt je pozorován u osob určitých profesí: hasiči (kvůli zvýšené toxické nebo infekční expozici), mechanici, námořníci, mlynáři, pracovníci v zemědělství, poštovní pracovníci, pracovníci chemického průmyslu a zdravotníci. Plicní sarkoidóza je také pozorována u lidí se závislostí na tabáku. Přítomnost alergické reakce na určité látky vnímané tělem jako cizorodé v důsledku poruchy imunoreaktivity nevylučuje rozvoj plicní sarkoidózy.
Za vznik sarkoidního granulomu je zodpovědná kaskáda cytokinů. Mohou se tvořit v různých orgánech a skládají se také z velkého počtu T lymfocytů.
Před několika desetiletími se předpokládalo, že plicní sarkoidóza je formou tuberkulózy, která je způsobena oslabenými mykobakteriemi. Podle posledních údajů se však zjistilo, že jde o různá onemocnění.
Klasifikace
Na základě získaných radiologických dat se při plicní sarkoidóze rozlišují tři stadia a odpovídající formy.
- I. stadium (odpovídá iniciální nitrohrudní lymfoglandulární formě sarkoidózy) – oboustranné, často asymetrické zvětšení bronchopulmonálních, méně často tracheobronchiálních, bifurkačních a paratracheálních lymfatických uzlin.
- Stádium II (odpovídá mediastinálně-pulmonální formě sarkoidózy) – oboustranná diseminace (miliární, fokální), infiltrace plicní tkáně a poškození nitrohrudních lymfatických uzlin.
- Stádium III (odpovídá plicní formě sarkoidózy) – těžká pneumoskleróza (fibróza) plicní tkáně, bez zvětšení nitrohrudních lymfatických uzlin. Jak proces postupuje, na pozadí rostoucí pneumosklerózy a emfyzému se tvoří splývající konglomeráty.
Podle klinických a radiologických forem a lokalizace se sarkoidóza rozlišuje:
- Nitrohrudní lymfatické uzliny (HTNL)
- Plíce a VGLU
- Lymfatické uzliny
- Plíce
- Dýchací systém v kombinaci s poškozením jiných orgánů
- Generalizované s vícečetnými orgánovými lézemi
Při plicní sarkoidóze dochází k aktivní fázi (resp. fázi exacerbace), fázi stabilizační a fázi reverzního vývoje (regrese, utlumení procesu). Reverzní vývoj lze charakterizovat resorpcí, ztluštěním a méně často kalcifikací sarkoidních granulomů v plicní tkáni a lymfatických uzlinách.
Podle rychlosti nárůstu změn může být rozvoj sarkoidózy abortivní, pomalý, progresivní nebo chronický. Důsledky výsledku plicní sarkoidózy po stabilizaci procesu nebo vyléčení mohou zahrnovat: pneumosklerózu, difuzní nebo bulózní emfyzém, adhezivní pleurisy, hilární fibrózu s kalcifikací nebo nepřítomností kalcifikace intrathorakálních lymfatických uzlin.

Příznaky a první příznaky
Vývoj plicní sarkoidózy je charakterizován výskytem nespecifických příznaků. Patří sem zejména:
- Nevolnost;
- Úzkost;
- únava;
- Obecná slabost;
- Ztráta váhy;
- Ztráta chuti k jídlu;
- Horečka
- Poruchy spánku;
- Noční pocení.
Nitrohrudní (lymfoglandulární) forma onemocnění se u poloviny pacientů vyznačuje absencí jakýchkoliv příznaků. Mezitím druhá polovina má tendenci identifikovat příznaky následujícího typu:
- Slabost;
- Bolestivé pocity v oblasti hrudníku;
- Bolest v kloubech;
- Dýchavičnost
- sípání;
- Kašel
- Horečka;
- Vzhled erythema nodosum (zánět podkožního tuku a krevních cév kůže);
- Perkuse (vyšetření plic formou poklepu) určuje zvýšení kořenů plic oboustranně.
Pokud jde o průběh takové formy sarkoidózy, jako je mediastrálně-pulmonální forma, je charakterizována následujícími příznaky:
- Kašel
- Dýchavičnost
- Bolest v oblasti hrudníku;
- Auskultací (poslechem charakteristických zvukových jevů v postižené oblasti) se zjišťuje přítomnost crepitu (charakteristický „křupavý“ zvuk), rozptýlených suchých a vlhkých chřestek.
- Přítomnost mimoplicních projevů onemocnění ve formě poškození očí, kůže, lymfatických uzlin, kostí (ve formě příznaku Morozov-Junling), poškození slinných příušních žláz (ve formě příznaku Herford) .
Komplikace
Mezi nejčastější důsledky tohoto onemocnění patří rozvoj respiračního selhání, cor pulmonale, emfyzém (zvýšená vzdušnost plicní tkáně) a broncho-obstrukční syndrom.
Kvůli tvorbě granulomů při sarkoidóze je pozorována patologie v orgánech, na kterých se objevují (pokud granulom postihuje příštítná tělíska, je v těle narušen metabolismus vápníku, vzniká hyperparatyreóza, na kterou pacienti umírají). Na pozadí oslabené imunity se mohou objevit další infekční onemocnění (tuberkulóza).
diagnostika
Bez přesné analýzy není možné toto onemocnění jednoznačně klasifikovat jako sarkoidózu.
Díky mnoha příznakům je toto onemocnění podobné tuberkulóze, takže pro stanovení diagnózy je nutná pečlivá diagnóza.
- Průzkum – snížená schopnost pracovat, letargie, slabost, suchý kašel, nepříjemné pocity na hrudi, bolesti kloubů, rozmazané vidění, dušnost;
- Auskultace – těžké dýchání, suché sípání. arytmie;
- Krevní test – zvýšená ESR, leukopenie, lymfopenie, hyperkalcémie;
- Rentgenové a CT vyšetření – zjišťuje se příznak „zabroušeného skla“, syndrom plicní diseminace, fibróza, zhutnění plicní tkáně;
Používají se i další zařízení. Účinný bronchoskop je ten, který vypadá jako tenká ohebná trubice, která se zavádí do plic za účelem vyšetření a odběru vzorků tkáně. Za určitých okolností může být biopsie použita k analýze tkáně na buněčné úrovni. Zákrok se provádí pod vlivem anestetika, takže je pro pacienta prakticky neviditelný. Tenká jehla utrhne kousek zanícené tkáně pro následnou diagnostiku.

Jak léčit plicní sarkoidózu
Léčba sarkoidózy plic je založena na užívání hormonálních léků, kortikosteroidů. Jejich účinek na toto onemocnění je následující:
- oslabení zvrácené reakce imunitního systému;
- prevence vývoje nových granulomů;
- protišokový efekt.
Stále neexistuje konsenzus ohledně použití kortikosteroidů u plicní sarkoidózy:
- kdy zahájit léčbu;
- jak dlouho provádět terapii;
- jaké by měly být počáteční a udržovací dávky.
Víceméně ustáleným lékařským názorem ohledně předepisování kortikosteroidů na plicní sarkoidózu je, že hormonální léky lze předepisovat, pokud radiologické známky sarkoidózy nezmizí do 3-6 měsíců (bez ohledu na klinické projevy). Tyto čekací lhůty jsou zachovány, protože v některých případech může onemocnění regredovat (obrácený vývoj) bez jakýchkoli lékařských předpisů. Na základě stavu konkrétního pacienta se tedy můžeme omezit na lékařské vyšetření (registraci pacienta) a sledování stavu plic.
Ve většině případů léčba začíná prednisolonem. Dále se kombinují inhalační a intravenózní kortikosteroidy. Léčba je dlouhodobá – například inhalační kortikosteroidy lze předepisovat až na 15 měsíců. Byly zaznamenány případy, kdy inhalační kortikosteroidy byly účinné ve stadiu 1-3 i bez intravenózních kortikosteroidů – vymizely jak klinické projevy onemocnění, tak patologické změny na RTG snímcích.
Vzhledem k tomu, že sarkoidóza postihuje kromě plic i další orgány, je třeba s touto skutečností počítat i při předepisování lékařských předpisů.
Kromě hormonálních léků jsou předepsány další léčby:
- širokospektrá antibiotika – pro prevenci a v případě bezprostřední hrozby rozvoje sekundární pneumonie v důsledku infekce;
- pokud je potvrzena virová povaha sekundárního poškození plic při sarkoidóze, používají se antivirotika;
- s rozvojem kongesce v oběhovém systému plic, léky, které snižují plicní hypertenzi (diuretika atd.);
- výplňové prostředky – především vitamínové komplexy, které zlepšují metabolismus plicní tkáně a pomáhají normalizovat imunologické reakce charakteristické pro sarkoidózu;
- oxygenoterapie pro rozvoj respiračního selhání.
Doporučuje se nejíst potraviny bohaté na vápník (mléko, tvaroh) a neopalovat se. Tato doporučení jsou způsobena skutečností, že se sarkoidózou se může zvýšit množství vápníku v krvi. Od určité úrovně existuje riziko tvorby kamenů (kamenů) v ledvinách, močovém měchýři a žlučníku.
Vzhledem k tomu, že plicní sarkoidóza je často kombinována se stejným poškozením jiných vnitřních orgánů, je nutná konzultace a jmenování příbuzných specialistů.
Prevence komplikací onemocnění
Prevence komplikací onemocnění spočívá v omezení kontaktu s faktory, které by mohly sarkoidózu způsobit. V první řadě mluvíme o faktorech prostředí, které se mohou do těla dostat s vdechovaným vzduchem. Pacientům se doporučuje pravidelně větrat byt a provádět mokré čištění, aby se zabránilo vzniku vzdušného prachu a plísní. Kromě toho se doporučuje vyhnout se dlouhodobému opalování a stresu, protože vedou k narušení metabolických procesů v těle a zintenzivnění růstu granulomů.
Preventivní opatření zahrnují také vyhýbání se hypotermii, protože to může přispět k přidání bakteriální infekce. Je to dáno zhoršením plicní ventilace a obecně oslabenou imunitou. Pokud je v těle již chronická infekce, pak po potvrzení sarkoidózy je nutné navštívit lékaře, aby se zjistilo, jak infekci nejúčinněji kontrolovat.
Lidové recepty
Recenze pacientů naznačují jejich přínosy pouze na samém začátku onemocnění. Oblíbené jsou jednoduché recepty z propolisu, oleje, ženšenu/rhodioly. Jak léčit sarkoidózu lidovými léky:
- Vezměte 20 g propolisu do půl sklenice vodky a nechte 2 týdny v tmavé skleněné láhvi. Pijte 15-20 kapek tinktury v půl sklenici teplé vody třikrát denně 1 hodinu před jídlem.
- Vezměte 1 polévkovou lžíci před jídlem třikrát denně. lžíci slunečnicového oleje (nerafinovaného) smíchaného s 1 polévkovou lžící. lžíce vodky. Proveďte tři 10denní kúry s přestávkami po 5 dnech, poté opakujte.
- Pijte 20-25 kapek tinktury z ženšenu nebo Rhodiola rosea každé ráno a odpoledne po dobu 15-20 dnů.
Jídlo
Měli byste vyloučit tučné ryby, mléčné výrobky a sýry, které zvyšují zánětlivý proces a vyvolávají tvorbu ledvinových kamenů. Je třeba zapomenout na alkohol, omezit konzumaci moučných výrobků, cukru, soli. Vyžaduje se strava s převahou bílkovinných pokrmů ve vařené a dušené formě. Výživa pro plicní sarkoidózu by měla být častá, malé porce. Do jídelníčku je vhodné zařadit:
- fazole;
- mořská kapusta;
- matice;
- med;
- černý rybíz;
- rakytník řešetlákový;
- granáty.
Předpověď
Obecně je prognóza sarkoidózy podmíněně příznivá. Smrt na komplikace nebo nevratné změny na orgánech je zaznamenána pouze u 3–5 % pacientů (s neurosarkoidózou přibližně u 10–12 %). Ve většině případů (60–70 %) je možné během léčby nebo spontánně dosáhnout stabilní remise onemocnění.
Následující stavy jsou považovány za indikátory nepříznivé prognózy s vážnými následky:
- afroamerický původ pacienta;
- nepříznivá ekologická situace;
- dlouhé období horečky (více než měsíc) na počátku onemocnění;
- poškození několika orgánů a systémů současně (generalizovaná forma);
- relaps (návrat akutních příznaků) po ukončení léčby GCS.
Bez ohledu na přítomnost nebo nepřítomnost těchto příznaků by lidé, u kterých byla alespoň jednou v životě diagnostikována sarkoidóza, měli navštívit svého lékaře alespoň jednou ročně.
Sarkoidóza plic
Sarkoidóza je benigní proces tkáňové granulomatózy, postihující především plíce. Je snadno léčitelná a lze ji zcela odstranit, nicméně účinnost terapie do značné míry závisí na včasné konzultaci s lékařem.
Sarkoidóza – rozsudek smrti nebo neškodná nemoc?
Sarkoidóza plic kupodivu postihuje především mladé lidi, častěji ženy, zřídka postihuje děti. Existuje také etnická složka, takže mezi Asiaty a Afroameričany a Portorikánci je tato nemoc velmi častá, ale mezi Skandinávci a Němci je extrémně vzácná.
Statistiky také ukazují, že asi třetina nakažených se uzdraví sama. Během několika týdnů pociťují nepříjemné příznaky podobné „syndromu chronické únavy“, které postupně mizí. K tomu dochází u Löfgrenova syndromu, který se vyznačuje akutním nástupem a rychlou remisí.
Pouze 10 procent pacientů nedokáže sarkoidózu vyléčit a stává se chronickou, což je nebezpečné pro její komplikace:
- respirační selhání;
- emfyzém;
- syndrom plicního srdce;
- syndrom bronchiální obstrukce a další.
Příčiny a typy onemocnění
Příčiny onemocnění nejsou stále přesně jasné, odborníci předkládají několik teorií, snaží se přijít na faktory, které tlačí tělo k tvorbě granulomů, ale zatím jsou všechny pouze v teorii. Je zřejmé, že nemoc má genetickou predispozici, o čemž svědčí její časté rozšíření v rámci jedné rodiny.
Princip jejího vzniku je navíc podobný jako u autoimunitních onemocnění, takže plicní sarkoidóza vzniká většinou po infekčních onemocněních nebo užívání léků. Během nemoci se imunitní reakce těla v určitém okamžiku obrátí proti sobě, což vede k zánětu a vzniku sarkoidního granulomu obsahujícího buňky T-lymfocytů.
Na otázku, zda je sarkoidóza nakažlivá nebo ne, je odpověď zřejmá – ne, ačkoli někteří lékaři předložili předpoklady o infekčním původu onemocnění. Dnes se již nemluví o nakažlivosti nemoci, ale existuje mnoho důkazů o vlivu pracovních faktorů.

Výskyt onemocnění ovlivňují negativní faktory prostředí. Statistiky ukazují, že lidé, jejichž povolání je spojeno s toxickými látkami, prachem, vystavením choroboplodným zárodkům a dalším problémům, onemocní častěji. Hlavní lokalizací onemocnění je tkáň plic a lymfatických uzlin.
Ale může se také rozšířit do jiných orgánů:
Nemoc je klasifikována nejen podle místa propuknutí, ale také podle rychlosti jejího vývoje na:
- chronické;
- abortivní;
- progresivní;
- zpožděný.
Sarkoidóza je rozdělena do tří fází vývoje:
- zpočátku jsou změny drobné, v lymfatické tkáni dochází k zánětu, toto stadium je snadno léčitelné, někdy samo odezní;
- na druhém se nemoc šíří do druhé plíce, jsou postiženy nitrohrudní lymfatické uzliny;
- ve třetím se malá ložiska zánětu slučují, tvoří jednotlivá velká a vznikají komplikace.
Jak rozpoznat sarkoidózu?
Onemocnění nemá jasné příznaky, zejména v počáteční fázi. Proto je snadné ji zaměnit s jinými patologiemi, zejména s tuberkulózou. Při sarkoidóze se člověk cítí unavený, špatně, ztrácí chuť k jídlu a s tím i hmotnost, noční pocení, dušnost a kašel.
Často se objevuje horečka. Rozšíření onemocnění do dalších orgánů způsobuje odpovídající příznaky: bolesti kloubů, bolesti na hrudi, rozmazané vidění, kožní vyrážky, záněty lymfatických uzlin v různých částech těla.
Na základě těchto příznaků není možné samostatně stanovit diagnózu. To by měl provést lékař, který provede vyšetření a předepíše testy. Nejprve budete muset darovat krev a moč, u kterých budou zkontrolovány biochemické ukazatele, přítomnost specifických bílkovin a také hladina α a β-globulinů.
Nejúčinnějšími diagnostickými nástroji jsou rentgen hrudníku a počítačová tomografie nebo magnetická tomografie. Ty jsou pokročilejší a umožňují vám „prozkoumat“ umístění a velikost uzlů.
Lékař může předepsat vyšetření na Kveimovu reakci, která asi u poloviny pacientů po zavedení speciálního substrátu se specifickým sarkoidním antigenem dodá vytvořenému uzlu jasně purpurově červenou barvu.
Je to léčitelné?
Léčba sarkoidózy plic je velmi účinná. Kromě toho lékař nemůže předepisovat terapii, ale spíše po určitou dobu (asi šest měsíců) sleduje dynamiku pacienta. Pokud během tohoto období příznaky postupně ustupují a je pozorována remise, léčba sarkoidózy nebude nutná. Pokud je onemocnění závažné nebo již dosáhlo chronického stadia, léčba je povinná.
Nejprve je předepsána léčba drogami, včetně:
- hormonální léky;
- antibakteriální nebo antivirová činidla;
- cytostatika;
- diuretika;
- léky, které zlepšují mikrocirkulaci krve v plicích;
- multivitaminy;
- hepatoprotektory;
- angioprotektory;
- imunomodulátory;
- antioxidanty a další.
V každém konkrétním případě je soubor léků předepsán individuálně. Pokud se vyskytnou komplikace v jiných orgánových systémech, mohou být použity léky k jejich zmírnění. V léčbě se využívá i fyzioterapie a dietetika. Ten pomáhá normalizovat metabolismus a snižovat zatížení trávicích orgánů a močového systému, což usnadňuje zpracování produktů rozkladu léků.

Mezi oblíbené fyzioterapeutické prostředky patří elektroforéza s novokainem a extraktem z aloe, fonoforéza s hydrokortisonem, magnetická laserová terapie, UHF induktometrie a další. V některých případech může být předepsána plazmaferéza. Chirurgický zákrok u tohoto onemocnění není nutný.
Použití lidových léků je možné po dohodě s lékařem a diagnóze. Tradiční medicína zahrnuje tření jezevčím tukem, který má podle recenzí magický účinek a umožňuje rychle se zbavit nemoci a použití různých odvarů:
- Po jedné části třezalky, máty, heřmánku, kopřivy, jitrocele, provázku, vlaštovičníku, mochyně a křídlatky smícháme nasucho a polévkovou lžíci směsi zalijeme půl litrem vroucí vody. Nechte asi hodinu, pijte třikrát denně, třetinu sklenice.
- Směs stejných dílů šalvěje, jitrocele, měsíčku, oregana, křídlatky a kořene proskurníku dejte do nádoby o velikosti 1 polévkové lžíce, zalijte sklenicí vroucí vody a nechte 30 minut louhovat. Vypijte třetinu sklenice třikrát denně.
- V nádobě smíchejte kořen fialky, přesličku, bylinku a vlaštovičník a kopřivu. Nalijte polévkovou lžíci směsi do sklenice vroucí vody a nechte 30 minut. Pijte půl sklenice dvakrát denně;
- Kořen elecampane rozemlejte, zalijte vroucí vodou a nechte 20 minut na ohni, přidejte k němu meruňková jádra a nechte dalších 30 minut odstavte z ohně, přeceďte, pijte 3x denně, třetinu sklenice .
Produkty na bázi alkoholu:
- Směs 30 gramů vodky a stejného množství rostlinného oleje se používá v polévkové lžíci třikrát denně před jídlem.
- Přidejte lžíci propolisu do 100 gramů vodky a nechte na tmavém místě asi dva týdny. Poté přefiltrujte a pijte každý den hodinu před jídlem zředěný ve vodě (20 kapek tekutiny na pár polévkových lžic vody).
- Echinaceová tinktura se připravuje stejným způsobem, i když tento lék lze koupit hotový v lékárně.
- Z květů šeříku si můžete připravit alkoholovou tinkturu. K tomu se sbírají kvetoucí květenství, která se umístí do nádoby a zalijí vodkou v poměru přibližně 1:3. Nechte na tmavém místě po dobu jednoho týdne, poté se filtruje a používá se k potírání hrudníku.
Prognóza a prevence
Na otázku o sarkoidóze: jak dlouho s ní lidé žijí, neexistuje jednoznačná odpověď. Hodně záleží na schopnostech lidského těla a důsledcích nemoci. Období v zásadě není omezeno, ale při těžkém poškození není prognóza do života příliš příznivá.
Nemoc je léčena a docela účinně, v některých případech sama odezní. Ale u těžkých forem je poškození plic velmi vážné, což výrazně zhoršuje kvalitu života, ačkoli se sarkoidózou můžete žít dlouho.
Je možné se nemoci vyhnout prevencí? Je těžké odpovědět, protože neexistují žádné jasné důvody pro jeho výskyt. Ukázalo se však, že zdravý životní styl a volba zdravotně nezávadného povolání šance výrazně zvyšuje.
Sarkoidóza
Přehled
Sarkoidóza je multisystémové onemocnění, které nemá stanovenou etiologii. Nemoc je charakterizována tvorbou nekaseizující granulomy z epiteloidních buněk. Objevují se v různých tkáních a orgánech, nejčastěji se vyskytují v lymfatických uzlin a plíce. Dosavadní výzkumy ukazují, že toto onemocnění neovlivňuje nadledvinky. Nejčastěji je toto onemocnění diagnostikováno u obyvatel severních zemí západní Evropy. Většina lidí, u kterých se rozvine sarkoidóza, jsou lidé ve věku 20 až 40 let, nejčastěji ženy. V tomto případě se onemocnění nejčastěji projevuje v zimě a na jaře. Toto onemocnění bylo poprvé popsáno dermatologem z Anglie Hutchinsonem v roce 1869.
Obecně se uznává, že výskyt tohoto onemocnění je založen na kombinaci faktorů různého druhu – životního prostředí, genetický, infekčnía imunologické. V lidském těle se tedy objevují granulomy v důsledku expozice paraziti, houby, produkty aktivita rostliny и zvěř, připojení kovy. Řada virů (Borrelia burgdorferi, Mycobacterium tuberculosis, Chlamydia pneumoniae, Propionibacterium acnes, herpes virus и adenoviry) jsou považovány za nejvíce patogenní infekční agens.
U pacienta se sarkoidózou jsou postiženy především lymfatické uzliny a plíce (tyto orgány tvoří asi 90 % sarkoidózních lézí), trpí také slezina a játra, ještě vzácněji se objevují léze na kůži (podkožní uzliny a erythema nodosum) před našima očima (keratokonjunktivitida, iridocyklitida), na klouby a kosti (artritida, vzhled velkého počtu cysty v kostech článků prstů), ledvinách (nefrolitiáza, nefrokalcinóza). Ještě vzácněji může onemocnění postihnout i jiné orgány. Při tomto onemocnění dochází ke granulomatóznímu zánětu chronického typu, který se vyznačuje opožděnou přecitlivělostí. Granulomy jsou nejčastějším projevem sarkoidózy. epiteloidní buňka, makrofág, mononukleární. Pokud se během patologického procesu vyvine fibróza, pak se granulom stává acelulární hyalinní hmotou.
Příznaky sarkoidózy
Při určování klinického obrazu průběhu onemocnění odborník především určuje orgány, které se v současné době podílejí na patologických procesech, jakož i stupeň poruch jejich funkcí a anatomie. Vzhledem k tomu, že nejčastějším projevem tohoto onemocnění je plicní sarkoidóza, je velmi důležité okamžitě diagnostikovat plicní léze.
V procesu diagnostiky poškození plic rentgenovým vyšetřením je obvyklé rozlišovat čtyři fáze:
- etapa 0 – je pozorován normální výsledek rentgenového snímku hrudníku;
- etapa I – dochází ke zvětšení regionálních lymfatických uzlin, obvykle na obou stranách, nejčastěji se uzliny zvětšují asymetricky;
- etapa II – existuje miliární nebo ohniskové šíření na obou stranách. Je spojena s kořeny plic. Infiltrace se také může objevit hlavně ve střední a dolní části plic;
- etapa III – během výzkumu rozšířené pneumoskleróza, který se vyznačuje velkými splývajícími fokálními novotvary.
Komplikace charakteristické pro takový jev, jako je plicní sarkoidóza druhé a třetí fáze, jsou charakterizovány výskytem bronchiální obstrukce, plicní srdce, emfyzém, respirační selhání. Existuje také podmíněná klasifikace sarkoidózy, podle které se dělí zájem, subakutní и chronický druh onemocnění. U akutní a subakutní sarkoidózy může být Löfgrenův syndrom, který je doprovázen horečka, pocit zvýšené únavy. Pacienti mají také oboustranné lymfadenopatie kořeny plic, polyartralgie a erythema nodosum. Tyto příznaky pro tyto typy sarkoidózy mohou být kombinovány různými způsoby. Pacienti si mohou stěžovat na širší spektrum projevů onemocnění. Je poměrně vzácné najít tzv Heerfordt-Waldenströmův syndrom, který se vyznačuje projevem horečka, paralýza obličeje. V tomto případě se příušní lymfatické uzliny zvětšují a je pozorována přední uveitida. Je důležité vzít v úvahu, že s rychlou progresí onemocnění rychleji nastává fáze remise. Při akutní sarkoidóze je spontánní remise pozorována přibližně v 80 % případů.
Jiný obraz je pozorován u pacientů s chronickou sarkoidózou. Zde je vývoj onemocnění opožděn, pacienti si stěžují pouze na zvýšenou slabost a projevy dušnost.
Chronická sarkoidóza je klasifikována jako RTG stadia II, III. V tomto případě dochází ke spontánní remisi mnohem méně často, přibližně ve 30 % případů. Pokud sarkoidóza progreduje, může se v procesu vytvořit také chronické cor pulmonale. V tomto případě dochází k úmrtí v 10% případů.
Příznakem, který výrazně ovlivňuje kvalitu života lidí se sarkoidózou, je neustálý pocit únavy. U tohoto onemocnění je obvyklé rozlišovat čtyři různé typy únavy:
- únava, která se projevuje ráno: pacient nemůže vstát z postele;
- přerušovaná únava, která nutí pacienta snížit tempo aktivity po celý den;
- večerní únava, při které má člověk po ránu spoustu energie, ale k večeru cítí, že mu síly téměř docházejí;
- chronická únava, ve kterém se pacient projevuje myalgie, slabost, depreseza předpokladu, že neexistuje žádná fyzická patologie.
Velmi často se u pacientů se sarkoidózou rozvine syndrom, který nemá jednoznačné vysvětlení. Jedná se o pocity bolesti na hrudi, s různými modalitami a lokalizované na různých místech. Vztah mezi projevem bolesti a stupněm lymfadenopatie, stejně jako se změnami na hrudníku, však nebyl stanoven. Někdy během vyšetření jsou pacienti diagnostikováni erythema nodosum. Zpravidla je lokalizován na nohou. Erytém je bolestivý při palpaci a během období zániku procesu si kůže zachovává šedofialovou barvu. Pro rychlé stanovení správné diagnózy je indikována biopsie uzlu, který se zvětšil. V tomto případě již nebudou potřeba další invazivní studie.
Diagnóza sarkoidózy
Ke stanovení diagnózy sarkoidózy se používá vylučovací metoda. Je důležité jasně odlišit nemoc od tuberkulóza, karcinomatóza, lymfogranulomatóza, pneumokonióza a další plicní onemocnění. Screeningovou hodnotu může mít pouze konvenční rentgenová tomografie, prováděná bez série podélných tomogramů. Provedení klasické rentgenové počítačové tomografie také neposkytuje potřebné informace pro jasnou diagnózu.
Při vstupním vyšetření pacienta je nutné provést rentgenovou počítačovou tomografii nebo magnetickou rezonanci. V tomto případě je nutné pomocí těchto metod vyšetřit jak břišní orgány, tak ledviny. Určité údaje lze získat i při ultrazvukovém vyšetření. Takové vyšetření lze provést pro lymfatické uzliny a pro většinu dalších orgánů. Pro posouzení poruch dýchání je důležité pečlivě vyšetřit respirační funkce a zjistit stav difuzní kapacity plic pacienta.
V procesu diagnostiky onemocnění se také provádí řada laboratorních testů, během kterých se zjišťují všechny změny indikátorů, které mohou naznačovat přítomnost zánětlivých procesů v těle. Ano, může být zvýšení ESR, eozinofilie, leukocytóza, lymfy– a monocytóza, hyperalfa-, beta globulinémieJsem v počáteční fázi s následnými hypergama globulinémie, vysoká aktivita řady enzymů. Pacienti mají velmi často anémii. V procesu laboratorních testů lze také určit známky poškození orgánů. Údaje důležité pro stanovení diagnózy lze získat z histologických studií odstraněných lymfatických uzlin, kožních částic a bronchiální sliznice, kde jsou prvky granulomu.
Diagnóza je stanovena na základě přítomnosti charakteristického nekaseizujícího epiteloidního buněčného granulomu v konkrétním orgánu a na základě klinických a instrumentálních příznaků. To vylučuje přítomnost jiných onemocnění, jejichž příznaky připomínají sarkoidózu.
Léčba sarkoidózy
V průměru v 50–70 % případů po zjištění sarkoidózy následuje proces spontánní remise. Vzhledem k tomu, že po léčbě hormony je možnost remise výrazně snížena, po potvrzení diagnózy sarkoidózy a za předpokladu, že se onemocnění klinicky neprojeví, by aktivní léčba neměla být prováděna po dobu 6-8 měsíců od doby nemoc byla diagnostikována. To vyžaduje neustálé sledování pacienta. V případě pomalé regrese onemocnění nebo jeho nepřítomnosti odborník předepisuje kurz glukokortikosteroidy. Indikace pro tento průběh terapie jsou přítomnost výrazných klinických projevů, progrese onemocnění, kombinované léze orgánů a lymfatických uzlin uvnitř hrudníku (v tomto případě se lymfatické uzliny výrazně zvětšují), generalizované formy. Terapie pokračuje po dobu 6-8 měsíců. Kromě glukokortikosteroidů jsou pacientovi předepsány další nesteroidní léky s protizánětlivým účinkem a také imunosupresiva, cytostatika, antioxidanty, proti tuberkulóze léky. Pokud má onemocnění těžkou formu, pak se používá k léčbě. plazmaferéza, radiační terapie, hemosorpce. Také v terminálních stádiích sarkoidózy již byly úspěšně provedeny transplantace plic, jater, srdce a ledvin.
