Léčba kortikální dysplazie mozku u dětí.
Obsah [Zobrazit obsah]
Léčba kortikální dysplazie mozku u dětí

Fokální kortikální dysplazie – abnormalita ve struktuře mozkové kůry, postihující její omezenou oblast. Klinicky se projevuje fokálními motorickými záchvaty se ztrátou vědomí, ale krátkého trvání. Diagnostikován neurologem nebo epileptologem na základě údajů EEG, speciálně provedeného vyšetření MRI, subdurální elektrokortikografie a PET vyšetření mozku. Epilepsie s kortikální dysplazií je zpravidla rezistentní k antiepileptické léčbě. Alternativní léčebnou metodou je neurochirurgická resekce oblasti dysplazie.
Přehled
Fokální kortikální dysplazie (FCD) je lokální porucha ve struktuře mozkové kůry, ke které dochází během vývoje plodu. Je nejčastějším etiofaktorem rozvoje epilepsie u dětí. Podle mezinárodní studie ILAE (2005) byla FCD diagnostikována u 31 % dětí s epilepsií. Charakteristickými znaky epileptických paroxysmů u FCD jsou: rezistence k antiepileptické léčbě, agresivní průběh s rozvojem mentální retardace a epileptické encefalopatie u dětí a účinnost neurochirurgických léčebných metod.
Lokální dysplastické změny v kortexu jsou lokalizovány především ve spánkovém a frontálním laloku. Jsou špatně viditelné na makroskopické úrovni, což ztěžuje diagnostiku FCD i pomocí moderních neurozobrazovacích metod, jako je MRI. Problematika diagnostiky FCD je zvláště aktuální v praktické neurologii a pediatrii, protože její identifikace jako příčiny epileptických paroxysmů je klíčová pro volbu účinné taktiky léčby rezistentních forem epilepsie.

Příčiny fokální kortikální dysplazie
FCD je způsobena porušením konečných fází vývoje mozkové kůry (kortikogeneze) v prenatálním období. V důsledku poruch migrace a diferenciace kortikálních buněk vzniká oblast s abnormálními neurony, patologickým ztluštěním, zploštěním gyri nebo pozměněnou architekturou (vzhled buněk typický pro jednu vrstvu v jiné vrstvě kůry). K tvorbě fokální kortikální dysplazie dochází krátce před narozením – 4-6 týdnů před koncem období nitroděložního vývoje. Závažnější formy defektů mozkové kůry (například polymikrogyrie, hemimegalencefalie) jsou spojeny s poruchami pozdního 2. a časného 3. trimestru těhotenství.
Nelze vyloučit genetickou povahu selhání kortikogeneze vedoucí k FCD. Mnoho pacientů má tedy změny v genu TSC1, které jsou pozorovány i u tuberózní sklerózy. V současné době probíhá mezinárodní výzkum za účelem hledání genetického substrátu kortikální dysplazie.
Klasifikace fokální kortikální dysplazie
Donedávna existovaly 2 hlavní typy FCD. V roce 2011 byla vyvinuta nová klasifikace, která zahrnovala typ 3, spojený s další hlavní lézí mozkových struktur. Podle této klasifikace existují:
FCD typ I — místní narušení architektonické úpravy kůry: radiální (IA), tangenciální (IB) nebo smíšené (IC). Je zjištěna u 1,7 % vyšetřených prakticky zdravých osob.
FCD typ II – fokální porucha cytoarchitektury s přítomností abnormálních neuronů (IIA) a tzv. balónkových buněk (IIB). Typicky dysplazie postihuje čelní laloky.
FCD typ III – sekundární narušení kortikální architektury způsobené jinou patologií: meziální temporální skleróza (IIIA), gliový nádor (IIIB), mozková vaskulární malformace (IIIC) nebo jiné poruchy (IIID) – Rasmussenova encefalitida, neuroinfekce, posttraumatické nebo postischemické změny , atd.
Příznaky fokální kortikální dysplazie
Hlavním klinickým projevem FCD je fokální epilepsie. Zpravidla se projevuje v dětství. Epileptické paroxysmy se vyznačují krátkou dobou trvání – netrvají déle než minutu. Mezi nimi převládají komplexní (s poruchou vědomí) fokální motorické ataky, často s automatismy v počátečním období paroxysmu. Zmatek v období po útoku je mírný. Charakteristické jsou pohybové jevy a náhlé pády. Sekundární generalizace epileptických záchvatů nastává znatelně rychleji než u epilepsie temporálního laloku.
Věk nástupu epilepsie a doprovodné klinické příznaky závisí na typu, závažnosti a lokalizaci ohniska kortikální dysplazie. Časná manifestace anomálie je obvykle doprovázena opožděným duševním vývojem dítěte a kognitivní poruchou.
FCD typu I má méně závažný průběh a ne vždy se projeví jako epileptické záchvaty. U některých pacientů vede k potížím v kognitivní činnosti a problémům s učením. FCD typu II provázejí těžké parciální a sekundárně generalizované záchvaty. Mnoho pacientů má status epilepticus. Klinický obraz a průběh FCD typu III závisí na povaze základní patologie.
Diagnostika fokální kortikální dysplazie
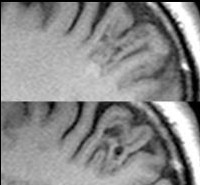
Hlavní metodou pro diagnostiku FCD je magnetická rezonance. Musí být provedena podle speciálního protokolu s tloušťkou řezu 1-2 mm. Pouze takto důkladné skenování může odhalit minimální strukturální změny v mozkové kůře. V MRI diagnostice kortikální dysplazie záleží na zkušenostech a kvalifikaci radiologa. Proto by v případě potřeby měly být výsledky studie ukázány zkušenějšímu specialistovi v této věci.
Mezi příznaky MRI FCD patří: lokální hypoplazie nebo ztluštění kůry, rozostření přechodu mezi bílou a šedou hmotou, změněný průběh gyri, zvýšený signál MR v omezené oblasti kůry při vyšetření v režimech T2 a FLAIR. Každý typ FCD má své vlastní charakteristiky obrazu MRI.
Elektroencefalografie je povinná pro pacienty s FCD. Ve většině případů odhalí fokální epileptickou aktivitu mozku nejen v době záchvatu, ale i v interiktálním období. Během záchvatu dochází ke zvýšené dráždivosti a aktivaci kortikálních zón přilehlých k ohnisku dysplazie vizualizované na MRI. To je způsobeno přítomností abnormálních buněk mimo hlavní oblast kortikální dysplazie, která je pouze „špičkou ledovce“.
Detekce zóny nástupu epileptického záchvatu je možná pomocí PET kombinovaného s MRI obrazem. V tomto případě by mělo být radiofarmakum podáno pacientovi po prvním záchvatovém výboji. Taková studie je zvláště cenná u MRI-negativních případů FCD a když léze vizualizovaná na MRI neodpovídá údajům EEG. Pro přesnější určení lokalizace epileptogenního ohniska se provádí invazivní elektrokortikografie s instalací subdurálních elektrod, která vyžaduje kraniotomii.
Léčba fokální kortikální dysplazie
Terapie začíná výběrem účinného antikonvulziva a jeho dávky. Pacient je pod společným dohledem epileptologa a neurologa. Je možné použít karbamazepin, kyselinu valproovou, diazepam, levetiracetam, topiramát a další antikonvulziva. Epilepsie s FCD je však často rezistentní na antikonvulzivní léčbu. V takových případech je nastolena otázka chirurgické léčby a konzultován neurochirurg.
Protože dysplastické změny jsou fokální povahy, je chirurgické odstranění patologického ložiska účinnou metodou léčby FCD. Na začátku neurochirurgické intervence se provádí elektrická stimulace a individuální intraoperační kortikografie se sestavením mapy funkčně důležitých oblastí kůry, která pomáhá předejít jejich poranění během operace. Mnoho neurochirurgů trvá na vhodnosti odstranění dysplastické léze co nejradikálněji, aby bylo dosaženo nejlepších výsledků léčby. Potíž spočívá v široké distribuci zóny bodově patologicky změněných buněk kolem hlavního ohniska a nemožnosti jejich úplného odstranění. Rozšířené a oboustranné epileptogenní léze jsou kontraindikací chirurgické léčby.
V závislosti na lokalizaci a rozsahu léze se používá jeden ze 3 typů chirurgických výkonů: selektivní resekce epileptogenní zóny, standardizovaná resekce mozku (lobektomie), Taylorizovaná resekce – „vyříznutí“ zóny dysplazie stanovené při kortikografii . U FCD typu III je často nutné odstranění dysplazie i hlavní léze (nádor, oblast sklerózy, cévní malformace atd.).
Prognóza fokální kortikální dysplazie
Prognóza závisí na typu FCD, včasnosti léčby a radikalitě odstranění oblasti kortikální dysplazie. Konzervativní terapie zpravidla nedává požadovaný výsledek. Dlouhý průběh epilepsie v dětství je plný poškození neuropsychického vývoje, což vede k oligofrenii.
Chirurgická léčba je nejúčinnější u jedné, dobře lokalizované léze. Podle některých údajů je u 60 % operovaných pacientů pozorována úplná absence paroxysmů nebo jejich výrazné snížení. Po 10 letech je však pouze 32 % bez záchvatů. Zřejmě je relaps epilepsie v takových případech spojen s neúplným odstraněním epileptogenních elementů.
Přetrvávající pooperační neurologické poruchy jsou pozorovány ve 2% případů, s rozšířenými lézemi – v 6%. Riziko jejich rozvoje se zvyšuje při lobektomii a zásazích v blízkosti funkčně významných oblastí kůry.
Venózní dysplazie mozku
Dysplazie mozku je defekt nitroděložního vývoje, charakterizovaný masivním nebo lokálním narušením tvorby nervové tkáně. Onemocnění má mnoho možností rozvoje, včetně např. fokální kortikální dysplazie, nebo tvorby dutin v určitých oblastech mozku. Dysplazie mozkových cév je jednou z možností, která ovlivňuje tvorbu tepen a žil.
Příčiny
Dysplazie je způsobena poruchou zrání mozku při formování centrální nervové soustavy během vývoje plodu. V důsledku nesprávného zrání a migrace buněk se v oblasti mozku tvoří defekty.
Fokální kortikální dysplazie se například tvoří 1-2 měsíce před porodem. Stupeň patologie je určen dobou expozice patologickému faktoru: v prvním a druhém trimestru těhotenství je plod nejzranitelnější. Vystavení i nepatrnému faktoru v prvních 6 měsících proto může vést k hrubým mozkovým defektům.
U dysplazie hraje rozhodující roli poškození genetické informace, kvůli kterému selhává diferenciace nervových buněk. Důležité jsou také následující faktory:
- Prostředí: znečištění, nadměrné sluneční záření, záření.
- Výživa a špatné návyky těhotné ženy.
- Nemoci, kterými trpí matka, zejména infekční povahy.
Klasifikace a příznaky
Mozková dysplazie má různé druhy:
Fokální kortikální dysplazie
Toto onemocnění je charakterizováno porušením struktury kortikální koule mozku. Nejčastěji se nachází ve frontálním a temporálním laloku. Dělí se na tři typy:
- Typ 1 – lokální omezené poškození mozku; vyznačující se mírným průběhem a vzácností epileptických záchvatů; projevuje se převážně jako opoždění vývoje;
- Typ 2 – lokální léze, prohlubující se do všech sfér mozkové kůry; projevuje se lokálními záchvaty a opožděným neuropsychickým vývojem;
- Typ 3 – kompletní dysplazie mozkové kůry v důsledku neuroinfekce a cévní malformace; vyznačující se těžkým mentálním postižením a generalizovanými epileptickými záchvaty.
Kortikální dysplazie se projevuje jako fokální epilepsie, která se poprvé objevuje v raném věku. Dysplazie mozku u dětí fokálního typu se projevuje krátkodobou ztrátou vědomí při záchvatech. Pozorovány jsou i syndromy poruchy vědomí, např. stmívání za soumraku.
Epilepsie s fokální dysplazií se projevuje především poruchami hybnosti, při kterých se rozvíjí zmatenost a dezorientace v prostoru. V tomto případě pacienti náhle padají. Charakteristická je generalizace záchvatů, kdy se ve všech kosterních svalech vyskytují křeče.
Duševní a intelektuální vývoj závisí na věku, ve kterém se první epilepsie objevila: čím dříve začala, tím hlubší bylo zpoždění mentálních a kognitivních schopností.
Polycystické onemocnění mozku
Klinický obraz je charakterizován epileptickými záchvaty, pokud je oblast dysplazie v mozkových hemisférách. Deficitní neurologické příznaky jsou také pozorovány:
- hemiparéza – částečné oslabení svalové síly v polovině těla;
- porucha hlavových nervů;
- porucha vědomí: strnulost, strnulost;
- snížená vizuální přesnost.
Komplex symptomů polycystické nemoci zahrnuje také obecné mozkové symptomy:
- bolest hlavy, závratě;
- nevolnost;
- apatie, podrážděnost, poruchy spánku, emoční labilita;
- vegetativní poruchy ve formě pocení, nechutenství, rozrušení stolice a třes rukou.
Třetím typem je žilní dysplazie. Často je však asymptomatická. Pokud příznaky existují, projevují se ve formě deficitních neurologických příznaků. Často žilní dysplazie napodobuje vaskulární malformaci. Navzdory utajení kurzu dysplazie (zřídka) hrozí hemoragickou mrtvicí a trombózou žil.

Diagnostika a léčba
Fokální kortikální dysplazie je diagnostikována pomocí magnetické rezonance. Na snímcích vrstvy po vrstvě je pozorována kortikální hypoplazie a absence hranice mezi bílou a šedou hmotou mozku. Druhou metodou je elektroencefalografie. S jeho pomocí jsou identifikovány „základy“ epilepsie mezi záchvaty.
Fokální kortikální dysplazie se léčí antikonvulzivy. Obvykle předepisovanými léky jsou kyselina valproová, Sibazon, Diazepam nebo Carbamazepin. Často epilepsii s fokální dysplazií nelze léčit. V tomto případě je indikován chirurgický zákrok.
Polycystické onemocnění lze diagnostikovat pomocí následujících studií:
Specifičnost diagnózy spočívá ve skutečnosti, že polycystické onemocnění je diagnostikováno kombinací metod: je nutné použít několik výzkumných metod najednou, protože žádná z nich neposkytuje přesné informace. Pomocí kombinované angiografie je často současně detekována mozková žilní dysplazie.
Chirurgická léčba je indikována u pacientů s polycystickým onemocněním. Patologie je obvykle snadno přístupná chirurgickému zákroku, protože polycystické onemocnění má jasné a definované hranice.
Pokud se ložiska polycystické choroby nacházejí ve funkčně významných oblastech mozku, používá se vyčkávací přístup a chirurgická intervence je ponechána v pozadí.
Žilní dysplazie se diagnostikuje pomocí magnetické rezonance a angiografie. Metody typicky detekují abnormální expanzi žil mozku.
Venózní dysplazie často nevyžaduje léčbu, protože má asymptomatický klinický obraz a je detekována náhodně při skenování mozku. Léčba dysplazie začíná, když je kombinována s jinými vaskulárními patologiemi mozku, například s vaskulární malformací.
Fokální kortikální dysplazie

Fokální kortikální dysplazie je defekt, který se objevuje při vývoji buněčných struktur mozku. Tato anomálie se projevuje formou epileptických záchvatů, doprovázených úplnou krátkodobou ztrátou vědomí.
Diagnózu onemocnění provádí neurolog na základě výsledků studií EEG, MRI a PET. Konzervativní léčba této patologie je problematická kvůli její vysoké odolnosti vůči antiepileptické léčbě. V závažných případech může být indikováno úplné odstranění postižené oblasti mozku.
Fokální kortikální dysplazie – se vyvíjí v prenatálním období a projevuje se ve formě patologií lokalizovaných v určitých oblastech meningů. FCD je nejčastějším faktorem, který vyvolává výskyt epilepsie u dětí (podle některých údajů je FCD pozorována u třiceti procent dětí s epilepsií).
Funkce, které umožňují odlišit FCD od běžné epilepsie, jsou:
- nízká účinnost standardní konzervativní antiepileptické léčby;
- větší závažnost příznaků u dětí s různými typy mentálního či mentálního postižení.
Většina patologií u FCD je lokalizována v temporálních a frontálních lalocích. Patologické léze jsou velmi špatně vizualizovatelné, což výrazně komplikuje diagnostiku MRI.
Příčiny nemoci
Výskyt FCD je způsoben nitroděložními poruchami ve vývoji mozkové kůry, což způsobuje poruchy migrace buněk mozkových blan, tvořících oblast s abnormálně vyvinutými neurony. FCD se tvoří v konečné fázi těhotenství, přibližně šest týdnů před porodem.
Vzhledem k tomu, že u některých skupin pacientů byly při vyšetření zjištěny recesivní defekty ve struktuře genu TSC1, nelze zcela vyloučit genetickou příčinu rozvoje onemocnění. Většina moderních vědeckých výzkumů je vedena tímto směrem.
Úsilí vědců se soustředí na vývoj metod:
- Včasná (prenatální) detekce defektního genu – tento vývoj pomůže identifikovat predispozici dítěte k rozvoji onemocnění v budoucnu.
- Identifikace možnosti přenosu defektního genu na dítě od jednoho z rodičů – tento vývoj umožní identifikovat riziko přenosu genu na potomka již ve fázi plánování těhotenství.
- Nahrazení defektního genu – tento vývoj umožní účinně léčit onemocnění (i v raných stádiích), což zabrání použití traumatické a plné rozvoje závažných komplikací chirurgické léčby.

Donedávna lékařská věda identifikovala pouze dva základní typy dysplazie, nicméně začátkem roku 2011 byl přijat nový klasifikátor rozdělující FCD na tři základní typy.
Podle tohoto klasifikátoru je FCD:
- První typ. Je charakterizován výskytem jednoho nebo více lokálních defektů v architektonice mozkové kůry.
- Druhý typ. Je charakterizován rozvojem fokálních lézí architektoniky s přítomností anomálií ve vývoji neuronů a buněčných paprsků. Ve většině případů postihuje čelní lalok.
- Třetí typ. Vývoj architektonických defektů je vyvolán negativním dopadem jakékoli mozkové patologie.
Symptomy onemocnění
Hlavním příznakem, na základě kterého je možné diagnostikovat přítomnost kortikální dysplazie u pacienta, jsou krátkodobé epileptické záchvaty. Onemocnění se projevuje časně, často ještě před dosažením 5. roku věku pacienta.
Záchvaty onemocnění jsou komplexní (provázené poruchami chování), intenzivní (komplikované ztrátou rovnováhy a vznikem spontánních motorických reakcí) a krátkodobé (výjimečně trvající déle než jednu minutu). V raném věku, při absenci řádné léčby, vyvolávají rozvoj autismu.
Příznaky FCD přímo závisí na jeho typu, umístění, závažnosti příznaků, přítomnosti komplikací a onemocnění, které vyvolávají jeho vzhled. Časná manifestace je ve většině případů zhoršena opožděným duševním a duševním vývojem.
Příznaky dysplazie typu 1 jsou méně výrazné, avšak v některých případech může tento typ FCD vyvolat zhoršení kognitivních schopností pacienta.
Příznaky dysplazie 2. typu jsou mnohem výraznější než u prvního. FCD tohoto typu je doprovázeno výskytem těžkých epileptických záchvatů.
Příznaky dysplazie typu 3 přímo závisí na povaze základního onemocnění.
Diagnóza onemocnění
Hlavní diagnostickou metodou ke stanovení přítomnosti FCD je MRI diagnostika, která však musí být provedena podle speciálního diagnostického protokolu. Tloušťka řezu, podle které by neměla přesáhnout jeden a půl milimetru. Pouze takto důkladné skenování dokáže odhalit i ty nejmenší změny v kůře.
V diagnostickém procesu je důležitá kvalifikace a zkušenosti radiologa, a proto by interpretace výsledků měla být výhradně v kompetenci specialisty.
Vyšetření MRI nám umožňuje identifikovat následující příznaky přítomnosti FCD:
- Změna tloušťky kůry v místě předpokládané lokalizace dysplazie.
- Absence jasně definovaného přechodu mezi bílou a šedou hmotou mozku.
- Změny v průběhu mozkových konvolucí.
Každý typ FCD má spektrum příznaků, které jsou pro něj charakteristické. Elektroencefalografie, která nám umožňuje identifikovat přítomnost lokální epileptické aktivity nejen v době epileptického záchvatu, ale i v období po něm, nám umožňuje upřesnit data získaná při MRI. Během záchvatu dochází k aktivaci oblastí mozku lokalizovaných v oblastech, kde je lokalizována dysplazie. Tento vzorec je vysvětlen přítomností abnormálních mozkových buněk mimo hlavní lokalizaci dysplazie.
Oblasti lokalizace dysplazie můžete identifikovat i pomocí PET diagnostiky doplněné o MRI vyšetření. Tato diagnostická metoda má však jedno významné upozornění: PET vyšetření umožňuje lokalizovat dysplazii pouze při epileptickém záchvatu (kontrastní látka musí být zavedena do těla pacienta až po první záchvatové náloži). Tento typ diagnózy je zvláště cenný, pokud MRI diagnostika nedává jasné a jednoznačné výsledky. Pro získání přesnějšího výsledku lze použít elektrokortikografii.
terapie
Na léčbu pacienta dohlíží neurolog společně s epileptologem. Léčba začíná výběrem a stanovením účinné dávky antikonvulzivního léku. Pro tyto účely lze použít karbamazepin, diazepam, levetiracetam, topiramát a kyselinu valproovou. Ve většině případů je epilepsie zhoršená FCD extrémně odolná vůči jakékoli antikonvulzivní léčbě.
Ve výše uvedeném případě by měla být vznesena otázka chirurgické resekce postižené oblasti. Chirurgickou léčbu provádí výhradně neurochirurg společně s neurologem. Vzhledem k tomu, že dysplazie je ohniskové povahy, je chirurgická léčba účinná.
Mnoho odborníků trvá na vhodnosti odstranění postižené oblasti mozku co nejúplněji a nejradikálněji. Toto tvrzení je kontroverzní, protože lokalizace buněk umístěných kolem hlavní léze je poměrně rozsáhlá a jejich úplné odstranění bez významného poškození pacienta je nemožné.
V závislosti na závažnosti příznaků, jejich umístění a velikosti postižené oblasti lze použít jednu ze tří možností chirurgické léčby:
- Selektivní odstranění zóny lokalizace dysplazie.
- Standardní odstranění postižené části mozku.
- Bodové odstranění postižené oblasti kortikální dysplazií.
U FCD třetího typu je vhodné odstranit jak samotné místo dysplazie, tak hlavní ložisko.
Prognóza vývoje onemocnění

Prognóza vývoje onemocnění přímo závisí na typu dysplazie, kvalitě provedené terapie a také na úspěšnosti radikální léčby. Ve většině případů není konzervativní léčba dysplazie účinná.
Nástup onemocnění v dětství může vyprovokovat projevy vývojových odchylek, s postupným rozvojem oligofrenie.
Chirurgická léčba je účinná u jednotlivých lézí. Téměř u poloviny pacientů nedochází k recidivě onemocnění. Deset let po operaci je však stabilní remise pozorována pouze u třetiny pacientů. S největší pravděpodobností je relaps onemocnění v tomto případě spojen s neúplným odstraněním poškozeného segmentu.
Výskyt relapsu onemocnění bezprostředně po operaci pozorujeme přibližně u dvou pacientů ze sta, v případě plošných lézí dochází k relapsu u šesti pacientů ze sta operovaných.
Riziko relapsu se zvyšuje, pokud byla operace provedena v blízkosti funkčně důležitých oblastí mozku.
Dysplazie mozku

Tvorba mnohočetných dutin v mozkové tkáni se vyvíjí u plodu v děloze nebo během několika let po narození dítěte.
Hemisférická dysplazie je anomálie, která postihuje určité oblasti mozkové kůry a projevuje se krátkodobými mdlobami, záchvaty nebo náhlými křečemi, které provokují motorickou, mentální nebo duševní dysfunkci.
Dysplazie mozku u dětí: rysy anomálie

Fokální dysplazie mozku má za následek nejen epilepsii, ale má negativní dopad i na celý nervový systém.
Dysplazie mozku se vyskytuje:
- Fokální kortikální – nesprávně vyvinutá oblast mozku, která vyvolává patologickou (elektrickou) aktivitu mozkové kůry, narušuje migraci neuronů. Lokalizace – frontální nebo temporální oblast, tvoří se zejména velké balónkové buňky;
- regionální – proces tvorby tkání nebo orgánů je narušen;
- difuzní pachygyrie nebo agyrie – nedostatečné rozvinutí gyri, hladký povrch hemisfér, ztluštění hlavních gyri v důsledku dystrofie menších;
- polymikrogyrie – drážky gyri se začnou narovnávat nebo se ztenčují;
- schizencefalie – trhliny, které rozdělují dřeň na několik částí (výsledek ischemické destrukce šedé hmoty v prvních týdnech nitroděložního vývoje);
- neurální heterotopie – porušení neurální migrace v posledních fázích těhotenství (35 týdnů);
- holoproencefalie – poruchy vývoje embryonálního mozku podél střední linie (poruchy jsou diagnostikovány v obou hemisférách);
- jednostranná hemimegalencefalie – dysplastické zvětšení jedné z hemisfér, narušen vzor konvolucí;
- mikropolygyrie – konvoluce jsou velmi malé a mnohočetné;
- polycystická dysplazie – útvary cyst v množném čísle uvnitř mozkové tkáně se chirurgicky velmi obtížně odstraňují. Jednotlivé formace nejsou životu nebezpečné.
Typy mozkové dysplazie: příznaky u dítěte
Difuzní agyrie může způsobit syndrom dvojité mozkové kůry (neurovývojová abnormalita).
Dítě zaostává v duševním vývoji, rychle se unaví, objevují se první příznaky epilepsie. Onemocnění se projevuje do 1 roku života dítěte. Děti nepřežijí déle než 12 měsíců.
Při mikropolygyrii je dítě nedostatečně vyvinuté v myšlení, není schopno mluvit, žvýkat ani polykat jídlo a nemá mimiku.
Při polymikrogyrii (bilaterální perisylvický syndrom) spolu s mnohočetnými malými gyry je narušena vnitřní struktura mozkové kůry.
Dítě nemůže žvýkat ani polykat, obličejové svaly jsou oslabené, objevují se epileptické záchvaty (zejména v prvních 12 měsících). Léky neuvolňují křeče.
Při holoprosencefalii se diagnostikuje abnormalita mozkových komor a asymetrie obličejových svalů. Úsek mozkových hemisfér (kvůli anomálii chromozomů 13-15) je neslučitelný se životem.
Při fokální kortikální dysplazii se pacient bezprostředně před epileptickými záchvaty chová zvláštně: označuje čas, emocionálně gestikuluje. Doba trvání samotného záchvatu není delší než minuta. Tato patologie se vyvíjí 5-6 týdnů před narozením.
Dysplazie mozku, obecné příznaky jsou zvětšení velikosti hlavy (neznatelné nebo zřejmé), periodické krátké mdloby, epilepsie, křeče končetin.
Dysplazie mozku: příčiny
Dětské neurologické postižení v důsledku mozkových abnormalit je poměrně časté, ale zřídka závisí na dědičném faktoru (pouze 1 %). Patologie se vyvíjí během těhotenství a může se vyvíjet a měnit během každého týdne těhotenství. Proto je poměrně obtížné určit, v jakém okamžiku se nitroděložní vývoj zastavil.
Faktory, které nepříznivě ovlivňují vývoj nervového systému:
- Exogenní faktor: znečištění životního prostředí, znečištění plyny, průmyslové zóny, chemické výpary a toxiny, které matka vdechuje během 9 měsíců těhotenství;
- dědičnost (genetický faktor);
- infekce a plísně (toxoplazmóza, listerie, virus Coxsackie);
- neustálé zvyšování tělesné teploty matky;
- přítomnost špatných návyků: pití alkoholu, kouření;
- genetická mutace neurální trubice během jejího vzniku (3-4 týdny těhotenství).
Diagnostika a léčba mozkové dysplazie

V případě zjištění epilepsie je nutné provést vyšetření (MRI mozku) na výkonném tomografu s vysokým polem (magnetické pole 1,5 až 3 Tesla), aby se zjistila přesná příčina záchvatů.
Nejčastěji jsou epileptické záchvaty způsobeny fokální kortikální dysplazií. Statistiky jsou velmi smutné, protože mnoho odborníků není obeznámeno s nemocí a dělá chyby – diagnostikují rakovinné nádory nebo vůbec nevidí vážný problém.
Spolu s MRI se provádí počítačová tomografie a elektroencefalografie (počítá se celková mozková aktivita), nutná je konzultace se zkušeným neurologem.
Léčba spočívá v užívání antikonvulziv.
Po stanovení přesné diagnózy mohou předepsat Carbamazepin – antiepileptikum, antikonvulzivum, Diazepam, Topiramate, Levetiracetam.
Potíž je v tom, že léky nemají vždy požadovaný účinek, takže operace není vyloučena.
Dysplazie: co to je, příznaky a příčiny
Abnormální (nesprávný) vývoj vnitřních orgánů, tkání nebo částí těla má samostatný název – dysplazie.
Nemoc může být vrozená nebo získaná bez ohledu na věk.
Příčiny onemocnění

Pacienti s tímto onemocněním nejsou považováni za nemocné, ale mají sklon k různým patologiím, což znamená, že je třeba je diagnostikovat včas a častěji navštěvovat svého lékaře.
Příčinou vrozené dysplazie mohou být genetické poruchy, nepříznivé prostředí, vliv vnějších, vnitřních nebo mechanických faktorů.
Získaná dysplazie se vyskytuje v důsledku porodního nebo poporodního traumatu a cervikální dysplazie (například cervikální dysplazie) je způsobena lidským papilomavirem.
Příznaky onemocnění závisí na konkrétním orgánu, ve kterém je patologie detekována.
Zvažme nejčastější jevy: dysplazie děložního čípku, kostí, kyčelního kloubu, pojivové tkáně a žaludečních žláz.
V současné době je cervikální dysplazie diagnostikována u 70–80 % žen. Nemoc je úspěšně léčena v polovině případů za předpokladu, že ženy konzultují vysoce kvalifikovaného lékaře včas.
Příznaky dysplazie
Existují tři stupně dysplazie: mírná, střední a těžká. Postupem času se mohou stupně transformovat jeden do druhého.
Příznaky onemocnění v počátečních stádiích nejsou viditelné a nejsou nijak zvlášť pociťovány pouze v pokročilých stádiích může žena pociťovat pulzování, tahání nebo ostrou bolest v podbřišku.
Tělesná teplota stoupá a objevuje se silné krvácení. Abyste předešli komplikacím, musíte být pravidelně vyšetřeni gynekologem.
Příčinou dysplazie mohou být zánětlivé procesy v ženských orgánech, hormonální poruchy nebo infekce. Nemoc se léčí laserovou operací, elektrickým nožem, rádiovými vlnami a kryoterapií.
Chcete-li se zbavit lidského papilomaviru, je předepsána léčba drogami. Gynekolog předepisuje komplex vitamínů a imunomodulátorů pro zmírnění zánětlivého procesu, zvýšení imunity nebo obnovení vaginální mikroflóry.
Kostní dysplazie je kostní defekt, při kterém je kostní tkáň nahrazena vazivovou tkání. Může ovlivnit jedno nebo několik míst současně.
Pokud je nemoc diagnostikována v dětství, existuje velká šance zbavit se problému navždy.
V případě pozdější diagnózy bude velmi obtížné, téměř nemožné, nemoc vyléčit.
Jedním z příznaků onemocnění je bolest v kyčlích jsou zaznamenány poruchy endokrinního a oběhového systému. Lékaři volí léčbu individuálně a v pozdějších fázích navrhují uchýlit se k operaci.
U většiny dětí je diagnostikována dysplazie kyčelního kloubu, většinu případů (75 %) tvoří dívky.
Dysplazie může být lokalizována na jednom nebo dvou kloubech současně.
Lékař zjistí abnormalitu při narození, ale dysplazie se může poprvé objevit, když se dítě začne stavět na nohy.
Zároveň může být jedna noha kratší než druhá a na hýždích nebo stehně se tvoří časté faldíky. Pohybová činnost dítěte je doživotně narušena.
Čím dříve je diagnóza stanovena, tím vyšší je šance na odstranění onemocnění.
K léčbě je předepsána masáž, cvičení na zpevnění svalů a používá se speciální spodní prádlo (korzety) nebo přístroje, které kloub ve správné poloze podporují.
Pokud byla dysplazie diagnostikována v dospělosti, lékaři nabízejí invazivní léčebné metody.
Dysplazie žaludku je způsobena nesprávným fungováním a strukturou epiteliálních buněk. Kvůli poruchám se žaludeční sekrece snižuje na pozadí gastritidy;
V počátečních stádiích se prakticky nevyskytují žádné příznaky, takže lidé s nepříznivou anamnézou potřebují co nejčastěji navštěvovat gastroenterologa.
Dysplazie pojivové tkáně způsobuje následující syndromy:
- Astenický syndrom, při kterém je nedostatečná pracovní schopnost, je charakterizován těžkou únavou a duševními poruchami;
- chlopenní syndrom – myxomatózní degenerace, prolaps srdeční chlopně;
- thoradiafragmatický syndrom je doprovázen kyfózou, skoliózou a abnormálním vývojem kostry;
- Neurologické poruchy nebo poruchy jsou zjištěny u 70 % postižených osob.
Nejčastějšími příznaky jsou závratě, ztráta vědomí, silné nadměrné pocení, abnormality očních svalů, myopie, astigmatismus, odchlípení a další patologie sítnice.
Léčba dysplázie

Prevence a léčba onemocnění závisí na dodržování vyvážené stravy, užívání léků na zlepšení metabolismu, fyzioterapii, speciální fyzické aktivitě a cvičení.
Hlavní podmínkou je, že vše musí být pod jasným vedením zkušeného, vysoce kvalifikovaného lékaře.
