Symptomy a léčba Allen Masters syndromu.
Obsah [Zobrazit obsah]
Příznaky a léčba Allen Masters syndromu

Syndrom chronické pánevní bolesti u žen – patologický stav, který trvá déle než 6 měsíců a projevuje se neustálými bolestmi v podbřišku, jejichž subjektivní vjem neodpovídá stupni organických poruch. Pozorovány jsou depresivní poruchy a poruchy chování. Pro diagnostiku se používají fyzikální metody, ultrazvuk pánevních orgánů, radiografie, endoskopické a laboratorní techniky a laparoskopie. Léčebný režim zahrnuje léčbu základního onemocnění a předepisování léků, které normalizují fungování periferních a centrálních částí nervového systému odpovědných za vnímání bolesti.
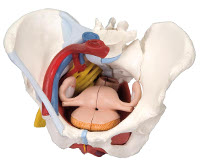
Přehled
Bolestivý syndrom je charakteristický pro mnoho gynekologických i negynekologických onemocnění diagnostikovaných u žen. Podle výzkumů v oblasti gynekologie si více než 60 % pacientek, které vyhledávají specializovanou pomoc, stěžuje na bolesti pánve. Asi 14 % diagnostických hysteroskopií a 40 % laparoskopií je předepisováno speciálně pro pacienty s bolestmi v podbřišku. Syndrom chronické pánevní bolesti (CPPS) přitom není diagnostikován ve všech případech, ale pouze při splnění určitých diagnostických kritérií. Onemocnění je obvykle detekováno u žen v reprodukčním a menopauzálním věku s určitým typem charakteru – náchylným k hypochondrii, úzkosti a prudkým emočním reakcím. Podle gynekologů tato porucha postihuje až 5–15 % pacientek ve věku 18–50 let.

Příčiny CPPS u žen
Bolest v pánevní oblasti se obvykle vyskytuje na pozadí skutečných patologií pánevních orgánů, především reprodukčních. Existují gynekologické a negynekologické příčiny chronické pánevní bolesti u žen. U 75–77 % pacientů se morfologickým podkladem stávají následující onemocnění ženské genitální oblasti:
- Zánětlivé patologie. Syndrom periodické a konstantní bolesti je doprovázen chronickou endometritidou, salpingitidou, adnexitídou, ooforitidou.
- Adhezivní procesy. Bolest pánve je jedním z charakteristických znaků plastické pelvioperitonitidy a srůstů vejcovodů.
- Objemové novotvary. Bolest se vyskytuje u saktosalpinxu, ovariální cysty, submukózního myomu, rakoviny vaječníků nebo dělohy a dalších benigních a maligních neoplazií.
- Genitální a extragenitální endometrióza. Aseptický zánět tkáně v důsledku cyklického odmítání endometriotických výrůstků může vyvolat bolest.
- Křečové žíly pánevních žil. Patologická dilatace pánevních cév a z toho vyplývající žilní městnání působí stimulačně na nervová zakončení umístěná v pánevní dutině.
- Allen-Masters syndrom. Charakteristická pánevní bolest se objevuje u žen, které utrpěly trauma při porodu s rupturou děložních vazů.
Chronická bolest má ve 21–22 % případů organický negynekologický podklad. Mezi tyto důvody patří:
- Urologická patologie. Bolest je pozorována s urolitiázou, prolapsem ledvin, dystopií a vývojovými anomáliemi, chronickou cystitidou.
- Patologie periferního nervového systému. Chronická bolest je charakteristická pro zánětlivé a jiné léze intrapelvických nervových plexů.
- Gastrointestinální choroby. Bolestivé pocity se projevují u syndromu dráždivého tračníku, chronické kolitidy a proktitidy, apendikulárního genitálního syndromu a adhezivního onemocnění.
- Retroperitoneální neoplazie. Pánevní bolest se vyskytuje u nádorů ledvin, ganglioneuromů a dalších prostor zabírajících procesů lokalizovaných za peritoneem.
- Nemoci pohybového aparátu. Mezi bolestivé syndromy patří lumbosakrální osteochondróza, poškození stydké kosti, nádory a metastázy v pánevních kostech, kostní tuberkulóza atd.
U 1,1–1,4 % pacientů jsou příčiny syndromu chronické bolesti anorganické: bolest může obtěžovat u psychických a některých dalších poruch – abdominální epilepsie, depresivní stavy, psychogenika, hyperventilační syndrom, spasmofilie. V méně než 2 % klinických případů zůstávají konkrétní příčiny chronické pánevní bolesti u žen neidentifikovány.
Patogeneze
Počátečním článkem vzniku chronické bolesti jsou lokální hemodynamické, metabolické, dystrofické a funkční změny, ke kterým dochází v periferních nervových zakončeních a uzlinách sympatického nervového systému. Takové poruchy jsou doprovázeny zvýšením intenzity a frekvence patologických aferentních impulsů. Lokální poruchy jsou doplněny zvýšenou dráždivostí míšních struktur a patologickými změnami v centrálním nervovém systému, kdy i obyčejné impulsy z pánevních orgánů začínají být vnímány jako bolestivé. Na pozadí poruch inervace se zvyšuje hyperémie a stagnace krve v pánvi, patologicky se zvyšuje tonus svalů pánevního dna, což spouští mechanismus „bludného kruhu“, což způsobuje ještě větší změny v periferním a centrálním nervovém systému. V pozdějších fázích vývoje syndromu jsou do procesu zapojeny výše uvedené ganglia a plexy.
Klasifikace
Porucha se vyvíjí postupně a má etapovitý charakter. Existují tři stadia chronické pánevní bolesti u žen.
- Ijeviště (varhany). Bolestivé pocity jsou lokalizovány v dolní části břicha. Intenzita bolesti odpovídá závažnosti onemocnění, které ji vyvolalo, nebo ji mírně převyšuje. Psycho-emocionální poruchy jsou minimální.
- IIstádium (superorgán). Bolest v pánevní oblasti je doplněna odkazovanou bolestí v horní části břicha. Patologický proces se rozšiřuje na paravertebrální a para-aortální nervové formace. V této fázi dochází k většině diagnostických chyb.
- IIIetapa (polysystém). Do procesu se zapojují různé části nervového systému. Menstruační, sekreční a sexuální funkce, trávení a metabolismus jsou narušeny. Bolest je vysoce intenzivní a doprovázená těžkými psycho-emocionálními poruchami.
Příznaky CPPS u žen
Po dobu šesti měsíců nebo déle byla pacientka obtěžována neustálou tupou bolestivou bolestí nebo silným diskomfortem v podbřišku, za pubisou, v tříslech, pochvě, křížové kosti, kostrči a perineální oblasti. Bolestivé pocity obvykle nemají jasnou lokalizaci a často „migrují“. Mohou vyzařovat do jednoho nebo obou kyčelních kloubů, hýždí, stehen, velkých a malých stydkých pysků. Závažnost bolesti se zvyšuje při močení, defekaci, hypotermii, statické a dynamické fyzické aktivitě a po stresových situacích. Intenzivní bolest je také zaznamenána během vaginálního vyšetření. Klinický obraz CPPS je charakterizován algodismenoreou, ovulačním syndromem a hlubokou dyspareunií.
Ženy s chronickou pánevní bolestí pociťují nespavost a další poruchy spánku, sníženou výkonnost a produktivitu a jejich nálada se postupně zhoršuje až do úrovně deprese. Někteří pacienti vykazují známky hypochondrie a kancerofobie: vyjadřují myšlenky na přítomnost rakoviny nebo jiné nevyléčitelné nemoci a podstupují četná vyšetření u lékařů různých specializací. Nárůst úzkostných a depresivních poruch je doprovázen zhoršením subjektivního vnímání bolesti, která se začíná zdát nesnesitelná, vyčerpávající a pohlcující veškerou ženinu pozornost.
Komplikace
Přechod CPPS do multiorgánového stadia je doprovázen hormonálními poruchami, menstruační a sexuální dysfunkcí a funkčním selháním různých orgánů a systémů. Hlavním důsledkem chronické pánevní bolesti je však narůstající sociální maladjustace se známkami poruch chování. Pacient se stává uzavřeným, podrážděným, kňučí a omezuje fyzickou aktivitu. Poruchy chování mohou vyvolat rodinné a sexuální problémy a způsobit pracovní nepřizpůsobení. S rozvojem deprese se mohou objevit sebevražedné myšlenky a úmysly.
diagnostika
Vzhledem k tomu, že ve více než 95 % případů se chronická bolest vyskytuje na pozadí jiných poruch, je klíčovým úkolem diagnostického stadia stanovení příčin bolestivého syndromu a objektivní posouzení závažnosti základního onemocnění. Pro stanovení diagnózy jsou indikovány následující:
- Podívejte se na židli. Při bimanuálním vyšetření je bolest vyjádřena s menšími změnami v děloze a přílohách. Při zkoumání v zrcadlech je někdy pozorován namodralý vzhled sliznice děložního čípku a pochvy.
- Ultrazvuk pánevních orgánů. Používá se jako screening k identifikaci možných vývojových anomálií, zánětů, objemových procesů a hromadění tekutin v dutinách močového a reprodukčního systému.
- Rentgenové studie. Nekontrastní a kontrastní radiografie může potvrdit nebo odhalit onemocnění vnitřních orgánů a pohybového aparátu.
- Laboratorní diagnostika. Vyšetření vaginálního stěru, jeho kultivace na flóru s antibiogramem, PCR, RIF, ELISA umožňují identifikovat patogen u nespecifických a specifických zánětlivých procesů.
- Endoskopické metody. Při vyšetřování orgánů pomocí hysteroskopie, cystoskopie, ureteroskopie, sigmoidoskopie, rektosigmoidoskopie, kolonoskopie a dalších technik můžete vizuálně posoudit stav sliznic a identifikovat objemné novotvary.
- Laparoskopie. Metoda se používá k detekci srůstů, ložisek endometriózy, hydrosalpinxu, pyosalpinxu, subserózních myomů, cyst na vaječnících a dalších neoplazií, křečových žil, Allen-Mastersova syndromu.
Ve složitých diagnostických případech je plán vyšetření doplněn o MRI, počítačovou tomografii, absorpční denzitometrii a další techniky. Na vyšetření pacienta se podílejí urologové, chirurgové, neurologové, psychiatři, gastroenterologové, ortopedi-traumatologové, ftiziatři a onkologové.
Podle specialistů z mezinárodních lékařských asociací zapojených do studia této patologie lze o přítomnosti syndromu chronické pánevní bolesti u žen diskutovat pouze tehdy, je-li kombinováno několik kritérií. Tato bolest trvá šest měsíců nebo déle. Subjektivní pocity pacienta neodpovídají povaze a závažnosti poškození tkání a orgánů. Terapie základního onemocnění je neúčinná. Objevují se známky deprese, poruchy chování, přibývá omezení pohybové aktivity.
Léčba CPPS u žen
U syndromu chronické pánevní bolesti se doporučuje komplexní terapie, která kombinuje etiotropní a patogenetický přístup. K léčbě onemocnění, které vyvolalo výskyt bolesti, jsou pacientovi předepsány antibakteriální, antivirové, antifungální, hormonální a jiné léky podle indikací a jsou prováděny nezbytné chirurgické zákroky. Paralelně se provádí terapie zaměřená na snížení nebo úplné odstranění impulzů patologické bolesti. Cíle patogenetické léčby jsou:
- Normalizace lokálních biochemických procesů. Při řešení tohoto problému je účinná hormonální substituční léčba, antioxidanty, vitamíny, enzymy, nesteroidní protizánětlivé léky a léky zlepšující prokrvení tkání. Lékovou terapii se doporučuje kombinovat s fyzioterapeutickými technikami (působení střídavého magnetického pole apod.).
- Blokáda patologických impulsů. K zastavení toku impulzů patologické bolesti do mozku jsou předepsány různé typy intrapelvických blokád, alkoholizace nervových vláken a akupunktura. Je možné provádět drobné neurochirurgické výkony – presakrální neurotomii, paracervikální denervaci dělohy.
- Účinek na centrální nervový systém. K ovlivnění centrálního článku nocicepčního systému a nápravě doprovodných neurotických poruch se používají sedativa, vegetativně korekční látky, sugestivní a racionální psychoterapie. Tento přístup umožňuje obnovit nebo výrazně zlepšit rovnováhu aktivačních a inhibičních procesů v odpovídajících oblastech mozku.
V léčbě onemocnění hraje důležitou roli charakter vztahu mezi lékařem a pacientem. Při správné míře důvěry v odborníka umožňuje podrobné vysvětlení příčin a mechanismů jejího bolestivého stavu ženě racionalizovat své pocity a tím výrazně snížit intenzitu bolesti i při minimální medikamentózní terapii.
Prognóza a prevence
CPPS má dlouhý průběh rezistentní na léčbu. Jeho prognóza je určena charakteristikou základního onemocnění. Adekvátní komplexní léčba může výrazně snížit bolestivost a zlepšit kvalitu života pacienta. K prevenci chronické bolesti se doporučuje včasná léčba poruch vedoucích k rozvoji bolesti. Pro preventivní účely se doporučuje normalizovat režim spánku a odpočinku, snížit duševní a fyzickou zátěž, věnovat se tělesné výchově a dodržovat zásady racionální výživy.
MedicSection
Symptomy a syndromy v chirurgii
označuje gynekologické onemocnění: bolest při kyvadlových pohybech dělohy dvěma prsty při vaginálním vyšetření. Používá se pro diferenciální diagnostiku.
známka mimoděložního těhotenství: rozšíření zornice jednoho oka na postižené straně.
– známka salpingitidy (používá se pro diferenciální diagnostiku s
akutní apendicitida): ztluštění, napětí a citlivost v oblasti pravého uterosakrálního vazu, stanovené digitálním rektálním vyšetřením.
Allen-Masters p.
– ruptury zadního listu širokého vazu dělohy. Klinické příznaky:
bolesti v podbřišku a pánvi, tenesmy, patologická pohyblivost děložního čípku, přítomnost exsudátu v děložním prostoru, polakisurie. Pozorováno při patologickém porodu nebo při kyretáži dutiny děložní.
. – zánětlivý infiltrát na boční stěně pánve a nad tříselným záhybem, šířící se z poševní klenby příslušné strany.
– známka zlomeniny spodiny lební: změna barvy kůže v oblasti
mastoidní proces spánkové kosti až do objevení se ekchymózy.
Gerard – Marchand s.
– známka epidurálního hematomu: bolest a otok v temporoparietální oblasti.
známka zavřeného poranění lebky: sbíhání očí vede k
známka zlomeniny žeber: snížený objem dýchacích pohybů o
straně léze. HORNÍ KONČETINY Příznaky
známka obvyklé luxace ramene: omezení pasivních pohybů ramene.
– známka zlomeniny záprstní kosti: lehkým úderem nebo zatlačením
špičkou odpovídajícího prstu (prsty jsou ohnuté v metakarpofalangeálních kloubech), pacient pociťuje bolest.
– známka obvyklé luxace v ramenním kloubu: při tahu
addukovaného ramene směrem dolů se vzdálenost mezi výběžkem akromia a větším tuberkulem ramene zvětšuje v důsledku atrofie deltového svalu.
– známka torakobrachiální nebo subakromiální burzitidy: bolest na
vnitřní (axilární) povrch humeru při palpaci (v nepřítomnosti zlomeniny, dislokace, artritidy, neuritidy atd.).
známka luxace ramene: pokles axilárních záhybů.
– známka ruptury šlachy m. supraspinatus: pasivní abdukce paže je nebolestivá, ale při uvolnění paže dochází ke kontrakci deltového svalu a znovu se objeví bolest.
Synonymum: příznak „trojúhelníkového polštáře“.
časné známky traumatického poranění lopatky: vzhled
otok ve formě trojúhelníku v oblasti lopatky.
– známka poranění ramenního kloubu: pacient nemůže položit ruku
druhé rameno tak, aby se loket dotýkal hrudníku.
– známka tendovaginitidy dlouhé hlavy m. biceps brachii:
pasivní extenze končetiny ohnuté v lokti (90ー) s odporem pacienta vůči tomuto pohybu způsobuje bolest.
– známka poranění ramene (poškození hlíza pažní kosti, oddělení šlachy m. biceps brachii atd.): pacient ohýbá paži v loketním kloubu pod úhlem 90ー a pronuje; lékař drží pacientovu dlaň a žádá o provedení supinace, přičemž tomuto pohybu brání. Při traumatickém poranění pacient zažívá bolest v oblasti bicepsu a ramene.
– známka zlomeniny distálního radia: styloidní výběžky radia a ulny jsou umístěny na stejné úrovni.
Další materiály
kyselina listová
Kyselina listová je ve vodě rozpustný vitamín. Funkce: Biochemické funkce kyseliny listové jsou velmi rozmanité a jsou spojeny s účastí v procesech biosyntézy nukleových kyselin, metylačních reakcí a metabolismu aminokyselin. Nezbytný pro tvorbu červených krvinek, podporuje metabolismus bílkovin, nezbytný pro dělení buněk, pro vstřebávání cukru a aminokyselin. Udržuje zdravou pokožku, zlepšuje sekreci mléka, chrání před střevními parazity a otravou jídlem, zlepšuje chuť k jídlu při vyčerpání.
Allen-Masters – Alvarez
Allen-Masters syndrom
Allen Willard M. (narozen 1904); Masters William Howell (narozen 1915), američtí porodníci a gynekologové.
Allen-Masters p. — komplex symptomů traumatického poškození parametria: relaxace laterálních částí parametria; fenestrace širokého vazu; dilatace žil parametria; retroflexe a nadměrná pohyblivost dělohy; bolest při pohlavním styku, dyspareunie, dysmenorea, bolesti zad.
Alpersův syndrom
Morbus Christensen-Krabbe, poliodystrophia progressiva, poliodystrophia cerebri progressiva infantilis
Alpers Bernard Jacob (narozený 1900), americký neurochirurg.
Olpersa s. — difuzní progresivní degenerace mozkové kůry u dětí (autosomálně recesivní dědičnost): po období normálního vývoje se objevují záchvaty lokálních nebo celkových záchvatů a myoklonické hyperkineze, poruchy statiky a duševního vývoje; někdy – choreoatetóza, třes; rychle progredující průběh s demencí a zvýšeným svalovým tonusem; později se vyvine ztuhlost decerebrat; Při křečovitém záchvatu nastává smrt. Morfologické změny jsou charakterizovány odumíráním buněk v mozkové kůře, bazálních gangliích a mozečku; akumulace lipidů v mikrogliích, proliferace astrocytů. Často v kombinaci s cirhózou jater.
Alportův syndrom, nefritis hereditaria familiaris haemorrhagica, Dickinsonův syndrom
Alport A. Cecil, anglický lékař.
Allporta s. – komplex vrozených anomálií (autozomálně dominantní dědičnost): ztráta sluchu nebo hluchota, poruchy vnitřního ucha; erytrocyturie, leukocyturie, albuminurie, cylindrurie. Ledvinové příznaky se objevují v kojeneckém věku a ušní – ve věku 9-10 let. Často v kombinaci s očními anomáliemi (sferofakie, vrozená katarakta). Typicky selhání ledvin a smrt v dospívání.
Alvarezův syndrom, pseudometeorismus, pseudotympanismus hystericus, ventre en accordeon (francouzsky)
Alvarez s. – neurogenní přechodné zvětšení břicha: během několika minut nebo hodin se břicho zvětší, objeví se perkusní tympanitida; zvětšení břicha trvá několik minut až několik měsíců; břicho se zmenšuje při spánku, narkóze, po zvracení, blokádě sympatických ganglií nebo podání morfia. Předpokládá se, že příčinou zvětšení břicha jsou spontánní kontrakce zádových svalů (zejména m. sacrospinalis), bránice a břišních svalů; častěji pozorován během hysterie u žen v důsledku aerofagie.
Syndrom extraartikulární bolesti (syndrom hamstringů, ARS syndrom)
Syndrom extraartikulární bolesti (syndrom hamstringů, ARS syndrom)
Syndrom hamstringů
Bylo poznamenáno, že v reakci na chronické trauma dochází ke změnám nejen v kloubech. Poměrně často je lokalizace bolesti spojena s jinými tkáněmi obklopujícími kloub, včetně synoviální tkáně. Mezi časté lokalizace bolestivého syndromu patří entezopatie v místech připojení šlach svalů pánevního kruhu. Klinické projevy jsou v tomto případě interpretovány jako syndrom hamstringů a syndrom ARS [1].
Syndrom hamstringů je traumatické poranění svalů v oblasti ischiálního tuberosity (zadní skupina stehenních svalů).
Etiologie.

Syndrom hamstringů je poměrně „mladé“ onemocnění. Tento syndrom byl poprvé diskutován koncem roku 1980 [2]. Příčina tohoto syndromu je chronická
pěkné trauma do zadní skupiny stehenních svalů v oblasti připojení k ischiální tuberositě. Příčinou poškození je přílišné stažení svalu, ke kterému může dojít při náhlém zrychlení, úderu do napjatého svalu, přílišném sportovním tréninku, sportování bez řádného rozcvičení a dalších situacích. Syndrom hamstringů je nejčastěji pozorován u sportovců věnujících se atletice a především sprintu a překážkám. Hamstring syndrom se však může objevit i u nesportovců [4].
Chronické trauma svalů zadního stehna vede k zánětu a stlačení sedacího nervu. Zanícené šlachy vyvíjejí tlak na sedací nerv, což následně vede k začarovanému kruhu. Tlak na ischiatický nerv vede k bolesti podél zadní strany stehna. Nakonec se v této oblasti může vytvořit jizva.
Klinický obraz.
V klinickém obraze je na prvním místě bolest v gluteální oblasti s ozářením podél zadní strany stehna. Bolest se zesiluje při svalovém napětí a dlouhém sezení. Kromě toho dochází k bolesti při tlaku (palpaci) ischiálního tuberositu, pasivní flexe kyčle a extenze nohy a také při aktivní flexi nohy v kolenním kloubu proti odporu lékaře. Při dlouhém průběhu hamstringového syndromu je možné úplné oddělení svalů od ischiálního tuberosity.
Syndrom hamstringů je nutné odlišit od řady dalších možných příčin bolestí v gluteální oblasti a dolních končetinách (například ischias, piriformis syndrom).
Rozlišují se následující typy poškození:
- protahování svalů s tvorbou mikrotrhlin;
- částečné ruptury;
- avulze nebo úplné natržení, kdy se sval, který již není připojen ke kosti, stahuje a shromažďuje se do klubíčka a utíká ze svého připojení ke kosti;
- avulzní zlomeniny, kdy sval utrhne kus kosti.
Diagnostika.
Pro diagnostiku syndromu hamstringů je velmi důležité důkladné lékařské vyšetření s dodatečným použitím MRI a ultrazvuku. MRI je rozhodující pro určení stupně poškození měkkých tkání (úplná, částečná ruptura) [3]. CT skeny ukazují umístění a rozsah ruptury šlachy nebo svalu, stejně jako související otok a krvácení. Magnetická rezonance ukazuje ztluštění svalů hamstringů.
K vyloučení zlomenin se provádí rentgenové záření.

MRI Kompletní ruptura šlachy
Bohužel, hamstring syndrom je domácím lékařům prakticky neznámý a často je stanovena mylná diagnóza „trochanterická burzitida“, která je mnohem méně častá. Proto je pro přesnější diagnostiku nezbytný integrovaný přístup.
Léčba.
V první fázi se provádí konzervativní léčba, která se skládá z předepisování nesteroidních protizánětlivých léků, steroidních injekcí, fyzioterapie a / nebo akupunktury. V literatuře jsou údaje o použití přípravků kyseliny hyaluronové pro injekční podání do kloubů a do synoviálních membrán šlach k úlevě od bolesti v mimokloubní lokalizaci [1].
Pokud bolest a slabost nezmizí, pak je indikována chirurgická léčba.
Chirurgická léčba spočívá v tenomyolýze m. biceps femoris a neurolýze sedacího nervu. Chirurgická léčba ve většině případů vede k úplnému obnovení funkce postižené oblasti. U většiny pacientů dochází k úlevě od bolesti.
Mějte prosím na paměti, že operace může vést ke komplikacím, jako jsou infekce rány nebo poškození nervů. Sedací nerv je nutné uvolnit velmi opatrně. Zadní femorální kožní nerv by neměl být žádným způsobem narušen nebo zraněn [2].
V případě úplné separace hamstringových svalů je indikována chirurgická fixace šlachy k ischiu. Po operaci, kdy jsou svaly hamstringů odděleny od sedacího hrbolu, se na tři týdny nosí speciální bederní pás, který drží nohu v ohnuté poloze, což snižuje napětí svalů hamstringů a usnadňuje jejich růst do kosti [4 ].
Předpověď
Prognóza uzdravení je dobrá. Avulze zadních stehenních svalů a avulzní zlomeniny ischiálního tuberositas se hojí pomalu a jsou provázeny vysokým rizikem recidivy.
Komplikace
Mezi komplikace patří výskyt kalcifikací v oblasti ischiální tuberosity nebo když jsou z ní vytrženy svaly; v tomto případě začnou kalcifikace dráždit ischiadický nerv nebo způsobovat bolest při sezení a slouží jako indikace k chirurgickému zákroku.
Prevence
Je možné, že zahřátí, které připraví sval na vysokou zátěž, do jisté míry ochrání sportovce před svalovými avulzemi a avulzními zlomeninami, ale zatím o tom neexistují žádné přesvědčivé důkazy.
Použité zdroje:
1. M.A. Strachov, A.V. Skoroglyadov, I.M. Kostiv, N.V. Čižikov, D.E. Sannikov, I.O. Tsukurova „Použití nízkomolekulárních přípravků vázané kyseliny hyaluronové u sportovců s bolestivým syndromem extraartikulární lokalizace“ Moskva, časopis Poliklinika 2/2013 str. 54-60
2. Ian J. Young. Chirurgie pro proximální hamstring syndrom. American Journal of Sports Medicine. prosince 2008 sv. 36. č. 12. Strany 2372-2378
3. Cohen, Stephen B. a Bradley, James, „Acute Proximal Tear Tear“ (2007). Journal of the American Academy of Orthopedic Surgeons, červen 2007, roč. 15, č. 6, 350-355
4. travmaorto.ru/147.html

Autor: Nikolaeva S.V.
Osel. oddělení onkologie, radiační diagnostika,
radiační terapie ve VSMA pojmenovaná po N.N. Burdenko
ARS syndrom.
ARS syndrom (Adduktor-Rectus-Symphysis) je patologický stav šlach svalového komplexu mm. adductor longus et (nebo) brevis, m. gracilis, distální část m.rectus abdominis, stejně jako přední část m.rectus abdominis. adductor magnus v místech jejich úponu na stydké nebo ischiální kosti. Tento komplex symptomů, který poprvé popsal bulharský lékař M. Bankov v roce 1958, je třeba považovat za projev chronické mikroinstability přední části semiringu pánve.
Etiologie:
přetěžování pohybového aparátu v důsledku nesouladu mezi fyzickou aktivitou a možností kompenzačních reakcí organismu.
Patogeneze:
dlouhodobé obdobné zátěže spojené s asymetrickou kontrakcí adduktorů stehen, přímých a šikmých břišních svalů vedou k mikrotraumatizaci vazivového aparátu (syndrom přetížení šlach TOS (Tendon Overuse Syndrome)) symfýzy stydké s výskytem zánětlivých resp. pak degenerativní změny. Tyto příčiny vedou k entezopatii, tendonitidě a tendomyozitidě výše uvedené lokalizace.

Klinické projevy:
Bolest různé intenzity v oblasti podbřišku a třísel, vyzařující podél svalů; lokální bolestivost je zaznamenána při palpaci a maximální abdukci kyčlí a flexi trupu s odporem v místech úponu adduktorů stehen a m. rectus abdominis na stydkou kost; bolest zpravidla doprovází fyzickou aktivitu (běh, úder do míče) a výrazně omezuje funkční schopnosti člověka.
Instrumentální vyšetřovací metody:
Ultrazvukové vyšetření někdy zobrazuje oblasti hyperechogenní struktury svalové tkáně v místech úponu na stydkou kost.
Rentgenový obraz ARS syndromu v případech jeho protrahovaného průběhu je charakterizován přítomností známek osteochodrózy a osteochondritidy symfýzy pubis.

Šipka označuje oblast degenerativní ruptury šlachy m.adductor longus v místě připojení k stydké kosti.
MRI diagnostika:

Výše uvedené snímky ukazují zvýšený MR signál v m. adductor longus při jeho zavedení do pravé stydké kosti, což může být v souladu s tendinitidou.
Diferenciální diagnostika:
Provádíme při protažení adduktorů stehna, zlomeniny pánevních kostí, tříselná kýla, prostatitida, osteomyelitida, revmatoidní artritida, osteoartróza, primární a metastatické nádory, urolitiáza, onemocnění bederní páteře.
Léčba:
Konzervativní léčba zahrnuje lokální injekce kortikosteroidů, terapii nesteroidními protizánětlivými léky, různé typy léčby ERT (elektroforéza s anestetiky, Bernardovy proudy, laseroterapie a je spojena s významným počtem relapsů tohoto onemocnění (až 80 % případů). Pozitivnější výsledky při použití mimotělní terapie rázovou vlnou Chirurgická léčba syndromu ARS, která spočívá v provedení parciální myotomie a myofascioplastiky m. rectus abdominis a parciální myotomie adduktorů stehen.
Použité zdroje:
sport-travma.ru/stati/ars-sindrom/
smk-ffu.at.ua/index/0-26
koleno.kiev.ua/index.php?option=com_content&view=category&layout=blog&id=41&itemid=7

Autor: Milovanov N.V.
Radiolog LLC „MRT Expert“, Moskva
