Osteochondróza, běžné příznaky páteře a léčba.
Obsah [Zobrazit obsah]
Osteochondróza, běžné příznaky a léčba páteře
Běžná spinální osteochondróza postihuje ne jednu, ale několik částí zad. Dystrofické procesy se obvykle šíří z meziobratlových plotének bederní a krční do hrudní páteře. Osteochondróza, která se rozšířila do všech částí páteře, se nazývá generalizovaná.
Běžná forma osteochondrózy má více neurologických komplikací a aktivněji narušuje fungování vnitřních orgánů. K léčbě se používají léky, cvičební terapie, manuální terapie, fyzioterapie a v pokročilých případech chirurgie.

Zvláštní pozornost by měla být věnována prevenci osteochondrózy, i když vás onemocnění již postihlo. Koneckonců, zotavení bude mnohem obtížnější, pokud se osteochondróza rozšíří.
Příznaky
Příznaky běžné osteochondrózy se v různých oblastech projevují odlišně. Mohou se objevit současně a výrazně zhoršit kvalitu života pacienta:
- Vegetativní deformace. Objevují se problémy s pocením, krevním oběhem, dýcháním a močením;
- Ortopedické deformity. Pro pacienta je obtížné pohybovat a otáčet tělo;
- Statické deformace. Struktura některých obratlů je narušena;
- Neurologické deformity. Pacienti trpí depresemi a snadno se rozhněvají.

Příznaky běžné osteochondrózy krční páteře:
- Pocit závratě, skoky krevního tlaku, bolest hlavy;
- Krk, ramenní pletenec a mezilopatková oblast znecitliví a bolí, někdy vyzařuje do paží a hrudníku;
- Zhoršuje se pohyblivost, funkce uší a očí, mizí smysl pro rovnováhu;
- V nejhorším případě mohou začít bolet zuby, objeví se zarudnutí kůže a sníží se hlas.
Běžná osteochondróza v hrudní páteři se projevuje takto:
- Bodne mezi žebry natolik, že se pacient začne bát o srdce. Dýchání se také stává těžším;
- Je obtížnější pohybovat rukama a hlavou;
- Zhoršuje se kašláním, kýcháním, smíchem a námahou;
- Procesy ve vnitřních orgánech jsou narušeny.
Následující příznaky mají běžnou osteochondrózu bederní páteře:
- Bolestivé pocity v bederní oblasti, vyzařující do hýždí a nohou;
- Pálí, znecitlivuje, v dolní části zad a nohou běhá „husí kůže“;
- Svaly v oblasti patologie atrofují a trpí křečemi;
- Je obtížné, někdy téměř nemožné se pohybovat;
- Pacient má potíže s močením a vyprazdňováním. Pokud dojde k neuralgickým poruchám, projevuje se naopak inkontinence.
Příčiny
Osteochondróza se začíná šířit do různých částí páteře z jednoho z následujících důvodů:
- Mnohočetná poranění páteře v různých částech;
- Genetický faktor;
- Kila navíc a nezdravá strava;
- Autoimunitní systémová onemocnění;
- Onkologie páteře a přilehlé tkáně;
- osteoporóza;
- Infekční choroby;
- revmatoidní faktor;
- Nedostatečně vyvinuté vazy a svaly kvůli nízké pohyblivosti;
- Chirurgické zásahy do páteře;
- Změny v kostní a chrupavkové tkáni související s věkem;
- Tvrdá a dlouhá fyzická práce, náhlé pohyby, těžké zvedání.
Když negativní faktory ovlivňují záda, nejprve se vyvine osteochondróza. V případě běžné formy patologie se onemocnění vyskytuje v různých částech. A pak začnou změny ovlivňovat nervy a míchu. Deformované jsou nejen meziobratlové ploténky, ale celá páteř.
Často jsou příznaky rozšířené osteochondrózy mylně považovány za srdeční bolest nebo bederní radikulitidu. Ve skutečnosti jsou problémem podrážděná nervová zakončení.
Komplikace
Běžná osteochondróza postihuje mnoho systémů těla, protože nervy odpovědné za fungování různých vnitřních orgánů jsou komprimovány. Seznam komplikací zahrnuje, ale není omezen na patologie:
- Stlačená mícha;
- Lumbago, tedy lumbago v zádech;
- Impotence;
- Ischias;
- Gynekologická onemocnění;
- Kýly a výčnělky;
- Částečná paralýza;
- VVD;
- Inkontinence moči a stolice.
Léčba
Léčba běžné osteochondrózy obvykle zahrnuje pouze konzervativní metody. Léčba je náročná na úsilí pacienta. Činnosti, jako je fyzikální terapie pro běžné typy osteochondrózy, vyžadují pečlivost. Léčba závisí na tom, kolik oddělení je patologií postiženo. Terapie probíhá v několika fázích. První fází jsou léky.
přípravy
- Léky proti bolesti, injekční a orální;
- Pokud to nepomůže, provede se lokální blokáda páteře s Novocainem;
- Když se syndrom bolesti zmírní, musíte začít léčit zánětlivý proces. K tomu nejlépe pomohou nesteroidní protizánětlivé léky (nejběžnější jsou Ibuprofen a Diclofenac);
- Ke zmírnění svalového napětí se užívají myorelaxancia jako Mydocalm nebo Sirdalud. Mají velké množství nežádoucích účinků a měly by být užívány opatrně pod dohledem lékaře.
Kromě toho se používají chondroprotektory (Chondrolon nebo Protekon). Pomáhají regenerovat tkáň chrupavky. Z toho jsou vyrobeny meziobratlové ploténky.
Ke zlepšení neurologického stavu pacienta se někdy předepisují antidepresiva. Injekce s vitamíny B a vitamino-minerálními komplexy v tabletách posílí obranyschopnost organismu proti zánětům, zlepší krevní oběh a obnoví svalový tonus.
fyzioterapie
V ordinaci terapeuta se můžete zbavit bolesti z rozšířené osteochondrózy a překonat zánětlivý proces. Posilujte tkáň chrupavky meziobratlových plotének. Jsou předepsány následující terapeutické postupy:
- Léčba ultrazvukem;
- Magnetické pole;
- Směrový laser;
- Nízkofrekvenční elektrický proud;
- Elektroforéza.
Manuální terapie
Zkušený chiropraktik dokáže uvolnit skřípnuté nervy a rozšířit prostor pro meziobratlové ploténky. Bez vertebrálního tlaku budou ploténky schopny obnovit metabolické procesy a zdravou strukturu. Ale manuální terapie má mnoho kontraindikací. Zeptejte se na ně svého lékaře, přečtěte si recenze o práci konkrétního chiropraktika, než navštívíte jeho ordinaci.

Terapeutická gymnastika
Cvičební terapie během remise běžné osteochondrózy je nejlepším způsobem, jak zabránit relapsu akutního období. Neprovádějte cvičení, která způsobují nepohodlí nebo pokud začíná bolest. Pokud je to možné, cvičte pod dohledem fyzioterapeuta. Neprovádějte cvičení náhlými pohyby. Nabízíme vám nejjednodušší cvičení pro léčbu běžné osteochondrózy:
- Postavte se a střídavě naklánějte hlavu do stran, v nejnižším bodě se zastavte na pět sekund. Proveďte deset opakování;
- Otočte ramena dopředu a dozadu. Proveďte deset opakování;
- Několikrát ohněte celé tělo do stran.
Operace
V 95 % případů se lékaři snaží omezit terapii konzervativními metodami. Ale někdy komplikace běžné osteochondrózy nutí člověka uchýlit se k chirurgické intervenci. Například kýly v různých částech páteře, stenóza páteřního kanálu.

Deformované ploténky jsou odstraněny a nahrazeny podpůrnými implantáty. Po takové operaci je pacient minimálně šest měsíců rehabilitován.
Pokud se objeví kýly, které tlačí na míchu, uvolněná chrupavková tkáň se laserem vypálí nebo odčerpá. Operace je traumatická a vyžaduje dlouhou dobu zotavení. Proto byste se neměli nechat unést samoléčbou při prvních projevech rozšířené osteochondrózy, poraďte se s lékařem.
Prevence
Pokud jste již prodělali osteochondrózu jakékoli části páteře, věnujte pozornost metodám prevence. V opačném případě může osteochondróza vstoupit do rozšířené fáze, která postihuje všechny oblasti zad.

Pokud jsou vaše záda zdravá, ujistěte se, že váš každodenní životní styl není v rozporu s preventivními doporučeními:
- Postel by neměla být ani příliš měkká, ani příliš tvrdá. V obou případech se páteř časem deformuje. Pokud je to možné, spěte na ortopedické matraci a polštáři.
- Při práci u počítače zkuste občas vstát a protáhnout se. Opěradlo židle by mělo být vysoké a jeho tvar by měl kopírovat křivku spodní části zad. Židle by se měla otáčet kolem své osy, abyste nemuseli prudce otáčet celým tělem;
- Při přenášení něčeho těžkého se neotáčejte doleva ani doprava;
- Při práci kolem domu se vyhněte dlouhému ohýbání zad. Pokud vytíráte podlahu, raději se posaďte. Vyberte si kuchyni, kde se nemusíte neustále ohýbat, abyste krájeli jídlo nebo umývali nádobí;
- Nepřekřižujte nohy. V této poloze se neblaze mění zatížení všech částí páteře. Překřížení holeně je přijatelné;
DOPORUČUJI SI PŘEČÍST DALŠÍ ČLÁNKY K TÉMATU
Autor: Petr Vladimirovič Nikolaev
Chiropraktik, traumatolog-ortoped, ozonoterapeut. Způsoby ovlivnění: osteopatie, postizometrická relaxace, intraartikulární injekce, měkká manuální technika, masáž hlubokých tkání, analgetická technika, kranioterapie, akupunktura, intraartikulární podávání léků.

Jak léčit osteochondrózu bederní páteře?

Jak léčit osteofyty bederní páteře?

Pás pro spodní část zad pro osteochondrózu

Exacerbace osteochondrózy krční, hrudní a bederní páteře
Běžná páteřní osteochondróza
Osteochondróza je chronické onemocnění, jehož rozvoj je spojen s degenerativními změnami chrupavek meziobratlových plotének a reaktivními změnami obratlových těl a okolních měkkých tkání. O běžné osteochondróze se mluví v případech, kdy se patologický proces šíří nikoli do jedné, ale současně do několika částí páteře (krční, hrudní, bederní).
Nemoc je rozšířená. Podle lékařských statistik je 95% bolesti v krku a zádech způsobeno osteochondrózou.
Rizikové faktory
Existuje řada faktorů, které významně zvyšují riziko degenerativních změn v tkáni chrupavky meziobratlových plotének. Tyto zahrnují:
- sakralizace nebo lumbalizace;
- vrozená zúženost intervertebrálního kanálu;
- asymetrie postavení meziobratlových kloubů;
- fyzické přepětí (dlouhodobé setrvání ve stejné poloze, těžká fyzická práce, profesionální účast v určitých sportech);
- obezita;
- kouření nebo pití alkoholu;
- vystavení vibracím, například při řízení vozidel;
- odkazovaná myofasciální (svalová bolest);
- somatická spondylogenní bolest (způsobená onemocněními vnitřních orgánů).
Příčiny a mechanismus vývoje
Na bázi meziobratlové ploténky je nucleus pulposus, který poskytuje pružnost páteři a plní roli tlumiče nárazů. Vlivem nepříznivého statického a dynamického zatížení v něm nastupují procesy depolymerace polysacharidů, v důsledku čehož postupně ztrácí své fyziologické vlastnosti. Začnou se v něm objevovat oblasti odumřelé tkáně. Vazivový prstenec obklopující nucleus pulposus se vlivem fyzické aktivity začíná vyboulit, což je lékaři považováno za počáteční formu intervertebrální kýly.
Instabilita segmentu páteře je doprovázena rozvojem reaktivních změn jak ze samotných přilehlých obratlových těl, tak z meziobratlových kloubů, vazů a svalů.
To vše vede k rozvoji řady syndromů u pacienta:
Jeho výskyt je způsoben stlačením, napětím nebo deformací substance míchy nebo nervových kořenů, krevních cév
Při podráždění nervového kořene dochází k reflexnímu napětí ve svalech, které inervuje. To je doprovázeno výskytem dystrofických, vaskulárních a svalově-tonických poruch
Projevuje se jako diskoordinace motorických reakcí, tedy porušení tonusu jednotlivých svalových skupin
Příznaky
Klinický obraz rozšířené osteochondrózy zahrnuje příznaky charakteristické pro poškození několika částí páteře:
Pacienti si stěžují na bolest v krku, která může vyzařovat do zadní části hlavy. Obvykle se zesilují při dlouhodobém pobytu v jedné poloze nebo při pohybech v krku. V důsledku napětí šíjových svalů pacient drží hlavu v nucené poloze. Hluboká palpace odhalí citlivost některých trnových výběžků. V těžkých případech onemocnění se u pacientů rozvinou doprovodné stavy: syndrom vertebrální arterie, unovertebrální artróza, spondyloartróza, Arnold-Chiariho syndrom
Hlavním příznakem onemocnění je výskyt bolesti podél žeberního oblouku (interkostální neuralgie). Zhoršují se pohybem, kašláním, kýcháním. Bolest u hrudní osteochondrózy může simulovat klinické projevy jiných onemocnění (angina pectoris, cholelitiáza nebo urolitiáza, pohrudnice)
Pod vlivem fyzické aktivity nebo hypotermie pociťuje pacient bolest v bederní oblasti. Mohou vyzařovat do hýždí a zadní části stehna. V klidu se intenzita bolesti snižuje
diagnostika
Diagnostika běžné osteochondrózy se provádí na základě charakteristických klinických příznaků onemocnění a údajů z vyšetření, které mohou zahrnovat následující metody:
- obecný krevní test – je zjištěno zvýšení ESR;
- biochemický krevní test (kyselá a alkalická fosfatáza, celkové proteiny a proteinové frakce, hladina vápníku);
- rentgenové vyšetření páteře;
- scintigrafie páteře;
- magnetická rezonance a/nebo počítačová tomografie;
- myelografie (provádí se, když se u pacienta rozvine neurologický deficit).
Diferenciální diagnostika se provádí u řady onemocnění, která také postihují páteř:
- spondylolistéza;
- dyshormonální spondylopatie;
- Ankylozující spondylitida;
- spinální osteomyelitida;
- revmatoidní artritida;
- primární a metastatické neoplastické procesy.
Také běžná osteochondróza by měla být odlišena od řady onemocnění vnitřních orgánů a krevních cév:
Léčba
Léčba rozšířené osteochondrózy by měla být prováděna pouze lékařem. V akutním období je pacientovi předepsán klid na lůžku na krátkou dobu (ne více než 2 dny). V případech silné bolesti jsou indikovány novokainové blokády. V případě potřeby jsou předepsány nesteroidní protizánětlivé léky a centrálně působící svalové relaxancia. Dobrý účinek mají také injekce vitamínů B, jak se stav pacienta zlepšuje, postupně se rozšiřuje motorický režim.
Mimo exacerbaci jsou indikovány následující metody konzervativní terapie:
- terapeutické cvičení;
- akupunktura;
- Masáž
- manuální terapie;
- fyzioterapie (hydroterapie, magnetoterapie, laseroterapie, dynamické proudy);
- trakce páteře;
- post-izometrická relaxace je metoda obnovení normálního svalového tonusu.
Indikace pro chirurgický zákrok jsou:
- spondylogenní cervikální myelopatie;
- akutní nebo subakutní komprese míchy;
- rozvoj syndromu cauda equina.
Soubor cvičení pro osteochondrózu
Mimo období exacerbace mají terapeutické cvičení dobrý terapeutický účinek. Umožňují vám normalizovat svalový tonus, zlepšit pohyblivost páteře a odstranit bolest. Nabízíme přibližný soubor cvičení:
- Výchozí poloha (IP) vsedě, rovná záda, pohled směřuje dopředu. Pomalu nakloňte hlavu nejprve doleva a poté k pravému rameni;
- I.P. Nakloňte hlavu dopředu, snažte se dotknout horní části hrudní kosti bradou a poté ji posuňte zpět;
- I.P. Zvedněte a snižte ramena;
- I.P. Provádějte rotační pohyby s rameny dopředu a dozadu;
- I.P. vleže na břiše, ruce natažené dopředu nad hlavu. Zvedněte horní část trupu a nohy z podlahy a prohněte záda. Zůstaňte v této poloze několik sekund a vraťte se do výchozí polohy;
- I.P. ležící na zádech. Pokrčte kolena a přitáhněte je k hrudi, sepněte ruce. Zvedněte horní část těla a provádějte houpavé pohyby na zádech.
- I.P. vleže na zádech, ruce natažené podél těla. Zvedněte natažené nohy a provádějte pohyby připomínající pohyb čepelí nůžek.
Každé cvičení musí být provedeno 7-10krát. Pokud se objeví bolest nebo nepohodlí, gymnastika by měla být okamžitě ukončena a poraďte se se svým lékařem.
Kromě gymnastiky se pro prevenci a léčbu osteochondrózy doporučuje také plavání, jóga, pilates a měřená chůze.
Kurz a předpověď
Vertebrogenní bolestivé syndromy se vyskytují ve formě remisí a exacerbací, které trvají v průměru 7-15 dní. Opakované záchvaty trvají déle a obvykle zahrnují přidání nových příznaků.
Při rozsáhlém poškození páteře, ke kterému dochází při přetrvávajících bolestech, pacienti dlouhodobě ztrácejí schopnost pracovat. Pokud do čtyř měsíců není možné dosáhnout zlepšení jejich zdravotního stavu, jsou odesláni na lékařskou prohlídku, která rozhodne o zřízení skupiny invalidů.
Prevence
Prevence vzniku degenerativních změn meziobratlových plotének zahrnuje následující opatření:
- vzdát se špatných návyků (pití alkoholu, kouření);
- zlepšení celkové fyzické kondice;
- normalizace tělesné hmotnosti;
- správná vyvážená výživa.
Video
Nabízíme vám sledovat video na téma článku.
Co je běžná osteochondróza, jaké jsou příznaky k jejímu rozpoznání a jak se léčí?
Patologie postihující páteř obvykle ničí kostní tkáň jedné z sekcí, cervikální, bederní nebo hrudní. Stává se, že onemocnění okamžitě zasáhne všechny části páteře a klouby (kolena a kyčle). Nejtěžší forma onemocnění – běžná osteochondróza – způsobuje různé neurologické poruchy, například těžké závratě, poruchy srdeční funkce a dušnost.
Obsah:
Známky a symptomy degenerativního procesu postihujícího muskuloskeletální tkáň v oblastech páteře jsou sdruženy pod kódem MKN 10 – M24. Diagnózu může stanovit ošetřující lékař a ortoped.
Příčiny
Nejčastěji se s věkem rozvíjí běžná osteochondróza. Je diagnostikována u lidí starších 40 let. V poslední době se nemoc stala „mladší“. Důvodem je skutečnost, že mnozí vedou „sedavý“ životní styl, přejídají se a zneužívají alkohol, protože nejen stáří, kdy se kostní a svalová tkáň „opotřebovává“, ale také nezdravý životní styl může vést k onemocnění.
Další důvody, které vyvolávají běžnou formu osteochondrózy:
- poranění různých částí páteře;
- fyzické přetížení spojené se sportovními nebo profesionálními aktivitami;
- chirurgické zákroky na páteři;
- přítomnost jiných onemocnění, která ničí kostní tkáň a klouby, například revmatoidní artritida.

Důležité. Existují běžné osteochondrózy 1. a 2. stupně.
Příznaky a příznaky
Onemocnění postihuje několik částí páteře najednou, takže příznaky zahrnují různé příznaky charakteristické pro osteochondrózu krku, hrudníku a dolní části zad:
- bolesti hlavy, závratě, nedostatečná koordinace, záchvaty nevolnosti, tinitus ukazují na degenerativní procesy probíhající v krční páteři;
- rychlý srdeční tep, tachykardie, přerušení srdečního rytmu, dušnost, záchvaty dušení, bolest žaludku a průdušek, necitlivost rukou mohou naznačovat jak osteochondrózu hrudníku, tak i skutečnost, že je postižena krční oblast;
- necitlivost nohou, bolesti v podbřišku, potíže při vyprazdňování nebo močení, záněty kyčelních a kolenních kloubů jsou příznaky, že v bederní oblasti probíhají degenerativní procesy.

Výše uvedené příznaky rozšířené osteochondrózy jsou charakteristické pro pokročilou formu onemocnění, kdy dochází k ústupu a kolapsu meziobratlových plotének, vzniku výběžků a kýl. Na poškozených obratlích, které ztratily chrupavku tlumiče nárazů, se tvoří osteofyty – ostré kostní struktury, které zraňují nervová zakončení, cévy a vedou ke svalovým křečím.
Na poznámku. Známky rozšířené osteochondrózy v počátečních stádiích onemocnění jsou často omezeny na tzv. lumbago v poškozené oblasti a bolest, která může být velmi mírná. Člověk pociťuje svalovou ztuhlost a mírnou necitlivost končetin.
Bohužel bolest v ramenou, zádech, krku a dolní části zad je zřídka spojena s rozvojem rozšířené osteochondrózy 1. stupně. Bolest odezní, když užijete analgetika, ale po nějaké době se vrátí a zesílí. Není-li nemoc diagnostikována, osoba nedostává léčbu a rozvíjí se rozsáhlá osteochondróza 2. stupně, která je charakterizována závažnými příznaky, například záchvaty poklesů, ischemií a vážným poškozením obratlů a kloubů. Zanedbané případy jsou plné ztráty schopnosti pracovat a invalidity.

Diagnostika a léčba
Ke stanovení diagnózy a předepsání léčby odešle lékař osobu s bolestmi zad na konzultaci s ortopedem. Další plán výzkumu závisí na povaze stížností. Například, pokud symptomy kromě bolesti v krku nebo ramenech zahrnují problémy s koordinací, závratě, nepohodlí, těžkost v srdci, přerušení, pak bude mít pacient kardiogram.
Budete muset podstoupit rentgenové vyšetření, tomografii nebo MRI. V některých případech budete muset provést test krve nebo moči. Jsou předepsány další studie k vyloučení patologií kardiovaskulárního, trávicího a nervového systému.
Léčba běžné spinální osteochondrózy závisí na stupni vývoje onemocnění a příznacích doprovázejících onemocnění. Terapie je zpravidla komplexní a kombinuje:
- užívání léků, analgetik, chondroprotektorů, vitamínů a minerálů a dalších léků určených ke zmírnění průběhu onemocnění, zastavení zánětlivého procesu a souvisejících příznaků;
- fyzioterapeutické procedury, například zahřívání a masáž problémových oblastí, akupunktura, hirudoterapie;
- fyzikální terapie, která zahrnuje regenerační, zdraví zlepšující, podpůrná cvičení.
Na poznámku. Pokud onemocnění postihlo klouby, může být osobě předepsán průběh injekcí, které zmírní zánětlivý proces. Ve vzácných případech je nutná operace.
Pokud však člověk navštíví lékaře včas a dodržuje léčebný plán, dodržuje jednoduchá pravidla prevence, například upraví jídelníček a začne vést zdravý životní styl, nemoc přechází do remise a ojediněle dochází k recidivám.

Cvičení
Terapeutická cvičení pro rozšířenou osteochondrózu páteře jsou zaměřena na:
- prevence a prevence komplikací;
- obnovení motorické aktivity;
- korekce držení těla;
- posílení zádového svalového korzetu;
- zlepšení krevního oběhu v meziobratlových ploténkách a svalech;
- uzdravení těla.
Níže je soubor cviků, který je vhodný pro lidi s běžnou osteochondrózou bederní páteře a pomůže i pacientům s degenerativními procesy v oblasti krku a hrudní kosti.
Před zahájením vlastní fyzikální terapie se doporučuje konzultovat se svým lékařem, konzultovat neurologa a fyzioterapeuta.
Jak se připravit na nabíjení?
Cvičební terapie může zahrnovat řadu cvičení, existují však obecná pravidla, která je třeba dodržovat při provádění vybraného komplexu:
- Než začnete cvičit doma, musíte místnost vyvětrat. Je vhodné nechat otevřené okno nebo okno, aby se do místnosti dostal čerstvý vzduch.
- Cvičit by se mělo denně, nejlépe ráno a před spaním, věnujte alespoň čtvrt hodiny tělesné výchově.
- Všechny pohyby se doporučuje provádět pomalu, pomalu a opatrně.
- Cvičení je třeba přerušit, pokud se během cvičení objeví bolest, závratě, nevolnost nebo se stav zhorší.
- Opakujte všechny pohyby 5-10krát.
- Optimální poloha pro provádění cvičení je vleže, zejména pokud je člověk diagnostikován s rozšířenou osteochondrózou s radikulárním syndromem. Z polohy vleže je zatížení páteře minimální.
- Oblečení pro zdraví zlepšující sportovní aktivity by mělo být prostorné a neomezovat v pohybu. Tričko, legíny a sportovní kalhoty by měly být vyrobeny z přírodních, „prodyšných“ materiálů.

Některá cvičení lze provádět téměř kdykoli a kdekoli – v kanceláři nebo MHD. Například otočení a naklonění krku, kruhové pohyby ramen pomáhají uvolnit svaly, zmírnit křeče a pomáhají nasytit mozek kyslíkem, což je zvláště důležité, pokud je člověku diagnostikována rozsáhlá osteochondróza krční páteře postihující hrudník.
Nabíjení během exacerbace
Pokud je člověku diagnostikováno onemocnění 2. stupně, pak můžete s jakýmkoli cvičením začít pouze po konzultaci s lékařem. Lékaři doporučují zdržet se terapeutických cvičení, pokud je relaps onemocnění závažný a doprovázený intenzivní bolestí v postižených částech páteře.
Existují však techniky, které lze provádět i v akutní fázi. Například dechová cvičení jsou indikována, i když je rozšířená cervikální osteochondróza zhoršena záchvaty bolestí hlavy, závratí a ztrátou koordinace.
Na poznámku. Zlepšuje krevní oběh, podporuje hojení a obnovu meziobratlových plotének technikou strečinku.
Ve videu výše se můžete seznámit s cviky, které pomáhají uvolnit svaly ramenního pletence a krku s běžnou osteochondrózou hrudní páteře.
Prevence
Prevence hraje důležitou roli v prevenci komplikací a relapsů onemocnění, které postihuje kostní a chrupavčité struktury páteře. Lidé, kteří vedou sedavý způsob života, nebo jsou naopak nuceni zvedat břemena a fyzicky se přetěžovat, musí dodržovat pravidla, která pomohou udržet zdraví páteře:
- Choďte na procházky, trávte více času na čerstvém vzduchu a upravte svůj jídelníček. Pokud profesionální činnost zahrnuje neustálou fyzickou aktivitu, musí se člověk postarat o speciální vybavení a naučit se správně zvedat závaží tak, aby zatížení páteře bylo minimální.
- Vyhýbejte se alkoholu a cigaretám, které negativně ovlivňují oběhový systém a oslabují imunitní systém. Je známo, že lidé náchylní k přejídání a časté konzumaci alkoholu mají vyšší riziko vzniku běžné osteochondrózy.
- Při prvních příznacích onemocnění navštivte lékaře, nesnažte se onemocnění léčit sami užíváním „šokových“ dávek léků proti bolesti. S tímto přístupem k osteochondróze se problémy s gastrointestinálním traktem zvýší.
- Každý den provádějte terapeutická cvičení. Každodenní sportovní aktivity mají příznivý vliv na stav těla, saturují vnitřní orgány a svaly kyslíkem.
- Vyhněte se fyzickému přetížení. I zdravotně zlepšující tělesná výchova by měla začínat jednoduchými cviky, doporučuje se postupně zvyšovat tempo.

Běžná osteochondróza postihující páteř a klouby je nebezpečným onemocněním, které může vést k invaliditě. Pro udržení fyzické aktivity a schopnosti pracovat i ve vyšším věku je potřeba dodržovat jednoduchá preventivní pravidla.
Běžná osteochondróza
V důsledku vzpřímené chůze člověka převzala hlavní zátěž páteř jako axiální struktura. Proto jsou degenerativní a dystrofické procesy zcela běžnými důsledky lidského života. Jedním z nejčastějších onemocnění pohybového aparátu je osteochondróza, která přináší těžké nepohodlí a může vést k invaliditě. Tento článek bude diskutovat o nejtěžší formě této patologie – běžné osteochondróze.
Obecná charakteristika
Osteochondróza je degenerativní onemocnění páteře, které postihuje nejčastěji hrudní, bederní a krční oblast. Tato patologie má přímou korelaci s věkem. Onemocnění je mnohem častější u lidí starších 40 let, ale v poslední době se objevuje trend k omlazení. Běžná osteochondróza se liší tím, že postihuje více oddělení oddělení nebo několik oddělení najednou. Vlivem progresivního rozvoje degenerativních procesů nejen v kostní tkáni, ale i ve vazivovém aparátu páteře se obratle stávají pohyblivými a vyvíjejí tlak na nervy a cévy. S tím jsou spojeny příznaky běžné osteochondrózy, ale je pozoruhodné, že onemocnění může být po určitou dobu asymptomatické.
Důležité! Patologie vyžaduje multidisciplinární kontrolu, protože postihuje nejen pohybový aparát, ale také nervový systém a vnitřní orgány. Kromě samotné páteře může patologický proces postihnout i další prvky kostry.
Etiologie a patogeneze
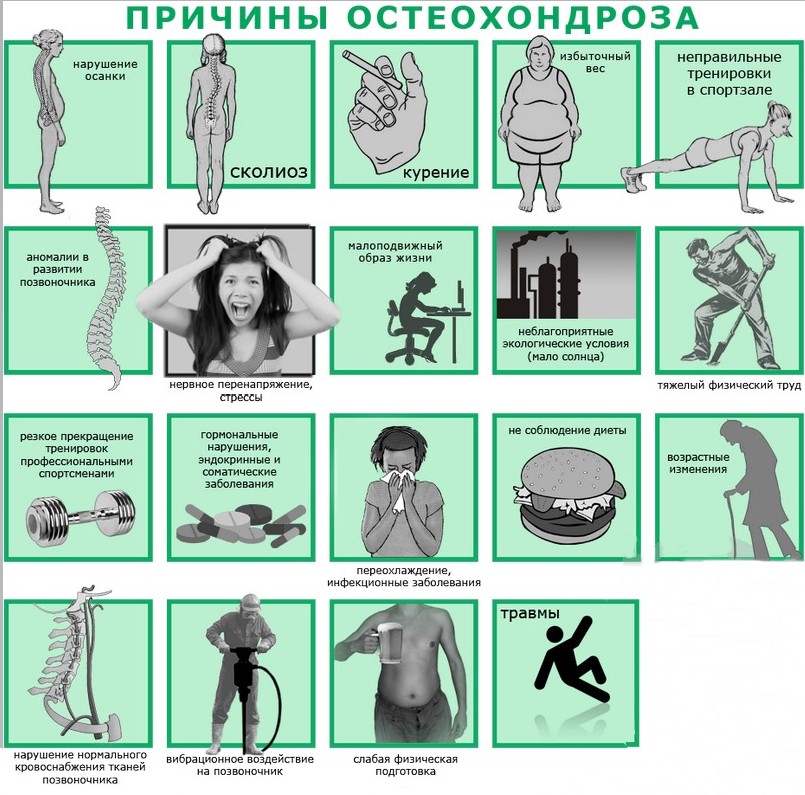
Existuje mnoho důvodů pro rozšířenou osteochondrózu. Některé z nich jsou spojeny s vrozenými vadami skeletu, jiné s neadekvátní zátěží při intenzivní činnosti. Zvláště běžné faktory přispívající k rozvoji klinického obrazu jsou:
- trauma;
- ploché nohy;
- PEC – deformace nohy (equinovarus, varus, valgozita, v závislosti na poloze paty);
- práce související se zvedáním těžkých břemen;
- sportování bez zahřívání nebo zahřívání svalů;
- pracovat při nízkých teplotách.
Nízké teploty jsou považovány za provokující faktory, protože chlad dočasně mění molekulární strukturu měkkých tkání, snižuje intenzitu krevního oběhu, snižuje vodivost nervových impulsů a metabolismus, a tím i fungování imunitního systému. Jiné důvody narušují biomechaniku páteře a přispívají k rychlému opotřebení meziobratlových plotének.
Bolest při rozšířené osteochondróze může být důsledkem osteofytů nebo deformace disku. Bolest je obvykle radikulární, tzn. spojené s kompresí zadních nervových kořenů.
Běžná osteochondróza snadno napodobuje jiná onemocnění. Při poškození v hrudní oblasti se bolest objevuje v oblasti srdce a je mylně považována za ischemické procesy a s poškozením bederních oblastí – za radikulitidu.
Příznaky
Klinické projevy budou záviset na tom, které části jsou postiženy a v jaké kombinaci.
- nestabilní tlak;
- bolesti hlavy;
- nedostatečná koordinace;
- bolest v rukou;
- necitlivost v horní části těla a paží.

- intercostální neuralgie;
- ztuhlost v pažích a krku;
- dysfunkce vnitřních orgánů.
- pocit pálení;
- poruchy močení;
- křeče;
- bolest při chůzi.
Na základě výše uvedeného lze snadno dojít k závěru, že patologie postihuje nejen páteř a velké klouby, ale také autonomní nervový systém. Ten je spojen s přerušením fungování vnitřních orgánů. Běžná polysegmentální osteochondróza se může někdy zhoršit. V takových případech jsou projevy mnohem intenzivnější. Při kombinaci poruch více oddělení budou symptomy odpovídat.
Video – Podrobnosti o příznacích osteochondrózy
Komplikace
Osteochondrózu lze podmíněně rozdělit na středně těžkou osteochondrózu, která je přirozeným procesem opotřebení páteře v důsledku životní aktivity, a těžkou osteochondrózu, která je nejčastěji charakterizována komplikacemi.
Středně těžká osteochondróza se snadno léčí konzervativní léčbou. A pokud není možné zcela zastavit nevyhnutelný proces stárnutí, pak je docela možné jej výrazně zpomalit. Komplikace, ke kterým může těžká osteochondróza vést, jsou následující.
Důležité! Meziobratlové ploténky fungují jako tlumič nárazů a snižují tření mezi obratli. Degenerativní procesy v těchto strukturách mohou vést k protruzi nucleus pulposus disku a intervertebrální herniaci. Protruze vede ke stlačení kořenů a bolesti.
Spondyloartróza je degenerace fasetových kloubů spojujících sousední obratle. Jiným způsobem se takové spoje nazývají fasetové spoje. Při poškození kloubní chrupavky dochází k bolestivému kontaktu mezi obratli. Při degeneraci fasetových kloubů se nejčastěji objevují kostní výrůstky, což vede ke spondylóze.
Stenóza je zúžení (v tomto případě páteřního kanálu). Obvykle je stenóza výsledkem patologií, jako je intervertebrální kýla nebo spondylóza. Kostní výrůstky a kýlní výběžky stlačují nervové kořeny v jejich vstupních a výstupních bodech.
Klinický obraz těžké osteochondrózy je výsledkem komplikací:
- chronická bolest v páteři;
- tření povrchů kostí;
- ztuhlost;
- náhlá svalová slabost;
- snížené reflexy;
- brnění v končetinách;
- vyzařující bolest;
- příznaky ischias.
Ischias je způsobena stlačením sedacího nervu.
Klasifikace
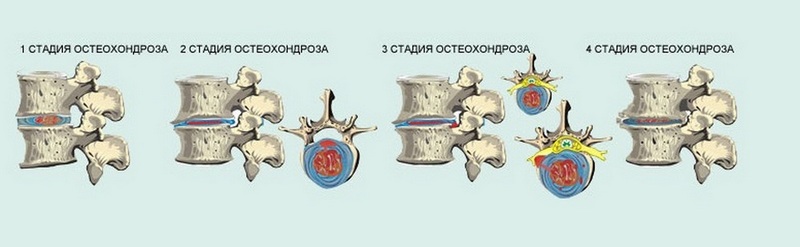
Existují čtyři stupně osteochondrózy. Klasifikace probíhá na základě odebrané anamnézy a pomocí instrumentálních diagnostických metod. Hlavními kritérii v této klasifikaci jsou bolest a neurologické symptomy.
- I. stupně – bolest se snadno zmírňuje pomocí léků.
- II stupeň – charakterizovaný prodlouženou bolestí a deformací páteře se středně závažnými neurologickými příznaky.
- III stupeň – bolest je systematická, neurologické příznaky jsou výrazné.
- IV stupeň – neustálá bolest, mnohočetné neurologické deficity. Porucha vedení nervových vzruchů. Paralýza a paréza.
V případě rozšířené dysplastické osteochondrózy je pacientovi přidělen status invalidity. V závislosti na celkovém stavu pacienta, stupni a intenzitě rozvoje klinického obrazu může být postižení tří skupin.
Tabulka č. 1. Typy postižení u osteochondrózy.
Skupinu invalidity přiděluje lékař na základě některých studií k posouzení pracovní schopnosti.
diagnostika
Při návštěvě lékaře se diagnóza bude skládat z několika složek. První a nejdůležitější je sběr anamnézy na základě subjektivních informací podaných pacientem. Pozornost je věnována rodinné anamnéze, protože osteochondróza má genetickou složku. Specialista se ptá na místo výkonu práce, životní podmínky i samotný průběh nemoci a pacient musí přesně popsat, co ho trápí. Nejlepších výsledků lze dosáhnout s dobrou zpětnou vazbou mezi pacientem a lékařem.
Další metodou je objektivní studie, kterou provádí odborník sám nebo pomocí instrumentálních metod. Lékař kontroluje rozsah pohybu krku a končetin, který může být znatelně snížen v důsledku bolesti a ztuhlosti. Pomocí palpační metody zaznamenává, jak moc svaly prodělávají křeče a jak je zakřivená páteř. Pozornost je věnována neurologickému vyšetření, s jehož pomocí lze vysledovat oslabené reflexy. Tento příznak může být důsledkem komprese nebo poškození nervu.

Instrumentální metody pro diagnostiku běžné osteochondrózy zahrnují:
- RTG celé páteře ve dvou projekcích.
- MRI k hodnocení vazů a nervové tkáně.
- Elektrofyziologická studie k testování vedení nervových vzruchů.
Rentgenový snímek je účinný pro stanovení přítomnosti kostních výrůstků – osteofytů, zúžení páteřního kanálu a přítomnosti dalších onemocnění, která jsou důsledkem osteochondrózy, například skoliózy.
Počítačová tomografie může být také použita ve spojení s MRI. Pomocí CT vyšetření můžete určit stupeň komprese nervů ostruhami.
Diagnóza rozšířené polysegmentální osteochondrózy se provádí, pokud byly vyloučeny jiné patologie, které způsobují destrukci obratlů (například tuberkulóza), a pokud je postiženo několik segmentů jednoho nebo více oddělení.
Existují další diagnostické metody. Tyto zahrnují:
- Skenování kostí.
- Diskografie.
- Myelogram.
Kostní sken může odhalit stavy, jako je osteoartritida, zlomeniny nebo infekce. Tato metoda je radionuklidová a je vhodná pro diferenciální diagnostiku a pro stanovení možných komplikací.
Při diskografii se do nucleus pulposus meziobratlové ploténky vstříkne kontrastní látka. Tato metoda je účinná při určování přítomnosti herniovaného disku.
Myelogram je také metoda výzkumu kontrastu. Kontrast se vstříkne do páteřního kanálu a snímek se zaznamená pomocí rentgenu nebo CT. Pomocí této metody můžete určit stav míchy, přítomnost zúžení a kompresí.
Léčba
Léčba je založena na následujících mechanismech.
- Zpomalení degenerativního procesu zlepšením přísunu živin do struktur pohybového aparátu.
- Stabilizace páteře.
- Eliminace sevřených nervových vláken.
- Zmírnění příznaků.

K léčbě drogami se používají následující léky:
- nesteroidní protizánětlivé léky, které zmírňují zánět a bolest;
- anilidy. Například acetaminofen zmírňuje bolest v počátečních fázích;
- lokální analgetika ve formě mastí;
- svalové relaxanty ke snížení svalového spasmu a zvýšení rozsahu pohybu;
- vitamíny B pro zlepšení vodivosti nervové tkáně;
- chondroprotektory, které snižují rychlost progrese degenerativních procesů integrací účinných látek (chondroitin sulfát a glukosamin) do buněk chrupavky. V důsledku toho se metabolismus normalizuje a klinické projevy se snižují. Lék se používá již dlouhou dobu a vyžaduje zvláštní konzultaci během těhotenství, laktace a přítomnosti gastrointestinálních onemocnění. Absolutní kontraindikací je fenylketonurie;
- spazmolytika uvolňují křeče hladkých svalů a tím zmírňují projevy osteochondrózy ve vnitřních orgánech;
- antioxidanty;
- antidepresiva k odstranění psychosomatické složky tohoto onemocnění. Zasahují do přenosu nervových vzruchů z centrálního nervového systému do mozku. Podporujte tvorbu endorfinů a pomozte řešit problém chronické nespavosti v důsledku neustálé bolesti.
- neuropatická činidla k odstranění poškození nervových zakončení.
- opiáty na nesnesitelnou bolest a neúčinnost jiných léků proti bolesti. Například kodein, morfin.
Jako invazivní lékařské postupy se používají:
- injekce steroidů do epidurálního prostoru. Steroidy jsou silné protizánětlivé léky. Zmírňují zánět nervových kořenů, což pomáhá zmírnit bolest způsobenou radikulopatií. Složitý postup. Vyžaduje kvalifikovaného odborníka;
- injekce do fasetového kloubu. Aplikované léky vedou k místnímu znecitlivění a úlevě od bolesti.
Je důležité vědět! Užívání léků není určeno k tomu, abyste se zbavili nemoci – neexistují žádné léky, které by mohly zcela odstranit osteochondrózu, což je chronické onemocnění. Léky jsou předepisovány pouze ke zmírnění příznaků.
Níže uvedená tabulka uvádí některé doporučené léky, jak fungují a dávkování.
Tabulka č. 2. Léky na běžnou osteochondrózu.
