Léčba příznaků onemocnění jater.
Obsah [Zobrazit obsah]
Léčba příznaků onemocnění jater
Co je tuková jaterní hepatóza a jak probíhá medikamentózní léčba?

Ztučnělá jaterní hepatóza je chronické nezánětlivé onemocnění spojené s degenerací buněk – hepatocytů – do tukové tkáně. Tato patologie má několik jmen: ztučnění jater, tuková degenerace, steatóza. Všichni mluví o hlavní příčině poruchy – nadbytku lipidů ve struktuře orgánu.
Tuková jaterní hepatóza – příčiny onemocnění

Lékaři berou tukovou hepatózu vážně, protože patologické změny probíhající v játrech jsou prvním krokem k tak smrtelnému onemocnění, jako je cirhóza. Mezitím, v počáteční fázi, mohou být degenerativní procesy zastaveny a správnou léčbou zvráceny. Játra mají vysokou schopnost regenerace, takže je docela možné obnovit poškozené hepatocyty, pokud ještě nebyl ztracen čas.
Játra jsou největší žlázou v lidském těle. K udržení životních funkcí stačí 1/7 jeho objemu, takže zcela zdravý orgán vydrží dlouho velkou zátěž bez větší újmy. Zdroje jater však nejsou neomezené. Pokud se člověk nestará o své tělo, zneužívá tučné a uhlohydrátové potraviny, všechny druhy chemických přísad, léky, alkohol, hepatocyty se přestanou vyrovnávat s toxiny a lipidy, které se postupně usazují v jaterních buňkách.
Podle statistik je více než 65 % lidí s nadváhou náchylných k degeneraci ztučnění jater. To však není jediná příčina hepatózy. Onemocnění se vyskytuje i u hubených pacientů. Jeho rozvoj podporuje:
- alkoholismus a drogová závislost;
- konzumace energetických nápojů;
- nedostatek bílkovinných potravin (vegetariánství);
- vášeň pro diety;
- „houpání“ hmotnosti (vícenásobný náhlý úbytek na váze, poté přibírání);
- diabetes mellitus;
- chronická pankreatitida;
- hepatitida;
- hypoxie způsobená kardiovaskulární a bronchopulmonální insuficiencí;
- otrava jídlem;
- dlouhodobý příjem toxinů z prostředí (průmyslové emise, kontaminovaná voda, pesticidy, domácí chemikálie atd.).
Při všech těchto zátěžích hraje nadbytečný tuk ve stravě fatální roli. Zatímco zdravá játra snadno zpracovávají a odstraňují lipidy, oslabená játra se s touto funkcí vyrovnávají špatně. Tukové částice se zadržují v hepatocytech, hypertrofují je, narušují jejich strukturu a prokrvení. Poškozená buňka již není schopna účinně neutralizovat toxiny a čistit tělo od škodlivých metabolických produktů.
Progrese buněčné degenerace vede k zánětlivému procesu, který následně vede k odumření tkáně a zjizvení (cirhóze). Současně se vyvíjejí souběžné patologie gastrointestinálního traktu, kardiovaskulárního systému a metabolické poruchy:
- diabetes mellitus;
- žlučové kameny;
- nedostatek trávicích enzymů;
- dyskineze žlučovodů;
- zánět slinivky břišní;
- hypertenze;
- srdeční ischemie.
Při tukové hepatóze pacient těžce snáší jakékoli infekce, úrazy a zásahy.
Stupně steatózy

Počáteční stadium onemocnění je určeno jako jaterní typ lokální tukové hepatózy, kdy se v omezené oblasti jater tvoří jednotlivá malá ložiska. S nárůstem počtu a objemu lézí lékař zjišťuje první stupeň tukové degenerace.
Progrese onemocnění je charakterizována nárůstem extracelulární obezity a také koncentrací lipidů uvnitř hepatocytů. V důsledku hromadění triglyceridů dochází k bobtnání jaterních buněk, což umožňuje diagnostikovat druhé stadium.
Ve třetím stupni jsou jasně vyjádřeny intracelulární steatóza, povrchové léze různých velikostí a lokalizace, tvoří se tukové cysty a vlákna pojivové tkáně. V těžkých případech je pozorována difuzní tuková jaterní hepatóza – celková degenerace tkáně, pokrývající celý objem orgánu.
Jak se projevuje tuková jaterní hepatóza – hlavní příznaky

Známky tukové jaterní hepatózy jsou často objeveny náhodně během lékařského vyšetření. Na ultrazvuku je orgán hypertrofovaný, echogenita je rovnoměrně zvýšena. Jak onemocnění postupuje, ultrazvuk vizualizuje granulární inkluze v parenchymu, což naznačuje zánětlivé procesy vyvolané tukovými lézemi. Hepatóza je nepřímo indikována vysokou hladinou cholesterolu v krvi.
Zpočátku nemusí být jiné známky ztučnění jater. Hromadění lipidů je nebolestivé a mírné zvětšení orgánu není lékaři vždy vnímáno jako vážná porucha. V důsledku toho neexistují žádné předpisy a onemocnění postupuje nepozorovaně, dokud pacient nezačne pociťovat nepříjemné příznaky:
- bolest a těžkost v pravém hypochondriu;
- špatná chuť k jídlu;
- plynatost;
- nevolnost
Postupem času se játra čím dál hůře vyrovnávají s produkty metabolismu, narážejí na jiné orgány a stávají se obětí vlastní neefektivní práce. Vzniká začarovaný kruh: v těle cirkuluje krev nasycená toxiny, která otravuje samotná játra.
Chronická intoxikace má za následek lavinové poškození mnoha orgánů: srdce, slinivku, střeva a kůži. Vývojové funkční selhání jater se stává zřejmým a je charakterizováno příznaky různého stupně intenzity:
- zvracení;
- slabost;
- snížený výkon;
- anorexie;
- špatné trávení;
- žloutenka;
- otok;
- vyčerpání;
- záchvaty a neurologické poruchy.
V přítomnosti predisponujících faktorů se obezita jater obvykle rozvíjí ve věku 40–45 let. Pokud ignorujete příznaky a léčbu tukové jaterní hepatózy, vyvolá to celou „kytici“ sekundárních patologií. Pokročilá tkáňová degenerace nemůže ovlivnit stav celého organismu a nejnebezpečnějšími následky jsou cirhóza jater a rakovina. Smrt je však možná i bez nich, stačí si „vydělat“ těžké selhání jater na pozadí steatózy.
Léčba

Neexistuje žádná specifická léčba jaterní dystrofie. Základem léčby je správná dieta, detoxikace, odstranění provokujících vlivů a přidružených patologií.
Dieta a správná výživa
Dieta pro tukovou jaterní hepatózu pomáhá zhubnout, normalizovat hladinu cholesterolu, triglyceridů a glukózy v krvi a zmírňuje nadměrný stres z trávicího traktu. Pro obézní pacienty je nesmírně důležité snížit tělesnou hmotnost, avšak bez drastických a přísných omezení. Hladovky, užívání spalovačů tuků a jiných léků na hubnutí jsou zakázány. Doporučuje se častá dělená jídla v kombinaci s fyzickou aktivitou.
Dieta zahrnuje úplnou abstinenci od řady potravin:
- alkohol;
- živočišné tuky;
- smažený;
- Slaný;
- akutní;
- konzervanty;
- umělá sladidla, zahušťovadla a další chemické přísady.
Jídlo by mělo být co nejpřirozenější, vařené nebo dušené, nejlépe nakrájené, teplé. Doporučuje se dodržovat dietu „tabulka č. 5“: 5x denně jídla s nízkým obsahem glukózy a tuku a vysokým obsahem bílkovin.
Nejúplnější zdroje bílkovin pro hepatózu:

- dietní maso (králík, kuřecí prsa, krůtí, telecí);
- ryby;
- nízkotučný tvaroh;
- čerstvé fermentované mléčné výrobky bez přísad;
- odstředěné mléko;
- vaječné bílé
Léky pro léčbu tukové hepatózy
Medikamentózní léčba tukové jaterní hepatózy má 2 směry:
- Normalizace metabolických procesů.
- Ochrana a obnova jater.
V prvním případě terapie spočívá v užívání léků, které regulují metabolismus sacharidů a lipidů, a také obecných posilujících činidel (vitamíny, mikroelementy). Vzhledem k tomu, že jakékoli léky představují další zátěž pro trávicí orgány, o způsobu léčby tukové jaterní hepatózy musí rozhodnout gastroenterolog na základě úplného obrazu onemocnění. Někdy k nápravě patologie stačí dodržovat dietu a vyhnout se toxickým účinkům. Pokud se však tělo nedokáže vyrovnat s metabolickými procesy samo, potřebuje medikamentózní podporu:

- léky zvyšující citlivost na inzulín (troglizaton, metformin) – zvyšují citlivost tkání na inzulín, díky čemuž se glukóza v krvi přeměňuje spíše na energii, než aby se ukládala do tukových zásob; snížit zánětlivé a fibrotické procesy v játrech;
- léky, které snižují hladinu lipidů v krvi (statiny, Lopid, gemfibrozil);
- prostředky, které neutralizují účinky alkoholické hepatózy (actigall);
- vitamíny PP, skupina B, C, kyselina listová;
- spazmolytika (No-shpa, Papaverin) při bolestech v pravém hypochondriu.
Druhou skupinou léků jsou hepatoprotektory. Jejich funkcí je chránit a stimulovat buněčnou regeneraci. Léčba tukové jaterní hepatózy pomocí léků je individuální, protože hepatoprotektory mají různé složení a účinky. Nejčastěji předepisované léky jsou:
Díky hepatoprotektorům nejsou jaterní buňky zcela regenerovány, ale výrazně posíleny a obnovují se jejich funkce. Při zdravém životním stylu a kontrole výživy to pomáhá předcházet další orgánové obezitě a rozvoji komplikací.
Podívejte se na video, kde lékaři podrobně hovoří o příznacích a metodách léčby ztučnění jater:
Léčba lidovými prostředky

Pokud máte problémy s játry, neměli byste se nechat unést tradičními metodami. Stejně jako syntetické drogy, přírodní prostředky vytvářejí zbytečný stres. U hepatózy jsou však vítány recepty, které pomáhají snižovat hladinu lipidů v krvi a játrech:
- Skořice je koření známé pro své vlastnosti při spalování tuků. Jeho přidáním do jídla můžete stimulovat odstraňování tuku z jaterního depa do krve pro další využití fyzickým cvičením. Skořice normalizuje hladinu cholesterolu a snižuje chuť k jídlu.
- Kurkuma je dalším doplňkem stravy, který příznivě působí na játra. Kurkuma je účinný antioxidant a choleretikum. Koření změkčuje žlučové kameny a podporuje tok trávicích enzymů.
- Ostropestřec mariánský je bylina, která je součástí mnoha rostlinných hepatoprotektorů. Čistí játra, zlepšuje průchod žluči, stimuluje růst a posilování buněčných membrán.
- Piniové oříšky jsou cenným produktem obsahujícím tuky, které jsou prospěšné pro hepatocyty. Pro posílení jater stačí sníst 1 lžičku. jádra za den, více není potřeba.

- Meruňková jádra příznivě působí na jaterní buňky a tvorbu žluči. Každý den musíte sníst 5 kousků.
- Citronový nálev rozkládá tuky a pomáhá zmenšovat velikost jater. Na lék je třeba rozemlít 3 citrony s kůrou a přes noc zalít půl litrem horké vody. Ráno vypijte 1/3 tekutiny, užívejte ještě 2x během dne. Opakujte 3 dny po sobě, poté na 4 dny přestaňte.
- Sběr jater je určen k léčbě po dobu 2 měsíců. Obsahuje: třezalku tečkovanou, jitrocel, řepík, moshenica (3 díly), slaměnka, eleuterokok (2 díly), heřmánek (1 díl). 1 polévková lžíce. l. sběr zalijte sklenicí vroucí vody, po 30 minutách sceďte. Pijte 30 ml před jídlem, bez přislazování, třikrát denně.
- Bylinný nálev z měsíčku lékařského, měsíčku lékařského, lichořeřišnice a stodoly ve stejných poměrech na půl litru vody, vypijte 100 ml denně před jídlem.

- Choleretickou směs na bázi šípku, slaměnky a kukuřičného hedvábí nechte několik hodin v 500 ml vroucí vody. Před jídlem vypijte půl sklenice.
Bylinný lék na hepatózu nemůže být hlavní metodou léčby. Bylinky lze užívat pouze po konzultaci s lékařem.
Ztučnělá jaterní hepatóza je považována za jednu z „civilizačních chorob“. Konzumace průmyslově vyráběných produktů, alkoholu, polotovarů, rafinovaných cukrů, sladkých sycených nápojů, zejména v kombinaci s fyzickou nečinností, nevyhnutelně vede k poškození orgánu, který každou vteřinou odolává chemikáliím a toxinům, kterými své tělo sami krmíme.
Lidé, kteří vedou zdravý životní styl, také nejsou imunní vůči ztučnění jater. Mají další rizika: sportovní nápoje, nekontrolovaný příjem vitamínů a doplňků stravy, „čištění“ těla bylinami a léky. Výsledkem je hepatóza vyvolaná léky.
V podmínkách moderního života, kdy se nelze vyhnout vlivu všech těchto faktorů, přichází do popředí prevence: pravidelné lékařské prohlídky a nejopatrnější přístup k vlastnímu tělu. Léčba hepatózy je dlouhý, složitý proces a ne vždy přináší výsledky.
Recenze léčby
Můj manžel měl myokarditidu kvůli bolesti v krku. Dali mě do nemocnice a dali mi antibiotika. Výsledkem je ztučnění jater hepatóza vyvolaná léky. Léčíme se již několik let, držíme neustále diety a kupujeme drahé léky. Pravidelně chodíme na ultrazvuk a děláme si lipidový profil. Doktor říká, že není žádné zlepšení, ale ani se to nezhoršuje – už je to dobré. Takže tato nemoc je nyní s námi na celý život, nikam nevede.
Ultrazvuk břišní dutiny odhalil tukovou jaterní hepatózu. Konzultoval jsem několik lékařů, absolvoval předepsané kúry, ale nic nepomohlo. Dokud jsem nenašel dobrého endokrinologa.
Kompetentní lékař zjistil, že mám hypotyreózu a vysvětlil mi, že vše v těle je propojené. Beru hormony štítné žlázy a podle ultrazvuku se mi játra výrazně zlepšila. Proces, i když pomalý, postupuje. Mimochodem, zhubla jsem.
Hepatóza (steatóza jater). Příčiny, příznaky, diagnostika a léčba tukové hepatózy
Často kladené dotazy
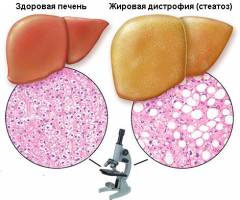
Hepatóza je souhrnné jméno onemocnění jater, vyznačující se narušením metabolických procesů v hepatocytech (jaterní buňky) a v důsledku toho poškození buněčné struktury a mezibuněčné hmoty, poruchy metabolismu a funkce orgánů (dystrofie). Podle typu metabolické poruchy se rozlišuje tuk a pigment (pigment – látka, která dává barvu tělesným tkáním) hepatóza.
Steatóza – je to patologické (odchylka od normy) stav, kdy se tuky hromadí v buňkách těla.
Mastná hepatóza (synonyma – steatóza jater, ztučnění jater, tuková infiltrace jater, steatohepatóza, tuková degenerace, „ztučnělá“ játra) je nejčastější reverzibilní chronický proces, při kterém v hepatocytech (jaterní buňky) dochází k nadměrné akumulaci lipidů (tuku). Postupně je stále více buněk v játrech nahrazováno tukovými buňkami, které tvoří tukovou tkáň. V důsledku toho se játra zvětší, jejich barva se změní na nažloutlou nebo tmavě červenou, buňky odumírají a tvoří se tukové cysty (patologické dutiny v tkáni nebo orgánu s obsahem), funkce orgánů jsou narušeny. Velmi často tuková infiltrace (hromadění látek, které nejsou běžně detekovány, v tkáníchjátra přecházejí do fibrózy (reverzibilní proces nahrazení normální tkáně hrubou tkání jizvy lokálně nebo v celém orgánua poté k cirhóze (nevratné, progresivní onemocnění jater, při kterém je zdravá tkáň nahrazena jizvou).
Mastná hepatóza je poměrně časté onemocnění. V průměru postihuje 10 až 25 % populace v různých zemích, mezi nimi 75 až 90 % jsou lidé trpící obezitou a cukrovkou. V Rusku každý čtvrtý člověk trpí tukovou hepatózou.
Anatomie jater
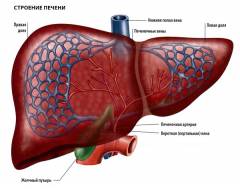
Játra jsou životně důležitý nepárový orgán, největší žláza (orgán, který produkuje specifické chemikálie) v lidském těle. Nachází se vpravo v horní břišní dutině pod bránicí. Někdy se játra nacházejí na levé straně, což je třeba vzít v úvahu při ultrazvukovém vyšetření (USA) varhany. Játra mají nepravidelný tvar, červenohnědou barvu a v dospělosti váží 1300–1800 gramů. Skládá se ze dvou laloků – pravého (větší velikosti) a vlevo (menší velikosti). Pro usnadnění stanovení jaterní zóny při chirurgických a diagnostických výkonech jsou játra rozdělena na 8 segmentů. Segment je pyramidální část jater sousedící s jaterní triádou, která se skládá z větve portální žíly, větve vlastní jaterní tepny a větve jaterního vývodu.
Buňky, které tvoří játra, se nazývají hepatocyty. Strukturální a funkční jednotkou jater je jaterní lalůček. Má tvar hranolu a skládá se z jaterních buněk (hepatocyty), nádoby a potrubí. Ve středu jaterního lalůčku je centrální žíla a na periferii jsou žlučovody, větve jaterní tepny a jaterní žíly. Hepatocyty produkují až jeden litr žluči (kapalina sestávající ze žlučových kyselin, vody, cholesterolu, anorganických sloučenin a účastní se procesu trávení) denně. Žlučové kyseliny podporují odbourávání a vstřebávání tuků, stimulují motilitu tenkého střeva a také tvorbu hormonů trávicího traktu. Prostřednictvím intrahepatálních malých kapilár (kanály) žluč vstupuje do větších žlučovodů a poté do segmentálních cest. Segmentové kanály se spojují do pravé (z pravého laloku jater) a vlevo (z levého laloku jater) žlučových cest, které se spojují do společného jaterního vývodu. Tento vývod se spojuje s vývodem žlučníku a tvoří společný žlučovod, ze kterého žluč vytéká přímo do lumen duodena.
Játra přijímají živiny a kyslík z krve z vlastní jaterní tepny. Ale na rozdíl od jiných orgánů dostávají játra také žilní krev, nasycenou oxidem uhličitým a zbavenou kyslíku.
V játrech jsou dva žilní systémy:
- Portál. Vrátný žilní systém je tvořen větvemi portální žíly (brána) žíly. Portální žíla je velká céva, do které vstupuje krev ze všech nepárových orgánů dutiny břišní (žaludek, tenké střevo, slezina) a z portální žíly do jater. Játra čistí tuto krev od toxinů, odpadních látek a dalších tělu škodlivých látek. Krev nemůže vstoupit z gastrointestinálního traktu (gastrointestinální trakt) do celkového krevního řečiště, aniž by procházela „filtrací“ v játrech.
- Kavalnaja. Tvoří se souhrnem všech žil, které vedou krev z jater. Tato žilní krev je nasycena oxidem uhličitým a zbavena kyslíku v důsledku výměny plynů mezi jaterními buňkami a krevními buňkami.
Hlavní funkce jater jsou:
- Metabolismus bílkovin. Více než polovina bílkovin (hlavní stavební materiál těla), které jsou produkovány v těle za den, jsou syntetizovány (jsou vytvořeny) v játrech. Syntetizují se také hlavní krevní bílkoviny – albumin, faktory srážení krve (působí jako zástava krvácení). Játra ukládají zásoby aminokyselin (hlavní strukturní složky bílkovin). V případě nedostatečného příjmu nebo ztráty bílkovin začnou játra produkovat (syntetizovat) bílkoviny z aminokyselinových rezerv.
- Metabolismus lipidů. Játra hrají důležitou roli v metabolismu tuků. Je zodpovědná za syntézu (Výroba) cholesterol (strukturální tukový prvek buněk) a žlučové kyseliny (zabraňují slepování kapiček tuku, aktivují látky, které rozkládají tuky na jednodušší složky). Jednou z funkcí je také ukládání tuku. Udržuje rovnováhu mezi metabolismem tuků a sacharidů. S přebytkem cukru (hlavním zdrojem energie) játra přeměňují sacharidy na tuky. Při nedostatečném příjmu glukózy (cukru) játra jej syntetizují z bílkovin a tuků.
- Metabolismus sacharidů. V játrech glukózy (cukr) se přeměňuje na glykogen a ukládá se (zásobit se). Při nedostatku glukózy se glykogen přemění zpět na glukózu a dodá tělu potřebnou energii.
- Výměna pigmentů (pigment – látka, která dává barvu tkáním a kůži). Když jsou zničeny červené krvinky (červené krvinky) a hemoglobin (bílkovina obsahující železo – nosič kyslíku) volný bilirubin vstupuje do krve (žlučový pigment). Volný, uvolnit (nepřímý) bilirubin je pro tělo toxický. V játrech se přeměňuje na vázaný (прямой) bilirubin, který nemá toxický účinek na tělo. Z těla se pak vylučuje přímý bilirubin a jeho malá část se opět dostává do krve.
- Výměna vitamínů. Játra se účastní syntézy (zpracování) vitamíny a vstřebávání vitamínů rozpustných v tucích (A, D, E, K). Při nadbytku těchto vitamínů je játra ukládají do zásoby nebo je z těla odvádějí. Pokud je nedostatek, tělo je přijímá z jaterních zásob.
- Bariérová funkce. Je to jedna z nejdůležitějších funkcí jater. Jeho účelem je neutralizovat a detoxikovat látky, které se tvoří v těle nebo pocházejí z okolního prostředí.
- Trávicí funkce. Touto funkcí je neustálá produkce žluči hepatocyty (jaterní buňky). Žluč vstupuje do žlučníku a je zde uložena, dokud není potřeba. Během jídla vstupuje žluč do střevního lumen, čímž usnadňuje proces trávení. Žlučové kyseliny podporují emulgaci (smícháním s vodou) tuky, čímž je zajištěno jejich trávení a vstřebávání.
- Enzymatická funkce. Všechny biochemické reakce urychlují speciální látky – enzymy. Takové enzymy se nacházejí v játrech. A když tělo naléhavě potřebuje nějaké látky (například glukóza) jaterní enzymy urychlují procesy jejich tvorby.
- imunitní funkce. Játra se podílejí na zrání imunitních buněk (např.imunita – souhrn obranyschopnosti těla), stejně jako u mnoha alergických reakcí.
- Vylučovací funkce. Játra spolu se žlučí odvádějí metabolické produkty, které se pak dostávají do střev a jsou vylučovány z těla ven.
Zajímavá fakta
- Játra jsou na druhém místě hmotnosti mezi všemi orgány (průměrná hmotnost – 1500 g.).
- 70 % tvoří voda.
- Za hodinu projde játry asi 100 litrů krve, a tedy více než 2000 litrů denně.
- Játra plní každý den více než 500 funkcí.
- Játra mohla fungovat až 300 let díky své unikátní vlastnosti – schopnosti samoléčení.
- Více než 25 % onemocnění jater je způsobeno konzumací alkoholu.
- V jaterních buňkách proběhne asi milion chemických reakcí za minutu.
- V současné době je známo více než 50 onemocnění jater.
- Játra nemají receptory bolesti (proteiny, které přijímají informace ze stimulu a přenášejí je do analyzačního centra).
- Ročně se provede více než 11000 XNUMX transplantací (transplantační chirurgie) játra.
Formy a stadia hepatózy
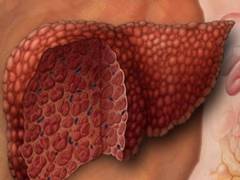
Pro formulování přesné diagnózy, popisu stupně poškození jater a rozsahu patologického procesu existují klasifikace hepatosteatózy podle různých kritérií. To umožňuje lékaři podrobněji porozumět pacientově onemocnění, i když lékař není obeznámen s pacientovou anamnézou (zdravotní historie).
Steatóza může být:
- Alkoholik – patologické změny v játrech v důsledku chronického příjmu alkoholu.
- Nealkoholický (nealkoholická steatohepatóza – NASH, nealkoholické tukové onemocnění – NAFD) – tuková degenerace jater, ke které dochází v důsledku nesprávné životosprávy, stravy a různých doprovodných onemocnění.
U tukové hepatózy jsou:
- Fáze I – minimální obezita. Tukové kapénky se hromadí v jaterních buňkách bez poškození hepatocytů.
- Stádium II – střední obezita. V buňkách probíhají nevratné procesy, které vedou k jejich destrukci a smrti. Jejich obsah se dostává do mezibuněčného prostoru. Tvoří se cysty (patologické dutiny).
- Stádium III – těžká obezita. Předcirhotický stav (cirhóza je nevratný chronický proces nahrazování jaterní tkáně tkání jizvy).
Na základě stupně poškození jaterní struktury existují:
- Fokální šířeno – hromadění malých tukových oblastí v různých částech jater s asymptomatickým průběhem.
- Silně šířeno – hromadění tukových kapének ve velkém množství v různých částech jater s projevy symptomů.
- Zonální – uspořádání lipidů (tuku) v různých částech jaterních lalůčků (strukturální a funkční jednotky jater).
- šířit – poškození jater, při kterém dochází k hromadění tuku rovnoměrně v celém laloku jater s výskytem symptomů.
Podle etiologie (příčinou onemocnění) dochází ke steatóze:
- Hlavní – vrozená nitroděložní metabolická porucha.
- Sekundární – metabolická porucha, která se objevuje jako důsledek doprovodných onemocnění, špatné stravy a životního stylu.
Na základě mikroskopického obrazu hepatózy, tedy patologických změn na buněčné úrovni, se rozlišují:
- Obezita malých kuliček – jednoduchá obezita, při které již probíhají patologické procesy, ale bez poškození jaterních buněk.
- Masivní obezita – závažnější průběh onemocnění, při kterém je struktura hepatocytů (jaterní buňky) je výrazně poškozen, což vede k jejich další smrti (nekróza).
Morfologicky (struktura a tvar buněk) přidělit:
- 0 stupeň steatózy – nahromadění tuku se objevuje lokálně v hepatocytech.
- I stupeň steatózy – hromadění lipidů (tuku) zvětšení velikosti a sloučení do ložisek s poškozením jaterních buněk – až 33 % postižených buněk v zorném poli.
- II stupeň steatózy – akumulace lipidů různé velikosti, které jsou distribuovány po celém povrchu jater – 33–66 % jaterních buněk (intracelulární obezita malých kapek, velkých kapek).
- III stupeň steatózy – dochází k hromadění tuku nejen v buňkách, ale i mimo ně s tvorbou cysty (patologická dutina v tkáni), destrukce a smrt buněk – více než 66 % postižených jaterních buněk v zorném poli.
Příčiny jaterní steatózy

Mnoho faktorů vede k rozvoji patologických změn v játrech a narušení jejich funkcí. Zdraví jater ovlivňuje životní styl, strava, léky, dědičnost, doprovodná onemocnění a viry. Často není steatóza způsobena jednou konkrétní příčinou, ale kombinací několika. Proto ke stanovení etiologie (Příčiny) nemoc, lékař se musí pacienta podrobně zeptat na jeho zlozvyky, nemoci, léky, které bral nebo užívá a podobně. Správně identifikovaná příčina nejen odstraní samotný faktor a jeho škodlivý účinek na zdraví jater, ale také předepíše účinnou léčbu. Tím se výrazně zvýší šance pacienta na uzdravení.
Příčiny steatohepatózy jsou rozděleny do dvou velkých skupin:
- příčiny alkoholické steatohepatózy;
- příčiny nealkoholické steatohepatózy.
Tuková hepatóza: příčiny, příznaky a léčba ztučnění jater
Bez řádné a včasné léčby vede tuková hepatóza k zánětu v játrech a zničení jejích buněk, což je plné vážných komplikací.
V boji proti zánětu jaterních buněk (hepatocytů) pomáhají léky obsahující kyselinu glycyrrhizovou (GA) a esenciální fosfolipidy (EP).

Abyste během léčby neriskovali, měli byste používat léky, které prošly klinickými testy.

„Phosphogliv“ je kombinovaný lék, který může pomoci játrům ve všech fázích poškození:
- optimální složení aktivních složek;
- protizánětlivý účinek;
- příznivý bezpečnostní profil;
- volně prodejné vydání z lékáren.
Přečtěte si více o droze.

Bezpečnost a pozitivní účinky léčby jsou dosaženy integrovaným přístupem.

Abyste se vyhnuli zbytečným nákladům během léčby, vybírejte léky, které mají pevnou, dostupnou cenu.
Většina z nás funkcím jater rozumí jen obecně a věří, že jejich hlavní úlohou je detoxikace, tedy čištění krve. To je jistě důležitý úkol, ale pouze jeden z mnoha. Játra se aktivně podílejí na metabolismu a zejména na metabolismu tuků. Právě v tomto orgánu dochází k jejich odbourávání a uvolňování energie. Bohužel jaterní buňky se nejen podílejí na metabolismu tuků, ale také je hromadí, což vede k rozvoji závažného onemocnění – nealkoholické ztučnění jater (NAFLD), neboli ztučnění jater.
Co je ztučnění jater?
Nealkoholické ztučnění jater (NAFLD) je onemocnění, které má mnoho jmen: steatóza, steatohepatitida, ztučnění jater, ztučnění jater, ztučnění jater. Jeho podstata však zůstává nezměněna: v důsledku hromadění tuku v hepatocytech (jaterních buňkách) v množství přesahujícím 5–10 % hmotnosti jater začíná zvýšená tvorba volných kyslíkových radikálů, které mohou vést k destrukci buněčná membrána. V důsledku toho začíná zánět v orgánu (nealkoholická steatohepatitida) a v důsledku toho se může rozvinout cirhóza a rakovina jater.
Existují 4 stupně tukové hepatózy:
- 0 stupeň – samostatné skupiny jaterních buněk obsahují malé částice tuku;
- I stupeň – zvětšuje se velikost tukových kapének v buňkách, tvoří se samostatná ložiska postižených buněk (33 % postižených hepatocytů v zorném poli);
- stupně II – tukové kapénky různé velikosti jsou obsaženy ve 33–66 % jaterních buněk (malá kapénková, středně kapénková, velkokapénková intracelulární obezita);
- III stupně – tuk „přechází“ mimo buňky, vznikají extracelulární tukové útvary – cysty (difúzní velkokapénková obezita s extracelulární lokalizací) – více než 66 % postižených hepatocytů v zorném poli.
Příčiny onemocnění
Prvním a nejzřejmějším důvodem rozvoje ztučnění jater je nadměrná tělesná hmotnost. Pokud index tělesné hmotnosti (ukazatel vypočítaný jako tělesná hmotnost v kilogramech dělená výškou v metrech čtverečních) přesáhne 30, pak je pravděpodobnost ztučnění jater až 40 %. Mezi rizikové faktory patří také:
- diabetes mellitus typu 2 (od 15 do 60 % pacientů podle různých zdrojů trpí tukovou hepatózou);
- hyperlipidémie (zvýšené hladiny lipidů v krvi);
- hypercholesterolémie (vysoká hladina cholesterolu v krvi);
Příznaky ztučnění jater
V počáteční fázi může být tuková hepatóza asymptomatická, což pro pacienta představuje další nebezpečí: diagnóza se provádí, když se již začaly vyskytovat závažné změny v jaterní tkáni. Pacienti však mohou zaznamenat příznaky, jako je tíha, bolest nebo nepohodlí v pravém hypochondriu, kde se nacházejí játra, pocit hořkosti v ústech, plynatost, nevolnost atd. Tyto projevy však provázejí i další onemocnění jater, ale i trávicího traktu.
V posledních fázích se velikost jater může zvětšit: „prodloužit“ za žeberní oblouk o vzdálenost až 5 cm Pacienti také zaznamenávají příznaky charakteristické pro selhání jater: nedostatek chuti k jídlu, apatie, celkové zhoršení pohody . Mohou se objevit otoky, žloutenka a vážné metabolické poruchy. Pacienti se však obvykle obracejí na gastroenterologa v časnějším stadiu, kdy příznaky ještě nejsou tak výrazné a k diagnostice tukové hepatózy je třeba provést laboratorní a instrumentální studie.
diagnostika
Pacientům s podezřením na tukovou hepatózu je předepsán biochemický krevní test. S tímto onemocněním se zvyšuje hladina speciálních bílkovin zapojených do metabolismu v krvi: alaninaminotransferázy (ALT) a aspartátaminotransferázy (AST). Jejich přítomnost v určitém množství ukazuje na cytolýzu – destrukci buněk a zánět. V tomto případě by měl být poměr AST k ALT menší než jedna. Také se mohou zvýšit hladiny glukózy, cholesterolu a zejména triglyceridů v krvi.
V současné době se v lékařské veřejnosti začala používat neinvazivní metoda pro identifikaci fibrotických změn v játrech – skóre fibrózy NAFLD. Jedná se o test, který na základě rozboru výsledků biochemického krevního testu automaticky určí stupeň fibrózy jaterní tkáně. Všimněte si, že tato technika nebere v úvahu mnoho nepřímých faktorů a symptomů, a proto nemůže být přijata jako referenční, což vyžaduje potvrzení výsledky dalších studií.
Ultrazvuk jater umožňuje vyhodnotit nárůst jejich velikosti a také heterogenitu tkání postižených tukovou hepatózou. Bohužel na CT a MRI snímcích jsou ložiska zánětu jaterní tkáně špatně viditelná, takže pokud mají lékaři pochybnosti o diagnóze nebo je-li nutné určit rozsah poškození jater, provádí se biopsie. Toto je nejpřesnější a nejinformativnější vyšetření.
Mezi neinvazivní metody pro studium jaterních struktur patří elastografie. Tato technika je zaměřena na studium elasticity jaterní tkáně pomocí ultrazvuku a umožňuje posoudit objem proliferace pojivové tkáně.
Léčba tukové hepatózy
Pokud je u pacienta diagnostikována „tuková hepatóza“, měla by být léčebná opatření provedena v několika oblastech: medikamentózní terapie při současném přezkoumání životního stylu a výživy. Podívejme se na některé body podrobněji.
Pod změny životního stylu To znamená revizi jídelníčku a složení jídelníčku a zvýšení úrovně pohybové aktivity. Doporučuje se jíst libové ryby, mléčné výrobky, ořechy, zeleninu, zejména zelí. Měli byste omezit konzumaci tučných jídel. Je nutné vzdát se alkoholu a analyzovat léky, které užíváte na jejich negativní vliv na játra (některé z těchto léků jsme uvedli výše). Pamatujte, že patologie jater může být způsobena prací v nebezpečné práci.
Literatura často popisuje různé recepty tradiční medicíny nebo zmíněný homeopatické léky. Pacientům se doporučuje, aby užívali bylinné a bobulovité odvary (jejich součástí mohou být šípky, jeřáb, kopřiva a další rostliny). Je však důležité si uvědomit, že tato léčba nebyla klinicky prokázána jako účinná a může mít škodlivé nebo neúčinné účinky na tělo.
léčení tuková hepatóza spočívá v normalizaci metabolismu, ochraně a obnově jaterních buněk, vytváření podmínek pro prevenci tvorby volných radikálů a zánětu. O konkrétních lécích pro léčbu NAFLD si povíme níže.
Léky pro léčbu a prevenci jaterní hepatózy
K léčbě steatózy (hepatózy) a nealkoholické steatohepatitidy lékaři předepisují hepatoprotektory na bázi kyseliny glycyrrhizové, esenciálních fosfolipidů, aminokyselin (ademetionin), kyseliny ursodeoxycholové, antioxidantů a vitamínů (skupiny B a E), jakož i přírodních látek. původu (výtažek z artyčoku, ostropestřece aj.).
Za zmínku stojí, že léky, které obsahují pouze esenciální fosfolipidy, by měly být spíše řazeny do skupiny preventivních prostředků (posilují membrány jaterních buněk, zlepšují biochemické parametry, funkci žláz, snižují tukovou degeneraci a nekrózu hepatocytů). Kyselina ursodeoxycholová inhibuje syntézu cholesterolu v játrech a má choleretický účinek. Vitamíny a aminokyseliny snižují škodlivé účinky volných radikálů a podporují funkce buněčných biomembrán. Přípravky na bázi přírodních extraktů mají choleretické a ochranné vlastnosti, které normalizují funkci proteinové syntézy. Stimulují také proces obnovy buněk.
Do samostatné skupiny lze zařadit přípravky na bázi kyseliny glycyrrhizové v kombinaci s esenciálními fosfolipidy.
Dnes je tato kombinace léčivých látek jedinou z výše uvedených (podle Seznamu životně důležitých a nezbytných léčiv pro lékařské použití schváleného vládou Ruské federace), který je zařazen v sekci „Léky pro léčbu jater nemoci“.
Připomeňme, že kyselina glycyrrhizová v kombinaci s fosfolipidy je v tomto Seznamu zařazena již více než 5 let, což opět potvrzuje pozitivní výsledky získané během klinických studií. Dalším faktorem ve prospěch tohoto léčivého složení je, že podle výzkumu společnosti Synovate Comcon 3 je na prvním místě v předepisování léků na léčbu jaterních onemocnění terapeuty v největších městech Ruska.
Podle klinických studií má kyselina glycyrrhizová protizánětlivé, antioxidační a antifibrotické účinky, což je vzhledem k vlastnostem tukové hepatózy mimořádně důležité.
Dnes největší lékařská informační databáze PubMed obsahuje více než 1400 publikací věnovaných studiu vlastností kyseliny glycyrrhizové Podle klinických studií kyselina glycyrrhizová v rámci léčby NAFLD významně snižuje stupeň zánětu v oblasti glycyrrhizové kyseliny. jater, snížení hladiny ALT a AST v krvi. Podobné výsledky byly získány v klinických studiích zkoumajících vliv tohoto léku na alkoholové poškození jater. Fosfolipidy obsažené v této kompozici zvyšují biologickou dostupnost hlavní účinné látky – kyseliny glycyrrhizové, čímž zvyšují terapeutický účinek léčby.
Kombinace fosfolipidů a kyseliny glycyrrhizové je tedy nejúčinnější kombinací pro komplexní léčbu a prevenci rozvoje jaterních onemocnění.
1 Browning J, Szczepaniak L, Dobbins R, Norimberk P, Horton J, Cohen J a kol. Prevalence jaterní steatózy u městské populace ve Spojených státech: vliv etnicity. Hepatologie 2004; 40:1387-95.
2 Bellentani S, Saccoccio G, Masutti F, Croce LS, Brandi G, Sasso F, et al. Prevalence a rizikové faktory jaterní steatózy v severní Itálii. Ann Intern Med2000; 132:112-7.
3 Tyto informace jsou založeny na výzkumu provedeném společností Synovate Comcon LLC a jsou platné k listopadu 2014.
Tuková jaterní hepatóza: příznaky a léčba onemocnění

Hepatóza je zobecněný název pro onemocnění jater související s metabolickými poruchami v žláze. Hepatóza je počáteční stádium poruchy ve fungování hlavních jaterních buněk, hepatocytů. Synonyma pro výraz „tuková hepatóza“ jsou následující názvy: ztučnění jater, steatóza, ztučnění jater.
Existuje tuková hepatóza, která se vyvíjí v důsledku zneužívání alkoholu – alkoholická hepatóza a nealkoholické tukové onemocnění jater. V prvním i druhém případě je poškození orgánů spojeno s akumulací tukových kapének a tukových inkluzí v hepatocytech.
Při nealkoholické povaze onemocnění má většina pacientů (až 80–90 %) izolovanou ztukovatění jater, která je benigní a neohrožuje život pacienta. Ale u některých pacientů, kteří neužívají alkohol v toxických dávkách (přibližně 10–25 % případů), stejně jako u alkoholické tukové hepatózy, začíná onemocnění progredovat: rozvíjí se fibróza, poté cirhóza s následnou nutností transplantace orgánů.
Strukturálně se onemocnění projevuje dystrofií – poškozením buněk a mezibuněčné látky, což vede k zánětlivě-nekrotickým změnám, destrukci buněk a tkání. V důsledku řetězce patologických poruch nemohou játra fungovat.
Příčiny onemocnění
Vědci nazývají hlavní příčinou onemocnění jater tukovou hepatózou inzulínovou rezistenci – snížení citlivosti svalů a bílé tukové tkáně na inzulín. Tento jev zvyšuje množství glukózy v krevním séru (hyperglykémie) a/nebo zvyšuje inzulín v krvi – vzniká hyperinzulinémie.
Hyperinzulinémie zvyšuje odbourávání lipidů (tuků) v pojivové tukové tkáni, uvolňuje velké množství volných mastných kyselin a snižuje se rychlost jejich oxidace v železe. Játra začnou nadměrně akumulovat triglyceridy a nadměrně produkovat lipoproteiny (komplexy protein-lipid) o velmi nízké hustotě. Rovnováha mezi produkcí a využitím buněk je narušena. Spuštěná řetězová reakce poruch je doprovázena smrtí hepatocytů, rozvojem zánětu a proliferací pojivové tkáně.
Za prokázanou příčinu progrese tukové hepatózy jsou považovány poruchy střevní mikroflóry. Bakteriální přemnožení v tenkém střevě umožňuje určitým typům bakterií proniknout do portální žíly a jejích přítoků. To aktivuje imunitní odpověď těla, rozvíjí zánět a stimuluje produkci vazivové tkáně.
Nealkoholické ztučnění jater se vyvíjí se zvýšením množství lipidů (tuků) v krvi, diabetes mellitus a nadměrným ukládáním tuku. Častou příčinou onemocnění lékaři také nazývají metabolický syndrom, řadu klinických, metabolických a hormonálních poruch.
Mastná hepatóza je rozšířená chronická patologie jater. Výskyt v raném věku se zvyšuje, protože se zvyšuje počet dětí trpících nadváhou.
Příznaky
Je obtížné odhalit onemocnění, je asymptomatické. V lékařské praxi byly pouze ojedinělé případy pacientů se stížnostmi na nevyjádřenou bolest v pravém hypochondriu, slabost a pocit nepohodlí.
Játra se známkami tukové hepatózy jsou objevena náhodou. Častěji se pacienti po delším průběhu onemocnění dostavují ve fázi tvorby cirhózy. Proto pro diagnostiku patologie přicházejí do popředí příznaky metabolického syndromu:
- zvýšení břišní (viscerální) tukové hmoty – nadměrné ukládání tuku na vnitřních orgánech;
- porušení metabolismu lipidů;
- zvýšený krevní tlak;
- snížená citlivost tkání na hormon inzulín, zvýšená hladina tohoto hormonu v krvi, příznaky poruch metabolismu glukózy.
Externí vyšetření lékařem odhalí nevyjádřené zvětšení jater, ale identifikace tohoto příznaku může být vzhledem k obezitě pacienta obtížná. Příznaky cirhózy jsou indikovány malými jaterními příznaky:
- přetrvávající dilatace malých krevních cév v kůži ve formě pavoučích žilek a pavoučích žilek;
- zarudnutí dlaní;
- zvětšení mléčné žlázy u mužů.
Cirhóza je indikována zvětšením objemu sleziny a abdominální hydrops je nahromadění volné tekutiny v břiše.
Diagnóza tukové jaterní hepatózy
Hlavní instrumentální metodou pro diagnostiku tukové jaterní hepatózy je ultrazvukové vyšetření. Používá se také počítačová tomografie a magnetická rezonance.
Progrese hepatózy ohrožuje vznik cirhózy. Proto se v posledních letech v lékařské výzkumné praxi aktivně vyvíjejí biologické markery (znaky), které umožňují posoudit závažnost zánětlivého procesu v játrech a proliferaci pojivové tkáně žlázy:
- sérová hladina adiponektinu, hormonu produkovaného tukovou tkání, u pacientů s inzulinovou rezistencí, obezitou a diabetes mellitus 2. typu je nižší než v kontrolní skupině (norma je 9 mcg/ml u žen a 6 mcg/ml u mužů );
- metoda enzymatického imunosorbentního testu s kvantitativním stanovením protilátek M30, které selektivně rozpoznávají cytokeratin 18 (CK18), intracelulární vláknitý útvar, který se štěpí, když buňky odumírají během rozvoje ztučnění jater; počet štěpených fragmentů CK18 více než 279 U/l svědčí pro progresi tukové hepatózy;
- sérový index kyseliny hyaluronové vyšší než 2100 ng/ml ukazuje na vznik fibrózy.
Biologické markery jsou slibnými diagnostickými metodami progrese hepatózy, ale je třeba je potvrdit ve spolehlivějších studiích.
K dispozici jsou také komerční komplexní biochemické panely pro diagnostiku jaterní fibrózy – „FibroTest“ a jeho analogy. Pro jaterní hepatózu vykazují střední diagnostickou přesnost – 75 – 90 %.
Léčba hepatózy
Tuková jaterní hepatóza je spojena s celým komplexem metabolických poruch, takže léčba onemocnění zahrnuje různé terapeutické prostředky zaměřené na obnovení všech vazeb zapojených do patologického procesu.
Dodržujte nízkokalorickou dietu
Nejezte kalorická jídla s vysokým obsahem tuku a cholesterolu, omezte v jídelníčku fruktózu a červené maso. Držte se středomořské stravy – jezte více ryb, zeleniny, ovoce s ohledem na jejich kalorický obsah, potraviny s polynenasycenými mastnými kyselinami, vlákninou a antioxidačními vitamíny C a E.
V programech na hubnutí se psyllium (Mucofalk) používá jako modifikátor vlákniny. Droga je prakticky bez kalorií – 0,1 kcal na 100 g látky a skládá se ze 100% měkké vlákniny.
Dietoterapii lze provádět s následujícími možnostmi:
- nízkotučná dieta – méně než 30 % celkových kalorií;
- nízkosacharidová dieta – méně než 60 gramů sacharidů denně;
- nízkokalorická dieta – 800 – 1500 kcal/den.
Pozornost! Použití velmi nízkokalorické diety – méně než 500 kilokalorií denně je nebezpečné, protože vyvolává zánět jater a proliferaci pojivové tkáně.
Zvyšte fyzickou aktivitu
Pacientům s tukovou hepatózou se doporučuje provádět cvičení s nízkou intenzitou na čerstvém vzduchu: chůze v mírném tempu, plavání, jízda na kole. Délka tréninku je 140 – 210 minut týdně. Posilovací cvičení vám mohou pomoci zhubnout a zlepšit strukturu vašich jater. Neustálá fyzická aktivita snižuje obezitu vnitřních orgánů, inzulínovou rezistenci a hromadění volných mastných kyselin v krevním řečišti.
Léčba bude účinnější, pokud zkombinujete fyzickou aktivitu a nízkokalorickou dietu. Dieta a cvičení třikrát týdně po 45 až 60 minutách prokazatelně zlepšují stav jater, snižují intraabdominální obezitu, počet tukových buněk v játrech a volné mastné kyseliny v krvi. Je nutné dosahovat pravidelného hubnutí alespoň 0,5 – 1 kilogramu týdně.
Používejte léky
Neexistují žádné účinné léky na léčbu ztučnění jater. V rámci léčby onemocnění jsou předepisovány léky, které snižují obezitu, snižují stupeň poškození žlázy a obnovují inzulínovou rezistenci:
- lék na hubnutí orlistat;
- korekce inzulinové rezistence – metformin pro pacienty s diabetes mellitus 2. typu, pioglitazon pro pacienty s nealkoholickou steatohepatitidou;
- léky, které snižují krevní tlak.
Léčba hepatózy zahrnuje vyloučení pacienta z terapie a nahrazení podobnými léky, které mají toxický účinek na játra.
Klíčovým problémem v průběhu tukové jaterní hepatózy je to, že patologie zvyšuje riziko progrese onemocnění kardiovaskulárního systému. Nejenže se zvyšuje, ale také, jak prokázaly nedávné vědecké studie, rozhoduje o jejich výsledku v mnohem větší míře než o výsledku samotného onemocnění jater.
