Co se stane, když neléčíte onemocnění bérce?
Obsah [Zobrazit obsah]
Co se stane, když nebudete léčit Shintovu nemoc?
Schintzova choroba (Haglund-Schinzova choroba, osteochondropatie tuberosity patní kosti)
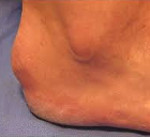
Shinzova nemoc – jedná se o aseptickou nekrózu tuberosity patní kosti. Častěji jsou postiženy dospívající dívky. Důvod vývoje nebyl zcela objasněn. Patologie se projevuje jako postupně se zvyšující bolest v oblasti tuberkulu paty. Bolest se stává intenzivnější při pohybu a stresu. Postupem času kvůli silné bolesti začnou pacienti chodit s oporou pouze na přednoží. Diagnóza je stanovena na základě symptomů a charakteristických radiologických příznaků. Léčba je obvykle konzervativní a zahrnuje omezení zátěže končetiny, cvičební terapii, fyzioterapii a medikamentózní terapii. V některých případech jsou indikovány operace.
ICD-10

Přehled
Schinzova choroba (osteochondropatie tuberkulu patní kosti, Haglund-Schinzova choroba) je osteopatie apofýzy (tuberkulózy) patní kosti. Provokujícím momentem je neustálé přetěžování chodidla (většinou při sportu) a opakovaná poranění pat, někdy i drobná. Zpravidla se tato osteochondropatie vyvíjí u dívek ve věku 10-16 let, chlapci trpí méně často. Často jsou postiženy obě paty. Jak stárnete, nemoc spontánně odezní. Bolest paty může přetrvávat poměrně dlouho, někdy až do úplného růstu dítěte. Tato patologie je častěji detekována u sportovců, ale někdy se vyskytuje u neaktivních dětí. Týká se nemocí dospívání a dětství, u dospělých je velmi vzácný.

Příčiny
Příčinou Schinzovy choroby je aseptická nekróza kalkaneálního tuberkulu, která může vzniknout v důsledku genetické predispozice, metabolických poruch, neurotrofických poruch, předchozích infekcí a častých poranění nohou. Spouštěcím faktorem je vysoká mechanická zátěž na tuberkulu patní kosti, šlachy nohy a Achillovu šlachu.
Genetická predispozice podmiňuje malý počet nebo zmenšený průměr cév zapojených do prokrvení patní kosti a na stav tepen se nepříznivě projevují infekce, úrazy a další okolnosti. V důsledku nadměrné zátěže je narušen cévní tonus, kostní oblast přestává přijímat dostatečné množství živin a vzniká aseptická nekróza (destrukce kosti bez zánětu a účasti infekčních agens).
Patoanatomie
Kalkaneus je největší kostí nohy ve své stavbě patří mezi houbovité kosti. Nese významnou část zátěže chodidla při běhu, chůzi a skákání, podílí se na tvorbě několika kloubů, je místem úponu vazů a šlach. Na zadním povrchu kosti je vyčnívající oblast – calcaneal tuberculum, které je postiženo při Schinzově chorobě. Ve střední části je k tomuto tuberkulu připojena Achillova šlacha a ve spodní části je připojen dlouhý plantární vaz.
Klasifikace
V traumatologii a ortopedii existuje pět stádií Schinzovy choroby:
- Aseptická nekróza. Výživa oblasti kostí je narušena a dochází k oblasti nekrózy.
- Impozantní (depresivní) zlomenina. Mrtvá oblast nevydrží běžné zatížení a je „protlačena“. Některé oblasti kosti jsou zaklíněné do jiných.
- Fragmentace. Postižená část kosti je rozdělena na samostatné fragmenty.
- Resorpce nekrotické tkáně.
- Opravit. V místě nekrózy se tvoří pojivová tkáň, která je následně nahrazena novou kostí.
Příznaky Schinzovy choroby
Obvykle se onemocnění rozvíjí v pubertě, i když je možný dřívější nástup – případy patologie byly popsány u pacientů ve věku 7-8 let. Začíná to postupně. Je možná jak akutní, tak postupně se zvyšující bolest v patě. Bolestivý syndrom se objevuje především po cvičení (běh, dlouhá chůze, skákání).
V oblasti tuberkulu paty se objevuje viditelný otok, ale nejsou žádné známky zánětu (hyperémie, charakteristický tlak, pálení nebo distenze). Charakteristickými příznaky bolestivého syndromu u Schinzovy choroby jsou výskyt bolesti, když je tělo ve vzpřímené poloze o několik minut později nebo bezprostředně po odpočinku na patě, stejně jako absence bolesti v noci a v klidu.
Závažnost onemocnění se může lišit. U některých pacientů zůstává bolest mírná a podpora na noze je mírně narušena. V druhé části bolest progreduje a stává se tak nesnesitelnou, že opora o patu je zcela vyloučena. Pacienti jsou nuceni chodit, odkázáni pouze na střední a přední část chodidla, potřebují hůl nebo berle.
Při externím vyšetření většina pacientů odhalí mírný lokální otok a atrofii kůže. Často dochází k mírné nebo střední atrofii svalů bérce. Charakteristickým znakem Schinzovy choroby je kožní hyperestezie a zvýšená hmatová citlivost postižené oblasti. Palpace oblasti tuberkulózy paty je bolestivá. Extenze a flexe chodidla je obtížná kvůli bolesti.
diagnostika
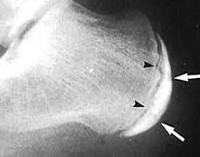
Diagnózu Schinzovy choroby stanoví ortopedický specialista s přihlédnutím k anamnéze, klinickému obrazu a radiologickým známkám. Nejinformativnější obrázek je v boční projekci. Rentgenový snímek patní kosti v 1. stadiu onemocnění ukazuje na ztvrdnutí tuberkula, rozšíření mezery mezi tuberkulem a samotnou patní kostí. Objevují se také skvrny a nerovnosti ve struktuře osifikačního jádra, oblasti uvolnění kosti a kůry a stíny podobné sekvestraci posunuté směrem od středu.
V pozdějších fázích rentgenové snímky ukazují fragmenty tuberkulózy a poté známky restrukturalizace a tvorby nové spongiózní kosti. Normálně může mít calcaneal tuberculum až čtyři osifikační jádra, což často komplikuje rentgenovou diagnostiku. V pochybných případech se provádí srovnávací rentgenové vyšetření obou patních kostí nebo jsou pacienti odesláni na CT sken patní kosti nebo MRI patní kosti.

Diferenciální diagnostika se provádí s bursitidou a periostitidou paty, osteomyelitidou, kostní tuberkulózou, maligními novotvary a akutními zánětlivými procesy. Normální barva kůže v postižené oblasti a absence specifických změn v krvi pomáhají vyloučit zánět – ESR je normální, nedochází k leukocytóze. Kostní tuberkulóza a zhoubné nádory jsou charakterizovány letargií, podrážděností a odmítáním obvyklé úrovně fyzické aktivity v důsledku zvýšené únavy. U Schintzovy choroby chybí všechny uvedené projevy.
Bursitida a periostitis calcaneus se rozvíjí hlavně u dospělých, ostrá bolest se objevuje ráno a při prvních pohybech po přestávce, pak pacient „chodí“ a bolest obvykle klesá. Teenageři trpí Schinzovou chorobou, bolest zesílí po cvičení. Rentgen, MRI a CT pomáhají definitivně odlišit Schinzovu chorobu od jiných onemocnění. V pochybných případech může být nutná konzultace s onkologem nebo specialistou na TBC.
Léčba Schinzovy choroby
Léčba je obvykle konzervativní, provádí se na pohotovosti nebo na ambulantní ortopedii. Pacientovi se doporučuje omezit zátěž na nohu a jsou mu předepsány speciální gelové podpatky nebo ortopedické vložky. V případě silné bolesti je možná krátkodobá fixace sádrovou dlahou. Pacient je odeslán na ozokerit, elektroforézu novokainu s analginem, ultrazvuk a mikrovlnnou terapii. Chcete-li snížit bolest, použijte led a předepište léky ze skupiny NSAID. Je také indikováno užívání vazodilatátorů a vitamínů B6 a B12.
Po odeznění bolesti lze obnovit zatížení nohy pomocí obuvi se stabilními širokými podpatky. Nedoporučuje se nosit boty s pevnou podrážkou – to zvyšuje zátěž v oblasti paty a zpomaluje zotavení. V některých případech s nesnesitelnou bolestí a nedostatečným účinkem konzervativní terapie se provádí chirurgická intervence – neurotomie safénových a tibiálních nervů a jejich větví. Je třeba vzít v úvahu, že tato operace nejen zcela zbaví pacienta bolesti, ale také vede ke ztrátě citlivosti kůže v oblasti paty.
Prognóza a prevence
Prognóza Schinzovy choroby je příznivá – obvykle všechny příznaky vymizí do 1,5-2 let. Někdy bolest přetrvává delší dobu, dokud noha úplně nevyroste, ale výsledkem je v takových případech také úplné uzdravení. Prevence spočívá v eliminaci nadměrné zátěže a promyšleném tréninkovém režimu při sportování.
Schinzova choroba u dětí – co to je a jak ji léčit?

Schinzova nemoc u dětí je rozšířená, ale dnes skromně známá. Toto onemocnění je avaskulární nekróza kalkanea. První dokumentární zmínku o tomto jevu zaznamenal již v roce 1907 švédský chirurg Haglund.
Později se Schintz sám pustil do podrobného studia nemoci. Obrovsky přispěl k rozvoji léčby kostní chondropatie, díky čemuž tento fenomén získal své jméno.
Charakterizace
Schinzova choroba je problém nejčastěji způsobený pravidelným nadužíváním paty a nedostatečným prokrvením. Struktura patní kosti umožňuje klasifikaci jako spongiózní kost. Při klidném pohybu, běhu nebo skákání přebírá zátěž celého našeho těla.
Chodidlo obsahuje šlachy, klouby a vazy, které jsou drženy na místě patní kostí. Jeho zadní část má malý tuberkul, který je u dětí místem Schinzovy choroby. Během období stresu na tuberkulu nedostávají nádoby potřebné množství živin. Kost se začíná zhoršovat zevnitř bez viditelných vnějších známek.
Příčiny Schinzovy choroby u dětí
Proč se Schinzova choroba vyskytuje u dětí a dospělých, není dosud zcela známo, ale onemocnění se může objevit v důsledku následujících faktorů:
- genetická dědičnost;
- zánět v oblasti Achillovy šlachy;
- následek infekce;
- nadměrný fyzický stres na tuberkulóze paty;
- mikrotraumata patní kosti způsobená špatným prokrvením;
- narušení metabolických procesů a absorpce látek v těle;
- vaskulární poruchy nohou;
- zvýšená fyzická aktivita při sportovních aktivitách;
- onemocnění endokrinního systému v důsledku hormonálních poruch.
Riziková skupina pro Schinzovu chorobu
Nejčastěji je Schinzova choroba diagnostikována u dětí a dospívajících. Nejvíce jsou onemocněním ohroženy dívky ve věku 7-8 let. U mladých mužů se příznaky Schintzovy choroby objevují méně často a v pozdějším věku, 9-11 let. Mohou být postiženy buď dvě nohy najednou, nebo jen jedna.
Jak však dítě vyroste, může nemoc sama odeznít. Příznaky bolesti se však mohou vyskytovat, dokud dospívající nedokončí růst.
Nejčastěji se Schinzova choroba vyskytuje u sportujících dětí, ale někdy mají její příznaky i děti sedavé v důsledku genetické dispozice.

Příznaky Schinzovy choroby
Vývoj onemocnění je individuální proces. Tam, kde někteří pacienti s latentním průběhem onemocnění projevy příznaků ani nepociťují, jiní se při chůzi s nápadnou bolestí opírají o paty.
Hlavní příznaky Schinzovy choroby:
- bolest v zadní části nohy při pohybu;
- flexe a prodloužení nohy přináší nepohodlí a dokonce i bolest;
- kulhání při chůzi v důsledku bolesti při kladení váhy na nohu;
- zarudnutí kůže v oblasti patní kosti;
- tvorba otoků v místě připojení šlach a kloubů;
- celkové zvýšení tělesné teploty nebo tepla v místě bolesti;
- bolest ustupuje po chůzi a zaujmutí polohy vleže.
Pokud se objeví neobvyklé příznaky bolesti paty, je lepší konzultovat diagnostické postupy s ortopedem.
Stádo nemoci
Schintz identifikoval pět fází studovaného onemocnění:
- Aseptická nekróza. Nestabilita procesu krevního oběhu vede ke zhoršení výživy patních tkání, což vede k jejich znecitlivění.
- Impresivní zlomenina. Postižená oblast paty je stlačena dolů kvůli nahromadění mrtvé tkáně v ní, která ztratila schopnost plnit své funkce.
- Poškozená oblast patní kosti je rozdrcena na fragmenty.
- Tkáňová nekróza se vyřeší.
- V místech, kde se tvoří nekrotická tkáň, se objevuje pojivová tkáň, která je nakonec nahrazena novou kostí.

Nekróza kalkanea na rentgenovém snímku do obsahu ↑
Diagnóza Schinzovy choroby
Konečnou diagnózu stanoví ortoped. Řídí se anamnézou, informacemi získanými při výslechu a vyšetření a radiologickými příznaky. Na základě výsledků vizuálního vyšetření dítěte lékař určí možné příčiny Schinzovy choroby, určí dobu nástupu jejího rozvoje a zaznamená stávající příznaky.
Rentgen může ukázat:
- skvrny v oblasti melasy a nedostatek rovnoměrného ztmavnutí tuberkulózy paty;
- nedostatek homogenity struktury osifikačního jádra;
- možná místa pro uvolnění patní kosti;
- proces tvorby obnovené houbovité hmoty v určitých oblastech patní kosti;
- v akutním průběhu onemocnění je vidět oddělování úlomků a vznik prostoru mezi patní kostí a apofýzou.

Protože calcaneal tuberculum má často asi čtyři osifikační epicentra, tato skutečnost někdy ztěžuje diagnostiku Schinzovy choroby. Pro stanovení správné diagnózy může ortoped předepsat srovnávací rentgenovou diagnostiku. Pokud tento postup neposkytuje úplný obraz pro diagnózu, je pacient odeslán na CT nebo MRI paty.
Je třeba vzít v úvahu, že bolest v noze může být nejen příznakem Schinzovy choroby, ale také příznakem jiných onemocnění patní kosti.
Nepohodlí v oblasti patní kosti může být předpokladem pro kostní tuberkulózu, periostitidu paty, burzitidu a osteomyelitidu.
Jak léčit Schinzovu chorobu u dětí
Léčba onemocnění může nastat dvěma způsoby: s lidovými léky doma nebo na klinice pod vedením lékaře. Na základě věku dítěte a stádia onemocnění lékař zvolí potřebnou léčbu. Obvykle má konzervativní tvar: noha je fixována nehybně pomocí sádrové dlahy. Pacientovi jsou předepsány obklady, léky a fyzioterapie (ozokerit, elektroforéza, mikrovlnná terapie, ultrazvuk, jednotlivě nebo v kombinaci).

Pokud má onemocnění latentní formu, dítě si nejčastěji vystačí s ortopedickými vložkami nebo gelovými podpatky. Někdy jsou předepsány masáže a fyzikální terapie. Ortoped může dle svého uvážení předepsat vitamíny a léky proti bolesti ze skupiny nesteroidních antirevmatik.
Paracetamol a Ibuprofen jsou vhodné k léčbě Schinzovy choroby u dětí, protože jsou nejbezpečnější pro osoby do 16 let. Pokud tyto léky nedávají požadovaný účinek nebo onemocnění postihuje dospělého, obvykle se předepisuje Ketoprofen nebo Diclofenac.
Pro zlepšení krevního oběhu v těle lze pacientovi předepsat Dibazol, Troxevasin, Berlition. K užívání jsou také indikovány vitamíny, zejména B6 (zlepšuje metabolické procesy bílkovin a tuků) a B12 (podporuje vstřebávání kyslíku buňkami).
V časných stádiích Schinzovy choroby u dětí mohou mít dobrý účinek masti proti bolesti. Používají Diklak, Dolobene, Fastum gel atd. Před použitím je důležité se ujistit, že mast je indikována pro použití dětmi.
Chirurgie pro Schinzovu chorobu

Je to velmi vzácné, ale stále existuje potřeba chirurgického zákroku. Tato metoda se používá, když konzervativní opatření nemají žádný výsledek. Lékař provádí příčný řez tibiálního a safénového nervu. Vedlejším účinkem tohoto chirurgického zákroku je, že dítě ztratí citlivost v zadní části chodidla, ale to nebrání chůzi.
Je třeba poznamenat, že pokud se před operací mohlo dítě pohybovat samostatně, doporučuje se nosit ortopedickou obuv na rehabilitaci. Někdy takové děti vyžadují další podporu (berle, hole). Pokud se pacient nemohl samostatně pohybovat ani před operací, používá ortoped specializované přístroje, které kolenní kloub uchopí.
Když je Schinzova choroba diagnostikována a léčena včas, dochází k regeneraci patní kosti. Pokud léčba nebyla poskytnuta včas, hlíza patní kosti zůstává deformovaná. To nemusí být nutně doprovázeno bolestí, ale rozhodně způsobí nepohodlí, když dítě vybírá a nosí boty.
Včasný kontakt se specializovaným specialistou pomůže vyhnout se chirurgickému zákroku.
Domácí léčba
Při Schinzově chorobě mohou pomoci i lidové prostředky. Účinnou metodou domácí léčby je použití teplých koupelí s mořskou solí, která se rozpustí ve vodě v množství 400 g a ponoří se na 15 minut do roztoku na nohy. Každodenní používání tohoto postupu pomáhá zbavit se bolesti a nepohodlí v nohou.

Prevence
Vzhledem k tomu, že Schinzova choroba nejčastěji postihuje děti, stojí za to věnovat pozornost jejich věkovým charakteristikám. Klíčovým faktorem je zde skutečnost, že dětská noha je v procesu vývoje, stejně jako zbytek těla. Pro správnou formaci chodidla je nutné vybrat pohodlné boty, které mají:
- široký a stabilní podpatek;
- podpora oblouku;
- pevná pata, která zajišťuje patu.
Prognóza nemoci
Předpovědi jsou většinou pozitivní. Projevy symptomů Schinzovy choroby u dětí vymizí do dvou let po terapii. Pokud se tak nestane a bolest vás nadále obtěžuje, dojde k úplnému zotavení poté, co noha přestane růst.
Jak léčit Schinzovu chorobu, která dětem deformuje paty
V roce 1907 švédský ortoped Haglund, který měl ve své lékařské praxi nevysvětlitelné deformity patní kosti u dospívajících, je poprvé popsal jako „zlomeniny epifýzy“. O něco později, v roce 1922, jiný švédský lékař Schintz nahradil termín „zlomenina“ apofyzitidou tuberosity patní kosti, což je proces osteochondropatie vyskytující se v apofýze patní kosti. Od té doby je osteochondropatie paty v ortopedii známá jako Schinzova choroba (nebo Haglund-Schinzova choroba).
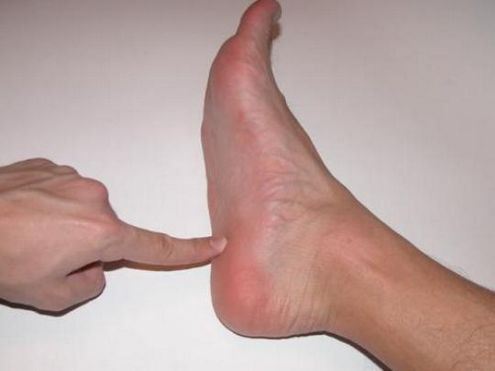
Schinzova choroba u dětí – co to je?
Osteochondropatie se nazývá aseptická nekróza v houbovité kosti – v ní bez jakýchkoli zánětlivých infekčních procesů dochází k oslabení, nekróze a destrukci kostních struktur. Kost mění svůj tvar, ztrácí pevnost, proto v ní vznikají mikrofraktury s co nejmenším úsilím.
Vztahuje se na patu, tento jev je pozorován v apofýze, to znamená v tuberkulu, ke kterému jsou připojeny svalové šlachy. Toto onemocnění obvykle postihuje kost na jedné noze. K tomu dochází v důsledku zhoršeného krevního oběhu (v důsledku úrazů, vrozených onemocnění a dalších, někdy nejasných důvodů).
Příčiny Schinzovy choroby
Předpokládá se, že patogeneze osteochondropatie je založena na osteodystrofii, kdy v důsledku poruchy metabolismu začnou kosti postrádat nejdůležitější stavební prvky a dochází v nich ke strukturálním změnám:
- resorpce (osteoporotická destrukce);
- rekonstrukce kostních zón (objevují se tzv. Looser zóny);
- vzhled přepážek mezi samotnými zónami;
- ukládání vápenatých solí v kostech.
Osteodystrofie může být způsobena mnoha důvody:
- špatná výživa (slovo „špatné“ znamená nutriční nedostatek mikroelementů, vitamínů a aminokyselin zapojených do osteogeneze);
- onemocnění trávicího traktu;
- endokrinní poruchy (hyperparatyreóza a tyreotoxikóza);
- angiopatie;
- nefrit;
- chronická, často profesionální intoxikace;
- trofické poruchy;
- nedostatek vitaminu (například nedostatek vitaminu C vede k nedostatku kolagenu v kostech);
- hypervitaminóza (zejména nadměrná konzumace vitaminu A vedoucí k hyperostóze).
V etiologii Schinzovy choroby, která je nejčastěji diagnostikována u dětí a dospívajících ve věku sedm až patnáct let, dominují následující příčiny:
- každodenní mikrotraumata patní kosti při sportovním tréninku (podle pozorování většinu pacientů tvoří děti aktivně sportující);
- těžká břemena v důsledku dlouhodobého běhu nebo skákání, které padají na šlachy kotníku a paty;
- poruchy oběhového systému;
- zpomalení tvorby osifikačních jader během růstu;
- genetické predispozice.
Příznaky Schintzovy choroby
Patologie je určena vnějšími a radiologickými příznaky
Vnější klinické příznaky
Onemocnění má jak postupný, tak akutní nástup.
- Zadní část paty může začít trochu bolet, zvláště při chůzi, kdy se postižená noha opírá o povrch.
- Palpace tuberkulózy a kontakt s patou boty jsou bolestivé a na kůži se objevují stopy tření z boty.
- Bolest při pohybu se každým dnem zhoršuje.
- Teenager se snaží nešlápnout na patu a přenášet váhu váhy na přední nebo boční plochy chodidla.
- Při akutním začátku se objevuje silná bolest s neschopností podepřít postiženou nohu a projevem kulhání. Je také možná bolest v oblasti tuberkulózy při ohýbání nebo narovnávání nohy.
- Tuberkulum patní kosti otéká a zvětšuje se, povrch kůže nad ním zčervená. Mezi zdravou a nemocnou patou je znatelný rozdíl.
Bolest z calcaneal osteochondropatie může být velmi dlouhotrvající a přetrvávající. Záchvaty exacerbace mohou pacienta trápit několik let. Ale jednoho dne může bolest přestat a nemoc vám bude připomínat jen zvětšený tuber na patě.
Na fotografii: takto vypadá pata se Schintzovou chorobou
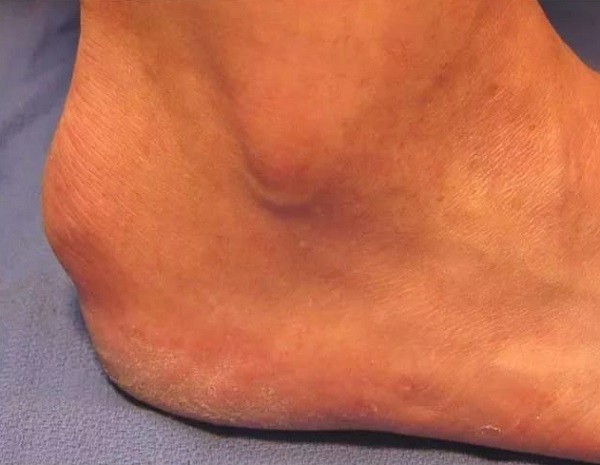
Rentgenové známky
Normální tuber kalkanea by měl mít jednotnou (homogenní) strukturu se třemi nebo čtyřmi osifikačními jádry oddělenými chrupavčitými vrstvami. Obrysy jádra a hlízy patní kosti mohou být nerovnoměrné.
Se Schinzovou chorobou se obraz mění:
- tuberkula získává heterogenní skvrnitou strukturu;
- v kosti jsou detekována sekvestrovaná ložiska s resorpcí a skvrny solných usazenin;
- je možný posun okrajových kostních fragmentů;
- apofýza odstupuje od patní kosti a tvoří se mezi nimi mezera;
- calcaneal tuberculum je často také intenzivně mineralizované a tvoří se na něm několik oblastí solných ložisek.
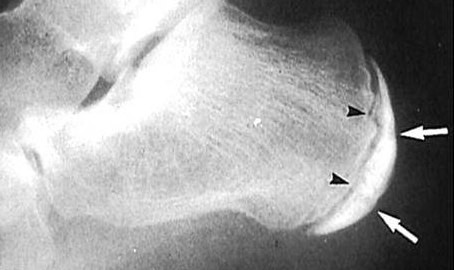
Na rentgenovém snímku ukazují černé šipky mezeru mezi apofýzou a patní kostí.
Při diagnostice Haglund-Schinzovy choroby je důležité nezaměnit ji za jiné patologie s podobnými příznaky: achillobursitida, kostní tuberkulóza, nádor, osteomyelitida, periostitis.
Léčba osteochondropatie kalkaneu
Léčba je často konzervativní:
- Při exacerbaci přestanou sportovat a nastolí pro patu šetrný režim: pata se znehybní pomocí speciální sádrové dlahy nebo dlahy se třmeny, která fixuje nohu ve flektované poloze.
- Nemocnému dítěti je předepsáno nosit ortopedickou obuv s vyjímatelnými vložkami, které podporují klenby nohou a prodlouženou patou.
- Fyzioterapie je předepsána.

Na fotografii: sádrové dlahy na paty.
Fyzioterapeutická léčba
Shintsova choroba způsobuje mnoho potíží kvůli dlouhodobé bolesti a usazování solí. U této nemoci si vedli dobře:
- medicinální elektroforéza (s novokainem, hydrokortisonem, analginem, pyrogenalem, vitamíny B);
- terapie rázovou vlnou (SWT);
- diatermie nebo mikrovlnná terapie;
- tepelné zpracování pomocí zahřátého ozokeritu nebo parafínu.
chirurgická léčba
- Chirurgická léčba se používá pouze v případech těžkých závažných deformací: jsou odstraněny všechny kostní a chrupavčité výrůstky;
- je provedena klínovitá resekce hlízy;
- někdy (při silné bolesti) se používá odříznutí nervů (neurotomie) inervující oblast paty, ale tato metoda je nežádoucí a pro diabetiky a lidi trpící neuropatiemi je obecně nepřijatelná, protože vede ke ztrátě citlivosti paty .
Léčba Schinzovy choroby doma
Při bolestivých exacerbacích můžete potírat povrch paty mastmi na bázi diklofenaku, indometacinu, ibuprofenu, fastum gelu a kostivalové masti.
Dobré pro zmírnění bolesti paty:
- teplé koupele z mořské soli s odvarem z jehličí nebo eukalyptu;
- penetrační hřejivé obklady vyrobené z dimexidu zředěného napůl vodou;
- obklady z lékárnické žluči.
Zlepšení krevního oběhu
- Pro zlepšení krevního oběhu v patách je nutné je denně třít a hníst, masírovat svaly, které tvoří klenby chodidel.
- Účinek masáže se zvyšuje použitím mastí (viprosal, apizartron, heparin).
- Dobré je také použít jehlové masážní míčky.
Fyzikální terapie
Cvičební terapie pro Schinzovu chorobu pomáhá zpomalit proces osteochondropatie, protože pohyb může zlepšit výživu kostí a zabránit aseptické nekróze.
Je však nutné zvolit cvičení bez velkých zátěží na patě a v případě exacerbací by měla být zátěž zcela odstraněna. Proto se během tohoto období doporučují cvičení vsedě (vleže) na podlaze nebo sezení na židli, čímž se uvolní zátěž na patě.
- V sedě na židli kloužeme chodidla, ohýbáme a uvolňujeme nohy.
- Zvedněte a snižte prsty u nohou, aniž byste zvedli paty z podlahy.
- Stiskneme a uvolníme prsty u nohou.
- V sedě stojíme na špičkách a klesáme.
- Opírejte se o špičky, vsedě, otočte kotník.
Prognóza Schinzovy choroby u dětí
Prognóza onemocnění v dětství je příznivá a při správné léčbě je možná úplná obnova patní kosti. Onemocnění může po skončení období růstu dokonce samo vymizet, ale může za sebou zanechat stopy.
Abyste se vyhnuli těmto důsledkům, je nutné odstranit z dítěte těžká břemena a zahájit léčebnou terapii včas, a to správnou, pod vedením ošetřujícího lékaře, a nikoli s vlastními domácími metodami. Jinak deformace tuberkulózy na patě dítěte zůstane po celý život a bude muset nosit ortopedickou obuv.
Shinzova nemoc
Příčiny
Schinzova choroba může mít 5 fází:
- Aseptická nekróza. Podvýživa kostní oblasti, výskyt ložiska nekrózy.
- Impresivní (depresivní) zlomenina. Mrtvá oblast nevydrží obvyklé zatížení těla a je protlačena, v důsledku čehož je část kosti zaklíněna do jiné.
- Fragmentace. Postižená část je rozdělena na samostatné složky.
- Resorpce nekrotické tkáně.
- Opravit. Vzhled pojivové tkáně v místě nekrózy, která je následně nahrazena novou kostí.
Příznaky
Různí lidé mohou pociťovat různé příznaky, buď akutní nebo postupné.
Hlavní příznaky Schinzovy choroby:
- bolest paty, která se zvyšuje během pohybu nebo po něm;
- při palpaci postižené části může pacient pociťovat ostrou bolest;
- potíže s ohýbáním/natahováním chodidla;
- otok v místě poškození kloubu;
- zarudnutí kůže a zvýšená tělesná teplota v problémové oblasti;
- neschopnost stát na postižené noze bez použití další podpory (berle nebo hůl);
- kulhání při chůzi;
- bolest v oblasti, kde se Achillova šlacha připojuje ke kosti;
- když je noha ve vodorovné poloze, bolest ustoupí nebo dokonce úplně zmizí;
- za účelem zmírnění bolesti při pohybu se pacient nevědomě pokouší opřít o přednoží.
V některých případech je možná atrofie a hyperestézie kůže na patě a dokonce atrofie svalů bérce. Výše uvedené příznaky onemocnění obvykle přetrvávají dlouhou dobu.
diagnostika
Ortoped stanoví diagnózu s přihlédnutím k celkovému klinickému obrazu, anamnéze a rentgenovým snímkům.
1. Rentgenová diagnostika. Snímek je pořízen v boční projekci – tento úhel je nejvíce informativní.
V 1. stadiu onemocnění bude obraz zaznamenávat zhutnění tuberkula, rozšíření mezery mezi tuberkulem a patní kostí. Nápadné bude také špinění a nerovnosti osifikační struktury, oblasti uvolnění kosti a kůry.
V pozdějších stadiích onemocnění rentgen ukáže fragmenty tuberkulu a známky nově vytvořené spongiózní kosti. Zdravý kalcaneální tuberkul může mít až 4 osifikační jádra, což často ztěžuje diagnostiku.
2. MRI a CT. V případě pochybností se pořídí srovnávací fotografie patních kostí obou nohou a pacienti jsou odesláni na MRI nebo CT sken patní kosti.
3. Diferenciální diagnostika. Kromě toho se provádí diferenciální diagnostika, aby se vyloučila onemocnění, jako je osteomyelitida, burzitida, tuberkulóza kalkanea, zhoubné nádory, a aby byla zajištěna správná diagnóza.
Zdravá barva kůže v postižené oblasti, stejně jako nepřítomnost některých změn v krvi (normální ESR, nepřítomnost leukocytózy) eliminují možnost zánětu. V případě zhoubných nádorů nebo kostní tuberkulózy se u pacienta objevují příznaky jako podrážděnost a letargie a zvýšená únava. Výše uvedené příznaky v případě Schintzovy choroby chybí.
Onemocnění tohoto druhu, jako je periostitis a burzitida calcaneus, se nejčastěji vyskytují u dospělých, kteří trpí ostrými ranními bolestmi, první činností po nějaké přestávce, po které si pacient zvykne a bolest ustoupí.
Pokud je případ stále na pochybách, může být nutná konzultace s onkologem nebo specialistou na TBC.
Léčba
Při výběru léčebné metody se lékaři řídí především celkovým zdravotním stavem pacienta a stupněm rozvoje onemocnění.
V případě exacerbace onemocnění se doporučuje úplný klid postižené nohy, který je nutné fixovat pomocí sádrové fixační konstrukce.
Léčba zpravidla začíná konzervativními metodami.
2. Zvláštní pozornost by měla být věnována obuvi:
- Boty s pevnou podrážkou jsou zakázány, protože zvýší zatížení zraněné části;
- ženy a dívky budou muset během léčby zapomenout na vysoké podpatky;
- ortopedická vložka s vnitřní a vnější klenbou pomůže zmírnit dopadovou zátěž na patní kost a odlehčit zadní části chodidla – tento typ vložek je vyráběn na zakázku s přihlédnutím k individuálním vlastnostem chodidla.
3. Fyzioterapie je jednou z nejúčinnějších metod léčby tohoto onemocnění. Lékař může předepsat následující postupy: elektroforézu, diatermii, cvičební terapii, masáž, ultrazvuk s hydrokortisonem. Elektroforéza se provádí ve spojení s užíváním léků, které zmírňují zánět a zmírňují bolest (analgin, novokain atd.).
4. Domácí léčba Schinzovy choroby. Doma může pacient také zmírnit svůj stav a zbavit se bolesti. K tomu přikládejte na chodidlo teplé obklady. Místo zánětu můžete také mazat protizánětlivými mastmi proti bolesti (ibuprofenová mast, Troxevasin, Fastum Gel atd.). K obnovení krevního oběhu může lékař předepsat specializované přípravky, jako jsou: „Dibazol“, „Berlition“, „Eufillin“.
Pokud konzervativní léčba nepřinese výsledky, může lékař předepsat chirurgický zákrok – neurotomii safénového a tibiálního nervu. Podstatou operace je úplné příčné přeříznutí nervového kmene.
Pokud se pacient před operací pohyboval bez pomoci, měl by mít v případě potřeby jednoduchou ortopedickou obuv, může používat berle. Pokud pacient před operací nechodil samostatně, je mu nabídnuto obnovení stoje pomocí speciálních zařízení s úchopy na kolenním kloubu.
