Bechtěrevova choroba, jaké jsou příznaky a léčba.
Obsah [Zobrazit obsah]
Bechtěrevova nemoc: příznaky a léčba
Léčba ankylozující spondylitidy, příznaky u žen a mužů, příčiny onemocnění
Když se bolest objeví v bederní oblasti, zpravidla se předpokládá, že příčinou je osteochondróza. Ve většině případů to potvrdí další vyšetření. Ale z každého pravidla existují výjimky.
Příznaky ankylozující spondylitidy jsou velmi podobné projevům osteochondrózy, nebo, jak se tomu jinak říká, idiopatické ankylozující spondylitidy, tedy vedoucí k úplné nehybnosti kloubů páteře (především).
Většina lidí o této nemoci ví málo nebo vůbec nic. Nízká informovanost populace a složitost diagnostiky jsou důvodem prodlení nemocných s vyhledáním lékařské pomoci a také důvodem nízkého záchytu onemocnění při prvních příznacích. To značně komplikuje léčbu.
Co je to ankylozující spondylitida
Jde o chronické zánětlivé onemocnění páteře a kloubů. Ve velkém seznamu prevalence všech známých revmatologických onemocnění zaujímá ankylozující spondylitida jedno z posledních míst. Podle různých zdrojů se jeho prevalence pohybuje od 0,1 do 2 % celkové světové populace. V Rusku trpí ankylozující spondylitidou asi 400 000 lidí.
Hlavní věk postižených je 15–40 let, 8,5 % je nemocných ve věku 10–15 let a u lidí nad 50 let je nástup onemocnění extrémně vzácný. Muži trpí ankylozující spondylitidou 5–9krát častěji, někteří autoři však hovoří o 15 % žen ze všech pacientů.
Když se objeví první bolest v bederní oblasti, hlavní diagnózou v lékařských institucích je osteochondróza. Od začátku onemocnění do stanovení správné diagnózy trvá v průměru 4–5 let. Bohužel se jedná o velmi dlouhý časový úsek, během kterého se v postižených oblastech stihnou vytvořit hrubé nevratné sklerotické změny, v jejichž důsledku se léčba ankylozující spondylitidy stává mnohem obtížnější.
Příčiny a mechanismus rozvoje onemocnění
Termín „idiopatický“ znamená, že mechanismus vývoje a přesné příčiny ankylozující spondylitidy nebyly plně stanoveny. 96 % lidí s tímto onemocněním má poškozený gen HLA, který se dědí. Neporušený gen tohoto systému řídí pozitivní a negativní reakce imunitního systému v těle při určitých onemocněních, stupeň imunitní odpovědi a tak dále.
Z určitých důvodů (alkoholismus, drogová závislost atd.) je tento gen poškozen a sám se stává antigenem, tedy tělu cizím prvkem. Antigen zapojený do mechanismu vývoje onemocnění se nazývá HLA B27. Vzhledem k tomu, že jsou na povrchu buněk pojivové tkáně, jsou vysoce citlivé na infekční agens. HLA B27 se přenáší na děti od rodičů a predisponuje je k ankylozující spondylitidě.
Z dosud nejasných důvodů vytváří pod vlivem určitých provokujících faktorů komplexy se zdravými buňkami, které imunitní systém začne vnímat jako cizí a nasměruje lymfocyty k jejich likvidaci. V důsledku toho dochází v postižených částech těla k zánětlivé reakci.
Provokující faktory jsou:
- Zánětlivá onemocnění genitourinárního systému
- Původci zánětlivých procesů ve střevech a jiných orgánech, zejména – Klebsiella, streptokoky
- Zlomenina pánevních kostí
- Různé poruchy endokrinního systému
- Hypotermie
Některé statistické údaje naznačují, že to není jediný mechanismus výskytu onemocnění. Například antigen HLA B27 má 9 % zdravých lidí, ale při pečlivém vyšetření je u 25 % z nich zjištěn latentní průběh onemocnění, které nemá téměř žádné klinické projevy. Antigen přitom není detekován u 10–15 % již nemocných jedinců, ale jsou schopni přenést predispozici k onemocnění na své potomky.
Neexistují ani přímé důkazy o zapojení infekčních patogenů do procesu onemocnění, protože užívání antibiotik neovlivňuje jeho průběh. K selhání obranného systému těla však dochází na genetické úrovni.
Příznaky ankylozující spondylitidy
Patologické procesy vyskytující se v systémech a orgánech během ankylozující spondylitidy jsou příčinou odpovídajících příznaků.
Hlavní patomorfologické změny v orgánech a systémech
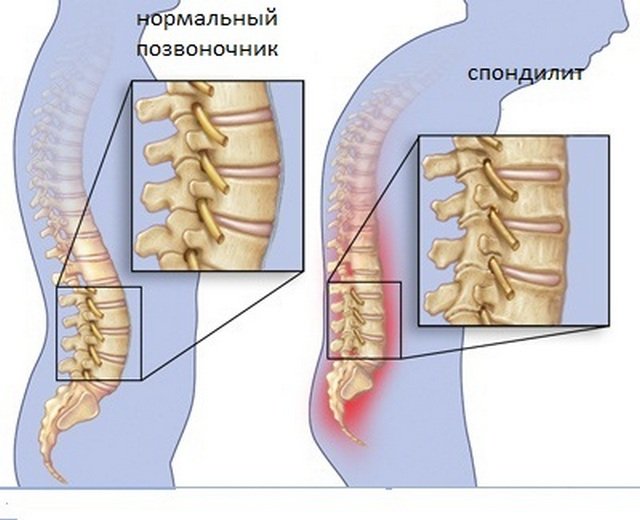
Vyskytují se především v malých kloubech páteře, symphysis pubis a také v kloubech spojujících sakrální obratle s kyčelními kostmi. Kloubní povrchy kostí jsou postupně destruovány, vzniká akutní a následně chronický zánět synoviální membrány produkující intraartikulární tekutinu a snižuje se elasticita kloubního pouzdra. Následně jsou funkční tkáně nahrazovány vazivovými, rostou buňky chrupavky, což vede ke splynutí kloubních ploch s jejich následným prorůstáním kostní tkání. Procesem osifikace procházejí i kloubní vazy. Tak vzniká ankylóza a nehybnost kloubů.
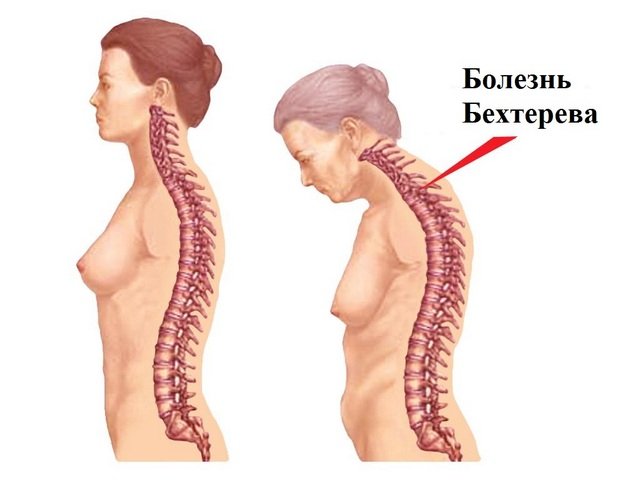
Celá páteř prochází podobnými změnami, počínaje poškozením ploténky a kloubů mezi XII hrudním obratlem a I bederním obratlem. Tvorba kostních výrůstků podél okrajů obratlových těl, osifikace vazů a vazivového prstence meziobratlových plotének způsobuje úplnou nehybnost páteře, která získává charakteristický vzhled „bambusové tyče“.
V ostatních kloubech, zejména v kloubech dolních končetin, dochází v časných stadiích onemocnění k nestabilním, periodicky se opakujícím zánětlivým změnám na synoviální membráně. Následně zánět progreduje a stává se chronickým. Normální vazivo je nahrazeno vazivovou tkání, roste kostní tkáň, což vede k následnému rozvoji ankylózy kloubů končetin a hrudníku.
Mezi mimokloubní patologické změny u ankylozující spondylitidy patří zánět duhovky a cévnatky (u 25 % pacientů), následně tvorba hrubých jizev a vznik sekundárního glaukomu.
U 2–8 % pacientů se rozvíjí atrofie vnitřní výstelky velkých cév horní poloviny těla a aorty, zánět vaziva jejich střední tuniky s následným nahrazením vazivovými vlákny a rozvojem aortální chlopně. nedostatečnost. Stejné změny postihují srdce, v důsledku čehož dochází k narušení převodního systému s rozvojem blokád na různých úrovních a poruchami srdečního rytmu a dochází k výpotku nebo adhezivní perikarditidě (tvorba tekutinového výpotku a adhezí mezi vrstvami srdce vak).
Je možné, že do procesu mohou být zapojeny vrcholy plic s tvorbou dutin podobných kavernózní tuberkulóze, membrány míchy, což vede k mírné arachnoiditidě, dále játra a ledviny s rozvojem jater nebo selhání ledvin.
Klinické projevy
Ve většině případů onemocnění začíná nepozorovaně a příznaky jsou velmi rozmanité. Předpokládá se, že počátek onemocnění je provázen v 75 % bolestí v lumbosakrální oblasti, v 20 % kloubů a v 5 % poškozením očí. Tyto údaje se však u různých autorů liší.
Existuje 5 variant nástupu onemocnění:
- zánět se vyskytuje v lumbosakrální oblasti a je doprovázen postupně se zvyšující bolestí, často spojenou s bolestí kloubů;
- je převážně postižen jeden nebo více asymetrických kloubů; zánět je nestabilní subakutní povahy; k fenoménům zánětu v kloubech lumbosakrální oblasti dochází později; tato varianta se vyskytuje především u mladých mužů;
- u dospívajících a dětí je nástup onemocnění často podobný záchvatu revmatismu – „volatilní“ zánětlivé procesy v jednotlivých velkých kloubech v kombinaci s jejich otokem a zarudnutím, zvýšenou tělesnou teplotou a ESR a zvýšenou srdeční frekvencí; artritida, jejíž příznaky jsou podobné revmatoidní artritidě, se může objevit při poškození malých kloubů; sakroiliitida (zánět sakroiliakálních kloubů) se objevuje o něco později;
- začátek jako akutní horečnatý stav: teplota je vysoká, nepravidelná (ráno stoupá a večer klesá), přes den kolísá o 1 – 2 stupně, doprovázena zvýšením ESR (viz zvýšené ESR: příčiny), zimnice a hojné smáčení potu, hubnutí těla; po 2–3 týdnech se objeví bolest v mnoha kloubech a svalových skupinách; tato možnost je vzácná;
- začátek je extraartikulárního charakteru s výraznými zánětlivými změnami v krevních testech; vyskytuje se ve formě endokarditidy, perikarditidy, myokarditidy, zánětu vnitřní výstelky aorty, který může být provázen příznaky srdečního selhání nebo záchvaty anginy pectoris, iritidy a iridocyklitidy; Příznaky sakroiliitidy nebo poškození kloubů se objevují až po několika měsících.
Průběh ankylozující spondylitidy u žen se liší od průběhu u mužů. Hlavní srovnávací charakteristiky jsou uvedeny v tabulce:
Ankylozující spondylitida
Ankylozující spondylitida je chronické zánětlivé onemocnění páteře a kloubů s progresivním omezením pohybu. První projevy v podobě bolesti a ztuhlosti se objevují nejprve v oblasti bederní páteře a poté se šíří po páteři. Postupem času vzniká patologická hrudní kyfóza typická pro ankylozující spondylitidu. Rozsah pohybu v kloubech se postupně omezuje, páteř se stává nehybnou. Patologie je diagnostikována s přihlédnutím k klinickým symptomům, rentgenovým datům, CT, MRI a laboratorním testům. Léčba – medikamentózní terapie, cvičební terapie, fyzioterapie.
ICD-10


Přehled
V Rusku je ankylozující spondylitida (ankylozující spondylitida) detekována u 0,3 % populace. Nejčastěji toto onemocnění postihuje muže ve věku 15 až 30 let. Ženy onemocní 9krát méně často než muži.
Příčiny
Důvody rozvoje ankylozující spondylitidy nejsou zcela pochopeny. Podle mnoha výzkumníků je hlavním důvodem rozvoje onemocnění zvýšená agresivita imunitních buněk vůči tkáním vlastních vazů a kloubů. Nemoc se vyvíjí u lidí s dědičnou predispozicí. Lidé trpící ankylozující spondylitidou jsou nositeli určitého antigenu (HLA-B27), který způsobuje změny v imunitním systému.
Výchozím bodem rozvoje onemocnění může být změna imunitního stavu v důsledku hypotermie, akutního nebo chronického infekčního onemocnění. Ankylozující spondylitida může být způsobena poraněním páteře nebo pánve. Rizikovými faktory rozvoje onemocnění jsou hormonální poruchy, infekční a alergická onemocnění, chronické záněty střev a urogenitálních orgánů.
Patogeneze
Mezi obratli jsou elastické meziobratlové ploténky, které zajišťují pohyblivost páteře. Na zadní, přední a boční ploše páteře jsou dlouhé, husté vazy, které činí páteř stabilnější. Každý obratel má čtyři procesy – dva horní a dva dolní. Procesy sousedních obratlů jsou navzájem spojeny pohyblivými klouby.
U ankylozující spondylitidy dochází v důsledku neustálé agrese imunitních buněk k chronickému zánětlivému procesu v tkáni kloubů, vazů a meziobratlových plotének. Postupně jsou elastické struktury pojivové tkáně nahrazeny tvrdou kostní tkání. Páteř ztrácí pohyblivost. Imunitní buňky u ankylozující spondylitidy napadají nejen páteř. Mohou být postiženy velké klouby. Častěji onemocnění postihuje klouby dolních končetin. V některých případech se zánětlivý proces rozvíjí v srdci, plicích, ledvinách a močových cestách.
Klasifikace
V závislosti na převažujícím poškození orgánů a systémů v revmatologii, traumatologii a ortopedii se rozlišují následující formy ankylozující spondylitidy:
- Centrální forma. Postižena je pouze páteř. Existují dva typy centrálních forem onemocnění: kyfóza (provázená kyfózou hrudní páteře a hyperlordózou krční páteře) a rigidní (hrudní a bederní oblouky páteře se vyhlazují, záda se stávají rovnými jako prkno ).
- Rhizomelická forma. Poškození páteře je doprovázeno změnami na tzv. kořenových kloubech (kyčelní a ramenní).
- Periferní forma. Onemocnění postihuje páteř a periferní klouby (kotník, koleno, loket).
- Skandinávská forma. Klinické projevy připomínají počáteční stadia revmatoidní artritidy. Nedochází k deformaci nebo destrukci kloubů. Postiženy jsou malé klouby ruky.
Někteří vědci navíc identifikují viscerální formu ankylozující spondylitidy, kdy je poškození kloubů a páteře doprovázeno změnami ve vnitřních orgánech (srdce, ledviny, oči, aorta, močové cesty atd.).

Příznaky ankylozující spondylitidy
Nemoc začíná postupně, postupně. Někteří pacienti poznamenávají, že několik měsíců nebo dokonce let před propuknutím onemocnění pociťovali neustálou slabost, ospalost, podrážděnost a mírnou bolest při létání v kloubech a svalech. Zpravidla jsou během tohoto období příznaky tak mírné, že pacienti nekonzultují lékaře. Někdy přetrvávající, obtížně léčitelné oční léze (episkleritida, iritida, iridocyklitida) se stávají předzvěstí ankylozující spondylitidy.
Charakteristickým časným příznakem ankylozující spondylitidy je bolest a pocit ztuhlosti bederní páteře. Příznaky se objevují v noci, zhoršují se ráno a snižují se po horké sprše a cvičení. Během dne se bolest a ztuhlost objevuje v klidu a mizí nebo klesá s pohybem.
Postupně se bolest šíří po páteři. Fyziologické křivky páteře se vyhlazují. Tvoří se patologická kyfóza (výrazná shrbenost) hrudní oblasti. V důsledku zánětu v meziobratlových kloubech a vazech páteře se objevuje neustálé napětí zádových svalů.
V pozdějších stádiích ankylozující spondylitidy dochází ke srůstu obratlových kloubů a osifikaci meziobratlových plotének. Vytvářejí se meziobratlové kostní „mosty“, jasně viditelné na rentgenových snímcích páteře. Změny na páteři se vyvíjejí pomalu během několika let. Období exacerbací se střídají s více či méně dlouhodobými remisemi.
Často jedním z prvních klinicky významných příznaků ankylozující spondylitidy je sakroiliitida (zánět kloubů křížové kosti). Pacienta trápí bolesti hluboko v hýždích, někdy se šíří do oblasti třísel a horní části stehen. Tato bolest je často považována za známku zánětu sedacího nervu, hernie disku nebo radikulitidy. Bolest velkých kloubů se vyskytuje přibližně u poloviny pacientů. Pocit ztuhlosti a bolesti kloubů je výraznější ráno a v první polovině dne. Malé klouby jsou postiženy méně často.
Přibližně ve třiceti procentech případů je ankylozující spondylitida doprovázena změnami na očích a vnitřních orgánech. Možné poškození srdeční tkáně (myokarditida, někdy v důsledku zánětu vzniká chlopenní onemocnění), aorty, plic, ledvin a močových cest. Při ankylozující spondylitidě bývá postižena oční tkáň a vzniká iritida, iridocyklitida nebo uveitida.
diagnostika
Diagnóza ankylozující spondylitidy se provádí na základě vyšetření, anamnézy a dalších údajů z výzkumu. Pacient potřebuje konzultaci s ortopedem a neurologem. Provádí se rentgenové vyšetření, MRI a CT páteře. Výsledky obecného krevního testu odhalují zvýšení ESR. V pochybných případech se provádí speciální test k detekci antigenu HLA-B27.
Bechtěrevovu nemoc je nutné odlišit od degenerativních onemocnění páteře (DSD) – spondylózy a osteochondrózy. Ankylozující spondylitida nejčastěji postihuje mladé muže, zatímco DSD se obvykle rozvíjí ve vyšším věku. Bolest s ankylozující spondylitidou se zesiluje ráno a v klidu. DZP se vyznačuje zvýšenou bolestí ve večerních hodinách a po fyzické aktivitě. ESR se při DZP nezvyšuje a na rentgenovém snímku páteře nejsou detekovány specifické změny.
Skandinávskou formu ankylozující spondylitidy (postihující převážně malé klouby) je třeba odlišit od revmatoidní artritidy. Na rozdíl od ankylozující spondylitidy revmatoidní artritida obvykle postihuje ženy. U ankylozující spondylitidy prakticky nedochází k symetrickému poškození kloubu. Pacienti nemají podkožní revmatoidní uzliny; krevní testy odhalí revmatoidní faktor ve 3-15% případů (u pacientů s revmatoidní artritidou – v 80% případů).

Léčba ankylozující spondylitidy
Terapie je komplexní a dlouhodobá. Je nutné zachovat kontinuitu ve všech fázích léčby: nemocnice (úrazové oddělení) – klinika – sanatorium. Používají se glukokortikoidy a nesteroidní antiflogistika. Pro těžkou léčbu jsou předepsány imunosupresiva. V léčbě ankylozující spondylitidy hraje důležitou roli životní styl a speciální tělesná cvičení.
Program léčebného tělocviku je sestaven individuálně. Cvičení by se mělo provádět denně. Aby se zabránilo rozvoji zlomyslných postojů (póza stěžovatele, hrdá póza), doporučuje se pacientovi spát na tvrdé posteli bez polštáře a pravidelně se věnovat sportům posilujícím zádové svaly (plavání, lyžování). Pro udržení pohyblivosti hrudníku je nutné provádět dechová cvičení. Léčba zahrnuje masáže, magnetoterapii a reflexní terapii. Radonové, sirovodíkové a dusíkaté léčebné koupele jsou indikovány u pacientů s ankylozující spondylitidou.
Prognóza a prevence
Úplné zotavení z ankylozující spondylitidy je nemožné, pokud však budete dodržovat doporučení a zvolíte správnou léčbu, lze vývoj onemocnění zpomalit. Pacienti trpící tímto onemocněním musí být neustále sledováni lékařem a během exacerbací podstupují léčbu v nemocnici.
Ankylozující spondylitida u žen a mužů
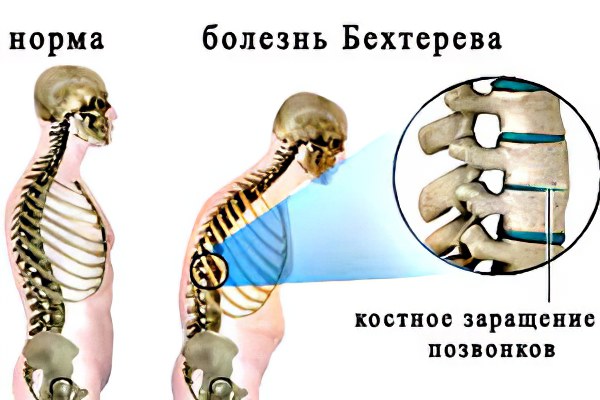
Ankylozující spondylitida je zánět meziobratlových kloubů, vedoucí ke vzniku ankylózy. Výsledkem je, že páteř je uzavřena v tuhém kostěném korzetu, což výrazně omezuje její pohyblivost. Ankylozující spondylitida se také nazývá ankylozující spondylitida, protože termín „ankylóza“ znamená fúzi.
Pokud se podíváme na statistiky, počet lidí s tímto onemocněním se v různých zemích pohybuje od 0,5 do 2 %. Ženy onemocní méně často, například na devět mužských pacientů připadá pouze jedna žena. Zástupkyně něžného pohlaví navíc mnohem snáze snášejí ankylozující spondylitidu. Postiženi jsou většinou mladí lidé ve věku 15 až 30 let. Po 50 letech je patologie diagnostikována extrémně zřídka. Mezi všemi revmatologickými onemocněními zaujímá ankylozující spondylitida poslední místo z hlediska četnosti výskytu. Pokud jde o Ruskou federaci, tato patologie je diagnostikována v průměru u 400 tisíc lidí v zemi.
Onemocnění je velmi často zaměňováno s osteochondrózou, která se projevuje i bolestí zad. Ankylozující spondylitida však vede k úplné nehybnosti kloubů páteře, což je její hlavní nebezpečí.
První bolest v páteři je praktickými lékaři téměř vždy považována za osteochondrózu. Správná diagnóza je stanovena mnohem později, v průměru 4-5 let po manifestaci patologie. Během této doby se již u pacienta rozvinuly závažné poruchy kloubů páteře, což výrazně komplikuje následnou terapii a snižuje její účinnost.
Příčiny ankylozující spondylitidy
Patologie se týká idiopatických onemocnění. To znamená, že příčiny ankylozující spondylitidy nejsou vědě stále přesně známy. Bylo však zjištěno, že 96 % lidí má poškození zděděného genu systému HLA. Právě tyto geny jsou zodpovědné za normální imunitní reakce na různá onemocnění, regulují závažnost imunitní reakce atd.
K poškození normální struktury genu dochází v důsledku vystavení patogenním faktorům na těle, v důsledku čehož se transformuje na antigen. Tento antigen se přenáší z rodičů na děti a nazývá se HLA-B27.
Při interakci se zdravými buňkami tvoří tento antigen určité komplexy, na které imunitní systém reaguje jako na cizí. Začne na ně útočit, čímž vyvolá zánětlivou reakci.
Faktory, které mohou vyvolat onemocnění:
Zánětlivá onemocnění genitourinárního systému.
Zánět střev a jiných orgánů v důsledku infekce streptokoky a Klebsiella.
Dysfunkce endokrinních žláz.
Genové mutace však nejsou jedinou příčinou rozvoje onemocnění, neboť důkladné vyšetření zdravých lidí v nich odhalí antigen HLA-B27. Vyskytuje se u 9 % populace, přičemž pouze 25 % z nich bude mít latentní průběh onemocnění. Ostatní lidé, kteří jsou nositeli antigenu, touto patologií vůbec netrpí, ale zranění nebo silné nachlazení ji mohou spustit. Navíc u přibližně 15 % lidí trpících ankylozující spondylitidou se tento antigen vůbec nezjistí, ale jsou schopni zdědit onemocnění na své potomky.
Dosud neexistuje vědecky prokázaný důkaz, že patogenní mikroorganismy ovlivňují vznik onemocnění. Ankylozující spondylitida totiž nereaguje na antibiotickou terapii. K poruchám fungování imunitní obrany však dochází na genetické úrovni.
Nedávné studie na myších, které byly provedeny za účelem studia ankylozující spondylitidy, ukázaly, že patologie se vyvíjí u hlodavců v přítomnosti antigenu, infekce a T-lymfocytů cirkulujících v krvi. To znamená, že je nezbytná kombinace alespoň tří patogenních faktorů. Onemocnění se nerozvinulo u těch zvířat, kterým byl odstraněn brzlík, který je zodpovědný za produkci T-lymfocytů.
První příznaky ankylozující spondylitidy
První příznaky ankylozující spondylitidy jsou následující:
Ztuhlost a bolest v dolní části zad a sakrální oblasti. Je možné ozařování bolestivých pocitů do dolních končetin a hýždí. Bolest má tendenci zesílit ráno.
V mladém věku dochází k bolesti v oblasti paty.
Ztuhlost se rozšiřuje až na hrudní páteř.
Pokud u pacienta provedete klinický krevní test, ESR se zvýší v rozsahu od 30 do 60 mm/hod.
Pokud takové příznaky přetrvávají u osoby několik měsíců, je třeba okamžitě kontaktovat odborníka. V tomto případě musíte trvat na konzultaci s revmatologem.
Příznaky ankylozující spondylitidy
Symptomy ankylozující spondylitidy se primárně projevují bolestí, která se vyskytuje v páteři, poté se objevují další klinické příznaky patologie. Je důležité umět je rozlišit nejen pro lékaře, ale i pro samotného pacienta, což mu umožní rychleji stanovit diagnózu.
Vlastnosti bolesti u ankylozující spondylitidy
Bolest se objevuje v oblasti křížové kosti. Zvláště intenzivní jsou ráno. Po probuzení tedy člověk nějakou dobu nemůže hýbat rukama a nohama. Do 30 minut tato ztuhlost obvykle odezní.
Charakteristickým rysem onemocnění je, že po zastavení pohybu se bolest nezmenšuje, ale naopak zesílí. Cvičení přináší úlevu.
Povaha bolesti závisí na formě ankylozující spondylitidy. Takže u rhizomelických a centrálních forem onemocnění je bolest lokalizována v páteři a jak onemocnění postupuje, tvoří se shrbené. Pokud má pacient periferní formu onemocnění, pak mu zpočátku otékají a bolí klouby kolen a nohou.
Tato patologie může být podezřelá v době nástupu bolesti. Často začnou člověka rušit v noci a během dne prakticky zmizí.
Poruchy orgánů a orgánových systémů
Jako první trpí drobné obratlové klouby a také ty klouby, které spojují kyčelní kosti s křížovými obratli a klouby stydké kosti. Povrch kostí, které tvoří kloub, se s progresí onemocnění začíná zhoršovat, což má za následek akutní a poté chronický proces zánětu.
Buňky tvořící chrupavku začnou růst, kloubní plochy se spojí a následně do nich proroste kostní tkáň. Také kloubní vazy osifikují. V důsledku toho se osoba stane imobilizovanou.
Patologickým procesem je postižena celá páteř, počínaje prvním bederním obratlem a konče sedmým hrudním obratlem. Když kostní tkáň vyroste na maximum, začne páteř svým vzhledem připomínat bambusový stonek.
Pokud jde o ostatní klouby, v prvních fázích vývoje onemocnění v nich dochází k zánětlivému procesu s periodickými recidivami. S progresí patologie se zánětlivý proces stává chronickým s nahrazením pojivové tkáně vláknitou tkání a proliferací kostní tkáně. Výsledkem je, že klouby nohou a rukou, stejně jako klouby hrudníku, podléhají ankylóze.
Asi 25 % pacientů trpí zánětlivými procesy cévnatky a oční duhovky. Následně se u nich rozvine sekundární glaukom.
U malé části pacientů dochází k atrofickým procesům uvnitř membrány velkých cév umístěných v horní části těla. Postižena je i aorta. To vede k výskytu intravaskulárních vláknitých vláken, což narušuje fungování chlopní hlavní tepny srdce. V důsledku toho člověk zažívá poruchy rytmu a vyvíjí se perikarditida. Takové projevy onemocnění postihují od 2 do 8 % pacientů.
Horní části plic se někdy zanítí. Tvoří se v nich dutiny podobné těm u kavernózní tuberkulózy. Poškození jater a ledvin vede k postupnému selhání normální funkce těchto orgánů.
Další příznaky ankylozující spondylitidy
Diagnostikovat onemocnění pouze podle příznaků je často obtížné, protože jsou velmi rozmanité. Nástup patologického procesu může nastat různými způsoby. Existuje pět možností pro vývoj klinického obrazu:
Zánětlivý proces je lokalizován v bederní oblasti a křížové kosti, intenzita bolesti se neustále zvyšuje. Současně se v kloubech končetin objevují bolestivé pocity.
Zánět jednoho nebo více kloubů je možný, ale není nutné, aby byly umístěny symetricky. Zánět je charakterizován častými exacerbacemi a remisemi. Lumbosakrální zóna je zapojena do procesu zánětu o něco později. Nejčastěji se tento typ onemocnění vyvíjí u mladých lidí.
V dětství a dospívání připomíná projev onemocnění nejčastěji revmatický záchvat. Velké klouby se zanítí, otékají, kůže nad nimi zčervená a tělesná teplota se zvýší. Sakroiliakální klouby se po určité době zapojí do patologického procesu.
Nejvzácnější varianta průběhu onemocnění je doprovázena takovými příznaky, jako jsou: zvýšení tělesné teploty na vysoké úrovně, teplotní nestabilita s tendencí ke zvýšení o 1-2 stupně ráno. Pacient začíná hubnout, pociťuje slabost a zvyšuje se pocení. Bolest kloubů a svalů se objevuje po 14-21 dnech.
Někdy jsou u pacientů první postiženy krevní cévy a srdeční sval. Známky zánětu lze vidět v krevním testu. Paralelně jsou pozorovány příznaky iritidy a iridocyklitidy. Zánět kloubu se projeví až po měsících.
Rozdíly v průběhu ankylozující spondylitidy u mužů a žen
Bylo zjištěno, že nemoc se vyskytuje odlišně u mužů a žen.
Ankylozující spondylitida u žen: příznaky a léčba
Mnoho lidí je zvyklých připisovat různé bolestivé pocity v zádech kýle nebo osteochondróze – těm onemocněním, které se vyskytují nejčastěji a jsou známé většině lidí. Vyskytují se však i závažnější onemocnění – například ankylozující spondylitida.
Toto onemocnění je zánět meziobratlových kloubů a samotné páteře. Nejčastěji se vyskytuje u mužů, ale v posledních desetiletích začíná být diagnostikována i u ženské populace. V tomto článku se podíváme na to, co představuje ankylozující spondylitidu u žen, na příznaky a léčbu a také na to, jaká opatření je třeba podniknout k jejímu vyléčení.
Co je to ankylozující spondylitida?
V lékařských kruzích se toto onemocnění nazývá ankylozující spondylitida (z „ankylózy“ – fúze). Jedná se o neobvyklou patologii, která vypadá jako srůst obratlů a meziobratlových kloubů mezi sebou, v důsledku čehož se z pohybového aparátu stává pevná kostní struktura, která se nehýbe – jako korzet vyrobený z kosti. Z tohoto důvodu člověk ztrácí schopnost provádět obvyklé pohyby, protože páteř přestává být pružná.
Doslova před 30-40 lety si medicína nedokázala představit, že by se takové onemocnění mohlo vyskytnout u žen. Všechny zaznamenané případy se týkaly pouze mužů. Nyní 81 % mužů s tímto onemocněním představuje 19 % žen s tímto onemocněním. Je diagnostikována u lidí od mladého věku: obvykle od 15 do 40 let.
Vzhledem k tomu, že ankylozující spondylitida je u žen vzácná, její průběh je poněkud jednodušší:
- Období ústupu příznaků onemocnění nebo remise může nastat i tehdy, když žena nepodstoupí žádnou léčbu. To samozřejmě není důvod s takovou patologií nic nedělat a doufat v zázrak, ale i tak je to dobrá zpráva.
- Muži trpí tímto onemocněním mnohem vážněji, protože příznaky tohoto onemocnění vnímají citlivěji. Navíc u mužů je zpočátku postižena bederní oblast, zatímco u žen začíná rozvoj onemocnění v krčních a ramenních kloubech.
- U žen se tento zánět rozvíjí pomalu a s menším počtem komplikací. Muži mají v tomto ohledu méně štěstí.
Video – Vše o ankylozující spondylitidě
Pokud takovou nemoc neléčíte, můžete získat mnoho vážných následků, včetně smrti. Pokud se včas poradíte s lékařem a proces obnovy začne včas, pak i u tak vážného onemocnění existuje šance znovu vést zdravý a plnohodnotný životní styl.
Příčiny nemoci
Odborníci dodnes nebyli schopni identifikovat hlavní příčiny ankylozující spondylitidy. Existují pouze dohady. Mezi možné spouštěče rozvoje takového onemocnění patří:
- Přítomnost různých patogenů infekčních onemocnění v těle, například streptokoky ve střevech nebo žaludku.
- Poranění páteře a pánevních kostí, kýly, zlomeniny.
- Podchlazení těla.
- Chronická onemocnění spojená s vnitřními orgány nebo pohybovým aparátem.
- Nesprávné fungování endokrinního systému.
- Problémy se žlučníkem.
- Problémy s genitourinárním systémem, například jakékoli zánětlivé procesy nebo infekční onemocnění.
Vysoká pravděpodobnost výskytu je podle lékařů spojena s genetickou predispozicí těla k takovému onemocnění. V těle každého člověka se nachází gen HLA, který je zodpovědný za správné fungování a realizaci procesů v imunitním systému. Pokud je poškozen a zmutuje, stává se antigenem zvaným HLA B27. Právě tento poškozený gen spouští procesy změny normálního fungování organismu a může přispět ke vzniku ankylozující spondylitidy. Imunitní systém začne pracovat nikoli „pro člověka“, ale proti němu, přičemž nevyužívá všechny své zdroje k boji, ale k rozvoji nemoci. Antigen mění „data“ buněk, takže jsou méně schopné bojovat s infekcemi, které se dostanou do těla. V tomto případě krevní leukocyty hromadně odumírají, buňky jsou zničeny a v tkáni chrupavky začíná zánětlivý proces. K ochraně páteře si tělo začne vytvářet velké množství kostní tkáně.
Tento antigen může být zděděn a tím ohrožena budoucí generace rodiče. Ale ne každý člověk, který má antigen, může nakonec onemocnět. Pokud existuje v těle, nemusí způsobit onemocnění. Vše je zde čistě individuální a tudíž nepředvídatelné.
Nejlepší je chránit se před infekcemi a hypotermií, protože se mohou stát výchozím bodem pro rozvoj ankylozující spondylitidy nebo urychlit vývoj jiných patologií.

Existují další předpoklady. Například v psychosomatice – vědě, která studuje souvislost mezi výskytem fyzických onemocnění a psychickým stavem – se také nachází příčina vzniku ankylozující spondylitidy. Odborníci, kteří pracují s velkým počtem pacientů s tímto onemocněním, identifikovali určité vzorce v jejich životním stylu. Lidé s ankylozující spondylitidou zpravidla po dlouhou dobu zadržovali negativní emoce uvnitř a nedávali jim cestu ven – mohlo to být způsobeno pocitem viny, který se zdálo, že člověka „tlačí“, se závažností některých okolností. nebo silná únava. Pocity v duši člověka se odrážely v jeho fyzickém stavu.
K prevenci vzniku ankylozující spondylitidy se doporučuje pravidelně absolvovat kompletní krevní test, aby se zjistilo, zda jste nosičem antigenu HLA B27. Pokud k tomu dojde, nezoufejte: rozvoji onemocnění lze zabránit hned na začátku.
Přečtěte si podrobné informace o diagnostice, příznacích a léčbě onemocnění v našem novém článku „Bechtěrevova choroba“.
Příznaky ankylozující spondylitidy
K rozvoji takového onemocnění dochází postupně. Zpočátku může žena pociťovat určité nepohodlí a bolest v krku a ramenou, stejně jako v dolní části zad a křížové kosti. Bolest není pravidelná a může se objevit hlavně ráno po delším ležení. Pokud tomu nevěnujete pozornost, bolest se stává častější a zesiluje – zejména po fyzické námaze nebo při změně počasí.
Znakem je i změna držení těla a chůze: žena se nemůže úplně narovnat, a když se o to pokouší, pociťuje velmi silné horečnaté bolesti, které neustupují ani v uvolněném stavu. Objevuje se také bolest paty nebo šlachy na nohou.
Zánětlivé procesy mohou začít v chrupavkách prstů, stejně jako v kostech pánve. Později, s rozvojem onemocnění, zánět předstihne vazy bérce, chodidel a kolen. Objevuje se neustálý otok. Člověk začne aktivně hubnout a neustále se horečně. Tyto příznaky jsou u ankylozující spondylitidy považovány za primární a zároveň za známku již značně „pokročilého“ onemocnění, dříve však člověk takové onemocnění prakticky nepozná. Při prvních příznacích a projevech bolesti je vhodné navštívit lékaře a podstoupit diagnostiku.
Lidé si často myslí, že se bolesti zbaví jednoduchými léky proti bolesti, a to je velký omyl. Časem se stav zhoršuje a analgetika již nepomáhají. U ankylozující spondylitidy se však bolest může buď objevit, nebo ustoupit – to však neznamená, že došlo k remisi. Nemoc se vyvíjí stejným způsobem, jen to člověk nemusí nějakou dobu cítit.
K úplné osifikaci dochází několik let po propuknutí onemocnění, proto lze léčbu zahájit již v raných stádiích, aby se proces alespoň zpomalil a v nejlepším případě se onemocnění úplně zbavilo.
Pokud tedy stručně vyjmenujeme všechny hlavní příznaky, můžeme zdůraznit:
- bolest v patách a kloubech nohou;
- porušení držení těla a polohy těla;
- neschopnost zaujmout jakoukoli pozici, otočit se nebo narovnat;
- při pohybu dochází k pocitu křupání v páteři;
- konstantní otok;
- přetrvávající bolest na hrudi, dolní části zad, krku, ramen a nohou (v závislosti na stadiu onemocnění);
- bolest srdce a problémy s kardiovaskulárním systémem;
- problémy se zrakem a bolest očí;
- dýchací potíže.
diagnostika
Diagnostika tohoto onemocnění je obtížná a specialisté mohou stanovit přesnou diagnózu „Bechtěrevovy choroby“ až po několika letech. Pacienti sami nemusí věnovat pozornost žádným signálům z těla, což je připisuje únavě.
Diagnóza se však stále provádí, a to tři měsíce po nástupu primárních příznaků, na základě obtíží s pohyblivostí, silné bolesti v popsaných oblastech a neschopnosti normálně dýchat, stejně jako sakroiliitida – zánět sakroiliakálního kloubu .
Pokud jsou takové známky zjištěny, terapeut nejprve odešle pacienta k revmatologovi, neurologovi a ortopedovi, kteří předepisují určitá vyšetření. V první řadě je to krevní test. Je nutné stanovit ESR (rychlost sedimentace erytrocytů) a přítomnost c-reaktivního proteinu. Pokud má člověk nějaké jiné onemocnění spojené s páteří, budou tyto indikátory normální, ale s ankylozující spondylitidou budou zvýšené.
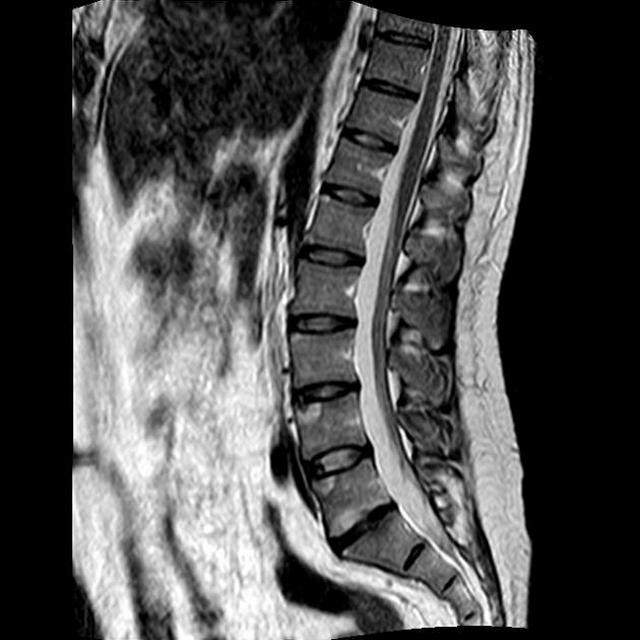
Dalším vyšetřením je MRI a CT vyšetření páteře. Jasně zobrazí obraz možného onemocnění a také pomohou rozpoznat, zda se jedná o zánětlivé procesy, což umožní více či méně přesnou diagnózu. Ale díky rentgenu můžete vidět, zda nedošlo k nějakým změnám v kloubech a kostech.
Díky podrobné diagnostice bude pacientovi předepsána vhodná léčba.
Léčba ankylozující spondylitidy
Léčba takového onemocnění zahrnuje celou řadu různých opatření, jejichž cílem je zastavit proces osifikace páteře, tedy „zachránit“ ji před možnou imobilizací. Tento komplex zahrnuje:
- speciální cvičení, cvičební terapie;
- léčba drogami;
- rehabilitace;
- speciální masáže.
O některých si povíme podrobněji.
léčení
Především lékaři předepisují nesteroidní protizánětlivé léky. Nejsou zaměřeny na vyléčení nemoci – jejich účelem je zbavit pacienta bolesti, která mu velmi ztěžuje provádění i základních úkonů. Užívání takových léků umožňuje provést úplnou léčbu.
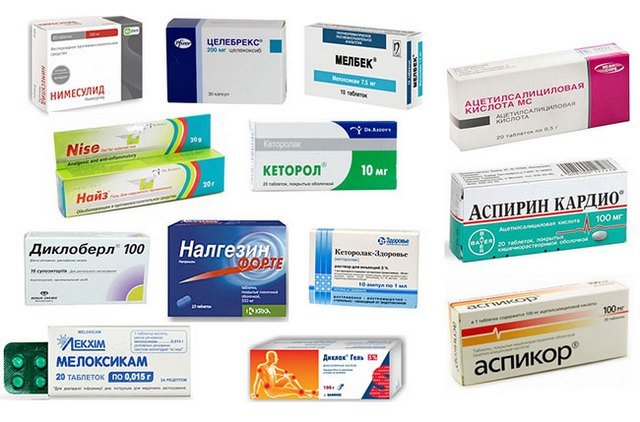
Na toto onemocnění se nejlépe hodí Ketorol a Nalgesin, stejně jako Dicloberl a Nimesulid. Všechny jsou svými účinky podobné, ale obsahují různé koncentrace složek. Specialista vybírá lék individuálně pro každého pacienta v závislosti na stadiu onemocnění a citlivosti na určitou látku.
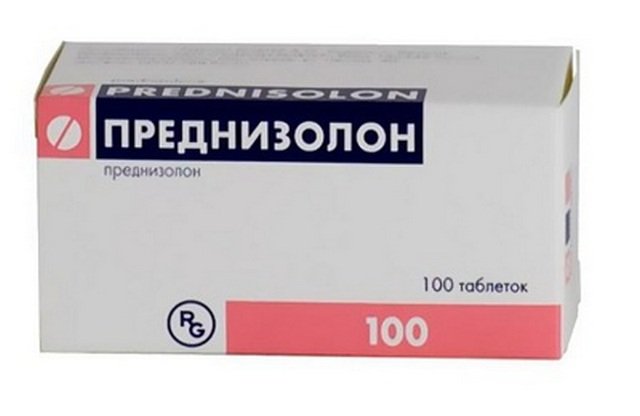
Další skupinou předepsaných léků je kortikosteroidy. Jedná se o hormonální léky, které napomáhají přirozeně se vyskytujícím procesům v těle. Oslabené tělo nedokáže s nemocí bojovat samo a potřebuje „pomocníky“, kterými jsou kortikosteroidy. U ankylozující spondylitidy se nejčastěji předepisuje Prednisolon a Hydrokortison.
Lékaři také předepisují blokátory tumor nekrotizujícího faktoru (TNF), které zpomalují rozvoj onemocnění a postupně jej neutralizují. Nejčastěji předepisovanými léky jsou Remicade, Humira a Enbrel. Tyto léky jsou poměrně drahé, ale pokud je léčba úspěšná, nebudete je muset brát dlouhodobě. Účinku léku odpovídá i cena: snížení bolesti a zvýšená pohyblivost jsou zajištěny již od první dávky léku.

fyzioterapie
Nejčastěji je fyzioterapie předepsána ve spojení s léčbou drogami, ale praxe ukazuje, že může dokonce zcela nahradit užívání léků.
Lékař může předepsat ultrazvukovou terapii, která pomůže zmírnit otoky a záněty. Po prvním sezení pacient přestává pociťovat silnou bolest a může žít volněji. Totéž lze říci o magnetoterapii, která nejen odstraňuje bolest, ale ovlivňuje i samotný zdroj onemocnění, brání jeho rozvoji a dokonce neutralizuje již vytvořenou přebytečnou kostní tkáň.
Intenzivní laserová terapie zničí přebytečné vápenaté usazeniny a stimuluje procesy obnovy chrupavek a kostní tkáně, které jsou poškozeny během osifikace. Zároveň se zvýší jak citlivost, tak pohyblivost celého organismu.
Terapeutická cvičení
Vzhledem k tomu, že ankylozující spondylitida souvisí s pohybovým aparátem, bude tělesná výchova účinnou léčebnou metodou. Existují speciálně vyvinuté komplexy zaměřené na odstranění onemocnění a zvýšení mobility. Představíme vám cvičení jednoho z nich.
