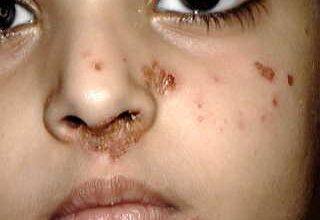
Zarděnky u dospělých příznaky a inkubační doba léčby.
Obsah [Zobrazit obsah]
Zarděnky u dospělých příznaky a léčba inkubační doba
Rubeola u dospělých: příznaky, léčba, inkubační doba
Rubeola je infekční onemocnění způsobené stejnojmenným virem. Samotný název pochází z obrázku červené vyrážky – hlavního příznaku této nemoci. Dříve se jí také říkalo německé spalničky nebo třídenní spalničky kvůli krátkému trvání vyrážky.
Zarděnky jsou tradičně dětskou infekcí. Nakazit se ale mohou i neočkovaní dospělí a zarděnky jsou u dospělých mnohem závažnější než u dětí.
Tato infekce je zvláště nebezpečná pro těhotné ženy. Intrauterinní infekce plodu se vyskytuje v 90 % případů.
Pro toto onemocnění neexistuje žádná specifická léčba. Pouze očkování může chránit před infekcí.
Jak dostanete zarděnky?
Nemoc se šíří vzdušnými kapénkami. To znamená, že virus se může dostat do sliznic úst a nosu vdechováním malých částeček slin nebo hlenu nemocného člověka.
Inkubační doba zarděnek je z 11 na 22 dny. To znamená, že během této doby se virus v těle množí, ale zatím se nijak neprojevuje.
Pravděpodobnost izolace viru od pacienta je obzvláště vysoká:
- na konci inkubační doby, to znamená, když ještě není žádná vyrážka,
- v období vyrážek a
- přetrvává 5-7 dní po vymizení vyrážky.
K infekci dochází pouze při dostatečně těsném kontaktu, zarděnky jsou méně nakažlivé než spalničky. Zarděnky se obvykle vyskytují v dětských kolektivech. Dospělí se nakazí hlavně od svých dětí. Nejčastěji mezi dospělými onemocní mladí lidé do 30 let. Po kontaktu se sliznicemi se infekce vstřebává krevními a lymfatickými cévami.
Dospělí, kteří nejsou očkovaní, s největší pravděpodobností onemocní.
Statistika
Podíl dospělých mezi všemi případy zarděnek je 22 %. Dospělí někdy onemocní touto infekcí, i když ji měli jako děti. Většinou ale onemocní neočkovaní lidé. Období zvýšeného výskytu se vyskytují jednou za 3-5 let.
Od roku 2000, po zavedení povinného očkování, začal výskyt znatelně klesat. V současné době je frekvence jeho záchytu méně než 1 případ na 100 tisíc obyvatel (pro srovnání v roce 2006 to bylo více než 500). V roce 2016 však došlo k propuknutí zarděnek v Jaroslavské oblasti (23 případů) a téměř ve všech případech se jednalo o neočkované dospělé ve věku 25–39 let.
Příznaky zarděnek
Zarděnky obvykle postihují děti do 6 let a nejsou pro ně závažnou infekcí. U většiny dětí není její průběh závažný, s mírnými příznaky a středně závažnou vyrážkou. Další věcí jsou zarděnky u dospělých, jejich příznaky jsou mnohem závažnější. Během onemocnění se rozlišují následující období:
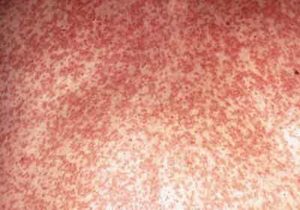
Během vyrážky není svědění, může se spojit na ohybech rukou a nohou
Inkubace. To je doba od vstupu viru do projevu onemocnění. Doba trvání je obvykle 2-3 týdny. Neexistují žádné příznaky, ale uvolnění viru do prostředí je již možné.
Počáteční fáze (prodromální období). Toto je doba nemoci, než se objeví vyrážka.
- Několik dní před vyrážkou se lymfatické uzliny zvětší. Obvykle jsou to za uchem, krční, ale mohou být i axilární, tříselné. Mohou být nahmatány pod kůží ve formě bolestivých, pohyblivých hrudek o velikosti 1-2 cm.
- Bolest v krku, rýma.
- Vodnaté oči, zarudnutí očí.
- Svalové bolesti.
- Mohou se objevit bolesti a dokonce i otoky kloubů.
- Slabost, letargie, ztráta chuti k jídlu.
- Zvýšená tělesná teplota.
Rubeola u dospělých
- Vyrážka se zarděnkami u dospělých je jasnější a hojnější než u dětí. Vypadá jako oválné skvrny od světle růžové až po jasně červené, nevystupující nad kůži. Na rozdíl od dětí se vyrážka objevuje téměř současně po celém těle a trvá až 5 dní, doprovázená vysokou teplotou (až 39 stupňů). Vyrážka je jasnější a hojnější na extenzorových plochách paží a nohou, zde může splývat. Svědění obvykle není typické.
- Zvětšení jater a sleziny, které se může projevit jako dotěrná bolest v hypochondriu.
- U žen je možná polyartritida – otoky a ztuhlost kloubů, trvající až 2 týdny.
Doba povolení. Vyrážka zmizí beze stopy, bez loupání. Teplota se snižuje. Katarální příznaky v nosu a krku jsou sníženy. Ale vylučování viru může trvat až 2 týdny.
Rozdíly v průběhu zarděnek u dětí a dospělých
prodromální období
- Probíhá jako mírná akutní respirační infekce,
- Teplota je nízká
Světle růžová, nehustá, objevuje se nejprve na obličeji a krku, poté po celém těle, vydrží 1-3 dny
Průtokový tvar
Převažují mírné formy, často vymazané, bez vyrážky
Komplikace
diagnostika
Klinický obraz zarděnek je velmi typický a je obtížné jej zaměnit s jinými infekcemi. Dříve byla diagnóza stanovena pouze na základě symptomů.
Ale nyní, protože se tato nemoc stala velmi vzácnou a cílem je ji úplně odstranit, musí být každý její případ potvrzen.
Základní laboratorní potvrzovací metody:
- detekce viru pomocí PCR ve seškrabech ze sliznic hrdla a nosu;
- detekce protilátek třídy M v párových sérech pomocí ELISA, nebo zvýšení titru protilátek třídy G ve druhé analýze.
Kdy se podává vakcína proti zarděnkám?
Rubeola u těhotných žen
Infekce je nebezpečná zejména pro ženy na začátku těhotenství. Virus snadno prochází placentou. Intrauterinní infekce se vyskytuje v 90 % případů a způsobuje kongenitální zarděnkový syndrom (CRS).
Děti infikované in utero se mohou narodit s vrozenými deformitami – šedým zákalem, hluchotou, mozkovými vadami, srdečními vadami, zvětšenými játry a slezinou.
Pokud byla těhotná žena v kontaktu s osobou se zarděnkami, je pozorována.
Je třeba mít na paměti, že příznaky zarděnek u dospělých, včetně těhotných žen, mohou být vymazány nebo mohou zcela chybět. Těhotným ženám musí být odebrána krev na protilátky Ig G a Ig M ihned po obdržení informace o kontaktu a po 10-14 dnech (metoda párového séra). Ig G je důsledkem zarděnek neznámého trvání nebo jde o imunitu po očkování. Ig M je důkazem „čerstvé“ infekce, při zjištění v krvi je těhotná žena varována před možnou infekcí a rizikem pro plod.
Pokud dojde k infekci v časných stádiích (4-6 týdnů), důrazně se doporučuje ukončit těhotenství.
Léčba
Neexistuje žádná specifická léčba zarděnek u dětí ani dospělých. Hlavním úkolem je izolovat pacienta a zmírnit příznaky.
Zarděnky lze léčit doma jen těžké formy a hospitalizováni jsou pacienti z kolejí a kasáren.
- Pacient je izolován na samostatném pokoji minimálně týden. Jakýkoli kontakt je nežádoucí, kontakt je nebezpečný zejména pro těhotné ženy.
- Je třeba pít hodně tekutin – vodu, čaj, džusy, ovocné nápoje.
- Ke snížení teploty se používá paracetamol nebo ibuprofen.
- Pokud máte obavy ze svědění, můžete užívat antihistaminika Tavegil, Suprastin, Diazolin.
- Mytí ve sprše není kontraindikováno; není třeba třít pokožku žínkou.
- Těhotným ženám může být předepsán imunoglobulin, ale to nezabrání infekci plodu.
Prevence
Jedinou metodou prevence je očkování živou vakcínou. Od roku 1997 je očkování proti zarděnkám povinné pro všechny děti. Nejprve to bylo provedeno jednou, od roku 2002 – dvakrát. Vakcína se aplikuje ve věku jednoho a 6 let. Účinnost dvojité imunizace je 96 %, imunita trvá až 20 let.
Ve věku 13 let se očkují dívky, které dosud nebyly očkovány. Očkování je povinné i pro ženy ve věku 18-25 let.
Nově se navíc doporučuje očkovat ženy ve fertilním věku, které plánují těhotenství, dosud nebyly očkovány a neměly zarděnky. Po očkování se nedoporučuje měsíc otěhotnět.
Očkování proti zarděnkám u dospělých se provádí také pro zaměstnance zdravotnických zařízení, brance a zaměstnance dětských organizací.
Očkování byste neměli odmítat. Pamatujte: dospělí nyní dostávají zarděnky častěji než děti jen proto, že v dětství nedostali vakcínu.
Rubeola u dospělých, příznaky a léčba

Zarděnky se u dospělých vyskytují mnohem méně často než u dětí, ale u neočkovaných jedinců může být tato infekce závažná a provázená rozvojem závažných komplikací. Rubeola u očkovaných dospělých se nejčastěji vyskytuje v asymptomatických nebo vymazaných formách.
Podle klasifikace MKN10 je onemocnění kódováno jako B06. Je třeba poznamenat, že diagnóza „zarděnek“ u dospělých a dětí není samostatným onemocněním. Toto je zastaralý název pro běžnou zarděnku.
Proč je zarděnka nebezpečná?
Inkubační doba onemocnění se pohybuje od 10 do 25 dnů (obvykle od 16 do 20). Aktivní uvolňování viru z hlenu a sputa však začíná dva týdny před koncem inkubační doby.
V drtivé většině případů zarděnky u dětí má benigní povahu. To znamená, že onemocnění lze léčit doma, pacient nevyžaduje specifickou terapii a komplikace onemocnění se vyskytují extrémně zřídka.
Taková zarděnka je však pozorována u dětí s normální imunitou, které nemají souběžné patologie, které mohou zhoršit průběh infekce.
Komplikacemi onemocnění mohou být encefalitida, artritida, nefritida, myelitida, trombocytopenická purpura, meningoencefalitida atd.
Mezi rizikové faktory, které zvyšují pravděpodobnost rozvoje komplikací, patří:
- stavy primární a sekundární imunodeficience;
- doprovodné patologie vnitřního ucha nebo očí;
- organická onemocnění nervového systému;
- vrozené nebo získané srdeční vady;
- závažné nedostatky vitamínů a vyčerpání;
- těžká endokrinní onemocnění.
Proč je zarděnka nebezpečná během těhotenství?

Zarděnky u dospělých by měly být vždy projednány s ženami v plodném věku. Pro ženu, která těhotenství teprve plánuje, již prodělaná zarděnka nepředstavuje pro dítě žádné budoucí riziko.
Onemocnění je doprovázeno vytvořením stabilní a celoživotní imunity vůči onemocnění, které se přenese na dítě a bude ho chránit před zarděnkami během prvních šesti měsíců života.
Těhotenství po nemoci se doporučuje plánovat nejdříve po třech měsících.
U očkovaných žen s dostatečnou úrovní imunity vůči onemocnění se protilátky proti zarděnkám v těhotenství přenášejí i na dítě.
Očkování proti zarděnkám musí být dokončeno tři a více měsíců před plánovaným těhotenstvím.
Pokud je těhotná žena, která nemá imunitu vůči tomuto onemocnění, infikována virem zarděnek, je možné intrauterinní poškození plodu.
Rubeola během těhotenství – důsledky
K infekci plodu během těhotenství dochází prostřednictvím mateřského krevního řečiště. Zpočátku viry vstupují do epiteliálních klků v chorionu a endotelu placentárních krevních cév. Dále viry pronikají do krevního řečiště plodu a infikují vyvíjející se tkáně.
Infekce v pozdějších stádiích může být doprovázena reverzibilním poškozením jater, výskytem hemoragické vyrážky atd.

Pokud jsou infikovány v počátečních stádiích, jsou možné spontánní potraty nebo narušení tvorby vnitřních orgánů.
Přečtěte si také související
Těžké intrauterinní poškození mozku je pozorováno, když je těhotná žena infikována od třetího do 11. týdne.
Pro infekci od 4. do 7. týdne je typické poškození oka a vznik vrozených srdečních vad.
Sluchové orgány plodu jsou postiženy při infekci těhotné ženy virem zarděnek od 7. do 12. týdne.
Je třeba poznamenat, že pozitivní zarděnka během těhotenství není 100% indikací pro potrat. O přerušení těhotenství rozhoduje pouze těhotná žena sama. Lékař může provést pouze komplexní vyšetření a upozornit ženu na rizika pro plod.
K posouzení pravděpodobnosti poškození plodu po kontaktu s pacientkou se během těhotenství provádí krevní test na zarděnky a ultrazvuk plodu (několikrát v intervalech 1-2 týdnů).
Interpretaci testu na zarděnky během těhotenství by měl provádět výhradně specializovaný odborník.
Příznaky zarděnky u očkovaných dospělých
Asymptomatická zarděnka u dospělých probíhá zcela bez klinických projevů a lze ji odhalit pouze vyšetřením protilátek proti zarděnkám při vyšetření osob, které byly v kontaktu s osobou se zarděnkami.
Příznaky zarděnek u neočkovaných dospělých
U neočkovaných pacientů příznaky onemocnění zahrnují:
- horečka;
- intoxikace;
- suchý kašel, rýma, konjunktivitida;
- exantém;
- lymfadenopatie.
Rubeola během těhotenství – příznaky
Příznaky onemocnění u těhotných žen se nijak neliší od klasických příznaků zarděnek.
Při asymptomatickém nebo vymazaném průběhu onemocnění žena nemusí vědět, že měla zarděnky. V typickém průběhu onemocnění, v počáteční fázi zarděnek u dospělých, jsou zaznamenány katarální příznaky a lymfadenopatie, poté dochází ke klasickému exantému zarděnek.
Rubeola u dospělých – léčba
Mírné formy onemocnění nevyžadují specifickou terapii. Pacientům se doporučuje klidový režim, šetrná dieta, antipyretika a dostatek tekutin.
Hlavní příznaky vrozených forem onemocnění
Rubeola během těhotenství může způsobit vznik různých srdečních patologií. Nejčastější srdeční léze u těchto dětí jsou:
- otevřený ductus arteriosus;
- stenóza plicní tepny;
- VSD a ASD.
Poškození orgánů zraku a sluchu je doprovázeno výskytem vrozené hluchoty, glaukomu, šedého zákalu atd.
Poškození nervové tkáně může být doprovázeno paralýzou a parézou, rozvojem mentální retardace, nevyvinutím mozku atd.
Vrozený glaukom u pacientů s vrozenou zarděnkou

Jedním z nejčastějších příznaků vrozené zarděnky je vrozený glaukom.
Toto onemocnění je často kombinováno s vrozenými srdečními vadami a nevyvinutím mozku.
Vrozený glaukom je doprovázen částečným nebo úplným zakalením oční čočky a často vede ke slepotě. Je třeba poznamenat, že toto onemocnění nejčastěji postihuje obě oči.
Klinicky se vrozený glaukom projevuje:
- zvýšený nitrooční tlak;
- nystagmus;
- vzhled bílé skvrny na duhovce;
- strabismus;
- zvýšení velikosti oční bulvy;
- fotofobie;
- neustálé trhání;
- edém rohovky;
- atrofie optického disku (očního nervu);
- ztenčení spojivky;
- sklerální ruptura atd.
Poškození muskuloskeletálního systému u pacientů s vrozenou zarděnkou

U pacientů s vrozenou dysplazií kyčelních kloubů je narušena tvorba kloubů, což vede k dislokacím nebo subluxacím hlavice femuru.
Přečtěte si také související
V závislosti na závažnosti patologie může pacient zaznamenat úplné nevyvinutí kloubu nebo jeho hypermobilitu v důsledku dysplazie pojivové tkáně.
Při absenci moderní léčby může toto onemocnění způsobit omezenou pohyblivost a invaliditu.
Příznaky onemocnění jsou:
- asymetrické kožní záhyby hýždí;
- zkrácené stehno;
- přetrvávající dislokace nebo subluxace kyčle;
- zhoršená pohyblivost končetin;
- bolest kloubů;
- svalová atrofie atd.
Mikrocefalie u pacientů s vrozenou zarděnkou

Nedostatečné rozvinutí mozku a lebky je doprovázeno těžkými neurologickými poruchami, mentální retardací, idiocií, imbecilitou atd.
Tento stav je jednou z nejzávažnějších vrozených vývojových vad nervového systému.
Neexistuje žádná specifická léčba. Veškerá terapie spočívá pouze v odstranění příznaků komplikací onemocnění (křečové záchvaty, cévní mozková příhoda atd.).
Hlavní projevy onemocnění jsou:
- malá velikost lebky;
- křečové záchvaty;
- nedostatek normálních reflexů souvisejících s věkem;
- předčasné uzavření fontanely;
- mentální retardace;
- intelektuální vady;
- nedostatek normální řeči;
- porušení jemných motorických dovedností a koordinace pohybů;
- ztráta paměti;
- neschopnost plně se učit;
- emoční nestabilita;
- hyperaktivita;
- strabismus;
- svalová dystonie atd.
Defekty v přepážce mezi srdečními komorami (VSD)

VSD jsou vrozené srdeční patologie charakterizované výskytem defektů v přepážce mezi srdečními komorami. V důsledku toho dochází k patologickému posunu krve z jedné srdeční komory do druhé.
S malými defekty, které nevedou k závažným hemodynamickým poruchám (porucha krevního oběhu), mohou pacienti žít plnohodnotný život bez specifické chirurgické léčby. S minimálními závadami je možné je samostatně uzavřít.
Tyto patologie mohou být kombinovány s jinými vrozenými srdečními lézemi (koarktace aorty, defekty septa mezi síněmi, otevřený aortální vývod atd.).
Závažnost hemodynamických poruch u tohoto onemocnění závisí na velikosti defektu. U malých defektů mohou chybět specifické příznaky.
U středních a velkých defektů začínají být hemodynamické poruchy zjišťovány do konce prvního týdne života. Vlivem patologických krevních zkratů dochází ke zvýšení tlaku v RV (pravá komora) a PA (plicní tepna), což vede k vaskulárnímu přetížení v plicním oběhu (plicní cirkulaci) a vzniku plicní hypertenze.
Při absenci včasného chirurgického zákroku se vyvíjí nevratná skleróza plicních cév.
Hlavní příznaky tohoto patologického stavu jsou:
- častý zápal plic;
- špatný přírůstek hmotnosti;
- zpoždění ve fyzickém vývoji;
- vzhled dušnosti a rychlého srdečního tepu;
- tvorba hepatosplenomegalie;
- mdloby;
- hemoptýza;
- otoky nohou;
- cyanóza;
- změna prstů podle typu „paličky“;
- tvorba SG (srdeční hrb) atd.
Při včasné léčbě kardiochirurgem je prognóza obvykle příznivá.
Defekty septa mezi síněmi u pacientů s vrozenou zarděnkou

ASD je běžná vrozená srdeční patologie doprovázená poškozením septa mezi komorami a výskytem patologického krevního zkratu. Tato patologie je registrována častěji u žen než u mužů.
ASD lze kombinovat s jinými srdečními patologiemi.
Patologický shunting vede k rozvoji diastolického přetížení v PK a zvýšenému tlaku v ústí PA.
Projevy onemocnění mohou být:
- arytmie;
- extrasystoly;
- fibrilace síní;
- Plicní Hypertenze;
- tvorba srdečního selhání (dušnost, edém, cyanóza, únava atd.);
- ischemická choroba srdeční a záchvaty anginy;
- častá bronchitida a pneumonie (pneumonie);
- cyanóza;
- ztluštění konečků prstů jako „paličky“;
- infekční endokarditida atd.
Při včasných chirurgických zákrocích je prognóza příznivá.
Rubeola: inkubační doba, příznaky, léčba, prevence
Zarděnky zná každý jako dětskou nemoc, ale onemocnět můžete i v dospělosti. U dospělých je patologie mnohem závažnější a je často doprovázena komplikacemi. Infekce zarděnkami je zvláště nebezpečná během těhotenství. Inkubační doba trvá asi 3 týdny. Během této doby se viru podaří proniknout do těla a vyvolat prudké zhoršení pohody.
Všeobecné informace
Rubeola je onemocnění virové etiologie, které bylo v roce 1881 identifikováno jako samostatná nozologická skupina. Jeho původce je považován za RNA-genomové infekční agens z rodiny togavirů. Má teratogenní aktivitu, to znamená, že může narušit celý proces vývoje embrya. Virus dobře snáší zmrazení a zůstává agresivní při pokojové teplotě. Vystavení ultrafialovému záření, zahřívání nebo použití dezinfekčních prostředků však vede k jeho smrti.

Patologický proces se projevuje drobnou tečkovanou vyrážkou a katarálními jevy. Lze ji diagnostikovat pouze podle specifických příznaků. Přednost má však testování na zarděnky. Specifické protilátky se začnou aktivně syntetizovat v těle 4 týdny po infekci. To naznačuje vytvoření stabilní imunity, která po 20 letech slábne.
Způsoby přenosu
Zdrojem nákazy je většinou nemocný člověk. Infekční agens se začíná uvolňovat do vnějšího prostředí týden před výskytem kožních vyrážek a po dobu 5-6 dnů od okamžiku, kdy se objeví pustuly. Z epidemiologického hlediska jsou za nejnebezpečnější považovány děti s vrozenou formou zarděnek. V tomto případě se patogen uvolňuje do prostředí spolu s výkaly nebo močí.
Existuje několik způsobů přenosu infekce:
- vzdušné kapičky;
- transplacentární;
- kontaktní-domácnost.
K viru zarděnek jsou zvláště náchylné ženy v reprodukčním věku. Před zahájením hromadného preventivního očkování byly případy onemocnění zaznamenány téměř všude. V současné době je mezi všemi ohnisky onemocnění přibližně 83 % zaznamenáno v zemích postsovětského prostoru. Tento trend je způsoben nedostatkem imunizačního programu populace.
Inkubační doba zarděnek
Inkubace je období od okamžiku, kdy virus vstoupí do těla, do prvních klinických projevů infekce. V případě zarděnek je to 10-24 dní. Během této doby se infekčnímu agens podaří proniknout přes sliznici hrdla a dostat se do krve, kde začíná jeho aktivní reprodukce.
Právě v inkubační době zarděnek u dětí navštěvujících mateřské školy se zdravé dítě nakazí od nemocného dítěte. V této době ještě neexistují žádné specifické známky onemocnění. Asi týden před vznikem kožních vyrážek se pacient stává infekčním pro ostatní.
Příznaky onemocnění u dětí
V dětství se zarděnky vyskytují celkem snadno. Fotografie miminek dokazují, že i s touto nemocí si mohou hrát a dělat běžné činnosti. V počáteční fázi vývoje patologického procesu může dítě odmítnout jíst, být rozmarné a neustále se v noci probouzet. To je způsobeno tím, že virus uvolňuje látky toxické pro centrální nervový systém.
Jak postupuje, objevují se příznaky připomínající nachlazení: suchý kašel, hyperémie v krku, ucpaný nos, mírné zvýšení teploty. Doslova za 2-3 dny se situace může dramaticky změnit. Po celém těle dítěte se objevuje jemně tečkovaná vyrážka bez svědění. Růžové skvrny nevystupují nad povrch kůže. Oblíbeným místem pro jejich lokalizaci je flexorová plocha nohou a paží, oblast třísel a hýždí. Klinický obraz je často doplněn zvětšením okcipitálních lymfatických uzlin.
Při tomto onemocnění se mění i krevní obraz. Obecná analýza odhaluje přetrvávající nárůst lymfocytů na pozadí poklesu leukocytů. ESR zůstává v normálních mezích. Čtyřnásobné zvýšení hladin specifických protilátek proti zarděnkám indikuje počáteční nebo akutní období kurzu.
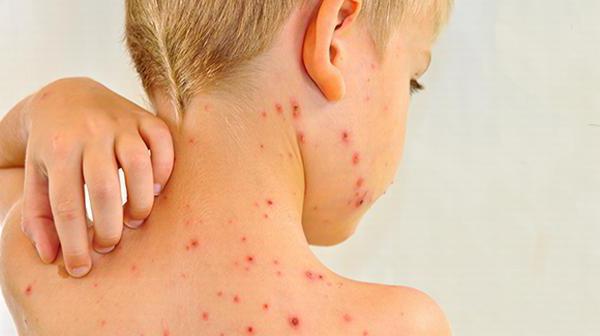
Vlastnosti patologického procesu u dospělých
V dospělosti jsou příznaky onemocnění výraznější. Na průnik viru tělo zpravidla reaguje velmi prudce. Pokud dítě klidně toleruje zarděnky „na nohou“, pak dospělý potřebuje týden na lůžku.
Mezi hlavní stížnosti, se kterými se pacienti obracejí na lékaře, je zvýšení teploty až o 39 stupňů, bolesti kloubů a rostoucí slabost. Počáteční stadium zarděnek je často doprovázeno zvětšením velikosti sleziny a jater, které je detekováno palpací. Auskultace srdce často odhalí tupost jeho zvuků.
Objevuje se fotofobie a slzení. Charakteristické skvrny zarděnek mají tendenci splývat. Papuly však nemají jasné hranice. Obvykle se objevují na velkých plochách – v zádech a hýždích. Pokud se onemocnění neléčí, může vést k poškození kloubů rukou a dokonce k encefalitidě.
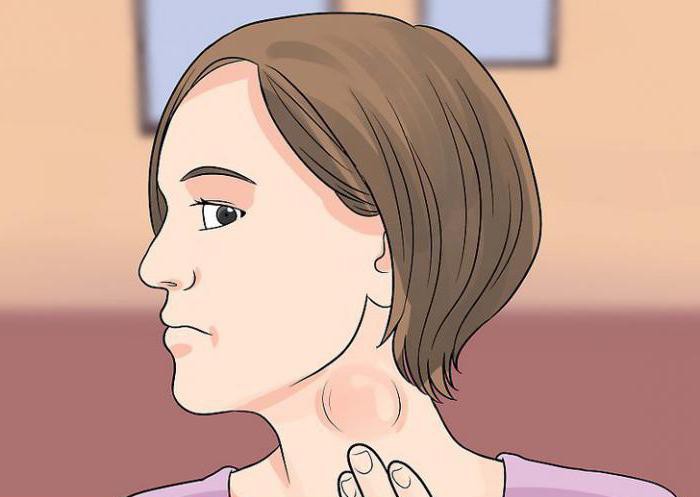
vrozený syndrom zarděnek
Pro těhotné ženy je toto onemocnění velmi nebezpečné. Virus se vyznačuje schopností procházet placentární bariérou a může způsobit malformace plodu. Zvláště nebezpečná je situace, pokud jde o infekci v prvním trimestru.
Prvním cílem je centrální nervový systém. Druhé místo patří orgánům zraku a sluchu a třetí místo srdci. U dítěte s vrozeným syndromem zarděnek je často diagnostikována cukrovka, dysfunkce štítné žlázy a dokonce autismus. Zároveň je přenašečem infekce a může být potenciálně infekční po dobu 1-2 let.
V pozdějších fázích těhotenství (asi od 13. týdne) je pravděpodobnost vrozených vad mnohem nižší, ale stále existuje. Dalším nepříjemným důsledkem nemoci je mrtvé narození. Například každá třetí těhotná žena zažije spontánní potrat během inkubační doby zarděnek. Jedna z 10 žen má mrtvé dítě.
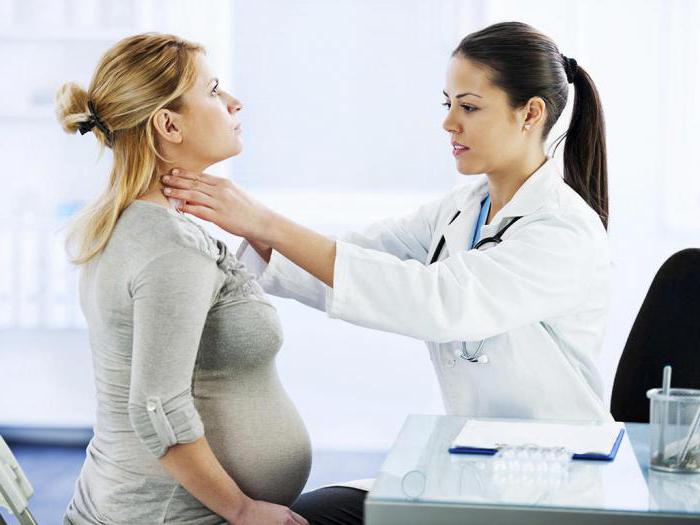
Metody diagnostiky
Odhalení onemocnění u dětí většinou neprovází obtíže. Zkušenému lékaři stačí malého pacienta vyšetřit, nastudovat klinický obraz a jeho anamnézu. Poté je předepsána vhodná léčba.
K diagnostice onemocnění u dospělých, včetně těhotných žen, bude zapotřebí vážnější vyšetření. Zahrnuje následující činnosti:
- Sérologická analýza. Diagnostický test na imunoglobuliny M a G může mnohé napovědět. Například zvýšení těchto titrů naznačuje vývoj patologického procesu. IgM se kontroluje přibližně 10-12 dní po infekci. Když se titr zvýší 4krát nebo více, je diagnostikována zarděnka. Pro preventivní účely je taková analýza předepsána těhotným ženám a osobám v kontaktu s nemocnými lidmi. Při okamžité detekci IgG jsou v těle přítomny protilátky proti viru. IgG vydrží celý život.
- Virologický výzkum. Umožňuje detekovat přítomnost infekčního agens v těle. Analýza je informativní pouze předtím, než se objeví počáteční vyrážka. Jako testovací materiál je vhodná nejen krev, ale také výtok z nosu a plodová voda.
- PCR metoda. Pomocí polymerázové řetězové reakce lze detekovat genom zarděnek.
K vyloučení jiných patologií s podobným klinickým obrazem se provádí srovnávací diagnostika. Infekce se odlišuje od spalniček, spály, mononukleózy a alergií.
Vlastnosti terapie
U zarděnek není nutná nemocniční léčba. Pacienti s těžkou formou onemocnění, za přítomnosti souběžných patologií nebo podezření na komplikace, jsou hospitalizováni. Specifická terapie se také neposkytuje.
Léčebný komplex zahrnuje dodržování speciální diety s převahou bílkovinných potravin ve stravě. Je lepší volit libové druhy masa. Jídla by měla být dílčí a v malých porcích. Je bezpodmínečně nutné hlídat si pitný režim a vypít cca 2 litry obyčejné vody denně.
Symptomatická terapie zahrnuje užívání antipyretik (Paracetamol, Nurofen) a antihistaminik (Suprastin, Tavegil). Když se vyvinou komplikace, uchýlí se k antibakteriálním lékům. Jsou předepisovány individuálně a vždy s ohledem na stav pacienta.

Důsledky pro tělo
Zarděnky zřídka způsobují komplikace, zejména u mladých pacientů. Pokud je imunitní systém slabý, po infekci dochází k zánětlivým procesům v kolenních loktech a falangeálních kloubech. Prodromální příznaky mohou přispět k rozvoji pneumonie, zánětu středního ucha nebo tonzilitidy.
Bez ohledu na stadium zarděnek a včasnost návštěvy lékaře se u těhotných žen téměř vždy potýkají s komplikacemi. Neovlivňují samotnou nastávající maminku, ale dítě uvnitř dělohy. Mohou to být duševní a fyzické abnormality, potrat nebo potrat.
Způsoby prevence nemocí
Prevence zarděnek zahrnuje včasné očkování. Této infekční nemoci lze snadno předejít. V lékařské praxi se dnes používají různé vakcíny, včetně těch z dovozu. Vakcína se podává malým dětem ve věku 15 až 18 měsíců. Pak se to opakuje během puberty. Imunita po podání léku trvá 20 let.
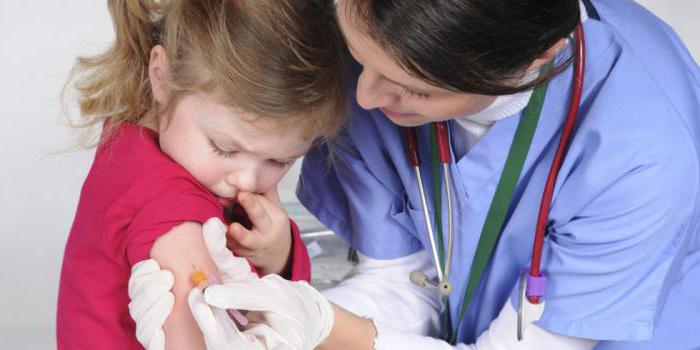
U těhotných žen je očkování kontraindikováno. Rovněž se nedoporučuje plánovat početí do tří měsíců po očkování. V této době zůstává zvýšená pravděpodobnost infekce plodu.
Pokud nevíte, jak vypadají pacienti s diagnózou zarděnek, fotografie z tohoto článku vám pomohou problém pochopit. Pokud se objeví vyrážka, měli byste pacienta okamžitě ukázat lékaři a poté jej izolovat až do úplného uzdravení. V místnosti, kde se nachází infikovaná osoba, je nutné neustále provádět mokré čištění a větrání místnosti.
Rubella
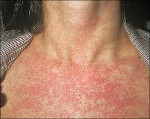
Rubella je akutní virová infekce, která se projevuje charakteristickými vyrážkami na pozadí středně těžké intoxikace, doprovázená regionální lymfadenopatií a hematologickou reakcí. Virus zarděnek se do těla dostává přes sliznici dýchacích cest, kam se dostává s vdechovaným vzduchem. Inkubační doba trvá od 10 do 25 dnů. Typickými příznaky zarděnek je výskyt vyrážky nejprve na obličeji, její rychlé rozšíření po celém těle a absence kůže na dlaních a chodidlech. Diagnóza zarděnek je stanovena klinicky.
Přehled
Rubella je akutní virová infekce, která se projevuje charakteristickými vyrážkami na pozadí středně těžké intoxikace, doprovázená regionální lymfadenopatií a hematologickou reakcí.
Charakteristika budiče
Rubella je způsobena RNA virem z rodu Rubivirus. Virus je málo odolný vůči faktorům prostředí a snadno se inaktivuje ultrafialovým zářením, teplem a chemickými dezinfekčními prostředky. Virus může zůstat životaschopný několik hodin při pokojové teplotě a snadno snáší zmrazení.
Zásobníkem a zdrojem původce zarděnek je nemocný člověk. V tomto případě se onemocnění může objevit jak s klinickými příznaky, tak v latentní, vymazané formě. Izolace viru začíná týden před nástupem exantému a pokračuje 5-7 dní poté. S vrozenou zarděnkou u dětí se patogen vylučuje v sekretech sliznice nosohltanu, moči (někdy s výkaly).
Zarděnky se šíří aerosolovým přenosem, převážně vzdušnými kapičkami. Infekce prostřednictvím kontaktu a kontaktu v domácnosti je možná při společném používání hraček a nádobí. Infekce prostřednictvím rukou a předmětů v domácnosti není epidemiologicky významná. Když jsou těhotné ženy infikovány zarděnkami, dochází k transplacentárnímu přenosu infekce na plod. Infekce zarděnkami vyžaduje kvůli slabé odolnosti viru užší komunikaci než přenos planých neštovic a spalniček.
Přirozená citlivost člověka je vysoká. Zejména u žen v plodném věku, převážně ve věku 20-29 let. Vstupními body infekce jsou sliznice horních cest dýchacích, někdy i poškozená kůže. K reprodukci a akumulaci viru dochází v regionálních lymfatických uzlinách. Namnožený virus se šíří krevním řečištěm, zasahuje další lymfatické uzliny a usazuje se v kůži, přičemž vyvolává imunitní odpověď. Vytvořené protilátky napadají virus a čistí tělo. Postinfekční imunita je stabilní a celoživotní.
Příznaky zarděnek
Inkubační doba zarděnek je 10-25 dní. Onemocnění u dospělých obvykle začíná prodromálními příznaky: horečka (někdy může dosáhnout poměrně vysokých hodnot), malátnost, slabost, bolest hlavy. Často je pozorována mírná rýma, suchý kašel, bolest v krku, slzení a fotofobie. Vyšetření může odhalit mírnou hyperémii hltanu a zadní stěny hltanu a podráždění spojivky. Tyto příznaky obvykle trvají jeden až tři dny. U dětí katarální příznaky nejčastěji chybí.
V počátečním období onemocnění trpí jak dospělí, tak děti lymfadenitidou, převážně okcipitálních a středních krčních lymfatických uzlin. Lymfatické uzliny jsou zvětšené a bolestivé na dotek. Lymfadenitida může přetrvávat až 2-3 týdny. Po katarálním období se objevují vyrážky. Vzniku vyrážky obvykle předchází svědění kůže.
V 75-90% případů se vyrážka objeví první den onemocnění, nejprve na obličeji a krku, za ušima, pod vlasy. V některých případech se vyrážka může rozšířit z jiného místa. Během jednoho dne vyrážka pokryje různé oblasti kůže s výjimkou dlaní a chodidel. Zvláště charakteristické jsou vyrážky na hýždích, zádech, extenzorových plochách končetin, ve vzácných případech je detekován malý jednotlivý enantém ústní sliznice (Vorheimovy skvrny). Vyrážka je malá, skvrnitá a nevystupuje nad povrch kůže. Skvrny jsou červené nebo růžové, kulaté, s hladkými okraji, kůže kolem prvků vyrážky se nezmění. U dospělých prvky vyrážky často splývají, pro děti není typický konfluentní exantém.
Během období vyrážky zůstává tělesná teplota v normálních mezích nebo stoupá na nízké úrovně a je zaznamenána polylymfadenitida. Někdy se objeví myalgie a artralgie, mohou se objevit příznaky dyspepsie a středně těžké hepatosplenomegalie. Ženy často uvádějí příznaky polyartritidy. Vyrážka obvykle trvá asi 4 dny, poté rychle zmizí, aniž by zanechala jakékoli následky. Obecně se zarděnky u dospělých vyskytují téměř stejně jako u dětí, ale závažnost a délka průběhu je obvykle významnější, katarální příznaky jsou výraznější, hojná splývající vyrážka, známky lymfadenopatie jsou méně výrazné a nemusí být pacienty vůbec zaznamenán.
Komplikace zarděnek
Komplikace ze zarděnek nejsou časté, zpravidla vznikají v důsledku bakteriální infekce. Většinou mezi nimi jsou sekundární pneumonie, tonzilitida a otitida. Někdy je zarděnka komplikována artritidou a trombocytopenickou purpurou. U dospělých se ve vzácných případech mohou vyvinout komplikace z nervového systému: encefalitida, meningoencefalitida, encefalomyelitida.
Zarděnky představují velké nebezpečí, pokud se rozvinou u těhotných žen. Infekce nemá znatelný vliv na tělo matky, ale má extrémně nepříznivé důsledky pro plod: od vrozených vývojových vad až po intrauterinní smrt. Pravděpodobnost vývoje malformací přímo závisí na fázi těhotenství, ve které došlo k infekci zarděnek. Stejný vztah lze vysledovat i u výskytu vrozené zarděnky: u matek, které onemocní ve 3-4 týdnech těhotenství, je riziko kojenecké patologie 60 %, pokud je žena postižena po 13-14 týdnech, je snížena na 7 %.
Diagnóza zarděnek
Metody pro specifickou sérologickou diagnostiku zarděnek mají retrospektivní diagnostickou hodnotu, protože párová séra jsou vyšetřována v intervalu 10 dnů. Zvýšení titrů imunoglobulinů M a G se stanoví pomocí RSK, ELISA, RTGA nebo RIA.
Kromě toho se u těhotných žen, které byly v kontaktu s osobami se zarděnkami, provádí sérologická analýza a staging reakce blastické transformace lymfocytů, aby se zjistila infekce a pravděpodobnost poškození plodu. Analýza krevního séra těhotné ženy se provádí co nejdříve a nejpozději do 12 dnů po kontaktu s pacientkou. Detekce imunoglobulinu G během těchto období obvykle naznačuje předchozí infekci a existující imunitu vůči ní, což vám umožňuje bezpečně udržet těhotenství. Výskyt protilátek pouze ve druhém séru (hlavně imunoglobuliny M) naznačuje aktivní infekční proces, který může negativně ovlivnit vývoj plodu.
Nespecifické metody laboratorní diagnostiky zarděnek zahrnují obecný krevní test. Krevní obraz zpravidla ukazuje lymfocytózu s celkovou leukopenií, zvýšenou ESR. U dospělých lze plazmatické buňky nalézt v krvi. Doplňkové diagnostické metody pro zarděnky jsou nutné zejména při podezření na komplikace. Pneumonie je diagnostikována pomocí rentgenu hrudníku. U neurologických poruch se provádí EEG mozku, reoencefalografie a echo-EG. Výskyt zánětu středního ucha vyžaduje konzultaci s otolaryngologem.
Léčba zarděnek
Zarděnka se zpravidla léčí ambulantně, hospitalizace se provádí pouze v případě vývoje nebezpečných komplikací. Nebyla vyvinuta žádná etiotropní léčba zarděnek, ve většině případů dochází k zotavení nezávisle v důsledku eliminace viru v důsledku vytvořené imunitní odpovědi.
Terapie u závažných onemocnění spočívá v předepisování symptomatických a patogenetických léků (detoxikační terapie, antipyretika, sedativa, antihistaminika). Pokud se vyvine artritida zarděnek, předepisuje se chlorochin po dobu 5-7 dnů. Rozvoj neurologických komplikací je indikací pro předepisování prednisolonu a dehydratační terapie. Vrozená zarděnka není v současné době léčitelná.
Prognóza a prevence zarděnek
V naprosté většině případů je prognóza příznivá, onemocnění končí úplným uzdravením bez následků. Prognóza se zhoršuje v případě zarděnkové encefalitidy. Zarděnky jsou zvláště důležité v porodnické praxi. Přenos infekce matkou může mít extrémně nepříznivé důsledky pro plod. Paleta možných malformací plodu (vrozený šedý zákal, hluchota, srdeční vady, mikrocefalie aj.) se zarděnkami u těhotných žen je tím širší, čím dříve k infekci došlo.
Specifická prevence zarděnek se ve vyspělých zemích provádí rutinním očkováním živou přidruženou vakcínou proti spalničkám, příušnicím a zarděnkám. Kromě toho existují monovakcíny. Očkování proti zarděnkám se provádí dvakrát, poprvé ve věku 12-16 měsíců, přeočkování pak v 6 letech. Dospívající dívky a mladé ženy navíc v budoucnu často podléhají přeočkování.
Nouzová prevence se provádí u kontaktních dětí a těhotných žen podáváním imunoglobulinu proti zarděnkám. Pacienti se zarděnkami jsou v izolaci do 5. dne po objevení se vyrážky. Pro pacienty a kontaktní osoby neexistují žádná zvláštní karanténní opatření.