Principy léčby hlavních symptomů Status astmaticus.
Obsah [Zobrazit obsah]
Status astmaticus: hlavní příznaky a principy léčby

astmatický stav je těžký záchvat bronchiálního astmatu, který se vyskytuje mnohem intenzivněji a trvá déle než obvykle a není zmírněn zvýšenými dávkami bronchodilatancií, které pacient užívá. Projevuje se prodlouženým dušením, cyanózou kůže a sliznic, tachykardií, zrychleným dýcháním. Při dekompenzaci se může vyvinout acidotické kóma. Diagnostikováno na základě klinických údajů a studií krevních plynů. Základem pro zmírnění status asthmaticus je bronchodilatační léčba a hormonální léčba. Dodatečně se provádí kyslíková baroterapie, a je-li indikována, mechanická ventilace.
ICD-10
Přehled
Status astmaticus je v klinické pneumologii život ohrožující stav. Jde o komplikaci bronchiálního astmatu, jejíž úmrtnost mezi mladou a produktivní populací dosahuje 17 %, přičemž žádný z pacientů s bronchiálním astmatem není imunní vůči astmatickému stavu – podle různých zdrojů se komplikace vyskytují v 17.-79. % případů. Jako medicínský i společenský problém vyžaduje astmatický stav racionální metody prevence, které by měly být zaměřeny na léčbu a prevenci astmatických, bronchopulmonálních a alergických onemocnění.

Příčiny
Ohroženi jsou pacienti s bronchiálním astmatem, kteří neustále interagují s alergeny v každodenním životě, doma nebo v práci. Status astmaticus se často vyvíjí na pozadí akutních respiračních virových infekcí, akutní bronchitidy a stresu. Spouštěčem dlouhodobého záchvatu může být nesprávná léčba bronchiálního astmatu: náhlé vysazení glukokortikoidů, nedostatečná volba dávkování bronchodilatátorů, užívání aspirinu a beta-blokátorů pro souběžné patologické stavy. Fyzická aktivita a silné emocionální zážitky také často vyvolávají status astmaticus. Ale někdy astma debutuje právě s astmatickým stavem, pak se kromě závažnosti příznaků přidává panika a strach ze smrti.
Patogeneze
Při astmatickém záchvatu dochází k výrazné neprůchodnosti průdušek v důsledku otoku sliznice, spasmů bronchiálních svalů a hlenové obstrukce. To vede k potížím s nádechem a aktivním prodlouženým výdechem. Při krátkém a krátkém nádechu se do plic dostává více vzduchu, než vychází při výdechu v důsledku ucpání a zmenšení průsvitu dýchacích cest, to vede k převzdušnění a nafouknutí plic. Vlivem nuceného výdechu a napětí se malé průdušky ještě více křečí. V důsledku všech těchto procesů vzduch v plicích stagnuje a množství oxidu uhličitého v arteriální krvi se zvyšuje a množství kyslíku klesá. Jak s atakami normální závažnosti, tak se status astmaticus se rozvíjí syndrom únavy dýchacích svalů. Neustálé a neúčinné zatížení dýchacích svalů vede k hypertrofii a formování tvaru hrudníku charakteristickém pro astmatiky. Zvětšené plíce a hypertrofované svaly mu dávají podobnost se sudem.
Klasifikace
Astmatický stav se liší mechanismem vzniku, závažností a dalšími parametry. Podle patogeneze se rozlišují tři formy:
- metabolické – pomalu se rozvíjející astmatický stav, který se může zvyšovat během několika dnů a týdnů.
- anafylaktický – okamžitě se rozvíjející astmatický stav.
- anafylaktoidní – status astmaticus, vznikající během 1-2 hodin, nesouvisející s imunologickými mechanismy (způsobený vdechováním dráždivých látek, studeným vzduchem apod.).
Ve svém vývoji prochází status astmaticus následujícími fázemi:
- Fáze relativní kompenzace – charakterizované středně těžkou bronchiální obstrukcí a respiračními syndromy.
- Dekompenzační fáze – odpovídá počátečním známkám asfyxie, k bronchoobstrukci a respiračnímu syndromu se přidávají hemodynamické poruchy;
- Kóma – stadium hluboké asfyxie a hypoxie.
Příznaky astmatického stavu
Příznaky přímo závisí na stadiu status asthmaticus, a pokud se nepodaří zastavit, může první stadium postupně přejít do šokového stavu a následně do kómatu.
- inscenuji – relativní kompenzace. Pacient je při vědomí, dostupný pro komunikaci, chová se adekvátně a snaží se zaujmout polohu, ve které se mu nejsnáze dýchá. Obvykle sedí, méně často stojí, tělo mírně předklání a hledá opěrný bod pro ruce. Záchvat dušení, který je intenzivnější než obvykle, nelze zastavit obvyklými léky. Někdy je zaznamenána dušnost a výrazná cyanóza nasolabiálního trojúhelníku, pocení. Absence sputa je alarmujícím příznakem a naznačuje, že se stav pacienta může dále zhoršovat.
- Etapa II – dekompenzace neboli tiché plicní stadium. Pokud se záchvat nepodaří včas zastavit, pak se množství neproduktivního vzduchu v plicích zvyšuje a průdušky se stávají ještě křečovitějšími, což má za následek téměř nulový pohyb vzduchu v plicích. Zvyšuje se hypoxémie a hyperkapnie v krvi, mění se metabolické procesy, nedostatkem kyslíku dochází k látkové výměně s tvorbou podrozkladných produktů, která končí acidózou (okyselením) krve. Pacient je při vědomí, ale jeho reakce jsou inhibované, dochází k prudké cyanóze prstů, recesi nadklíčkové a podklíčkové dutiny, hrudník je distendován, jeho exkurze je prakticky nepozorovatelná. Jsou také zaznamenány poruchy kardiovaskulárního systému – krevní tlak je snížen, puls je častý, slabý, arytmický a někdy se stává vláknitým.
- Stupeň III – stadium hypoxemického, hyperkapnického kómatu. Stav pacienta je extrémně vážný, vědomí je zmatené, chybí adekvátní reakce na to, co se děje. Dýchání je mělké, vzácné, přibývají příznaky mozkových a neurologických poruch, puls je nitkovitý, dochází k poklesu krevního tlaku, přecházejícímu v kolaps.
Komplikace
Smrt v důsledku status asthmaticus nastává v důsledku přetrvávající obstrukce průchodnosti dýchacích cest, v důsledku přidání akutního kardiovaskulárního selhání nebo v důsledku srdeční zástavy. Byly popsány případy, kdy status astmaticus skončil pneumotoraxem v důsledku ruptury hrudníku.
diagnostika
Diagnóza se stanoví na základě klinických příznaků a anamnestických údajů. Diagnostická opatření nejčastěji provádějí pohotovostní lékaři nebo terapeuti v nemocnici (pokud k útoku došlo při léčbě v nemocnici). Po poskytnutí první pomoci je pacient urgentně hospitalizován na oddělení intenzivní péče nebo na resuscitačním oddělení, kde je současně prováděna terapie a pacient je co nejdříve vyšetřen. Mění se obecný krevní test, močový test, biochemický krevní test, stav složení krevních plynů a koeficient acidobazické rovnováhy, stejně jako při záchvatu bronchiálního astmatu je výraznější pouze míra změny. 12svodové EKG vykazuje známky přetížení v pravých srdečních komorách a odchylku EOS doprava. Status astmaticus se liší od plicní embolie, bronchiálního cizího tělesa a hysterické poruchy.
Léčba astmatického stavu
Ve stadiu relativní kompenzace je pacient zásobován zvlhčeným kyslíkem přes masku. Protože konvenční farmakoterapie nemá požadovaný efekt, je nutné okamžitě zahájit intravenózní podávání glukokortikosteroidů. Provádějí se kapací infuze, provádí se intravenózní a inhalační podávání bronchodilatancií. Jednou z léčebných metod je kyslíková baroterapie – vysoká koncentrace kyslíku dokáže rychle odstranit příznaky narůstající acidózy.
Medikamentózní terapie má ve většině případů pozitivní efekt. Pokud je pacient převezen do nemocnice včas, je možné útok zastavit, ale závažnost a rychlost projevů to vždy neumožňuje. Mechanická ventilace se provádí podle indikací při neúčinnosti medikamentózní terapie, při ztrátě vědomí pacienta, při vážném zhoršení činnosti kardiovaskulárního systému, při nedostatečném výkonu a únavě dýchacích svalů. Umělá ventilace zároveň umožňuje upravit a vybrat nejúčinnější způsob zastavení útoku.
Prognóza a prevence
I když lze status astmaticus úspěšně kontrolovat, je prognóza extrémně nepříznivá, protože to slouží jako základ pro potvrzení zhoršení bronchiálního astmatu. Prevence status astmaticus zahrnuje neustálé a pravidelné kontroly pacientů s bronchiálním astmatem. Takoví pacienti by se měli vyhýbat nervové a fyzické zátěži a snažit se snížit minimální účinnou dávku bronchodilatátoru. Zdravý životní styl a desenzibilizace na alergeny také pomáhá předejít komplikacím.
astmatický stav
Status astmaticus je závažná život ohrožující komplikace bronchiálního astmatu, která je vleklá a charakterizovaná progresivním respiračním selháním a neúčinností terapie.
Mechanismus vývoje status astmaticus může být různý:
- exacerbace bronchiálního astmatu (masivní spasmus všech částí bronchiálního stromu, útlum kašle a dýchacích center, narušení přirozené drenážní funkce průdušek, omezení výdechu);
- kontakt s alergenem;
- reflexní spasmus průdušek v důsledku působení mechanických, chemických nebo fyzikálních dráždidel (studený vzduch, silné pachy) na receptory dýchacích cest.
Jedním z předních patogenetických mechanismů je hluboká blokáda beta-2 adrenergních receptorů, která se projevuje přetrvávajícím bronchospasmem, necitlivým na přijatá opatření.
Vlivem zvýšeného tlaku v hrudní dutině a uvnitř alveolů vzniká plicní hypertenze, zvyšuje se tlak v plicnici a v dutině pravé komory a dochází k poškození mechanismu žilního návratu krve do srdce.
Zhoršená funkce dýchání a fungování kardiovaskulárního systému vede k posunu acidobazické rovnováhy a složení plynu v krvi. Pokles koncentrace kyslíku v krvi v kombinaci s respirační alkalózou je nahrazen progresivním zvýšením hladiny oxidu uhličitého a okyselením vnitřního prostředí organismu.
Rozvoj status asthmaticus je urgentní patologií a přímou indikací k urgentní hospitalizaci.
Příčiny a rizikové faktory
Hlavní příčiny astmatického stavu:
- akutní nebo chronická (v akutní fázi) infekční a zánětlivá onemocnění dýchacího systému;
- hyposenzibilizační terapie (zaměřená na snížení citlivosti na alergen) během exacerbace bronchiálního astmatu;
- abstinenční syndrom po prudkém, okamžitém vysazení glukokortikoidních hormonů užívaných po dlouhou dobu;
- užívání léků, které mohou vyvolat alergickou reakci (salicyláty, vakcíny, séra, antibakteriální léky, analgetika atd.);
- masivní vystavení alergenům;
- nesprávná nebo předčasná terapie;
- nesprávné posouzení závažnosti stavu samotným pacientem (doma) nebo ošetřujícím lékařem (v nemocničním prostředí);
- syndrom „zablokování plic“ v důsledku předávkování adrenergními agonisty;
- předávkování prášky na spaní a sedativy;
- neuropsychické napětí, přetrvávající stres.
tvar
Na základě rychlosti vývoje klinického obrazu (patogenetické varianty) se rozlišují:
- pomalu se rozvíjející stav;
- anafylaktický (okamžitě se rozvíjející) status astmaticus;
- anafylaktoidní stav – četnost výskytu je podobná anafylaktickému stavu, ale na rozdíl od něj není spojena s imunitními alergickými reakcemi.
Etapy
Během status astmaticus existují tři fáze:
- Stádium relativní kompenzace.
- Stádium dekompenzace neboli „tichá plíce“.
- Hypoxické hyperkapnické kóma.
Hlavním cílem terapie u status asthmaticus je dosáhnout vzhledu produktivního kašle s uvolněním velkého množství viskózního sklovitého sputa, který je následně nahrazen tekutým sputem.
Příznaky
Každé stadium status asthmaticus je charakterizováno specifickými příznaky.
- během dne se pravidelně objevují dlouhodobé záchvaty dušení, které nelze ovládat obvyklými léky, v interiktálním období není možné zcela obnovit dýchání;
- bolestivý suchý, záchvatovitý záchvatovitý kašel se slabým viskózním sklovitým sputem;
- nucená poloha těla, doprovázená dušností (ortopnoe) s fixací ramenního pletence (pacient sedí s rukama opřenýma o područky křesla, nebo stojí opřený o opěradlo lůžka nebo okenní parapet);
- zrychlené dýchání (až 40 dýchacích pohybů za minutu), zapojení pomocných svalů do aktu dýchání;
- suché sípání, slyšet na dálku (na dálku);
- kyanotické zbarvení kůže a viditelných sliznic;
- poslech při auskultaci tzv. mozaikové dýchání (v dolních partiích plic není dýchání slyšitelné, v horních partiích ztížené, se středním množstvím suchých chrapotů);
- puls je častý (až 120 tepů za minutu), arytmický, bodavá, bolestivá bolest v oblasti srdce;
- známky dysfunkce centrálního nervového systému (nemotivovaná podrážděnost, emoční labilita, strach ze smrti, někdy bludy, halucinace).
Stádium II se projevuje následujícími progresivními ventilačními poruchami (extrémně těžký stav):
- dušnost je výrazná, mělké dýchání;
- kůže je světle šedá, vlhká;
- nucená poloha těla;
- otok žil na krku;
- zvětšená játra;
- apatie pacienta, stav lhostejnosti může periodicky ustupovat agitovanosti;
- Auskultace odhalí „tiché plíce“ (není slyšet žádné dýchací zvuky v celé plíci nebo na velké ploše obou plic, v izolované oblasti je detekováno malé množství suchého sípání);
- puls až 140 tepů za minutu, slabé plnění a napětí, krevní tlak (TK) je snížen, srdeční ozvy jsou tlumené, je možný cvalový rytmus.
Ve stadiu III status astmaticus se rozvíjí hyperkapnické kóma, jeho příznaky:
- dezorientace v čase a prostoru, pacient je omráčen, poté ztrácí vědomí;
- žíly na krku jsou oteklé, obličej je nafouklý;
- difúzní červená cyanóza, studený lepkavý pot;
- mělké, vzácné arytmické dýchání (možná patologické Cheyne-Stokesovo dýchání);
- během auskultace nejsou slyšet dýchací zvuky nebo jsou ostře oslabeny;
- puls je vláknitý, arytmický, krevní tlak je prudce snížený nebo jej nelze určit, srdeční ozvy jsou tlumené a může se vyvinout fibrilace komor.
diagnostika
Diagnostika status asthmaticus je založena na rozboru anamnézy onemocnění, klinických projevů, charakteristického auskultačního obrazu, výsledků laboratorních a instrumentálních výzkumných metod:
- obecný krevní test (na polycytemii, zvýšený hematokrit);
- biochemický krevní test (na celkový protein, proteinové frakce, seromukoid, fibrin, kyseliny sialové – zvýšené);
- EKG (jsou zjištěny známky přetížení pravého srdce);
- studium acidobazické rovnováhy (stanoví se metabolická acidóza);
- studium plynného složení krve (detekce poklesu koncentrace kyslíku v kombinaci se zvýšeným obsahem oxidu uhličitého různého stupně závažnosti v závislosti na fázi).
Léčba
Rozvoj status asthmaticus je urgentní patologií a přímou indikací k urgentní hospitalizaci.
Mortalita na status astmaticus v ambulantních podmínkách přesahuje 70 %, v nemocničních podmínkách – ne více než 10 %.
Obecné principy terapie:
- úplné zrušení sympatomimetik s pomalu se rozvíjejícím stavem;
- obnovení citlivosti beta-adrenergních receptorů podáváním glukokortikosteroidů;
- odstranění bronchiální obstrukce, otok sliznice bronchiálního stromu, zředění bronchiálního sekretu;
- korekce poruch krevních plynů (ventilace, oxygenoterapie);
- odstranění dekompenzované metabolické acidózy;
- infuzní terapie k doplnění objemu cirkulující krve, extracelulární tekutiny a odstranění hemokoncentrace;
- korekce symptomatických změn krevního tlaku (hypo- nebo hypertenze);
- boj proti akutnímu selhání pravé komory;
- zlepšení krevní reologie, prevence možného rozvoje tromboembolických poruch;
- bojovat proti ohniskům bronchopulmonální infekce (v případě potřeby).
Hlavním klinickým příznakem účinnosti terapie je objevení se produktivního kašle s uvolněním velkého množství viskózního sklovitého sputa, který je následně nahrazen tekutým sputem.
Možné komplikace a následky
V důsledku astmatického stavu se může vyskytnout následující:
- hypoxické poškození centrálního nervového systému;
- infarkt myokardu;
- poruchy srdečního rytmu neslučitelné se životem;
- metabolická acidóza;
- hypoxický vřed žaludku a dvanáctníku;
- kolaps;
- pneumotorax;
- nedostatek adrenalinu;
- atelektáza;
- plicní edém;
- kóma, smrt.
Předpověď
Při včasném poskytnutí neodkladné péče je prognóza příznivá. Výrazně se zhoršuje s postupem dýchacích potíží. Mortalita na status astmaticus v ambulantních podmínkách přesahuje 70 %, v nemocničních podmínkách – ne více než 10 %.
Prevence
K prevenci status astmaticus je nutné:
- přísné dodržování doporučení ošetřujícího lékaře, povinný příjem základních léků;
- vyhýbání se kontaktu s alergeny a vystavení extrémním podmínkám prostředí;
- omezení nadměrné fyzické aktivity;
- včasná léčba infekčních a zánětlivých onemocnění;
- pravidelný lékařský dohled;
- přestat kouřit.
Video z YouTube k tématu článku:

Vzdělání: vysokoškolské vzdělání, 2004 (Státní vzdělávací instituce vyššího odborného vzdělávání „Státní lékařská univerzita v Kursku“), obor „Všeobecné lékařství“, kvalifikace „Doktor“. 2008-2012 – postgraduální student Ústavu klinické farmakologie KSMU, kandidát lékařských věd (2013, obor „farmakologie, klinická farmakologie“). 2014-2015 – odborná rekvalifikace, specializace „Management ve vzdělávání“, Federální státní rozpočtová vzdělávací instituce vyššího odborného vzdělávání „KSU“.
Informace jsou zobecněné a jsou poskytovány pro informační účely. Při prvních příznacích onemocnění se poraďte s lékařem. Samoléčba je zdraví nebezpečná!
astmatický stav
Příznaky astmatického stavu
Průběh status astmaticus je charakterizován etapami.
Stupeň 1 (stadium nedostatečné citlivosti na beta-2 agonisty (bronchodilatancia), stadium nepřítomnosti ventilačních poruch):
- pacient je úzkostný, vyděšený, ale při vědomí;
- zvyšující se dušení;
- výrazné potíže s výdechem;
- pacienti zaujímají polohu, která usnadňuje dýchání – sedí nebo stojí s rukama opřenýma o židli nebo postel, s tělem nakloněným dopředu;
- bolestivý, neproduktivní kašel (neprodukuje se sputum);
- pískání na hrudi, někdy slyšitelné z dálky (sípání);
- modré zbarvení nasolabiálního trojúhelníku;
- aktivní účast na aktu dýchání dalších dýchacích svalů (retrakce mezižeberních prostor);
- Díky kompenzačním schopnostem těla je plynové složení krve udržováno v normálních hodnotách.
Stupeň 2 (stadium „tichých plic“, stadium narůstající ventilační poruchy):
- prudké zhoršení příznaků první fáze;
- pacient je při vědomí, ale letargický;
- hrudník je nafouknutý, je v poloze maximální inspirace, jeho pohyby jsou vzácné a prakticky nepozorovatelné;
- retrakce supraklavikulárních a podklíčkových jamek;
- modré zbarvení kůže (zejména rtů, prstů);
- nižší krevní tlak;
- puls je častý, slabý, arytmický;
- V důsledku ucpání průsvitu průdušek viskózním sputem jsou některé části plic vypnuty z dýchání („tiché plíce“), což vede k nedostatku kyslíku a zvýšení obsahu oxidu uhličitého. v těle.
Stupeň 3 (stádium výrazných ventilačních poruch, stadium hyperkapnického kómatu):
- ztráta kontaktu se zdravotnickým personálem, křeče, kóma;
- dýchání je vzácné, mělké nebo chybí;
- puls slabý;
- pokles krevního tlaku;
- prudký pokles obsahu kyslíku, výrazné zvýšení obsahu oxidu uhličitého v těle.
tvar
- Anafylaktický – vyznačující se prudkým, náhlým nástupem a rychlým nárůstem všech příznaků až po těžké respirační selhání a úplné zastavení dýchání.
- Alergicko-metabolický – se vyvíjí pomalu (během několika dnů a týdnů) na pozadí exacerbace bronchiálního astmatu. Záchvaty dušení se stávají častějšími, intervaly mezi nimi se zkracují, dýchání není v meziútokovém období plně obnoveno a vzniká necitlivost na léky používané k úlevě od záchvatu.
Příčiny
- Nedostatek základní terapie v léčbě průduškového astmatu (bezdůvodné vysazení nebo odmítání soustavného užívání základních léků, především inhalačních kortikosteroidů).
- Nekontrolované užívání beta-2 agonistů (léky používané k úlevě od záchvatu). Tyto léky dobře zmírňují záchvat bronchiálního astmatu odstraněním bronchiálního spasmu. Mohou se však používat ne více než 6-8krát denně, protože v budoucnu citlivost na ně klesá, což vede k prodlouženému astmatickému záchvatu a rozvoji astmatického stavu.
- Masivní vystavení alergenům (například některým potravinám, prachu z domácností a knihoven, pylu, zvířecí srsti, ptačímu peří, plísním, vakcínám a sérům).
- Užívání léků (například některých léků používaných ke snížení vysokého arteriálního (krevního) tlaku, nesteroidních protizánětlivých léků), které mohou způsobit záchvat bronchiálního astmatu, který, pokud se neléčí nebo při masivním příjmu těchto léků, může vyvinout do status astmaticus.
- Akutní emoční stres.
- Připojení akutního nebo exacerbačního chronického zánětlivého procesu.
Terapeut pomůže při léčbě onemocnění
diagnostika
- Klinické příznaky: výrazné dušení, sípání slyšitelné na dálku, bolestivý neproduktivní (bez výtoku sputa) kašel.
- Celkové vyšetření: nucené držení těla pacienta (sed nebo stoj s oporou o ruce a předklon těla), namodralá kůže, retrakce mezižeberních prostor, nadklíčkové a podklíčkové jamky; poslech plic pomocí fonendoskopu (velký počet suchých sípání, prodloužení výdechu v první fázi a následně výskyt „tichých“ oblastí plic, které nejsou zapojeny do aktu dýchání).
- Nedostatek účinku beta-2 agonistů (léky rozšiřující průdušky, které se používají k úlevě od záchvatu bronchiálního astmatu).
- Změny ve složení krevních plynů – zvýšení obsahu oxidu uhličitého, snížení obsahu kyslíku.
- Špičková flowmetrie je prudký pokles objemu vydechovaného vzduchu do speciálního zařízení – špičkového průtokoměru (metoda má další význam).
- Je možná i konzultace s pneumologem nebo resuscitátorem.
Léčba astmatického stavu
- Glukokortikosteroidní hormony jsou hlavními léky v léčbě status asthmaticus. Působení je zaměřeno na zlepšení bronchiální obstrukce odstraněním křečí, otoků a potlačením tvorby hlenu. Podávají se současně intravenózně a perorálně v tabletách.
- Krátkodobě působící metylxantiny – kromě glukokortikosteroidních hormonů pro zlepšení průchodnosti průdušek.
- K doplnění nedostatku tekutin – roztoky glukózy, roztoky nahrazující plazmu.
- Za účelem zlepšení reologických vlastností krve – přímá antikoagulancia.
- Kyslíková terapie.
- Umělá ventilace – pro stádia 2 a 3 status asthmaticus.
- Od stádia 2 astmatického stavu by léčba měla být prováděna společně s resuscitátorem.
- Antibiotika – k prevenci sekundární infekce.
- Po eliminaci status asthmaticus je u pacienta revidována stávající léčba bronchiálního astmatu, je zvolena základní (inhalační kortikosteroidy) a bronchodilatační (beta-2-agonisté, M-anticholinergika).
Komplikace a následky
- Coma.
- Připojení sekundární infekce (například rozvoj zápalu plic – zápal plic).
- Při absenci nebo předčasném poskytnutí lékařské péče – smrt.
Prevence astmatického stavu
- Neustálé užívání léků předepsaných lékařem. Bronchiální astma je charakterizováno chronickým zánětlivým procesem, nelze se tedy omezovat pouze na léky na dilataci průdušek (s výjimkou lehkého bronchiálního astmatu je nutné neustálé užívání základních protizánětlivých léků (inhalační kortikosteroidy).
- Vždy s sebou noste léky na zmírnění záchvatu.
- Léky používané k úlevě od záchvatu (beta-2 agonisté) nelze použít více než 6-8 inhalací denně. Následně citlivost na ně klesá, což může vést k prodlouženému záchvatu a status astmaticus. Pokud se účinek povolených dávek těchto léků nedostaví, musíte okamžitě vyhledat lékařskou pomoc (zavolat sanitku).
- Neměli byste se sami léčit bronchiální astma a další doprovodná onemocnění, protože léky mohou vyvolat alergickou reakci (zejména antibiotika), které mohou vyvolat bronchiální křeče a způsobit astmatický záchvat.
- Vyhněte se kontaktu s alergeny a dalšími faktory, které vyvolávají záchvat bronchiálního astmatu:
- vyloučit ze stravy významné alergeny (nejčastěji jsou to citrusové plody, ořechy, ryby, čokoláda, med, mléko);
- provádějte mokré čištění 2krát týdně (nejlépe ve vlhkém gázovém obvazu);
- odstranit z domu hlavní předměty, na kterých se hromadí prach (koberce, vlna, vlasové tkaniny, péřové polštáře, vycpaná zvířata);
- knihy by měly být uloženy v prosklených skříních;
- měnit ložní prádlo jednou týdně. V zimě sušte v chladu, v létě na slunci;
- když rostliny kvetou za suchého větrného počasí, omezte vycházení ven, protože právě v této době je koncentrace prachu ve vzduchu nejvyšší; omezit výlety do přírody;
- během období květu rostlin, po příchodu z ulice, je třeba se převléknout, osprchovat se a kloktat;
- vyloučit zvířata z domu;
- omezit kontakt s domácími chemikáliemi.
Dále
Co dělat, když máte astmatický stav?
- Vyberte si vhodného terapeuta
- Nechte se otestovat
- Získejte plán léčby od svého lékaře
- Dodržujte všechna doporučení
Astmatický stav: kritéria, pohotovostní péče
Status astmaticus je závažnou komplikací bronchiálního astmatu, která může ohrozit život pacienta. Vzniká v důsledku vleklého ataku nemoci, kterou nelze zastavit. V tomto případě dochází k otoku alveol, hromadí se tam velké množství hustého sputa, což vede k hypoxii a dušení.

Tento stav vyžaduje okamžitou hospitalizaci a další léčba musí být prováděna v nemocničním prostředí. Úmrtnost na status astmaticus se podle různých zdrojů pohybuje od 5 do 17 %. Navíc umírají mladí práceschopní lidé.
Kritéria pro stanovení astmatického stavu
- Plný klinický obraz (bronchiální obstrukce, dušení, neproduktivní kašel, krabicový zvuk při poklepu).
- Komplikace v podobě hypoxické encefalopatie a cor pulmonale.
- Zavedení bronchodilatancií a sympatomimetik nemá žádný účinek nebo je na ně pozorována neadekvátní reakce.
- Neexistuje žádná drenážní funkce plic (retence sputa).
- Přítomnost těžké hypoxie, hyperkapnie a rozvoj metabolické a respirační acidózy.
Klasifikace
Klasifikace status astmaticus se dělí na patogenezi a stadia.
Podle patogeneze může být status astmaticus:
- Metabolický (vyvíjí se pomalu).
- Anafylaktická (rychle se rozvíjí, uvolňují se mediátory alergie).
- Anafylaktoidní (vyvíjí se rychle, ale na rozdíl od anafylaktických není mechanismus jeho vývoje spojen s imunologickými procesy).
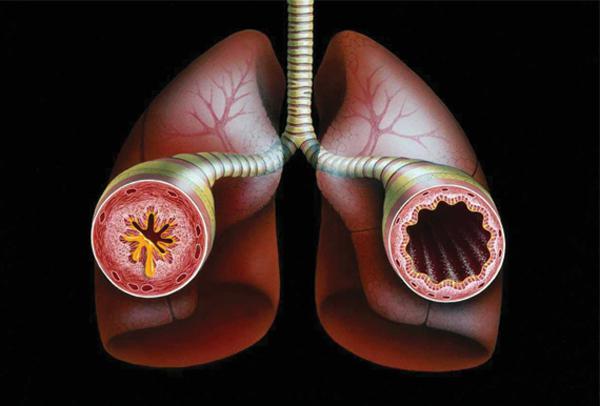
Existují tři fáze tohoto patologického stavu:
- první – relativní kompenzace.
- Druhý – dekompenzace, neboli tzv. tiché plíce (auskultační mozaika).
- třetina – hypoxemické kóma.
Symptomatologie
Příznaky astmatického stavu jsou pro každé stadium jiné.
První stupeň tohoto stavu je charakterizován relativní dekompenzací. Nejsou žádné významné poruchy plicní ventilace. Pacient obvykle zaujímá nucenou polohu. V sedě nebo ve stoje s fixovaným ramenním pletencem to pro něj bude o něco jednodušší. Frekvence dýchání je 25-40 za minutu. Výdech je obtížný. Dochází ke krátkému nádechu a dlouhému výdechu. Poměr nádechu a výdechu v čase je přibližně 1:2. V plicích vzniká městnání. Sputum se nevykašlává nebo je vykašlávání obtížné.
Je pozorována střední cyanóza (zmodrání) kůže. Při auskultaci (poslechu) plic je dýchání přítomno ve všech částech. Je slyšet více sípání.
Vědomí je jasné, ale může tam být zmatek, rozrušení nebo strach.
Během druhé fáze se rozvíjí dekompenzace. Pacient je oslabený a nemůže jíst, pít ani spát. Mělké dýchání, jeho frekvence dosahuje 45 nebo vyšší za minutu. Už z dálky je zřetelně slyšet sípání. Při auskultaci jsou slyšet oblasti plic, kde nedochází k dýchání, pozoruje se tzv. tichá plíce. Sputum se nevykašlává.
Je výrazná cyanóza (zmodrání) kůže a sliznic. Jsou viditelné oteklé krční žíly. Může se objevit bolest na hrudi, nevolnost a zvracení. U některých pacientů je pozorována tachykardie, arteriální hypertenze se může změnit na hypotenzi.

Třetí stadium astmatického stavu je charakterizováno:
- Křeče s následnou ztrátou vědomí.
- Studená kůže modrošedé barvy.
- Na končetinách je difuzní cyanóza.
- Široké zornice nereagují na světlo.
- Dýchání je časté, velmi mělké, vzácné.
- Při auskultaci nejsou slyšet žádné zvuky dechu.
- Puls je častý – nad 140 tepů za minutu. Stav je mimořádně vážný.
diagnostika
Zkušený pohotovostní tým dokáže snadno diagnostikovat status astmatika. Další diagnostika se provádí v nemocničním prostředí. Program zkoušek zahrnuje:
- obecný krevní test;
- obecná analýza moči;
- biochemie krve (celkový protein a frakce, kreatinin a močovina, kyseliny sialové, seromukoid, sodík a draslík, chloridy, koagulogram);
- krevní plyny;
- acidobazická rovnováha;
- EKG.
Astmatický stav. Klinika
Jak se klinický obraz mění v závislosti na stadiu, je jasně vidět v tabulce níže.
polycytémie (zvýšený počet červených krvinek), výrazné zvýšení hemoglobinu, eozinofilie. lymfopenie
arteriální hypoxémie PaO2 60-70 mm Hg. Umění.
normokapnie (napětí kyslíku v arteriální krvi je normální) PaO2 35-45 mm Hg. Umění.
arteriální hypoxémie PaO2 50-60
hyperkapnie PaO2 50-70
těžká arteriální hypoxémie PaO2 40-55
výrazná hyperkapnie PaO2 80-90
První pomoc
Stav pacienta s diagnózou „bronchiální astma, status astmaticus“ může být velmi vážný. Pomoc doma nebude možné poskytnout vlastními silami. Blízcí musí co nejdříve zavolat tísňovou pomoc. Před příchodem lékařů při diagnóze status asthmaticus je první pomocí, kterou jsou příbuzní schopni pacientovi poskytnout, eliminovat účinek alergenu a zajistit přístup na čerstvý vzduch. Kromě toho musíte pacienta posadit do pohodlné polohy a dát mu inhalátor.
Astmatický stav. Urgentní péče
Pacient s podobnou diagnózou vyžaduje okamžitou hospitalizaci. Status astmaticus (AS) je poměrně častou a nebezpečnou komplikací bronchiálního astmatu. Takoví pacienti jsou léčeni na jednotce intenzivní péče.
Intenzivní terapie musí být zahájena co nejdříve, co nejdříve. Při diagnóze status asthmaticus se pohotovostní péče skládá z medikamentózní terapie, infuze a kyslíku (oxygenoterapie).
Prolongovaný záchvat bronchiálního astmatu (status asthmaticus) prvního a druhého stadia se léčí téměř identicky.
Infuzní terapie
Pro lepší reologii (tekutost) krve a normalizaci poměru vzniklých prvků a plazmy se podává velký objem tekutiny. Mohou to být roztoky elektrolytů, glukózy (5%), izotonický roztok NaCl, Ringerův roztok nebo Reopoliglucin. Množství tekutiny podané nitrožilně může dosáhnout až dvou litrů. Podávají se také léky „Heparin“, „Eufillin“ a „Prednisolon“.
Po doplnění objemu cirkulující krve je možné použít beta-stimulancia „Astmopent“, „Alupent“ apod. Antihistaminika, např. „Tavegil“, „Difenhydramin“, „Suprastin“, „Diprazin“, se podávají intramuskulárně popř. intravenózně v normálních dávkách.
Při diagnóze status asthmaticus je použití respiračních analeptik a srdečních glykosidů nežádoucí.
Kyslíková terapie
Léčba status astmaticus v jakékoli fázi zahrnuje kyslíkovou terapii. Pacienti dostávají zvlhčený kyslík 4-5 l/min. Tak je jeho optimální koncentrace udržována v rozmezí 30-40%. Vyšší koncentrace kyslíku může vyvolat depresi dechového centra.
Lékařská terapie
Další lékařská pomoc pro status astmaticus spočívá v předepisování stimulancií adrenoreceptorů. Tyto léky jsou schopny uvolnit průdušky a podporovat jejich expanzi a také snížit viskozitu sputa, stimulovat kontraktilitu bránice a snížit otok bronchiální sliznice. Pro snadnou úpravu dávky jsou předepsány léky s krátkodobým účinkem. To umožňuje snížit dávku včas, když je dosaženo určitého účinku.
Medikamentózní terapie začíná použitím inhalačního roztoku salbutamolu přes nebulizér. Během první hodiny se inhalace provádějí každých 20 minut. Tento lék začíná působit po 5 minutách. Do 40-50 minut dosáhne jeho působení maximálního účinku, který trvá až pět hodin.
Krátkodobě působící stimulanty adrenoreceptorů se dobře kombinují s anticholinergiky, například lze předepsat lék „Atrovent“. Tento lék zvyšuje účinek salbutamolu a podává se pomocí inhalátoru s odměřenou dávkou nebo nebulizéru.
Z bronchodilatátorů je lék „Eufillin“ nejčastěji předepisován intravenózně (kapání). Pomáhá zmírňovat bronchospasmus, stimuluje kontraktilitu myokardu, působí mírně diureticky a pomáhá snižovat otoky průdušek.
V závažných případech jsou předepsány glukokortikoidy. Může být předepsán prednisolon nebo kombinace léků (hydrokortison a dexamethason). Pomáhají snižovat bronchiální hyperreaktivitu a působí protiedematózně a protizánětlivě.
Umělá plicní ventilace (ALV)
V těžkých případech a při absenci pozitivní dynamiky terapie jsou pacienti převáděni na mechanickou ventilaci. V tomto případě lze použít krátkodobou anestezii fluorotanem nebo intravenózním steroidem. Vypnutím vědomí a eliminací emočních reakcí dochází u pacientů k pozitivnímu bronchodilatačnímu efektu, tzn. uvolní se hladké svalstvo průdušek a zlepší se vodivost dýchacích cest, uvolní se bronchospasmus.
Známky zmírnění astmatického stavu
Hlavním indikátorem úlevy stavu je výskyt produktivního kašle. Nejprve se oddělí viskózní sputum, poté je nahrazeno hojným kapalným sputem. Modrost kůže zmizí. Pacient se cítí lépe. Při auskultaci je slyšet vlhké chroptění.
