Příčiny revmatoidní artritidy, léčba.
Obsah [Zobrazit obsah]
Revmatoidní artritida příčiny, léčba

revmatoidní artritida – revmatický proces charakterizovaný erozivními a destruktivními lézemi převážně periferních malých kloubů. Mezi artikulární příznaky revmatoidní artritidy patří symetrické postižení kloubů nohou a rukou a jejich deformační změny. Mimokloubní systémové projevy zahrnují serozitidu, podkožní uzliny, lymfadenopatii, vaskulitidu a periferní neuropatii. Diagnostika zahrnuje posouzení klinických, biochemických a radiologických markerů. Léčba revmatoidní artritidy vyžaduje dlouhé kúry NSAID, kortikosteroidů, základních léků a někdy i chirurgické rekonstrukce kloubů. Nemoc často vede k invaliditě.
ICD-10
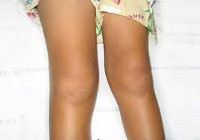

Přehled
Revmatoidní artritida (RA) je imunozánětlivá porucha pojivové tkáně, která se vyskytuje s kloubními a mimokloubními příznaky. Incidence v populaci je asi 1 %, přičemž RA je 2,5krát častější u žen než u mužů. Vrcholný vývoj patologie nastává mezi 40. a 50. rokem života. Revmatoidní artritida je chronická a kloubní změny neustále progredují, což nevyhnutelně vede k invaliditě po 10-20 letech.

Příčiny RA
Příčiny vzniku revmatoidní artritidy nebyly spolehlivě stanoveny. Byla stanovena dědičná povaha poruch imunologických odpovědí a role infekčních etiofaktorů (virus Epstein-Barrové, retrovirus, cytomegalovirus, mykoplazma, herpes virus, zarděnky aj.).
Základem patogeneze revmatoidní artritidy jsou autoimunitní reakce, které se vyvíjejí jako odpověď na působení neznámých etiologických faktorů. Tyto reakce se projevují řetězcem vzájemně propojených změn – zánětem synoviální membrány (synovitida), tvorbou granulační tkáně (pannus), jejím růstem a pronikáním do chrupavčitých struktur s destrukcí druhé. Výsledkem revmatoidní artritidy je rozvoj ankylózy, chronického zánětu periartikulárních tkání, kontraktury, deformace a subluxace kloubů.
Klasifikace
Podle klinických a anatomických rysů se rozlišují formy revmatoidní artritidy:
- vyskytující se jako polyartritida, oligo- nebo monoartritida;
- charakterizované systémovými symptomy;
- v kombinaci s difuzními onemocněními pojivové tkáně, deformující osteoartrózou, revmatismem;
- speciální formy (juvenilní artritida, Stillův a Feltyho syndrom)
Podle imunologických charakteristik existují séropozitivní a séronegativní varianty revmatoidní artritidy, které se liší průkazem nebo nepřítomností revmatoidního faktoru v séru a kloubní tekutině.
Průběh revmatoidní artritidy se může lišit. Rychle progredující varianta se vyznačuje vysokou aktivitou: eroze kostní tkáně, deformace kloubů, systémové léze během 1. roku onemocnění. Pomalu se rozvíjející revmatoidní artritida ani o mnoho let později nezpůsobuje velké morfologické a funkční změny v kloubech a probíhá bez systémového postižení.
Na základě aktivity klinických a morfologických změn se rozlišují tři stupně revmatoidní artritidy.
- I Art. Při minimální aktivitě procesu jsou zaznamenány drobné bolesti v kloubech, přechodná ztuhlost ráno a nepřítomnost lokální hypertermie.
- II čl. Středně aktivní revmatoidní artritida je charakterizována bolestí v klidu a při pohybu, mnohahodinovou ztuhlostí, bolestivým omezením pohyblivosti, stabilními exsudativními fenomény v kloubech a mírnou lokální hypertermií kůže.
- III Čl. Vysoká aktivita revmatoidní artritidy je charakterizována těžkou artralgií, silnou exsudací v kloubech, hyperémií a otokem kůže, přetrvávající ztuhlostí, výrazně omezující pohyblivost.
Podle stupně postižení podpůrných funkcí u revmatoidní artritidy se rozlišují stadia FN I, FN II a FN III.
- Funkční poruchy, čl vyznačující se minimálními motorickými omezeními při zachování profesionální kondice.
- Ve stadiu FN II je kloubní pohyblivost prudce snížena, rozvoj přetrvávajících kontraktur omezuje sebeobsluhu a vede ke ztrátě výkonnosti.
- Stádium FN III revmatoidní artritidy je dáno ztuhlostí nebo celkovou nehybností kloubů, ztrátou sebeobsluhy a nutností neustálé péče o takového pacienta.
Příznaky revmatoidní artritidy
Kloubní projevy
Dominantním klinickým obrazem revmatoidní artritidy je kloubní syndrom (artritida) s charakteristickým oboustranným symetrickým postižením kloubů. V prodromálním stádiu je zaznamenána únava, periodická artralgie, astenie, pocení, mírná horečka a ranní ztuhlost. Nástup revmatoidní artritidy je u pacientů obvykle spojován se změnami meteorologických faktorů, ročních období (podzim, jaro) a fyziologických období (puberta, poporodní období, menopauza). Provokující příčinou revmatoidní artritidy může být infekce, nachlazení, stres, zranění atd.
Při akutním a subakutním nástupu revmatoidní artritidy je pozorována horečka, těžká myalgie a artralgie; s jemnou progresí se změny vyvíjejí po dlouhou dobu a nejsou provázeny výraznými funkčními poruchami. Pro kliniku revmatoidní artritidy je typické postižení kloubů nohou a rukou, zápěstí, kolenních a loketních kloubů; v některých případech léze postihuje kyčelní, ramenní a páteřní klouby.
Objektivní změny u revmatoidní artritidy zahrnují akumulaci intraartikulárního exsudátu, otok, ostrou palpační bolest, motorické omezení, lokální hyperémii a hypertermii kůže. Progrese revmatoidní artritidy vede k fibróze synoviální membrány a periartikulárních tkání a v důsledku toho k rozvoji kloubních deformit, kontraktur a subluxací. Výsledkem revmatoidní artritidy je ankylóza a nehybnost kloubů.
Při postižení synoviálních pochev šlach ruky – tenosynovitidě – často vzniká syndrom karpálního tunelu, jehož patogenetickým podkladem je neuropatie n. medianus v důsledku jeho komprese. V tomto případě je zaznamenána parestézie, snížená citlivost a pohyblivost středu, indexu a palce; bolest šířící se do celého předloktí.
Mimokloubní léze
Rozvoj mimokloubních (systémových) projevů je typičtější pro séropozitivní formu revmatoidní artritidy s těžkým dlouhodobým průběhem. Poškození svalů (interoseální, hypothenar a thenar, extenzory předloktí, rectus femoris, gluteální) se projevuje atrofií, snížením svalové síly a tonusu a ložiskovou myozitidou. Když jsou kůže a měkké tkáně zapojeny do revmatoidní artritidy, objeví se suchost a ztenčení epidermis a krvácení; Může dojít k jemně fokální nekróze subungvální oblasti vedoucí ke gangréně distálních článků prstů. Zhoršené prokrvení nehtových plotének vede k jejich křehkosti, pruhování a degeneraci.
Typickými příznaky revmatoidní artritidy jsou podkožní uzliny pojivové tkáně o průměru 0,5-2 cm. Tyto formace mohou být jednoduché nebo vícenásobné, mají symetrickou nebo asymetrickou lokalizaci v oblasti předloktí a zadní části hlavy. Je možná tvorba revmatoidních uzlů v myokardu, plicích a chlopenních strukturách srdce. Objevení se uzlů je spojeno s exacerbací revmatoidní artritidy a jejich vymizení je spojeno s remisí.
Nejtěžší průběh revmatoidní artritidy je charakterizován formami, které se vyskytují s lymfadenopatií, poškozením gastrointestinálního traktu (enetritida, kolitida, amyloidóza rektální sliznice), nervového systému (neuropatie, polyneuritida, funkční autonomní poruchy), postižením dýchacího systému (pleurisy, difuzní fibróza, pneumonitida, fibrotizující alveolitida, bronchiolitida), ledviny (glomerulonefritida, amyloidóza), oči. Na straně velkých cév a srdce se u revmatoidní artritidy může vyskytnout endokarditida, perikarditida, myokarditida, arteritida koronárních cév a granulomatózní aortitida.
U revmatoidních visceropatií způsobených panarteriitidou jsou pozorovány kožní příznaky ve formě polymorfních vyrážek a ulcerací; hemoragický syndrom (nazální, děložní krvácení), trombotický syndrom (mezenterická trombóza).
Komplikace
Závažné komplikace způsobené revmatoidní artritidou mohou zahrnovat poškození srdce (infarkt myokardu, mitrální a aortální insuficience, aortální stenóza), plic (bronchopleurální píštěle), chronické selhání ledvin, polyserozitidu, viscerální amyloidózu.
diagnostika
Podezření na revmatoidní artritidu je indikací ke konzultaci s revmatologem. Vyšetření periferní krve odhalí anémii; zvýšení leukocytózy a ESR přímo souvisí s aktivitou revmatoidní artritidy. Typickými imunologickými markery revmatoidní artritidy jsou průkaz RF, snížení počtu T-lymfocytů, zvýšení kryoglobulinů a průkaz antikeratinových protilátek (AKA). Objektivní potvrzení se získá pomocí:
- Radiografie. Radiologická kritéria pro revmatoidní artritidu zahrnují detekci difuzní nebo plošné epifyzární osteoporózy, zúžení kloubních prostor a marginálních erozí. Podle indikací je předepsána MRI kloubu.
- Biopsie a punkce kloubů. K odběru vzorku intraartikulární tekutiny se provádí punkce kloubu. Mikroskopie kloubní tekutiny odhalí nespecifické zánětlivé příznaky. Vyšetření biopsie synoviálních membrán u revmatoidní artritidy prokazuje hypertrofii a zvýšení počtu klků; proliferace plazmatických, lymfoidních a kožních buněk (synoviocytů) kloubních membrán; fibrinové usazeniny; zóny nekrózy.

Léčba revmatoidní artritidy
Terapie revmatoidní artritidy je založena na předepisování kúry rychle působících (protizánětlivých) a základních (chorobu modifikujících) léků, eferentní terapie a fyzikální terapie. V případě potřeby se provádějí chirurgické zákroky.
- Farmakoterapie. Do skupiny rychle působících patří NSAID (diklofenak, ibuprofen, naproxen), kortikosteroidy zmírňující zánět a bolest. Použití základních léků (sulfasalazin, hydroxychlorochin metotrexát, leflunomid) umožňuje dosáhnout remise revmatoidní artritidy a zabránit/zpomalit degeneraci kloubů.
- Gravitační krevní chirurgie. Kromě užívání léků je u revmatoidní artritidy indikována mimotělní hemokorekce – kryoaferéza, membránová plazmaferéza, mimotělní farmakoterapie, kaskádová filtrace plazmy.
- Fyzioterapeutická cvičení. U pacientů s revmatoidní artritidou se doporučuje pohybová terapie a plavání.
- Ortopedické operace. K obnovení funkce a struktury kloubů se používají chirurgické intervence – artroskopie, endoprotetika poškozených kloubů.
Experimentální léčba
Mezi relativně nová léčiva používaná v léčbě revmatoidní artritidy patří biologická činidla blokující prozánětlivý cytokinový protein tumor nekrotizující faktor (etanercept, infliximab, adalimumab). Léky inaktivující TNF se podávají ve formě injekcí a předepisují se v kombinaci se základními léky. Slibnou a perspektivní metodou léčby revmatoidní artritidy je terapie kmenovými buňkami, zaměřená na zlepšení trofismu a regeneraci kloubů.
Prognóza a prevence
Izolovaný, lokalizovaný v 1-3 kloubech, nevýrazný zánět u revmatoidní artritidy nám umožňuje doufat v příznivou prognózu. Mezi faktory, které zhoršují vyhlídky na onemocnění, patří polyartritida, těžký zánět odolný vůči léčbě a přítomnost systémových projevů. Vzhledem k nedostatku preventivních metod je možná pouze sekundární prevence revmatoidní artritidy, která zahrnuje prevenci exacerbací, klinické sledování a potlačení perzistující infekce.
Symptomy a léčba revmatoidní artritidy
Nejnebezpečnějším onemocněním, které postihuje klouby, je revmatoidní artritida. Patologie se vyvíjí postupně a postihuje všechny orgány a systémy. Onemocnění je doprovázeno silnou bolestí a významně snižuje kvalitu života pacienta. Nemoc má různé příčiny výskytu a charakteristiky svého průběhu. Onemocnění lze identifikovat absolvováním speciálního vyšetření. Bohužel terapie revmatoidní artritidy neléčí patologii, ale zpomaluje degenerativní proces a zmírňuje hlavní příznaky. Ignorování problému vede k invaliditě pacienta a smrti.

Etiologie a patogeneze
Patologie se týká autoimunitních onemocnění, která primárně postihují klouby.
Revmatoidní artritida (0.5 – ICD kód 10) vyvolává zánětlivý proces v pohyblivých kloubech, zánět se postupně šíří a způsobuje poškození plic, ledvin a další komplikace. Mechanismus vývoje vysvětluje imunologie: tělo produkuje nadměrné množství protilátek, které se usazují v kostní a chrupavčité tkáni a způsobují změny v kloubech. Zánět se zpravidla objevuje nejprve ve spárovaných pohyblivých kloubech (ruce, lokty, kolena, jak artritida postupuje, dochází k destrukci chrupavkové vrstvy, kosti se o sebe začnou třít a posouvat);
Příčiny artritidy
Moderní medicína nezná základní příčiny onemocnění. Revmatoidní artritida nemá žádná věková omezení: onemocnění se vyvíjí u dětí a dospělých. Podle statistik je onemocnění častěji diagnostikováno u žen. Vědci to vysvětlují hormonálními změnami v ženském těle, jako je těhotenství, menopauza a menopauza. Rozvoj artritidy u mužů je vyvolán špatnými návyky: alkoholem, kouřením a nemocnou štítnou žlázou. Existují rizikové faktory, které způsobují onemocnění kloubů:
- Genetická predispozice. V medicíně existuje teorie, že artritida je dědičná.
- Stres. Mnoho pacientů poznamenává, že onemocnění vzniklo po vážném emočním stresu.
- Ekologická situace. Špatná kvalita vody, znečištěný vzduch, vysoká radiace na pozadí a nekvalitní potraviny ovlivňují celkové zdraví a snižují imunitu, což poskytuje základ pro rozvoj patologie.
- Infekce. Často je onemocnění důsledkem infekce kloubu. Kromě toho existuje riziko infekce infekčním agens z jiného zdroje zánětu v těle. Hnisavá tonzilitida a herpes jsou zdrojem infekce. V tomto případě se vyvine nespecifická artritida.
Klasifikace choroby
Existují tyto typy revmatoidní artritidy:
- Séropozitivní. Revmatoidní faktor je přítomen a lze jej detekovat pomocí speciální analýzy.
- Seronegativní. Při vyšetření synoviální tekutiny nelze revmatoidní faktor zjistit.
- Juvenilní. Je považována za dětskou formu, protože se vyskytuje u malých pacientů, do 16 let.
- Artroidní artritida starších osob.
Klinická a anatomická klasifikace onemocnění:
- polyartritida, oligo- a monoartritida;
- artritida je vyjádřena systémovými projevy;
- onemocnění je kombinováno s difuzními změnami v chrupavce – osteoartrózou a revmatismem;
- Stillův a Ferthyho syndrom.
Nemoc je klasifikována podle dynamiky vývoje. Vysoce aktivní artritida vyvolává během prvního roku kloubní deformace a systémové poruchy. Pomalá forma patologie po dlouhou dobu nezpůsobuje funkční poškození a patologický proces je zaměřen na mobilní kloub.
Fáze a příznaky
Projevy patologie korelují se stupněm vývoje, jak ukazuje tabulka:
Onemocnění je systémové povahy a často se objevují nespecifické příznaky revmatoidní artritidy:
- zhoršení celkového stavu;
- únava;
- poruchy chuti k jídlu;
- zánět slinných žláz (Sjogrenův syndrom);
- závislost na počasí;
- necitlivost končetin;
- zvětšené lymfatické uzliny;
- kašel;
- poruchy gastrointestinálního traktu.
Nejagresivnější je kloubně-viscerální typ artritidy (Stillova choroba). Vyjadřuje se rychlým vývojem a závažnými příznaky. Pacient pociťuje horečku, rozsáhlé poškození kloubů, bolesti, kožní vyrážky a silné bolesti. Tato forma onemocnění je poměrně vzácná, ale nejnebezpečnější. Samozřejmě, čím dříve pacient zaznamená první příznaky onemocnění, tím účinnější bude terapie. Moderní vybavení a výzkumné metody umožňují diagnostikovat onemocnění v počáteční fázi.
Jak se provádí diagnóza?
Chcete-li identifikovat patologii, musíte kontaktovat revmatologa. Během jmenování lékař vyslechne vaše stížnosti a provede klinické vyšetření. Akutní revmatoidní artritida má zpravidla specifické příznaky, které lze snadno zjistit palpací kloubu. Zvláštní roli v diagnostice hraje odběr anamnézy. Stanovení patogeneze umožňuje vybrat nejúčinnější metody léčby. K objasnění diagnózy musí pacient podstoupit řadu instrumentálních a laboratorních testů:
- Genetická analýza. Vzhledem k tomu, že artritida má dědičnou patogenezi, studie umožňuje potvrdit diagnózu, pokud je v materiálu detekován gen HLA-B27.
- Obecný rozbor krve. Zobrazuje stav těla. Vysoká hladina ESR a leukocytů naznačuje patologický proces. Kromě toho studie odhalila anémii, která postihuje 8 z 10 pacientů s artritidou. Anémie však může být způsobena nedostatkem železa v těle.
- Test na revmatoidní faktor. Jedním z hlavních testů k potvrzení revmatoidní artritidy je zjištění imunoglobulinů v krvi pacienta.
- Rentgen. Studie hodnotí integritu kosti a přítomnost cyst, což je charakteristické pro artritidu.
- Ultrazvuk. Vyšetření nám umožňuje identifikovat patologii měkkých tkání a cévní problémy.
- MRI a CT. Počítačové diagnostické metody jsou vysoce přesné a informativní. Studie umožňují pořizovat podrobné snímky vrstvy po vrstvě nemocného kloubu.
- Propíchnout. Postup odběru synoviální tekutiny pro další mikroskopické vyšetření. Informativní pro infekční artritidu.
Jak se léčit?
Pacient musí pochopit, že artritidu nelze úplně vyléčit, ale moderní léčebné metody mohou zmírnit symptomatické projevy a zpomalit degenerativní procesy v tkáních.
Předepsání léčebného režimu závisí na tom, jak nemoc postupuje, co ji způsobuje a jak závažná jsou motorická omezení. Konzervativní léčba revmatoidní artritidy je vždy komplexní a zahrnuje léky, fyzioterapii, pohybovou terapii a preventivní léčbu. U závažných kostních deformit se používají chirurgické metody.
Léčba drogami
Léčba revmatoidní artritidy zahrnuje užívání následujících skupin léků:
- Nesteroidní protizánětlivé léky. Léky zastavují exacerbaci a mají pozitivní vliv na edém: Voltaren, Diklak, Nurofen.
- kortikosteroidy. Pokud jsou NSA neúčinná, používá se hormonální léčba zánětu. Lék je založen na stresových hormonech, které pomáhají eliminovat akutní bolest a otoky: Prednisolon a Hydrokortison.
- Cytostatika. Léky potlačují dělení buněk a pomáhají snižovat tvorbu protilátek: Methotrexát a Ralitrexed.
- Léky proti bolesti. Při středně silné bolesti se předepisuje Paracetamol, pokud postižený kloub velmi bolí, lze předepsat narkotické léky proti bolesti.
- Chondroprotektory. Léky stimulují produkci a obnovu chrupavkové tkáně: Chondroxide, Teraflex.
- Vitamínové komplexy, které převažují: vápník, železo, vitamín D.
fyzioterapie
V kombinaci s farmakoterapií se revmatoidní artritida léčí následujícími fyzioterapeutickými postupy:
- elektroforéza;
- horké a studené obklady;
- balneoterapie;
- magnetoterapie;
- ultrazvuk.
Komplikace revmatoidní artritidy
Revmatoidní artritida je nebezpečná z následujících důvodů:
- ruptura šlachy;
- zánět: krevní cévy, oči, plíce a srdce;
- cervikální myelopatie;
- srdeční infarkt a mrtvice;
- krvácení do žaludku a střev;
- poranění míchy.
Preventivní opatření a prognózy
Pokud je onemocnění lokalizováno v 1-3 kloubech a nemá systémové projevy, lze předvídat příznivý vývoj event.
Správně zvolenou terapií a dodržováním doporučení ošetřujícího lékaře lze dosáhnout stabilní remise. Situace je horší, pokud se pacient stane rezistentním na terapii nebo se onemocnění rozšířilo do dalších orgánů. I v tomto případě se však dají najít účinné léčebné metody. Revmatoidní artritida není nakažlivá, ale pacienti musí přijmout opatření, aby se chránili. Je nutné být neustále sledován revmatologem a každých šest měsíců absolvovat preventivní prohlídky. V prevenci hraje důležitou roli zdravý životní styl: vyvážená strava, dodržování rutiny a pravidelný pohyb. Dodržování těchto zásad vám pomůže cítit se lépe a vyhnout se nepříjemným onemocněním.
revmatoidní artritida
Revmatoidní artritida je systémové autoimunitní onemocnění doprovázené poškozením kloubů. Toto onemocnění je charakterizováno chronickým průběhem s periodickými exacerbacemi.
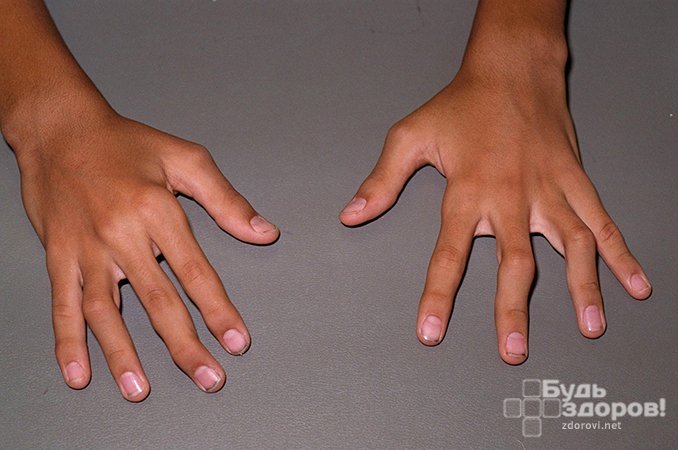
Tato diagnóza postihuje nejen dospělé, ale i děti (juvenilní revmatoidní artritida). Ženy jsou náchylné k rozvoji onemocnění o procento vyšší než muži.
Příčiny revmatoidní artritidy
Hlavním důvodem rozvoje onemocnění jsou určité poruchy, které se vyskytují v imunitním systému. Výsledkem je, že buňky imunitního systému začnou reagovat na tělu vlastní tkáně a zničit je. Proč dochází k jejich zničení? Buňky imunitního systému začnou reagovat na tkáně jako na cizí předmět a aktivně je eliminovat.
Pokud má pacient tento typ revmatoidní artritidy, imunitní buňky nejprve napadnou synoviální tkáň. Synoviální tkáň je kloubní pouzdro vystýlající vnitřek. Navíc buňky začnou reagovat na chrupavkovou tkáň kloubů.
Odborníci stále nedokážou přesně říci, proč k podobným poruchám dochází. Existují faktory, které přispívají k výskytu autoimunitní reakce v těle (i když přímá souvislost se vznikem onemocnění nebyla prokázána). Mezi tyto faktory patří:
- dědičný faktor;
- Virové infekce;
- Hypotermie těla;
- Silný stres, kterým člověk trpí;
- Přítomnost chronických onemocnění;
- Nadměrná fyzická aktivita.
Onemocnění může také nastat v důsledku dlouhodobého vystavení chladu nebo vlhku.
V současnosti se odborníci přiklánějí k hypotéze, že revmatoidní artritida vzniká v důsledku určitých genetických defektů, které jsou spouštěny infekčním agens. Ukazuje se, že k onemocnění může dojít za přítomnosti predisponujících faktorů, tzn. příčinou je kombinace určitých podmínek.
Příznaky revmatoidní artritidy
Mezi příznaky revmatoidní artritidy patří poškození symetrických kloubů končetin. Poté se objeví všechny příznaky onemocnění: omezená pohyblivost, otok, bolest v postiženém kloubu (při dotyku se stává horkým). V některých případech jsou takové příznaky doprovázeny horečkou, ztrátou chuti k jídlu a celkovou slabostí těla.
Někdy mohou revmatickému záchvatu podléhat i nepárové klouby (atypický případ, který ztěžuje diagnostiku onemocnění).
Mezi charakteristické příznaky onemocnění patří ranní ztuhlost kloubů a také výskyt drobných podkožních bouliček v oblasti kloubu. Toto onemocnění je charakterizováno paroxysmálním průběhem (periodicky se vyskytují nepříjemné pocity).
Pokud se toto onemocnění neléčí, klouby se časem stanou nehybnými. K tomuto faktoru dochází v důsledku nahrazení zdravých kloubních tkání hrubou tkání jizvy, dochází k fúzi povrchů a člověk se stává invalidním.
Při artritidě je zpočátku poškozena kloubní tkáň a poté se onemocnění šíří do zdravých vnitřních orgánů: ve většině případů do orgánů trávicího, nervového systému a také do orgánů kardiovaskulárního systému (nemocí je revmatická perikarditida). .
Revmatoidní artritida, jejíž příznaky začínají v dětství (před šestnáctým rokem), se nazývá juvenilní revmatoidní artritida. Tento věk se vyznačuje stejnými příznaky onemocnění jako dospělá populace. Rozdíl mezi dětským onemocněním je ten, že artritida není doprovázena bolestí. V některých případech dochází po určitém počtu útoků ke spontánnímu zotavení.
Juvenilní revmatoidní artritida často způsobuje deformaci končetin. V důsledku toho může postižený kloub ve srovnání se zdravými klouby buď zpomalit, nebo naopak zrychlit růst.

Léčba
Léčba revmatoidní artritidy je doprovázena lékovou terapií, externími prostředky a v určitých situacích se provádí chirurgický zákrok. V druhém případě odborníci nahrazují postižený kloub umělým.
Docela často lidé nahrazují léčbu revmatoidní artritidy lidovými léky (ve většině případů jsou takové akce neúčinné).
Pro medikamentózní léčbu revmatoidní artritidy:
- Používají se protizánětlivé léky;
- Používají se základní léky. Působení takových léků je zaměřeno na ochranu postiženého kloubu: dochází k regeneraci zničené tkáně;
- K úlevě od bolesti, otoku a akutních příznaků zánětu se předepisují protizánětlivé léky.
Léčba revmatoidní artritidy lidovými léky zahrnuje současné užívání léků. Specialisté doplňují terapii fyzioterapeutickými procedurami, fyzikální terapií, akupunkturou a úpravou navyklého životního stylu.
Glukokortikoidy a NSA způsobují mnoho nežádoucích účinků, zejména při dlouhodobé léčbě těmito léky. To je problém při léčbě onemocnění, protože ve většině případů je poměrně dlouhotrvající. Proto se odborníci často uchylují k léčbě revmatoidní artritidy lidovými léky:
- Používají nálevy a odvary ve formě čajů;
- Byliny se používají ve formě koupelí, obkladů, pleťových vod;
- Někteří lékaři doporučují obalovat bolavé klouby listy léčivých rostlin.
Někteří lidé aktivně používají dehet a mumiyo. Je nepravděpodobné, že by předepisování lidových léků úplně vyléčilo onemocnění, ale taková opatření pomáhají zmírnit akutní zánětlivé stavy onemocnění, čímž zmírňují stav pacienta.
revmatoidní artritida

revmatoidní artritida – revmatický proces charakterizovaný erozivními a destruktivními lézemi převážně periferních malých kloubů. Mezi artikulární příznaky revmatoidní artritidy patří symetrické postižení kloubů nohou a rukou a jejich deformační změny. Mimokloubní systémové projevy zahrnují serozitidu, podkožní uzliny, lymfadenopatii, vaskulitidu a periferní neuropatii. Diagnostika zahrnuje posouzení klinických, biochemických a radiologických markerů. Léčba revmatoidní artritidy vyžaduje dlouhé kúry NSAID, kortikosteroidů, základních léků a někdy i chirurgické rekonstrukce kloubů. Nemoc často vede k invaliditě.
ICD-10


Přehled
Revmatoidní artritida (RA) je imunozánětlivá porucha pojivové tkáně, která se vyskytuje s kloubními a mimokloubními příznaky. Incidence v populaci je asi 1 %, přičemž RA je 2,5krát častější u žen než u mužů. Vrcholný vývoj patologie nastává mezi 40. a 50. rokem života. Revmatoidní artritida je chronická a kloubní změny neustále progredují, což nevyhnutelně vede k invaliditě po 10-20 letech.

Příčiny RA
Příčiny vzniku revmatoidní artritidy nebyly spolehlivě stanoveny. Byla stanovena dědičná povaha poruch imunologických odpovědí a role infekčních etiofaktorů (virus Epstein-Barrové, retrovirus, cytomegalovirus, mykoplazma, herpes virus, zarděnky aj.).
Základem patogeneze revmatoidní artritidy jsou autoimunitní reakce, které se vyvíjejí jako odpověď na působení neznámých etiologických faktorů. Tyto reakce se projevují řetězcem vzájemně propojených změn – zánětem synoviální membrány (synovitida), tvorbou granulační tkáně (pannus), jejím růstem a pronikáním do chrupavčitých struktur s destrukcí druhé. Výsledkem revmatoidní artritidy je rozvoj ankylózy, chronického zánětu periartikulárních tkání, kontraktury, deformace a subluxace kloubů.
Klasifikace
Podle klinických a anatomických rysů se rozlišují formy revmatoidní artritidy:
- vyskytující se jako polyartritida, oligo- nebo monoartritida;
- charakterizované systémovými symptomy;
- v kombinaci s difuzními onemocněními pojivové tkáně, deformující osteoartrózou, revmatismem;
- speciální formy (juvenilní artritida, Stillův a Feltyho syndrom)
Podle imunologických charakteristik existují séropozitivní a séronegativní varianty revmatoidní artritidy, které se liší průkazem nebo nepřítomností revmatoidního faktoru v séru a kloubní tekutině.
Průběh revmatoidní artritidy se může lišit. Rychle progredující varianta se vyznačuje vysokou aktivitou: eroze kostní tkáně, deformace kloubů, systémové léze během 1. roku onemocnění. Pomalu se rozvíjející revmatoidní artritida ani o mnoho let později nezpůsobuje velké morfologické a funkční změny v kloubech a probíhá bez systémového postižení.
Na základě aktivity klinických a morfologických změn se rozlišují tři stupně revmatoidní artritidy.
- I Art. Při minimální aktivitě procesu jsou zaznamenány drobné bolesti v kloubech, přechodná ztuhlost ráno a nepřítomnost lokální hypertermie.
- II čl. Středně aktivní revmatoidní artritida je charakterizována bolestí v klidu a při pohybu, mnohahodinovou ztuhlostí, bolestivým omezením pohyblivosti, stabilními exsudativními fenomény v kloubech a mírnou lokální hypertermií kůže.
- III Čl. Vysoká aktivita revmatoidní artritidy je charakterizována těžkou artralgií, silnou exsudací v kloubech, hyperémií a otokem kůže, přetrvávající ztuhlostí, výrazně omezující pohyblivost.
Podle stupně postižení podpůrných funkcí u revmatoidní artritidy se rozlišují stadia FN I, FN II a FN III.
- Funkční poruchy, čl vyznačující se minimálními motorickými omezeními při zachování profesionální kondice.
- Ve stadiu FN II je kloubní pohyblivost prudce snížena, rozvoj přetrvávajících kontraktur omezuje sebeobsluhu a vede ke ztrátě výkonnosti.
- Stádium FN III revmatoidní artritidy je dáno ztuhlostí nebo celkovou nehybností kloubů, ztrátou sebeobsluhy a nutností neustálé péče o takového pacienta.
Příznaky revmatoidní artritidy
Kloubní projevy
Dominantním klinickým obrazem revmatoidní artritidy je kloubní syndrom (artritida) s charakteristickým oboustranným symetrickým postižením kloubů. V prodromálním stádiu je zaznamenána únava, periodická artralgie, astenie, pocení, mírná horečka a ranní ztuhlost. Nástup revmatoidní artritidy je u pacientů obvykle spojován se změnami meteorologických faktorů, ročních období (podzim, jaro) a fyziologických období (puberta, poporodní období, menopauza). Provokující příčinou revmatoidní artritidy může být infekce, nachlazení, stres, zranění atd.
Při akutním a subakutním nástupu revmatoidní artritidy je pozorována horečka, těžká myalgie a artralgie; s jemnou progresí se změny vyvíjejí po dlouhou dobu a nejsou provázeny výraznými funkčními poruchami. Pro kliniku revmatoidní artritidy je typické postižení kloubů nohou a rukou, zápěstí, kolenních a loketních kloubů; v některých případech léze postihuje kyčelní, ramenní a páteřní klouby.
Objektivní změny u revmatoidní artritidy zahrnují akumulaci intraartikulárního exsudátu, otok, ostrou palpační bolest, motorické omezení, lokální hyperémii a hypertermii kůže. Progrese revmatoidní artritidy vede k fibróze synoviální membrány a periartikulárních tkání a v důsledku toho k rozvoji kloubních deformit, kontraktur a subluxací. Výsledkem revmatoidní artritidy je ankylóza a nehybnost kloubů.
Při postižení synoviálních pochev šlach ruky – tenosynovitidě – často vzniká syndrom karpálního tunelu, jehož patogenetickým podkladem je neuropatie n. medianus v důsledku jeho komprese. V tomto případě je zaznamenána parestézie, snížená citlivost a pohyblivost středu, indexu a palce; bolest šířící se do celého předloktí.
Mimokloubní léze
Rozvoj mimokloubních (systémových) projevů je typičtější pro séropozitivní formu revmatoidní artritidy s těžkým dlouhodobým průběhem. Poškození svalů (interoseální, hypothenar a thenar, extenzory předloktí, rectus femoris, gluteální) se projevuje atrofií, snížením svalové síly a tonusu a ložiskovou myozitidou. Když jsou kůže a měkké tkáně zapojeny do revmatoidní artritidy, objeví se suchost a ztenčení epidermis a krvácení; Může dojít k jemně fokální nekróze subungvální oblasti vedoucí ke gangréně distálních článků prstů. Zhoršené prokrvení nehtových plotének vede k jejich křehkosti, pruhování a degeneraci.
Typickými příznaky revmatoidní artritidy jsou podkožní uzliny pojivové tkáně o průměru 0,5-2 cm. Tyto formace mohou být jednoduché nebo vícenásobné, mají symetrickou nebo asymetrickou lokalizaci v oblasti předloktí a zadní části hlavy. Je možná tvorba revmatoidních uzlů v myokardu, plicích a chlopenních strukturách srdce. Objevení se uzlů je spojeno s exacerbací revmatoidní artritidy a jejich vymizení je spojeno s remisí.
Nejtěžší průběh revmatoidní artritidy je charakterizován formami, které se vyskytují s lymfadenopatií, poškozením gastrointestinálního traktu (enetritida, kolitida, amyloidóza rektální sliznice), nervového systému (neuropatie, polyneuritida, funkční autonomní poruchy), postižením dýchacího systému (pleurisy, difuzní fibróza, pneumonitida, fibrotizující alveolitida, bronchiolitida), ledviny (glomerulonefritida, amyloidóza), oči. Na straně velkých cév a srdce se u revmatoidní artritidy může vyskytnout endokarditida, perikarditida, myokarditida, arteritida koronárních cév a granulomatózní aortitida.
U revmatoidních visceropatií způsobených panarteriitidou jsou pozorovány kožní příznaky ve formě polymorfních vyrážek a ulcerací; hemoragický syndrom (nazální, děložní krvácení), trombotický syndrom (mezenterická trombóza).
Komplikace
Závažné komplikace způsobené revmatoidní artritidou mohou zahrnovat poškození srdce (infarkt myokardu, mitrální a aortální insuficience, aortální stenóza), plic (bronchopleurální píštěle), chronické selhání ledvin, polyserozitidu, viscerální amyloidózu.
diagnostika
Podezření na revmatoidní artritidu je indikací ke konzultaci s revmatologem. Vyšetření periferní krve odhalí anémii; zvýšení leukocytózy a ESR přímo souvisí s aktivitou revmatoidní artritidy. Typickými imunologickými markery revmatoidní artritidy jsou průkaz RF, snížení počtu T-lymfocytů, zvýšení kryoglobulinů a průkaz antikeratinových protilátek (AKA). Objektivní potvrzení se získá pomocí:
- Radiografie. Radiologická kritéria pro revmatoidní artritidu zahrnují detekci difuzní nebo plošné epifyzární osteoporózy, zúžení kloubních prostor a marginálních erozí. Podle indikací je předepsána MRI kloubu.
- Biopsie a punkce kloubů. K odběru vzorku intraartikulární tekutiny se provádí punkce kloubu. Mikroskopie kloubní tekutiny odhalí nespecifické zánětlivé příznaky. Vyšetření biopsie synoviálních membrán u revmatoidní artritidy prokazuje hypertrofii a zvýšení počtu klků; proliferace plazmatických, lymfoidních a kožních buněk (synoviocytů) kloubních membrán; fibrinové usazeniny; zóny nekrózy.

Léčba revmatoidní artritidy
Terapie revmatoidní artritidy je založena na předepisování kúry rychle působících (protizánětlivých) a základních (chorobu modifikujících) léků, eferentní terapie a fyzikální terapie. V případě potřeby se provádějí chirurgické zákroky.
- Farmakoterapie. Do skupiny rychle působících patří NSAID (diklofenak, ibuprofen, naproxen), kortikosteroidy zmírňující zánět a bolest. Použití základních léků (sulfasalazin, hydroxychlorochin metotrexát, leflunomid) umožňuje dosáhnout remise revmatoidní artritidy a zabránit/zpomalit degeneraci kloubů.
- Gravitační krevní chirurgie. Kromě užívání léků je u revmatoidní artritidy indikována mimotělní hemokorekce – kryoaferéza, membránová plazmaferéza, mimotělní farmakoterapie, kaskádová filtrace plazmy.
- Fyzioterapeutická cvičení. U pacientů s revmatoidní artritidou se doporučuje pohybová terapie a plavání.
- Ortopedické operace. K obnovení funkce a struktury kloubů se používají chirurgické intervence – artroskopie, endoprotetika poškozených kloubů.
Experimentální léčba
Mezi relativně nová léčiva používaná v léčbě revmatoidní artritidy patří biologická činidla blokující prozánětlivý cytokinový protein tumor nekrotizující faktor (etanercept, infliximab, adalimumab). Léky inaktivující TNF se podávají ve formě injekcí a předepisují se v kombinaci se základními léky. Slibnou a perspektivní metodou léčby revmatoidní artritidy je terapie kmenovými buňkami, zaměřená na zlepšení trofismu a regeneraci kloubů.
Prognóza a prevence
Izolovaný, lokalizovaný v 1-3 kloubech, nevýrazný zánět u revmatoidní artritidy nám umožňuje doufat v příznivou prognózu. Mezi faktory, které zhoršují vyhlídky na onemocnění, patří polyartritida, těžký zánět odolný vůči léčbě a přítomnost systémových projevů. Vzhledem k nedostatku preventivních metod je možná pouze sekundární prevence revmatoidní artritidy, která zahrnuje prevenci exacerbací, klinické sledování a potlačení perzistující infekce.

