Léčba syndromu ICE po etapách.
Obsah [Zobrazit obsah]
Léčba syndromu DIC po etapách
DIC – porucha hemostázy spojená s hyperstimulací a nedostatkem zásob krevního koagulačního systému, vedoucí k rozvoji trombotických, mikrocirkulačních a hemoragických poruch. U DIC syndromu je pozorována petechiálně-hematomová vyrážka, zvýšená krvácivost, orgánová dysfunkce a v akutních případech rozvoj šoku, hypotenze, těžkého krvácení, akutního respiračního selhání a akutního selhání ledvin. Diagnóza je stanovena charakteristickými znaky a laboratorními testy hemostatického systému. Léčba syndromu DIC je zaměřena na nápravu hemodynamiky a poruch koagulačního systému (antiagregancia, antikoagulancia, angioprotektory, krevní transfuze, plazmaferéza atd.).
Přehled
Syndrom DIC (diseminovaná intravaskulární koagulace, trombohemoragický syndrom) je hemoragická diatéza charakterizovaná nadměrným zrychlením intravaskulární koagulace, tvorbou volných krevních sraženin v mikrocirkulační síti s rozvojem hypoxických a dystroficko-nekrotických měření v orgánech. Syndrom DIC představuje ohrožení života pacienta z důvodu rizika rozsáhlého, špatně kontrolovaného krvácení a akutní dysfunkce orgánů (hlavně plic, ledvin, nadledvin, jater, sleziny) s rozsáhlou mikrocirkulační sítí.
Syndrom DIC lze považovat za nedostatečnou protektivní reakci zaměřenou na eliminaci krvácení při poškození cév a izolaci těla od postižených tkání. Výskyt syndromu DIC v různých oborech praktického lékařství (hematologie, resuscitace, chirurgie, porodnictví a gynekologie, traumatologie aj.) je poměrně vysoký.
Příčiny syndromu DIC
Syndrom DIC se vyvíjí na pozadí onemocnění, ke kterým dochází při poškození tkání, vaskulárního endotelu a krevních buněk, doprovázených mikrohemodynamickými poruchami a posunem hemostázy směrem k hyperkoagulaci. Hlavní příčinou DIC jsou septické komplikace bakteriálních a virových infekcí, šok jakékoli povahy. Syndrom DIC často doprovází porodnickou patologii – těžká gestóza, placenta previa a předčasné abrupce placenty, intrauterinní úmrtí plodu, embolie plodovou vodou, manuální odlučování placenty, atonické děložní krvácení, ale i císařský řez.
Rozvoj trombohemoragického syndromu mohou iniciovat metastatické maligní nádory (rakovina plic, rakovina žaludku), rozsáhlá traumata, popáleniny a závažné chirurgické zákroky. DIC často doprovází transfuze krve a jejích složek, transplantace tkání a orgánů, protetika cév a srdečních chlopní a použití umělého oběhu.
Kardiovaskulární onemocnění, která se vyskytují s hyperfibrinogenémií, zvýšením viskozity a snížením tekutosti krve a mechanickou obstrukcí průtoku krve aterosklerotickým plátem mohou přispět k výskytu syndromu DIC. Syndrom DIC může být způsoben užíváním léků (OK, ristomycin, diuretika), akutní otravou (například hadím jedem) a akutními alergickými reakcemi.
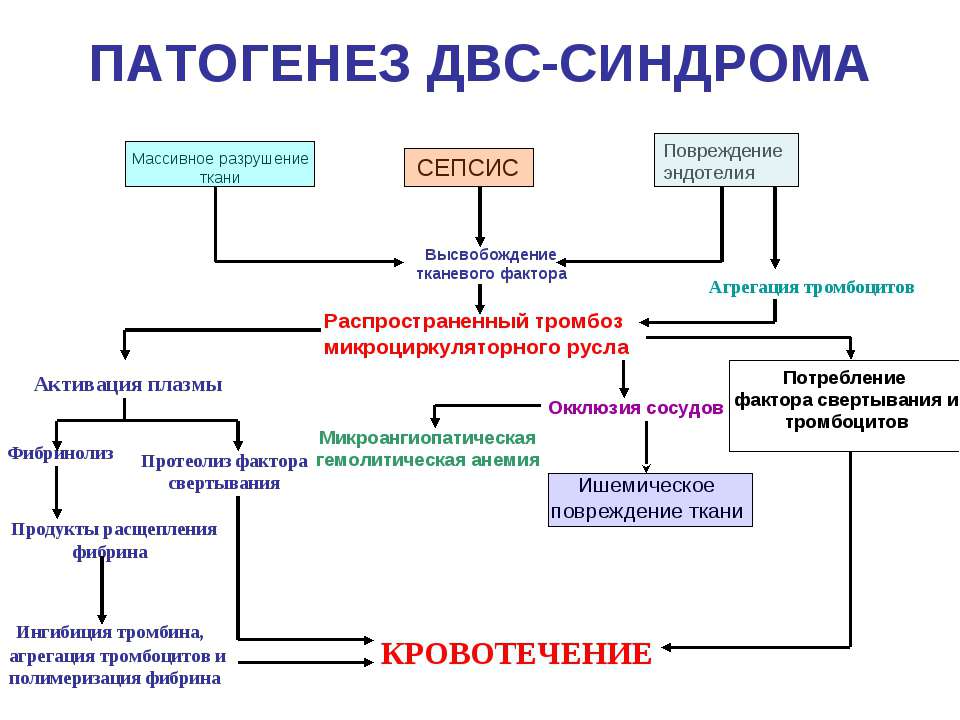
Patogeneze syndromu DIC
K selhání hemostázy u DIC dochází v důsledku hyperstimulace koagulace a rychlé deplece antikoagulačního a fibrinolytického hemostatického systému.
Vývoj syndromu DIC je způsoben různými faktory, které se objevují v krevním řečišti a přímo aktivují proces koagulace, nebo to dělají prostřednictvím mediátorů působících na endotel. Aktivátory syndromu DIC mohou zahrnovat toxiny, bakteriální enzymy, plodovou vodu, imunitní komplexy, stresové katecholaminy, fosfolipidy, snížený srdeční výdej a průtok krve, acidózu, hypovolémii atd.
K rozvoji syndromu DIC dochází v sekvenční změně 4 stadií.
I – počáteční stadium hyperkoagulace a intravaskulární agregace buněk. Je způsobena uvolňováním tkáňového tromboplastinu nebo látek, které mají tromboplastinový účinek a spouštějí vnitřní a vnější koagulační cesty, do krve. Může trvat několik minut a hodin (v akutní formě) až po několik dní a měsíců (v chronické formě).
II – stadium progresivní konzumní koagulopatie. Je charakterizován nedostatkem fibrinogenu, krevních destiček a plazmatických faktorů v důsledku jejich nadměrné spotřeby pro tvorbu trombů a nedostatečné náhrady.
III – kritické stadium sekundární fibrinolýzy a těžké hypokoagulace. Dochází k nerovnováze hemostatického procesu (afibrinogenémie, hromadění patologických produktů, destrukce červených krvinek) se zpomalením srážení krve (až k úplné neschopnosti srážení).
IV – fáze zotavení. Jsou pozorovány buď reziduální fokální dystrofické a nekrotické změny v tkáních určitých orgánů a zotavení, nebo komplikace v podobě akutního orgánového selhání.
Klasifikace syndromu DIC
Podle závažnosti a rychlosti vývoje může být syndrom DIC akutní (včetně fulminantního), subakutní, chronický a recidivující. Akutní forma trombohemoragického syndromu nastává při masivním uvolňování tromboplastinu a podobných faktorů do krve (v porodnické patologii, velkých operacích, traumatech, popáleninách, syndromu prodloužené komprese tkáně). Je charakterizována zrychlenou změnou stadií syndromu DIC a absencí normálního ochranného antikoagulačního mechanismu. Subakutní a chronické formy DIC jsou spojeny s rozsáhlými změnami na povrchu cévního endotelu (např. v důsledku aterosklerotických ložisek), které působí jako aktivační látka.
Syndrom DIC se může projevit lokálně (omezeně, v jednom orgánu) a generalizovaný (postihuje více orgánů nebo celé tělo). Na základě kompenzačního potenciálu organismu lze rozlišit kompenzovaný, subkompenzovaný a dekompenzovaný syndrom DIC. Kompenzovaná forma je asymptomatická, mikrosraženiny jsou lyzovány zvýšenou fibrinolýzou, koagulační faktory jsou doplňovány ze zásob a biosyntézou. Subkompenzovaná forma se projevuje ve formě hemosyndromu střední závažnosti; dekompenzované – charakterizované kaskádovými reakcemi reaktivní fibrinolýzy, selháním koagulačních procesů a nesrážlivostí krve.
Syndrom DIC se může vyskytovat při stejné aktivitě prokoagulační a vaskulárně-trombocytární složky hemostázy (smíšená patogeneze) nebo při převaze aktivity jedné z nich.
Příznaky DIC
Klinické projevy syndromu DIC jsou dány rychlostí rozvoje a prevalencí léze, stadiem procesu, stavem kompenzačních mechanismů a vrstvením symptomů vyvolávajícího onemocnění. Syndrom DIC je založen na komplexu trombohemoragických reakcí a orgánové dysfunkce.
U akutní manifestní formy se rychle (během několika hodin) rozvíjí generalizovaný syndrom DIC, který je charakterizován šokovým stavem s hypotenzí, ztrátou vědomí, známkami plicního edému a akutním respiračním selháním. Hemosyndrom se projevuje zvyšujícím se krvácením, masivním a profuzním krvácením (plicní, děložní, nosní, gastrointestinální). Charakteristický je vznik ložisek ischemické dystrofie myokardu, pankreatické nekrózy a erozivní a ulcerózní gastroenteritidy. Fulminantní forma syndromu DIC je charakterizována embolií plodovou vodou, kdy koagulopatie rychle (během minut) přechází do kritického stadia, doprovázená kardiopulmonálním a hemoragickým šokem. Úmrtnost matky a dítěte s touto formou syndromu DIC se blíží 80 %.
Subakutní forma syndromu DIC je lokálního charakteru s příznivějším průběhem. Menší nebo středně těžký hemosyndrom se projevuje petechiální nebo splývající hemoragickou vyrážkou, modřinami a hematomy, zvýšenou krvácivostí z míst vpichu a ran, krvácením ze sliznic (někdy „krvavý pot“, „krvavé slzy“). Kůže nabývá bledého mramorového vzhledu a na dotek je studená. Ve tkáni ledvin, plic, jater, nadledvin a gastrointestinálního traktu se rozvíjí edém, těžká plétora, intravaskulární koagulace, kombinace ložisek nekrózy a mnohočetných hemoragií. Nejběžnější, chronická forma DIC má často asymptomatický průběh. Ale s progresí onemocnění na pozadí se zvyšují projevy hemoragické diatézy a dysfunkce orgánů.
Syndrom DIC je doprovázen astenickým syndromem, špatným hojením ran, přidáním hnisavé infekce a vznikem keloidních jizev. Mezi komplikace DIC patří hemokoagulační šok, akutní respirační selhání, akutní selhání ledvin, nekróza jater, žaludeční vřed, střevní infarkt, nekróza pankreatu, ischemická cévní mozková příhoda a akutní posthemoragická anémie.
Diagnóza syndromu DIC
Ke stanovení DIC syndromu je nutný důkladný odběr anamnézy s pátráním po etiologickém faktoru, rozbor klinického obrazu a laboratorních údajů (celkový rozbor krve a moči, krevní nátěr, koagulogram, parakoagulační testy, ELISA). Je důležité posoudit povahu krvácení a objasnit stadium koagulopatie, které odráží hloubku poruch.
Syndrom DIC je charakterizován petechio-hematomovým krvácením a krvácením z několika míst najednou. V asymptomatických případech se hyperkoagulace zjišťuje pouze laboratorními metodami. Mezi povinné screeningové testy patří stanovení počtu krevních destiček, fibrinogenu, aPTT, protrombinového a trombinového času a Lee-Whiteova koagulačního času. Studium markerů intravaskulární koagulace – RFMC a PDF, D-dimer pomocí ELISA a parakoagulačních testů pomáhá potvrdit syndrom DIC.
Kritéria pro syndrom DIC jsou přítomnost fragmentovaných červených krvinek v krevním nátěru, nedostatek krevních destiček a fibrinogenu, zvýšená koncentrace PDP, snížená aktivita antitrombinu III v krevním séru, prodloužený aPTT a trombinový čas, nedostatek tvorby nebo nestabilita sraženiny nebo in vitro. Hodnotí se funkční stav „šokových orgánů“: plíce, ledviny, játra, kardiovaskulární systém, mozek. Syndrom DIC je nutné odlišit od primární fibrinolýzy a dalších koagulopatických syndromů.
Léčba syndromu DIC
Úspěšná léčba syndromu DIC je možná při jeho včasné diagnostice. U závažných symptomů ve formě krvácení a selhání orgánů jsou nutná aktivní terapeutická opatření. Pacienti se syndromem DIC by měli být hospitalizováni na JIP a v případě potřeby podstoupit mechanickou ventilaci a aktivní antišokovou terapii. U nízkosymptomatického DIC syndromu se jako hlavní léčba jeví léčba patologie pozadí, korekce hemodynamických parametrů a funkčních poruch orgánů.
Akutní DIC vyžaduje urgentní odstranění své hlavní příčiny, např. urgentní porod, hysterektomii při porodnické patologii nebo antibiotickou léčbu septických komplikací. K odstranění hyperkoagulace je indikováno podávání antikoagulancií (heparin), disagregancií (dipyridamol, pentoxifylin) a fibrinolytik. Pacienti by měli být pod neustálým dynamickým sledováním indikátorů hemostázy.
Jako substituční léčba syndromu DIC se používají transinfuze čerstvě zmrazené plazmy, krevních destiček nebo červených krvinek (při poklesu hladiny krevních destiček nebo Hb); kryoprecipitát (při srdečním selhání), fyziologický roztok. U život ohrožujícího krvácení je možné předepsat antifibrinolytika (kyselina aminokapronová, inhibitory proteáz). Na kožní krvácení a rány se aplikují obvazy s etamsylátem a hemostatickou houbou.
Podle indikací se používají kortikosteroidy, oxygenoterapie a plazmaferéza. Pro obnovení mikrocirkulace a zhoršených funkcí orgánů jsou předepsány angioprotektory, nootropní léky a syndromická terapie. V případě akutního selhání ledvin se provádí hemodialýza a hemodiafiltrace. U chronického diseminovaného intravaskulárního koagulačního syndromu je vhodné v pooperačním období použít antiagregancia, vazodilatancia a heparinovou terapii.
Prognóza a prevence syndromu DIC
Prognóza syndromu DIC je variabilní a závisí na základním, etiologicky významném onemocnění, závažnosti poruch hemostázy a včasnosti léčby. U akutního syndromu diseminované intravaskulární koagulace nelze vyloučit fatální konec v důsledku nekontrolovatelné velké krevní ztráty, rozvoje šoku, akutního selhání ledvin, akutního respiračního selhání nebo vnitřního krvácení. Prevence syndromu DIC zahrnuje identifikaci rizikových pacientů (zejména mezi těhotnými ženami a staršími lidmi) a léčbu základního onemocnění.
Syndrom DIC: léčba a diagnostika
Syndrom diseminované intravaskulární koagulace (DIC) je jednou z nejzávažnějších komplikací mnoha onemocnění. To je skutečná bolest hlavy pro každého resuscitátora, protože pacient v tomto stavu může kdykoli zemřít. Rozvíjí se poměrně rychle, není snadné ho léčit a prognóza na celý život, když se objeví, je značně nepříznivá.
Definice
DIC je patologický stav, který se vyvíjí v důsledku vyčerpání faktorů, které podporují srážení krve a působí proti němu. Základem tohoto procesu je blokáda malých cév uvolněnými krevními sraženinami, vyplývající z uvolnění velkého množství koagulačních faktorů do krve (hyperkoagulace). Krev, která zůstala v cévním řečišti, ztrácí schopnost srážení v důsledku snížení množství koagulačních faktorů, aktivace látek rozpouštějících sraženiny a akumulace produktů rozpadu bílkovin, které mají antikoagulační aktivitu.
Příčiny syndromu DIC
Mnoho závažných a kritických stavů může způsobit syndrom DIC. Téměř každá patologie, při které dochází k poškození cévní stěny, ke změně vlastností krve a rychlosti jejího průtoku cévami, může spustit kaskádu reakcí vedoucích k intravaskulární koagulaci. Hlavní příčiny onemocnění jsou následující:
- Jakákoli forma šoku. V tomto stavu dochází k vážnému zhoršení reologických vlastností krve (zvýšená viskozita) a také k poškození stěn malých cév.
- Těžké septické infekce. V tomto případě může být mechanismus intravaskulární koagulace spuštěn přímo bakteriálními toxiny nebo nepřímo prostřednictvím destrukce endotelu (vnitřní výstelky) cév mikroorganismy a jejich metabolickými produkty.
- Hemolýza (masivní destrukce červených krvinek). Vyskytuje se v důsledku transfuze nekompatibilní nebo exspirované krve, při těžké fyzické námaze, silné hypotermii, změnách atmosférického tlaku a také při užívání některých léků (chinidin, nitrofuran a sulfonamidové chemoterapeutické léky).
- Masivní transfuzní syndrom. Objem transfuze větší než 5 litrů se může stát spouštěcím faktorem syndromu DIC.
- Nekróza v různých orgánech. Infarkt myokardu, akutní cerebrovaskulární příhoda (mrtvice), některé formy pankreatitidy, akutní jaterní dystrofie, popáleniny kůže a sliznic, masivní chirurgické zákroky a úrazy, crash syndrom (neboli syndrom dlouhodobé komprese) – to vše vede k silnému uvolňování sody do krve nazývané tkáňový faktor – hlavní látka, která spouští kaskádu hyperkoagulačních reakcí.
- Imunitní a imunitní komplexní onemocnění.
- Nádorový proces, zejména s mnohočetnými metastázami.
- Hemodialýza, hemosorpce, mimotělní oběh (například při operaci srdce).
- Akutní otrava hemolytickými jedy.
- porodnická patologie. Patří sem mnoho situací, které vznikají během těhotenství a porodu – gestóza, placenta previa, brzké prasknutí plodové vody, brzké odloučení placenty, intrauterinní smrt plodu).
Příznaky DIC

Symptomy této patologie závisí na stupni vývoje onemocnění, stejně jako na formě syndromu – akutní nebo chronické. Podle stádia může být klinický obraz akutního syndromu DIC následující:
- Stádium hyperkoagulace, během níž je pozorována masivní tvorba krevních sraženin v krevních cévách malého průměru. Trvání tohoto stadia je velmi krátké a klinický obraz je obvykle maskován příznaky závažného základního onemocnění.
- Fáze hypokoagulace Toto je období, kdy se objeví první krvácení. V této fázi dochází k aktivaci faktorů bránících koagulaci a zároveň k vyčerpání faktorů podporujících koagulaci. V důsledku toho je hlavním klinickým příznakem syndromu DIC různé krvácení. Existují:
- Časné krvácení, vyskytující se hlavně v místě zničení tkání: při potratu nebo porodu – děloha, při chirurgických zákrocích – v řezných oblastech, při destruktivních procesech v plicích – resp. Souběžně s tím je zaznamenán výskyt krvácení a dalších lokalizací – subkutánní, submukózní, intradermální v místech vpichu.
- Pozdní krvácení je projevem zhoršení stavu pacienta. To může zahrnovat nosní a gastrointestinální krvácení, výskyt hematomů v podkožním tuku, v hýždích, dolní části zad atd.
- V dalších fázích, spolu s krvácením, příznaky funkčního a následně organického selhání postižené orgány a jako první trpí orgány prostoupené bohatou kapilární sítí: nadledviny, ledviny, plíce, játra, gastrointestinální trakt, slezina, kůže, sliznice.
Chronická DIC se obvykle projevuje jako trombóza a tromboembolie lokalizovaná v různých orgánech. Tato forma patologie se nejčastěji vyskytuje u lidí trpících maligními nádory. Hluboká žilní trombóza, která přechází v plicní embolii, je jednou z nejčastějších příčin úmrtí pacientů s nádory.
Diagnóza syndromu DIC
Klinická diagnostika DIC v časném stadiu je velmi obtížná: příznaky jsou slabé, nedochází ke krvácení a její trvání je velmi krátké. Když jsou faktory krevní koagulace vyčerpány a objevují se krvácení, lze diagnózu patologie provést s poměrně vysokou spolehlivostí. Navíc, čím více času uplynulo od prvního krvácení, tím snazší je identifikovat syndrom DIC. Nevýhodou bdělého čekání je rychlé zhoršení prognózy onemocnění. Proto je pacientům naléhavě poskytnuta řada testů, které ukazují stav koagulačního systému:
- čas srážení krve, který je normální nebo dokonce zkrácený ve stadiu hyperkoagulace a postupně se prodlužuje s rozvojem onemocnění (až 30 minut nebo více);
- počet krevních destiček v periferní krvi, který se postupně snižuje oproti normálu;
- trombinový čas, zvyšující se v závislosti na stádiu z normálních 5-11 sekund na 60 nebo více;
- analýza na D-dimery, které normálně chybí, ale s intravaskulární koagulací se prudce zvyšují.
V praxi se používají i další testy, které však neposkytují další informace důležité pro diagnostiku.
Specialista ošetřující pacienta musí jasně znát všechny metody diagnostiky syndromu DIC a jejich výsledky, protože taktika lékařských opatření závisí také na správném určení fáze procesu.
Léčba syndromu DIC
Léčba základního onemocnění je hlavní věcí, kterou je třeba udělat při boji s intravaskulární koagulací. Pokud se příčina komplikace neodstraní, nebude možné se jí zbavit. Proto racionální antibiotická terapie infekcí, adekvátní hemostáza u poranění jakéhokoli charakteru, detoxikace při otravě může vést až ke spontánnímu vymizení syndromu DIC.
Pokud nedojde k spontánní regresi, měli byste okamžitě začít bojovat s patologií. Léčba onemocnění se provádí s ohledem na jeho fázi:
- Stupeň 1. Hyperkoagulaci je třeba předcházet užitím heparinu, intravenózními infuzemi rheopolyglucinu v kombinaci s protidestičkovými látkami a podáváním kortikosteroidů.
- Stupeň 2. K výše uvedeným lékům se přidává nitrožilní infuze albuminu, čerstvé zmrazené plazmy, plné krve nebo červených krvinek.
- Stupeň 3. V této fázi se dramaticky mění přístup k léčbě, protože zde je na prvním místě činnost systému, který brání srážení krve. Používají se léky potlačující aktivitu antikoagulačních faktorů (Gordox, Contrical) a posilující funkci krevních destiček (etamzilát). Paralelně s tím se snaží aktivovat koagulační systém infuzí plazmy. Pokud je hemoglobin nízký, podává se v malých množstvích také plná krev. Podávání heparinu je zastaveno.
- Stupeň 4. V této fázi jsou aktivity stejné jako ve třetí fázi s přídavkem roztoků na bázi albuminu a želatiny.

Paralelně s těmito akcemi korigují poruchy vodně-elektrolytových a acidobazických podmínek, normalizují funkci ledvin, podporují dýchací funkce a kompenzují ztráty krve.
Prevence
Znalost příčin syndromu DIC umožňuje opatření k jeho prevenci. Samozřejmě není možné předvídat vše, ale dodržování několika pravidel může vážně snížit riziko vzniku této vážné patologie:
- je-li nutná chirurgická léčba, zvolit nejšetrnější operační techniku;
- použití antikoagulancií pro jakoukoli patologii, která může být komplikována syndromem DIC;
- vyhýbání se hadímu kousnutí a chemické intoxikaci;
- odmítnutí nebo minimální použití plné krve ve prospěch jejích derivátů (masa erytrocytů, plazma) a náhražky plazmy;
- včasné odhalení a léčba rakoviny.
Syndrom DIC je extrémně závažná komplikace klinické patologie, vyznačující se velmi vysokou mortalitou – v závislosti na příčině umírá až 50 % pacientů. Proto lze preventivní opatření považovat za ještě důležitější než opatření terapeutická. Britové mají přísloví: „Unce prevence je lepší než libra léčby“ a dokonale se vztahuje na syndrom diseminované intravaskulární koagulace.
Bozbey Gennady Andreevich, pohotovostní lékař
20,835 1 zobrazení celkem, dnes XNUMX zobrazení
DIC
Syndrom DIC je jednou z nejčastějších a nejzávažnějších, život ohrožujících poruch hemostatického systému (hemostáza je komplex tělesných reakcí zaměřených na prevenci a zastavení krvácení).
Synonyma pro DIC syndrom jsou trombohemoragický syndrom, konzumní koagulopatie, hyperkoagulační syndrom, defibrační syndrom.
DIC syndrom (syndrom diseminované intravaskulární koagulace) je:
- sekundární patologický proces, který se vyskytuje při konstantní a prodloužené stimulaci hemostatického systému;
- patologický proces, který má fázový průběh, s počáteční aktivací a následným hlubokým, rostoucím vyčerpáním všech částí hemostatického systému až po úplnou ztrátu schopnosti srážení krve s rozvojem katastrofálního nekontrolovaného krvácení a těžkého generalizovaného hemoragického syndromu;
- patologický proces, při kterém je zaznamenána progresivní difuzní intravaskulární koagulace s mnohočetnou a rozšířenou tvorbou krevních mikrosraženin a agregátů jejích vytvořených prvků, což zhoršuje její reologické vlastnosti, blokuje mikrocirkulaci ve tkáních a orgánech, způsobuje v nich ischemické poškození a vede k mnohočetným orgánovým lézím .
V závislosti na intenzitě tvorby a vstupu tromboplastinu do krve, který se tvoří při destrukci buněk, včetně krvinek, má syndrom DIC různé klinické formy:
- bleskově rychlý;
- akutní;
- subakutní;
- zdlouhavý;
- chronický;
- latentní;
- místní;
- zobecněný;
- kompenzováno;
- dekompenzovaný.
Spouštěcími faktory syndromu DIC může být široká škála intenzivních nebo déletrvajících podnětů, tak či onak zapadajících do Virchowovy triády – poruchy krevního oběhu, jeho vlastností nebo cévní stěny.
1. V případě porušení reologických charakteristik krve a hemodynamiky
- jakýkoli druh šoku
- ztráta krve,
- opojení,
- sepse,
- Rhesus konfliktní těhotenství,
- zástava oběhu a následná resuscitace,
- gestóza,
- děložní atonie,
- placenta previa,
- masáž dělohy
2. Když se krev dostane do kontaktu s poškozenými buňkami a tkáněmi
- ateroskleróza
- prenatální smrt plodu,
- onkologických onemocnění
3. Při změně vlastností krve a při masivním vstupu tromboplastických látek do krve
- leukémie,
- embolie plodovou vodou,
- transfuze nekompatibilní krve,
- septický potrat,
- abrupce normálně umístěné placenty s krvácením do dělohy,
- placenta accreta,
- ruptura dělohy,
- operace parenchymatických orgánů: děloha, játra, plíce, prostata, ledviny;
- akutní nemoc z ozáření,
- dlouhodobý kompartment syndrom,
- gangréna,
- transplantace orgánů, chemoterapie, nekróza pankreatu, infarkt myokardu atd.).
Během syndromu DIC existují 4 fáze:
Fáze 1 – fáze hyperkoagulace a hyperagregace trombocytů;
Fáze 2 – přechodná fáze (vícestranné posuny koagulace krve směrem k hyper- i hypokoagulaci);
3. stadium – fáze hluboké hypokoagulace (krev se vůbec nesráží);
4. stadium – fáze řešení (buď se parametry hemostázy normalizují, nebo se rozvinou komplikace vedoucí ke smrti).
Příznaky diseminované intravaskulární koagulace závisí na mnoha faktorech (příčina, která ji vyvolala, klinický obraz šoku, poruchy všech částí hemostázy, trombóza, zmenšený objem cévního řečiště, krvácení, anémie, dysfunkce a dystrofie cílových orgánů, metabolické poruchy).
V první fázi dochází ke zvýšené srážlivosti krve, okamžité tvorbě sraženin ve velkých cévách a krevních sraženin v malých (při operaci). Odebrat krev od pacienta na analýzu není možné, protože se okamžitě srazí. První fáze probíhá zpravidla velmi rychle a lékaři si ji nevšimnou. Dochází k prudkému poklesu krevního tlaku, kůže je bledá, pokrytá studeným lepkavým potem, puls je slabý (vláknitý). Pak se rozvíjí respirační selhání v důsledku poškození plic, vlhkého kašle a krepitu v plicích, cyanózy kůže, studených nohou a rukou.
Ve druhé fázi přetrvávají stejné příznaky jako v první fázi DIC, navíc se do procesu zapojují ledviny (selhání ledvin), nadledvinky a trávicí trakt (nevolnost, zvracení, bolesti břicha, průjem). V mozku se tvoří mikrotromby (bolesti hlavy, závratě, křeče, ztráta vědomí až koma, parézy a ochrnutí, mrtvice).
Třetí fáze (hypokoagulační stadium) je charakterizováno masivním krvácením, a to jak z počátečního ložiska, tak z jiných orgánů (střevní a žaludeční krvácení v důsledku ulcerace sliznice, krev v moči – poškození ledvin, sputum smíšené s krví při kašli) .
Charakteristický je také rozvoj hemoragického syndromu (vznik masivních krvácení, hematomů, petechií, nezastavitelné krvácení v místě vpichu a při operaci, krvácení z dásní, krvácení z nosu atd.).
Čtvrtá fáze při včasné a adekvátní léčbě vede k obnovení hemostázy a zastavení krvácení, často však končí smrtí s masivním poškozením vnitřních orgánů a krvácením.
Základní laboratorní testy:
- stanovení krevních destiček (se syndromem DIC dochází k poklesu krevních destiček ve fázi 2, 3 a 4);
- doba srážení krve (norma je 5 – 9 minut, v 1. stupni se indikátor zkracuje, v dalších fázích se doba prodlužuje);
- doba krvácení (normálně 1 – 3 minuty);
- APTT (aktivovaný parciální tromboplastický čas – zvýšení ve 2. a 3. fázi syndromu DIC);
- protrombinový čas, trombinový čas, stanovení doby rekalcifikace aktivované plazmy – AVR (zvýšení ve druhém a třetím stadiu syndromu DIC);
- lýza sraženiny (normálně ne, ve fázi 3 je lýza rychlá a ve fázi 4 se sraženina netvoří);
- fibrinogen (normálně 2 – 4 g/l, klesá ve 2., 3. a 4. stupni);
- studium fenoménu fragmentace erytrocytů v důsledku jejich poškození fibrinovými vlákny (test je obvykle negativní, pozitivní test ukazuje na syndrom diseminované intravaskulární koagulace);
- snížení počtu červených krvinek (anémie, snížený objem krve);
- snížený hematokrit (hypovolémie);
- stanovení acidobazické a elektrolytové bilance.
Terapii syndromu DIC provádí lékař, který se s touto patologií setkal (tedy ošetřující lékař) spolu s resuscitátorem. V chronickém průběhu syndromu DIC jeho léčbu provádí terapeut a hematolog.
V první řadě je nutné odstranit příčinu syndromu DIC. Například u sepse je předepsána antibakteriální a transufuzní (nitrožilní infuze krevních produktů) terapie, u traumatického šoku – adekvátní úleva od bolesti, imobilizace, okysličení a včasná chirurgická intervence. Nebo u nádorových onemocnění – chemoterapie a radioterapie, u infarktu myokardu – tišení bolesti, obnovení srdečního rytmu a hemodynamiky, u porodnických a gynekologických patologií radikální opatření (hysterektomie, císařský řez).
Obnova hemodynamiky a reologických vlastností krve se provádí pomocí infuzně-transfuzních infuzí.
Indikována je infuze čerstvé zmrazené plazmy, která nejenže obnoví objem cirkulující krve, ale obsahuje i všechny koagulační faktory.
Dále se podávají krystaloidní (fyziologický roztok, glukóza) a koloidní roztoky (polyglucin, rheopolyglucin) v poměru 4/1 a bílkovinné krevní produkty (albumin, protein).
Je předepsán přímý antikoagulant – heparin. Dávka heparinu závisí na stadiu syndromu DIC (ve fázích 1–2 je významná). Při výrazné anémii se transfuzují čerstvé (ne více než 3 dny) červené krvinky.
V léčbě těžké generalizované DIC se používají koncentráty fibrinogenu a krevních srážecích faktorů (kryoprecipetát). Inhibitory proteolýzy – antiproteázy – se používají k potlačení tkáňových proteáz, které se uvolňují při poškození buněk (contrical, trasylol, gordox). Předepisují se také kortikosteroidy (hydrokortison, dexamethason), které zvyšují srážlivost krve.
Paralelně probíhá boj proti víceorgánovému selhání (podpora funkce plic, ledvin, trávicího traktu, nadledvin). Ve fázích 2–4 DIC se k obnovení lokální hemostázy používá směs kyseliny aminokapronové, suchého trombinu, etamsylátu sodného a adroxonu. Tato směs se zavádí do dutiny břišní drenážemi, orálně, ve formě tamponů do dutiny děložní a poševní a na ránu se přikládají ubrousky navlhčené roztokem.
Celý proces intenzivní terapie trvá 1–5 dní (v závislosti na závažnosti DIC) a následná léčba pokračuje až do úplného nebo téměř úplného uzdravení všech víceorgánových poruch.
Mezi hlavní komplikace DIC patří:
- hemokoagulační šok (kritický pokles krevního tlaku, poruchy dýchacího a srdečního systému atd.);
- posthemoragická anémie;
- smrtelný výsledek.
Prognóza závisí na závažnosti, průběhu a stadiu syndromu DIC. Ve stadiu 1 a 2 je prognóza příznivá, ve stadiu 3 pochybná, ve 4. stadiu (při nedostatečné nebo chybějící léčbě) letální.
DIC
Syndrom DIC (diseminovaná intravaskulární koagulace) je patologický nespecifický proces spouštěný vstupem faktorů aktivujících agregaci krevních destiček a srážení krve do krevního oběhu. V krvi se tvoří trombin, dochází k aktivaci a rychlému vyčerpání plazmatických enzymových systémů (fibrinolytikum, kalikrein-kinin, koagulace). To způsobuje tvorbu agregátů krevních buněk a mikrosraženin, které narušují mikrocirkulační cirkulaci ve vnitřních orgánech, což vede k rozvoji:
- hypoxie;
- acidóza;
- trombohemoragie;
- intoxikace těla produkty rozkladu bílkovin a jinými nedostatečně oxidovanými metabolity;
- dystrofie a hluboké orgánové dysfunkce;
- sekundární profuzní krvácení.
Příčiny
Vývoj syndromu DIC může být komplikován mnoha patologickými stavy:
- všechny typy šoků;
- porodnická patologie (například nevyvíjející se těhotenství nebo předčasná abrupce normálně umístěné placenty);
- akutní intravaskulární hemolýza na pozadí hemolytické anémie, otravy hemokoagulačními a hadími jedy;
- destruktivní procesy v pankreatu, ledvinách nebo játrech;
- hemolyticko-uremický syndrom;
- trombocytopenická purpura;
- generalizovaná purulentní infekce, sepse;
- zhoubné novotvary;
- masivní chemické nebo tepelné popáleniny;
- imunitní komplex a imunitní onemocnění;
- závažné alergické reakce;
- rozsáhlé chirurgické zákroky;
- silné krvácení;
- masivní krevní transfuze;
- prodloužená hypoxie;
- koncové stavy.
Syndrom DIC je extrémně život ohrožující patologie; jeho vývoj je provázen vysokou mortalitou. Bez léčby zemře téměř 100 % pacientů.
Důkaz
Syndrom DIC se projevuje rozvojem různých krvácení (z dásní, trávicího traktu, nosu), výskytem masivních hematomů v místech vpichu atp.
Kromě patologie v systému srážení krve postihují změny DIC téměř všechny orgánové systémy. Klinicky se to projevuje následujícími příznaky:
- poruchy vědomí až stupor (ale není místní neurologický deficit);
- tachykardie;
- pokles krevního tlaku;
- syndrom respirační tísně;
- hluk z pleurálního tření;
- zvracení s krví;
- šarlatová krev ve stolici nebo meléna;
- krvácení z dělohy;
- prudké snížení množství vyloučené moči;
- zvýšení azotemie;
- cyanóza kůže.
diagnostika
K diagnostice syndromu DIC se používají laboratorní testy:
- Měření antitrombinu III (normální 71–115 %) – jeho hladina klesá.
- Parakoagulační protaminový test. Umožňuje stanovit monomery fibrinu v krevní plazmě. U syndromu DIC se stává pozitivní.
- Stanovení rozkladu fibrinu D-dimer vzniklý jako výsledek působení plasminu na fibrinové sraženiny. Přítomnost jmenovaného fragmentu ukazuje na fibrinolýzu (přítomnost plasminu a trombinu). Tento test je velmi specifický pro potvrzení diagnózy DIC.
- Stanovení fibrinopeptidu A. Umožňuje identifikaci produktů rozkladu fibrinogenu. Hladina tohoto peptidu je zvýšená u syndromu DIC, který je spojen s aktivitou trombinu.
Stanoví se také počet krevních destiček v periferní krvi a vyšetří se koagulogram. Hlavní kritéria pro syndrom DIC:
- protrombinový čas – více než 15 sekund (normální – 10–13 sekund);
- plazmatický fibrinogen – méně než 1,5 g/l (normální – 2,0–4,0 g/l);
- krevní destičky – méně než 50 x 10 9 / l (normální – 180–360 x 10 9 / l).
Syndrom DIC se projevuje rozvojem různých krvácení (z dásní, trávicího traktu, nosu), výskytem masivních hematomů v místech vpichu atp.
Léčba
Léčba syndromu DIC zahrnuje:
- provádění lokální hemostázy;
- protišoková terapie;
- udržování vitálních funkcí;
- heparinová terapie;
- náhrada ztráty krve a léčba jejích následků;
- užívání léků, které zlepšují mikrocirkulaci;
- transfuze koncentrátu krevních destiček pro těžkou trombocytopenii.
V těžkých případech DIC je indikováno intravenózní podání antitrombinu III, který inaktivuje plazmin, trombin a další koagulační enzymy.
Prevence
Prevence rozvoje syndromu DIC zahrnuje:
- provádění chirurgických zákroků za použití nejméně traumatických technik;
- včasná léčba nádorů a jiných patologií, které mohou způsobit diseminovanou intravaskulární koagulaci;
- prevence popálenin, kousnutí hadem, otravy;
- adekvátní terapie při ztrátě krve přesahující 1 litr.
Důsledky a komplikace
Hlavní komplikace syndromu DIC:
- syndrom respirační tísně;
- akutní hepatorenální selhání;
- hemokoagulační šok;
- masivní krvácení;
- anemické kóma;
- těžká posthemoragická anémie.
Syndrom DIC je extrémně život ohrožující patologie; jeho vývoj je provázen vysokou mortalitou. Bez léčby téměř 100 % pacientů s DIC umírá. Aktivní intenzivní péče může snížit úmrtnost na 20 %.

Vzdělání: v roce 1991 absolvoval Taškentský státní lékařský institut s titulem v oboru všeobecné lékařství. Opakovaně navštěvované opakovací kurzy.
Pracovní zkušenosti: anesteziolog-resuscitátor městského porodního komplexu, resuscitátor hemodialyzačního oddělení.
Informace jsou zobecněné a jsou poskytovány pro informační účely. Při prvních příznacích onemocnění se poraďte s lékařem. Samoléčba je zdraví nebezpečná!
Čtyři plátky hořké čokolády obsahují asi dvě stě kalorií. Pokud se tedy nechcete mít lépe, je lepší nejíst více než dva plátky denně.
Průměrná délka života leváků je nižší než u praváků.
Nejvzácnějším onemocněním je Kuruova nemoc. Nemocní jím jsou pouze zástupci kmene Fur na Nové Guineji. Pacient umírá smíchy. Předpokládá se, že příčinou onemocnění je požírání lidského mozku.
Osoba užívající antidepresiva se ve většině případů opět dostane do deprese. Pokud se člověk vyrovnal s depresí sám, má šanci na tento stav navždy zapomenout.
Spadnutí z osla si s větší pravděpodobností zlomí vaz než pád z koně. Jen se nesnažte toto tvrzení vyvrátit.
V průběhu života průměrný člověk vyprodukuje až dvě velké kaluže slin.
V našich střevech se rodí, žijí a umírají miliony bakterií. Jsou vidět pouze při velkém zvětšení, ale pokud by se dali dohromady, vešly by se do obyčejného kávového šálku.
Podle mnoha vědců jsou vitamínové komplexy pro člověka prakticky nepoužitelné.
Pokud by vaše játra přestala fungovat, smrt by nastala do jednoho dne.
Během kýchnutí naše tělo úplně přestane fungovat. Dokonce i srdce se zastaví.
Vzdělaný člověk je méně náchylný k onemocněním mozku. Intelektuální aktivita přispívá k tvorbě další tkáně, která kompenzuje nemocné.
První vibrátor byl vynalezen v 19. století. Pracoval na parním stroji a byl určen k léčbě ženské hysterie.
Známý lék „Viagra“ byl původně vyvinut pro léčbu arteriální hypertenze.
I když člověku nebije srdce, může žít ještě dlouho, jak nám předvedl norský rybář Jan Revsdal. Jeho „motor“ se na 4 hodiny zastavil poté, co se rybář ztratil a usnul ve sněhu.
Podle studií WHO každodenní půlhodinový rozhovor na mobilním telefonu zvyšuje pravděpodobnost vzniku mozkového nádoru o 40 %.
Zdravá záda jsou darem osudu, kterého je třeba si velmi pečlivě vážit. Ale kolik z nás myslí na prevenci, když nás nic netrápí! Prostě nejsme.
