Léčba symptomů hypertenze 2. stupně riziko rozvoje.
Obsah [Zobrazit obsah]
Hypertenze stupeň 2 symptomy léčba riziko rozvoje
Hypertenze 2. stupně je charakterizována zvýšením krevního tlaku na 160–179 na 100–109 mmHg. Umění. Pokud taková čísla přetrvávají dlouhodobě a pacientovi není poskytnuta potřebná lékařská péče nebo je poskytována nesprávně, onemocnění progreduje a mohou nastat nebezpečné komplikace.
Co to je – hypertenze 2. stupně
Hypertenze je charakterizována přetrvávající arteriální hypertenzí, tedy zvýšením krevního tlaku nad 130/80 mm Hg. Umění. V závislosti na míře překročení normy se určuje stupeň onemocnění. Patologie se vyskytuje chronicky, po mnoho měsíců nebo dokonce let. V takové dlouhodobé dynamice je těžké zaznamenat progresi onemocnění, ale dochází k němu – pomalu, ale jistě se vyčerpávají kompenzační síly těla a onemocnění se posouvá do další fáze.
Stupeň 2 znamená, že tlak kolísá v rozmezí 160–179 mmHg. Umění. pro horní, systolický tlak a 100–109 mm Hg. Umění. diastolický. Jsou to dosti vysoká čísla, proto tato diagnóza vyžaduje prevenci hypertenzních krizí, úpravu životosprávy, pravidelnou kontrolu krevního tlaku a medikamentózní terapii.
Důležitou podmínkou účinnosti léčby je úprava životosprávy – odstranění fyzické nečinnosti, vzdání se špatných návyků, nadměrné fyzické a psychické zátěže, normalizace práce a odpočinku, zdravé stravování s omezeným příjmem soli.
Stádia hypertenze
Podle poškození vnitřních orgánů s největším prokrvením (tzv. cílové orgány nebo šokové orgány, které více než jiné potřebují stálou a nepřerušovanou výživu) se rozlišují tři stadia onemocnění:
- Fáze 1 – zdravotní stav pacienta je normální, je zaznamenán vysoký krevní tlak, ale nebylo zjištěno poškození vnitřních orgánů a systémů, stejně jako jejich funkční nedostatečnost;
- 2. stupeň – jsou pozorovány patologické změny ve stromatu a parenchymu vnitřních orgánů, začíná proces degenerace šokových orgánů – ledvin, jater, srdce a mozku. Makroskopický preparát vykazuje krvácení do orgánů, jejich funkční účinnost klesá. Druhý stupeň je charakterizován nekritickým poškozením jednoho nebo více cílových orgánů;
- Stádium 3 – jsou pozorovány závažné komplikace z šokových orgánů, trpí jejich parenchym, objevují se ložiska nekrózy, která jsou nahrazena pojivovou tkání. Známky dysfunkce z různých systémů – mozek, srdce, vizuální analyzátor. Zdravotní stav pacienta se zhoršuje a riziko komplikovaných hypertenzních krizí je vysoké. Pacient v této fázi musí pravidelně užívat léky k udržení normálního fungování.
Hypertenze druhého stupně může být v jakékoli fázi.
Úrovně nebezpečí patologie
Existuje několik úrovní rizika onemocnění. Určují, jak vysoká je pravděpodobnost výskytu komplikací a také to, jak dalece pokročily změny důležitých orgánů, a pomáhají tak vyvinout adekvátní léčebnou taktiku.
Riziko 1 znamená, že pravděpodobnost komplikací je nízká, méně než 15 %. Změny v šokových orgánech jsou minimální nebo nejsou pozorovány vůbec. Neexistují žádná chronická onemocnění a další faktory, které mohou negativně ovlivnit průběh onemocnění a zkomplikovat jeho léčbu.
Srdeční příznaky zahrnují dušnost, bušení srdce, arytmie, slabost a úzkost, pocit sevření na hrudi, bolest na hrudi a příležitostně neproduktivní kašel.
Riziko hypertenze stadia 2 je spojeno s přítomností nejméně tří rizikových faktorů, jako je kouření, obezita, sedavý způsob života a diabetes mellitus. Vnitřní orgány trpí. Změny se týkají i krevního systému – provedením rozboru je možné určit markery poškození některých orgánů v krvi. Existují jasné příznaky charakteristické pro arteriální hypertenzi.
Riziko hypertenze 3. stupně – tento stav je rozšířený u starších lidí. K tomu dochází v důsledku ztráty elasticity stěn krevních cév. Průběh onemocnění komplikují další chronické patologické stavy, například ischemická choroba srdeční, která kombinuje své negativní účinky s dilatací nebo kompenzační hypertrofií srdečních částí. Zhoršený průtok krve ovlivňuje všechny tělesné funkce.
Riziko 4, nejzávažnější, je spojeno se zkušenými exacerbacemi onemocnění nebo dlouhodobými chronickými patologiemi, které se obvykle odrážejí v anamnéze pacienta. Tento stupeň rizika je typický pro pacienty s vaskulární aterosklerózou ve stadiu obstrukce plátem a lumen, po infarktu myokardu, cévní mozkové příhodě nebo tranzitorní ischemické atace. Riziko 4 vyžaduje pravidelné vyšetření lékařem a medikamentózní podporu.
Příčiny
Hypertenze je multifaktoriální onemocnění, u kterého není možné stanovit jednu jasnou příčinu, jeho patogeneze postihuje mnoho systémů. Je však známo, že hlavním mechanismem zvyšování krevního tlaku je vytvoření začarovaného kruhu spojeného se zvýšením koncentrace reninu vylučovaného ledvinami v krvi. Renin se v plicích přeměňuje na angiotenzin I a poté na angiotenzin II – jeden z nejsilnějších vazokonstriktorů (tj. látky zužující cévy) biologického původu v lidském těle. To stimuluje sekreci aldosteronu, ovlivňuje sekreci vazopresinu a retenci tekutin. Konečným stádiem je zduření cévního endotelu, kam proudí sodíkové ionty a voda.
Protože hlavní příčinu takové kaskády reakcí je obvykle nemožné identifikovat, byly identifikovány rizikové faktory, které ovlivňují riziko patologie. Tyto zahrnují:
- kouření – složky tabákového kouře způsobují nejen místní podráždění bronchiálního stromu, ale také těžký vazospasmus. To vede k ischemii, která je nebezpečná zejména pro mozek a periferní cévy. Neustálé křeče (mnohokrát denně) narušují fungování vazomotorického centra a cévy jsou méně schopné kompenzovat srdeční impuls;
- obezita – nadměrná tělesná hmotnost je viditelná nejen zvenčí, tukové zásoby se nacházejí i uvnitř těla. Kardiovaskulární systém se špatně vyrovnává s objemem krve, kterou je potřeba pumpovat přes mikrocévy v tukové tkáni, a je neustále přetěžován;
- cholesterolémie – vysoká hladina cholesterolu v krvi vede k tvorbě tukových skvrn a linek a následně plaků. Plak narušuje celistvost cévní stěny, způsobuje zúžení průsvitu cévy a lokálně zvyšuje tlak v cévním řečišti;
- diabetes mellitus – narušuje všechny typy metabolismu, a proto má škodlivý vliv na energetické zásobení srdečního svalu, jakož i na využití cholesterolu a dalších látek ovlivňujících krevní tlak;
- věk a pohlaví – čím je člověk starší, tím méně má cévy elastické a hůře snášejí tep bez tlakových rázů. Ženy mají přirozenou ochranu v podobě estrogenu – výrazně snižuje krevní tlak, takže jejich hypertenze často debutuje po menopauze, kdy produkce estrogenu prudce klesá. U mužů se hypertenze rozvine v dřívějším věku, protože jejich cévy nemají hormonální ochranu;
- genetická predispozice – bylo objeveno více než 20 genů, které jsou tak či onak spojeny se zvýšeným krevním tlakem a patologií kardiovaskulárního systému. Pokud pokrevní příbuzný trpí hypertenzí, šance na vznik onemocnění se výrazně zvyšuje.
Orgánové poškození je častější ve 3. stupni, ale může se objevit i ve 2. stupni během hypertenzních krizí, zvláště komplikovaných. Přečtěte si také:
Příznaky hypertenze druhého stupně
Projevy onemocnění závisí na těch orgánech a systémech, které trpí vysokým krevním tlakem a nedostatečným prokrvením. Existují srdeční, mozkové (cerebrální), ledvinové a symptomy spojené s poškozením sítnice. Hlavní je však zvýšena na 160–179/100–109 mm Hg. Umění. PEKLO.
Srdeční příznaky zahrnují dušnost, bušení srdce, arytmie, slabost a úzkost, pocit sevření na hrudi, bolest na hrudi a příležitostně neproduktivní kašel.
Cerebrální: přetrvávající bolest hlavy, poruchy spánku, záchvaty závratí, tinnitus, nevolnost (během krize – až zvracení). Může dojít ke snížení paměti, výkonnosti, apatii, nízké fyzické aktivitě a únavě.
Při poškození ledvin je pozorována dysurie (příliš časté nebo naopak vzácné močení, nykturie), změny ve složení a vzhledu moči, ledvinový edém (měkký, teplý, pozorovaný ráno po nočním spánku).
Poškození sítnice je charakterizováno sníženým viděním, blikajícími skvrnami nebo výskytem mlhy před očima, ztmavnutím očí.
diagnostika
Během vyšetření lékař dodržuje určitý algoritmus. Diagnostika začíná odběrem anamnézy a objektivním vyšetřením pacienta, po kterém se třikrát změří tlak střídavě na obou pažích a zjistí se jeho průměrná hodnota. Poté je pacient odeslán na vyšetření upřesňující diagnózu – EKG a ultrazvuk srdce ke zjištění dilatace či hypertrofie, vyšetření fundu na přítomnost změněných cév a poškození terče zrakového nervu.
Laboratorní testy zahrnují obecný rozbor krve a moči, biochemický krevní test, stanovení koncentrace volného cholesterolu, stanovení rychlosti glomerulární filtrace, clearance kreatininu.
V případě hypertenze 2. stupně s vysokým rizikem můžete získat neschopenku, o tom rozhoduje zvláštní komise na základě prostudování dokumentů dodaných ošetřujícím lékařem.
Léčba
Hypertenze 2. stupně obvykle vyžaduje medikamentózní terapii.
Používají se následující skupiny léků:
- diuretika – odvádějí z těla tekutiny, snižují objem cirkulující krve, zmírňují otoky, upravují metabolismus voda-sůl. Jejich použití se provádí přísně pod lékařským dohledem, protože existuje riziko rozvoje poruch metabolismu elektrolytů. Tato skupina zahrnuje Furosemid, Lasix, Manitol, Veroshpiron, Hypothiazid, Indapamid;
- ACE blokátory – zabraňují přeměně reninu na angiotenzin, čímž narušují patogenetický řetězec hypertenze. Účinnými léky v této skupině jsou Captopril, Lisinopril, Hartil;
- beta-adrenergní blokátory – vážou se na beta-adrenergní receptory a blokují je, čímž normalizují kontraktilní činnost srdce a způsobují relaxaci cév. Kromě hypotenzního účinku mají schopnost eliminovat arytmii a normalizovat srdeční cyklus. Tato skupina zahrnuje Atenolol, Bisoprolol, Nebivolol;
- antagonisté vápníku – prvky hladkého svalstva v cévní stěně se stahují v důsledku interakce s ionty vápníku. Léky, které blokují vápníkové kanály a jsou jeho antagonisty, zabraňují kontrakci cév, zužování jejich průsvitu a zvyšování tlaku. Jedná se o Nifedipin, Amlodipin, Verapamil;
- léky další skupiny – léky, které působí na centrální nervový systém, sedativa, sedativa, trankvilizéry a další.
Kromě toho existuje mnoho kombinovaných léků na snížení krevního tlaku, které obsahují několik účinných látek, které poskytují komplexní účinek.
Stupeň 2 znamená, že tlak kolísá v rozmezí 160–179 mmHg. Umění. pro horní, systolický tlak a 100–109 mm Hg. Umění. diastolický.
Důležitou podmínkou účinnosti léčby je úprava životosprávy – odstranění fyzické nečinnosti, vzdání se špatných návyků, nadměrné fyzické a psychické zátěže, normalizace práce a odpočinku, zdravé stravování s omezeným příjmem soli.
Následky a postižení
Následky hypertenze mohou být velmi vážné, pokud nejsou včas léčeny. Orgánové poškození je častější ve 3. stupni, ale může se objevit i ve 2. stupni během hypertenzních krizí, zvláště komplikovaných.
Může se vyvinout ischemická choroba srdeční, která dříve nebo později povede k infarktu myokardu, rozvoji akutního nebo chronického srdečního selhání, akutní cévní mozkové příhody (mrtvice), rozvoji selhání ledvin, jater, dýchání, vzniku aorty. aneuryzma nebo jiné velké tepny, případně její prasknutí.
V případě hypertenze 2. stupně s vysokým rizikem můžete získat neschopenku, o tom rozhoduje zvláštní komise na základě prostudování dokumentů dodaných ošetřujícím lékařem.
Video
Nabízíme vám sledovat video na téma článku.
Hypertenze 2. fáze: příznaky a léčba
Časté zvyšování krevního tlaku rychle přechází do chronického stadia rozvoje hypertenze. Hypertenze 2. stupně je nejnebezpečnější! Pokud se během tohoto období léčba neuplatní, krevní tlak zůstane trvale vysoký.
Ze všech chronických onemocnění postihujících kardiovaskulární systém je arteriální hypertenze nejčastější. Patologie je charakterizována periodickým nebo pravidelným zvyšováním krevního tlaku.
140/90 mmHg je značka, která signalizuje vysoký krevní tlak u dospělých.
Odborníci rozlišují tři stupně hypertenze. Tato klasifikace je stanovena podle různých ukazatelů krevního tlaku:
U třetího, nejtěžšího stupně onemocnění je možné úmrtí na mozkovou mrtvici nebo infarkt. Střední, 2. stupeň hypertenze však není o nic méně nebezpečný, protože může rychle a nepozorovaně přejít do další fáze vývoje.
Co je nebezpečné onemocnění
Pokud nezačnete přijímat opatření ke snížení krevního tlaku včas, můžete se stát doživotní invaliditou!
Nebezpečí onemocnění spočívá v tom, že si člověk časem jednoduše zvykne na vysoké známky na tonometru a zároveň se cítí uspokojivě. Při vysokém krevním tlaku je postižen nejen cévní systém, ale také srdce, mozek, ledviny.
Latentní průběh patologie může vést k vážným následkům: srdeční infarkt, mrtvice, selhání ledvin a srdce, onemocnění koronárních tepen.
Symptomy
Příznaky druhého stupně hypertenze jsou snadno rozpoznatelné. Celková pohoda člověka se zhoršuje, bolesti hlavy zesilují a objevují se bolesti srdce. Již v tomto období dochází k narušení fungování životně důležitých orgánů: mozku, srdce, ledvin.
Pokud se neporadíte s lékařem a nezahájíte vhodnou léčbu, onemocnění rychle přejde do těžkého stadia.
Druhý, tedy průměrný, stupeň onemocnění je považován za střední stadium patologie. Systolický tlak se pohybuje od 160 do 180 mmHg, diastolický tlak se pohybuje od 100 do 110 mmHg. Tato fáze hypertenze se vyznačuje delším zvýšením krevního tlaku oproti prvnímu stupni.
Tonometr zřídka ukazuje úrovně na normální úrovni. Příznaky hypertenze se stávají silnějšími a častějšími. Pacient trpí bolestmi hlavy, které jsou často doprovázeny závratěmi a ztrátou orientace v prostoru. Návaly krve vyvolávají otok obličeje. Zrakové postižení je doprovázeno blikáním. Někdy může dojít ke ztrátě citlivosti konečků prstů na rukou a nohou.
Stupně rizika
Lékaři klasifikují arteriální hypertenzi do rizikových úrovní na základě ukazatelů, které u pacienta vyvolávají různé problémy. To zohledňuje faktory, které nejen zhoršují zdraví pacienta, ale také způsobují nevratné poškození mozku, srdce, jater a ledvin.
- Hypertenze stupeň 2, riziko 2. Diagnóza „HTN stadium 2, riziko 2“ je stanovena, pokud pacient v době vyšetření neprodělal cévní mozkovou příhodu. Nedochází k narušení endokrinního systému a jediným důvodem k obavám je prudký nárůst krevního tlaku. Pokud má pacient problémy s obezitou, pak se zvyšuje riziko dalších patologií.
- Hypertenze stupeň 2, riziko 3. „HTN stadium 2, riziko 3“ je diagnostikováno při možných patologických změnách srdeční funkce o 20 – 30 %. Nejčastěji takoví pacienti trpí cukrovkou. Mezi další patologie patří poškození malých cév aterosklerotickými pláty a dysfunkce ledvin. Porušení koronárního oběhu v kombinaci se všemi těmito problémy nevyhnutelně vede ke koronárnímu onemocnění. Hypertenze s rizikem 3 v přítomnosti všech uvedených patologií je diagnostikována i u mladých lidí ve věku 35–40 let.
- Hypertenze stupeň 2, riziko 4. Pacienti trpící několika závažnými onemocněními současně, jako je ischemická choroba srdeční, ateroskleróza a diabetes mellitus, jsou bezpodmínečně diagnostikováni „HTN stadium 2, riziko 4“. Je také diagnostikována po infarktu myokardu. A nezáleží na tom, ve které oblasti myokardu došlo k ischemické nekróze a jaká je oblast léze. Ve všech těchto situacích nemoc pouze zhoršuje již tak podlomené zdraví člověka.
Efektivní léčba
Léčba hypertenze 2. stupně začíná identifikací hlavní příčiny zvýšeného krevního tlaku. Stává se, že i drobné změny v životě to napraví bez prášků. Například odvykání kouření, aktivní životní styl, terapeutická strava.
Pokud je stanovena diagnóza hypertenze 2. stupně, léčbu by měl předepsat praktický lékař nebo kardiolog.
Specialista vybere léky, které postupně sníží krevní tlak. Nemůžete ho srazit příliš rychle!
Základem léčby hypertoniků je dietní výživa:
- Omezení příjmu soli. Doporučené množství je 4,5 gramů denně. Pro starší lidi jsou to jen 2 gramy.
- Zvýšení denní stravy potravin s vysokým obsahem draslíku, vápníku a hořčíku.
- Zařazení dostatečného množství mořských plodů, ryb, zeleniny a ovoce do jídelníčku.
- Omezení konzumace produktů živočišného původu a také těch, které obsahují lehce stravitelné sacharidy.
V počátečních stádiích onemocnění se za účinné považují následující nelékové léčebné metody:
- fyzikální terapie a hubnutí
- odvykání kouření a alkoholu
- odpočinkové a relaxační sezení
Léčba lidovými prostředky
Specialisté na bylinnou medicínu nabízejí pacientům účinné přírodní prostředky pro léčbu hypertenze. Tablety, tinktury a extrakty jsou vyrobeny z bylin a bylin se sedativním účinkem. Patří sem přípravky s hlohem, mateřídouškou, kozlíkem lékařským.
Melissa, heřmánek, máta peprná a chmel mají také uklidňující účinek.
V lidovém léčitelství existuje mnoho receptů zaměřených na snížení krevního tlaku. Připravují se z medu, citronu, aronie (aronie) a šípků. Tyto přípravky s vitaminem C nejen snižují krevní tlak, ale mají také příznivý vliv na fungování celého kardiovaskulárního systému.
Lékařská terapie
Léčba léky má své vlastní charakteristiky. Chcete-li vybrat správný lék, je předepsán v malých dávkách.
Kombinovaná léčba počátečních stádií onemocnění malými dávkami léků je zaměřena na dosažení normální hladiny krevního tlaku. Pozor také na snížení nežádoucích účinků díky lepší snášenlivosti.
Kombinovaná léčba plnými dávkami může být předepsána pacientům, jejichž krevní tlak zůstává na hodnotě 160/100 mmHg.
Při předepisování lékové léčby jsou důležité indikátory systolického a diastolického tlaku. Pokud je systolický krevní tlak zvýšený, je pacientovi předepsán lék, který má „inhibiční“ účinek na srdce.
Lidem, kteří se starají o své zdraví, se doporučuje předcházet hypertenzi 2. stupně. Kvalita života se příliš nemění, ale problémům se lze vyhnout.
EXISTUJÍ KONTRAINDIKACE
JE NUTNÁ KONZULTACE S LÉKAŘEM
Autorka článku Svetlana Anatolyevna Ivanova, praktická lékařka
Hypertenze 2. stupně
Léčba hypertenze 2. stupně, příznaky a příčiny
Hypertenze 2. stupně je arteriální hypertenze v středně těžké formě. Horní krevní tlak (systolický) je 160 – 179 mm Hg a dolní krevní tlak (diastolický) je 100 – 109 mm Hg. V této fázi onemocnění jsou období zvýšeného tlaku delší než u hypertenze 1. stupně. Arteriální krevní tlak u hypertenze 2. stupně se zřídka vrátí k normálu.
Podle rychlosti změny stupně hypertenze můžeme mluvit o normální a maligní arteriální hypertenzi. Ve druhém případě nemoc postupuje tak rychle, že je často smrtelná. Hypertenze je nebezpečná, protože zvýšení rychlosti pohybu krve cévami vede k zesílení jejich stěn a ještě většímu zúžení tepen.
Rizika rozvoje hypertenze
Riziko rozvoje hypertenze neboli arteriální hypertenze – vysokého krevního tlaku – se skládá z řady faktorů. Čím více jich je, tím větší je pravděpodobnost, že se člověk stane hypertenzí.
Rizikové faktory pro rozvoj hypertenze:
- stres (stresová hypertenze) a psychický stres. Stresový hormon adrenalin zvyšuje vaši srdeční frekvenci. Okamžitě zužuje krevní cévy;
- užívání určitých léků, například perorální antikoncepce a různých doplňků stravy (iatrogenní hypertenze);
- mužské pohlaví;
- věk nad 35 let;
- těhotenství;
- diabetes mellitus;
- endokrinopatie nadledvin, štítné žlázy nebo hypofýzy;
- onemocnění hypotalamu;
- pyelonefritida;
- selhání ledvin (nefrogenní hypertenze);
- nečinnost. Fyzická nečinnost je doprovázena pomalým metabolismem – metabolismem – a postupně oslabuje tělo jako celek;
- nadbytek soli v potravinách. Kuchyňská sůl vyvolává arteriální křeče a zadržuje tekutinu v těle;
- nadměrná tělesná hmotnost. Každý kilogram navíc zvyšuje krevní tlak o 2 milimetry rtuti – mmHg;
- náhlá změna počasí;
- dědičná predispozice. Riziko onemocnění je vyšší u těch, kteří mají hypertenzi mezi prvostupňovými příbuznými: otcem, matkou, babičkami, dědečky, sourozenci. Čím více blízkých příbuzných trpí vysokým krevním tlakem, tím větší je riziko;
- špatné návyky: kouření nebo pití alkoholu. Složky tabáku vyvolávají křeče krevních cév – nedobrovolné kontrakce jejich stěn. To zužuje průtok krve;
- ateroskleróza – ucpání krevních cév plaky. Celkový cholesterol by neměl překročit 6,5 mmol/l krve;
- chronický nedostatek spánku a další „provokatéři“.
V závislosti na kombinaci a stupni manifestace výše uvedených faktorů a také na pravděpodobnosti kardiovaskulárních komplikací v příštím desetiletí existují 4 typy rizika rozvoje arteriální hypertenze:
- nízké (riziko menší než 15 %);
- průměr (od 15 do 20 %);
- vysoká (více než 20 %);
- velmi vysoká (více než 30 %).
Rizikové faktory pro vznik arteriální hypertenze jsou také rozděleny do 2 typů na základě možnosti jejich eliminace: korigovatelné (korektivní) a ne. Člověk může například přestat kouřit, ale není schopen změnit svůj původ. Výše rizika se sčítá z řady ukazatelů. Pacient s hypertenzí 1. stupně, který začne zneužívat alkohol, výrazně zvýší procentuální šanci na rozvoj komplikací.
Nebezpečí vysokého krevního tlaku
Hlavním nebezpečím hypertenze jsou její komplikace, vedoucí k invaliditě a smrti.
- ze srdce – infarkt, rozvoj arytmie, srdeční selhání;
- v mozku – mrtvice, ztráta paměti a intelektuálních schopností (demence);
- z očí – závažné vaskulární poruchy v sítnici;
- ledviny – výskyt selhání;
- cévy – aneuryzma (vakovité rozšíření) aorty, jehož prasknutí vede k téměř okamžité smrti.
Co je hypertenze 2. stupně
Hypertenze 2. stupně je stav charakterizovaný přetrvávajícím zvýšením krevního tlaku na 160/100 a výše. Krevní tlak se však jen zřídka vrátí k normálu sám o sobě, aby se stav pacienta upravil;
Hypertenze 2. stupně je častější u pacientů starších 50 let a je to pochopitelné. S věkem dochází ke změnám spojeným s ukládáním cholesterolových plátů a zužováním průsvitu cév, zvyšuje se zátěž srdce, které se musí více snažit pumpovat krev, vznikají podmínky pro zvýšený krevní tlak.

Příznaky hypertenze 2. stupně
Hypertenze 2. stupně má nejednoznačné příznaky a léčbu. Zvýšený krevní tlak může být doprovázen následujícími příznaky:
- Pulzující bolest v časové oblasti;
- otok obličeje, zejména očních víček;
- Kůže obličeje je hyperemická a časem se objevují pavoučí žíly;
- Ruce otékají;
- V očích se ztmavne, „skvrny“ pravidelně blikají;
- Současně je bolestivá bolest v zadní části hlavy;
- Po probuzení není žádná veselost, únava a apatie přetrvávají po celý den;
- Pravidelný hluk v hlavě;
- Emoční labilita – nízký práh vzrušivosti;
- Rozšířené krevní cévy očí (skléra);
- Zhutnění stěny komory (kompenzuje se odpor proti průtoku krve);
- Nedobrovolné močení v důsledku selhání ledvin;
- Srdeční frekvence se zvyšuje s nejmenší námahou;
- Jsou problémy se zapamatováním.
Hypertenze 2. stupně, příznaky se mohou měnit v závislosti na jejích charakteristikách: primární nezávislá forma nebo sekundární, jako komplikace jiného onemocnění.
Riziko 2 pro arteriální hypertenzi 2. stupně
Při stanovení rizika charakteristického onemocnění lékaři berou v úvahu věk, pohlaví a přítomnost chronických onemocnění v těle klinického pacienta. Tyto informace pomáhají předvídat klinický výsledek a snižují pravděpodobnost vážných zdravotních komplikací a invalidity. Riziko 2 pro arteriální hypertenzi 2. stupně znamená, že nevratné procesy ve vnitřních orgánech pod vlivem skoků krevního tlaku jsou pozorovány až po 10 letech, pravděpodobnost mrtvice a srdečního infarktu je 20%.
Riziko č. 3 u hypertenze 2. stupně
Když lékaři odhadnou riziko výskytu regresivních faktorů pro srdce na 20-30 %, stanoví diagnózu „hypertenze 2. stupně, 3. riziko“. Na seznamu doprovodných onemocnění pacienta je již cukrovka a ateroskleróza, která poškozuje cévy. Paralelně postupuje patologie ledvin. Zhoršení koronárního oběhu, provokace ischemie, umožňuje diagnostikovat hypertenzi 30. stádia, riziko č. 2, s postižením dlouhodobě, již ve 3 letech.
Arteriální hypertenze 2 stupně riziko 4
Rizika arteriální hypertenze 2 stupně Přítomnost „buketu“ nemocí (ateroskleróza, diabetes, ischemie) umožňuje konstatovat, že pacient získal diagnózu hypertenze 2 stupně, 4 riziko. Arteriální hypertenze v této fázi jen komplikuje situaci. Tato diagnóza je stanovena u pacientů, kteří přežili 1-2 infarkty bez ohledu na postiženou oblast.
Mělo by být vyjasněno, že sto riziko je předvídatelný pojem, nikoli absolutní. Označuje pouze pravděpodobnost rozvoje komplikací. Pokud pacient pochopí nebezpečí své situace a přijme vhodná opatření, lze diagnózu opravit. Hypertonici, kteří dodržují zdravý životní styl a neustále sledují svůj stav, mohou žít dlouhý a plnohodnotný život.
Zatímco při zatížené anamnéze a vysokém riziku je délka života výrazně kratší. Včasná diagnostika a adekvátní léčba zaměřená na snížení krevního tlaku vám může prodloužit život a zlepšit kvalitu života.
Léčba hypertenze 2. stupně
Jak léčit hypertenzi druhého stupně? Schéma sestavuje místní terapeut. V případě potřeby je naplánována konzultace s kardiologem a neurologem. Tradiční metody léčby hypertenze 2. stupně zahrnují:
- Chcete-li odstranit tloušťku krve (tenký průtok krve), měli byste užívat Aspirin, Cardiomagnyl, Heparin, Aspicard.
- Pro normalizaci krevního tlaku jsou předepsány diuretika (diuretika), jako je Diuver, Furosemid, Piretanid, Torasemid, Veroshpiron, Ravel.
- Pro tuto diagnózu se doporučují thiazidy (thiazidové léky) jako Arifon, Chlorthalidon, Indapamid.
- Ke snížení cholesterolu v krvi byste měli užívat léky snižující hladinu lipidů, jako je Atorvastatin, Atoris, Liprimar, Zovasticor.
- Za účelem rozšíření krevních cév jsou předepsány antihypertenziva různých skupin, jako jsou Physiotens, Artil, Bisoprolol, Lisinopril.
Je důležité vzít v úvahu, že kvalita léčby do značné míry závisí na dodržování pokynů pro jejich použití. Samoléčba hypertenze je nebezpečná. Takové experimenty mohou vést k invaliditě. Terapeut volí léčebný režim individuálně s přihlédnutím k věku, stavbě a dalším zdravotním charakteristikám jednotlivého pacienta.

Dieta pro hypertenzi
Aby ledvinné cévy fungovaly normálně, musí hypertonici v jakémkoli stádiu onemocnění dodržovat určitá výživová pravidla. Například je důležité kontrolovat rovnováhu vody a soli v těle, aby se zabránilo vzniku stagnace a v důsledku toho hypertenzní krize 2. stupně. Tučná, smažená, sladká a uzená jídla jsou zakázána.
Sedm potravin, které snižují krevní tlak:
- Borůvky – Borůvky jsou bohaté na přírodní látky zvané flavonoidy
- Čerstvá listová zelenina, jako jsou listy pískavice řecké seno, kapusta, listy máty, pačuli, kopr, listy hořčice, listy kari, zelené řepy, mangold, rukola, brokolice, celer a špenát mají vysoký obsah draslíku
- Brambory – obsahují hodně draslíku a hořčíku
- Řepa – Je známo, že dusičnany v řepné šťávě snižují krevní tlak
- Odstředěné mléko je vynikajícím zdrojem vápníku s nízkým obsahem tuku
- Ovesné vločky jsou potraviny s vysokým obsahem vlákniny, nízkým obsahem tuku a nízkým obsahem sodíku.
- Banány – Přidávají draslík do vaší stravy.
Terapeutická výživa pro 2. stupeň hypertenze umožňuje na jídelníčku vařené libové maso, cereálie, zeleninu a ovoce. Zelený čaj a diuretické bylinné odvary mají příznivé vlastnosti.
Lidové prostředky
Při léčbě onemocnění doma mnoho lidí dává přednost použití lidových prostředků. Tato terapie spočívá v užívání léčivých rostlin, které mají pozitivní vliv na kardiovaskulární systém.
Nemoc můžete léčit pomocí následujících receptů:
- Léčba může být také provedena mátou peprnou, mochna, heřmánek a řebříček. Tyto bylinky se k sobě hodí.
- Připravte si odvar z mateřídoušky, přesličky, bahenní kaše a kořene kozlíku lékařského. Všechny rostliny musí být odebírány ve stejném množství. Tento lék má diuretické účinky a umožňuje vyrovnat se s jednorázovými výkyvy krevního tlaku.
- Včelí produkty a citrusové plody se aktivně používají při léčbě hypertenze.
- Můžete léčit šťávou z kalina. Pro snížení krevního tlaku by se měl konzumovat třikrát denně, čtvrt sklenice.
Lidové léky pomáhají vyrovnat se s nepříjemnými příznaky onemocnění a urychlují účinnost tradiční terapie. Takové recepty prokázaly své výhody po mnoho staletí. Na tento typ terapie se obracejí lidé, jejichž tělo léky špatně snáší. Je však důležité si uvědomit, že léčbu onemocnění tradičními recepty lze provést pouze po konzultaci s lékařem.

Prevence
Váš poskytovatel zdravotní péče pravděpodobně také navrhne různé změny životního stylu, včetně:
- Udržování zdravé hmotnosti;
- Strava bohatá na ovoce, zeleninu a nízkotučné mléčné výrobky;
- Přestat kouřit;
- Omezení příjmu soli ve stravě;
- Omezit konzumaci alkoholu. Pro většinu dospělých to znamená, že je normální vypít až jeden nápoj denně pro ženy všech věkových kategorií a muže starší 65 let a až dva nápoje denně pro muže do 65 let;
- Cvičte alespoň 30 minut denně. Patří mezi ně chůze, jogging, silový trénink, jóga a kardio cvičení, jako je jízda na kole.
Z vaší strany je nutné metodické dodržování lékařských doporučení a organizace správného režimu. Zdravý životní styl je cestou k uzdravení. Pamatujte si to.
Hypertenze 2 stupně: příčiny, příznaky, možná rizika a léčebný režim
Hypertenze je trvalé zvýšení krevního tlaku o 10-20 mmHg více, než je stanovena norma. Obecně uznávanou optimální hodnotou je rozsah od 100 do 140 x 60-90.
Je těžké říci, jak normální jsou takové ukazatele pro konkrétní osobu, protože hodně závisí na individuálních vlastnostech těla a „pracovním“ tlaku. Za patologickou změnu se nepovažuje přípustná odchylka 10 mmHg.
V některých případech se takový volný výklad doporučení Světové zdravotnické organizace stává důvodem nedostatečné diagnostiky a pozdní diagnózy.
Hypertenze 2. stupně ještě není život ohrožující, ale již hrozí postižením cílových orgánů s rozvojem invalidity nebo alespoň snížením kvality života.
Klasifikace forem onemocnění (rozdíly mezi stupni bolesti hlavy)
Základem pro rozdělení patologie je výška odečtů tonometru. V tomto případě se hodnotí systolický tlak (horní, ukazuje sílu, jakou je krev vypuzována v okamžiku největšího napětí srdce) a diastolická hladina (dolní, ukazuje tlak v období relaxace svalového orgánu).
Pokud existuje nesrovnalost, použije se největší. To umožňuje stanovit hemodynamický typ patologie: klasický (když je rozdíl mezi horními a dolními hodnotami v rozmezí 40-60 mmHg) nebo izolovaný (nad nebo pod stanovenou hodnotou).
Klinický příklad. Pacient s krevním tlakem 185/100. Podle horního indikátoru je GB 3. stupně a podle spodního indikátoru – druhý. Hodnotí se nejvyšší úroveň. V tomto případě je pulzní tlak (rozdíl mezi těmito dvěma čísly) 80 mmHg. Diagnóza: izolovaná arteriální hypertenze třetího stupně.
Jiná situace: průměrný denní tlak je 150 až 120. Systolický indikátor odpovídá rysům patologie 1. stupně, druhého – 3. stupně. Pulzní tlak – 30. Výsledek: Izolovaná diastolická hypertenze 3. stupně.
Kritéria pro posouzení stádia procesu v závislosti na změnách v cílových orgánech
Stupeň hypertenze se vztahuje pouze na indikátory tlaku a stádium znamená, jak poškozené jsou cílové orgány.
Podle klasifikace existují ve druhém stupni hypertenze tři fáze:
Zvýšený krevní tlak s poškozením jednoho z následujících orgánů, ale bez narušení jejich funkce:
- Hypertrofie levé nebo pravé komory.
- Stenóza retinální tepny (specifická retinopatie (pozorovaná u 80 % pacientů s hypertenzí 2. stupně)
- Proteinurie (20-200 mcg/min nebo 30-300 mg/l), kreatinin více než 130 mmol/l (1,5-2 mg/% nebo 1,2-2,0 mg/dl)
- Aterosklerotické léze žil, aorty a tepen.
Zvýšený krevní tlak s dysfunkcí jedné nebo více anatomických struktur:
- Infarkt myokardu, srdeční selhání, angina pectoris v anamnéze.
- Stenóza mozkových tepen, ischemie, cévní mozková příhoda.
- Aneuryzma aorty, částečná nebo úplná blokáda periferních tepen.
- Krvácení do sklivce (hemoftalmus), otok zrakového nervu.
- Ledviny. Destrukce parenchymu, náhrada funkční tkáně jizvou s poklesem filtrační kapacity. Selhání ledvin.
Hypertenze 2. stupně je charakterizována poškozením 1-2 orgánů. Katastrofální následky zatím nebyly pozorovány, ale jsou pro to všechny předpoklady.
Hodnocení rizik (1, 2, 3, 4)
V kardiologické praxi kritéria znamenají pravděpodobnost zhoršení patologického procesu, prognózu a možnost poškození anatomických struktur, které se obvykle podílejí na patogenních jevech. Rizika jsou rozdělena do 4 stupňů.
Riziko 1 (nízké)
Charakteristické pro pacienty s mírnou bolestí hlavy, bez komplikací a šíření do cílových orgánů. Vyskytuje se především u „neofytů“, kteří právě začali trpět hypertenzí.
Onemocnění je stabilní, nedochází k náhlým skokům krevního tlaku, odpověď na terapii je dobrá, což vede k úplné kontrole nad stavem.
Není nutná seriózní péče o srdce, ale i tak je třeba systematicky (jednou za rok nebo dva) navštěvovat odborníka a je indikováno pravidelné sledování terapeutem.
Léky problém neřeší: stačí změnit životní styl.
Riziko 2 (střední)
Diagnóza arteriální hypertenze, stadium 2, riziko 2, odlišuje pacienty se slušnými zkušenostmi.
Existují jak primární, tak sekundární formy (jedna ze dvou). V anamnéze jsou 1-2 rizikové faktory:
- Zvýšená tělesná hmotnost.
- Špatné návyky (kouření, alkoholismus, drogová závislost).
- Přítomnost endokrinních patologií.
- Zvažoval dědičnost.
- Diabetes mellitus.
- Cholesterolémie.
Hodnoty krevního tlaku se pohybují do 180 až 110 mmHg.
Onemocnění lze napravit, ale s obtížemi je potřeba měnit léky každých šest měsíců, protože se vyvíjí rezistence.
Pravděpodobnost rozvoje poruch cílových orgánů je 20 %. Ve větší míře je postižen mozek, o něco méně je postižena sítnice.
Riziko 3 (významné)
Arteriální hypertenze 2. stupně, riziko 3 je známkou významné pravděpodobnosti komplikací. Zpravidla dochází k 2-3 stadiu patologického procesu. Výše popsané faktory představují téměř úplný seznam.
Náprava stavu je možná pouze pomocí léků. Změna životního stylu může pomoci, ale na rozdíl od rizika prvního stupně problém nevyřeší.
Pravděpodobnost destruktivních následků pro cílové orgány je 30 %. Léky se mění každé 4 měsíce, pokud je hlavní chod neúčinný.
Riziko 4 (extrémně vysoké)
Onemocnění je určeno významnými hodnotami krevního tlaku. Pacientů s hypertenzí druhého stupně, kteří mají takové riziko, je velmi málo.
Léčba se provádí v nemocničním prostředí s neustálými změnami terapeutického průběhu. Používají se léky z několika farmaceutických skupin. Ani to není zárukou nápravy stavu.
Hypertenze jakéhokoli stupně, bez ohledu na riziko, nelze zcela vyléčit. Provází člověka po celý život.
Není třeba zoufat, je třeba zvolit léčbu a udělat vše, co je ve vašich silách (upravit jídelníček, přestat kouřit, alkohol, normalizovat klidový režim atd.).
Pomocí souboru opatření (léky + zdravý životní styl) můžete stabilizovat stav a zapomenout na problém, když ne navždy, tak na velmi dlouhou dobu.
Důvody rozvoje patologického procesu
Rozvoj hypertenze je dán řadou subjektivních i objektivních faktorů.
Navíc, protože existují dvě formy stavu (renovaskulární, sekundární a esenciální, primární), musí být toto také vzato v úvahu při analýze etiologie.
Faktory rozvoje hypertenze, které nejsou spojeny s nekardiálními patologiemi třetích stran
- Ateroskleróza aorty a jejích větví. Doprovázeno těžkou stenózou nebo zablokováním lumen orgánů cholesterolovými plaky.
Vyvíjí se hlavně u starších pacientů bez ohledu na pohlaví. Změna průtoku krve vede ke zvýšené srdeční činnosti a výdeji.
Tělo se snaží kompenzovat odpor velkých cév.
To má za následek stabilní zvýšení krevního tlaku, což vede k hypertenzi 2. stupně. Nejnebezpečnější komplikací je plicní hypertenze, která téměř zaručuje smrt.
- Srdeční ischemie. Akutní, ale častěji chronická podvýživa myokardu.
Nastává paradoxní situace: svalový orgán si není schopen zajistit kyslík a potřebné látky.
Ovlivňuje ji zhoršená vodivost střední vrstvy myokardu a další faktory. Odpověď na otázku etiologie poskytují diagnostická opatření.
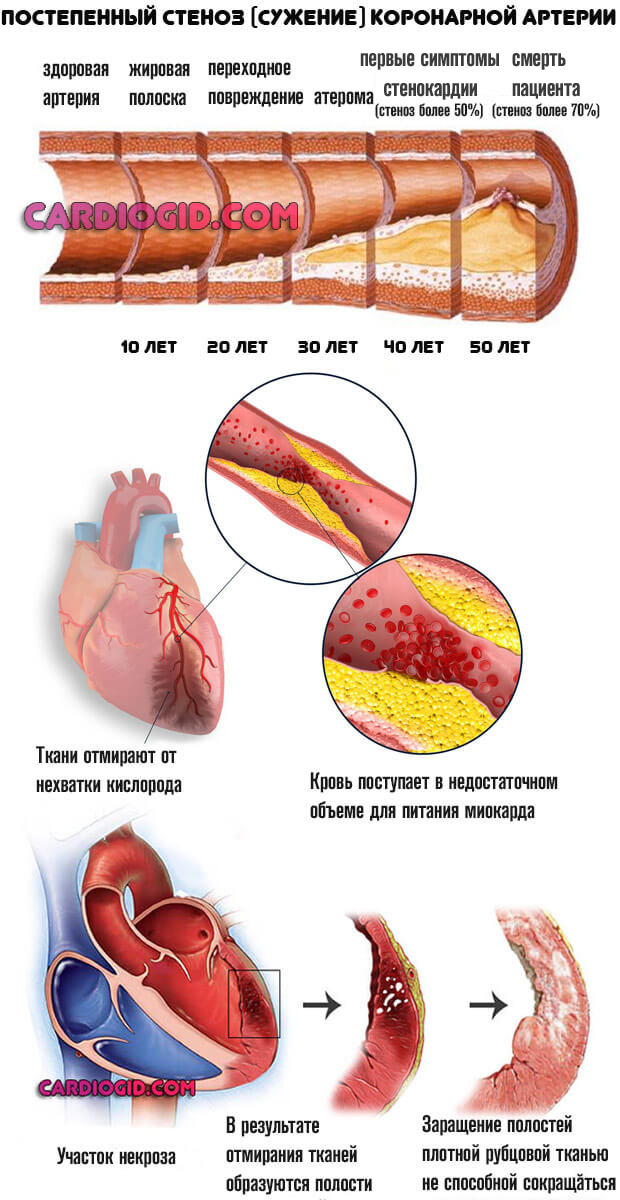
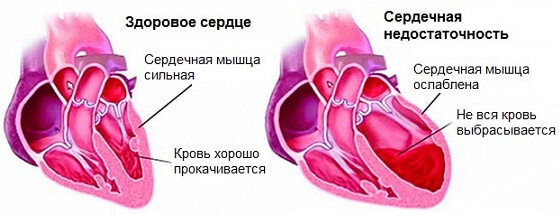
- Městnavé srdeční selhání. Vyvíjí se buď v důsledku hypertenze, nebo v důsledku jiných patologií.
Primární je extrémně vzácný. Často kromě dušnosti, únavy a poruch rytmu není nic cítit.
Diagnóza v 80% případů je stanovena ve fázi závažných nevratných změn nebo na stole patologa.
Řešení problému je jednoduché: musíte podstoupit EKG 2krát ročně a poradit se s kompetentním a zkušeným kardiologem. Začátečník není schopen dešifrovat kardiogram, je to obtížné.
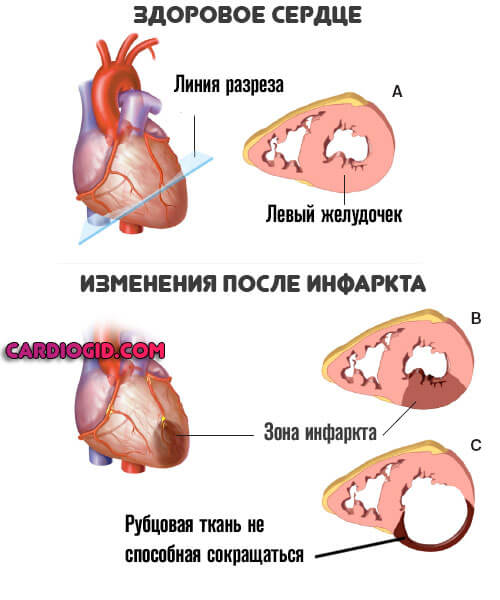
- Infarkt myokardu. Může dát impuls k rozvoji bolesti hlavy. Častěji se ukáže, že on sám je výsledkem toho druhého.
Sekundární hypertenze a faktory jejího vzniku
Proces je způsoben ledvinovými patologiemi. Pyelonefritida, glomurelonefritida, nefritida, nefropatie, hydronefróza, selhání.
Hemodynamické poruchy ovlivňují. Odtok tekutin, filtrace, tvorba prehormonu-reninu. Korekce stavu se provádí pod dohledem nefrologického specialisty.
Další rizikové faktory
Hypertenze, stadium 2, stadium 2, se vyvíjí v důsledku následujících stavů:
- Hypertyreóza. Nadměrná produkce hormonů štítné žlázy. T3, T4, také hypofyzární tropická látka TSH, která „urychluje“ syntézu struktur štítné žlázy. Provází ho spousta příznaků, takže je téměř nemožné ten okamžik promeškat.
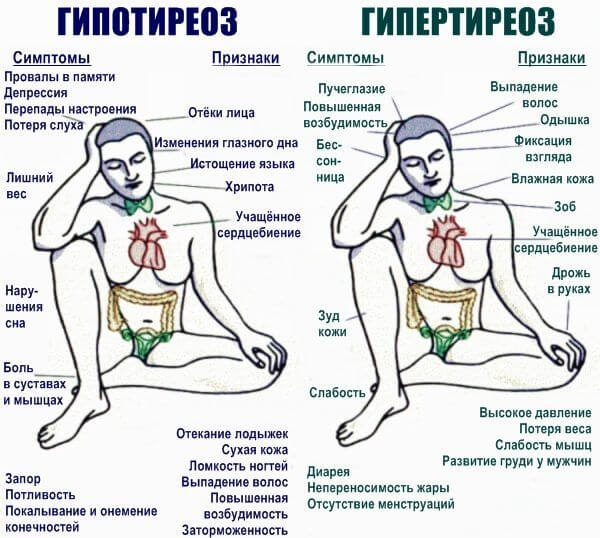
- Diabetes. Ve 100 % případů jde ruku v ruce s hypertenzí. Způsobuje to a sám se zhoršuje průběhem patologie. Určuje zvýšenou produkci látky, která stahuje cévy: antigensin. Ten je syntetizován vlivem již zmíněného reninu z prehormonu angiotensinogenu (produkovaného játry). Jedná se o složitý biochemický řetězec. Vzhledem k tomu, že cukrovka ovlivňuje vylučovací i reprodukční systém (do procesu se zapojují i androgeny), dochází k neustálému a trvalému zvyšování krevního tlaku.
- Hyperkorticismus. Představuje Itsenko-Cushingova nemoc. Jedná se o těžký endokrinní stav. Vyvíjí se v důsledku nádorů nadledvin nebo hormonálně aktivních nádorů hypofýzy (kortikotropinom).
- Cholesterolémie. Nadbytek lipidů vede k ateroskleróze. Referenční hodnoty závisí na metodě analýzy a měly by být upřesněny v laboratoři, kde byl biomateriál posuzován.
- Osteochondróza krční páteře. Podporuje stenózu bazilárních tepen a rozvoj mozkové ischemie. Včetně regulačních center zodpovědných za aktivaci nervového systému a cévního tonu.
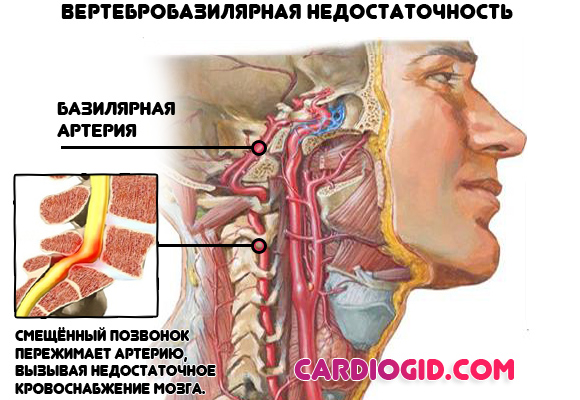
Seznam možných momentů je uveden v tabulce: