Léčba příznaků koxartrózy.
Obsah [Zobrazit obsah]
Léčba příznaků koxartrózy
Koxartróza kyčelního kloubu: příčiny a mechanismus vývoje, příznaky, léčba
Koxartróza kyčelního kloubu je závažnou lokalizací DOA (deformující osteoartróza). Toto onemocnění patří do skupiny patologií, které jsou založeny na degenerativně-dystrofickém poškození všech složek kloubu a okolních tkání, které je doprovázeno nepohodlím a sníženou pohyblivostí dolní končetiny.
Osteoartróza postihující kyčelní kloub představuje více než 40 % všech lokalizací patologie. To se vysvětluje skutečností, že kloub patří do podpůrné skupiny, to znamená, že poskytuje schopnost stát a pohybovat se při konstantní zátěži.
Fenomény artrózy kyčelního kloubu se častěji vyvíjejí u žen v důsledku zvláštní struktury pánevních kostí a nadměrného stresu, ke kterému dochází během těhotenství a porodu. U mužů je průběh onemocnění subtilnější díky mohutnému svalově-vazivovému aparátu.
Důvody rozvoje koxartrózy
Hlavní příčinou DOA je dlouhodobá nerovnováha mezi mírou mechanické zátěže kloubní plochy chrupavky a jejími kompenzačními schopnostmi v reakci na takovou zátěž.
Rizikové faktory pro rozvoj DOA:
- dědičný: ženské pohlaví, defekty genu odpovědného za syntézu kolagenu 2. typu, rasa, dědičná onemocnění kloubů, poruchy jejich anatomie (dysplazie);
- získal: věk nad 40 let, obezita, metabolický syndrom, endokrinní patologie, deficit syntézy ženských pohlavních hormonů, chirurgické zákroky, následky zánětlivých procesů;
- environmentální faktory: příslušnost k určité profesi (spojená s dlouhodobým stáním, chůzí, nošením těžkých předmětů), hraním určitých sportů (běh, vzpírání, silový trojboj), následky zranění.
Mechanismus rozvoje koxartrózy
U zdravého člověka je kloub v místě spojení dvou konců kostí zcela pokryt vrstvou chrupavky (pevná, hladká a elastická tkáň), která tlumí nárazy při chůzi a rovnoměrně rozkládá zatížení v kloubu.
Pro produkci synoviální tekutiny v dostatečném množství musí být chrupavka dobře zásobena krví z kosti ležící pod ní a musí obsahovat velké množství tekutiny, kolagenů a proteoglykanů.
Silně vyvinuté svaly hýždí, stehen a zad pomáhají správně rozložit tlak a fungují jako záložní tlumiče při chůzi a běhu.
Základem vzniku DOA je nadměrné zatěžování kloubu s normální anatomií a neustálé traumatizace oblastí kyčelního kloubu v důsledku nekonzistence kloubních ploch (nesprávná stavba acetabula).
Vazby v patogenezi DOA
Nejprve je narušen metabolismus v chrupavčité tkáni s převahou hnilobných procesů a klesá rychlost tvorby kolagenu. Zvyšuje se produkce zánětlivých faktorů do synoviální dutiny, které dále brání obnově chrupavky a dále přispívají k tvorbě mikrotrombů v subchondrální vrstvě kosti.
Nadměrné zatížení kloubu vede k jeho postupnému ztenčování. Tkáň ztrácí pružnost, chrupavčitý povrch zdrsní a pokryje se mikrotrhlinkami. Postupem času se obnaží oblast kosti pod chrupavkou, její tkáň zhušťuje, tvoří se cysty a okrajové výrůstky (osteofyty), které dále narušují statiku kloubu.
Nedostatek tlumení nárazů postupně oslabuje vazivový aparát, čímž se kloub stává ještě nestabilnějším a náchylnějším k luxaci. Reflexní křeč okolních svalů nastává v reakci na dlouhotrvající bolest. Následně může dojít ke kontraktuře, zkrácení končetiny a kulhání.
Příznaky koxartrózy kyčelního kloubu
Bolestivý syndrom
Onemocnění začíná bolestí při dlouhodobé fyzické námaze, která po odpočinku rychle mizí. Na začátku vývoje koxartrózy je bolest pociťována nikoli v kloubu, ale v tříslech, kyčli nebo koleni.
V I. stadiu onemocnění bolest někdy zcela chybí. Pacient si může stěžovat na sníženou odolnost vůči stresu v hýžďových a stehenních svalech.
Intenzita bolesti nemusí být nutně přímo úměrná stadiu degenerativních procesů, protože těžké nepohodlí může být způsobeno spasmem okolních svalů.
Typy bolesti s DOA:
Vyskytuje se večer, ustupuje po odpočinku
Zvýšený tlak na kost
Objeví se ráno, na začátku pohybu, ustoupí po 15 minutách fyzické aktivity
Reaktivní synovitida, tření postižené chrupavky pokryté úlomky odumřelé tkáně na jejich povrchu
Souvisí s tendoburzitidou a periartritidou
Přítomno pouze při pohybech zahrnujících postiženou šlachu
Zánětlivý proces v příslušných tkáních
Způsobeno intraoseální hypertenzí
Tupý, bolavý, obtěžuje tě v noci, ráno zmizí
Přetečení žilní krve do cév subchondrální vrstvy kosti
Objeví se a zesílí, když se kloubní pouzdro natáhne, šíří se podél svalů a nervových pletení
Reflexní svalové křeče. Zánět kloubního pouzdra, útlak nervu
Náhlá ostrá bolest znemožňuje pohyb, v určité poloze náhle odezní
Přiskřípnutí kousku exfoliované chrupavky mezi kloubní plochy
Omezená pohyblivost kyčlí a křupání při pohybu
Druhým příznakem koxartrózy je omezená pohyblivost kyčle a křupavé zvuky při pohybu. Stav se zhoršuje reflexními svalovými křečemi v reakci na bolest. Postupem času je hlavice stehenní kosti vtlačena do kyčelní jamky. Pacient začíná kulhat a potřebuje hůl nebo berle.
Noha je v pokročilém stadiu onemocnění vždy ve vynucené poloze – ohnutá v kyčelním kloubu, addukce a rotace dovnitř, možnost abdukce a rotace je ostře omezena.
Pro kompenzaci zkrácené končetiny postupuje zakřivení v bederní páteři a pánev se naklání k postižené končetině.
Postižení páteře vede k bolestem zad a stlačení stehenních a sedacích nervů.
Deformace postiženého kloubu
Třetím příznakem DOA je deformita postiženého kloubu. Při palpaci je bolestivá, zvětšená, deformovaná, nápadné jsou tvrdé výrůstky (osteofyty).
Klinická klasifikace koxartrózy:
Bolest je mírná a rychle odezní
Od úplné absence změny až po mírné zúžení kloubní štěrbiny, jednotlivé kostní výrůstky
Intenzivní bolest, vyzařující do třísel, stehna, kolena. Nepohodlí v noci
Kulhání při dlouhé chůzi
Amplituda je výrazně snížena (zejména vnitřní rotace kyčle a abdukce)
Rozdíl se zmenší o 25–35 %. Deformace hlavice femuru, ztluštění jejího krčku, osteofyty, cysty
Neustálá bolest, špatně zmírněná analgetiky
Atrofie svalů stehna, hýždí
Nucené postavení končetiny, její zkrácení
Silné kulhání, zakřivení páteře
Noha je addukce a rotace dovnitř
Výrazné zúžení štěrbiny, kostní výrůstky po celé ploše kloubu, hlavice a krček stehenní kosti jsou ostře deformovány
Terapeut může mít podezření na rozvoj DOA při příští schůzce. Konečnou diagnózu stanoví ortoped-traumatolog.
K potvrzení přítomnosti koxartrózy se provádí následující:
- podrobný rozhovor s pacientem;
- vizuální kontrola kloubu, jeho palpace;
- stanovení amplitudy pohybů;
- Ro-grafie obou kyčelních kloubů.
Další diagnostické metody:
- Ultrazvuk kloubu k určení tloušťky chrupavky;
- artroskopie;
- vyšetření synoviální tekutiny;
- MRI nebo CT: tyto studie detekují dystrofické změny v chrupavce a blízkých tkáních v počáteční fázi;
- podografie: měření povrchu plosky nohy; s koxartrózou je rozdíl v délce končetin;
- scintigrafie: komplexní posouzení změn artikulace pomocí radioaktivního izotopu.
Léčba koxartrózy kyčelního kloubu
V každém konkrétním případě koxartrózy je léčebný komplex sestaven individuálně s přihlédnutím k charakteristikám pacienta. Cílem terapie je zmírnit bolest, zpomalit proces destrukce chrupavky a oddálit nutnost kloubní náhrady.
Neléková terapie
Důležité je naučit pacienta, jak se má správně léčit – užívat předepsané léky, používat ortopedické pomůcky (hůl, ortézy, podpěry nártu). Měla by být poskytnuta doporučení týkající se nového modelu fyzické aktivity, kontroly hmotnosti a změn životního stylu.
- Cvičební terapie (posilování svalů stehna, hýždí, zad);
- postizometrické relaxační a tahové (strečinkové) techniky ke snížení stupně kontraktury a zkrácení končetiny;
- masáž (úleva od stresu, stimulace krevního oběhu);
- tepelné postupy;
- fonoforéza s hydrokortisonem;
- magnetická laserová terapie;
- bahenní terapie.
Medikamentózní léčba koxartrózy
Pro zmírnění bolesti a zánětu použijte:
- analgetika: Paracetamol, Ibuprofen ve formě tablet, mastí, čípků (při exacerbacích);
- NSAID (nesteroidní protizánětlivé léky): na bázi celekoxibu, meloxikamu.
Aby se zpomalily procesy degradace chrupavky a co nejvíce oddálily operaci, lékař předepisuje chondroprotektory (Chondroitin nebo Glukosamin sulfát). Tyto léky lze užívat v cyklech po dobu 3 měsíců dvakrát ročně.
Lokální a lokální terapie
Dobrého účinku se dosahuje intraartikulárními injekcemi léků na bázi kyseliny hyaluronové (složka chrupavkové tkáně, která zajišťuje její elasticitu).
V případě těžké synovitidy a neúčinnosti NSAID jsou indikovány injekce glukokortikosteroidů s prodlouženým účinkem (až 1,5 měsíce). Tento postup nelze provádět více než jednou za 4 měsíce.
Při komplexní léčbě koxartrózy zaujímají důležité místo masti, gely, náplasti a krémy na bázi NSAID.
Chirurgická léčba koxartrózy
Chirurgická léčba DOA je nejradikálnější metodou antiartrózy, která umožňuje zmírnit nepohodlí a vrátit motorickou aktivitu na předchozí úroveň.
Náhrada kyčle je indikována u pacientů, kteří:
- syndrom přetrvávající bolesti odolný vůči konzervativním opatřením;
- Stádium III–IV DOA (podle rentgenových snímků);
- přítomnost revmatologického onemocnění, které významně komplikuje průběh koxartrózy;
- aseptická nekróza oblastí stehenní kosti;
- výrazné zkrácení jedné nohy, což způsobuje zakřivení páteře;
- kloubní kontraktura v kombinaci s radiologickými známkami jeho zničení;
- fenomén kostní nebo vazivové ankylózy.
Životnost endoprotézy je ovlivněna:
- stav kostní tkáně;
- hmotnost pacienta;
- úroveň fyzické aktivity;
- přítomnost doprovodné patologie.
V pooperačním období je důležité zahájit rehabilitační opatření co nejdříve (optimálně druhý den po zákroku). Po 10 dnech pobytu v nemocnici je pacient přeložen do ambulantní léčby.
Doba adaptace na cizí předmět (protéza) je v průměru 1–1,5 měsíce. Pro dosažení co nejrychlejšího zotavení v této době by měl pacient cvičit denně dávkovanou chůzi o berlích, fyzioterapeutická cvičení, která posilují stehenní svaly a předcházejí kontrakturám kyčelního a kolenního kloubu.
8–10 týdnů po operaci pacient absolvuje druhou konzultaci s ortopedickým traumatologem a rentgen. Při absenci komplikací je pacientovi umožněno plně zatížit končetinu (již nepoužívat hůl nebo berle).
Video
Nabízíme vám sledovat video na téma článku.

Vzdělání: Rostovská státní lékařská univerzita, specializace „Všeobecné lékařství“.
Informace jsou zobecněné a jsou poskytovány pro informační účely. Při prvních příznacích onemocnění se poraďte s lékařem. Samoléčba je zdraví nebezpečná!
Při práci náš mozek vydá množství energie rovnající se 10wattové žárovce. Obraz žárovky nad vaší hlavou ve chvíli, kdy se objeví zajímavá myšlenka, tedy není tak daleko od pravdy.
Lidská krev „protéká“ cévami pod obrovským tlakem a v případě porušení jejich celistvosti je schopna vystřelit na vzdálenost až 10 metrů.
Spadnutí z osla si s větší pravděpodobností zlomí vaz než pád z koně. Jen se nesnažte toto tvrzení vyvrátit.
Abychom řekli i ta nejkratší a nejjednodušší slova, používáme 72 svalů.
Hmotnost lidského mozku je asi 2% celkové tělesné hmotnosti, ale spotřebuje asi 20% kyslíku vstupujícího do krve. Tato skutečnost činí lidský mozek extrémně náchylným k poškození způsobenému nedostatkem kyslíku.
Kromě lidí na planetě Zemi trpí prostatitidou pouze jeden živý tvor – psi. To jsou opravdu naši nejvěrnější přátelé.
I když člověku nebije srdce, může žít ještě dlouho, jak nám předvedl norský rybář Jan Revsdal. Jeho „motor“ se na 4 hodiny zastavil poté, co se rybář ztratil a usnul ve sněhu.
74letý Australan James Harrison daroval krev asi 1000krát. Má vzácnou krevní skupinu, jejíž protilátky pomáhají novorozencům s těžkou anémií přežít. Australan tak zachránil asi dva miliony dětí.
Když se milenci líbají, každý z nich ztratí 6,4 kalorií za minutu, ale vymění si během toho téměř 300 různých druhů bakterií.
Játra jsou nejtěžším orgánem v našem těle. Jeho průměrná hmotnost je 1,5 kg.
Ve snaze dostat pacienta ven zacházejí lékaři často příliš daleko. Tedy například jistý Charles Jensen v období let 1954 až 1994. přežil více než 900 operací k odstranění novotvarů.
Každý člověk má nejen jedinečné otisky prstů, ale také jazyk.
Vědci z Oxfordské univerzity provedli sérii studií, ve kterých došli k závěru, že vegetariánství může být škodlivé pro lidský mozek, protože vede k úbytku jeho hmoty. Vědci proto doporučují ryby a maso z jídelníčku úplně nevylučovat.
Lék proti kašli „Terpinkod“ je jedním z lídrů v prodeji, vůbec ne kvůli jeho léčivým vlastnostem.
Úsměv jen dvakrát denně může snížit krevní tlak a snížit riziko infarktu a mrtvice.
Rakovina jater je poměrně časté onemocnění. Ročně je diagnostikováno 25000 XNUMX případů. Tyto údaje jsou však neúplné, protože nemoc je špatně diagnostikována.
Co je koxartróza kyčelního kloubu a jak ji léčit, příznaky, úplný popis onemocnění
Koxartróza postihuje kyčelní klouby lidí středního a staršího věku. Příčinou jejího rozvoje jsou předchozí úrazy, vrozená a získaná onemocnění zánětlivé nebo nezánětlivé povahy. Hlavními příznaky koxartrózy jsou bolest kyčelního kloubu, ranní otoky a ztuhlost pohybu. V počáteční fázi patologie je léčba konzervativní. Pokud je neúčinná na pozadí rychlé progrese koxartrózy nebo její pozdní detekce, je indikována chirurgická intervence, obvykle endoprotetika.
Popis patologie
Je důležité vědět! Lékaři jsou šokováni: „Existuje účinný a dostupný lék na ARTROZU. “ Přečtěte si více.
Koxartróza (osteoartróza, arthrosis deformans) je degenerativně-dystrofická patologie kyčelního kloubu. V počáteční fázi vývoje se struktura synoviální tekutiny mění. Stává se viskózním, hustým, a proto ztrácí schopnost vyživovat hyalinní chrupavku. Vlivem dehydratace její povrch vysychá a pokrývá se mnohočetnými radiálními trhlinami. V tomto stavu hyalinní chrupavka špatně změkčuje nárazy, když se kosti, které tvoří kloub, dostanou do kontaktu.
Aby se přizpůsobily zvýšenému tlaku, který na ně vzniká, dochází k deformaci kostních struktur s tvorbou výrůstků (osteofytů). Zhoršuje se metabolismus v kyčelním kloubu, což negativně ovlivňuje svaly a vazivově-šlachový aparát kloubu.
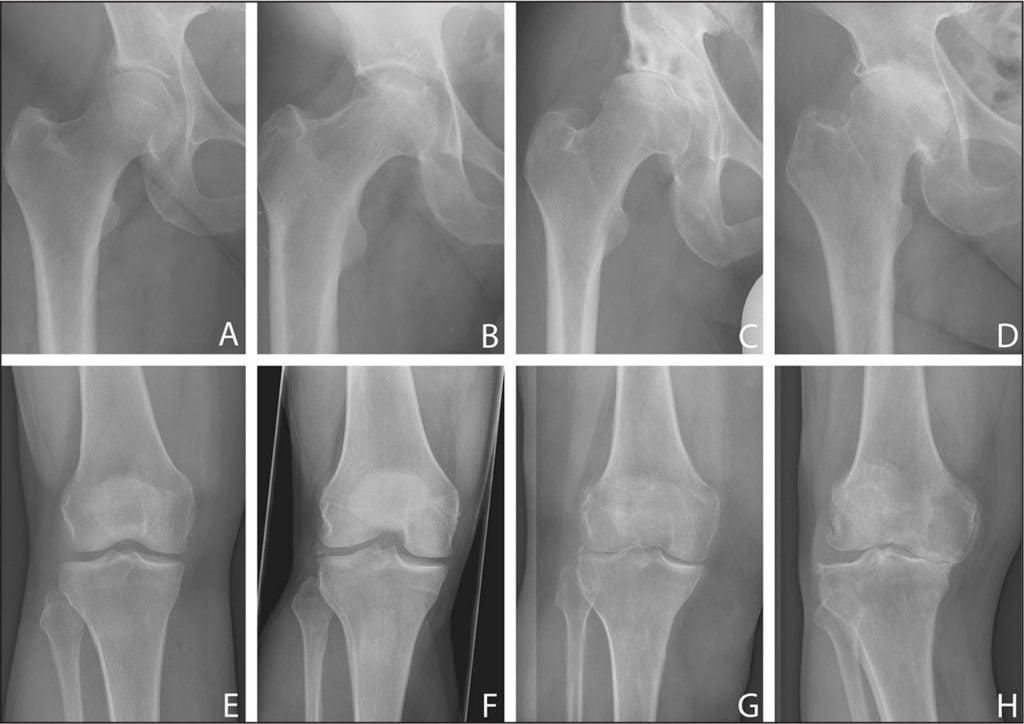
Stupně
Každé stadium je charakterizováno svými vlastními příznaky, jejichž závažnost závisí na stupni zúžení kloubní štěrbiny a počtu vytvořených kostních výrůstků.
Příčiny nemoci
Primární koxartróza je destruktivně-degenerativní léze kyčelního kloubu, jejíž příčiny nebyly stanoveny. To znamená, že nebyly identifikovány žádné předpoklady pro předčasnou destrukci hyalinní chrupavky. Následující patologické stavy mohou vyvolat sekundární koxartrózu:
Předpokladem pro vznik koxartrózy je obezita, zvýšená fyzická aktivita, sedavý způsob života, poruchy látkové výměny, hormonální poruchy, kyfóza, skolióza, ploché nohy.
Symptomatologie onemocnění
V počáteční fázi vývoje se koxartróza může projevit pouze mírnou bolestí. Obvykle se objevují po intenzivní fyzické námaze nebo náročném dni v práci. Osoba připisuje zhoršení zdravotního stavu svalové „únavě“ a nevyhledá lékařskou pomoc. To vysvětluje častou diagnózu koxartrózy ve stádiu 2 nebo 3, kdy je konzervativní terapie neúčinná.
Omezení pohyblivosti kloubů
Rozsah pohybu v kyčelním kloubu je snížen v důsledku kompenzačního růstu kostní tkáně, poškození synoviální membrány a nahrazení oblastí kloubního pouzdra vazivovými tkáněmi bez jakékoli funkční aktivity. Pohyblivost může být poněkud omezena i při koxartróze 1. stupně. Potíže vznikají při provádění rotačních pohybů nohou.
Jak nemoc postupuje, ranní ztuhlost a otoky kloubů se stávají běžnými. Aby člověk znovu získal pohyblivost, musí se několik minut zahřát. V poledne se rozsah pohybů obnoví, mimo jiné v důsledku produkce látek podobných hormonům v těle.
Crunch
Při chůzi, ohýbání a (nebo) natahování kyčelního kloubu jsou zřetelně slyšet cvakání, křupání a praskání. Důvodem tohoto zvukového doprovodu každého kroku je tření povrchů kostí včetně osteofytů o sebe. Křupání se může objevit i v normálním zdravotním stavu v důsledku kolapsu bublinek oxidu uhličitého v kloubní dutině. Koxartróza je indikována její kombinací s tupou nebo ostrou bolestí.
Bolestivé pocity se stávají konstantními již ve fázi 2 koxartrózy. Jejich závažnost se po dlouhém odpočinku poněkud snižuje. Bolest zesílí při dalším relapsu nebo rozvoji synovitidy (zánětu synoviální membrány), který často doprovází osteoartrózu. Během fáze remise se nepohodlí poněkud snižuje. Jakmile se ale člověk podchladí nebo zvedne těžký předmět, objeví se opět silná bolest.
svalový spasmus
Ke zvýšenému napětí v kosterních svalech stehna dochází u koxartrózy z několika důvodů. Za prvé, vazy oslabují. Svaly se spasmují, aby držely hlavici stehenní kosti v acetabulu. Za druhé, zvýšený tonus často doprovází zánět synoviální membrány. Za třetí, když jsou osteofyty přemístěny, nervová zakončení jsou stlačena a svalový spasmus se stává kompenzační reakcí na akutní bolest.
Limp
V pozdějších fázích vývoje koxartrózy začíná pacient silně kulhat. Změny v chůzi jsou vyvolány flekčními kontrakturami a deformacemi povrchů kostí, které znemožňují udržení rovné polohy nohou. Osoba také kulhá, aby snížila intenzitu bolesti přenesením tělesné hmotnosti na nepostiženou končetinu.
Zkrácení nohou
Pro koxartrózu 1. stupně je typické zkrácení nohy o 3 cm nebo více. Důvodem zkrácení délky dolní končetiny je těžká svalová atrofie, ztenčení a zploštění chrupavky, zúžení kloubní štěrbiny a deformace hlavice stehenní kosti.
Metody diagnostiky
Prvotní diagnóza je stanovena na základě stížností pacienta, externího vyšetření, anamnézy a výsledků řady funkčních testů. Mnoho zánětlivých a nezánětlivých patologií je maskováno jako příznaky koxartrózy, takže se provádějí instrumentální a biochemické studie.
rentgenové vyšetření
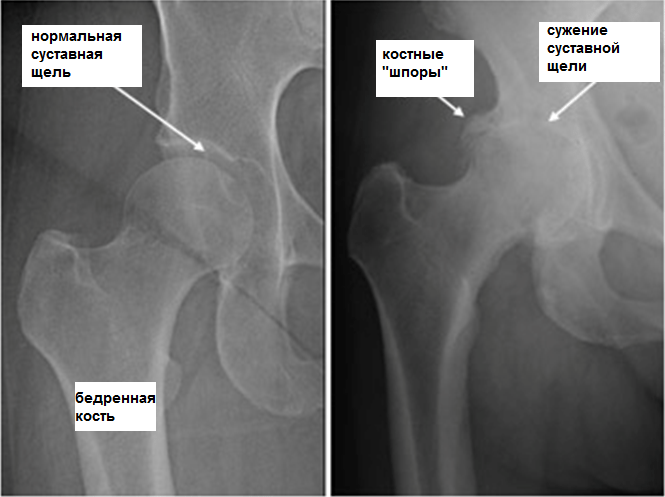
Stádium koxartrózy se určuje provedením rentgenového vyšetření. Výsledné snímky jasně ukazují destruktivní změny v kyčelním kloubu. Jedná se o zúžení kloubní štěrbiny, deformaci povrchů kostí a tvorbu osteofytů.
počítačová tomografie
CT vyšetření je předepsáno pacientům k určení stupně zploštění a deformace hyalinní chrupavky. Výsledky studie také umožňují posoudit stav vazivově-šlachového aparátu, nervových kmenů, svalů, malých a velkých cév.
Zobrazování magnetickou rezonancí
MRI je jednou z nejvíce informativních studií v diagnostice koxartrózy. K identifikaci poruch krevního oběhu v oblasti postiženého kloubu se provádí kontrastně. Pro stanovení stupně poškození vazů a deformace hlavice stehenní kosti a pro detekci oblastí vláknité degenerace kloubního pouzdra je předepsána rutinní studie.
Měření délky nohou
Před měřením lékař vyzve pacienta, aby se postavil a co nejvíce narovnal nohy. Pro získání co nejspolehlivějších dat používá ortoped dva kostní orientační body. Horní – přední osa pánevní kosti, která se nachází na přední boční ploše břicha na vnějším okraji tříselného vazu. Druhým referenčním bodem je jakákoli kostní struktura kolena, kotníku nebo paty. Měření délky nohy nemusí být informativní, pokud koxartróza postihuje dva kyčelní klouby najednou.
Laboratorní testy
K posouzení celkového zdravotního stavu pacienta se provádějí klinické testy krve a moči. A výsledky biochemických studií často umožňují odhalit patologie, které způsobily vývoj koxartrózy. Dnavá artritida je indikována vysokými hladinami kyseliny močové a jejích solí. Zvýšení rychlosti sedimentace erytrocytů a zvýšení počtu leukocytů svědčí o výskytu zánětlivého procesu (bursitida, artritida, synovitida). K vyloučení revmatoidní artritidy se stanoví revmatoidní faktor, C-reaktivní protein a antinukleární protilátky.
I „pokročilá“ ARTHRóza se dá vyléčit doma! Nezapomeňte to aplikovat jednou denně.

Propíchnutí kyčle
Pomocí punkce se odebírá synoviální tekutina, aby se studovalo její složení a detekovaly se změny konzistence. Při podezření na infekčně-zánětlivý proces je indikováno další biochemické vyšetření biologického vzorku.
Způsoby léčby
Při určování taktiky léčby bere ortoped v úvahu závažnost koxartrózy, formu jejího průběhu, příčiny vývoje a závažnost příznaků. Pacientům se často doporučuje nosit obvazy s tuhými žebry a ortézy již od prvních dnů léčby. Použití ortopedických pomůcek pomáhá zpomalit rozpad chrupavky a deformaci kostí.
Léky
Blokáda
K úlevě od akutní bolesti, kterou nelze eliminovat NSAID, jsou předepsány intraartikulární nebo periartikulární lékové blokády. K jejich provedení se používají hormonální činidla – Hydrokortison, Triamcinolon, Diprospan, Dexamethason. Analgetický účinek glukokortikosteroidů zvyšuje jejich kombinace s anestetiky lidokainem nebo novokainem.
Injekce
Intramuskulární injekce roztoků NSAID – Movalis, Diclofenac, Xefocam, Ketorolac – může odstranit silnou bolest v kyčelním kloubu. K uvolnění kosterního svalstva se obvykle používá Mydocalm, který kromě myorelaxancia obsahuje anestetikum Lidokain. Ve formě injekcí terapeutické režimy zahrnují vitamíny B, léky na zlepšení krevního oběhu (Pentoxifylline, Eufillin), chondroprotektory (Alflutop, Rumalon, Chondroguard).
dietoterapie
Pacientům s nadváhou se doporučuje zhubnout, aby se zpomalilo šíření patologie do zdravých kloubních struktur. Obsah kalorií v denním menu by měl být omezen na 2000 kcal vyloučením potravin s vysokým obsahem tuku a jednoduchých sacharidů. Odborníci na výživu doporučují, aby všichni pacienti s koxartrózou dodržovali správnou výživu. Strava by měla obsahovat čerstvou zeleninu, ovoce, bobule, obilné kaše, tučné mořské ryby a mléčné výrobky. Dodržování terapeutické diety stimuluje posílení imunitního systému a zlepšení celkového zdraví.
Cvičební terapie a masáže
Při léčbě koxartrózy se využívá klasická, akupresurní, vakuová masáž. Po několika sezeních se zlepší prokrvení kyčelního kloubu a doplní se zásoby živin. Provádění masážních procedur stimuluje posílení vazivového šlachového aparátu a obnovu měkkých tkání poškozených vytěsněním osteofytů.
Pravidelná pohybová terapie je jedním z nejúčinnějších způsobů léčby osteoartrózy. Soubor cvičení sestavuje lékař fyzikální terapie individuálně pro pacienta s přihlédnutím k jeho fyzické zdatnosti.
fyzioterapie
Pacientům s koxartrózou je předepsáno až 10 sezení magnetoterapie, laserové terapie, UHF terapie, UV záření a terapie rázovými vlnami. Terapeutický účinek procedur je způsoben zlepšením krevního oběhu, zrychlením metabolismu a regeneračních procesů. Pro zmírnění akutní bolesti se provádí elektroforéza nebo ultrafonoforéza s glukokortikosteroidy, anestetiky a vitamíny B. Aplikace s ozokeritem nebo parafínem pomáhají odstranit nepohodlí.
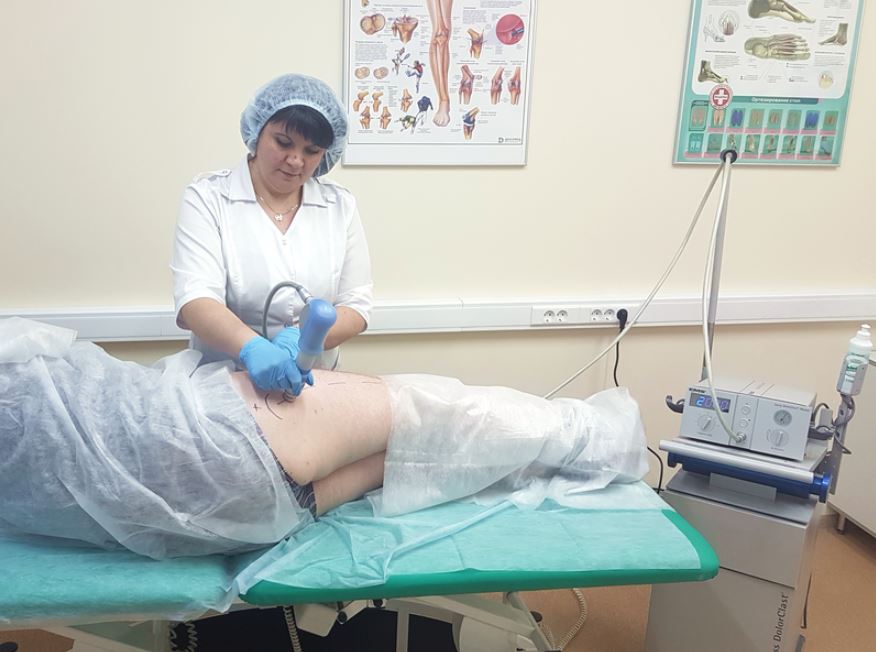
Chirurgická intervence
Pokud je konzervativní léčba neúčinná, bolest, kterou nelze eliminovat léky, nebo stabilní progrese koxartrózy, doporučuje se pacientům podstoupit chirurgický zákrok. Operace se provádí okamžitě v případě patologie 3. stupně závažnosti, protože není možné eliminovat výsledné destruktivní změny v chrupavce a kostech užíváním léků nebo cvičební terapie.
Artroplastika
Operace se provádí v celkové anestezii. Hlava stehenní kosti je odstraněna z acetabula. Viditelné destruktivní změny ve tkáni jsou korigovány – kostní výrůstky jsou odstraněny, kloubní povrchy jsou vyrovnány, tkáň, která prošla nekrózou, je vyříznuta. Během chirurgického zákroku se vytvářejí dutiny a vyplňují se keramickými implantáty.
Endoprotetika
Náhrada kyčle implantátem se provádí v celkové anestezii. Aby se zabránilo rozvoji infekčního procesu, je předepsán průběh antibiotik. Po 10 dnech jsou stehy odstraněny a pacient je propuštěn ze zdravotnického zařízení. Ve fázi rehabilitace jsou pacientům ukázány fyzioterapeutické a masážní procedury, cvičební terapie.
Možné důsledky
V konečné fázi patologie se rozvíjejí flexní a addukční kontraktury. Pacient má neustále pokrčenou nohu, takže k pohybu používá hůl nebo berle. Po úplném splynutí kloubní štěrbiny dochází k nehybnosti, pacient nemůže dělat domácí práce a stává se invalidním. Koxartróza je často komplikována aseptickou nekrózou hlavice femuru, artrózou kolenních kloubů a artritidou.
Prevence a prognóza
Pouze koxartróza 1. stupně dobře reaguje na konzervativní léčbu. V ostatních případech vám endoprotetika umožňuje zcela obnovit funkční aktivitu kyčelního kloubu. Po instalaci endoprotézy se pacient rychle vrátí k aktivnímu životnímu stylu.
Aby se zabránilo onemocnění, ortopedi doporučují přestat kouřit, zneužívání alkoholických nápojů, denně provádět fyzikální terapii a gymnastiku a v případě potřeby zhubnout.
Artróza kyčelního kloubu: stupně, příznaky a léčba
Artróza kyčelního kloubu je onemocnění, které vyžaduje okamžitou léčbu. V opačném případě je vysoké riziko zvýšené bolesti v oblasti kyčle, kolena, třísel, může se objevit i ztuhlost v pohybu, kulhání a další příznaky.
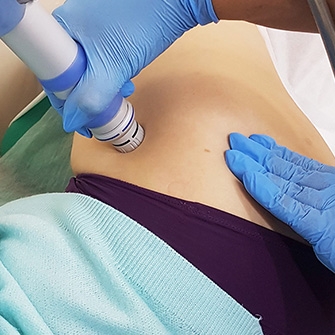
Procedury terapie rázovými vlnami jsou navrženy tak, aby pomohly zničit usazeniny soli, zmírnit bolest a zvýšit pohyblivost kloubů.
Intraartikulární podávání léků lze v případě potřeby využít k obnově poškozené kloubní chrupavky a produkci její lubrikace a stimulaci regenerace tkání.
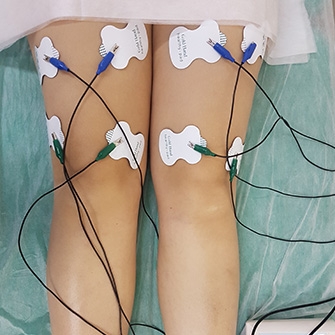
K obnovení svalového tonusu a normalizaci krevního oběhu v problémové oblasti lze použít elektrickou stimulaci – léčbu vystavením elektrickým impulsům.
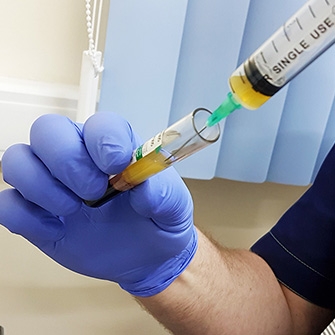
Zavedení léčivých látek přímo do patologického zaměření může být relevantní, pokud je nutné dosáhnout většího účinku a rychle zmírnit bolest.
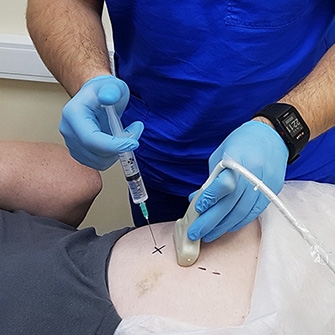
Intraartikulární podávání léků je léčba zavedením léku do kloubní dutiny přímo do poškozené oblasti.
Bolest a nepohodlí v kyčelním kloubu nikdy neobtěžují zdravé lidi – ve skutečnosti můžete žít celý život, aniž byste přemýšleli o tom, jak tato formace funguje v našem těle. Kdo však prodělal artrózu kyčelního kloubu, nedobrovolně se stává odborníkem jak na stavbu kloubu, tak na léčbu nemoci – jinak je naděje na pevné zdraví malá.
Co je deformující artróza kyčelního kloubu a proč vzniká
Artróza kyčelního kloubu (také známá jako koxartróza a deformující osteoartróza kyčelního kloubu) je jednou z nejčastěji diagnostikovaných patologií pohybového aparátu. V Rusku je toto onemocnění hlavní příčinou invalidity u lidí s onemocněním kloubů.
Obrazně lze problém člověka trpícího artrózou kyčelního kloubu přirovnat ke dveřím, které nemají zamaštěné panty. Kvůli nedostatku „lubrikace“ v kloubu se kosti začnou dotýkat, což způsobuje bolest a ztuhlost (jako vrzající a těsné dveře). Později se při ignorování onemocnění objevují na kostních plochách výrůstky („rez“), které stále více omezují pohyb v kloubu a v případě nepříznivého výsledku přestává plnit svou funkci.
Obecně se má za to, že artróza kyčelního kloubu je problém související s věkem. Statistiky potvrzují tento názor: po 40 letech je taková diagnóza dána jednomu z deseti pacientů, po 60 letech – jednomu ze tří pacientů a u pacientů starších 70 let je koxartróza detekována v 80% případů. Ale bolest v kyčli často přivádí mladé lidi do ordinace ortopeda.
Mezi příčinami osteoartrózy kyčelního kloubu jsou tedy nejvýznamnější:
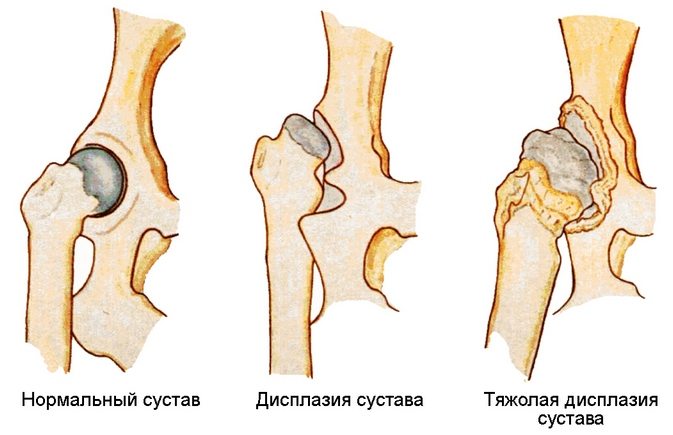
- vrozená vývojová porucha (dysplazie) kloubu, která se může projevit až v dospělosti;
- předčasné opotřebení kloubů v důsledku intenzivního cvičení u sportovců nebo obezity;
- zranění a infekce postihující muskuloskeletální systém;
- další onemocnění pohybového aparátu, která vedou k patologickému přerozdělení zátěže na klouby;
- zhoršené prokrvení kloubu (například v důsledku cévní aterosklerózy).
Lékaři se domnívají, že k artróze kyčelního kloubu vede kombinace faktorů, takže u lidí s predispozicí k tomuto onemocnění dochází k patologickému procesu dříve, stejně jako u pacientů s obezitou, diabetes mellitus nebo ischemickou chorobou srdeční.
Příznaky koxartrózy
První známkou osteoartrózy je bolest po cvičení. Nepříjemné pocity se vyskytují jak v tříslech, tak ve stehně a koleni.
Pokud se koxartróza neléčí v raných stádiích, k bolesti se připojí následující příznaky: ztuhlost a křupání v kloubu, změna chůze (pacienti často, aby se vyhnuli nepohodlí, otáčejí nohy ven a převracejí se při chůzi ze strany na stranu – vzniká „kachní“ chůze) , kulhání. V průběhu času vede patologický proces k atrofii stehenních svalů a zrakovému zkrácení nemocné končetiny. V pozdějších fázích se artróza kyčelního kloubu vyvine v ankylózu – úplné splynutí stehenní kosti s pánví, proto je noha fixována v jedné poloze a plní pouze funkci opory.
Stupně nemoci
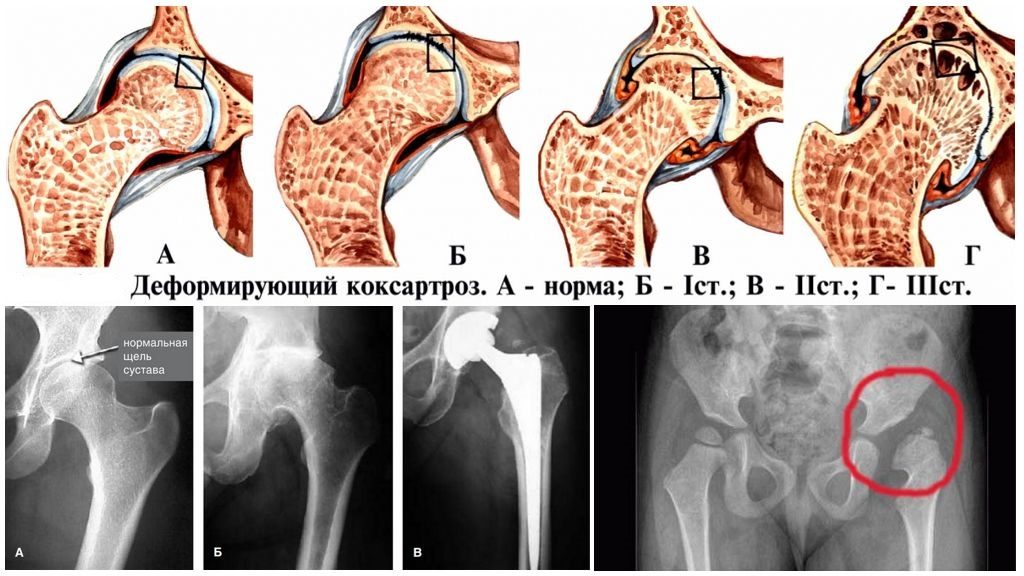
Pro usnadnění diagnózy lékaři rozlišují tři stupně koxartrózy:
- Artróza 1. stupně Kyčelní kloub je umístěn, když je mírná bolest a žádná ztuhlost v pohybu. Rentgenové vyšetření odhalí mírné zúžení kloubní štěrbiny a ojedinělé kostní výrůstky a osteofyty. Při adekvátní léčbě lze koxartrózu 1. stupně zastavit odstraněním příznaků onemocnění.
- koxartróza 2. stupně doprovázené výskytem bolestivé bolesti, i když je noha v klidu. Pohyb v kloubu je obtížný: osoba nemůže zvednout nebo posunout nohu na stranu. Bolest je zvláště patrná při pokusu o otočení chodidla narovnané nohy doprava a doleva. Pacient kulhá a někdy se v kloubu ozve křupání. Rentgenové snímky ukazují deformaci hlavice stehenní kosti, četné osteofyty a zúžení kloubní štěrbiny o třetinu. Terapeutická opatření mohou zastavit progresi onemocnění na mnoho let.
- na 3 stupně koxartrózy bolest v kloubu nepřetržitě neustupuje, vzniká atrofie svalů stehna a hýždí – celé lidské tělo se zdá být vychýlené směrem k postižené straně. Rentgenové snímky ukazují hlubokou deformaci kloubu a zúžení lumen mezery až do úplného spojení povrchů kostí. Terapeutický přístup zpravidla nevyvolává znatelný účinek – je nutná náhrada kloubu protézou.
Pro diagnostiku deformující artrózy se používá jak zevní vyšetření, při kterém lékař vyšetří pohyblivost nohy, posoudí chůzi a vzhled pacienta, tak rentgen. Pokud existuje pochybnost o správnosti diagnózy, odborník navíc vypíše doporučení na magnetickou rezonanci (MRI) kyčelního kloubu.
Jak léčit artrózu kyčelního kloubu
Boj proti koxartróze vyžaduje zapojení různých metod: od léků a cvičební terapie až po kurzy kloubní trakce a operace, která se obvykle předepisuje pro neúspěšné pokusy zvrátit vývoj onemocnění.
Konzervativní léčba
Nechirurgická léčba je časově náročná a nákladná, ale může zlepšit kvalitu života pacienta a z dlouhodobého hlediska eliminovat nutnost operace. První, co ortoped pacientovi s koxartrózou předepíše, jsou léky zmírňující bolest a zánět (nesteroidní a steroidní antirevmatika, myorelaxancia). Pro aktivaci krevního zásobení v oblasti artrózy a obnovení chrupavkové tkáně jsou předepsány vazodilatační léky a chondroprotektory. Kromě toho lze pacientovi nabídnout moderní metodu stimulace regeneračních procesů – plazmolifting, tedy injekci krevních složek pacienta do patologického ložiska. Tato opatření jsou nejúčinnější u osteoartrózy kyčelního kloubu 1. a 2. závažnosti.
Nechirurgické ošetření
Kromě tablet, mastí a injekcí vyžaduje léčba koxartrózy použití fyzioterapie a kineziterapie, stejně jako korekci stravy. Strategie péče vyvinutá zkušeným ortopedem umožňuje lidem s artrózou kyčelního kloubu 1. a 2. stupně vyhnout se endoprotetice a omezit potřebu léků.
fyzioterapie
- Terapie rázovou vlnou (SWT) používá se v kardiologii, neurologii, ortopedii a sportovní medicíně. Základem účinku na tělo jsou zvukové vlny, které zajišťují prokrvení požadované oblasti těla, což stimuluje regenerační procesy a urychluje metabolismus. Tato poměrně nová metoda již vykazuje významné výsledky v léčbě onemocnění pohybového aparátu a stává se jednou z nejoblíbenějších.
- Myostimulace při koxartróze je zaměřena na obnovení fungování svalů, které ochably v důsledku nuceného omezení pohybů v kloubu.
- Fonoforéza spojuje výhody ultrazvuku a léčivých účinků na organismus: pod vlivem přístroje proniká farmaceutický lék ve formě masti nebo krému účinněji přes kůži až do kyčelního kloubu.
- Ozonová terapie snižuje nepohodlí a aktivuje růst chrupavkové tkáně díky vlastnostem směsi ozon-kyslík.
Kineziterapie
- Cvičební terapie je považován za základ úspěšné léčby artrózy jakékoli lokalizace: pravidelné provádění speciálního systému cvičení posiluje vazy a svaly kolem nemocného kloubu, což snižuje nepohodlí při běžných denních činnostech.
- masáž (včetně lymfodrenáže) a manuální terapie jsou zaměřeny na pasivní práci se svaly, vazy a klouby. Přístupy používané k pomoci lidem s koxartrózou snižují potřebu pilulek a injekcí, což snižuje farmakologickou zátěž organismu.
- Mechanoterapie zahrnuje práci se simulátory, které pomáhají procvičovat kloub bez výrazné fyzické námahy, což je žádané zejména u starších pacientů.
- Kloubní trakce pomocí speciálního trakčního aparátu nebo rukou chiropraktika zvětšuje prostor uvnitř kloubu, který „vrací“ patologický proces o několik kroků zpět, zmírňuje příznaky a dává tělu čas na obnovení funkce kyčelního kloubu.
dietoterapie
Požadováno u všech pacientů s koxartrózou, ale nejdůležitější u obézních pacientů. Hubnutí snižuje zátěž zaníceného kloubu a zlepšuje metabolismus. V kombinaci s dalšími konzervativními metodami vám vyvážená strava umožňuje zapomenout na bolesti a další projevy artrózy kyčelního kloubu.
Chirurgická léčba
Tato skupina zahrnuje výkony, které provádí chirurg na operačním sále. Všechny, kromě punkce kyčelního kloubu, vyžadují hospitalizaci a mnohaměsíční rekonvalescenci. Při koxartróze 3. stupně, kdy konzervativní léčba nepřináší úlevu, může pouze protetika pomoci ulevit pacientovi od nepohodlí a bolesti, navrátit radost z pohybu.
- Punkce (minimálně invazivní intervence) zahrnuje odčerpání přebytečné tekutiny z kloubní dutiny, což zmírňuje bolest a zlepšuje pohyblivost nohou. Může být prováděn opakovaně, zejména pokud jsou předepsány steroidní léky.
- Artroskopický debridement zahrnuje čištění vnitřního povrchu kloubu od fragmentů změněné chrupavkové tkáně a mytí jeho dutiny léčivým roztokem ke zmírnění zánětu. Tato operace se provádí několika punkcemi bez otevření kloubní dutiny.
- Periartikulární osteotomie – umělá zlomenina stehenní kosti s jejím následným srůstem pod jiným úhlem, čímž se snižuje zátěž kloubu. Takový zásah nelze nazvat všelékem – po 2-5 letech se bolest vrací, ale v některých stavech, kdy je endoprotetika nemožná, je periartikulární osteotomie kyčelního kloubu nejlepším řešením problému koxartrózy.
- Endoprotetika znamená kompletní náhradu kloubu protézou, která může vydržet až 20 let. Přes složitost zákroku je dobře snášen pacienty různého věku, kteří jsou po operaci připraveni na aktivní rehabilitaci. Chirurgové poznamenávají, že důležitou podmínkou úspěchu je předběžná léčba obezity a použití metod kineziterapie k obnovení síly svalů obklopujících kloub.
Prevence artrózy kyčelního kloubu je důležitá pro osoby nad 40 let, sportovce a příbuzné osob s již diagnostikovanou koxartrózou nebo zlomeninou krčku stehenní kosti. Lékaři doporučují rizikové skupině hlídat si postavu, chránit se před úrazy (například v zimě nosit boty s protiskluzovou podrážkou) a pravidelně cvičit. Při prvních příznacích artrózy kyčelního kloubu okamžitě kontaktujte ortopeda. Léčbu onemocnění musí provádět odborný lékař, který má zkušenosti a věnuje pozornost jakýmkoli změnám v pacientově pohodě.
Jak vybrat správnou kliniku pro léčbu koxartrózy?
Najít vhodnou ambulanci pro artrózu je důležité nejen z finančního hlediska. Samozřejmě, kompetentní lékař vám řekne, kdy je oprávněné utrácet peníze a čas na konzervativní metody a v jakých případech bude operace optimálním řešením. Ale zdravotnická centra specializovaná na léčbu kloubů mají stále zkušenosti a vhodné vybavení k tomu, aby individuálně přistupovala k problému každého pacienta s přihlédnutím k jeho věku, životní poloze a doprovodným onemocněním.
Názorným příkladem pokročilého přístupu k léčbě koxartrózy jsou např. moskevské kliniky „Zdraví lidé“, „Stopartróza“, „Ortopedická klinika“. Pozornost k pacientovi je zde cítit ještě předtím, než se ocitne ve zdech instituce: lékařská střediska se nacházejí doslova minutu chůze od stanic moskevského metra, pracují podle vhodného harmonogramu a bez front. Kvalifikovaní lékaři jsou vždy v kontaktu se svými pacienty: můžete s nimi kdykoli během dne konzultovat telefonicky nebo přes internet. Pacienti budou mile překvapeni cenami – slevy na služby až 30 % a splátky 0 % a jako dárek získáte vypracování originální sestavy rehabilitačních a terapeutických cvičení a pomoc při výběru ortopedických opěrek klenby.
Licence k výkonu lékařských činností č. LO-77-01-013822 ze dne 27. ledna 2017, vydaná Moskevským ministerstvem zdravotnictví.
Coxartróza
Nemoci pohybového aparátu se mohou projevovat bolestí při pohybu, nepohodlím v kloubech, deformací končetin a dalšími příznaky. Často závažné progresivní kostní patologie způsobují invaliditu. Koxartróza je běžná u starších lidí, nepříznivě ovlivňuje pohyblivost dolních končetin a kvalitu života obecně. Moderní léčebné metody umožňují odstranit příznaky a obnovit funkci kloubů.
Všeobecné informace
Koxartróza je degenerativní onemocnění kyčelního kloubu, projevující se atrofií a postupnou deformující destrukcí kloubní chrupavky. Dlouhodobý vývoj patologie vede k poruše pohyblivosti dolních končetin, svalové atrofii a invaliditě. Jako možné příčiny koxartrózy lékaři zahrnují úrazy, genetické faktory, metabolické poruchy a další stavy. Onemocnění se může vyvíjet po mnoho let a v raných stádiích artrózy pacient ne vždy pociťuje znatelné postižení. Závažným výsledkem artrózy kyčelního kloubu může být destrukce chrupavky s tvorbou ankylózy, charakterizované úplnou nehybností končetiny.
Koxartróza se nejčastěji vyskytuje u mužů a žen ve věku nad 40 let. Lékaři se domnívají, že při rozvoji onemocnění hrají důležitou roli změny související s věkem. Prevalence artrózy v této oblasti se vysvětluje vysokou zátěží kyčelního kloubu při chůzi a zvedání těžkých předmětů. Při významném poškození kloubu u mladých lidí lékaři obvykle předepisují operaci k obnovení pohyblivosti.
Vlastnosti kloubu
Klouby jsou součástí lidského muskuloskeletálního systému. Jedná se o zvláštní kostní spojení, která zajišťují pohyblivost. Kosterní svaly jsou připojeny ke kostem šlachami a stahují se, což způsobuje změnu polohy kloubů. Typický kloub je tvořen kostěnými povrchy pokrytými chrupavkou, pouzdrem pojivové tkáně, vazy a synoviální tekutinou. Tlak uvnitř spoje je udržován pod atmosférickým tlakem. Synoviální chrupavka je nezbytná pro vyhlazení povrchu kostí a usnadnění pohybu.
Kyčelní kloub je úsek pohybového aparátu, který spojuje dolní končetinu s pánví. Kloub je tvořen acetabulem pánevní kosti a hlavicí stehenní kosti. Vazy drží tuto anatomickou strukturu v určité poloze. Kulovitý tvar kyčelního kloubu zajišťuje různé pohyby: flexe a extenze končetiny, kruhová rotace, rotace dovnitř a ven, addukce a abdukce kyčle. Vysoká fyzická aktivita je normálně kompenzována výkonnými svalovými strukturami a charakteristikami chrupavčitého povrchu kostí. Navíc právě v této oblasti často dochází ke zlomeninám a posunům.
Příčiny
V závislosti na etiologii může být koxartróza primární nebo sekundární. Primární atrofie chrupavky kyčelního kloubu se vyvíjí z neznámých důvodů, to znamená, že mluvíme o nezávislé idiopatické patologii. Sekundární koxartróza je komplikací onemocnění jiných orgánů. Tato progresivní patologie může být spojena s metabolismem, vrozenými poruchami, traumaty a dalšími stavy.
- Porušení tvorby kyčelního kloubu v prenatálním období. V tomto případě dochází k určitým tkáňovým změnám, které zvyšují zatížení chrupavky kloubu. Vrozená dysplazie kyčelního kloubu je běžnou patologií.
- Destrukce (nekróza) hlavice stehenní kosti neinfekčního původu. Tento stav je charakteristický pro Perthesovu chorobu, jejíž první příznaky se objevují v dětství nebo dospívání. Změna tvaru hlavice stehenní kosti vede k poruše pohyblivosti kloubu.
- Zánět tkání kyčelního kloubu. Nejčastější příčinou zánětu je infekce. Někteří pacienti mají také autoimunitní poruchu, kdy obranný systém těla napadá zdravou tkáň.
- Úrazy a chirurgické zákroky ovlivňující tvar kostních povrchů a stav chrupavek. Časté zlomeniny a vykloubení mohou vyvolat rozvoj osteoartrózy.
Idiopatická koxartróza je často doprovázena poškozením kolenního kloubu a páteře. Onemocnění se může projevit jako jednostranné nebo oboustranné poškození kloubu.
Rizikové faktory
Ortopedi berou v úvahu nejen bezprostřední příčiny artrózy, ale také určité formy predispozice k tomuto onemocnění. Mohou to být rysy životního stylu pacienta, primární onemocnění pohybového aparátu a dědičné faktory.
Možné rizikové faktory:
- Věk a pohlaví. Nejčastěji je onemocnění diagnostikováno u žen starších 40 let.
- Obezita. Výrazné zvýšení tělesné hmotnosti způsobuje vysoké zatížení kloubu. Kromě toho tuková tkáň produkuje proteiny, které vyvolávají zánět v kloubech.
- Pracovní činnosti, které přispívají k poškození kloubů. Může to být sport nebo pravidelné vzpírání. I dlouhodobá zranění mohou spustit proces degenerativních změn v kloubu.
- Dědičné faktory. Některé genetické mutace způsobují abnormální vývoj kloubu. Mutantní geny se předávají dětem od rodičů, takže lékaři berou v úvahu charakteristiky rodinné anamnézy.
- Hormonální poruchy. Endokrinní systém řídí vývoj muskuloskeletálního systému. Nemoci hypofýzy, štítné žlázy a dalších orgánů mohou zvýšit riziko artrózy.
- Sedavý způsob života a špatná výživa.
- Porucha prokrvení tkání v oblasti kloubu.
Zohlednění rizikových faktorů je důležité pro provádění preventivních opatření.
Etapy a patogeneze
Jak již bylo zmíněno, koxartróza je progresivní onemocnění. Interval mezi nástupem dystrofického procesu a zničením chrupavky může dosáhnout 20 let. Jak se patologie vyvíjí, látky se postupně hromadí v kloubu, což způsobuje zánětlivý proces. Jedná se o interleukiny, cytokiny a další regulační složky imunitního systému. Navíc v časných stádiích koxartrózy dochází k otoku kyčelního kloubu v důsledku nadměrné produkce proteoglykanů, které inhibují regeneraci chrupavky. Následně hladina proteoglykanů výrazně klesá, chrupavka měkne a křehne.
- První stadium artrózy, kdy se rozsah pohybu v kloubu nemění. Rovněž není prokázána svalová atrofie nebo výrazné poškození chrupavky kyčelního kloubu. Pacienti si stěžují na bolest při dlouhodobé fyzické aktivitě.
- Druhá fáze artrózy, kdy se bolest objevuje v klidu. Pacienti si stěžují na bolest šířící se do bederní a kyčelní oblasti. Rotační pohyb dolní končetiny je narušen.
- Třetí etapa. Výrazné poškození chrupavky způsobuje narušení flexe, extenze, addukce a abdukce kyčle. Bolest se objevuje kdykoli během dne a trvá několik hodin. Dochází k atrofii svalů dolních končetin. Možné je i zkrácení dolní končetiny.
Je velmi důležité odhalit patologii v počáteční fázi a zahájit léčbu včas.
Příznaky
Příznaky závisí na příčině a stádiu onemocnění. V počátečních stádiích může být onemocnění asymptomatické. Motorické poruchy v první fázi zřídka vyvolávají u pacientů obavy, ale později je přítomnost patologie zřejmá.
Hlavní příznaky a příznaky:
- Bolest při pohybu a v klidu. Bolest se může rozšířit do stehna, hráze, dolní části zad a pubické oblasti.
- Citlivost kloubu na dotek a náhlé pohyby.
- Ztuhlost kloubů, zvláště patrná ráno. Pro pacienta je obtížné se pohybovat.
- Ztráta pružnosti. V určité fázi artrózy pacient zaznamenává zmenšení rozsahu možných pohybů.
- Vzhled různých zvuků během pohybu, jako je křupání.
- Změna tvaru kloubu a zkrácení končetiny.
- Svalová slabost, únava.
- Snížená pracovní kapacita.
V pozdějších fázích je koxartróza komplikována nedostatkem pohyblivosti v oblasti postiženého kloubu.
Vyvinuli jsme pro vás speciální roční programy sledování zdraví.
Služby každého balíčku jsou zaměřeny na udržení zdraví a prevenci nemocí.
Roční lékařské programy pro děti
Roční dětské programy NEARMEDIC jsou navrženy tak, aby pomohly rodičům vychovat zdravé dítě! Programy jsou určeny pro děti různého věku a zaručují kvalitní lékařskou péči bez pořadníků.
Roční lékařské programy pro dospělé
Roční programy pro dospělé „Pečujeme o sebe“ jsou určeny těm, kteří odpovědně přistupují ke svému zdraví. Programy zahrnují: konzultace s terapeutem i nejvyhledávanějšími lékařskými specialisty.
Program řízení těhotenství
Síť klinik NEARMEDIC nabízí nastávajícím maminkám program managementu těhotenství „Čekám na tebe, miláčku!“ Program je navržen s ohledem na pokročilé mezinárodní standardy zdravotní péče.
diagnostika
Pro diagnostiku potřebuje pacient odborníka v oboru traumatologie nebo ortopedie. Během konzultace se lékař zeptá pacienta na stížnosti a prostuduje si anamnestické informace k identifikaci rizikových faktorů onemocnění. Poté se provede celkové vyšetření ke zjištění charakteristických změn v pánvi a dolních končetinách. Ortoped zhodnotí rozsah možných pohybů, postavení kostí a funkci svalů. K objasnění diagnózy se provádějí instrumentální a laboratorní studie.
Další diagnostické metody:
- Radiografie je hlavní metodou pro vizualizaci kostí. Výsledné snímky umožňují vyhodnotit postavení kostí, velikost kloubní štěrbiny a stav kyčelního kloubu jako celku. Často radiografie umožňuje okamžitě určit příčinu onemocnění.
- Přesnějšími metodami vizuální diagnostiky jsou počítačová tomografie nebo magnetická rezonance. Lékař vyzve pacienta, aby odstranil všechny kovové šperky, lehl si na tomografový stůl a nehýbal se. Výsledky MRI a CT jsou prezentovány ve formě vysoce přesných snímků po vrstvách, což umožňuje detailnější posouzení kloubu a okolních tkání.
- Rozbor krve. V ošetřovně odebírá sestra žilní krev. Odborníci hodnotí biochemické složení plazmy a také množství a poměr krvinek. Krevní test umožňuje lékaři hledat známky zánětu, infekce nebo autoimunitního stavu. Hodnocení hladin hormonů nám umožňuje identifikovat endokrinní poruchy, které způsobují artrózu.
- Analýza intraartikulární tekutiny. Lékař provede punkci kloubu a odebere malé množství tekutiny. Laboratorní vyšetření materiálu nám umožňuje objasnit příčinu artrózy.
Ve většině případů jsou výše uvedené postupy dostatečné pro stanovení diagnózy. V případě potřeby ortoped předepisuje pacientovi konzultaci s revmatologem, traumatologem nebo jiným lékařem. Pro výběr nejúčinnější terapie je nutná přesná diagnóza.
terapie
Ortopedi vybírají léčbu na základě zjištěné příčiny onemocnění, stupně destrukce chrupavky, věku pacienta a dalších faktorů. Hlavním cílem je zabránit další degeneraci kloubu. Doplňkové metody včetně chirurgického zákroku mohou obnovit tvar kyčelního kloubu a zlepšit pohyblivost dolních končetin. K odstranění nepříjemných příznaků je předepsána léková terapie.

Konzervativní metody léčby:
- Předepisování léků na zmírnění bolesti. Mohou to být nesteroidní protizánětlivé léky (jako celekoxib) nebo paracetamol. Při pravidelném užívání takových léků je velmi důležité sledovat funkci jater a ledvin. Lokální užívání léků proti bolesti ve formě mastí a gelů může snížit pravděpodobnost nežádoucích účinků.
- Použití topických kortikosteroidů. Tyto léky snižují zánět a odstraňují bolest.
- Injekce léků přímo do oblasti kloubu pomocí injekce. Lékaři používají injekce hydrokortizonu a dalších léků.
- Fyzioterapie. Zahřívání kloubu pomáhá snížit zánět.
- Doplňkové metody včetně léčebné masáže, gymnastiky a speciální diety.
Terapie je předepsána, pokud má pacient časné stadium (1,2). Pokud dojde k významné destrukci struktury kyčelního kloubu, je předepsána chirurgická intervence. Hlava stehenní kosti je nahrazena speciální protézou. Někdy je nahrazeno acetabulum. Ve většině případů vám takový zásah umožňuje zcela obnovit pohyblivost dolních končetin. Endoprotetika má zároveň kontraindikace související s věkem a zdravotním stavem pacienta.
Prevence
Dodržování lékařských doporučení může snížit riziko artrózy. V první řadě je potřeba, aby se pacient seznámil s hlavními rizikovými faktory onemocnění.
Hlavní metody prevence:
- mírná fyzická aktivita;
- nošení ortopedické obuvi pro patologie nohou;
- včasná léčba infekčních a autoimunitních onemocnění;
- normalizace tělesné hmotnosti;
- pravidelné prohlídky u ortopeda pro onemocnění pohybového aparátu;
- odstranění dalších faktorů, které mohou deformovat kosti.
Sjednání schůzky s traumatologem nebo ortopedem vám pomůže dozvědět se více o metodách prevence a léčby koxartrózy. Vyžádání anamnézy pomáhá identifikovat jednotlivé rizikové faktory.

