Léčba mycelia v ústech.
Obsah [Zobrazit obsah]
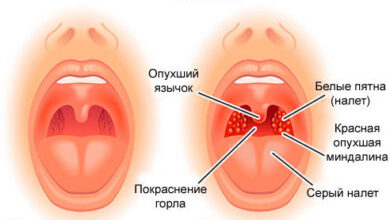
Orální kandidóza.
orální kandidóza je onemocnění způsobené kvasinkami podobnými houbami rodu Candida (viz: candida).
Etiologie orální kandidózy.

Vývoj onemocnění je způsoben kvasinkami podobnými houbami, které jsou obvykle v neaktivním stavu a stávají se patogenními při poklesu lidské imunity, s maligními novotvary, infekcí HIV, tuberkulózou, patologiemi endokrinního systému, gastrointestinálními onemocněními, zejména v případech snížená tvorba žaludeční šťávy. Velmi často se kandidóza vyvíjí na pozadí diabetes mellitus, který je asymptomatický.
V důsledku užívání antibiotik se často rozvíjí dysbakterióza, proto se normální mikroflóra ústní dutiny nemůže bránit patogenním houbám a vzniká kandidová stomatitida. Střevní dysbióza může způsobit hypovitaminózu vitamínů B1, B2, B6, PP, C, což zvyšuje náchylnost ústní sliznice k vlivu plísňové infekce.
Důležitou roli v patogenezi onemocnění hraje užívání drog, alkoholu, perorální hormonální antikoncepce a radiační zátěž. Candida se také může přenést z nemocného na zdravého člověka líbáním, sexuálním kontaktem nebo během porodu.
Rizikové faktory pro výskyt kandidózy dutiny ústní: chronické traumatizace sliznice ostrými hranami zkažených zubů, hranami umělých korunek a zubních protéz, alergizací vylučovanou plastovou protézou, polymer.
Klinické projevy a formy orální kandidózy.
Podle průtoku se rozlišují akutní a chronické. Existují celkem 4 formy kandidózy, které se mohou vyskytovat jako samostatné klinické formy nebo se mohou vzájemně transformovat.
Existuje několik typů orální kandidózy:
Akutní pseudomembranózní kandidóza (drozd) je nejčastější formou tohoto onemocnění. Projevuje se jako ostrý a snadno odstranitelný bílý plak, který přechází do větších lézí. Mohou připomínat sýrové hmoty nebo bělavě šedé filmy. Po tlaku těchto hmot se obnaží červený a hladký, neporušený povrch sliznice. Při dlouhodobém průběhu a nedostatku léčby tvoří tato kandidóza hustší plak, který je pevně spojen s podložními tkáněmi a je obtížné jej odstranit, což odhaluje hyperemický a erodovaný povrch pod ním.
Tato klinika je doprovázena bolestí v ústech, pálením a nepohodlí při jídle.
Poškození koutků úst je identifikováno jako samostatná forma, velmi často se vyskytuje u starších lidí, u kterých dochází k poklesu v dolní třetině obličeje. Tyto záchvaty mohou být pokryty bílým povlakem nebo šupinami, krustami a nacházejí se v kožních záhybech v koutcích úst.
S touto formou onemocnění lze také pozorovat pseudokandidální glositidu, plísňovou infekci jazyka. Je třeba ji odlišit od deskvamativní glositidy, při které ložiska deskvamace migrují po povrchu jazyka a jsou obklopena exfoliačním epitelem ve formě korunky. U leukoplakie a lichen planus se v důsledku hyperkeratózy vytváří bílý povlak, který je u určitých forem leukoplakie téměř nemožné odstranit, nelze vyloučit tvorbu erozí;
Potvrzení diagnózy nastává na základě výsledků bakterioskopického vyšetření plaku, při kterém jsou detekována vlákna mycelia hub a pučící blastopory.
Akutní atrofická kandidóza doprovázené bolestí, suchostí a pocitem pálení v ústech. Při něm se jazyk zanítí, stane se karmínový, suchý, lesklý, s atrofovanými papilami. Neexistuje žádný plak nebo se nachází pouze v hlubokých záhybech. Příznaky této formy kandidózy jsou podobné alergické reakci na monomer plastových protéz pro potvrzení diagnózy je nutné provést eliminační test (zrušení protézy) a bakterioskopii.
Chronická atrofická kandidóza doprovázeny přibližně stejnými příznaky – pálení, bolest při artikulaci, jídle, používání zubní protézy. Často je sliznice pod protézou hyperemická, lze pozorovat papilomatózu, eroze, praskliny, mykotickou glositidu a záchvaty. Ústní dutina je suchá, zarudlá a při sejmutí zubní protézy stékají sliny jako nitky. Klasickým obrazem chronické atrofické kandidózy jsou záchvaty, glositida a záněty patra.
Chronická hyperplastická kandidóza – na zanícené a zarudlé sliznici se tvoří silná vrstva plaku v podobě plaků nebo uzlin, která je s ní pevně srostlá. Nejčastěji se nachází na patře a zadní straně jazyka. Při dlouhém průběhu tohoto onemocnění se plak pokryje fibrinovými filmy, stane se žlutošedým a velmi neochotně se odstraní, čímž se obnaží krvácející, erodovaný povrch.
Stanovení diagnózy kandidózy.
Diagnóza kandidózy je založena na posouzení pacientových potíží, klinického obrazu onemocnění a laboratorních testů. Mikroskopické vyšetření stěrů nebo škrábanců ze sliznice se provádí nalačno před čištěním zubů nebo několik hodin po jídle. V nátěru se nacházejí zralé nebo mladé buňky hub a vlákna pseudomycelia. Tato studie bude muset být opakována po průběhu léčby.
Celková a lokální léčba orální kandidózy.
Léčba kandidózy zahrnuje symptomatickou, zaměřenou na snížení klinických projevů, a celkovou – léčbu doprovodných onemocnění, zvýšení imunity atd.
Antimykotika: 1) levorin nebo nystatin (1000000 4 6 jednotek po jídle, 10-2 dávek denně, průběh 1 dní) se rozpustí v ústech; 2) dekamin (3-4 karamely každé 3-200000 hodiny); 2) amfoglukamin (4 1 jednotek po jídle 250krát denně); 5) amfotericin B (na každý 1 kg lidské hmotnosti XNUMX IU); XNUMX) diflucan (XNUMX kapsle denně).
Užívání 2-3% jodidu draselného 2-3x denně v polévkové lžíci sníží sucho v ústech a zastaví růst patogenní mikroflóry. Obecná léčba také zahrnuje aktivní vitaminovou terapii – užívání vitaminů PP, C, skupiny B.
Orální kandidóza: příčiny, příznaky a příznaky (fotografie), léčba
Co je orální kandidóza
Doslovný překlad lékařského termínu „kandidóza“ zní jako poškození orgánu kvasinkami podobnými houbami nazývanými Candida. Infekce jakýmikoli houbami se v medicíně běžně nazývá mykózy.
V dutině ústní jsou tyto mikroorganismy přítomny u všech zdravých lidí, ale v menším množství. Podporují tak mikroflóru, aniž by způsobovaly onemocnění.
Orální kandidóza u dětí je častější: téměř každých 5 dětí bylo v dětství nemocné. Výhodné podmínky pro usazení candidy mají i senioři se zubní protézou. Jako všechny mikroorganismy milují vlhká, teplá místa, která jsou pro neustálé čištění těžko dostupná.
Další rizikovou skupinou jsou kuřáci, kteří pod negativním vlivem nikotinu mají chronický zánět v dutině ústní, tento typ ústní kandidózy je častý zejména u mužů.
Příčiny orální kandidózy
Pokud se na Candidu podíváme podrobněji, je třeba poznamenat, že se jedná o rod jednobuněčných kvasnicovitých hub, které mají mnoho různých druhů způsobujících lidská onemocnění.
Převážnou většinu případů orální kandidózy u dospělých způsobuje Candida albicans. Známí jsou také následující zástupci tohoto rodu:
- Candida tropicalis;
- Candida pseudotropicalis;
- Candida guilliermondi;
- Candida krusei.
Někdy jsou tyto houby nazývány nedokonalými, protože nejsou schopny vytvořit skutečné mycelium. Jedná se o zvláštní stavbu těla běžných hub, známou lidskému oku. V mikroskopu vypadá mycelium jako velmi hustý plexus nitkovitých struktur. Při jejich růstu se proto objevuje pouze pseudomycelium, které vzniká při pučení a samovolném dělení buněk hub.
Candida je také klasifikována jako oportunní mikroflóra. To znamená, že tyto plísně jsou v těle zdravého člověka přítomny téměř ve všech sliznicích, včetně dutiny ústní a hltanu. V případě kandidózy se jejich koncentrace a vitální aktivita aktivně zvyšuje a již nefunguje ve prospěch těla. Tento stav může být způsoben následujícími situacemi:
- Těhotenství. Těhotné ženy vždy pociťují výkyvy v celých hormonálních hladinách, díky nimž je někdy zaznamenáno snížení imunity. A to je hlavní příčinou všech nemocí, které způsobují oportunní mikroorganismy.
- Nemoci imunitního systému. Nejčastěji se tento bod týká novorozenců, protože od 4. dne života u dětí dochází ke křížové tvorbě buněk imunitní obrany. Tento jev je velmi častý a vysoce léčitelný. Tento bod zahrnuje také lidi s infekcí HIV. Často se u nich na pozadí poklesu koncentrace lymfocytů rozvinou různá onemocnění oportunní mikroflóry, včetně orální kandidózy.
- Léčivé přípravky. Častěji dlouhodobé nebo nekontrolované užívání antibiotik potlačuje stav mikroflóry celého těla. Stejné situace nastávají u léků, které lidé užívají po transplantaci orgánů. Říká se jim cytostatika; potlačují imunitu těla, takže nový orgán nebo tkáň se zakoření a nejsou zničeny lidským imunitním systémem. Také byste neměli zapomínat na opatrnost při užívání hormonálních léků (masti na bázi glukokortikoidů, perorální antikoncepce). Další rizikovou skupinu tvoří lidé, kteří dostávají chemoterapii nebo radiační terapii k léčbě rakoviny.
- Plicní tuberkulóza a plicní sarkoidóza. Závažná lidská onemocnění, která oslabují organismus.
- Nedostatek vitamínů. Nedostatek téměř kteréhokoli z nich může vyvolat kandidózu. Je lepší věnovat zvláštní pozornost vitamínům B a C.
- Špatné návyky. Kouření, alkohol, drogová závislost. Všechny tyto tři faktory oslabují tělo, zejména jeho imunitní systém, a způsobují onemocnění dutiny ústní.
- Nemoci trávicího traktu. Chronický zánět v žaludku či střevech je často doprovázen nedostatečným vstřebáváním živin a vitamínů.
Zapomínat bychom neměli ani na kontaktní infekci orální mykózou. Při používání sdíleného nádobí, zubního kartáčku, při líbání nebo při pohlavním styku. Je také snadné nakazit dítě od matky během porodu, což je jeden z nejčastějších případů orální kandidózy u dětí.
Přenašečem kandidózy u nich mohou být i zvířata, toto onemocnění často probíhá prakticky bez příznaků. Proto byste měli omezit kontakt mezi dětmi a domácími mazlíčky, pokud si nejste jisti, že nejde o žádnou nemoc.
Příznaky orální kandidózy
Aktivita kandidy je spojena s produkcí enzymů a tvorbou kyseliny mléčné. V dutině ústní zdravého člověka to pomáhá normalizovat pH sliznice a udržovat normální flóru. Při orální kandidóze se prostředí stává kyselým v důsledku uvolňování kyseliny mléčné.
Náhlý projev plísně v ústech a způsoby jeho léčby
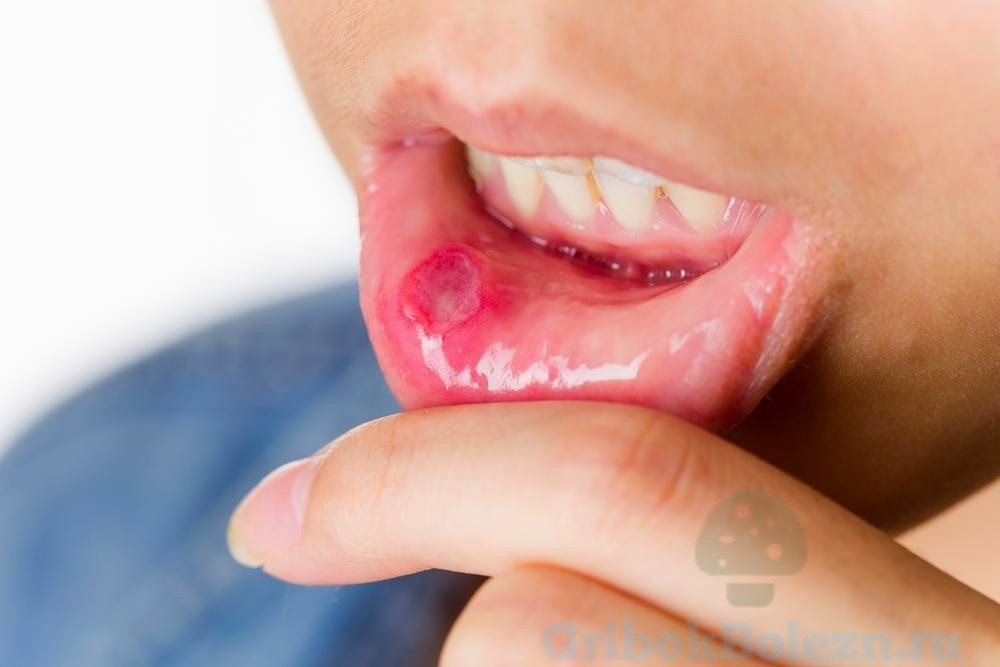
Plíseň v ústech je přímým důsledkem aktivity rodu Candida. Pokud tato kvasinkovitá houba žije uvnitř těla, není v malém množství nebezpečná, většinou si své kolonie rády staví na sliznicích pochvy, úst, trávicího ústrojí, nehtů a ani epitel proti tomu není imunní; parazit. Za určitých okolností nabírá vývoj kolonie rychlý spád, pokud k tomu dojde v oblasti úst, dochází k jevu, který se nazývá plíseň ústní sliznice.
O nemoci
Plísňová infekce dutiny ústní je onemocnění způsobené parazitem z čeledi Candida, tato kvasinkovitá houba je součástí přirozené mikroflóry.
- Častěji než ostatní se houba vyskytuje v ústech dítěte, čtvrtina všech dětí na světě je touto infekcí postižena a některé trpí orální kandidózou dvakrát. Drozd (ústní plíseň) u dětí má být mírný.
- Plíseň v ústech dospělých se nejčastěji projevuje v důchodovém věku statistiky říkají, že každý desátý důchodce je nemocný. U dětí i starých lidí je hlavním předpokladem rozvoje parazita věkem podmíněné snížení imunity. Kandidóza ústní sliznice mimochodem častěji postihuje ženy než muže.
V celé zemi se aktivita parazita za posledních několik let výrazně zvýšila, je to způsobeno nekontrolovanou samoléčbou, která narušuje antagonistickou rovnováhu tělesné mikroflóry.
Candida
Candida je kvasinkový parazit. Čeleď je zastoupena dnes více než jedním a půl stovkou druhů, z nichž 20 způsobuje plísňová onemocnění dutiny ústní.
Parazit trvale „přebývá“ na některých částech:
- ústní sliznice;
- zažívací trakt;
- problémové zuby.
Na rozdíl od běžných kvasinek nemůžete od parazita čekat žádné příznivé účinky, ale variant nemocí je víc než dost.
Nejpříznivější teplota pro reprodukci parazita se shoduje s normální teplotou lidského těla, ale kyselá rovnováha by měla dosáhnout 7-9 pH, což je usnadněno nedostatkem ústní hygieny a zneužíváním jednoduchých sacharidů (sladkosti, těsto).
Když říkají „ústní houba“, mají na mysli aktivitu této nedokonalé houby (nevytváří mycelium). Pokud je prostředí nepříznivé, parazit klidně čeká na „svůj čas“ a schovává se v podobě chlamydospory (tvrdé schránky).
Plíseň v ústech a její příznaky jsou podle statistik způsobeny činností houby Candida albicans a jsou oválného tvaru a nejsou ještě aktivní. Když jsou všechny okolnosti pro parazita příznivé, jeho buňka rozdělí ochranný obal a protáhne se do tvaru tyčinky, na okrajích začíná pučet a systematicky se mění v houbový pseudomyceliální řetězec. V této formě začíná patogen odbourávat všechny živiny z lidských buněk, v důsledku čehož se objevují příznaky a léčba se stává nevyhnutelnou.
Základní příčina a riziková skupina

Dobrá polovina lidstva v dobrém zdravotním stavu „nosí“ kvasinkovou houbu v ústech (podle statistik 50–60 %). Tělo si jich nevšimne a patogen nevnímá člověka jako stanoviště, ale jakmile se naruší antagonistická rovnováha a klesne imunita, parazit ožije a rychle zavede svůj „zákeřný plán“ na zničení hostitele.
Chcete-li zjistit, jak se zbavit houby v ústech, musíte pochopit základní příčiny vývoje parazita a jsou následující:
- Těhotenství – hormonální poruchy, oslabená imunita, poruchy metabolismu.
- Přidružená onemocnění – HIV, hepatitida, tuberkulóza, cukrovka, onkologie.
- Léky jsou léky, které postihují játra plíseň v ústech po antibiotikách je extrémně obtížné léčit kvůli významným poruchám imunity, které způsobují.
- Špatné návyky, nedostatek vitamínů – zničení rovnováhy mikroflóry.
- Chemická a radiační terapie.
- Zubní protézy, drobná poranění ústní dutiny.
- Perorální antikoncepce a orální sex obecně – první narušuje hormonální hladinu, druhý způsobuje prodloužený kontakt sliznic příznivých pro plísně (ústa a penis/vagina).
- Orální kontakt se zvířaty – líbání, olizování obličeje.
Klinika nemoci
S předpoklady pro výskyt drozdů je vše velmi jasné, zbývá pouze zjistit, jaké jsou příznaky houby v ústech a závisí jak na stádiu, tak na podtypu, který způsobil onemocnění. Příznaky se u dospělých a dětí liší, proto je třeba je posuzovat odděleně.
Klinika pro dospělé
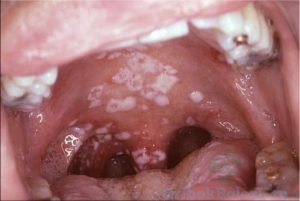
Celý proces lze rozdělit ve fázích, které se vždy vyskytují v tomto pořadí:
- Zpočátku rostoucí kolonie proniká do buněk, množí se a krmí, přičemž uvolňuje odpadní produkty, které následně otravují okolní tkáně.
- Patogen se dále množí, což způsobuje, že se objevuje bílý plak, na rtech se začíná vyvíjet plíseň a plísňová infekce ústní dutiny se stává globální.
- Plak z malých zrn se mění v souvislý film pokrytý plaky, houba na rtech se rychle vyvíjí a objevují se znatelné ranovité „záseky“.
- Plaky získávají výrazný charakter, začíná houba dásní a jazyka, jsou pokryty bílými vločkami a „šupinami“.
- Dříve snadno odstranitelný plak se začíná odlupovat s kůží úst, pod plaky se objevují vředy, houba na dásních se v této fázi nazývá „stomatitida“.
Léčba plísně v ústech v této fázi je extrémně bolestivá, ale pak se vše zhorší. - Svědění a pálení způsobují silnou bolest, je obtížné polykat a celá ústa jsou pokryta vředy.
- Teplota velmi kolísá, v ústech nezůstávají žádná neinfikovaná místa, pojídání potravy (i tekuté), mluvení, polykání slin způsobuje strašnou bolest. Plíseň na rtech se změnila v hnijící mykotické léze, což vylučuje možnost normálního otevření úst.
- Pokud předchozí stadia klinického vývoje onemocnění nedonutila osobu zahájit léčbu, v ústech se objeví chromogenní houba. Plak se stává černozeleným, zápachem připomíná hnijící mrtvolu, na vině je totální nekróza ústních tkání.
Klinika pro dítě
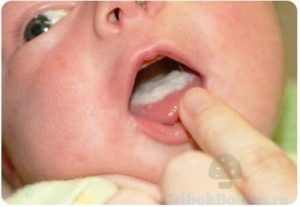
Dítě se často nakazí pochází od rodiče (5 % dětí se rodí s nemocí), ale nelze vyloučit rizika spojená s bezohlednými lékaři.
Hlavními příčinami onemocnění u dětí jsou neformované sliznice a snížená imunita, mikroflóra je nestabilní a není třeba mluvit o ústní hygieně, proto se při sebemenším kontaktu s dutinou ústní okamžitě množí a vynechává nosič etapa.
První tři fáze ústní houby u dítěte jsou podobné jako u dospělého, ale pak se houba vyvíjí jinou cestou:
- Ústa dítěte jsou malá, takže plaky se okamžitě spojí do velkých ostrůvků, které pokrývají celá ústa, a krev jim dodává vínovou barvu. Plaketa se velmi obtížně odstraňuje a na svém místě zanechává rány.
- Dítě odmítá prso i láhev a teplota se ustálí kolem 39 stupňů.
Nemoc se u dítěte rozvíjí velmi rychle a jizvy po nemoci mohou zůstat navždy, i když je náznak houbové infekce, musíte běžet s dítětem k lékaři.
Diagnóza onemocnění

Lékař, který určuje způsob léčby plísně v ústech, je parodontolog nebo zubař, a pokud je plíseň v pozdějších stádiích a rozšířila se za sliznici, může být nutná konzultace s infekčním specialistou. Zpočátku odborník provede vizuální vyšetření ústní dutiny, pokud je předběžná diagnóza „Kandidóza úst“, lékař předepíše řadu testů, které určí, jak léčit houbu v ústech.
Přestože je obecná diagnóza jasná ihned po lokálním vyšetření a vyšetřením plaku pod mikroskopem lze určit stadium onemocnění, pro přesnou klasifikaci a předepsání optimálního postupu léčby jsou nezbytná laboratorní vyšetření.
Při studiu typu patogenu se používají následující laboratorní metody:
- studium kultury – za tímto účelem odeberou nátěr, umístí jej do příznivého prostředí a analyzují pěstovanou kulturu, čímž určí typ patogenu;
- endoskopie – do hltanu (až do konečníku) se zavede speciální zařízení, aby se studoval účinek parazita na tělo;
- kontrastní radiografie jícnu – pacient pije speciální roztok, po kterém jsou na obrázku studovány obrysy orgánu.
Léčba
Když je stanovena diagnóza a základní příčiny nemoci, přichází čas rozhodnout se, jak nemoc léčit. Je třeba poznamenat, že v počátečních stádiích se používají léky a místní léčba, tradiční metody jsou také účinné.
léčení

Tablety na ústní houbu lze nalézt v každé lékárně, ale před nákupem nezapomeňte, že takovou léčbu může předepsat pouze profesionální lékař. Všechny tablety lze rozdělit na imidazoly a polyeny.
- Imidazoly.
Patří mezi ně ekonazol, mikonazol, klotrimazol, průběh trvá několik týdnů a dávkování se pohybuje od 50 do 100 mg denně. Velmi pomáhají také tzv. antiparazitární a antimikrobiální léky:
– Nizoral – 2 týdny 200 mg/den;
– Decaminový karamel – 2 týdny, 2 ks/den;
– Flukonazol – 1-2 týdny 300 mg/den;
– Diflucan – 2 týdny, 1-2 kapsle/den.
Vitamíny a léky na posílení imunity se berou jako obecně posilující léky. - polyenová antibiotika.
Nejjasnějšími zástupci jsou Levorin a Nistanin.
Kurz 2 týdny, 5 tablet/den.
Tablety této skupiny se musí rozpustit, aby se prodloužil jejich účinek.
První znatelné zlepšení zdravotního stavu pacienta se dostavuje 5.-6. den, ale pokud léčba nepomáhá, je předepsán silnější amfoglukamin a v extrémních případech se používá amfotericin B.
Místní léčba

Do této skupiny patří léky, které působí přímo na plíseň ústní sliznice a nevstřebávají se do krve. Lokální léky se používají spíše k zastavení reprodukce parazita než k přímé léčbě, ale některé z nich jsou velmi účinné:
- Lysozym a Lizak jsou lokální antibakteriální léky;
- Levorin nebo Nystanin masti – mají stejné aktivní prvky jako tablety, ale způsob aplikace je odlišný díky upravené formě.
- Lugol, Yodicirin – přípravky obsahující jód k aplikaci;
- Anilinová barviva – methylen (modrá), fukocin (zelená).
Ústní sanitace má velký význam v medicinální a lokální léčbě. Zcela zdravé zuby a dásně jsou klíčem k absenci mykózy sliznice.
Jako pomocné antisymptomatické profylaktické činidlo se používá oplachování.
K tomu se používají 2% roztoky:
- borax (tetraboritan sodný);
- kyselina boritá;
- jodinol;
- hydrogenuhličitan sodný.
Výplach se používá po jídle, hlavní věcí není přestat oplachovat, dokud nedojde k sebevědomé remisi.
Tradiční medicína

Léčba plísní v ústech lidovými prostředky je velmi účinná, zvláště v raných stádiích mnoho lidových receptů přijala klasická medicína prakticky beze změn do oficiální lékařské praxe.
Doplňte oficiální léčbu následujícími recepty:
- Měsíčkový čaj – vyluhovaný roztok na oplachování;
- Šťáva z cibule, pelyňku, česneku – místo infekce je vyčištěno z plaku, poté jsou ložiska infekce mazána;
- Kalina a brusinkové šťávy – používají se jako místní lék;
- Mrkvová šťáva – vyplachujte si jí ústa a pijte ji jako přírodní zdroj vitamínů.
- Odvary z třezalky, dubové kůry, divoký rozmarýn, semena kopru, kořen petržele jsou vynikající přírodní antimykotická antiseptika a hojivé prostředky „v jedné lahvičce“, používané k výplachům.
- Šípkový, rakytníkový, aloe, olivový a medový olej jsou přírodní aplikace, které rychle zastaví množení candidy.
Závěr
Na závěr připomeňme, že samoléčba je nebezpečná zejména u plísní v dutině ústní, protože pokročilé formy hrozí vážnými problémy, včetně život ohrožující intoxikace. Lékař snadno předepíše léčbu a dlouhodobá remise na sebe nenechá dlouho čekat.
Závity mycelia – příznaky a diagnostika, cesty infekce a léčebné metody
V okolním prostoru existuje mnoho patogenních a podmíněně patogenních činitelů houbové povahy. Před většinou z nich člověka chrání normálně fungující imunitní systém. V případě snížení imunity nebo rozsáhlé kontaminace sporami patogenních hub však z těchto začnou klíčit vlákna mycelia, což vede k rozvoji onemocnění.
Co jsou vlákna mycelia
Struktura většiny hub je reprezentována hyfami – jedno- nebo vícebuněčnými vlákny, jejichž celek tvoří tělo houby – mycelium. Když spory narazí na podmínky příznivé pro klíčení, přecházejí do vegetativní formy s rozvojem vláken přepážkového mycelia nebo pseudomycelia. Plísně jsou schopny napadnout téměř všechny orgány a tkáně těla. Nejčastějšími formami onemocnění jsou léze kůže, nehtů, vlasů a sliznic.
V mazance
Mikroskopické vyšetření stěru odebraného z postižené sliznice odhalí myceliální hyfy a spory, jejichž průhlednost, barva a strukturní znaky závisí na typu patogenu. Pro sliznice jsou typičtější oportunní mykózy (způsobené oportunními houbami): kandidóza, kryptokokóza, aspergilóza aj. Makroskopické známky poškození sliznic mohou být následující:
- objevují se skvrny a plak;
- pálení a svědění;
- nepříjemný zápach;
- výskyt erozí, prasklin, vředů;
- změna barvy.
Na kůži
Plísně mohou postihnout jak povrchové, tak hlubší vrstvy kůže. V souladu s tím se mykózy dělí na povrchové a kožní. Mezi první patří: pityriasis versicolor, pityriasis versicolor, seboroická dermatitida, bílá piedra, černá piedra. Do skupiny kožních mykóz patří onemocnění jako mikrosporie, epidermofytóza, trichofytóza.
Dermatomykózy jsou klasifikovány podle lokalizace léze. Trichofytóza se dělí v závislosti na místě vývoje spor nepohlavní reprodukce:
- Ektotrix. Na povrchu vlasu se tvoří konidiospory, dochází k poškození vlasové kutikuly, vlas se ničí a vypadává.
- Endothrix. Uvnitř vlasu se vyvíjejí konidie, kutikula není poškozena. Vlasy se stávají křehkými a nad spodní částí se lámou.
- Favus (strupovitost). K rozvoji konidií dochází na bázi chlupu, kolem kterého se vytváří kulatá šupina.
Na kůži se objevují vlákna mycelia:
- tvorba viditelných kolonií hub;
- hyperémie kůže, výskyt skvrn;
- lámavé vlasy, vypadávání vlasů;
- olupování kůže, výskyt lupů, strupy, krusty, vyrážky;
- svědění kůže při poškrábání postižených oblastí kůže může dojít k hnisavé infekci.
V jazyce
Závity mycelia na jazyku se zvláště často vyvíjejí v důsledku kandidózy a aktinomykózy. Dále se mohou vyskytnout případy aspergilózy, blastomykózy, sporotrichózy apod. Kandidóza jazyka není samostatným typem tohoto onemocnění a vzniká v rámci poškození dutiny ústní, nosohltanu a dýchacích cest. Objevují se bílé malé zaoblené útvary, které se následně spojují a vytvářejí slepence. Objevuje se otok jazyka provázený pálením, bolestí a poruchami chuťové citlivosti.
Na nehty
Plísňová onemocnění nehtů se nazývají onychomykóza. Patří mezi ně rubromykóza, trichofytóza nehtů atd. Příznaky těchto typů plísňové infekce jsou:
- změna barvy nehtu, vzhled plaku na něm, ztráta průhlednosti;
- separace, peeling;
- změna struktury nehtů, deformace;
- svědění;
- růst nehtové ploténky.
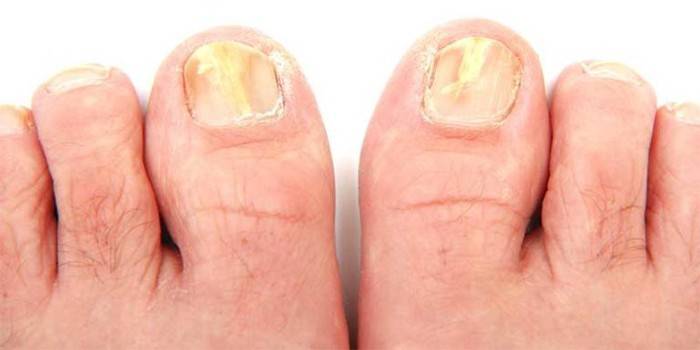
Jak dochází k infekci?
Všechny mykózy lze podle zdroje infekce rozdělit do dvou skupin:
- Nakažlivý. K infekci dochází kontaktem se spórami hub žijících ve vnějším prostředí.
- Oportunistické. Za normálních podmínek jsou patogeny pro člověka neškodné;
Nakažlivé houby se dělí do tří kategorií:
- Antroponózy. Zdrojem nákazy je člověk.
- Zoonózy. Přenašeči hub jsou zástupci živočišného světa.
- Geofilní mykózy. Přirozeným prostředím patogenů je půda, organické zbytky. Když se spory dostanou do lidské tkáně, jsou schopny v nich žít.
K průniku houbových patogenů do těla dochází prostřednictvím aerogenních, kontaktních a nutričních (prostřednictvím trávicího traktu) mechanismů. Aerogenní cesty infekce jsou představovány vzdušnými kapkami a vzdušným prachem. Nutriční – voda, jídlo, fekálně-orální.
Mezi houby, které infikují člověka, patří zvláště často patogeny dermatomykózy a mykózy sliznic. Mezi poslední patří:
- Candida albicans je původcem lokálních a generalizovaných forem kandidózy (soor), typického oportunního onemocnění. Struktura mycelia je charakterizována absencí přepážek ve vláknech.
- Cryptococcus neoformans je saprofyt, který žije v půdě a ptačích výkalech. Cesta infekce je aerogenní. Onemocnění je typické pro nositele HIV
- Rod Microsporum:
- M.canis je zoonotický druh, který způsobuje mikrosporie hladké kůže, pokožky hlavy a obličeje.
- M. gypseum je geofilní houba, která způsobuje mikrosporie na hladké pokožce a pokožce hlavy.
- M. audouinii je původcem antroponotických mikrosporií těla a pokožky hlavy.
- M. ferrugineum je antropofil a způsobuje mikrosporii pokožky hlavy.
- Tr. rubrum je původcem rubromykózy, nejčastěji postihuje nehty a prostory mezi prsty.
- Tr. mentagrophytes je zooantropofil, k infekci dochází kontaktem.
- Tr. violaceum je antropofil, způsobená patologie je trichofytóza černých skvrn.
- Tr. verrucosum. Postihuje zemědělské pracovníky, protože je zoonotická houba.

Jak se mycelium zjišťuje?
Detekce mycelia se provádí pomocí následujících metod:
- Mikroskopická analýza kožních seškrabů a stěrů. Pro potvrzení empirické diagnózy je nutné pod mikroskopem identifikovat vlákna mycelia, spor a konidií.
- Kultivační metoda. Spočívá v naočkování odebraného biomateriálu na živná média za účelem získání růstu myceliálních struktur a následné identifikace patogena.
Jak zacházet s nitěmi mycelia
Může to vyvolat klamný dojem, že plísňová onemocnění jsou málo nebezpečná a často se zhorší jen kosmetický stav. To zdaleka není pravda, v pokročilých případech se mohou vyvinout vážné komplikace. V tomto ohledu je vhodné léčit mykózy pouze pod dohledem lékaře v odbornosti odpovídající onemocnění: dermatovenerolog, infekční specialista, zubař atd.
Lékařská terapie
Léčba myceliálních vláken se provádí především na etiologické úrovni, symptomatická terapie je zaměřena na zmírnění svědění, hyperémie a duševního stresu. Když dojde k sekundární infekci, je indikováno použití antibakteriálních léků. Moderní medicína má velké množství antifungálních látek:
- Polyeny:
- Nystatin, Levorin – pro léčbu kandidózy;
- Amfotericin, Natamycin jsou širokospektré léky.
- Terbinafin je antimykotikum pro léčbu onychomykózy, kožní plísně;
- Naftifine je lék pro místní použití.
- Clotrimazol, Miconazol, Oxiconazole – léčba různých forem kandidózy, trichofytózy, mikrosporie, epidermofytózy.
- bifonazol, ketokonazol. Mají široké spektrum antimykotické aktivity.
- Triazoly (Flukonazol, Itrakonazol). Antifungální činidla nové generace. Nízko toxický.
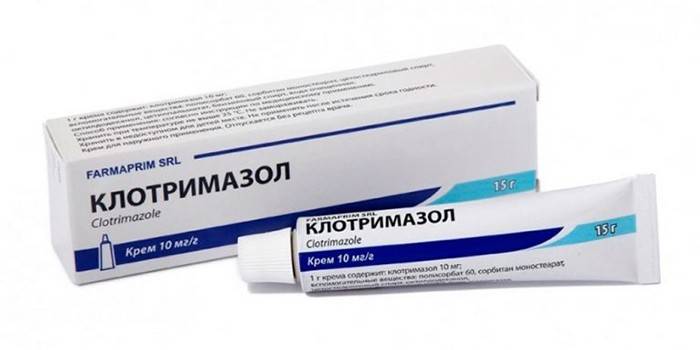
Hardwarové ošetření
Hardwarové ošetření nehtové houby se provádí pomocí laseru. Fyzioterapie je zvláště účinná jako součást kombinované léčby houby, protože při absenci medikamentózní terapie zůstává možnost nedostatečné eradikace patogenu, což způsobí recidivu onemocnění. Kromě toho hardwarové metody zahrnují lékařskou pedikúru: houbové mycelium se z nehtů odstraní mechanicky, poté se aplikují antimykotická činidla ve formě laků.
Lidové prostředky
Obrátit se na zkušenosti tradiční medicíny je méně výhodnější než léčba léky. V každém případě se doporučuje konzultace s odborníkem. Můžete zkusit ošetřit mycelium na kůži a nehtech pomocí:
- voda a alkoholové roztoky propolisu: koupele nebo obklady.
- cibule a česnek: postižené oblasti pokožky jsou rozmazané šťávou, na nehty se aplikují pleťové vody.
- ošetření březovým dehtem.