Inhalátory příznaků a léčby bronchiálního astmatu.
Obsah [Zobrazit obsah]
Příznaky a léčba bronchiálního astmatu inhalátory

Podle statistik WHO trpí průduškovým astmatem více než 235 milionů lidí na celém světě. Mezi nepřenosnými nemocemi převažuje podíl astmatiků, úmrtnost dosahuje 400 000 osob ročně.
Astma nelze vyléčit, ale neustálým pozorováním, kontrolou a medikamentózní podporou lze dosáhnout stabilní remise.
Patologie je společensky významná, protože je rozšířená a omezuje možnosti člověka v každodenním životě. Opožděná diagnóza představuje zátěž pro populaci, komplikuje adekvátní léčbu a zhoršuje další prognózu.

Léčebné přístupy
Nedílnou součástí léčby je edukační práce mezi pacientskou populací a pravidelná medikamentózní terapie dle závažnosti onemocnění. Nemedikamentózní terapie zahrnuje následující doporučení a preventivní opatření pro průběžnou kontrolu astmatu:
-
Edukace pacientů. Poskytování pacientům potřebné informace o onemocnění, udržování kontroly a sledování vlastního stavu, způsobu užívání léků.



Trvalého výsledku je dosaženo komplexním schématem, prací pacienta na sobě samém a adekvátní farmakoterapií.
Základní medikamentózní terapie
Předepisuje se podle závažnosti stavu pacienta a úrovně kontroly astmatu. Podle léčebných protokolů byla vyvinuta speciální „kroková terapie“:
Účinná léčba vyžaduje pečlivé sledování, pravidelnou diagnostiku a úpravu dávkování léků.

Klasifikace inhalátorů
Liší se v látkách složením, účelem a výsledky použití. Existují následující typy nebulizačních inhalátorů:
- aerosol;
- prášek;
- rozpěrky;
- elektrické nebulizéry.

Látky v aerosolových inhalátorech se rychle dostávají do bronchiálního stromu, snadno se používají a působí okamžitě. Pudry se lépe uchovávají, poskytují dlouhodobější výsledky a prodávají se v kombinacích. Distanční rozprašovače a rozprašovače rozprašují roztok, aby jej dodaly do nejhlubších částí dýchacího traktu.
V závislosti na indikacích jsou inhalátory pomocné a bezpečnostní.
Hlavní roli hraje způsob dodávání inhalačních léků do bronchiálního stromu. Pro výrazný efekt musíte použít nebulizér.
Klíčové vlastnosti
Pomocná zařízení jsou často aerosolová a obsahují krátkodobě působící B2-adrenergní agonisty – salbutamol, fenoterol. Vyrábějí se v kombinaci s M-anticholinergiky – ipratropium bromidem. Obchodní názvy drog:
- Ventolin;
- Berodual;
- Berotek-N;
- Atrovent.

Používají se ke zmírnění příznaků onemocnění, které se již objevily. Působí rychle rozšířením svalové stěny dýchacích cest, účinek trvá až dvě hodiny. Dlouhodobě působící ochranné inhalační glukokortikoidy – budesonid, flutikason, beklomethason. obchodní názvy:

Určeno pro profylaxi a prevenci klinických projevů. Pro dosažení účinku používejte denně. Zmírňují zánětlivý proces v dýchacím traktu, snižují citlivost receptorů na dráždivé látky.
Kombinované obsahují několik účinných látek z různých farmakologických skupin pro dosažení protizánětlivých, bronchodilatačních a antibakteriálních účinků. obchodní názvy:
- Symbicort (formoterol + budesonid);
- Seretide (salmetrol + flutikason);
- Foster (formoterol + beklomethason);
- Intal (salbutamol + kyselina kromoglycová).

Indikováno ke snížení bronchiální obstrukce, zvýšení objemu nuceného výdechu a zabránění nárůstu příznaků onemocnění.
Berodual
Lék se skládá z B2-adrenergního agonisty fenoterolu a M-anticholinergního blokátoru ipratropium bromidu. Fenoterol aktivuje adrenergní receptory, uvolňuje hladké svaly průdušek a inhibuje uvolňování zánětlivých mediátorů. Ipratropium má parasympatický účinek, inhibuje reflexní oblouk bloudivého nervu, aniž by narušoval výměnu plynů. Platí 15 minut. Výhody:
- 2 aktivní složky;
- výrazný bronchodilatační účinek;
- rychlá akce.

Jednotlivá dávka – 100-200 mcg (1-2 vstřiky), maximální denní dávka – 1,6 mg. Používejte opatrně, pokud máte narušený kardiovaskulární systém, protože může způsobit zvýšení síly a frekvence srdečních kontrakcí.
Berotek-N
Dostupné v lahvičkách s náustkem, obsahujících 10 ml salbutamolu, což odpovídá 200 dávkám. Hlavním účinkem je bronchodilatační účinek. Blokuje mediátory zánětu a spasmu, čímž uvolňuje svaly průdušek. výhody:
- platí 5 minut;
- 1 dávka stačí.

Účinek trvá až 6 hodin. Pokud první akce nestačí, můžete po 5 minutách inhalaci opakovat. Maximální počet dávek za den je 8.
Kromě základní terapie by komplexní léčba bronchiálního astmatu měla zahrnovat mukolytika, antihistaminika a antibiotika.
Vezměte v úvahu opatření pro onemocnění kardiovaskulárního systému v anamnéze, pro patologie endokrinního systému.
Atrovent
Léčivou látkou je ipratropium-bromid. Má bronchodilatační účinek, zvyšuje objem nuceného výdechu a usnadňuje dýchání. Účinkuje do 15 minut, výsledek vydrží až 6 hodin. Výhody:
-
nemá žádný vliv na srdce a krevní cévy;

K zastavení záchvatu jsou potřeba 2 dávky (40 mcg), maximální počet dávek je 8-12 denně. Může způsobit bolesti hlavy a v případě předávkování – bronchospasmus.
Pulmicort Turbuhaler
Účinnou látkou v kompozici je hormon budesonid. K dispozici v balení po 200 dávkách ve formě granulovaného prášku. Byla odhalena lepší účinnost ve srovnání s aerosolovými formami. Maximálního výsledku je dosaženo hodinu po inhalaci. výhody:
- antihistaminový a protizánětlivý účinek;
- výrazný účinek;
- typ prášku.

Zvýšením denní dávky lze upustit od systémového užívání glukokortikosteroidů. Aby se zabránilo plísňové infekci orofaryngu po zákroku, musí být ústní dutina vypláchnuta vodou.
Flixotide
Účinná látka flutikason snižuje tvorbu biologicky aktivních látek a zánětlivých mediátorů. Usnadňuje dýchání po celý den, má kumulativní účinek, maximálního účinku je dosažitelné při pravidelném užívání déle než týden. výhody:
- zmírňuje závažné příznaky;
- obsah ve formě suspenze;
- snižuje frekvenci útoků.

K dispozici v dávkách 50, 125, 250 mcg, maximální množství za den je 1000 mcg, v závislosti na závažnosti procesu. Nedoporučuje se používat v případě infekčních lézí, po delším užívání lék náhle vysaďte.
Beclazon
Účinnou látkou je beklomethason dipropionát. Zmírňuje otoky, tvorbu hlenu, infiltraci, alergickou reakci. Aktivuje beta-adrenergní receptory, potencuje účinek B2-agonistů. Terapeutický účinek je patrný po týdnu. výhody:
- aerosolový typ;
- lokální protizánětlivé působení;
- zlepšuje mukociliární transport.

Denní dávka se pohybuje od 200 do 2000 mcg v závislosti na závažnosti. Po proceduře se doporučuje vypláchnout ústa.
Symbicort Turbuhaler
Kombinace formoterolu a budesonidu snižuje projevy bronchiálního astmatu, počet astmatických záchvatů a zlepšuje průchodnost dýchacích cest. B2-adrenomimetikum zmírňuje příznaky, glukokortikoid zmírňuje zánět, snižuje počet klinických projevů. Výhody:
- dvojí působení;
- nízká pravděpodobnost nežádoucích reakcí;
- nezpůsobuje odpor.

Lék je kontraindikován u lidí s nedostatkem laktázy nebo intolerancí laktózy. Používejte opatrně u patologií kardiovaskulárního a endokrinního systému.
Seretide Multidisk
Obsahuje účinné látky salmetrol a flutikason. Působení beta mimetika a hormonu je zaměřeno na uvolnění průdušek, zlepšení výměny plynů a snížení závažnosti příznaků. Salmetrol má dlouhodobý účinek – až 12 hodin a zabraňuje uvolňování zánětlivých mediátorů. Výhody:
- látky ve formě prášku;
- komplexní akce;
- alternativa k monoterapii.

Flutikason propionát zmírňuje otoky a alergie. Málokdy způsobuje vedlejší účinky a není návykový.
Podporovat
Obsahuje lokální glukokortikosteroid beklomethason a selektivní B2 agonistu formoterol. Účinkuje 5 minut po inhalaci, účinek léku trvá až 12 hodin, což usnadňuje použití. Výhody:
- aditivní účinek;
- dlouhodobé působení;
- 2 inhalace denně stačí.

Zmírňuje příznaky, zabraňuje jejich progresi, rozšiřuje bronchiální strom. Při dlouhodobém užívání je možné odmítnout systémové léky. Nevyvolává závislost ani nežádoucí reakce.
Top 5 nejlepších inhalátorů
Podrobná analýza odhalila nejlepší inhalátory indikované pro bronchiální astma:
- Symbicor Turbuhaler je vhodný k léčbě těžkých onemocnění, má dlouhodobý účinek a zabraňuje vzniku příznaků.
- Seretide Multidisk dlouhodobě zmírňuje astmatické záchvaty a zlepšuje ventilační funkci plic.
- Berodual se doporučuje ke každodennímu užívání při mírném astmatu, rychle uvolňuje bronchospasmus.
- Berotek-N je předepsán k nouzové úlevě od bronchokonstrikce a inhibuje zánětlivý proces v dýchacím systému.
- Pulmicort Turbuhaler je alternativou pro středně těžké případy procesu, má protizánětlivý a antihistaminový účinek a umožňuje vyhnout se systémovému užívání hormonálních léků.
Léčba bronchiálního astmatu správně vybranými léky tedy pomůže zabránit progresi onemocnění, dosáhnout stabilní remise a zlepšit kvalitu života.
Sdílej se svými přáteli
Dělejte něco užitečného, nezabere to moc času
Lokální léčba bronchiálního astmatu: inhalátory, základní terapie, léky a nelékové metody
Bronchiální astma je onemocnění dýchacích cest, neustále progredující a zpravidla se rozvíjející v dětství vlivem různých faktorů alergické, infekční a genetické povahy. To určuje význam preventivních metod a potřebu léčby bronchiálního astmatu u dospělých a dětí.
Základní kroková terapie u dospělých
Léčba astmatu je založena a závisí na úrovni kontroly onemocnění, nikoli na jeho závažnosti, která se může v průběhu času vlivem terapie měnit. Kontrola onemocnění se skládá ze dvou složek: kontroly symptomů a minimalizace rizik exacerbace. U pacientů s různou úrovní kontroly onemocnění je však závažnost vodítkem při předepisování základní terapie bronchiálního astmatu.
Základní terapie je nezbytná pro snížení počtu exacerbací a hospitalizací pacientů v důsledku nekontrolovaného bronchiálního astmatu.
Objem základní terapie je stanoven individuálně a má postupný přístup. Existuje 5 stupňů léčby bronchiálního astmatu. Každá fáze má preferovanou možnost terapie a alternativní metody.
Jak léčit doma
Léčba astmatu doma u dospělých je možná při plném dodržování léčebného režimu. Jak léčit toto onemocnění u dospělých je určeno lékařským předpisem. Neúčinnost léčby v tomto případě může být způsobena nedostatkem techniky pro použití astmatického inhalátoru. To je vysvětleno skutečností, že lék na bronchiální astma nevstupuje do dýchacího traktu a není schopen poskytnout potřebný terapeutický účinek.
Při zhoršení příznaků a zhoršení stavu pacienta při domácí léčbě je nutná konzultace s lékařem, který zhodnotí průběh onemocnění a předepíše účinnou terapii.
Přehled léků
K léčbě bronchiálního astmatu se používá široká škála léků. Jejich kombinace a dávky volí lékař s ohledem na dynamiku onemocnění a stav pacienta.
Použití IKS ve formě inhalátorů (sprejů)
Inhalační glukokortikosteroidy (IKS) jsou nejúčinnějšími léky v základní léčbě bronchiálního astmatu. IKS může snížit závažnost symptomů, zlepšit vnější dýchání a minimalizovat jevy bronchiální hyperreaktivity.
V klinické praxi jsou široce používány následující léky:
Mechanismus účinku glukokortikoidů u bronchiálního astmatu je založen na jejich protizánětlivém účinku. Pomocí inhalátorů používaných při bronchiálním astmatu se molekuly glukokortikosteroidů objevují na epitelu dýchacích cest. Poté proniknou membránou a skončí v oblasti, kde dochází k reakcím, které stimulují uvolňování protizánětlivých molekul.
Názvy některých inhalátorů používaných pro astma:
Klinického účinku glukokortikosteroidů je dosaženo podáváním různých dávek a závisí na stupni onemocnění. Nízké dávky IKS snižují četnost exacerbací, zlepšují zevní dýchání, snižují zánět a hyperreaktivitu dýchacích cest. Ke snížení bronchiální hyperreaktivity a lepší kontrole průběhu onemocnění se používají vysoké dávky IKS.
Antileukotrien
Antileukotrienová léčiva pro léčbu bronchiálního astmatu inhibují cysteinylové leukotrienové receptory v eosinofilech a neutrofilech. To určuje jejich protizánětlivý účinek. Mají také bronchodilatační účinek. Tato skupina léků našla zvláště široké použití u aspirinem indukovaného bronchiálního astmatu a polypózní rinosinusitidy.
Užívání antileukotrienových léků na bronchiální astma pomáhá snížit předepsané dávky inhalačních glukokortikosteroidů.
Bronchodilatancia (Eufillin a další)
Bronchodilatátory pro bronchiální astma jsou široce používány k odstranění bronchospasmu. Bronchodilatační léky jsou dostupné ve formě inhalátorů, sprejů, sirupů, roztoků a tablet na bronchiální astma.
Farmakologické skupiny, které mají bronchodilatační účinek, zahrnují:
· agonisté beta-2 adrenergních receptorů, kteří se dělí na krátkodobě a dlouhodobě působící agonisty (formoterol a salmeterol);
Při tomto onemocnění se aktivně využívá i Eufillin, inhibitor fosfodiesterázy, uvolňuje svaly průdušek, uvolňuje bronchospasmus, působí stimulačně na kontrakci bránice a dýchacího centra. Navíc použití aminofylinu vede k normalizaci respiračních funkcí a saturaci krve kyslíkem.
Není možné vybrat nejlepší tablety pro léčbu bronchiálního astmatu, seznam léků sestavuje lékař na základě aktuálního stavu nemocného.
Glukokortikoidy (prednisolon a další)
Prednisolon se aktivně používá ve skupině glukokortikoidů. Nemá bronchodilatační účinek, ale působí silně protizánětlivě. Glukokortikoidy se předepisují při záchvatech, při kterých je bronchodilatační léčba neúčinná. Účinek prednisolonu nenastává okamžitě – rozvíjí se do 6 hodin po užití léku.
Dávka prednisolonu je až 40 mg denně. Jeho snížení by mělo probíhat postupně, protože jinak bude riziko exacerbací vysoké.
kromoni
Kromony jsou léky používané při bronchiálním astmatu a mají protizánětlivý účinek. Tato skupina léků našla širší využití v pediatrické praxi díky své bezpečnosti a minimálním vedlejším účinkům. Kromony se používají ve formě inhalací a sprejů na bronchiální astma. V případě broncho-obstrukčního syndromu se před použitím doporučuje předepsat krátkodobě působící beta-2 agonisty.
Kašel u astmatu se vyskytuje na pozadí exspirační dušnosti a je zmírněn společně s bronchiálním spasmem pomocí léků diskutovaných výše. Kašel, který není spojen s atakou, by měl být léčen na základě své povahy antibiotiky, mukolytiky, antitusiky a dalšími léky.
Seznam nejúčinnějších léků
Níže je uveden seznam nejúčinnějších léků na bronchiální astma:
1. Omalizumab je lék reprezentovaný monoklonálními protilátkami. Je schopen zajistit léčbu astmatu bez hormonů i v těžkých případech onemocnění u dospělých. Užívání omalizumabu může úspěšně kontrolovat příznaky bronchiálního astmatu.
2. Zafirlukast je lék, který má protizánětlivé a bronchodilatační účinky. Mechanismus účinku přípravku Zafirlukast je založen na blokování leukotrienových receptorů a prevenci bronchiálních kontrakcí. Hlavní indikace k použití: mírné až středně těžké astma.
3. Budesonid je glukokortikosteroid, který má protizánětlivý antialergický účinek. Budesonid pro astma se používá v inhalační formě.
4. Atrovent (ipratropium bromid) je inhalační anticholinergikum, které má bronchodilatační účinek. Mechanismus účinku je založen na inhibici svalových receptorů tracheobronchiálního stromu a potlačení reflexní bronchokonstrikce.
U bronchiálního astmatu mohou pacienti bez potvrzené invalidity počítat s léky zdarma. Podmínky pro jejich poskytování se v čase mění, závisí také na regionu bydliště, proto je třeba otázku jejich získání směřovat na lékaře.
Nedrogové metody
Nemedikamentózní léčba bronchiálního astmatu působí jako doplněk k hlavní léčbě a zpravidla ji předepisuje ošetřující lékař, pokud je indikován. Postupy jsou vybírány individuálně a podle doporučení specialisty.
masáž
Masáž při bronchiálním astmatu pomáhá zlepšit krevní oběh, aktivuje dýchací svaly a zvyšuje nasycení tkání kyslíkem. Masáž také pomáhá odstranit překrvení plic a zlepšit průchodnost dýchacích cest při obstrukčním syndromu.
Během interiktálních období se doporučují masáže. Jako každá metoda má však masáž kontraindikace.
fyzioterapie
Fyzioterapie u bronchiálního astmatu je reprezentována různými metodami, které se liší v závislosti na období onemocnění. Například během exacerbace astmatu lze aerosolovou terapii provádět pomocí ultrazvuku. Kromě toho se používá také elektroaerosolová terapie.
Aerosolové inhalace se provádějí s aminofylinem, heparinem, propolisem, atropinem.
Za účelem obnovení průchodnosti průdušek se používá elektroforéza bronchodilatancií na mezilopatkové oblasti.
Mezi nespecifické metody patří ultrafialové ozařování pro zvýšení odolnosti imunitního systému organismu.
Během interiktálního období se používá elektroforéza vápenatých iontů a také fonoforéza hydrokortizonu na segmentálních zónách hrudníku.
V léčbě průduškového astmatu se dosud osvědčila magnetoterapie a nízkofrekvenční ultrazvuk.
Léčba sanatorií
Sanatorní léčba bronchiálního astmatu je kombinací klimatické terapie, thalassoterapie a balneoterapie. Sanatoria se nacházejí na Krymu, Kislovodsku, Gorném Altaji a jsou oblíbená mezi pacienty s onemocněním dýchacích cest. Rehabilitace v takových centrech je poskytována pouze těm pacientům, kteří jsou ve fázi stabilní remise, a těm, kteří prošli důkladným vyšetřením.
Je však třeba vzít v úvahu skutečnost, že pacient potřebuje čas na přizpůsobení se klimatickým podmínkám, proto by měl lékař při výběru sanatoria upřednostňovat střediska s klimatem blízkým tomu, ve kterém je pacient zvyklý žít.
Lidové prostředky
Použití lidových prostředků není zvlášť účinné a má jen minimální účinek. Bylinná medicína je považována za nejúčinnější lidový lék na léčbu bronchiálního astmatu. Jedná se o použití léčivých rostlin ve formě inhalací a tabletových forem.
· česneková šťáva může být použita pro aerosolové inhalace;
· čaj z bobulí a brusinkových listů;
· odvar z plodů kaliny a medu.
Bylinná medicína má řadu vedlejších účinků (alergické reakce) a kontraindikace, což vyžaduje povinnou konzultaci s odborníkem před použitím.
Dechová cvičení
Dechová cvičení patří do fyzikální terapie a zahrnují provádění cvičení doprovázených zadržením dechu.
Účelem této metody je zmírnit a zabránit záchvatu bronchiálního astmatu.
Dieta
Dieta pro bronchiální astma se příliš neliší od stravy zdravého člověka. Lékaři však doporučují při sestavování jídelníčku dodržovat určité zásady:
1. Omezte denní příjem soli.
2. Pijte dostatečné množství tekutin denně (alespoň 1,5 litru).
3. Omezte konzumaci tučných, smažených a kořeněných jídel.
4. Přednost se dává pokrmům dušeným a vařeným.
5. Doporučuje se jíst malá jídla mnohokrát denně (5-6krát).
6. Výživa by měla být vyvážená v bílkovinách, tucích a sacharidech.
7. Jídelníček by měl obsahovat jak zeleninu a ovoce, tak maso a ryby.
Pomoc při záchvatu
Status astmaticus je stav charakterizovaný prodlouženým záchvatem astmatu, který není zmírněn bronchodilatátory během několika hodin. Aby bylo možné v tomto případě léčit bronchiální astma, je důležité si uvědomit, že cílem pomoci poskytované během exacerbace bronchiálního astmatu je omezit působení spouštěče a zmírnit záchvat dušení.
Léky používané k léčbě záchvatu bronchiálního astmatu u dospělých se s výhodou používají ve formě inhalací nebo infuzí.
Bronchodilatační terapii během záchvatu představují rychle působící beta-2 agonisté. Poté se po hodině sleduje stav pacienta, a pokud se symptomy zmírní, pokračuje se v užívání beta-2 agonisty každé 3 hodiny po dobu 2 hodin nebo XNUMX dnů.
V případě střední závažnosti zvyšte dávku inhalačních kortikosteroidů, přidejte jejich perorální formy, inhalační anticholinergikum a pokračujte v léčbě beta-2 agonisty také každé 3 hodiny po dobu 1-2 dnů.
V těžkých případech se ve vyšších dávkách přidávají i perorální a inhalační formy glukokortikosteroidů. Je indikována hospitalizace na lůžkovém oddělení.
V případě astmatického stavu je pacient urgentně hospitalizován na jednotce intenzivní péče a je zahájena okamžitá intenzivní péče:
1. Systémové glukokortikosteroidy (prednisolon) se aplikují ihned intravenózně, inhalační pomocí nebulizéru.
2. Epinefrin (adrenalin) se podává subkutánně nebo intramuskulárně při hrozbě zástavy dechu.
3. Umělá ventilace a resuscitační opatření se provádějí, pokud existují klinické indikace pro tyto postupy.
Dá se tato nemoc vyléčit?
Bronchiální astma je onemocnění dýchacích cest, které nelze zcela vyléčit. Ke zmírnění příznaků se používají léky na astma.
Možnosti moderní medicíny jsou limitovány schopností minimalizovat rizikové faktory, zmírňovat symptomy a zlepšovat kvalitu zdraví a života pacienta.
Preventivní metody jsou zvláště důležité jak u dětí, tak u dospělých. V dětském věku jsou zaměřeny na eliminaci rizikových faktorů a primárního rozvoje astmatu.
Závěr
Bronchiální astma je zánětlivé onemocnění, které má v závislosti na etiologickém faktoru alergickou, infekční a neinfekční genezi.
Léčba bronchiálního astmatu zahrnuje použití léčivých i neléčivých metod.
Závažnost průběhu a klinický obraz onemocnění určuje lékařskou taktiku a potřebné množství terapie pro pacienta.
Pokud se vám článek líbil, dejte like a přihlaste se k odběru kanálu, aby vám neunikl nový materiál!
Informace zveřejněné na kanálu Zen slouží pouze pro informační účely. Určitě se poraďte s odborníkem.
Klasifikace astmatických inhalátorů, princip jejich působení a pravidla použití

Astma je závažné onemocnění průdušek, které ohrožuje život pacienta. Je známo, že k útoku může dojít kdykoli, i v tu nejméně vhodnou chvíli.
Inhalátor astmatu je moderní lék, který vám umožní rychle zastavit negativní projevy onemocnění a zmírnit stav pacienta.
Tato terapie našla široké uplatnění v léčbě pacientů jakéhokoli věku. Existuje široká škála léků určených k inhalačnímu použití.
Kdy potřebujete inhalátor na astma?

Jedním z hlavních nebezpečí astmatického záchvatu je rozvoj stavu dušení různé závažnosti.
Mezi hlavní příznaky počínajícího útoku patří:
- Kašel, hlavně ráno nebo večer.
- Výtok čistého sputa.
- Nádech je krátký a obtížný.
- Výdech je delší než nádech.
- Změna rytmu dýchání.
- V obou plicích je slyšet sípání.
Pokud není pacientovi poskytnuta včasná pomoc, příznaky se mohou zhoršit. Rozvíjí se respirační selhání a dušnost.
Inhalátor astmatu je nejrychlejší a nejúčinnější způsob prevence a léčby. S jeho pomocí se lék dostává přímo do průdušek, což zajišťuje maximální rychlost působení.
Bylo vyvinuto několik typů zařízení pro inhalační podávání léků.
Existují stacionární a přenosná zařízení.
Pro léčbu bronchiálního astmatu doma se doporučuje inhalace přes rozprašovač. Jedná se o stacionární zařízení, které poskytuje nejúčinnější dodávku léků do nejvzdálenějších částí bronchiálního stromu.
Používá se jak k úlevě od záchvatů, tak k základní léčbě onemocnění. Nebulizér je široce používán pro preventivní účely.
Kapesní inhalátory se dobře hodí pro svépomoc s bronchiálním astmatem na cestách. Snadno se přenášejí a používají v případě naléhavé potřeby díky své nízké hmotnosti a kompaktnosti.
Typy inhalátorů podle způsobu podávání léků
Existuje mnoho typů inhalátorů používaných pro bronchiální astma. Nejčastěji se dělí podle způsobu podání léku.
Rozlišují se následující typy zařízení:
distanční podložky

Tyto inhalátory se skládají z ventilového systému vyrobeného z plastu nebo kovu. Jsou připojeny k samotnému inhalátoru léků. Princip fungování je založen na dodávání účinné látky pouze při inhalaci.
V tomto případě, když pacient vydechne, ventil se uzavře a přívod léků se zastaví.
Toto zařízení vám umožňuje ušetřit na spreji na astma a přísně dodržovat dávkování předepsané lékařem. Distanční vložky jsou dobré pro děti, které nejsou schopny ovládat svůj dechový cyklus.
Mezi hlavní nevýhody tohoto zařízení patří jeho poměrně velká velikost, která neumožňuje použití inhalátoru jako přenosného. Nejčastěji se používá doma.
Nebulizátory
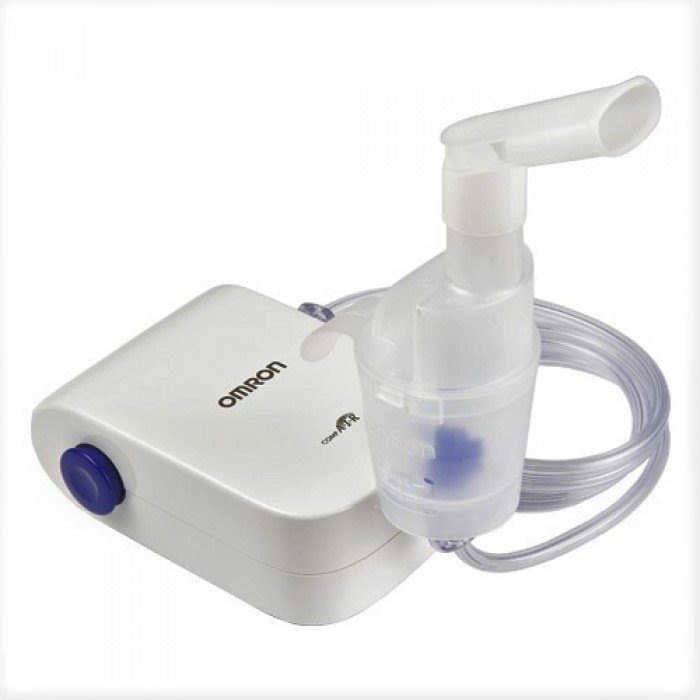
Nejúčinnější zařízení inhalačního typu. Zajišťuje rovnoměrné rozprašování léku na povrch průdušek. Jemné částice pronikají i do nejvzdálenějších oblastí dýchacího systému a zajišťují hlubokou distribuci účinné látky.
Kvůli své velké velikosti se nebulizér pro astma používá pouze doma. Proto tento přístroj nenašel uplatnění při úlevě od akutních záchvatů. Účinně se však používá pro následnou léčbu, stejně jako prevenci exacerbací onemocnění.
Na základě principu činnosti se nebulizéry dělí na kompresorové a ultrazvukové.
Nejoblíbenější jsou kompresorová zařízení. Pomocí stlačeného vzduchu přiváděného do speciální trysky se kapalina přeměňuje na aerosol.
Jemné rozptýlení je dosaženo průchodem přes deflektor. Výhodou je možnost použití široké škály léků.
V ultrazvukových nebulizérech se pomocí vysokofrekvenčních ultrazvukových vibrací vytváří aerosolová směs. Taková zařízení pracují velmi tiše, což je činí nepostradatelnými v pediatrické terapii.
V současné době se pracuje na zmenšení rozměrů a hmotnosti nebulizérů.
Měřené inhalátory
Běžným přenosným inhalátorem je aerosolový rozprašovač. Jedná se o balónková zařízení, uvnitř kterých je pod tlakem pumpovaný lék. Při stlačení se látka rozstřikuje. Lék se podává v přísném, neustále identickém dávkování. Kromě toho mají tyto inhalátory poměrně nízkou cenu, což je činí dostupnými pro jakýkoli segment populace.
Mezi nevýhody patří skutečnost, že pro použití je vyžadován speciální výcvik v dechových technikách. V aerosolových inhalátorech se léčivo při vdechování dostává do těla spolu se vzduchem. Kromě toho se část léčivé látky usazuje v dutině ústní. Poté je spolknut spolu se slinami a dostává se do trávicího systému. Při výběru dávky je důležité vzít v úvahu tuto nuanci.
Samostatně je třeba zmínit inhalátory s odměřenými dávkami. S jejich pomocí se do lidského těla nedostane aerosol, ale suchá prášková směs. Jednodušší použití (ve srovnání s inhalátory aerosolového typu) je nepopiratelnou výhodou. Je třeba také poznamenat, že je vysoce účinný díky tomu, že lék vstupuje do průdušek a neusazuje se v ústní dutině a hltanu. Mezi nevýhody patří vyšší cena.
Přípravky pro inhalační použití

Každý typ inhalátoru používá své vlastní skupiny léků. Některé léky na astma mají protizánětlivé účinky. Jiné pomáhají rychle zmírnit dusivý záchvat rozšířením průsvitu průdušek. Existují také léky, které zmírňují alergické reakce.
Pro inhalaci jsou nejoblíbenější Salbutamol a Symbicort. Rychle a účinně zmírňují příznaky astmatu u dospělých i dětí.
V některých případech se astma inhaluje pomocí rozprašovače s běžnou minerální vodou nebo fyziologickým roztokem.
Nejčastěji se kapalina do rozprašovače bez léčiva používá u jedinců s individuální nesnášenlivostí léků.
Typy inhalátorů podle účelu
Kroková terapie se používá k léčbě bronchiálního astmatu. To znamená, že lékař předepisuje léčbu co nejnižšími dávkami léku. Postupně se koncentrace účinné látky zvyšuje až do úplného vymizení všech příznaků onemocnění.
Tato dávka je pro každého pacienta individuální a závisí na závažnosti onemocnění.
Většina léků je dodávána přímo do místa patologie prostřednictvím inhalace.
Při léčbě bronchiálního astmatu se používají dva hlavní přístupy:
- základní terapie;
- symptomatické (k úlevě od záchvatu).
Základní terapie je zaměřena na zmírnění zánětu a prevenci exacerbací onemocnění. Správně předepsané léky snižují frekvenci a intenzitu záchvatů. Pokud však k záchvatu dušení přece jen dojde, pak přijdou na pomoc aerosoly předepsané pro astma ke zmírnění příznaků. Neovlivňují příčinu onemocnění, ale výrazně zlepšují stav pacienta.
Pro základní terapii
Hlavním cílem základní terapie je průběžná kontrola průběhu onemocnění. Aerosoly předepsané pro bronchiální astma mají v tomto případě protizánětlivý účinek.
Denně se užívají inhalační léky, což snižuje frekvenci a intenzitu záchvatů.
Pro účinnou léčbu lékař předepisuje jeden nebo více základních léků z následujícího seznamu:
- Inhalační glukokortikoidy. To je základ základní terapie. Jsou to nejúčinnější léky zaměřené na léčbu astmatu. Pro posílení účinku se doporučuje používat je v kombinaci s nehormonálními léky. V závislosti na formě účinné látky je možné podávat lék inhalačně pomocí rozprašovače, ale i dávkovače prášku.
- Cromons. Tyto léky se doporučují k léčbě dětí, protože jejich použití je doprovázeno minimálním počtem vedlejších účinků. Hlavní účinek těchto léků je zaměřen na potlačení alergické reakce těla. Protizánětlivý účinek je slabě vyjádřen.
3. Kombinované produkty. Jak název napovídá, takové inhalační přípravky obsahují několik účinných látek.
K úlevě od astmatického záchvatu
Astmatický záchvat je doprovázen těžkým dušením a může ohrozit pacienta na životě. Proto musí mít pacient vždy u sebe inhalátor, který dokáže zastavit projevy exacerbace onemocnění.
Ke zmírnění příznaků během astmatického záchvatu se používají následující skupiny léků:
- Sympatomimetika. Přímo ovlivňují průdušky, poskytují dilatační a stimulační účinek. Mezi nejoblíbenější patří: Levalbuterol, Salbutamol, Terbutalin.
- Blokátory M-cholinergních receptorů. Poskytují bronchodilatační účinek. Patří mezi ně Ipratropium bromid a Atrovent.
- Methylxanthiny. Mechanismus účinku těchto léků je založen na blokování enzymů, které způsobují bronchospasmus.
Astmatický záchvat ne vždy začíná, když je pacient doma. Nebulizéry proto i přes jejich vysokou účinnost nelze zařadit mezi přístroje první pomoci. S největší pravděpodobností v této situaci budete muset použít kapesní prášek nebo aerosolové zařízení.
Hormonální inhalátory prokázaly dobré výsledky. Obsahují léky na bázi glukokortikoidů a výrazně snižují otoky bronchiální tkáně, čímž zlepšují stav pacienta. Tato terapie je šetrná, protože účinná látka se prakticky neabsorbuje do krve.
Technika použití kapesního zařízení k inhalaci
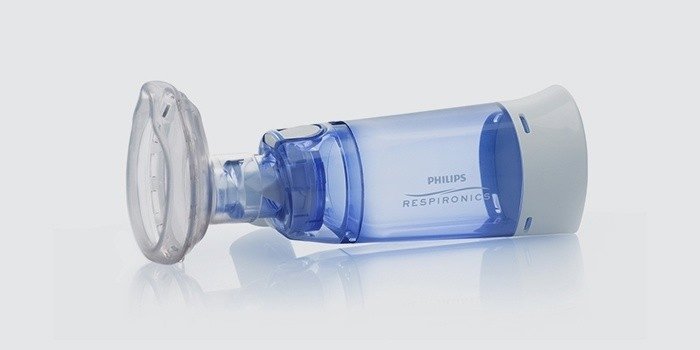
Před použitím kapesního inhalátoru pro bronchiální astma je důležité pečlivě přečíst návod k použití. Je také důležité znát všechny možné kontraindikace a pochopit riziko komplikací a nežádoucích účinků.
Pravidla pro používání inhalátoru jsou velmi jednoduchá:
- Ochranný uzávěr by měl být z plechovky odstraněn.
- Před použitím inhalátor dobře protřepejte.
- Po hlubokém výdechu musíte pevně sevřít náustek rty.
- Je velmi důležité současně stisknout tlačítko pro výdej léku a inhalovat přicházející vzduch obsahující mikročástice léku.
- Po vdechnutí vyjměte náustek z úst a zadržte dech alespoň na 10 sekund.
- Poté můžete dýchat jako obvykle.
- Před uložením láhve musíte otřít náustek a pevně uzavřít ochranný uzávěr.
Inhalátor byste měli používat pouze tehdy, pokud účinně zmírňuje příznaky astmatického záchvatu. Pokud se tak nestane, měli byste okamžitě kontaktovat svého lékaře, aby upravil předpis.
Užívání neúčinného léku může nejen zhoršit stav pacienta, ale také způsobit řadu komplikací.
Kontraindikace k postupu

Při léčbě a zmírnění záchvatu bronchiálního astmatu poskytují inhalátory dobré výsledky. Existuje však řada kontraindikací pro jejich použití. Hlavním z nich je nesnášenlivost účinné látky inhalačního léku. Kromě toho má každý lék svá vlastní omezení použití. Jsou uvedeny v pokynech dodávaných s inhalátorem.
Inhalace pomocí rozprašovače, stejně jako jakýkoli lékařský postup, zejména ty, které zahrnují použití léků, mají řadu kontraindikací.
Inhalace jsou zakázány v následujících případech:
- u některých onemocnění dýchacího systému;
- u lidí s patologií kardiovaskulárního systému;
- s porušením hematopoézy;
- s hypertenzí;
- během rehabilitačního období po mrtvici nebo srdečním infarktu;
- během těhotenství není samotný inhalační postup zakázán, ale existují omezení týkající se užívání některých léků;
- při léčbě dětí do 2 let.
Existují také časová omezení a doporučení:
- Po jídle musíte počkat 2 hodiny.
- Po fyzické zátěži by také měly uplynout alespoň 2 hodiny.
- Po vdechnutí se nedoporučuje kouřit. Pasivní kouření je také zakázáno.
Aby se předešlo případným komplikacím, je vhodné být po zákroku alespoň 30 minut pod lékařským dohledem.
Konečně,
Bronchiální astma je onemocnění, které vyžaduje neustálou udržovací léčbu. Existuje velké množství druhů terapií. Inhalátory jsou v tomto případě nejúčinnějším a nejrychlejším způsobem, jak zlepšit stav pacienta.
Inhalace se používají k udržovací léčbě a také k úlevě od záchvatů.
Je důležité si uvědomit, že léčebný režim musí předepsat ošetřující lékař. Samostatné podávání léků, jejich nahrazování a úpravy dávkování jsou nepřijatelné.
Jak si vybrat a používat astmatický inhalátor

Astmatický inhalátor se používá k hlavní léčbě hormonálními léky (Flixotide, Aldecin, Pulmicort v aerosolu a do rozprašovače). Spreje s bronchodilatátory se používají k úlevě od záchvatu (Berodual, Salbutamol). Za účinné jsou považovány kombinované léky (Symbicort, Seretide).
K podávání roztoků se používá rozprašovač, pro astmatika je nejlepší MESH. Při jeho nepřítomnosti se doma používá kompresorové zařízení. Nesprávná inhalace aerosolu nebo samovolná změna léčebného režimu způsobí, že inhalátor přestane fungovat.
Astmatický inhalátor pro základní a symptomatickou terapii
K léčbě astmatu se používají léky pro základní terapii – jedná se o inhalace s hormony přes nebulizér (jakéhokoli typu), prášek nebo dávkovací inhalátor (sprej). Symptomatická terapie zahrnuje použití léků na rozšíření průdušek během astmatického záchvatu.
Takové léky by měly být vždy s vámi, takže jsou zapotřebí kapesní možnosti – inhalátor MESH (kapalný dýchací přístroj), prášek nebo sprej. Hlavní charakteristiky těchto zařízení jsou uvedeny v tabulce.
Kompresorový nebulizér
MESH nebulizér (kapalinový dýchací přístroj)
Prášek (turbo inhalátor)
Práškový disk
Kapesní plechovky
Beta-agonisté a kombinované
Který rozprašovač je lepší
Nebulizér je zařízení, které rozprašuje kapalinu, inhalátor MESH je uznáván jako nejlepší pro bronchiální astma. Dokáže proměnit jakýkoli lék určený k inhalaci na jemný aerosol (kapky o velikosti až 3 mikrony). To znamená, že výsledný oblak léku pronikne hluboko do dýchacího traktu.
Druhou důležitou výhodou je přenosnost. Kapalný dýchací přístroj lze používat na cestách nebo v noci bez vstávání z postele. Může být použit k léčbě dítěte, protože neexistuje žádný hlukový efekt (jako kompresorové zařízení).
Ultrazvukový nebulizér není vhodný pro astmatiky, protože hlavní léčba (základní terapie) se provádí hormony a ultrazvuk ničí jejich strukturu. Jedna z možných variant, ale méně pohodlná než MESH, je kompresorová. Takové zařízení může dobře drtit kapalinu, ale má hmotnost 1 kg a během provozu vydává hluk. Může být použit pro zavedení do průdušek všech typů léků (hormony a bronchodilatátory, antialergické).
Distanční vložky – trubice pro astmatiky
Spacer je tryska (trubička s expanzí), která je potřebná pro astmatika, aby se celá dávka léku z plechovky dostala do plic. Doporučuje se pacientům, kteří se nenaučili vdechovat aerosol nebo nemají dostatek síly se pořádně nadechnout (děti, senioři, oslabení).
Hormonální přípravky ve formě dávkovaného aerosolu se doporučují inhalovat každému pomocí spaceru. Bez něj se většina hormonu usazuje v nosohltanu, to vede nejen ke ztrátě potřebného množství léků, ale také zvyšuje riziko drozd, chrapot.
Jaké dávky se používají
Dávkované aerosoly se používají ve formě:
- kapalinové patrony;
- práškové inhalátory.
Pokud porovnáme lék Berodual ve formě aerosolové plechovky a roztok pro inhalaci přes nebulizér, pak bude nalezen výsledek:
- stejná účinnost s mírným astmatickým záchvatem;
- výhody spreje – můžete si ho vzít s sebou, riziko infekcí je nižší;
- výhody nebulizéru – velká dávka přichází rychleji, což je důležité v případě vážného stavu, dodatečné zvlhčení průdušek, snadné použití (není třeba vynakládat úsilí při vdechování).
Práškové inhalátory jsou malých rozměrů, vhodné pro školáky, kteří nechtějí používat objemný spacer a při stříkání z plechovky nedostanou správnou dávku léků. Pro inhalaci prášku je nejvhodnější nejjednodušší haler. Může se stříkat hormonálními léky (Budesonide) a bronchodilatátory (Formoterol).
Kontraindikace hormonálních sprejů, aerosolů z astmatického záchvatu
Hormonální spreje jsou kontraindikovány u:
- nesnášenlivost jakékoli složky;
- záchvat (nezmírňují bronchospasmus);
- děti do 6 let;
- zvýšený tlak;
- glaukom;
- exacerbace infekcí – bakteriální, virové, plísňové;
- renální, jaterní insuficience;
- snížená funkce štítné žlázy;
- tuberkulóza;
- těhotenství;
- kojení;
- osteoporóza (snížení hustoty kostí).
Aerosoly pro zmírnění záchvatů se nepoužívají za těchto podmínek:
- zvýšená srdeční frekvence;
- alergická reakce na složky;
- glaukom;
- hypertenze;
- závažná onemocnění srdce a cév (ateroskleróza, srdeční infarkt, angina pectoris, defekty, myokarditida, kardiomyopatie, vaskulitida a další);
- diabetes mellitus s vysokou hladinou cukru v krvi, kóma;
- porušení odtoku moči v důsledku zvětšené prostaty;
- těhotenství, laktace;
- zvýšená funkce štítné žlázy;
- nádor nadledvin (feochromocytom);
- cystická fibróza (porucha tvorby hlenu v průduškách).
Podívejte se na toto video o výhodách léčby astmatu u dospělých a dětí pomocí nebulizéru:
Kdy použít astmatický inhalátor
Inhalátor pro astmatiky se používá pro všechny formy onemocnění v jakékoli fázi pro:
- snížení frekvence a závažnosti záchvatů při kontaktu s alergenem;
- zbavit se dušnosti;
- bronchiální expanze;
- uvolnění dýchání při dušení;
- prevence alergických reakcí;
- prevence nevratných změn v průduškách (ztluštění stěn, zhoršená průchodnost);
- zlepšení fyzické aktivity a kvality života.
Existuje způsob, jak astma léčit pomocí pilulek. Je považován za méně účinný, protože:
- hormonální léky mají systémový účinek – u dětí může být zpomalení růstu, u dospělých sexuální dysfunkce, zvýšený krevní tlak a cukr, zhoršené vidění, zničení kosterního systému, žaludeční sliznice;
- při záchvatech začnou tablety působit mnohem později než inhalátory, přičemž jejich vedlejší účinky jsou výraznější.
Léky na astma: seznam nejlepších
Seznam nejlepších léků na bronchiální astma zahrnuje léky uvedené v tabulce.
Flixotide evohaler
Kombinované inhalátory pro bronchiální astma: názvy a ceny
Pomocí kombinovaných inhalátorů se léčí bronchiální astma, je uznáváno jako účinnější než použití těchto léků samostatně. Názvy, složení a ceny léků jsou uvedeny v tabulce.
Používá se také kombinace dvou léků, které rozšiřují průdušky. Tato kombinace pomáhá zvýšit účinnost, snížit dávku jednotlivých složek a nežádoucí účinky.
Jak používat inhalátor pro astma
Chcete-li správně používat inhalátory pro bronchiální astma, musíte se naučit, jak stisknout náústek palcem, stříkat při nádechu, zadržet dech. Pokud se inhalace provádí pomocí rozprašovače, je důležité přijmout opatření – dýchejte pomalu, neporušujte design. Péče o nástroje spočívá v čištění a mytí dílů.
Pravidla pro bezpečné používání zařízení
Při používání zařízení pro inhalaci je nutné dodržovat pravidla a bezpečnostní opatření:
- nebulizér je určen pouze pro rozprašování vodných roztoků léků, fyziologických a bylin, sirupů, olejů rychle vyřadí z činnosti, ucpávají i průdušky;
- během procedury by oblečení nemělo stlačovat hrudník a krk, narušovat dýchací pohyby;
- sezení probíhá v sedě, měla by být dobrá opora pro záda;
- nádechy a výdechy není třeba zrychlovat ani se snažit dýchat hlouběji, protože to způsobuje reflexní spasmus průdušek;
- léčivý roztok se před nalitím do nádobky rozprašovače zahřeje na tělesnou teplotu, k tomu je potřeba horká voda, nelze použít mikrovlnnou troubu;
- na konci inhalace si vypláchněte ústa, nepijte, nejezte, nekuřte, snažte se hodinu nemluvit;
- po procedurách je zařízení odpojeno od sítě.
Jak se starat o svůj astmatický přístroj
Astmatické přístroje by se měly čistit alespoň jednou týdně. To platí jak pro rozprašovač, tak pro aerosolové plechovky. K tomu jsou všechny plastové díly a spojovací odnímatelné trubky odpojeny a omyty teplou mýdlovou vodou a poté důkladně opláchnuty. Části nebulizátoru se doporučuje ponořit do antiseptického roztoku (Chlorhexidin, Miramistin) na 30 minut.
Jaký nebulizér koupit pro dítě s astmatem
Pro astmatické dítě je nejlepší koupit přenosný nebulizér – MESH inhalátor. Pro každodenní použití je vhodná inhalace aerosolů přes kompresorové zařízení a pro zastavení (odstranění) ataku v nepřítomnosti MESH zařízení je potřeba dávkovací sprej.
Aerosoly pro každodenní použití
Aerosoly pro každodenní použití je nejlepší získat pomocí inhalátoru MESH. Jedná se o nejuniverzálnější přístroj pro léčbu dětí s bronchiálním astmatem. Postřik je možný jako hormonální přípravky pro základní protizánětlivou terapii i léky rozšiřující průdušky.
Tato zařízení jsou přenosná, nevydávají hluk, lze je používat i mimo domov. Pro dítě je důležité, že při nádechu není nutné přizpůsobovat se tlaku na plechovku, nadechovat silou. Pokud není finanční příležitost zakoupit tento inhalátor, pak alternativní možností pro každodenní léčbu by byl kompresorový nebulizér. Jsou dostupné v úpravách pro děti, vypadají jako hračky, ale i speciální masky.
Kompresorový nebulizér pro děti
Inhalátor pro úlevu od záchvatů
MESH inhalátor lze naplnit roztokem Berodual, Berotek a použít k zastavení astmatického záchvatu. Pro tento účel nejsou vhodné jiné typy rozprašovačů, protože příprava na postup trvá hodně času. Proto se doporučuje, aby děti měly vždy u sebe aerosolovou nádobku nebo práškový inhalátor, pokud nemají přenosný přístroj.
Lék pro astmatiky pro sportovce
Mezi zakázané léky pro sportovce patří léky pro astmatiky ze skupiny beta-adrenergních agonistů (Salbutamol, Berotek, Foradil a řada jejich analogů). Jsou považovány za doping, protože rozšiřují lumen plic a pomáhají absorbovat více kyslíku.
Pokud sportovec skutečně trpí bronchiálním astmatem, musí před soutěží poskytnout závěr od lékaře. V tomto případě není použití sprejů proti astmatu omezeno.
Často se bronchospasmus a astmatické záchvaty objevují u těch, kteří trénují dlouhou dobu na studeném vzduchu nebo v chlorované vodě v bazénu. V takových situacích je nutné mít po ruce prostředek proti spasmům.
Inhalátory pro srdeční astma
Inhalátory, které se používají ke zmírnění dušení při bronchiálním astmatu, zhoršují stav pacientů se srdečním onemocněním. Mohou dokonce vyprovokovat křeč srdečních cév s následným rozvojem záchvatu anginy pectoris, infarktu myokardu. Proto je velmi důležité umět rozlišit příznaky těchto onemocnění. Mají také mnoho společného – bolest na hrudi, kašel, dušnost, bušení srdce.
